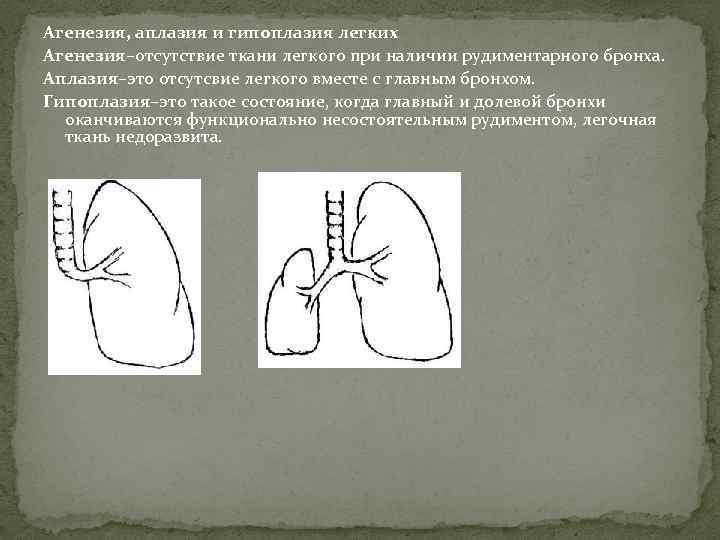
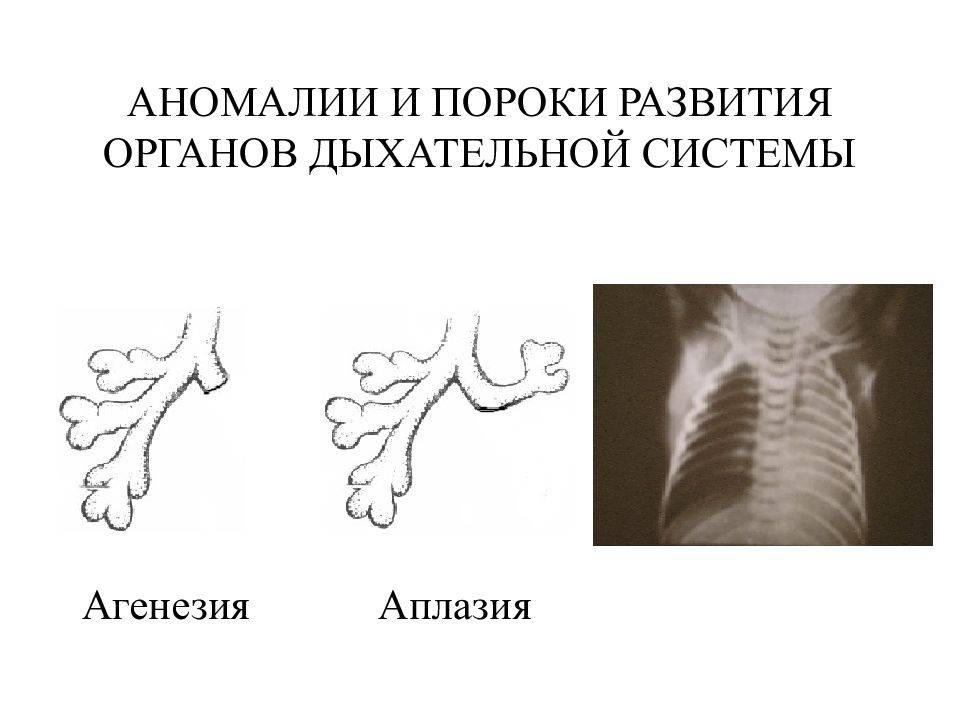
Лечение агенезии легкого
Порок развития лёгкого не поддаётся оперативному вмешательству.
Лечение данного заболевания терапевтическое, и оно направлено на уменьшение воспалительных процессов в трахее, бронхе и лёгком. Больным рекомендовано соблюдать щадливый режим и проводить профилактические мероприятия в холодные времена года.
Интенсивная терапия заключается в дополнительном обеспечении легких кислородом, что позволяет паренхиме лёгкого, расти и обеспечивать выживание ребёнка. Детям постарше назначаются антибиотики для борьбы с инфекциями в лёгких, плюсом ко всему необходима ежегодная вакцинация от гриппа.
Дальнейший прогноз полностью зависит от тяжести заболевания и аномалий его развития. К летальному исходу при пороке лёгкого может привести обычное инфекционное заболевание или осложнения: гипертензия в сочетании с врождённым пороком сердца.
Поэтому люди с врождённым пороком лёгких относятся к группе риска, а их возможности в жизни ограничены.
ГИПОКСИЯ ПЛОДА И АСФИКСИЯ НОВОРОЖДЕННОГО
Термин
“гипоксия плода” предложен ВОЗ для обозначения кислородной
недостаточности. В некоторых странах используют также термины “дистресс
плода” и “асфиксия плода”.
Под асфиксией в
общеклинической практике подразумевают удушье, т.е. недостаток кислорода
и накопление углекислого газа в организме (гиперкапния), нередко
приводящие к остановке сердца. Термин “асфиксия” применительно к
состоянию плода и новорожденного является условным, так как кислородная
недостаточность в этих случаях не всегда сопровождается выраженными
нарушениями сердечной деятельности и гиперкапнией.
В
нашей стране при кислородной недостаточности во внутриутробном периоде
используют термин “гипоксия плода”. Для характеристики состояния
новорожденных, родившихся с явлениями кислородной недостаточности,
применяют термин “асфиксия”.
В различные периоды
беременности и родов кислородная недостаточность обусловливает
неодинаковые последствия для эмбриона, плода и новорожденного. В период
органогенеза выраженная гипоксия может сопровождаться нарушением
развития эмбриона вплоть до его гибели. Кислородное голодание в период
фетогенеза может приводить к задержке роста плода, поражению его ЦНС.
Кислородная недостаточность в зависимости от ее степени приводит к
асфиксии, нарушению адаптации новорожденного в постнатальном периоде,
мертворождению и смерти новорожденных в раннем неонатальном периоде.
Гипоксия плода –
недостаточное снабжение кислородом тканей и органов плода или
неадекватная утилизация кислорода. Гипоксию плода различают по
длительности, интенсивности и механизму развития.
В зависимости от длительности выделяют хроническую и острую гипоксию плода.
Как определяется степень зрелости
Определение того, насколько созрела легочная ткань ребенка, достаточно сложный процесс. Специалисты могут проводить ряд исследований околоплодных вод, которые основаны на определении концентрации фосфолипидов в них
Основное внимание уделяется соотношению сфингомиелина к лецитину
Самыми актуальными методами анализа являются:
- Спектрофотометрия.
- Подсчет индекса отношения лецитина к сфингомиелину.
- Определение креатинина.
- Пенный тест по Клеменсу.
- Счет жировых клеток у ребенка, эти же клетки называются «оранжевыми».
- Выявление тромбопластиновой активности жидкой оболочки плода.
- Исследование величины амниокрита.
- Ультразвуковое исследование.
Для оценки зрелости легочной ткани ребенка в материнской утробе, при угрозе раннего начала родов, может применяться такой метод как амниоцентез. Но поскольку он сопряжен с различными рисками, как для будущей мамы, так и для ее малыша, то вопрос о целесообразности его проведения решается строго в индивидуальном порядке.
Если у новорожденного не раскрылись легкие при попытке первого вдоха в процессе родов, это может быть связано с рядом болезней.
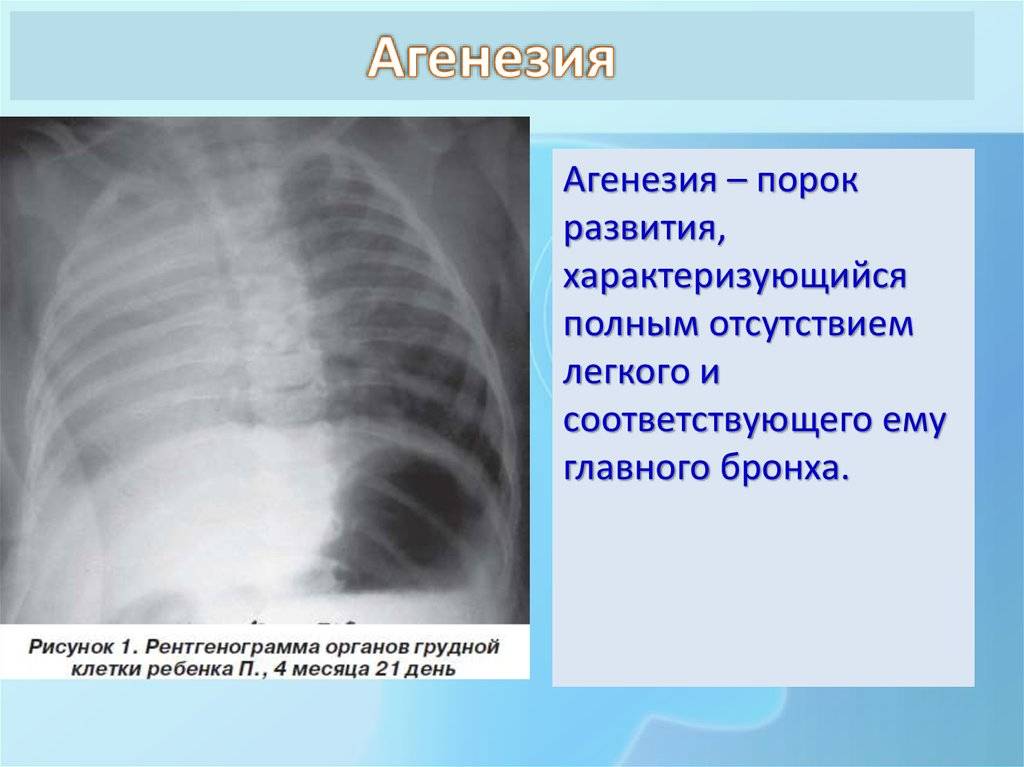
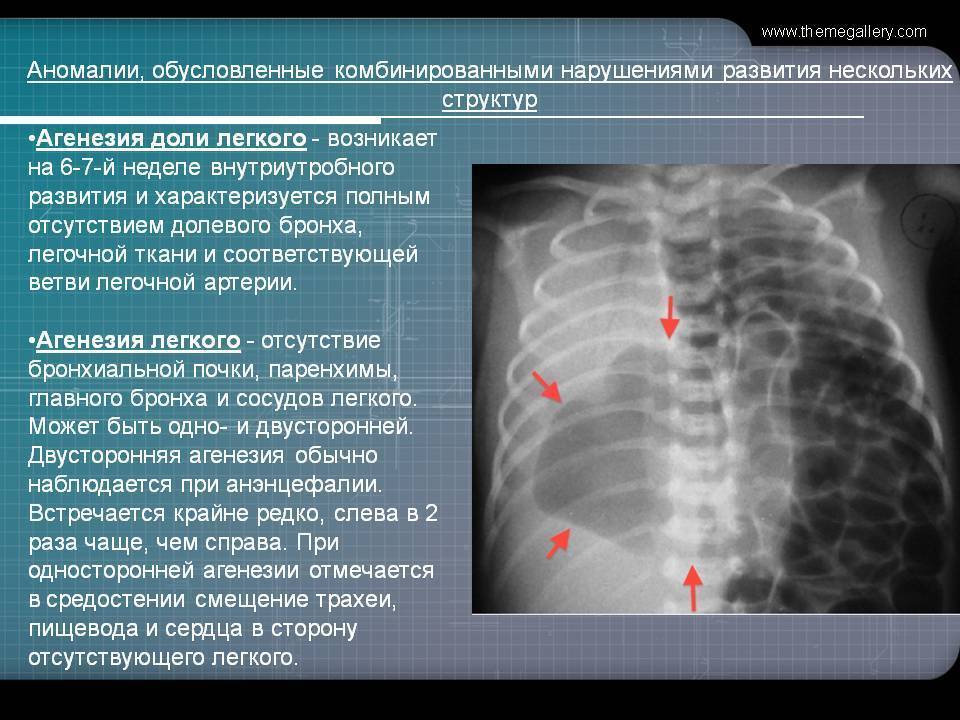
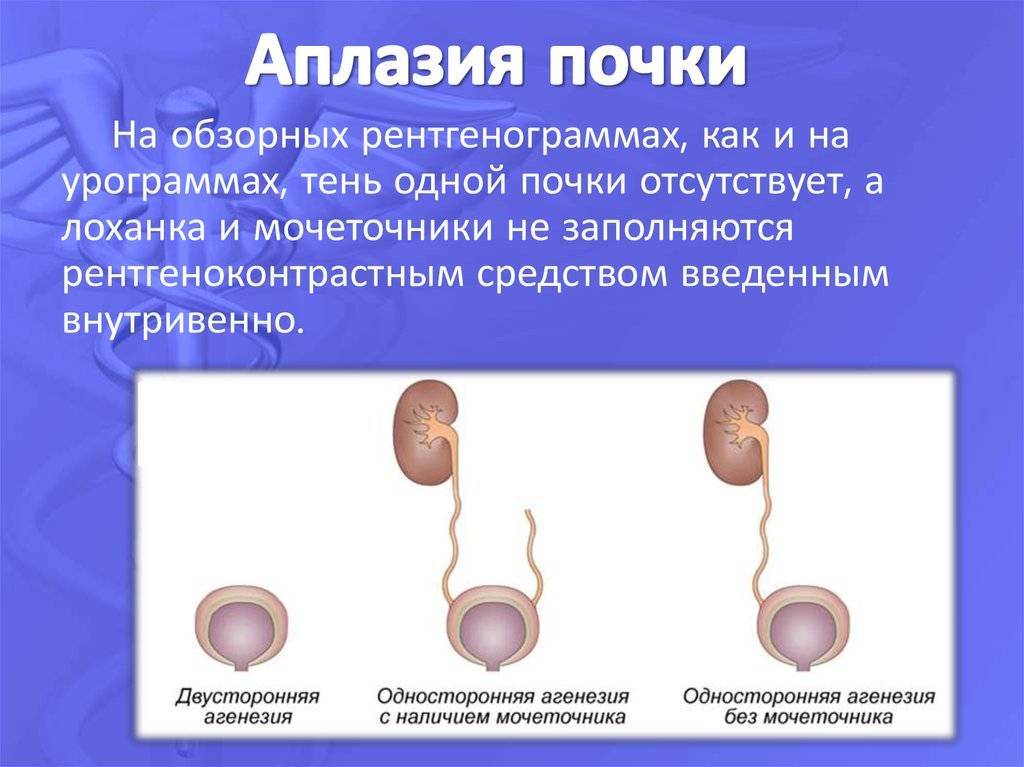
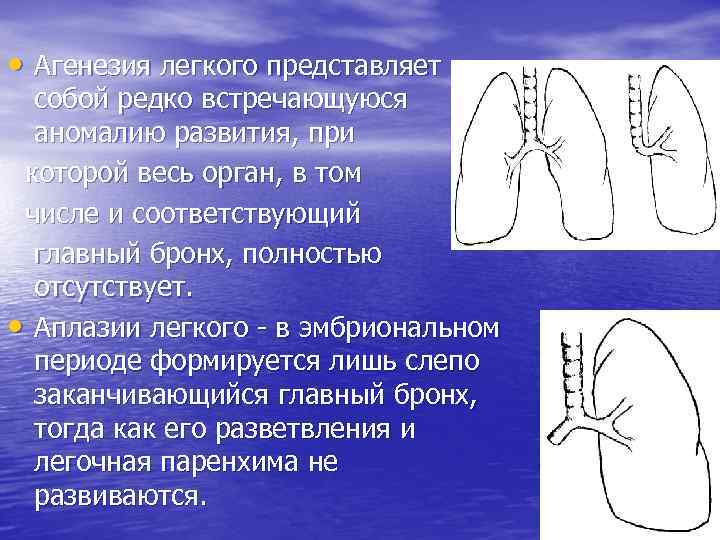
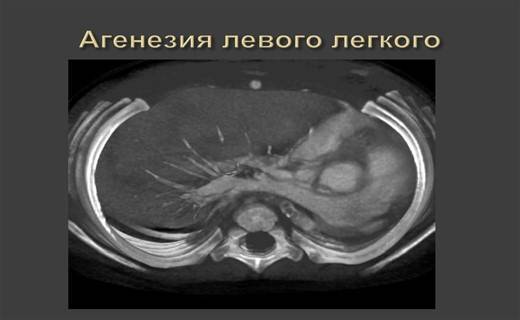
Агенезия легкого
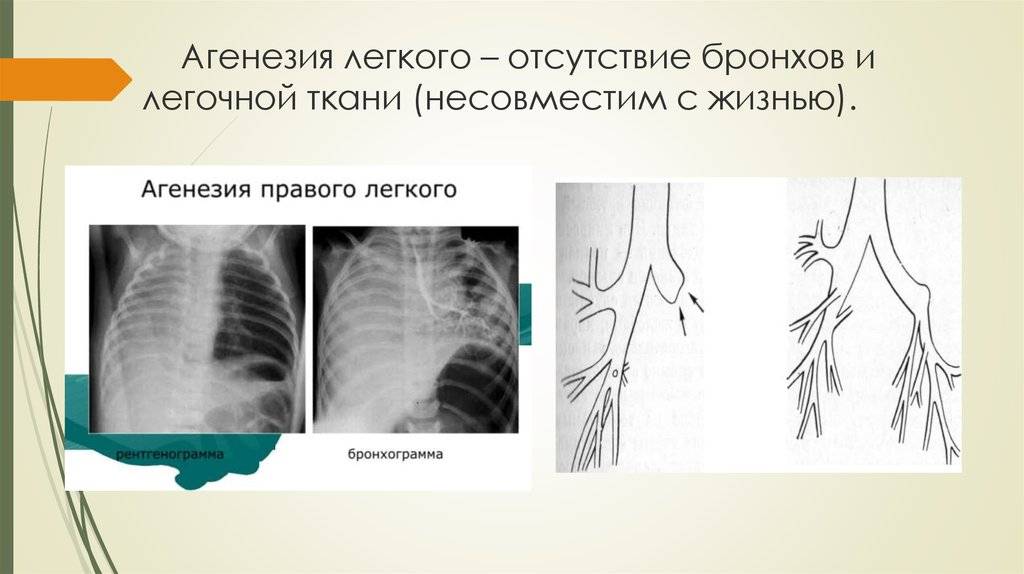
Агенезией легкого называется порок развития ткани, когда в структуре нет определенных элементов. Может недоставать бронхов, некоторых сосудов, части или всей паренхимы. При такой патологии нередко отсутствует даже часть главного бронха. Такой порок наблюдается достаточно редко, но стоит учитывать, что поражение сразу обоих легких гарантирует летальный исход для ребенка сразу после появления на свет.
Нормальное легкое с аномальным кровоснабжением
При формировании нормальной легочной структуры, возможны нарушения в развитии сосудистого русла, снабжающего их кровью. В таких случаях, приток крови может идти к легочной ткани от сосудистого русла большого круга кровообращения.
Аномальное легкое с аномальным кровоснабжением
Аномалии развития легких часто проявляются в виде появления добавочного легкого или его доли. В случае с аномальным легким с аномальным типом тока крови, оно находится в плевральной или брюшной полости, или же в тоще диафрагмы, а кровь к нему поступает от сосудов, входящих в большой круг кровообращения.
Аномальное легкое с нормальным кровообращением
Когда формируется аномальное легкое с обычным кровотоком, то оно представляет собой легочную ткань, локализованную в верхней части плевральной полости. Легкое окружает собственная серозная оболочка и оно получает кислород за счет дополнительного бронха, идущего от трахеи. А ток крови поступает от ветвей легочных сосудов.
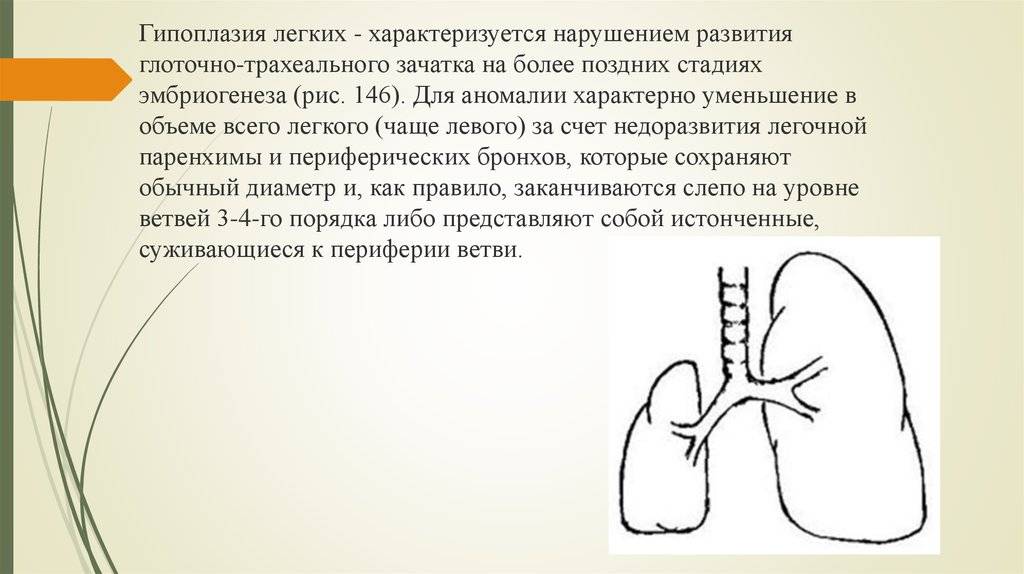
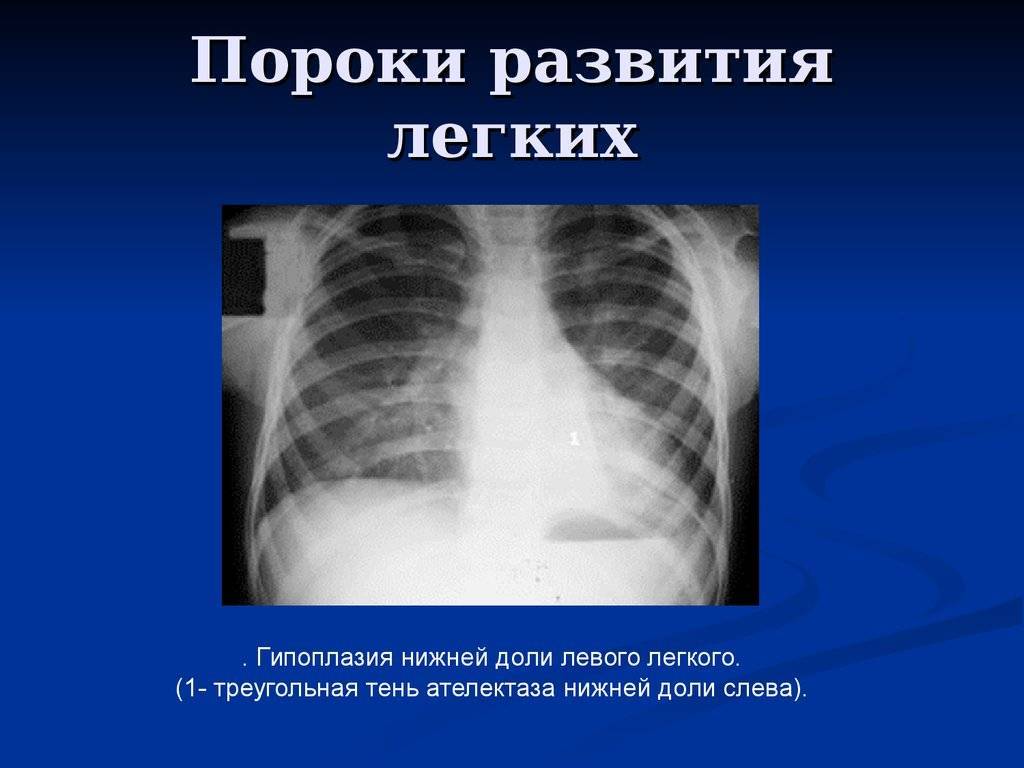
Гипоплазия легких (маленькое легкое)
Гипоплазия легких встречается в 10% детских аутопсий и в 85% случаев сочетается с другими ВПР. Клинически характеризуется развитием СДР, выраженность которого зависит от степени гипоплазии. Врожденная гипоплазия легких может быть первичной, или идиопатической, и вторичной (значительно чаще), одно- и двусторонней. Первичная гипоплазия легких обусловлена генетическими факторами. Она описана при трисомиях 13, 18 и 21, некоторых генетических синдромах, у близнецов, известны семейные случаи.
Причины вторичной гипоплазии:
- аномалии сосудов, снабжающих легкое (стеноз легочной артерии, тетрада Фалло и др.);
- маловодие;
- сдавление легких внутригрудными массами (врожденная диафрагмальная грыжа, врожденная водянка плода);
- сдавление легких при деформациях грудной клетки (асфиктическая торакальная дистрофия, тяжелый сколиоз);
- недостаток респираторных движений в матке вследствие нейромышечных болезней.
Диагноз идиопатической гипоплазии легких ставится при отсутствии всех перечисленных выше причин. Патологическая анатомия обеих форм гипоплазии однотипна. Макроскопически: оба легких могут быть равномерно уменьшены, или имеется выраженная асимметрия (например, при диафрагмальной грыже). В случаях, когда гипоплазия является непосредственной причиной смерти, масса легких уменьшена более чем на 40% и часто составляет всего 20-30% от нормальнй массы для данного гестационного возраста. В норме у доношенных плодов и новорожденных масса легких -50 г. Большее значение для определения гипоплазии имеет показатель относительной массы легкого, т.е. отношение массы легкого к массе плода. В норме у плодов и новорожденных 28 недель беременности и старше этот показатель равен 0,012, у недоношенных младенцев сроком до 28 недель – 0,015 (интерпретируя показатель относительной массы легкого, необходимо учитывать, что при наличии патологических процессов в легких, таких, как пневмония, БГМ, аспирационные синдромы и др., относительная масса будет выше). В зависимости от микроскопической картины различают две главные формы гипоплазии легких. При первой – легкие маленькие, но по степени зрелости соответствуют гестационному возрасту, хотя количество альвеол уменьшено, при второй – наблюдается выраженная незрелость легочной ткани. Эта форма сочетается с маловодием. При специальной окраске обнаруживается отсутствие эластической ткани в междолевых перегородках. Иммуногистохимически определяется значительное уменьшение количества коллагена IV типа. Морфометрические исследования показывают, что независимо от причины в гипоплазированном легком уменьшен альвеолярный радиальный счет. Альвеолярный радиальный счет легко определяется на гистологических препаратах по количеству альвеолярных перегородок, расположенных на прямой линии, проведенной перпендикулярно от терминальной бронхиолы к плевре или лобулярной перегородке. У доношенных младенцев в норме радиальный альвеолярный счет равен 4,1-5,3. Другой метод определения гипоплазии – измерение количества легочной ДНК как показателя тотальной клеточной популяции легких.
Признаки и симптомы
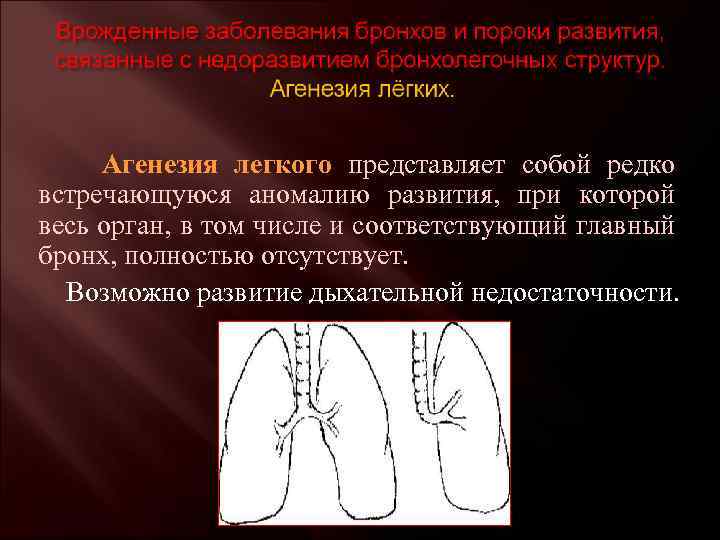
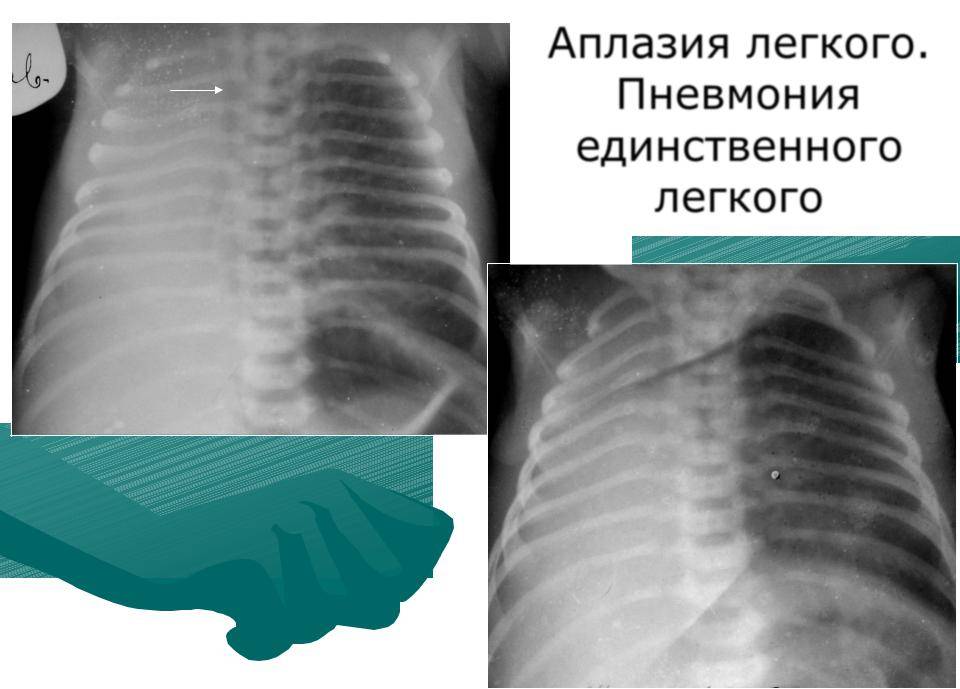
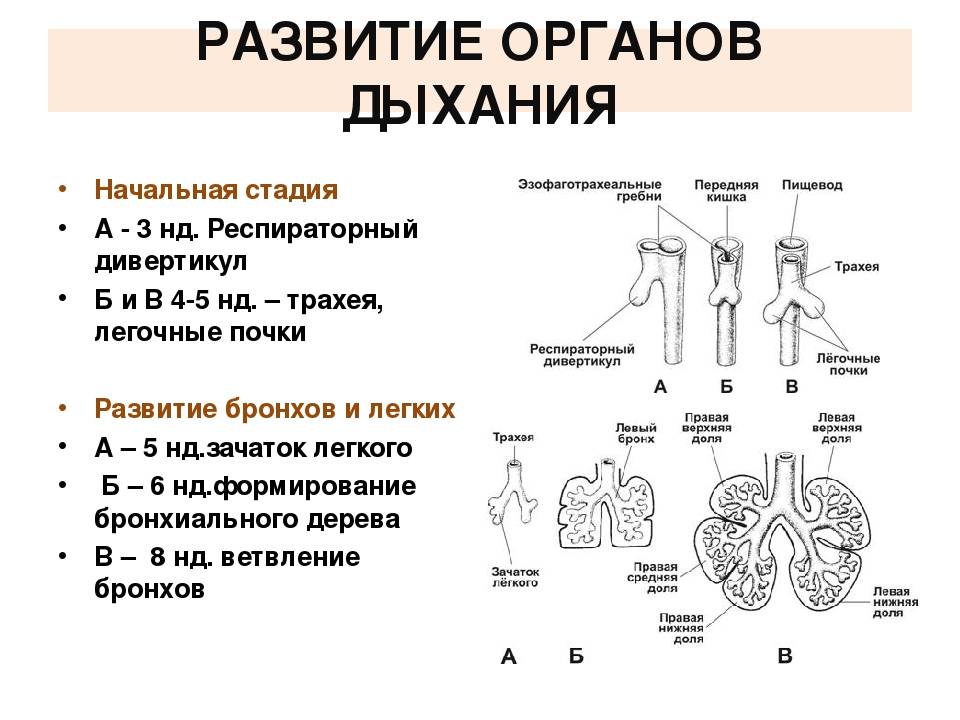
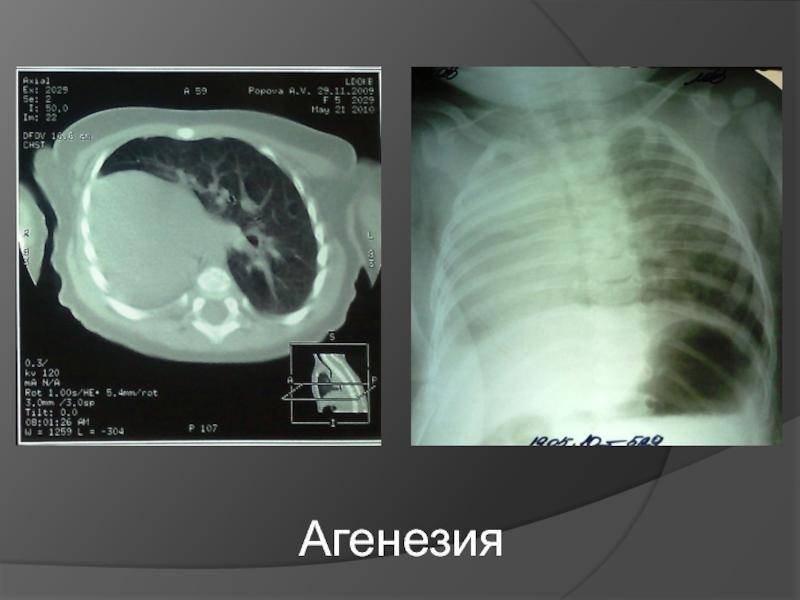
Легочная агенезия – это полное отсутствие легочной ткани, включая бронхиальное дерево, паренхиму легких и поддерживающие сосудистые сети. Остается только рудиментарный бронх. Следовательно, пораженные участки теряют функцию газообмена. Считается, что этот порок связан с задержкой пролиферации зачатков легких во время развития эмбриона, хотя причины этого до сих пор остаются спорными. Во многих случаях это связано с возникновением других врожденных пороков развития. По оценкам, распространенность легочной агенезии составляет 34 случая на 1 000 000 живорождений с несколько большей вероятностью среди женского населения.
В зависимости от степени недоразвития классифицируются два типа легочной агенезии: двусторонняя и односторонняя легочная агенезия.
Двусторонняя легочная агенезия
Двусторонняя легочная агенезия означает, что обе стороны легкого отсутствуют, ее возникновение редко по сравнению с односторонней легочной агенезией. Плод теряет способность изменять газы и, следовательно, несовместим с жизнью после рождения.
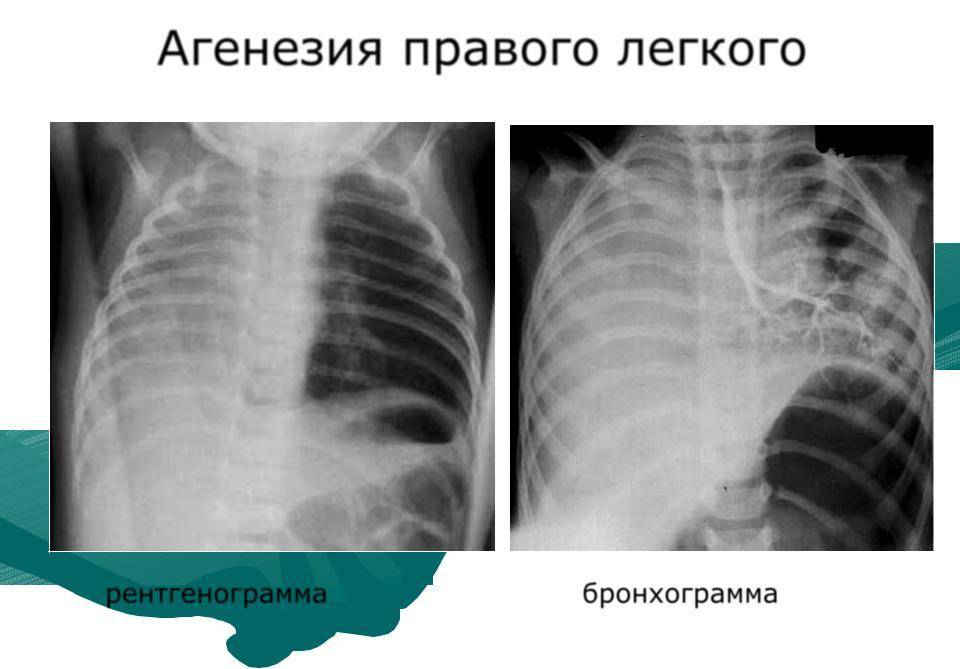
Односторонняя легочная агенезия
Тяжесть односторонней агенезии легких варьируется в зависимости от пораженной области ткани, будь то отдельная доля или все легкое.
Клинические особенности варьируются от бессимптомных до различных респираторных жалоб. Возникновение симптомов также варьируется от младенческого возраста к детству, подростку и взрослой жизни. Часто наблюдаемые клинические признаки включают одышку , респираторный дистресс, рецидивирующие легочные инфекции и ограниченную переносимость физической нагрузки. Также могут присутствовать учащенное сердцебиение, цианоз , асимметрия грудной клетки, тупость.
В случае легочной агенезии функция легких значительно нарушается, что проявляется в уменьшении объема форсированного выдоха и форсированной жизненной емкости легких. Это уменьшение общего объема легких ограничивает переносимость пациентами физических нагрузок и способствует одышке после упражнений. Задержка бронхиального секрета часто приводит к рецидивирующим легочным инфекциям, усугубляя нарушение функции легких и, следовательно, вызывая респираторный стресс.
Связанные аномалии
Учитывая тот факт, что большая часть случаев смерти от легочной агенезии частично связана с наличием ассоциированных пороков развития, часто встречаются другие врожденные аномалии, связанные с этим типом расстройства. Хотя о некоторых случаях двусторонней агенезии легких сообщалось как об изолированной находке, большинство случаев агенезии легких связаны с другими аномалиями, особенно в желудочно-кишечной , мочеполовой и глазной системах. Часто связанные врожденные аномалии включают стеноз , атрезию пищевода , трахеопищеводные свищи , бронхогенные кисты , артериальный проток , тетралогию Фалло и аномалию крупных сосудов .
ГНОЙНО-СЕПТИЧЕСКИЕ ЗАБОЛЕВАНИЯ НОВОРОЖДЕННЫХ
Анатомо-физиологические особенности, сниженная иммунная реактивность обусловливают высокую восприимчивость новорожденных к гнойно-воспалительным инфекциям. Инфицирование может наступить как во внутриутробном периоде, так и сразу после рождения.
У новорожденных грань между локальными и генерализованными формами гнойной инфекции в значительной мере условна, так как возможен быстрый переход местного воспалительного процесса в генерализованную инфекцию.
Клокальным формам относятся гнойно-воспалительные заболевания кожи и слизистых оболочек.
Кожа новорожденных подвергается инфицированию наиболее часто. Различные клинические формы поражения при этом объединяют под названием пиодермии. Пиодермии развиваются под воздействием гноеродных микроорганизмов (стафилококки, стрептококки, гонококки, протей, кишечная палочка, синегнойная палочка и др.).
Везикулопустулез – поверхностная стафилодермия новорожденных – встречается наиболее часто. Процесс локализуется в устьях экзокринных потовых желез. Возникновению заболевания могут способствовать перегревание, повышенная потливость, мацерация. Фолликулярные пустулы размером с просяное зерно или горошину располагаются по всему кожному покрову, чаще локализуются на спине, в складках, на коже шеи, груди, в области ягодиц и на волосистой части головы. Лечение местное (бриллиантовая зелень, метилвиолет, 2% раствор перманганата калия). Антибактериальная терапия, как правило, не проводится.
Псевдофурункулез – заболевание мерокринных потовых желез у детей грудного возраста (множественные абсцессы потовых желез, псевдофурункулез Фингера). Развитию заболевания способствуют недоношенность, иммунодефицитные состояния, искусственное вскармливание, дефекты ухода, повышенная потливость. Высыпания чаще всего располагаются на затылке, спине, ягодицах, бедрах, возможно распространение на кожу груди и живота. Заболевание сопровождается нарушением общего состояния с повышением температуры тела. Местное лечение осуществляют 2% спиртовыми или водными растворами анилиновых красителей, присыпками из окиси цинка (10 %) с тальком. По показаниям назначают антибиотики (с учетом данных антибиотикограммы) и иммунозаместительную терапию.
Поддержка людей с УО
Это заболевание развивается по-разному, но очень важно как можно раньше ее диагностировать. В этом случае специалисты начнут работать с таким пациентом вплотную в раннем возрасте, что значительно улучшает его состояние и качество его жизни. Такая помощь обязательно персонализирована, то есть, она планируется с учетом индивидуальных особенностей больного, его потребностей и желаний
Люди с данным диагнозом не одинаковы, поэтому и помощь для каждого из таких индивидов в жизненной сфере и определенной деятельности должна иметь свой вид и интенсивность
Такая помощь обязательно персонализирована, то есть, она планируется с учетом индивидуальных особенностей больного, его потребностей и желаний. Люди с данным диагнозом не одинаковы, поэтому и помощь для каждого из таких индивидов в жизненной сфере и определенной деятельности должна иметь свой вид и интенсивность.
Во многих странах мира, в том числе и у нас, разработаны специальные программы, цель которых – улучшение качества жизни людей с умственной отсталостью. Их интегрируют, «растворяют» в обществе. Дети со слабыми степенями заболевания ходят во вспомогательные школы и детские сады, инклюзивные классы в обычных образовательных учреждениях. Существуют даже группы в профтехучилищах, где можно получить образование и потом работать по специальности.
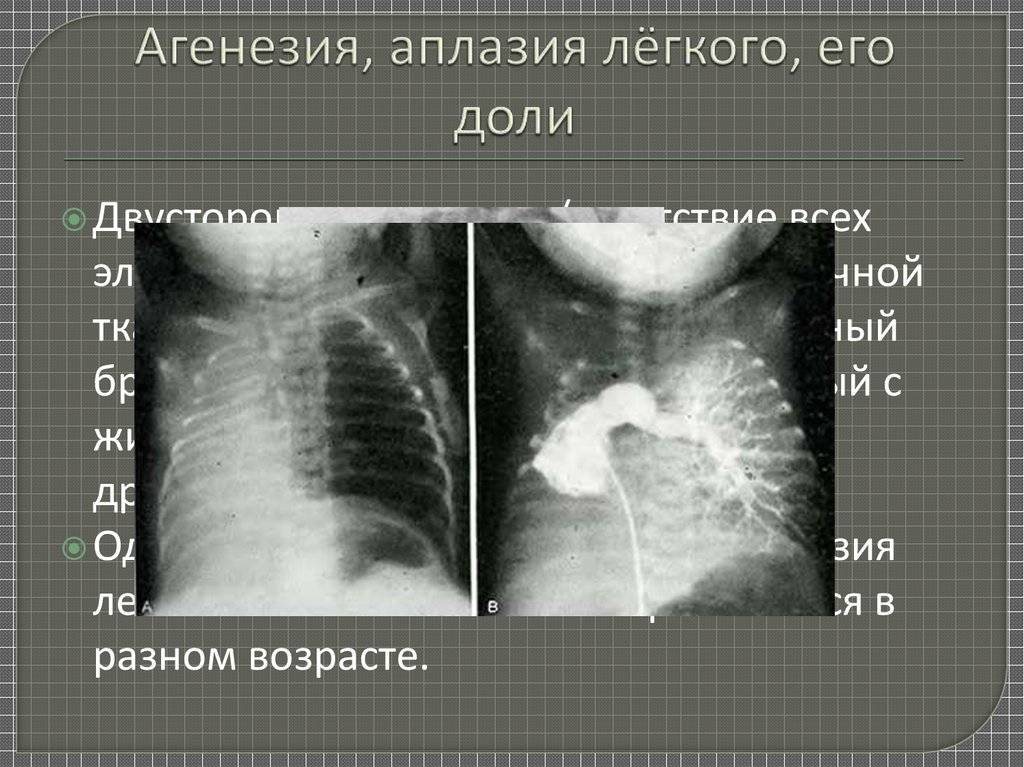
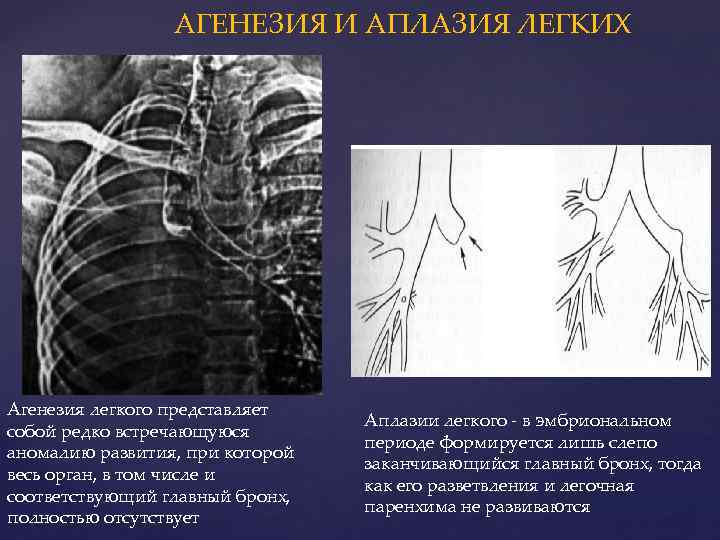
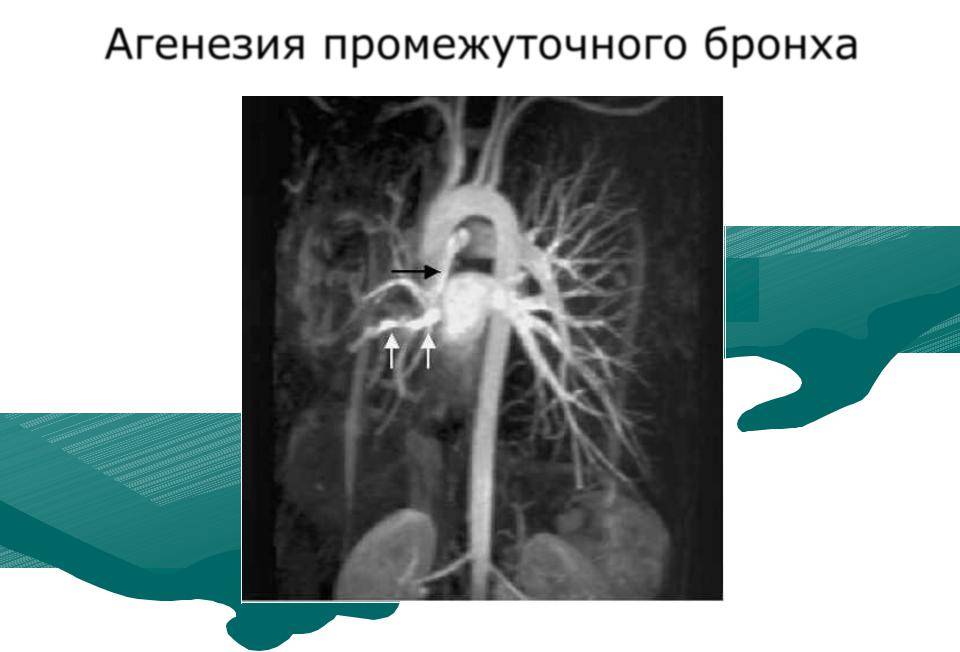
Агенезия и аплазия легкого
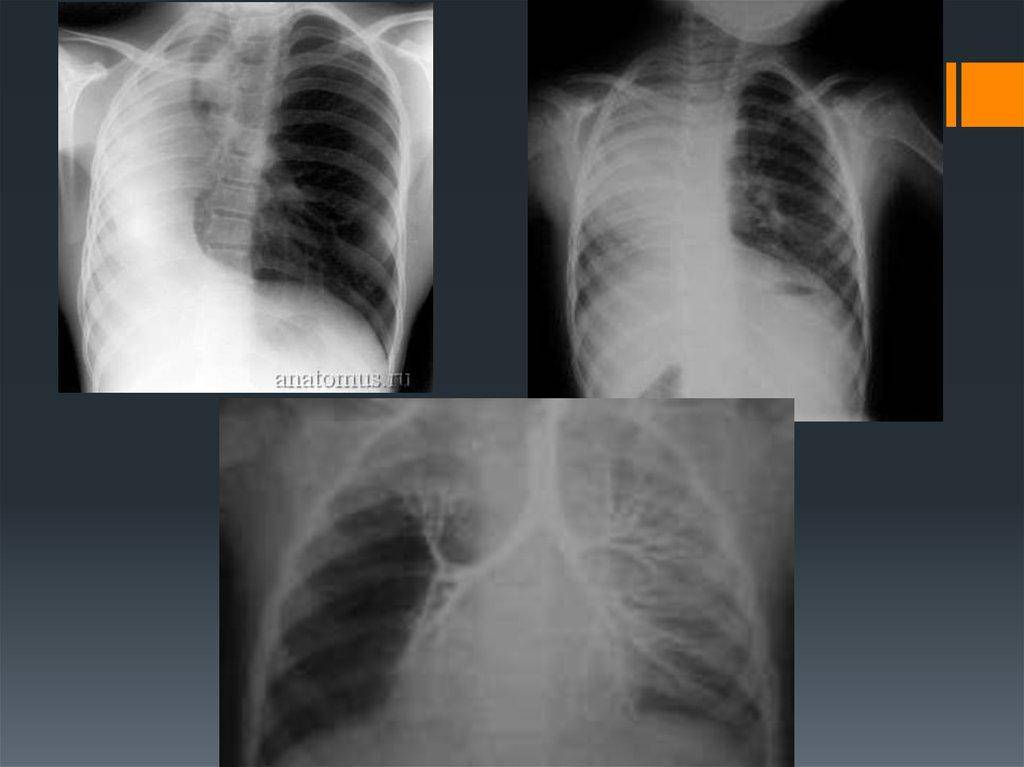
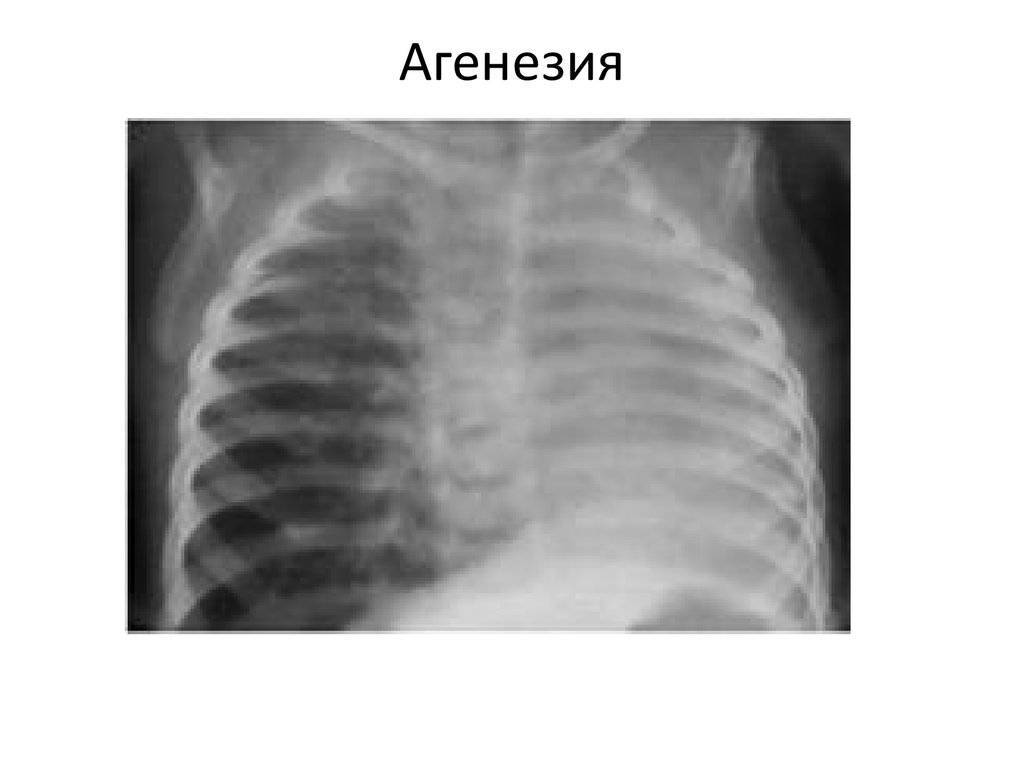
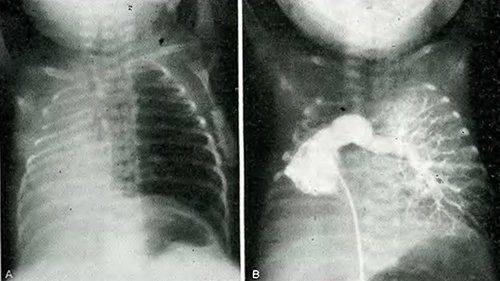
Агенезия (отсутствие) и аплазия (недоразвитие) легкого — сравнительно редкие формы пороков развития. У ребенка, родившегося с агенезией или аплазией легкого, клинические проявления заболевания возникают уже при первых вдохах. Появляется инспираторная одышка, умеренный цианоз кожного покрова, и в первые часы нарастают признаки гипоксии. Этот период соответствует времени адаптации к новым условиям с ограниченными возможностями потребления кислорода.
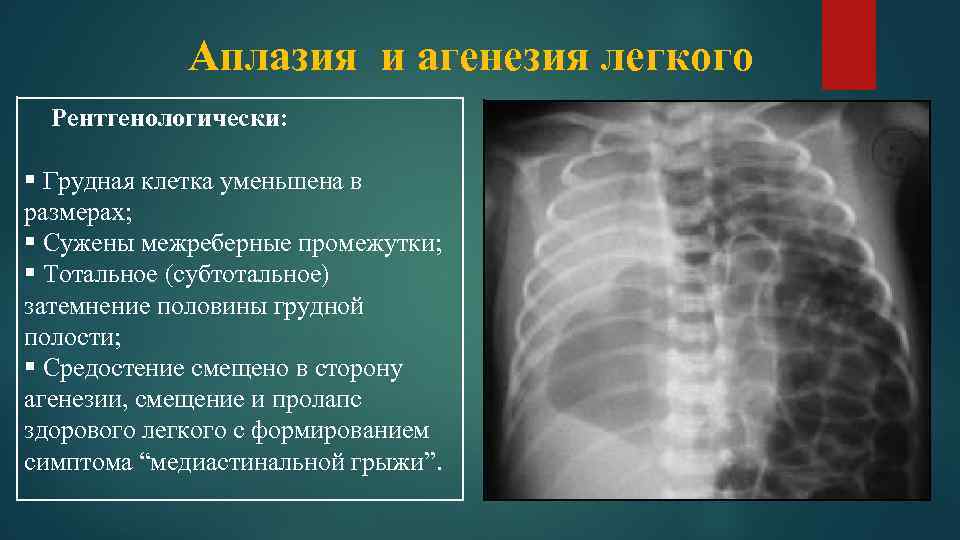
Физикально: при перкуссии выявляется резкое смещение средостения в больную сторону.
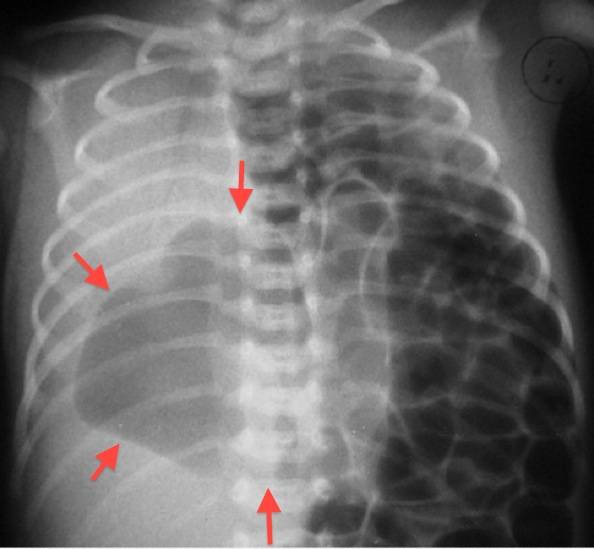
При аускультации —отсутствует дыхание с больной стороны или прослушивается частичная его проводимость за счет здоровой стороны, особенно при значительном смещении средостения в больную сторону вследствие наличия меднастинальной грыжи. На обзорной рентгенограмме — гемогенное затемнение одной половины грудной клетки, резкое смещение средостения в больную сторону, высокое стояние купола диафрагмы с этой же стороны.
На здоровой — легочные поля прозрачны — плевральная полость вместе с легким вдается в область средостения (признак меднастинальной грыжи). Первая помощь заключается в насыщении ребенка кислородом до выведения его из состояния гипоксии.
Учитывая опасность, которую таит агенизированное или аплазированное легкое как источник хронического гнойного воспаления, больным рекомендуются оперативные вмешательства в возрасте после 1 года в целях удаления недоразвитых или не вентилируемых участков легкого.
«Справочник по педиатрии», А. К.Устинович
Осложнения, возникающие при этой патологии
Агенезия легкого очень серьезная патология, чреватая во многих случаях летальным исходом. Если у новорожденных регистрируется это заболевание, то от трети до половины детей с подобным недугом, погибают на протяжении первого года своей жизни.
Причиной летального исхода становится дыхательная недостаточность, приобретающая острые формы, воспалительно-гнойные процессы, возникающие в единственном легком. Также негативную роль играют патологии, сопутствующие этому заболеванию: проблемы с ЦНС, порок сердца, сбои в функционировании мочевыводящей системы.
Агенезия, являющаяся правосторонней, проходит намного тяжелее. Она более часто сочетается с другими патологиями и аномалиями, носящими врожденный характер. Если имеется аплазия, то она может привести к перегибу трахеи, а также к смещению ствола легкого и аорты. Этот процесс ведет к бифуркациям органов, что приводит к ярко выраженной сердечной, а также легочной недостаточности. Такие процессы очень опасны, и могут привести к серьезным осложнениям и последующей смерти больного.
Остановка дыхания
У недоношенных детей еще не до конца сформирован дыхательный центр головного мозга. Если человек дышит недостаточно часто, команда из ствола мозга компенсирует это более глубоким дыханием.
Новорожденные дети, напротив, дышат неглубоко и неравномерно, у них бывают периоды слишком медленного дыхания. Если они возникают слишком часто, врачи говорят о развитии остановки дыхания, или апноэ
Пока вы ждете малыша, задумываете ремонт в детской и закупаете все необходимое, ваш ребенок растет и развивается. Узнайте, как живет малыш в эти девять месяцев.
Малыш с таким нарушением нуждается в постоянном наблюдении в первые недели жизни. По мере роста ребенка риск апноэ уменьшается.
Давайте будем совместно делать уникальный материал еще лучше, и после его прочтения, просим Вас сделать репост в удобную для Вас соц. сеть.
ПолезноЗнал(а) раньше
Лечение новорожденного
При отсутствии клинических проявлений дети с аномалией строения легочных артерий не нуждаются в лечении. Им рекомендуется избегать чрезмерного физического напряжения, эмоциональных перегрузок, лечебная физкультура и дыхательная гимнастика.
При тяжелой степени недоразвития сосудов проводится стентирование после того, как масса ребенка достигнет 10 кг. При проведении этой операции вначале в просвет сосуда вводится катетер с баллончиком на конце, при достижении нужного места в него подают воздух для расширения просвета, устанавливают металлический каркас, удерживающий стенки в расправленном состоянии.
Если артерии нет (агенезия), то могут быть такие варианты ее реконструкции:
- наложение соустьев между функционирующими сосудами в обход суженного;
- соединение правого желудочка с артериями путем установки трубки из перикарда пациента;
- пластика ксеноперикардиальной заплатой или имплантация ствола из синтетического материала.
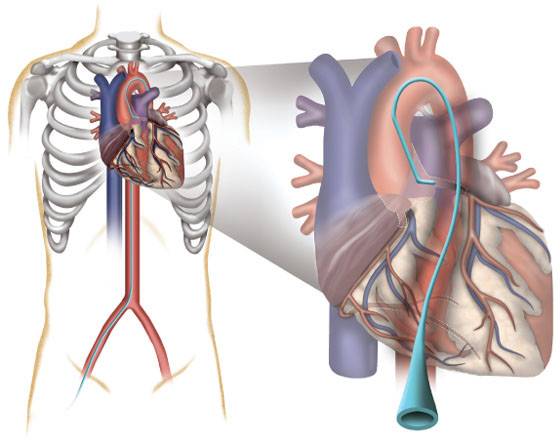 Катетеризация легочной артерии
Катетеризация легочной артерии
Особую важность приобретают такие операции при наличии сочетанных врожденных пороков сердца, так как они помогают избежать перегрузки правого желудочка и развития гипертензии малого круга кровообращения. При появлении у ребенка выраженной сердечной или легочной недостаточности время для хирургического лечения считается упущенным
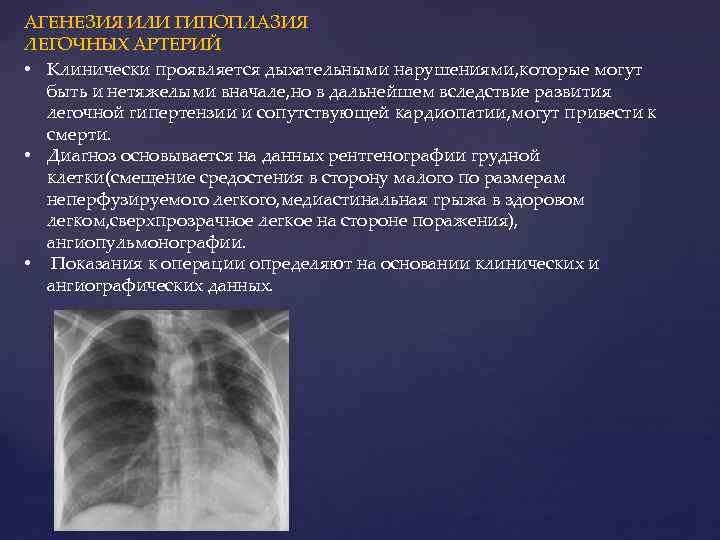
Гипоплазия легочной артерии является врожденным дефектом развития. Вероятность ее возникновения повышается при неблагоприятных внешних воздействиях, заболеваниях матери.
Симптомы при незначительных изменениях могут отсутствовать, если артерия не сформировалась, или процесс носит двусторонний характер, то со временем возникает недостаточность кровообращения, одышка, отставание ребенка в росте и развитии. Эта аномалия строения сосудов может быть причиной хронических болезней легких.
Для диагностики используют рентгенографию, ангиопульмонографию и МРТ. При клинических проявлениях гипоплазии и агенезии легочной артерии показаны реконструктивные операции.
Что такое мозолистое тело: общая информация
Мозолистое тело головного мозга (МТ) или большая комиссура, как этот элемент называют специалисты, является скоплением нервных волокон.
Оно объединяет между собой две части, формирующие головной мозг — правое и левое полушария. Также мозолистое тело координирует их стабильную работу, обеспечивает слаженность передачи и получения сигналов от каждого из полушарий. Кроме того, мозолистое тело объединяет серое вещество каждого из полушарий мозга.
Образование является плотной по консистенции структурой белого цвета. Анатомия мозолистого тела достаточно сложна – в целом — это вытянутая спереди назад структура, длинна которого, в зависимости от возраста и пола, составляет от 7 до 9 см.
Местом расположения большой комиссуры является продольная щель мозга человека.
Как диагностируется агенезия?
Данный вид опасного заболевания может быть выявлен непосредственно в процессе обычного осмотра, когда пациент придет на прием к врачу. Если в процессе стандартного изучения торса больного, а также аускультации возникли подозрения на наличие упомянутой патологии, специалист должен убедиться в том, что предварительная постановка диагноза безошибочна. Для этого он назначает прохождение рентгенографии. В большинстве случаев назначается и дополнительное исследование – онкопульмонология.
Постановкой окончательного диагноза, а также последующим лечением агенезии верхней доли легкого занимается пульмонолог. Также могут быть подключены и другие специалисты, если обнаружены сопутствующие патологии.
В процессе сбора анамнеза специалист уточняет информацию касательно:
— периода появления заболевания;
— присутствия иных врожденных аномалий;
— имеющихся жалоб и т.д.
При проведении осмотра акцент делается на наличие деформаций в зоне грудной клетки, а также обращается внимание на фаланги пальцев. Постановка окончательного диагноза осуществляется при наличии целого ряда данных, а именно:
Постановка окончательного диагноза осуществляется при наличии целого ряда данных, а именно:
— полученных после проведения физикального исследования. При осуществлении перкуссии у пациента наблюдается моментальное перемещение сердечной тупости. Это происходит в области поражения. Верхушечные толчки определяются пальпаторно при изучении подмышечной, левой и правой зоны. В этих же районах можно четко услышать сердечные тоны. Во время исследования специалист может выявить уменьшение перкуторного звука в протекции деформированного/отсутствующего легкого, но при аускультации данной зоны часто вслушиваются в дыхательные шумы, чтобы не допустить ошибок в постановке диагноза, и не принять одно заболевание за другое;
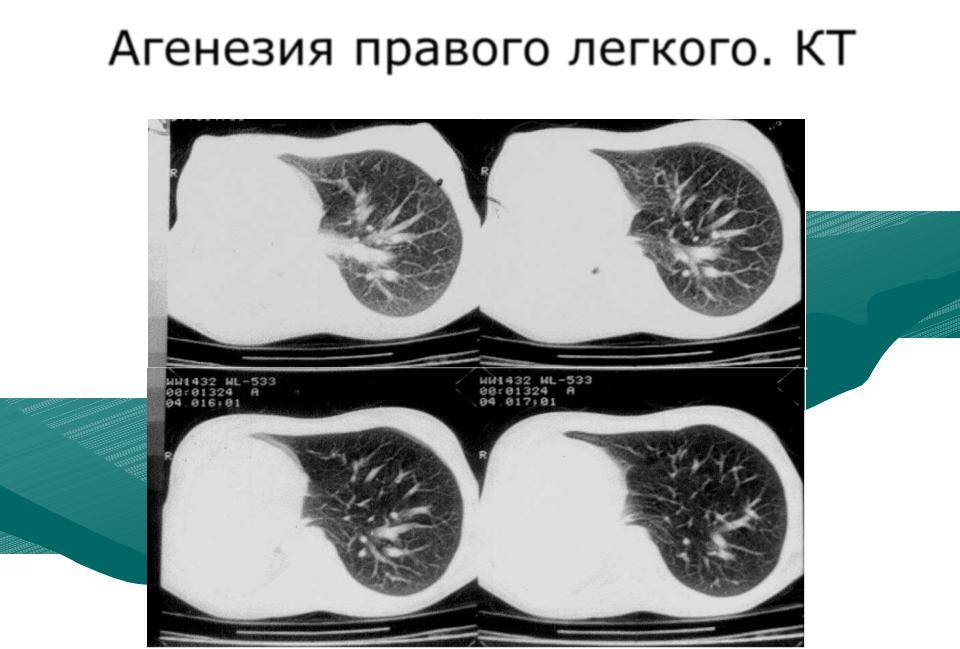
— полученных после проведения лучевых методик. При ознакомлении с рентгенограммой легких специалист может детально изучить особенности сдвижения средостения в пораженную зону. Также исследование позволяет ознакомиться с верхними отделами пораженных областей. Здесь может быть выявлена зона нормальной ткани органа, что также приводит к неправильной постановке диагноза. Чтобы максимально точно убедиться в верности предположений, и диагностировать агенезию с наличием гидроторакса и других дополнительных нарушений, следует осуществить компьютерную томографию. В данном случае детально обследуется грудная клетка.
— взятых после эндоскопической диагностики. Благодаря бронхоскопии можно выявить отсутствие карины, а также рассмотреть отсутствие главных бронхов. Это исследование следует проходить исключительно по назначению врача, возможно, оно и не потребуется для постановки точного диагноза;
— полученных после осуществления функциональных методик. Проведение диагностирования функций дыхания – это не основная методика, позволяющая произвести постановку диагноза. Но данный способ предоставляет возможность более детально отобразить особенности некоторых предыдущих исследований, что позволяет установить уровень дыхательной недостаточности.
В зависимости от особенностей проведения персонального осмотра, будет зависеть «набор» исследований, назначенных специалистом. Также он может направить на консультацию к другим специалистам, если возникнет необходимость в выявлении сопутствующих болезней.
Какую функцию выполняет плацента
Итак, плацента – это важный орган, который образуется только во время беременности. Образуется плацента из хориона – зародышевых оболочек плода. В самом начале беременности ворсины хориона – выросты оболочки – равномерно покрывают всю поверхность плодного яйца, начиная со второго месяца беременности с одной стороны плодного яйца ворсины начинают удлиняться, увеличиваться в размерах и формируют плаценту.
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).
В плаценте происходит постоянный обмен веществ между мамой и ребенком. Из материнской крови к плоду поступает кислород и питательные вещества, от плода обратно к матери углекислый газ и продукты обмена, подлежащие выведению из организма.
Плацентарный барьер выполняет иммунологическую функцию, поскольку пропускает некоторые защитные антитела – клетки крови, обеспечивающие борьбу с инфекционными агентами, кроме того он является непроницаемым для некоторых вредных веществ, вирусов и бактерий. К сожалению, плацентарный барьер легко преодолевают наркотические вещества, алкоголь, никотин, компоненты многих лекарств и некоторые вирусы.
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др. К сожалению, не всегда все складывается вполне благополучно
В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.