Виды аллергической сыпи у детей и перечень аллергенов
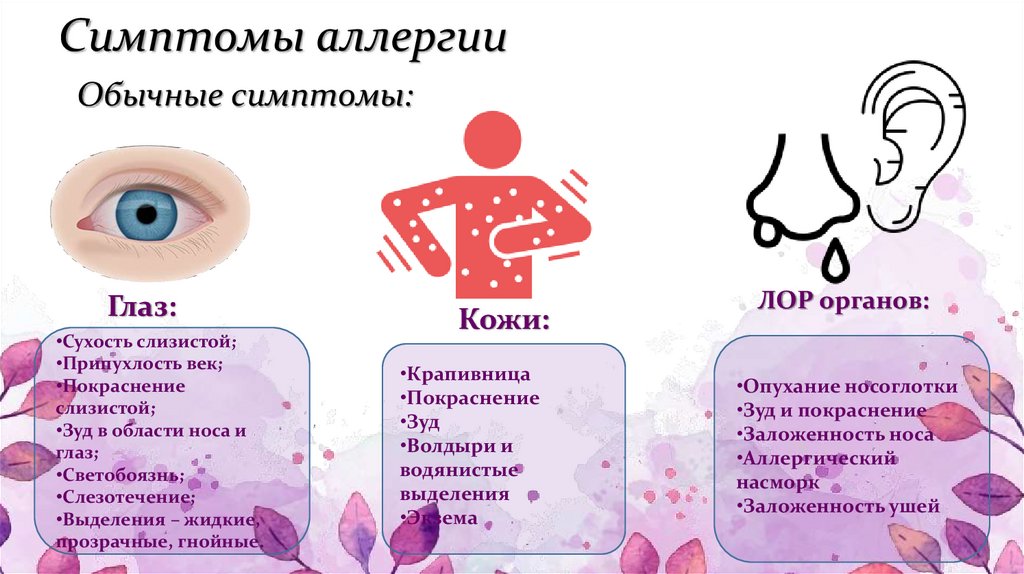
В большинстве случаев симптомы детской аллергии проявляются после контакта с аллергеном. Признаком аллергии может быть не только сыпь, но и зуд тела, лихорадка, жжение в глазах и насморк.
Чем младше ребенок, тем большую опасность представляет аллергия для его здоровья.
Чаще всего аллергическая реакция у малышей возникает на:
- продукты питания;
- медикаменты;
- бытовую пыль;
- укусы насекомых;
- пыльцу растений;
- бытовую химию.
Пищевая
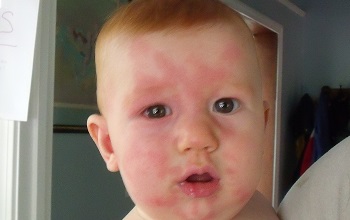
Аллергия на продукты питания является одним из видов непереносимости пищи. Она оказывает большое влияние на дальнейшее развитие детских аллергических реакций и может стать причиной некоторых болезней. У детей аллергия на пищу проявляется в виде диатеза.
Начало лечения пищевой аллергии заключается в устранении аллергена. Малышу будет назначена диета в соответствии с индивидуальными особенностями организма.
Медикаментозная
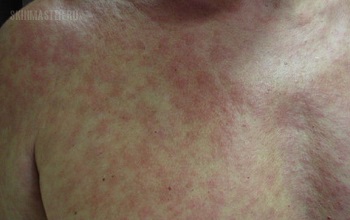
Медикаментозной аллергией называется реакция иммунной системы ребенка на лекарственные препараты.
Симптомы следующие: сыпь, зуд слизистых оболочек и кожи, покраснение глаз, слезотечение, отек лица, языка или губ. К ним могут добавляться насморк, кашель, затрудненное дыхание и боли в суставах.
Профилактика появления аллергической реакции у ребенка на медикаменты сводится к тщательному подбору лекарств, особенно для детей, имеющих аллергические заболевания.
Если у ребенка уже возникала реакция на тот или иной препарат, нужно не допустить повторное введение медикамента. Для этого в медицинскую карточку ребенка вносятся сведения об аллергии.
Аэроаллергия

Аэроаллергия у ребенка вызывается факторами окружающей среды, которые обладают аллергенностью. Это могут быть природные компоненты: пыльца растений, пыль, яд насекомых, эпидермис животных, плесневые грибы и другие элементы.
Для того чтобы определить на какой фактор у ребенка аллергия, проводят специальные аллергические тесты.
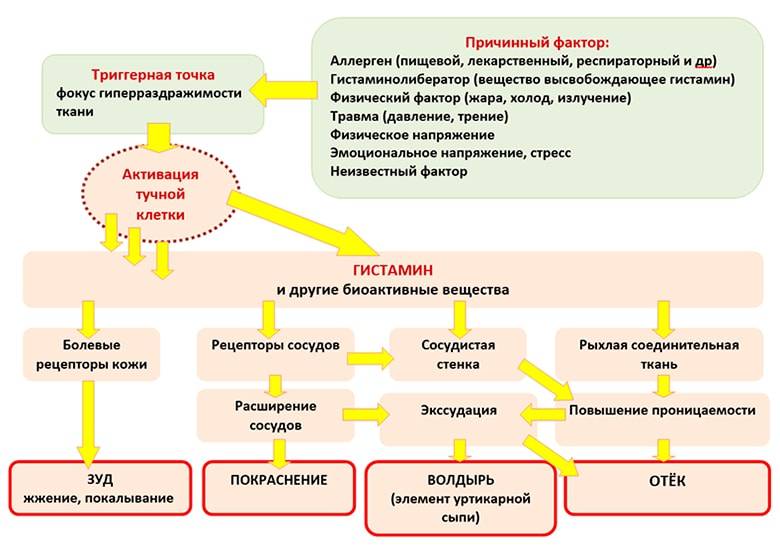
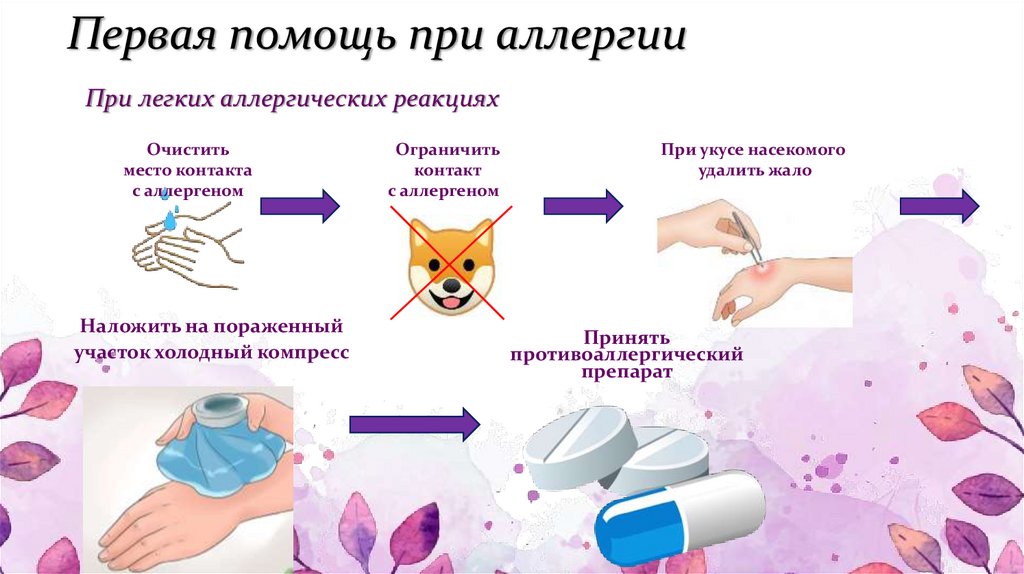
Способы облегчения зуда при аллергической крапивнице
1. Применение холодного компресса. Нанесение холодного компресса на зудящую область поможет снять раздражение и уменьшить зуд. Для этого можно использовать холодную воду или леденец, завернутый в мягкую ткань. Не рекомендуется наносить лед напрямую на кожу, так как это может вызвать обморожение.
2. Использование антигистаминных препаратов. Антигистаминные препараты являются основным средством для облегчения зуда при аллергической крапивнице. Они помогают уменьшить отеки и снизить активность веществ, вызывающих аллергическую реакцию. Для подбора дозировки и препарата следует обратиться к врачу.
3. Нанесение местных средств на кожу. Местные средства, такие как гелеобразные препараты с охлаждающим эффектом или противозудные кремы, могут помочь снять зуд и раздражение на коже. Они образуют защитный слой и снижают реакцию кожи на аллергены. Но перед использованием следует проконсультироваться с врачом.
4. Избегание раздражающих веществ и аллергенов. Чтобы предотвратить появление зуда при аллергической крапивнице, необходимо избегать контакта с известными аллергенами. Это могут быть определенные продукты питания, пыль, вещества для ухода за кожей и другие раздражители. Рекомендуется консультироваться с врачом-аллергологом, чтобы выявить и избегать аллергены.
5. Соблюдение гигиены кожи. Правильное уход за кожей может помочь снизить зуд и раздражение. Рекомендуется использовать нежные моющие средства и избегать сухости кожи. Также стоит отказаться от купания в холодной воде, так как она может усугубить симптомы крапивницы.
6. Теплые ванны с добавлением успокаивающих средств. Теплые ванны с добавлением успокаивающих травяных отваров или специальных средств смягчают кожу и снижают зуд. Такие процедуры рекомендуется принимать не более 15-20 минут и не чаще 2-3 раз в день.
7. Аптечные мази и кремы. В аптеках можно приобрести специальные противозудные мази и кремы, которые помогут снять зуд при аллергической крапивнице. Они имеют охлаждающий и успокаивающий эффект, а также образуют защитную пленку на коже.
8. Обращение к врачу. Если зуд при аллергической крапивнице не проходит или становится сильно выраженным, следует обратиться к врачу. Он сможет подобрать индивидуальный подход к лечению и предложить эффективные методы облегчения зуда.
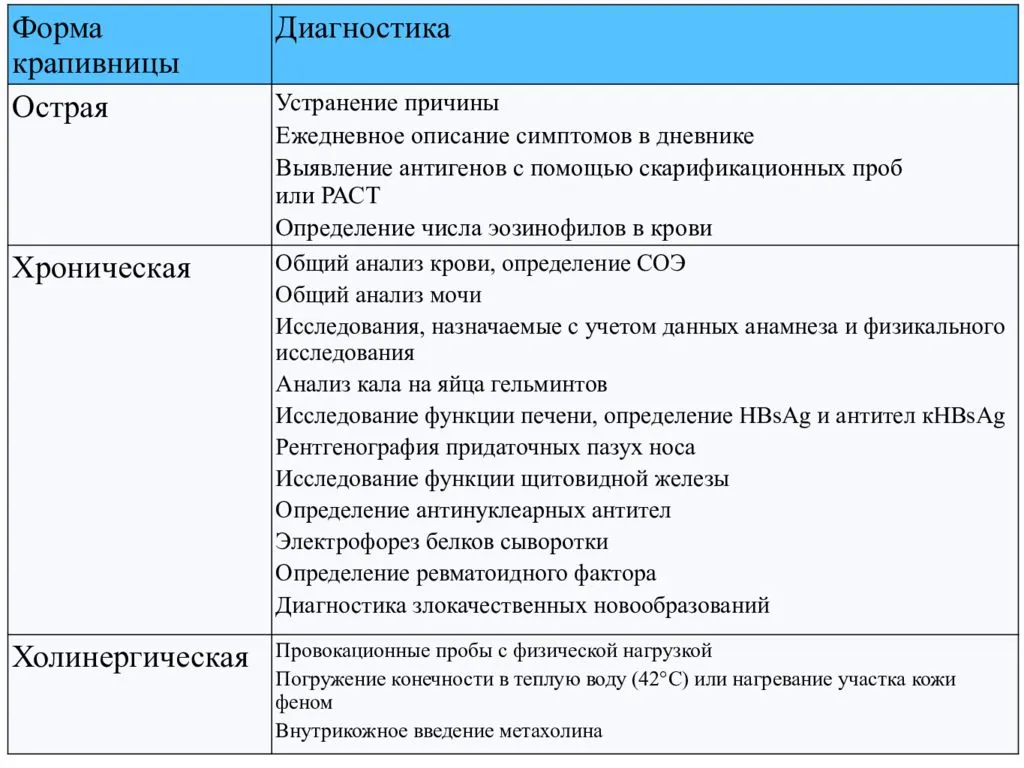
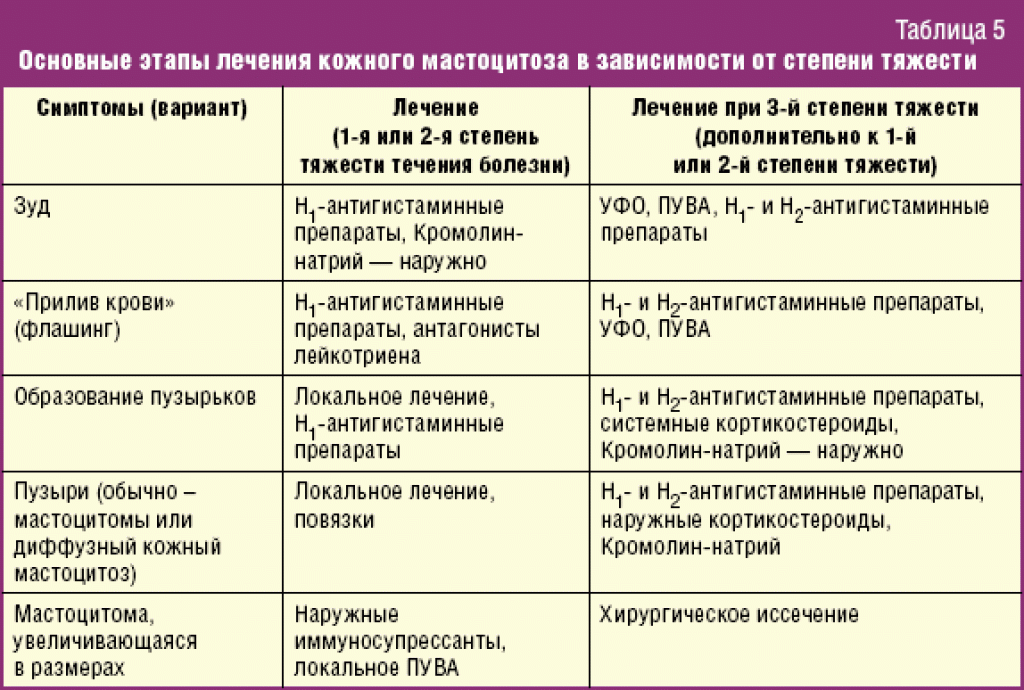
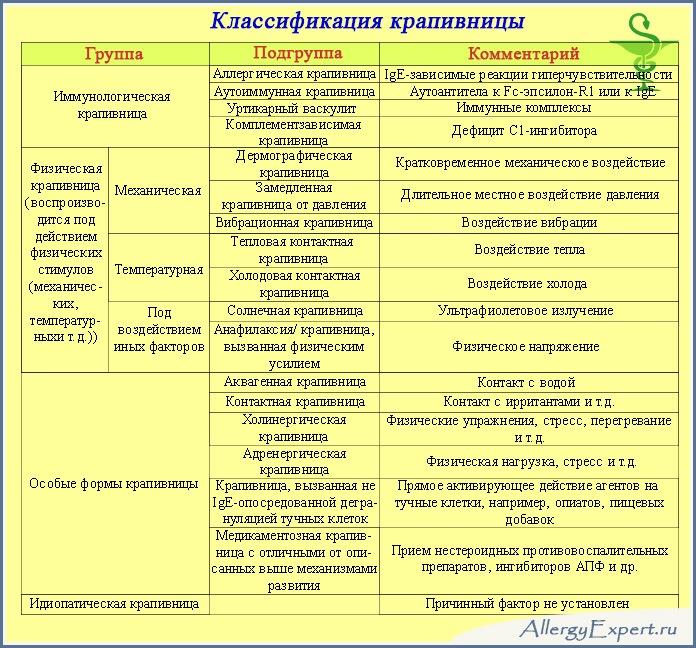
Лечение аллергической крапивницы
Диагностика болезни проводится в 4 этапа:
- специалист проводит первичный осмотр;
- производится сбор анамнеза, возможных причин и др.;
- после этого берут диагностические пробы;
- назначают анализы.
Процедура лечения происходит пошагово:
- устранение воздействия провокатора (аллергена) и очищение организма;
- фармакотерапия (курс приема лекарственных препаратов);
- назначение диеты.
Препараты в конкретных случаях будут разными. В случае с эндогенным характером лихорадки главная задача – устранить первопричину, назначить действенное лечение.
Нередко тяжелая форма болезни предполагает назначение кортикостероидов (Преднизолон) и антигистаминовых препаратов (Цетрин). Со всеми симптоматическими проявлениями аллергических реакций справляется препарат Цетрин. Эффект от приема заметен уже спустя 20 минут после приема таблетки. Средство не вызывает привыкания, подходит для длительного использования.
Цетрин относится к антигистаминам II поколения, что исключает проявления целого ряда негативных симптомов8.
Самостоятельное лечение, как взрослых, так и детей, может оказаться опасным для здоровья. Своевременное обращение к специалисту поможет оперативно справиться с крапивницей и выявить причины ее возникновения.
Список литературы
- Федеральные клинические рекомендации по диагностике и лечению крапивницы / Российская ассоциация аллергологов и клинических иммунологов: утверждено Президентом РААКИ 23 декабря 2013 г. – Москва, 2013. – 9 с.
- Мухин, Н. А. Подагра: Лики болезни / Н. А. Мухин // Современная ревматология. – 2007. – №1. – 5 с.
- Ивашкин, В.Т. Гастроэнтерология. Национальное руководство / В. Т. Ивашкин, Т. Л. Лапина. – М.: Из-во ГЭОТАР-Медиа, 2008. – 754 с.
- Васильева, А.А. Острая крапивница и ангиоотек в практике семейного врача / А. А. Васильева, Р. Ф. Хакимова // Вестник современной клинической медицины , т. 4 – 2011. – №4. – 54-58 с.
- Ревякина В. А. Крапивница в практике педиатра / В. А. Ревякина // Медицина неотложных состояний – 2007. – №4. – 93-96 с.
- Крапивница. Атопический дерматит: методические рекомендации для студентов лечебного, педиатрического и стоматологического факультетов / Под. ред. В. М. Червенца. – М.: Изд-во Алквист, 2012. – 22 с.
Контактный дерматит
Активация иммунной системы происходит при контакте кожных покровов с определённым аллергеном. У детей это шерстяные вещи, кремы, мази, химические вещества, которыми обрабатывали постель.
Признаки:
- отёчность;
- покраснение;
- пузырьки, заполненные жидкостью;
- нередко после вскрытия пузырьков возможно вторичное инфицирование, появление эрозий.
Важно! Не путайте эту разновидность с фотодерматитом или солнечным ожогом. Лучевое поражение эпидермиса появляется после длительного пребывания под прямыми лучами солнца.. Более подробно о контактном дерматите прочтите по этому адресу
Здесь написано все о солнечных ожогах. Про аллергический дерматит узнайте на этой странице
Более подробно о контактном дерматите прочтите по этому адресу. Здесь написано все о солнечных ожогах. Про аллергический дерматит узнайте на этой странице.
Обследование маленького пациента с явлениями аллергической сыпи
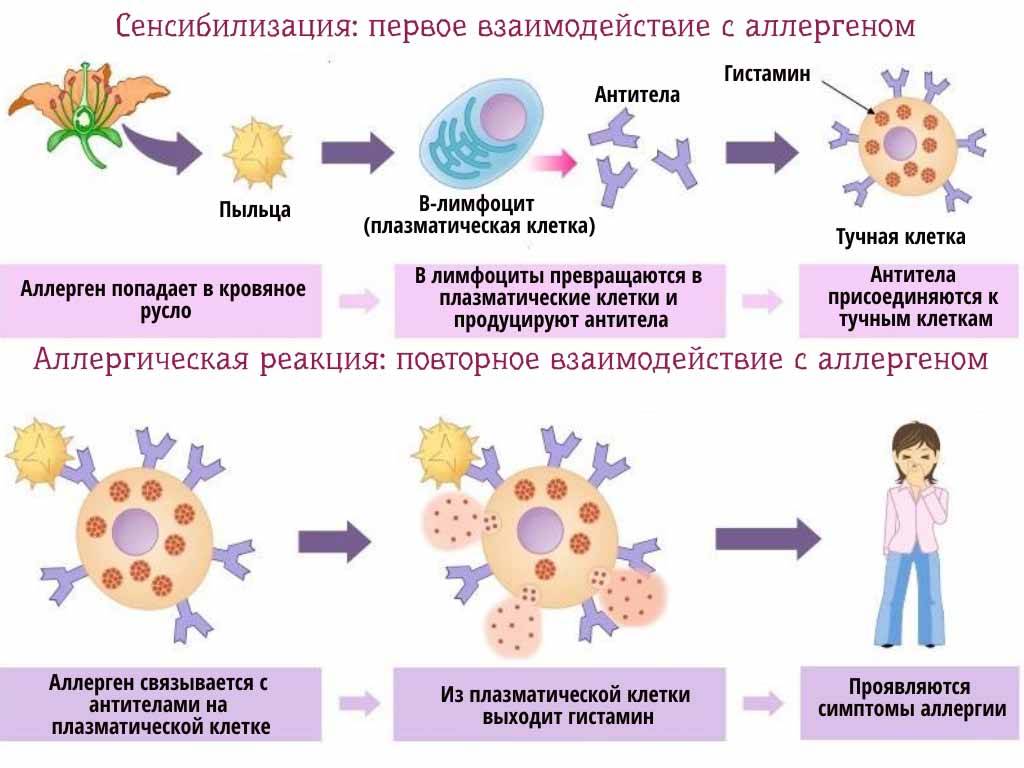
Что сможет предложить вам аллерголог при подозрении на атопический характер сыпи у ребёнка? Прежде всего, это кожное тестирование с аллергенами. Но при ярко выраженном кожном процессе и обострении болезни целесообразно будет выполнить исследование крови на антитела к причиннозначимым аллергенам — специфическим иммуноглобулинам Е.
Сам термин «иммуноглобулин» обозначает белок сыворотки крови. Как правило, в норме иммуноглобулины Е в малом количестве присутствуют в крови для защиты от паразитов, бактерий, вирусов. При поступлении активно действующих на иммунитет частиц в организм аллергика содержание иммуноглобулина Е повышается.
Профилактика
Если у малыша есть предрасположенность к аллергии или заболевание уже диагностировано, то для снижения риска повторных приступов необходимо соблюдать ряд мер. Например, как можно дольше сохранять грудное вскармливание, придерживаясь самостоятельной гипоаллергенной диеты
С осторожностью вводить новые продукты в рацион. Отказаться от предметов обихода, в которых могут накапливаться аллергены: ковры, шторы, старые постельные принадлежности, книги
Ежедневно проводить влажную уборку с использованием специальных гипоаллергенных средств бытовой химии. Использовать мойки и увлажнители воздуха. А также одевать малыша в вещи из гипоаллергенных тканей.2,3
Понятие аллергической сыпи
Аллергические высыпания – это один из симптомов аллергии, который свидетельствует о расстройстве иммунной системы. Если сенсибилизация организма повышена, то негативная реакция может появиться даже при малейшем соприкосновении с раздражителем. При чем эта реакция может проявляться мгновенно либо иметь накопительный эффект.
К основным причинам появления сыпи относятся:
- Продукты питания (цитрусовые, фрукты и овощи красного и оранжевого цветов, мед, шоколад, морепродукты, орехи, жирное коровье молоко, продукты с консервантами).
- «Некачественное» грудное молоко. Если кормящая грудью женщина ест вышеперечисленные продукты, то вероятность возникновения сыпи у младенца возрастает в разы.
- Бытовая химия (мыло, шампуни, влажные салфетки, гели для умывания, стиральные порошки).
- Природные факторы (солнечные лучи, сильный мороз, укусы насекомых, пыльца растений, шерсть животных, пыль).
- Прием медикаментов (антибиотики и сиропы, содержащие ароматизаторы и красители).
Провоцирующими факторами выступают:
- токсикоз при беременности;
- неправильное питание при беременности;
- искусственное вскармливание (с самого рождения либо ранний отказ от груди);
- тяжелые вирусные инфекции, перенесенные в раннем детстве;
- ослабленный иммунитет при авитаминозе, недоедании, после перенесения тяжелых болезней;
- аутоиммунные патологии;
- плохая экология;
- наследственная предрасположенность.
Причины появления аллергических высыпаний на теле у детей
Одной из главных причин гиперчувствительности к белкам-антигенам является наследственная предрасположенность. Если у родителей наблюдаются признаки атопического дерматита, вероятность появления аллергической сыпи у ребенка увеличивается до 80%.
Факторы риска возникновения аллергии закладываются в период внутриутробного развития. Развитию патологического процесса способствуют:
- неблагоприятное течение беременности, осложненное токсикозом, маловодием либо многоводием;
- воздействие через плаценту токсических веществ: никотина, алкоголя, наркотических анальгетиков;
- бактериальные или вирусные внутриутробные инфекции;
- неправильное питание беременной женщины (высококалорийные и аллергизирующие продукты);
- негативное воздействие окружающей среды, особенно продуктов вредного производства.
После рождения провоцирующими факторами могут становиться:
- перевод с грудного вскармливания на искусственное;
- неграмотное или раннее (до 5 месяцев) введение прикорма;
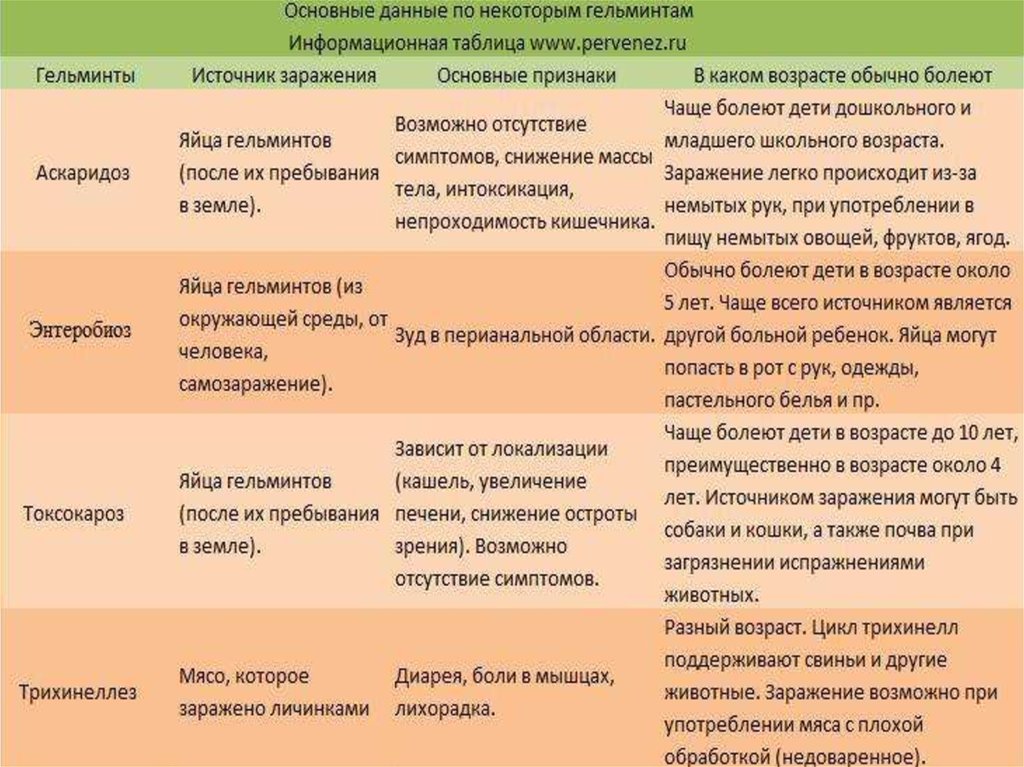
- паразитарные инвазии (аскаридоз, лямблиоз, эхинококкоз);
- патологии ЖКТ (гастриты, дуодениты, болезни ЖВП);
- перенесенные инфекции (ОРВИ, тонзиллит, отит, аденоидит, кариес);
- функциональные нарушения работы ЦНС и гормональные сбои.
Причиной сыпи у детей до года чаще всего бывает пищевая аллергия (реакция на коровье молоко, яйца, злаковые).
Высыпания также возникают как реакция организма на такие внешние раздражители:
- медикаментозные препараты;
- средства бытовой химии;
- укусы комаров и других насекомых;
- домашняя пыль и пылевой клещ;
- пыльца растений и споры грибков-паразитов;
- шерсть и выделения животных, перья птиц.
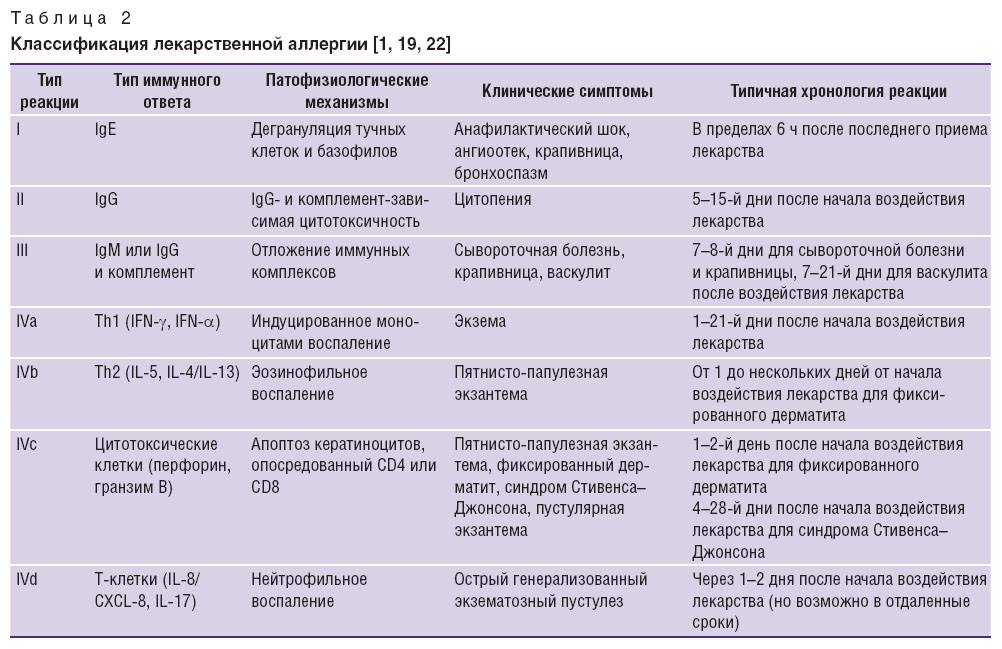
Лечение аллергических реакций у детей
Для того чтобы полностью избавиться от симптомов заболевания, самое главное – это исключить воздействие провоцирующего аллергена на организм.
Исключение продуктов, вызывающих аллергию
При обнаружении пищевой аллергии у детей рекомендуется ввести гипоаллергенную диету, исключив продукты, вызывающие заболевание.
Если невозможно точно определить провоцирующую пищу, следует вести пищевой дневник и записывать в него каждый новый продукт с описанием самочувствия ребенка.
Временно из рациона следует исключить продукты с высоким риском развития аллергической реакции, такие как орехи, сладости, молоко, картофель, морепродукты, рыба, мед, красные и оранжевые фрукты и овощи.
Элиминационное питание
Эта диета должна быть соблюдена в течение нескольких месяцев, при этом каждый новый продукт вводится постепенно небольшими порциями в течение нескольких дней. Следует вводить только один продукт в неделю и обязательно записывать реакцию организма на него.

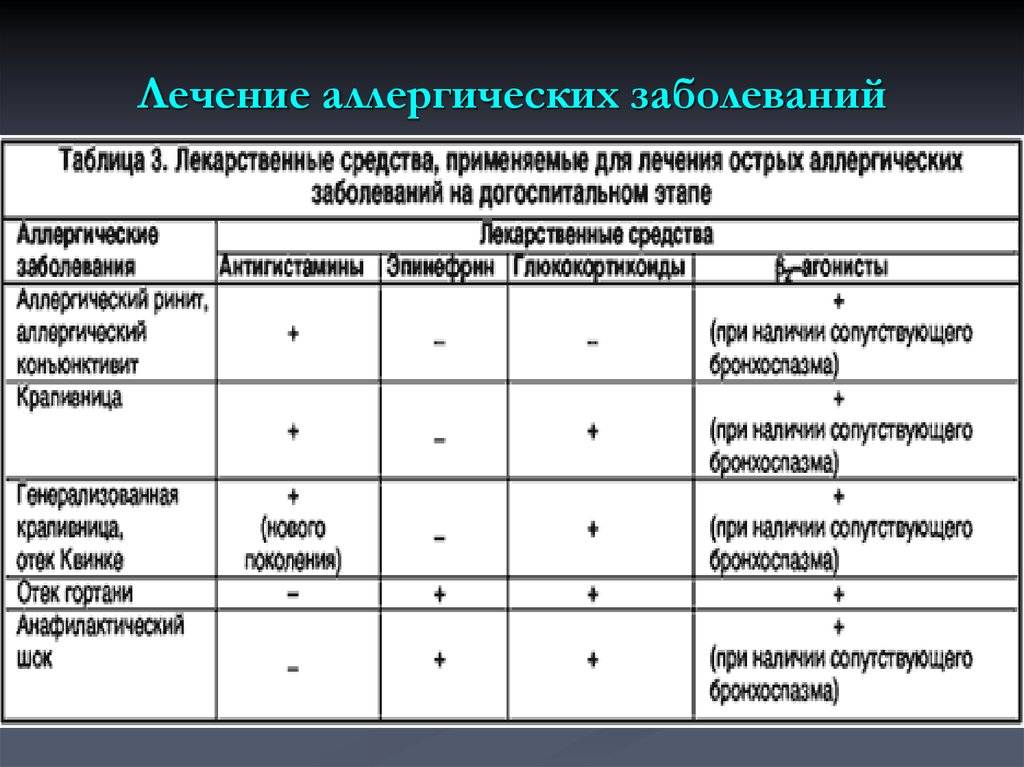
Медикаментозная терапия
Аллергия у детей в остром периоде обязательно лечится медикаментами. Их назначение позволяет быстрее выводить токсины из организма, снимать отек и раздражение на коже, а также предотвращать развитие анафилактического шока.
Среди основных групп фармацевтических препаратов, используемых в лечении аллергии у детей, выделяют следующие.
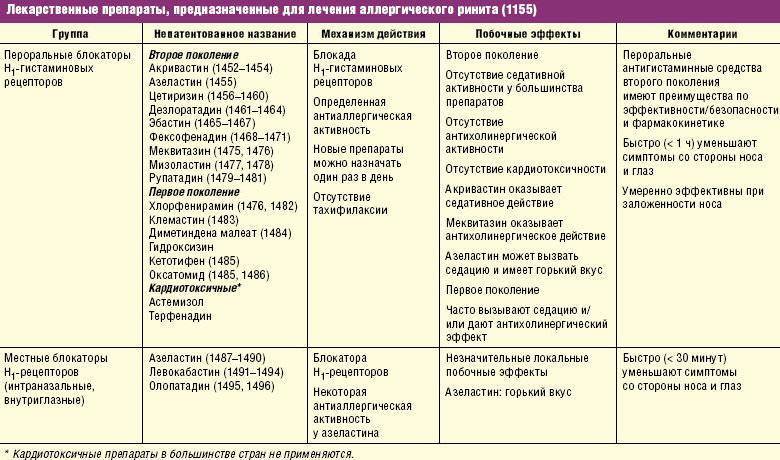
Антигистаминные препараты
Это лекарства, которые уменьшают проницаемость сосудистой стенки и выработку антител. Благодаря этому механизму действия устраняется отек, воспаление и сильный зуд.
Антигистаминные препараты назначаются детям на несколько дней, а при сезонных поллинозах их применение оправдано за несколько недель до ожидаемого начала заболевания.
Существуют препараты первого поколения, такие как Супрастин и Тавегил, которые используются при выраженных симптомах аллергической реакции в первые дни лечения.
Также существуют препараты нового поколения, такие как Лоратадин, Зиртек и Кестин, которые обладают продолжительным действием, не вызывают сонливости и могут использоваться в течение длительного времени.
Препараты третьего поколения, такие как Блогир 3, Налориус, Терфена, Эзлор и Гисманал, назначаются на несколько месяцев при круглогодичном рините, дерматозах и бронхиальной астме. Они накапливаются в организме и предотвращают проявление симптомов аллергии.
Энтеросорбенты
Эти препараты необходимы для ускорения вывода накопившихся токсинов из организма при аллергии у детей.
Энтеросорбентами являются активированный и белый уголь, Полисорб и Энтеросгель. Препараты следует принимать не раньше, чем через полтора часа после приема других лекарств.

Антибактериальная терапия
При аллергии у детей назначается при присоединении вторичной инфекции на коже, таких как пиодермии и воспаление с температурой.
Использование антибиотиков необходимо для предотвращения развития сепсиса и снятия симптомов интоксикации.
Мази
При кожной сыпи назначаются мази от аллергии с противовоспалительным, противозудным и антигистаминным эффектом.
Для лечения детей подходят мази, такие как Бепантен, Диоксидин и Сульфаргин. При атопических дерматитах рекомендуется использовать средства, улучшающие регенерацию кожных клеток, такие как Радевит, Солкосерил и Видестим.
Для снятия сильного зуда хорошо подходят цинковая и ихтиоловая мазь, а также препараты Фенистил и Тавегил. Элидел подходит для лечения выраженных дерматитов у детей старше трех месяцев.
При первом применении выбранное средство следует разбавить таким же количеством обычного детского крема, чтобы предотвратить возникновение нежелательных реакций:
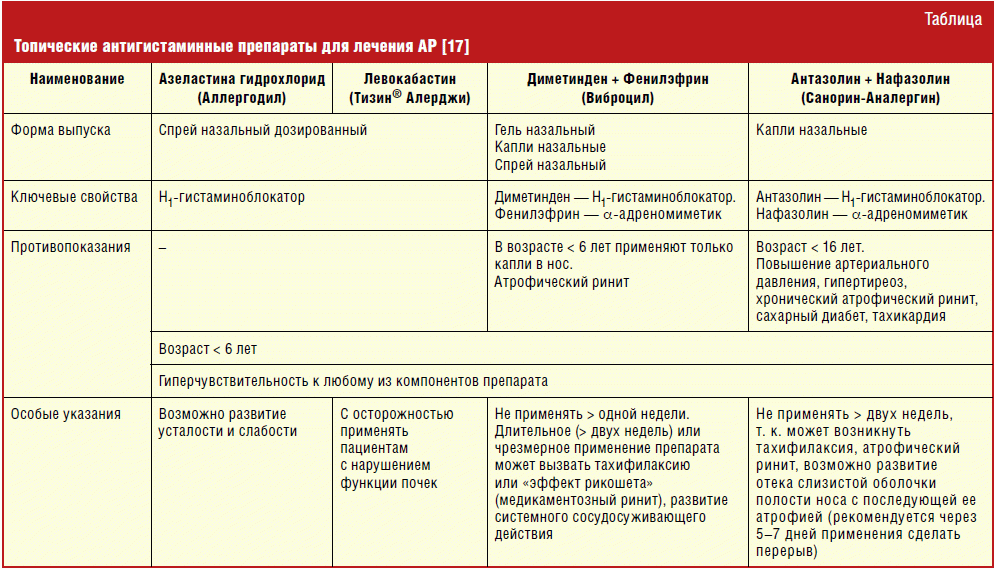
- При конъюнктивитах со слезотечением и покраснением глаз назначаются капли с антигистаминным эффектом, такие как Аллергодил и Опатанол.
- При ринитах используются сосудосуживающие и антигистаминные препараты для носа, такие как Кромосол и Назаваль. Ребенку также могут назначить и другие капли от аллергии.
Дозировку всех лекарств, время их использования, а также группу препаратов подбирает врач. При назначении необходимо учитывать не только возраст ребенка, но и наличие других проблем со здоровьем.
В тяжелых случаях детям может быть назначена аллерген-специфическая иммунотерапия (АСИТ), которая заключается в постепенном введении аллергенов в организм в минимальных дозах под контролем медицинского персонала, например, аллерген пыльцы березы Сталораль.
Эта схема лечения позволяет организму постепенно привыкнуть к раздражителю, что снижает тяжесть симптомов или полностью излечивает заболевание.
Частые вопросы
Какие виды аллергии могут возникать у детей?
У детей могут возникать различные виды аллергии, включая пищевую аллергию, аллергический ринит (насморк), атопический дерматит (экзему) и аллергическую астму.
Какие симптомы аллергии могут проявляться у детей?
Симптомы аллергии у детей могут включать зуд и покраснение кожи, насморк, чихание, кашель, затрудненное дыхание, отек губ или языка, тошноту, рвоту или диарею после употребления определенных продуктов питания.
Как лечить аллергию у детей?
Лечение аллергии у детей может включать избегание аллергенов, применение противоаллергических лекарств, использование противоаллергических кремов или мазей для снятия симптомов на коже, а также проведение иммунотерапии (введение аллергена в организм для постепенного снижения чувствительности).
Особенности острых аллергических реакций в раннем возрасте
Наиболее опасна острая аллергическая реакция, которая также
провоцируется контактом с самыми разными типами аллергенов. Они могут в ряде
случаев спровоцировать потерю сознания, сильные проблемы с дыханием и летальный
исход. Есть сразу три вида распространенных острых реакций:
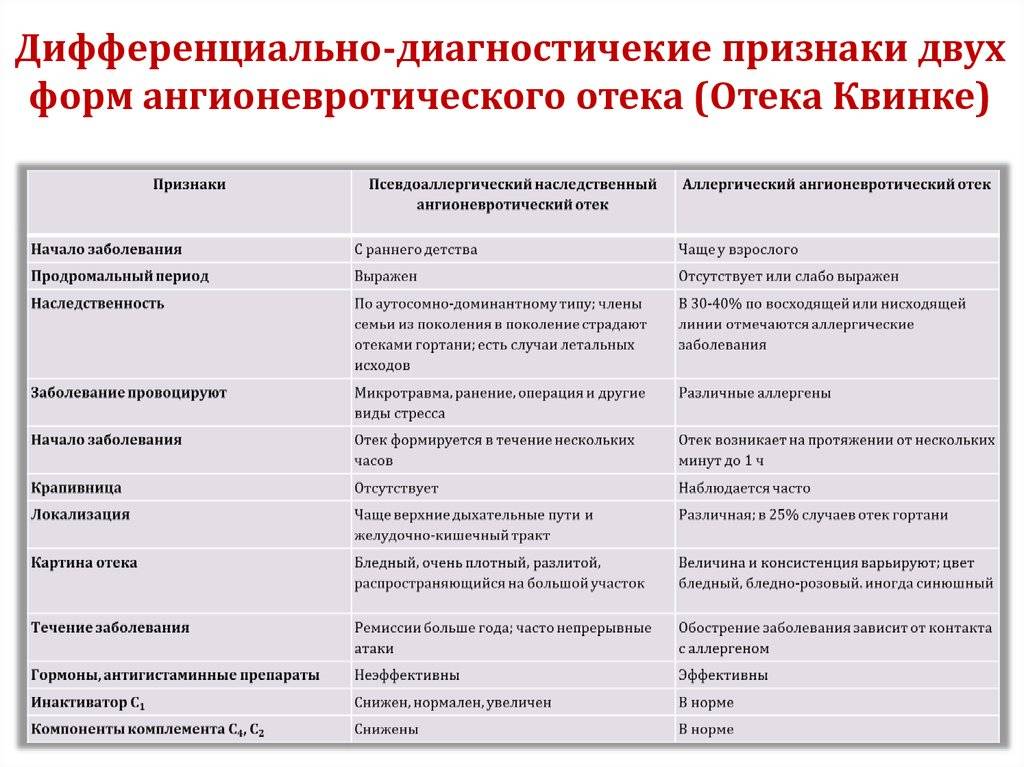
- Отек Квинке. Затрагиваются как слизистые оболочки, так и кожа. Самый большой риск представляет в том случае, если начинает затрагивать слизистую горла. Ребенку становится трудно дышать, возникает кислородная недостаточность. Это состояние может сопровождаться сильным кашлем, хриплостью голоса. Кислородное голодание провоцирует помутнение и потерю сознания.
- Анафилактический шок. Крайне опасное состояние, которое может спровоцировать смерть пациента. Артериальное давление очень сильно падает, кожные покровы приобретают синеватый оттенок, сознание теряется.
- Бронхиальная астма. Это еще одно опасное проявление аллергической реакции. В списке симптомов есть такие, как кашель с мокротой, затрудненное дыхание, которое нередко сопровождается хрипами, свистом и одышкой. Как и при отеке Квинке начинает проявляться заметное кислородное голодание, что чревато помутнением или потерей сознания. Некоторые пациенты при этом жалуются на сильные приступы удушья.
Когда вызывать врача
Надо срочно консультироваться с врачом, если сыпь распространяется по телу или усиливается или уже появились признаки инфицирования, такие как нагноение, кровотечение, мокнутие.
Кроме того, сыпь бывает не только аллергической – часто она сопровождает опасные болезни: ветрянку, корь, скарлатину, краснуху, менингококковый менингит, вирусный гепатит. Выяснить, в чем причина кожной реакции, может только врач. Поэтому в случае высокой температуры, кашля, потери аппетита или постоянного плача нужно срочно показать малыша специалисту.
Если кожная сыпь сопровождается свистящим дыханием, отеком губ или языка, затрудненным дыханием, срочно вызывайте неотложку: это может быть анафилактическая реакция, чреватая очень серьезными последствиями.
Виды
Аллергическая сыпь у ребенка может иметь различную форму. Поэтому при выборе метода лечения необходимо учитывать симптоматику.
Повышенное производство антител после контакта с аллергенами способно проявиться следующими видами заболевания:

Детская экзема
Детская экзема обычно наблюдается у новорожденных в первые недели после родоразрешения, в редких случаях — у детей постарше. Ее развитие обычно связывают с неправильным питанием, но причина также может крыться в экссудативном диатезе.
Для этого вида аллергической сыпи характерно наличие экссудативного компонента — заполнение высыпаний выделенной жидкостью из мелких кровеносных сосудов. У грудничков чаще встречается форма диатеза. Ее особенность в возникновении зудящих узелков, появляющихся с определенной периодичностью.
Высыпания могут шелушиться, уплотняться и сопровождаться опрелостями. Детская экзема отличается от заболевания взрослого типа тем, что малыши более склонны к слиянию экссудативных образований.
Контактный дерматит
Сыпь у ребенка возникает вследствие соприкосновения кожи с определенным раздражителем. Спровоцировать симптом могут шерстяные вещи, косметика, мази и кремы, бытовая химия.
Признаки контактного дерматита:
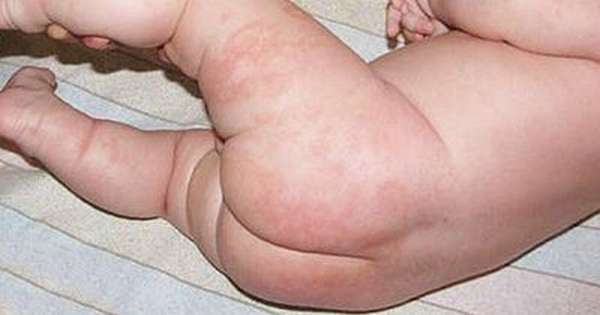
Диагностика аллергии
Распознать аллергию самостоятельно бывает сложно (подробнее в статье: как можно распознать аллергический кашель у ребенка?). При подозрениях нужно обязательно показать ребенка аллергологу.
После осмотра квалифицированный специалист назначит ряд исследований, которые помогут точно определить аллергены. На первичном приеме родители должны сообщить:
- как малыш питается (что ел в последнее время перед появлением сыпи);
- мамы грудничков – о своем рационе и введенном прикорме;
- есть ли в семье аллергики;
- живут ли домашние питомцы;
- какие растения преобладают возле дома и др.
Необходимые анализы:
- анализ крови на иммуноглобулин;
- аллергические пробы (накожные, аппликационные, провокационные);
- общий развернутый анализ крови.

Лечение аллергии у грудничков
Аллергия у новорожденных лечится комплексно. Терапия всегда начинается с установления аллергена. Для этого из рациона малыша и мамы на 14 дней убирают все потенциально опасные продукты, а затем вводят их поочередно, наблюдая за реакцией организма ребенка. Если малыш находится на искусственном вскармливании, надо поменять его смесь на гипоаллергенную. Такой способ относится и к другим типам аллергии. Родителям следует полностью исключить из окружения малыша все, что может вызывать негативные последствия для здоровья.
Питание и уход
Аллергия новорожденных лечится с помощью диеты и соблюдения правил ухода за малышом. Ребенку-искусственнику необходимо заменить смесь на гипоаллергенную только по назначению врача. Если малыш находится на грудном вскармливании, то из рациона кормящей мамы следует исключить:
- цельное коровье молоко, если аллергия на белок;
- рыбу, яйца, какао, мед;
- жирные, копченые, острые продукты;
- яркие овощи, цитрусовые, экзотические фрукты;
- субпродукты;
- консервы.
Существует категория продуктов, употребление которых необходимо ограничить как маме, так и малышу. К таким продуктам относятся:
- цельное молоко – только в каши;
- сметана;
- сахар;
- соль;
- сладости, кондитерские изделия;
- манная крупа;
- черная смородина, вишня, дыня, слива, абрикосы, персики;
- хлебобулочные и макаронные изделия из муки высшего сорта.
Рацион кормящей мамы должен быть сбалансированным. К разрешенным продуктам следует отнести:
- кисломолочные продукты с низким процентом жирности;
- индейку, постную свинину;
- овощи (кабачки, капуста, патиссоны);
- фрукты (желтые сливы, яблоки, груши);
- крупы (кукурузную, овсяную, гречневую);
- овощные супы;
- хлеб ржаной, пшеничный из муки 2-го сорта;
- чаи, морсы, компоты;
- нежирные сорта рыбы.
Для избавления от аллергии важным является соблюдение правил ухода за грудничком. К ним относятся:
- Соблюдение питьевого режима для вымывания токсинов из организма.
- Купание с добавлением ромашки, череды, с использованием гипоаллергенных средств.
- Поддержание температурного режима 18-20 градусов, уровня влажности – 50-70%.
- Белье ребенка должно быть из натуральных материалов (хлопок).
- Стиральный порошок для детских вещей необходимо покупать низкоаллергенный.
- Регулярная влажная уборка, отсутствие в комнате ковров, мягкой мебели.
Медикаментозная терапия
Если аллергия у новорожденных не проходит, назначается медикаментозное лечение. Используются следующие группы препаратов:
- Сорбенты – очищают организм от токсинов, разрешены с рождения (Энтеросгель, Активированный уголь).
- Антигистаминные – устраняют зуд, отеки, разрешены с 1 месяца (Зиртек, Фенистил).
- Негормональные – снимают воспаление, устраняют сухость кожи (Бепантен).
- Гормональные мази – подавляют воспаление (Акридерм). Средства используют с 4 месяцев при тяжелых формах аллергии.
- Пробиотики — для восстановления микрофлоры кишечника с первого дня жизни (Бифиформ).
Для эффективного лечения назначают препараты системного действия. К известным относятся:
- Хлористый кальций – применяется по назначению врача, оказывает мочегонное действие. Принимать 0,5 мл в сутки перорально 3 дня.
- Циндол – используется с рождения, чтобы снять отечность, зуд. Применять мазь следует 2 р/д.
- Супрастин – разрешен с 1 месяца жизни. Принимают по 1 капле 2 р/д на протяжении 10 дней.
- Адвантан – гормональная мазь со множеством побочных эффектов, рекомендована с 4 месяцев. Она снимает отек, воспаление. Наносить надо 1 р/д в течение 2 недель.
Народные средства
Течение аллергии помогут облегчить средства народной медицины. Они применяются с рождения:
- Ванночки с чередой. 1 ст. л. травы надо залить 250 мл кипятка, настоять 30 минут. Настой добавить в воду и купать ребенка 10 минут. Процедуру проводить ежедневно 1–2 недели.
- Протирания морковным соком проводятся 2–3 раза в день. Овощ надо натереть на мелкой терке, отжать сок. Лечение проводится 7–10 дней.
- Компресс из капусты. Листья овоща следует проварить до мягкости, затем остудить и приложить к поврежденной коже на 3–5 минут. Компресс делается в течение 5 дней по 1 разу за сутки.
Профилактические меры
Чтобы аллергия не беспокоила малыша, необходимо соблюдать следующие правила профилактики:
- оградить малыша от аллергенов: ежедневно протирайте пыль без использования средств бытовой химии, откажитесь от заведения домашних животных;
- соблюдать специальную диету при кормлении грудью;
- придерживаться естественного вскармливания (сколько времени кормить грудью, подскажет педиатр);
- укреплять иммунитет ребенка (ежедневно гулять на свежем воздухе, проводить закаливающие процедуры);
- правильно вводить прикорм и следить за реакцией на продукты;
- одевать ребенка в одежду из натуральных тканей;
- аккуратно менять средства для купания и ухода;
- использовать специальные средства для стирки детских вещей и мытья посуды;
- принимать витамины, разрешенные в определенном возрасте;
- не курить, находясь в одном помещении с малышом.
Лечение аллергической сыпи у детей
Лечение аллергии у ребенка осуществляется в зависимости от стадии заболевания и причины.
Антигистаминные препараты
Данная группа препаратов помогает бороться с высыпаниями. Компоненты, входящие в состав лекарств, блокируют аллергены и противостоят развитию реакции.
Антигистаминные препараты делят на несколько категорий: первого поколения, второго и третьего. Лекарства из первой группы могут сказываться на нервной системе ребенка, вызывать сонливость, вялость или перевозбуждение. Препараты других групп оказывают более лояльное действие на организм.
| Препараты 1-го поколения | Препараты 2-го поколения | Препараты 3-го поколения |
| Супрастин | Лоратадин | Зиртек |
| Димедрол | Кларидол | Парлазин |
| Псило-бальзам | Кларисенс | Цетиризин |
| Тавегил | Кларотадин | Цетрин |
Энтеросорбенты
Энтеросорбенты представляют собой группу препаратов, которые способны выводить из организма человека токсичные вещества. Часто применяют для лечения аллергии, так как составляющие лекарства предотвращают развитие почечной недостаточности, а также не нарушают обмен веществ.
Энтеросорбенты назначают при таких заболеваниях:
- атопический дерматит;
- бронхиальная астма;
- крапивница;
- бытовая аллергия.
Основные препараты, используемые для лечения детей:
- Полисорб МП;
- Энтеросгель;
- Смекта.
Мази
Использование мазей и кремов позволяет ускорить процесс заживления тканей, успокоить кожу и предотвратить развитие аллергии.
Назначается для лечения:
- атопического дерматита;
- крапивницы;
- экземы;
- дерматоза.
Фенистил-гель используется для лечения аллергии от укусов насекомых, экземы, крапивницы, дерматита.
Гистан применяется во время лечения экземы, нейродермита, дерматита, сыпи и зуда в результате укуса насекомых.
Скин-Кап назначается при: псориазе, дерматите, себореи, для избавления от шелушения, зуда и грибковых поражений.
Если высыпания превратились в раны из-за расчесывания, требуется противовоспалительное лечение. Борьбу с бактериями осуществляют препараты: Сульфаргин, Диоксидин, цинковая и ихтиоловая мазь.
Для закрепления результатов лечения и ускорения регенерации кожи назначаются специальные крема: Солкосерил и Актовегин.
Разновидности аллергической сыпи
Аллергическая сыпь имеет вид мелких красных пятен, поражающих щеки, лоб, ноги и руки малыша. Проявления аллергии в зависимости от раздражителя (как выглядит сыпь, смотрите на фото ниже с описанием и пояснениями) могут быть такими:
ЧИТАЕМ ТАКЖЕ: как выглядит и как лечить аллергию у грудничка?
- пастула – представляет собой небольшую полость с гноем;
- бляшка – плотное образование на коже;
- папула – прощупывающийся бугорок без полости;
- пятно – окрашенный участок кожи;
- везикула – образование с жидкостью.
В период внутриутробного развития кожа малыша не контактирует с внешними раздражителями. После рождения верхний слой эпидермиса встречается с агрессивной средой. При этом стойкого иммунитета к аллергенам организм еще не имеет. В период налаживания работы иммунной системы на коже появляются пятна, шелушения и трещины. У новорожденных детей чаще всего возникает дерматит, который имеет следующие разновидности:
- Контактный. Возникает при контакте эпидермиса с различными раздражителями. Чаще всего это шерсть, кремы, стиральный порошок. Характеризуется появлением отечности и покраснения на кожных покровах. Иногда образуются характерные пузырьки, наполненные жидкостью. Встречаются случаи повторного инфицирования после лопания пузырьков. Пораженные места зудят, что заставляет ребенка расчесывать кожу до крови.
- Атопический. Имеет хронический характер с обострениями зимой и периодами ремиссии летом. Отличается появлением ярких красных пятен, покрытых плотной корочкой и выступающих над кожей. Образования имеют вид лишая или пятен с жидкостью. Образуются на сгибах ручек и ног, в паховой области, на щеках, лбу и голове.
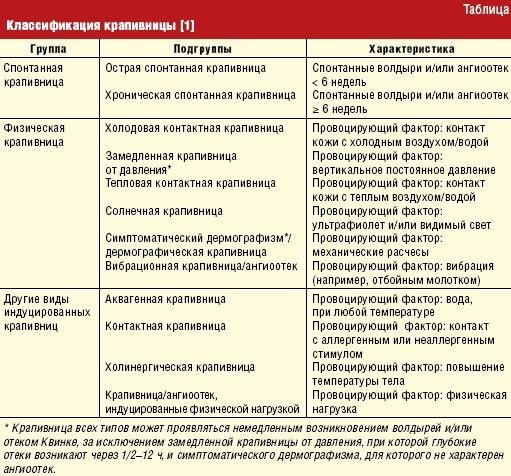
Крапивница – форма аллергических высыпаний, при которой появляются красные пятна различных размеров и форм (рекомендуем прочитать: крапивница у ребенка: фото, симптомы и лечение). Если надавить на проблемную зону, на ней образуются белые вкрапления. По внешнему виду пятна похожи на ожоги от крапивы и сильно чешутся, именно поэтому высыпания получили свое название. Локализация постоянно меняется, задерживаясь на одном месте на 1-2 дня.
Крапивница возникает при приеме неподходящих лекарственных препаратов или продуктов питания, способных вызвать аллергию.
- легкой (начальной) – характеризуется образованием небольшого количества пятен, которые проходят через несколько дней;
- средней – высыпания держатся несколько недель;
- тяжелой – к пятнам добавляется отек лица и гортани, что опасно развитием удушья.
Экссудативный диатез поражает малышей от 6 месяцев до года. При этом на коже лица (щеках и лбу) и тела появляются красные пятна (рекомендуем прочитать: по каким причинам у новорожденного может возникнуть на лбу красное пятно?). По мере развития заболевания на них образуется твердая корочка. Прыщи чешутся и доставляют малышу сильный дискомфорт. Кроме пятен, наблюдаются раздражительность ребенка, плач без видимых причин и нарушение сна. Диатез опасен поражением нервной системы, поэтому необходимо начать терапию при обнаружении уже первых пятен.
Экзема – характеризуется наличием жидкости в мелких прыщах. Первые пятна поражают лицо, затем переходят на все тело. Они сильно зудят, при расчесывании увеличивается риск развития вторичной инфекции. Через несколько дней после появления образуются корочки. Экзема имеет хронический характер.