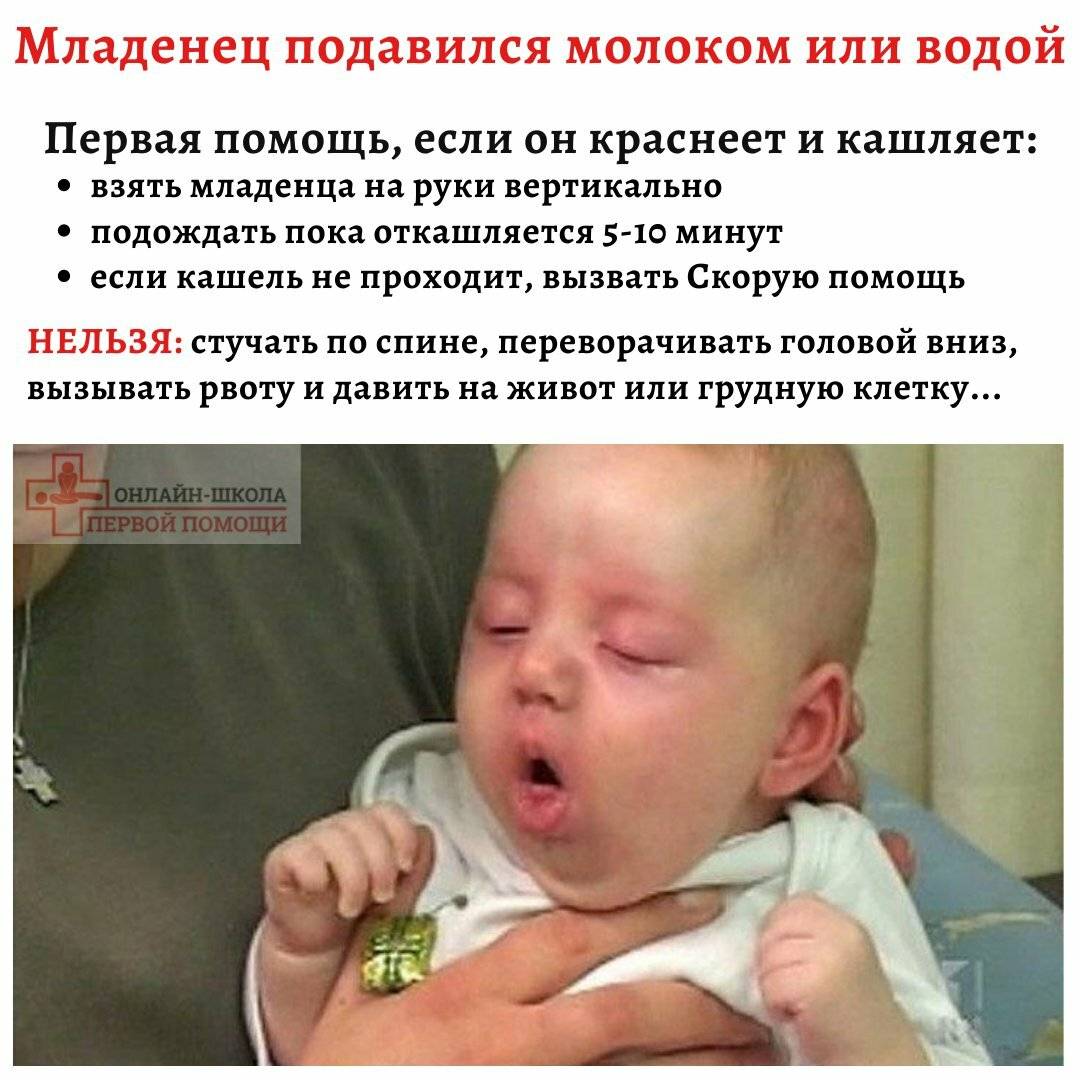
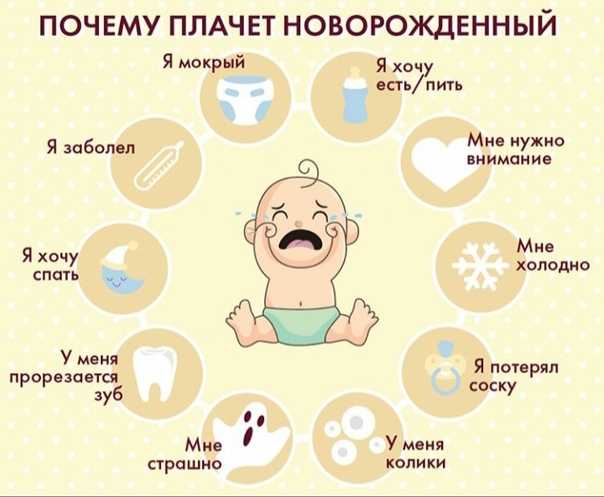
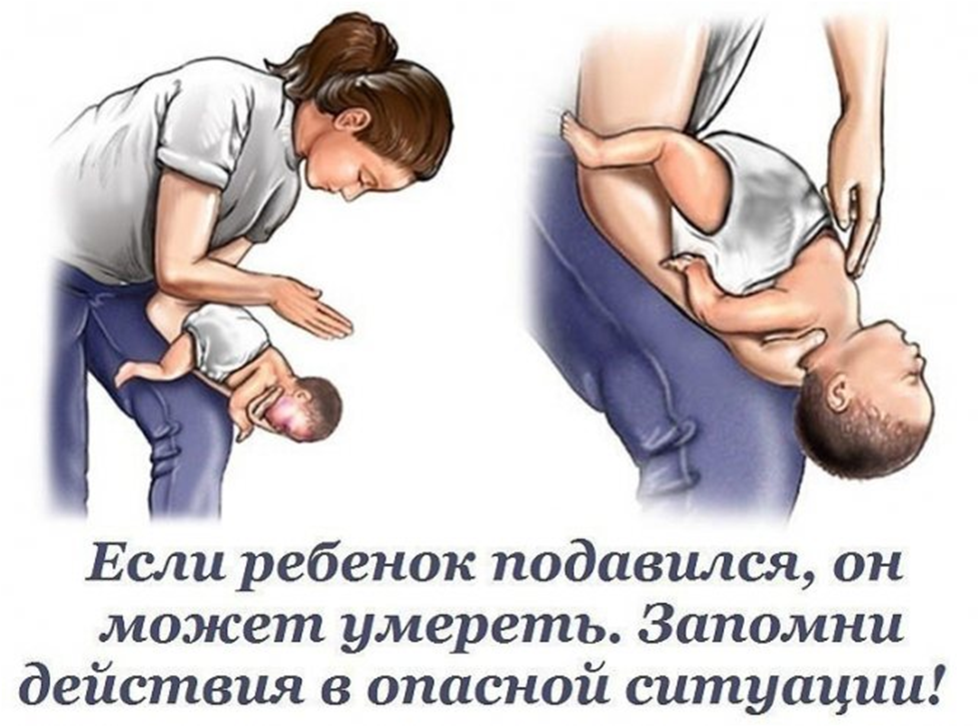
Причины возникновения детского кашля без температуры
Кашлем без температуры проявляется начальный этап развития инфекционно-воспалительных процессов различной этиологии. В других случаях такой кашель выступает вторичным симптомом вялотекущих воспалительных процессов. Однако не любой кашель является патологическим симптомом. Далее приведены основные причины бестемпературного кашля у детей:
Формирование верхних дыхательных путей. Младенцы не глотают слюну, а откашливают её в силу особенностей строения верхних дыхательных путей. Кашель у детей до года является нормой, если речь идёт о естественной реакции на скопившиеся в ротовой полости остатки пищи или слизь, попавшую на корень языка.
Химическое или механическое раздражение слизистой дымом, пылевыми частицами и аэрозолями. Кашель — нормальная реакция на раздражитель извне.
Застревание постороннего объекта в дыхательных путях. Посредством кашля ребёнок пытается исторгнуть инородный предмет.
Аллергические реакции. Аллергический детский кашель нередко приобретает затяжной характер, если вовремя не идентифицировать и не исключить аллерген. Затяжной кашель чреват развитием бронхитов, астматических патологий.
Бронхиальная астма. Часто развивается в детском возрасте как продолжение аллергического кашля, оставшегося без внимания. Кроме того, существует теория нейрогенной этиологии бронхиальной астмы. Детский кашель без температуры выступает одним из главных симптомов данной патологии.
Хронические заболевания. У детей хронических формы таких патологий, как фарингит, аденоиды, бронхит, тонзиллит и гайморит, в начальной и латентной фазе проявляются кашлем в отсутствии температуры.
Патологии органов ЖКТ. Приступы кашля без температуры служат признаком нарушения функции желчевыводящих путей и рефлюкс-гастрита.
Глистные инвазии. Кашель без температуры у детей возникает при заражении ленточными паразитарными червями.
Неграмотное или не доведённое до конца лечение. Одной из причин кашля без температуры может быть не до конца проведённая терапия ОРВИ. В этом случае ребёнок в целом чувствует себя хорошо, но продолжает кашлять. Приступы усиливаются по возвращении с прогулки на свежем воздухе, после занятий спортом и игровых активностей.
Чрезмерно сухой воздух в помещении. Слишком сухой и тёплый воздух в квартире, пыль от игрушек, поднятая днём во время игр и осевшая за ночь — могут раздражать рецепторы дыхательных путей ребёнка и вызывать кашель.
Приём лекарственных средств, среди побочных эффектов которых числится кашель без температуры.
В редких случаях интенсивный кашель без температуры входит в число симптомом серьёзных патологий у ребёнка. Среди них рак лёгких, туберкулёз, муковисцидоз. Иногда бестемпературный кашель у детей свидетельствует о проблемах с щитовидной железой.
Количество молока после кесарева сечения, когда оно приходит
Основное различие между естественными родами и кесаревым сечением в том, что при естественных родах молоко приходит практически сразу, а при кесаревом сечении на 3-5 день.
При первом прикладывании (и сразу, и через несколько часов) молока в Вашей груди нет. Есть молозиво, по объему его несколько капель.
Дальше будем рассматривать дальнейший процесс пребывания в роддоме мамы с ребенком, и все нужные действия по налаживанию ГВ.
В палате реанимации (первые сутки после операции), Вам будут приносить ребенка на кормление. Постарайтесь, чтобы ребенок всё отведенное время был у груди, равномерно «потрудился» над обеими. При первых прикладываниях (особенно при первых родах, когда еще нет опыта) очень внимательно смотрите за тем, чтобы малыш правильно взял грудь. Тут дело в том, что, если ребенок взял грудь неправильно, то он моментально растирает сосок. Там может буквально за минуты образоваться потертость, прямо до крови. Это больно, и мама инстинктивно начинает меньше прикладывать ребенка к поврежденной груди. От этого там могут возникать разные проблемы: плохо приходит молоко, застаивается, и тд.
Врачи часто советуют профилактически смазывать соски мазью, которая безвредна для малыша.
Если потертости всё-таки образовались, нужно сразу переходить к кормлению через силиконовую накладку, и смывать соски мазью, например Бепантеном. Обязательно кормить из поврежденной груди столько же, как и из здоровой.
Несмотря на простоту, хорошо помогает смазывать соски после кормления своим же молоком, и так оставлять. Но это, скорее, средство предупредить натертости. Основное средство избежать трещин и натертостей сосков, — это правильный захват соска ребенком. Если это контролировать, — все будет в порядке.
Если же трещины образовались, то необходимо применять специальные средства для сосков, которые можно приобрести в Мамином Магазине.
Примечание 1. Возврат продуктов питания и косметических средств возможен только при неповрежденной упаковке.
Примечание 2. Я объясню, почему в первые дни так важны все эти мелочи, особенно в ситуации после кесарева. Получается, что для того, чтобы нормально наладить ГВ после кесарева, нужно как можно чаще прикладывать ребенка к груди. И очень хорошо, когда этот процесс ничем не отягощен, если при этом не больно. А растертые соски, — это больно. И прикладывать к груди при этом нужно так же часто, и это просто иногда страшно делать. Поэтому, желательно избежать этих травм.
Итак, в палате реанимации, основная задача,- давать ребенку равномерно обе груди, как только его приносят. И уберечь свои соски от травмирования.
Как правило, первые сутки ребенок спокойный, Вы его прикладываете к груди, он берет все, что можно взять. Ребенку, как правило, хватает тех капель, что есть у Вас. Кроме того, его докармливают медсестры, когда уносят в детское отделение.
Примечание. О докорме подробнее ниже.
После суток в реанимации женщину с ребенком переводят в послеродовую палату. Здесь мама с малышом находятся до выписки. Именно этот период (4-5 дней пребывания в послеродовом отделении) очень важен для налаживания ГВ. Мама остается с ребенком сама, и они начинают «узнавать друг друга ». Перечислю основные вопросы, которые могут волновать маму на этом этапе.
- Именно в этот период молока еще недостаточно, и маму часто тревожит вопрос, наелся ли малыш, не голодный ли он. Как можно это понять?
- Как часто его прикладывать к груди. Если прикладывать часто, то не останется ли так надолго. Может, нужно сразу приучать его есть раз в 2-3 часа?
- Нужно ли его будить, чтобы покормить?
- Если ребенок все время громко плачет (орёт), это означает, что он голодный?
- Если мама выясняет, что ребенка таки нужно докармливать, возникают вопросы: не помешаю ли я развитию ГВ докормом? Не будет ли у малыша аллергии на смесь? Как его правильно докармливать, из чего, сколько давать смеси, как часто это делать, как сделать так, чтобы уйти от докорма.
- Как лучше кормить, в каком положении.
- Можно ли спать вместе с ребенком, чтобы легче было кормить ночью, безопасно ли это.
Примечание. Все эти вопросы будут рассмотрены именно «в рамках пребывания в роддоме после операции кесарева сечения», потому что именно тогда мама сталкивается с ними впервые, и нужно решать, как действовать. То есть, это не просто советы по ГВ, а именно советы по налаживанию ГВ, в первые дни после кесарева сечения. Дальше, дома, уже проще, есть уже хоть какой-то опыт. А здесь все происходит впервые.
Рассмотрим эти вопросы подробнее.
Лечение
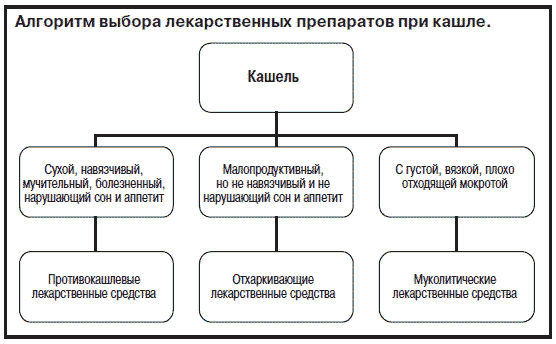
Терапия дома возможна только для сухого и мокрого кашля, остальные виды требуют медицинской помощи. Во время лечения следует соблюдать несколько общих рекомендаций: поддерживать оптимальный микроклимат в помещении, где находится больной ребенок; поить его теплыми, несладкими напитками; если нет температуры и самочувствие позволяет, позволить ребенку больше двигаться. Не рекомендуется использовать эфирные масла без согласия педиатра, так как они могут вызвать бронхоспазм, особенно опасный для маленьких детей.
Медикаментозные препараты
Аптечные препараты могут быстро излечить кашель у детей. Выбор лекарств зависит от типа кашля – при наличии мокроты запрещено принимать противокашлевые средства, а при сухом кашле рекомендуется использовать этот вид лечения.
Существует разнообразие медикаментозных препаратов, представленных в различных формах: таблетки, спреи, сиропы, капли и леденцы для рассасывания, порошки для приготовления растворов. При лечении детей обычно предпочитают использовать жидкие формы лекарств, так как они более удобны и легко принимаются.
Отхаркивающие
Препараты этой группы предназначены для удаления мокроты из дыхательных путей. Большинство отхаркивающих средств изготовлены на основе растительных экстрактов, что делает их относительно безопасными и легко принимаемыми.
Лечение сильного кашля у детей
Чаще всего для лечения мокрого кашля у детей назначают сироп Гербион с подорожником или первоцветом, Эвкабал, Проспан, Алтейка, Флавамед, Амброксол или Амбробене.
Каждый из этих препаратов имеет свои ограничения по возрасту, противопоказания и возможные побочные эффекты. Например, Эвкабал и Проспан можно применять у детей от 6 месяцев. Остальные препараты рекомендуется использовать только после достижения 2-летнего возраста. Поэтому, если у ребенка есть кашель с мокротой, лучше проконсультироваться с врачом для выбора подходящего лекарства.
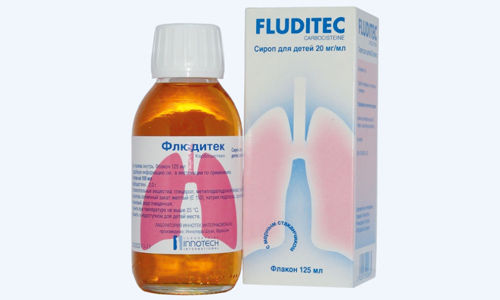
Муколитики
Для того чтобы разбавить густую и вязкую слизь, которая забивает дыхательные пути, детям назначают следующие препараты:
- АЦЦ;
- Карбоцистеин;
- Бронхобос;
- Флюдитек;
- Флавамед.
Эти лекарства помогают смягчить кашель у ребенка, делают его более продуктивным и способствуют удалению мокроты.
Флюдитек используется у детей для разбавления и удаления густого и вязкого секрета.
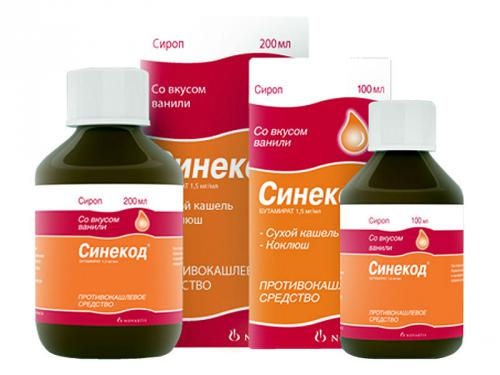
Противокашлевые
Препараты из этой группы помогают уменьшить кашлевой рефлекс и успокоить кашель у детей. Существуют различные виды противокашлевых средств:
наркотические лекарства, такие как Кодеин и Этилморфин, которые применяются только под наблюдением врача и могут вызывать привыкание и побочные эффекты. В лечении детей они редко используются;
ненаркотические препараты, например Окселадин, Синекод, Глауцин и Бутамират, которые являются наиболее эффективными и безопасными. Поэтому их принимают гораздо чаще;
средства периферического воздействия, такие как Преноксиндиазин, результаты от их применения значительно ниже
Эти лекарства редко назначаются, так как они не способны остановить приступ кашля.
Одновременное применение противокашлевых и отхаркивающих препаратов запрещено.
Также важно помнить, что использование противокашлевых препаратов при влажном кашле может быть опасным. Это может привести к скоплению слизи в дыхательных путях и развитию воспаления легких.
Синекод и аналогичные препараты назначаются детям при сухом кашле.
Бронхолитики
Эти препараты способствуют снятию судорог в бронхах и облегчают дыхание. Если у ребенка диагностирована астма или прогрессирующая хроническая обструктивная болезнь легких (ХОБЛ), врач может назначить такие лекарства, как Эуфиллин, Бронхолитин в сиропе или Теофиллин, для лечения кашля.
Местные средства
Существуют различные препараты для локального воздействия, такие как согревающие мази, горчичники и пластыри. Однако некоторые из них имеют противопоказания и не рекомендуются для детей младшего возраста.
Для смягчения кашля у ребенка можно использовать согревающие растирки, такие как Эвкабал или Пульмекс Бэби, начиная с 6 месяцев. Бальзам доктора Тайсса можно применять с 2 лет.
Детям старше 3 лет можно наносить мази с камфорой, такие как бальзам Викс Актив, мазь Хелпекс Эффект или Доктор МОМ.
Вероятные причины ночного кашля у ребенка
Что представляет собой кашель
Кашель – способ очистить дыхательные пути, слизистую которых могут раздражать пыль, мокрота, микроорганизмы. Это защита, возникающая рефлекторно. Кашель призван помочь избавиться от всего, что нарушает дыхание. То же касается мелких деталей игрушек, пуговиц и скрепок, оказывающихся в горле детей. Если у крохи получится откашляться, мелкий предмет покинет дыхательные пути, и посещать лора не придется. Заметить инородное тело не всегда просто, особенно, если ребенок еще не говорит. Поэтому во время игр нужно наблюдать за малышом.
Обратите внимание! Кашель может сопровождать инфекционное заболевание, острое воспаление или быть симптомом, который требует самостоятельного лечения
Что может сделать мама
- Регулярно проветривать комнату, где находится младенец, давая доступ свежему воздуху. Температура в помещении не должна, по возможности, превышать 22 O C. Некоторые болезни, например, круп и коклюш, в основном лечатся притоком свежего воздуха. Если болезнь протекает без температуры, можно и нужно гулять на улице.
- Увлажнять помещение с помощью завешивания батарей мокрыми полотенцами, установления емкостей с водой, орошения из пульверизатора или современным способом — используя увлажнитель воздуха.
- Давать побольше жидкости: грудного молока или водички, компотов. Это необходимо, чтобы не допустить обезвоживания.
- Менять положение ребенка в кроватке, чаще носить его на руках.
- Если кашель с трудноотходящей мокротой, например, при бронхите, можно делать дренажный массаж. Он разрешен детям с 6-ти месяцев при отсутствии температуры и воспалительных процессов в трахее и гортани. Если в вашем случае можно делать такой массаж, врач покажет, как выполнять его правильно. Суть в том, что ребенка кладут на колено животиком вниз (голова находится ниже горизонтали) и совершают постукивающие движения пальцами по спине, начиная от поясницы, по направлению к затылку
- Народное средство — растереть грудь, спинку и стопы малыша животным жиром, например, барсучьим. Процедура делается перед сном, чтобы ребенка можно было «держать в тепле». Имейте в виду, что многие фармацевтические мази противопоказаны детям до 2-х лет из-за содержания ментола и камфоры. Кроме того, их нельзя использовать при некоторых болезнях.

Если ребенок часто болеет респираторными заболеваниями, задумайтесь о приобретении небулайзера. Это, собственно, современный ингалятор, способный расщеплять лекарственное вещество до мельчайших частиц и в виде пара доставлять его в нижние отделы бронхолегочной системы. Даже просто давая подышать малышу обычным физраствором, вы добьетесь максимального увлажнения слизистых в грудном отделе.
ОТКУДА БЕРЕТСЯ КАШЕЛЬ У НОВОРОЖДЕННЫХ
Когда ребенку всего месяц, а он уже кашляет, это не всегда свидетельствует о каких-то заболеваниях. Иногда это является типичным физиологическим процессом, который не имеет других симптомов.
Причины, по которым появляется кашель у грудничков:
- Избыточная слизь. Когда слизи слишком много в носовой полости, она начинает постепенно стекать вниз, попадая в дыхательные пути. В таком случае у малыша поутру может появляться кашель. В этом случае для паники нет никакого повода, поскольку кашель в данном случае представляет собой обычную защитную функцию организма. Убрать симптом можно путем переворачивания малыша на бок.
- Раздражители в воздухе. Легкий кашель может быть вызван банальной пылью, которая летает в воздухе. Также к кашлю могут вести разные резкие ароматы, сухие корки в носу.
- Аллергия на продукты, которыми питается мама. В данном случае помимо кашля у ребенка также имеются и другие аллергические проявления – в частности, насморк, слезоточивость, сыпь на коже и т.д.
- Пересушенный воздух. Зимой в результате активного использования обогревателей воздух в помещении становится чересчур сухим. В результате пониженной влажности слизистые оболочки высыхают, из-за чего и появляется кашель. Чтобы убрать симптомы, требуется проводить влажную уборку. Также выходом из ситуации станет покупка увлажнителя воздуха.
- Попадание сторонних предметов. Если ребенок случайно вдохнул мелкую деталь или предмет, он может сильно кашлять. Все происходит внезапно, у малыша появляется испуганный, взбудораженный вид, а его кожа становится красноватой или синеватой.
- Проблемы с дыхательной системой. В случае с вирусными или инфекционными заболеваниями к кашлю у малыша также добавляется насморк, рост температуры. Ребенок очень вялый, постоянно хочет спать, имеет пониженный аппетит, дыхание через нос у него сильно осложнено.
Кашель порой может появляться даже во время грудного кормления. В таком случае малыш, возможно, поперхнулся едой. Нужно аккуратно успокоить ребенка, позволить ему немного передохнуть. Спустя какое-то время можно будет продолжать кормление.
Причины возникновения кашля
Помимо кратковременного препятствия прохождению воздуха посредством пищи или жидкости, кашель у новорожденного может провоцироваться следующими причинами:
Острыми респираторными вирусными инфекциями (ОРВИ). Это один из самых распространенных диагнозов в практической медицине. Каждый человек в первые годы жизни сталкивается с атаками множества различных вирусов. И когда данные обитатели микромира вызывают простудное заболевание, малыш практически всегда начинает кашлять. Обычно вначале присутствует покашливание, после может присоединяться отделение мокроты и другие симптомы:
- насморк;
- повышение температуры;
- появление налета на слизистой глотки;
- потеря аппетита, бессонница.
Воспалительными заболеваниями дыхательных путей. Вызываются в большинстве случаев бактериями. Всем известны такие «детские» заболевания как коклюш и ангина.
В корне их возникновения лежит попадание на слизистую и чрезмерное размножение определенных микроорганизмов – возбудителей. В некоторых случаях характер кашля у грудничка обладает специфической картиной:
- при коклюше наблюдается постепенное развитие от сухого, навязчивого кашля до приступообразного, изматывающего с репризами (присутствует свистящий звук на вдохе) и нередко рвотой в конце приступа;
- острый бронхит на разных этапах сопровождается различным видом кашля: в начале заболевания наблюдается сухой, «малопродуктивный» кашель, но вскоре после увеличения выработки секрета в бронхах нередко наблюдается усиленное отделение мокроты;
- во время ангины грудной ребенок кашляет не слишком характерно: может присутствовать как сухой, так и мокрый кашель.
Болезнями уха – проблемы со слухом могут сопровождаться раздражением кашлевого рефлекса. К примеру, пробки серы и некоторые воспалительные процессы. Кашель сухой и пропадает сразу же, как только устраняется первичная причина патологии.
Аллергией – кашель у новорожденного нередко возникает вследствие реакции на раздражающий слизистую аллерген. Обычно он сухой и сопровождается другими местными и общими правлениями аллергии.
 Несоответствующими норме свойствами воздуха – человек, особенно маленький, чувствует себя комфортно при определенных диапазонах влажности, температуры и состава воздуха.
Несоответствующими норме свойствами воздуха – человек, особенно маленький, чувствует себя комфортно при определенных диапазонах влажности, температуры и состава воздуха.
Даже незначительные отклонения показателей могут вызвать раздражение рецепторов глотки и гортани.
Попаданием в дыхательные пути различных предметов. Состояние характеризуется отрывистым кашлем. Если в самое ближайшее время ребенку не удается выкашлять инородное тело, необходимо срочно обратиться за медицинской помощью.
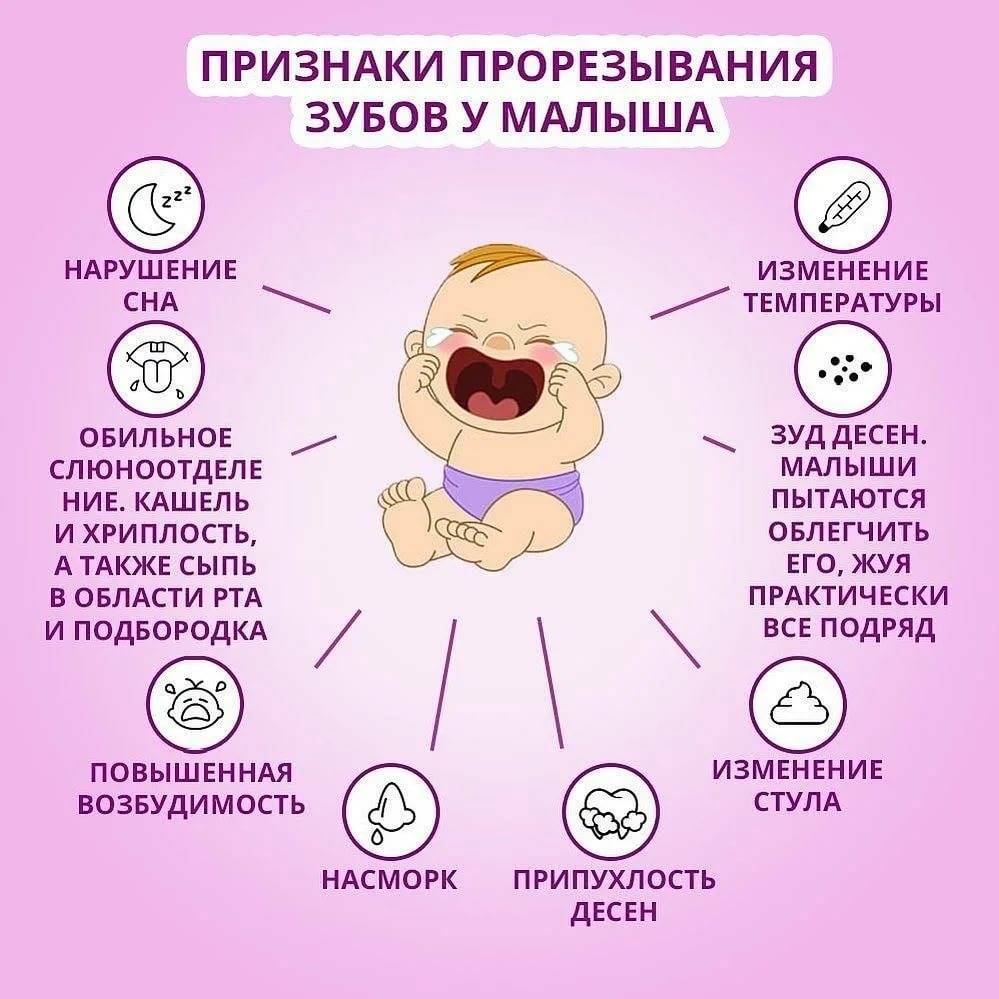
Отдельно стоит отметить, что в младенческом возрасте кашель может спровоцировать такой процесс как прорезывание зубов. Он может сопровождаться и другими симптомами – лихорадкой, ринитом, редким стулом. Рост первых зубов может провоцировать появление мокрого кашля у грудничка. Тогда может наблюдаться небольшое раздражение вокруг рта из-за обильного выделения слюны и мокроты. Такое состояние не требует особого лечения и обычно проходит самостоятельно в течение двух-трех дней.
Чем снять приступы удушья у ребенка?
В аптечке родителей обязательно должны находиться лекарственные препараты первой помощи, применение которых позволяет улучшить состояние ребенка при удушающем кашле. Речь идет о бронхолитических препаратах, которые оказывают мгновенное действие на органы дыхательной системы. С их помощью удается снять спазм бронхов, устранить признаки удушья и нормализовать дыхание. Обязательно такие лекарственные средства применяются пациентами с бронхиальной астмой, но при необходимости их прием показан при таких патологиях, как ларингит, пневмония, и бронхит.
Вводить бронхолитические средства малышу при кашле разрешается через небулайзер, а дозированные ингаляторы для купирования удушья применяются от 4-6 лет. Снять приступ помогают ингаляции с добавлением одного из следующих лекарственных препаратов:
- Беродуал;
- Беротек;
- Сальбутамол;
- Вентолин.
Детям старшего возраста могут назначаться препараты в таблетированной форме, например, Эуфиллин, Теопэк и Теофедрин.
К препаратам первой помощи при приступе кашля относятся и антигистаминные средства, с помощью которых удается снять спазм мышц, устранить отек и облегчить состояние ребенка. Для этой цели используются такие медикаменты, как Эриус, Супрастин и Тавегил, но применять лекарства все же разрешается после предварительной консультации с врачом.

Бронхообструктивный синдром
Другой причиной появления приступов кашля является бронхообструктивный синдром. Это сопровождается удлинением выдоха, появлением свистящего шумного дыхания, приступов сильного удушья. Кашель чаще всего является непродуктивным, надсадным.
Бронхообструктивный синдром развивается вследствие развития вирусных респираторных инфекций. Также причиной развития является контакт с аллергеном, это один из признаков бронхиальной астмы.
Чтобы поставить диагноз бронхообструктивный синдром, врачами назначается рентгенография органов грудной клетки, спирометрия. Чтобы исключить аллергическое происхождение заболевания, назначается консультация аллерголога. Эффективным методом лечения является ингаляционная терапия.
Грудной ребенок кашляет – что делать родителям?
Что такое кашель
 Кашель — рефлекторное освобождение бронхов от пыли, слизи, инородных частиц. Он выполняет оздоровительную функцию, избавляет бронхи от болезнетворных бактерий. Не всегда это признак простудного, вирусного или хронического заболевания.
Кашель — рефлекторное освобождение бронхов от пыли, слизи, инородных частиц. Он выполняет оздоровительную функцию, избавляет бронхи от болезнетворных бактерий. Не всегда это признак простудного, вирусного или хронического заболевания.
Например, кашель появляется и у здорового ребёнка во время плача. Причина в том, что носоглотка малыша забивается слизистыми выделениями.
Избыток слёз попадает в носоглотку. Скопления из носа стекают по задней стенке горла, возбуждая рефлекс кашля. Подобные симптомы появляются у детей в возрасте от трёх до семи лет.
Узнайте о способах лечения кашля при гайморите.
Иногда во время рыданий у ребёнка начинается не только кашель, но и рвота.
Рвота возникает во время плача по тем же причинам, что и кашель. Носовые протоки высвобождаются от избытка жидкости, но слёзы и слизь выходят не наружу чиханьем, а сползают по задней стенке носоглотки, раздражают мягкое нёбо и вызывают вслед за кашлем рвоту.
Осторожно! Если у ребёнка при плаче возникла рвота, наклоните его лицом вниз, иначе малыш захлебнётся. Дождитесь, когда рвотный позыв прекратится, умойте ребёнка прохладной водой, дайте попить
Это остановит рыдания, устранит спазмы в желудке.
Ночной детский кашель и храп: причины и методы лечения
Сухой ночной кашель
Почему детки кряхтят, часто дышат, стонут, вздрагивают и дёргаются во сне?
 Причины, почему новорождённый кряхтит и тужится во сне, кроются к физиологии детского организма. Малыш переходит из внутриутробного состояния в новый мир, раньше он питался через пуповину, теперь ему впервые нужно есть, работает желудочно-кишечный тракт. Разумеется, что возникают первые проблемы с пищеварительной системой:
Причины, почему новорождённый кряхтит и тужится во сне, кроются к физиологии детского организма. Малыш переходит из внутриутробного состояния в новый мир, раньше он питался через пуповину, теперь ему впервые нужно есть, работает желудочно-кишечный тракт. Разумеется, что возникают первые проблемы с пищеварительной системой:
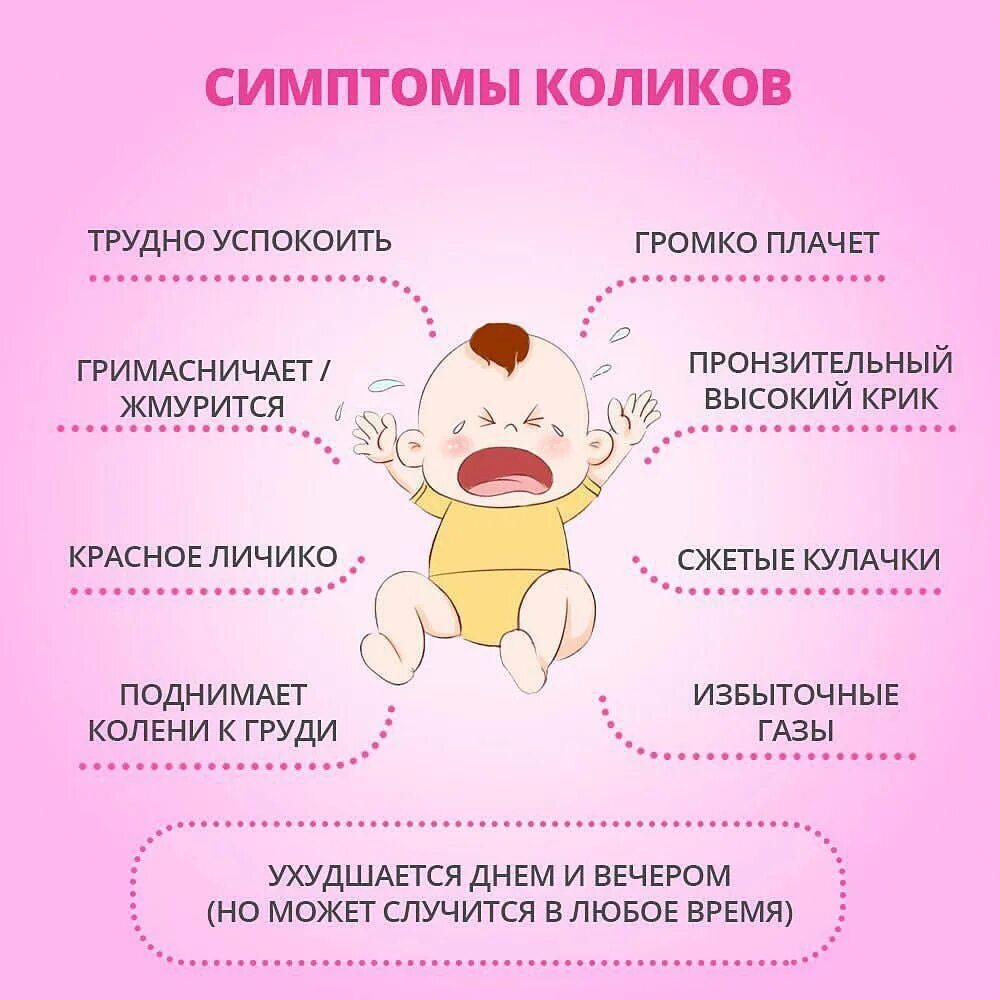
- Кишечные колики
. При питании малыши часто заглатывают с молоком воздух, к тому же газообразование может появиться при любом питании. Образовавшиеся газы давят на стенки кишечника, вызывая рефлекторные спазмы и неприятные ощущения. Это вполне нормальное явление, организм малыша сможет справиться с этим самостоятельно. Для смягчения ситуации после кормления подержите малыша пару минут вертикально. - . Кишечник малыша ещё не окреп и не способен справляться с большим объёмом пищи, при этом малышу, наоборот, материнского молока требуется много. В результате возникает , при котором каловые массы давят на стенки кишечника, но слишком грубы, чтобы беспрепятственно выйти. В большинстве случаев организм сам справиться с новым недугом, но при длительном придётся обратиться к врачу.
Поверхностная фаза сна у ребёнка занимает основную часть – 80 %.
Иногда новорождённый ребёнок вздрагивает во сне и просыпается, происходит это ближе к 6-8 месяцам. В это время дети достаточно сильные, чтобы самостоятельно выбирать позу для сна и вертеться в манеже. Конечно, подёргиваться кроха может и раньше, обычно малыш дрыгает ногами из-за желудочных колик (подтягивание ног к животу снимает дискомфорт). Причины:
- Переутомление
. Избыточное количество событий за день приводит к тому, что ребёнку снятся очень насыщенные сны, где он тоже активно ползает, бегает. В результате ребенок сучит ручками или ножками, так как собственные движения для него непривычны (ведь он только начинает двигаться), то малыш сразу просыпается. - Резкие или громкие звуки
. Первые полгода поверхностный сон составляет больше половины от общего времени сновидений. Поверхностная фаза сна нестабильна и ребёнок чутко реагирует на любые звуки внешнего мира.
 Новорождённый ребёнок кряхтит, выгибается во сне, если ему неудобно спать или он испытывает какой-либо дискомфорт. При этом причиной могут быть всё те же кишечные колики, но в таком случае новорождённый старается согнуться, притянуть ноги к животику. Выгибаться в противоположную сторону малыш может по нескольким причинам:
Новорождённый ребёнок кряхтит, выгибается во сне, если ему неудобно спать или он испытывает какой-либо дискомфорт. При этом причиной могут быть всё те же кишечные колики, но в таком случае новорождённый старается согнуться, притянуть ноги к животику. Выгибаться в противоположную сторону малыш может по нескольким причинам:
- Слишком тугое пеленание, в результате ребёнок не может повернуться на удобный бок.
- Возможно, карапуз чересчур тепло одет, так как снимать одежду он самостоятельно не умеет, то рефлекторно пытается «выползти» из неё.
- Причиной нередко становятся и другие факторы (холод, голод, соринки в пелёнках). В любом случае выгибание говорит о дискомфорте во время сна.
Иногда новорождённый ребёнок храпит во сне или «хрюкает». Такие дыхательные потуги бывают при заложенности носа, раздражении слизистой носа.
При заложенности носа дыхание учащается (компенсаторная реакция) или ребёнок начинает дышать ртом и храпеть. При попадании волосинки в нос малыш может чихнуть или «хрюкнуть».
Если карапуз храпит и хрюкает регулярно, то в комнате имеется одна из проблем:

По всем вышеперечисленным причинам иногда новорождённый ребёнок плачет или стонет во сне. Это происходит при коликах и запорах, при слишком жарком или холодном укутывании. Просто в такие моменты раздражающий фактор недостаточно силён, чтобы разбудить малыша, поэтому он плачет и стонет, не просыпаясь. С этим можно ничего не делать, большинство проблем уходит самостоятельно. Но можно взять малыша и прижать его к груди, пустышка во рту также успокаивает многих карапузов.
У малыша могут быть проблемы с опорожнением кишечника или с неудобными пелёнками.
Диагностика
Врач беседует с пациентом или его родителями, обращает внимание на связь кашля с другими симптомами легочных болезней или хроническими воспалениями в ЛОР-органах.
Спирография — стандартный метод диагностического поиска, позволяет выявить признаки бронхиальной астмы и ее осложнений. Отклонений от нормы у пациентов с психогенным кашлем не обнаруживается.
Результаты рентгенографии тоже не дают установить причину кашля, хотя при хронических болезнях бронхов и легких изменения обязательно присутствуют.
Функциональные дыхательные пробы прерывают кашель
При патологии дыхательных путей остановить кашель простым дыханием через рот или легкой физической нагрузкой (несколькими приседаниями) невозможно, психогенный кашель после проб зачастую проходит.
Проведение суточной рН-метрии исключает подозрения на патологию пищевода и периодический заброс кислоты желудка в ротоглотку. Такое заболевание сопровождается хроническим кашлем.
Лабораторные методы диагностики на наличие инфекции, аллергической настроенности организма, биохимические пробы крови для оценки состояния внутренних органов не выявляют специфической патологии.
Дополнительные инструментальные методы обследования включают компьютерную томографию, бронхоскопию, ультразвуковое исследование сердца и сосудов, позволяют установить или исключить более редкие причины кашля.
Пробное назначение противокашлевых препаратов на 3-4 дня эффективно при астме или хроническом воспалении. При невротическом расстройстве такое лечение не помогает.
Установить истинную причину заболевания всегда сложно, т.к. предварительно приходится провести полный комплекс диагностических мероприятий. Пациенту тоже сложно поверить, что у него нет причин для повышенного беспокойства, а вместо массивного применения лекарственных препаратов нужно заняться аутотренингом, работой над собственными психологическими установками и комплексами.
При психогенной природе заболевания первым шагом в лечении должно быть обращение к врачу специализированной клиники, который проводит деликатную коррекцию психологического состояния, направляет пациента по единственно верному пути выздоровления.
Роль аллергии в возникновении проблем со сном

Аллергия может играть значительную роль в возникновении проблем со сном у детей. Реакция на аллергены может вызвать различные симптомы, включая насморк, заложенность носа, чихание и кашель. Эти симптомы могут быть особенно выраженными ночью, когда ребенок находится в закрытом помещении и в контакте с аллергенами, такими как пыль, пыльцы, пух и плесень.
Аллергический кашель может быть причиной проблем со сном у ребенка. Кашель может быть сухим или слизистым, и он может нарушать сон ребенка, приводя к его пробуждению и дискомфорту. Кашель может также вызывать раздражение горла и груди, что приводит к беспокойству и сложностям в дыхании.
Аллергический кашель и насморк могут быть связаны с аллергией на пыльцу, пыль или плесень. Другие аллергены, такие как пух, перья и шерсть животных, также могут вызывать реакцию у детей. Если ребенок имеет аллергию, его иммунная система реагирует на эти аллергены, производя химические вещества, такие как гистамин, которые вызывают воспаление и симптомы аллергии.
Для улучшения сна ребенка, страдающего от аллергии, рекомендуется принимать следующие меры:
- Создать в комнате ребенка благоприятную среду для сна, убирая излишнюю пыль и пыльцу. Регулярно проветривайте комнату и используйте фильтры для воздуха.
- Избегайте пребывания ребенка в помещениях, где присутствуют аллергены, такие как пыль, пыльца и плесень.
- Помещайте ребенка на чистое постельное белье и избегайте использования перьевых подушек и одеял.
- Регулярно мойте игрушки и предметы, с которыми ребенок контактирует, чтобы убрать аллергены.
- При необходимости проконсультируйтесь с врачом и обсудите возможность применения препаратов от аллергии для облегчения симптомов и улучшения сна ребенка.
Аллергия может значительно влиять на качество сна ребенка и его общее благополучие. Следование рекомендациям по предотвращению контакта с аллергенами и лечению симптомов может помочь улучшить сон и облегчить проблемы со сном, связанные с аллергией.