Диета и режим питания при поносе у детей разного возраста
Организация питания напрямую зависит от того, сколько малышу лет.
Груднички. Основная еда младенца – мамино молоко/смесь, менять рацион нельзя.
1-2 года. Число приемов пищи увеличивают вдвое, объем на столько же уменьшают.
3 года. Основой рациона должны стать каши на воде из измельченных хлопьев (не из цельных злаков).
4 года. Полезен яичный белок (желток не рекомендуется, так как обладает желчегонным действием), а также картофельное пюре без добавления молока.
5 лет. Восстановить силы поможет мясной бульон на «второй воде» – первую сливают, как только она закипела.
7 лет. Диета при поносе у ребенка подразумевает употребление творога, галет, неострых сухариков из черного хлеба домашнего приготовления.
8 лет. Питание разнообразят нежирной рыбой. Полезно банановое пюре, в нем содержится много микроэлементов.
9 лет. На второй-третий день заболевания в дополнение к супам и кашам подойдет паровой омлет.
10 лет. Ребенка можно побаловать яблоком в запеченном виде – оно поможет восстановить запасы калия, кальция и магния, а после термической обработки не будет стимулировать кишечник.
11 лет. Придутся кстати паровые ежики с рисом или куриные фрикадельки.
12 лет. Рекомендуется суп-пюре из картофеля, рисовая лапша, запеченный кролик.
От чего возникает понос у детей?
Запор у новорожденного

До трех месяцев система пищеварения у младенцев плохо справляется со своими функциями, и у малыша могут быть запоры. Это частое явление для младенцев, которые перешли на смешанное или искусственное вскармливание.
Новорожденные, в рационе которых присутствует только материнское молоко редко страдают от запоров, так как молоко в первые 3 месяца жизни малыша имеет слабительное действие.
Следует знать основные признаки и методы борьбы с запором
Родителям важно понимать, что отсутствие стула в течение суток не говорит о наличии запора. У некоторых детей кишечник устроен таким образом, что каловые массы выходят редко, но в большом количестве
Внимание следует уделить структуре стула. Если на протяжении одного дня и более малыш “не сходил по большому”, а после выделения кала, он сухой и твердый, то основания предполагать запор имеются. Признаки запора:
Признаки запора:
отсутствие дефекации на протяжении суток и более; плач и беспокойство малыша; повышенное газообразование; пожелтение кожи; сухой и густой стул.
Как помочь ребенку?
Ни при каких обстоятельствах не допускается применение клизмы. Это может привести к привыканию и ослаблению деятельности мышц кишечника грудничка. В результате запоры станут частым явлением, и младенец не сможет самостоятельно справляться с выведением из организма каловых масс.
Обычно бывает достаточно увеличить подвижность младенца, и изменить рацион питания кормящей мамочки. Врачи рекомендуют делать малютке массаж животика, двигать его ножками к животику и обратно, производить движения, аналогичные движениям при кручении педалей велосипеда.
Матери рекомендуется включить в свой рацион овсяную и гречневую каши, больше фруктов и овощей. Обращаться к слабительным препаратам и свечам нужно лишь в крайних случаях, когда испробованы все другие методы, но они не помогают.
Давать ребенку слабительные препараты допускается только после консультации с врачом.
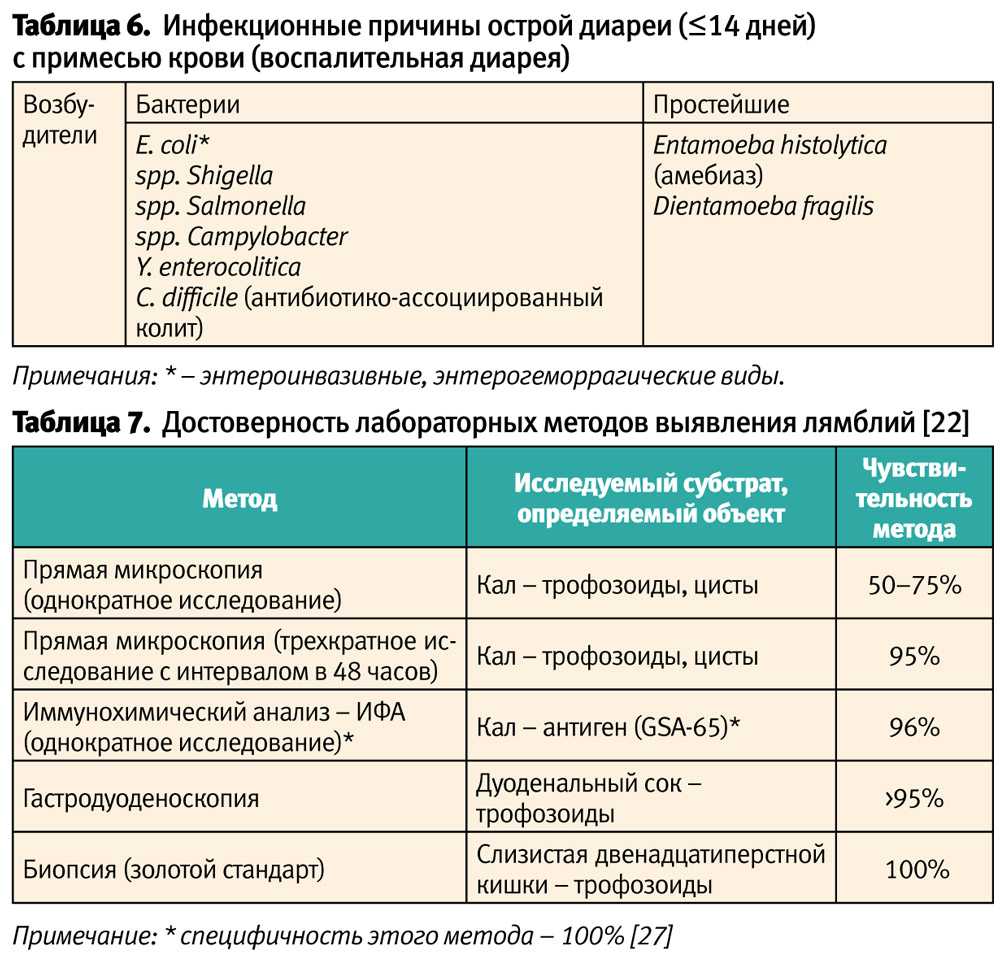
Причины
Независимо от причины постоянного жидкого стула у взрослого или ребенка, лечение начинать безотлагательно, так как диарея может за короткий промежуток времени привести к развитию обезвоживания. В свою очередь, потеря жидкости организмом чревата нарушением водно-солевого баланса и развитием почечной и сердечной недостаточности. К основным причинам жидкого стула и урчания в животе у взрослого, можно отнести:
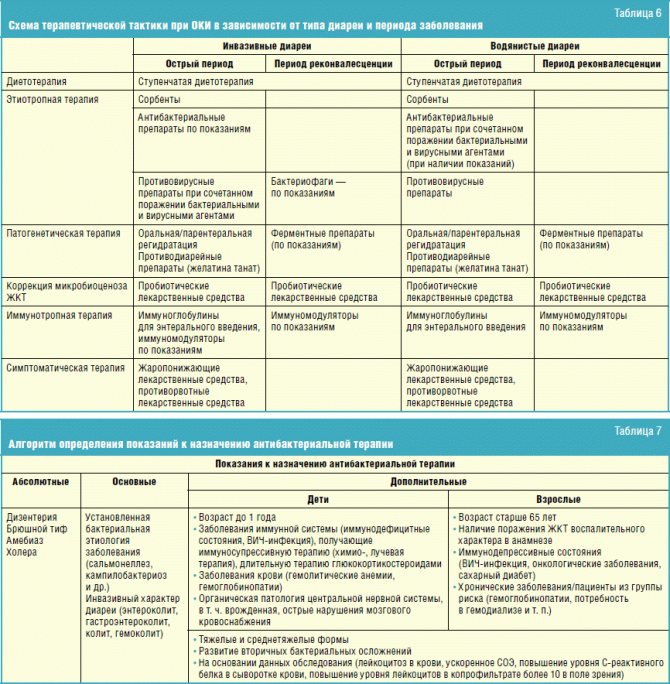
- Кишечные инфекции. Чаще всего диарея развивается при пищевых токсикоинфекциях, при попадании энтеровирусов, патогенных штаммов кишечной палочки и таких заболеваниях, как дизентерия и холера. Если кишечная палочка послужила причиной возникновения жидкого стула со слизью у взрослого или ребенка, лечение должно включать препараты, которые нормализуют баланс кишечной микрофлоры.
- Мальабсорбция. Если у взрослого длительное время наблюдается жидкий стул, то причиной может выступать нарушение процесса всасывания питательных веществ в тонком кишечнике.
- Нарушение моторно-эвакуаторной функции толстого кишечника. Речь идет о развитии гиперкинетической и гипокинетической диареи. Спровоцировать подобное состояние может длительный прием слабительных препаратов, а также синдром раздраженного кишечника.
- Воспаление кишечника. Одной из потенциальных причин нарушения стула является воспалительное поражение слизистой оболочки кишечника (энтероколит, энтерит). Если причиной жидкого стула является воспалительный процесс, то в испражнениях могут наблюдаться примеси крови, слизи или гноя.
- Приём отдельных групп лекарственных медикаментов. Спровоцировать жидкий стул может прием антибактериальных средств (цефалоспарины, Линкомицин, Ампициллин), экстракта наперстянки, солей магния или калия, противоаритмических средств (Пропранолол, Квиндилин), антикоагулянтов.
Очень часто диарея развивается на фоне дисбаланса кишечной микрофлоры. Это состояние именуется дисбактериозом или дисбиозом. Для лечения поноса, спровоцированного дисбактериозом, назначаются средства из группы пробиотиков. Уникальной способностью к восстановлению кишечной микрофлоры обладает биодобавка Стимбифид Плюс. Данное средство содержит комбинацию фруктополисахаридов и фруктоолигосахаридов, а также лактат кальция, который стимулирует рост и размножение полезных бактерий в просвете толстого кишечника. Эффективность биодобавки была доказана в ходе многочисленных клинических исследований. По результатам исследований была составлена сравнительная таблица.
Что делать при обезвоживании у детей
Причины
Возможные причины
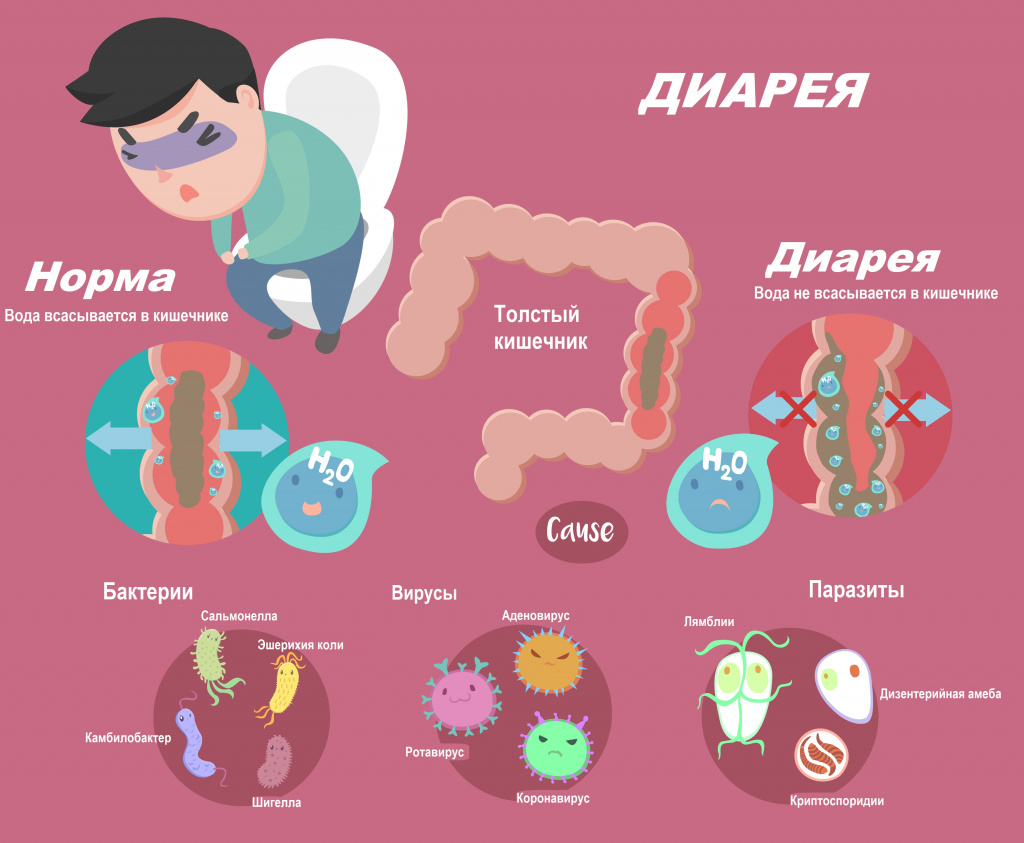
Если у ребёнка начался понос, то предварительно требуется выяснить, какие факторы провоцируют это состояние. Вылечить неприятный симптом можно, устранив их воздействие на детский организм. Специалисты называют несколько наиболее вероятных причин жидкого стула у малышей:
1. Пищевое отравление. Диарея в этом случае связана с интоксикацией продуктами брожения и гниения, образующимися при переваривании испортившейся пищи. Понос служит ответной реакцией организма, стремящегося максимально быстро избавиться от ядовитых соединений. Параллельно с диареей при отравлениях нередко развиваются тошнота и рвота. Иногда поднимается температура тела, но её значения не превышают 37 градусов.
2. Глистная инвазия. Понос у детей – один из признаков заражения гельминтами. Паразиты, присутствующие в кишечнике, раздражают рецепторы слизистых оболочек, что приводит к их активному сокращению. Из-за усилившейся перистальтики ЖКТ развивается диарея. На гельминтоз указывают и другие характерные симптомы – сыпь на коже, снижение веса, хроническая усталость.

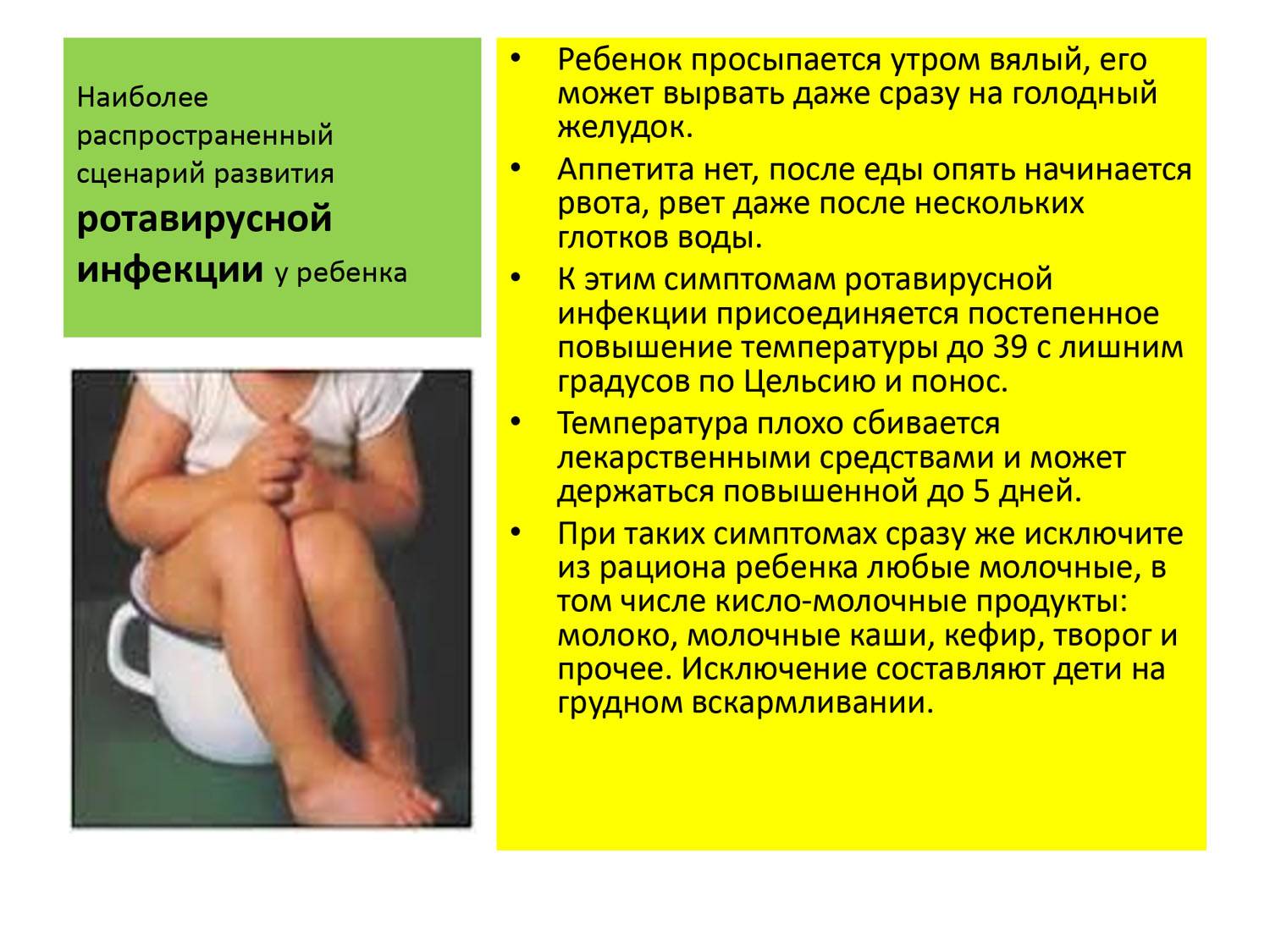
3. Кишечные инфекции. Заболевания, провоцируемые вирусами или бактериями, широко распространены в детском возрасте. Основные их признаки – понос и температура у ребёнка, развивающиеся на фоне сильных болей в нижней или центральной части живота.
4. Дисбактериоз. Если жидкий стул чередуется с длительными запорами, то возможно нарушение кишечной микрофлоры. Это означает, что равновесие сместилось в сторону патогенных организмов и ЖКТ функционирует со сбоями. В этой ситуации у детей развивается понос без температуры, но с вздутием или метеоризмом.
5. Стресс. Любое сильное психологическое потрясение отражается на здоровье малыша. Это объясняется изменениями на гормональном уровне, влекущими за собой сокращения гладкой мускулатуры, выстилающей стенки кишечника. Диарея, вызванная стрессом, обычно проходит самостоятельно и не нуждается в медикаментозном лечении.
6. Лактазная недостаточность наблюдается у новорождённых и младенцев. Состояние связано отсутствием в организме крохи ферментов, требуемых для переработки сахаров, присутствующих в материнском молоке или искусственной смеси.
Разнообразие причин поноса обуславливает несколько схем терапии. Педиатры выбирают средства, учитывая полную клиническую картину, данные лабораторных анализов и возраст пациента.
Как скорректировать питание маме, если малыш на грудном вскармливании
При развитии диареи у малыша, который находится на свободном естественном вскармливании, что делать маме?
Необходимо полностью исключить из рациона мамы все аллергенные продукты (цитрусовые, молоко, копчености, овощи и фрукты, содержащие красные и оранжевые красители), сдобу, сладости, бобы, свежие фрукты и овощи, маринады, жирную и жареную пищу, пряности, газированные напитки.
Лечить понос у ребенка до года сложно – обезвоживание наступает быстро, лекарственные средства могут вызывать развитие побочных реакций и усугублять течение патологических процессов, поэтому всегда нужно знать, что делать при возникновении диареи у грудничка: своевременно определить причину и не заниматься самолечением.
Когда диарея должна вызывать тревогу?
 Диарея или жидкий стул, когда стоит волноваться? – В гостях у доктора Алены
Диарея или жидкий стул, когда стоит волноваться? – В гостях у доктора Алены
Советуем почитать: Что делать, если у вашего ребенка аллергия на молоко?
Автор
Ольга Сазонова
Педиатр
Поделиться
Вы здесь:
Главная
»
Детские болезни
»
Понос у ребенка в младенческом возрасте: причины и методы лечения
Лечение
Выяснив, что у малыша нет никаких фоновых заболеваний желудка или кишечника, эндокринных или неврологических патологий, а также глистных инвазий, можно определенно установить физиологическое происхождение запоров. В этих случаях лечащий врач-педиатр назначает определенный комплекс действий, выполнение которого обязательно приводит к положительному результату. При этом лечебное воздействие касается не только новорожденного или грудничка более старшего возраста, но и его матери.
Кроме того, важно диагностировать также и тип функционирования кишечника ребенка, который стал причиной запоров. Так, при склонности кишечника к спазмам отсутствие дефекаций может быть вызвано спастическими явлениями, которые препятствуют продвижению каловых масс
При противоположном типе, а именно при гипотонии кишечника, каловые массы движутся очень медленно и, в конечном итоге, скапливаются в сигмовидной и прямой кишке. Разумеется, что и лечится каждый тип несостоятельности кишечника различными способами.
В целом, этапы помощи при физиологических запорах следующие:
- гимнастика, массаж животика и стимуляция выводного сфинктера (ануса);
- коррекция питания кормящей матери;
- коррекция введения прикормов;
- лекарственные средства;
- народные методы.
 Гимнастика очень полезна и в самом молодом возрасте
Гимнастика очень полезна и в самом молодом возрасте
Гимнастические упражнения особенно эффективны в возрасте примерно 1-2 месяца и старше, когда малыш еще мало двигается и пока не научился переворачиваться. Они будут стимулировать кишечник и помогать отхождению каловых масс. Чтобы достигнуть такого результата, ножки трехмесячного малыша по несколько раз сгибают в коленях и притягивают к животику, а также делают ими движение «велосипед». Если видно, что ребенок начинает тужиться, можно ему немного помочь
Для этого пальцем, смазанным растительным маслом, нужно осторожно помассировать анус. Некоторые специалисты также советуют воспользоваться обмылком (длинным кусочком мыла без острых краев) или пипеткой, смазанной маслом, которые погружаются в прямую кишку малыша не более, чем на несколько миллиметров, и далее ими совершается 5-6 вращательных движений
Достаточно эффективен и массаж животика младенца, особенно при гипотонии кишечника. Круговые поглаживания по часовой стрелке, а также от краев брюшной полости к пупку должны длиться не более 10 минут.
Чтобы кишечник грудничка функционировал отлично (особенно до 4 месяцев, когда начинается введение прикормов), большое внимание уделяется питанию кормящей матери. Ее рацион должен быть полноценным, чтобы обеспечить достаточную лактацию, а также гипоаллергенным
В случаях, когда у малыша в 2-3 месяца начинаются запоры, мать должна больше употреблять продуктов, содержащих волокна клетчатки. Это свежие или отварные овощи (кроме капусты), ягоды и фрукты, серые крупы (геркулес, греча), сухофрукты, хлеб грубого помола, кисломолочные продукты. Она также должна выпивать до 3-3,5 литров жидкости в день, чтобы снизить жирность молока, которая провоцирует запоры у ребенка. Полезно сочетать некрепкий чай с компотами, морсами, отварами укропа или фенхеля. Женщина должна ограничить сдобную выпечку, белые крупы, сладости, цельное молоко, шоколад, какао.
 Семена укропа пригодятся и как приправа, и как лекарство
Семена укропа пригодятся и как приправа, и как лекарство
Что касается прикормов, то их введение следует осуществлять индивидуально, особенно если у ребенка стали формироваться запоры. В некоторых случаях целесообразно начинать вводить прикорм не с овощных пюре, а с кисломолочных продуктов, частично заменяя ими одно кормление в день. Кроме щадящей стимуляции кишечника, они также обеспечат и равновесие полезной бактериальной флоры в организме грудничка. Как правильно поступить, всегда посоветует врач-педиатр.
Если не помогает ни массаж, ни гимнастика, то для осуществления дефекации приходится прибегать к щадящим лекарственным препаратам. По показаниям используется Дюфалак или Лактувит, содержащие сироп лактулозы, а также свечи с глицерином.
Всем грудничкам можно делать отвар из укропных семян («укропная вода»), одна чайная ложка семян или сушеной зелени укропа на стакан воды. Поить следует по 1 ч. ложке отвара несколько раз в течение дня. Это средство стимулирует кишечник, устраняет лишние газы, нормализует отхождение кала.
Все указанные методы эффективно помогают избавиться от запора у детей, находящихся на грудном вскармливании. Но, прежде всего, необходимо устранить все провоцирующие факторы запоров, проконсультировавшись со специалистом.
Как организовать детское лечебное питание при жидком стуле
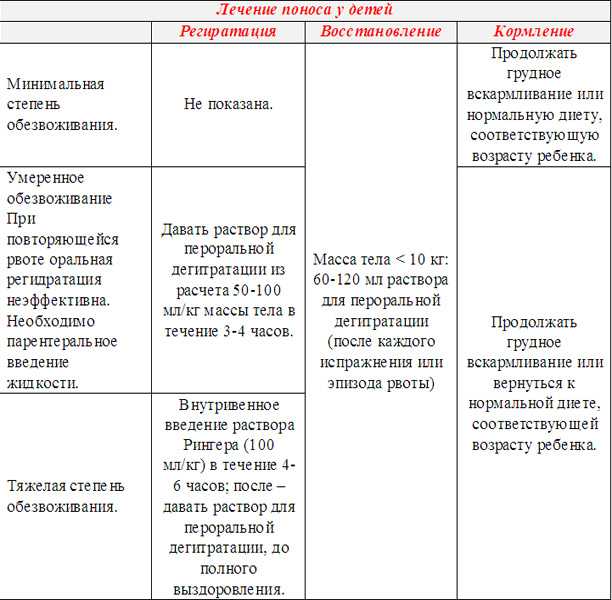
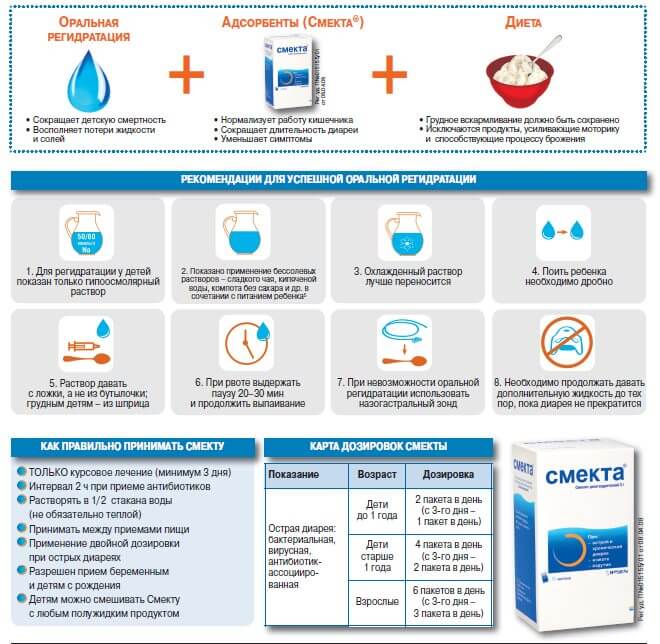
При поносе у ребенка диета – не та задача, которую необходимо решать в первую очередь. Восстановление начинают с приема солевых растворов, помогающих избежать обезвоживания. Их дополняют достаточным количеством питьевой воды – по 1-2 глотка раз в 15 минут.
После того, как выраженность симптоматики снижается, приступают к организации лечебного питания.
- Диета при диарее у ребенка основана на отварных, паровых, тушеных, запеченных в духовке блюдах.
- Выбирая, чем кормить больного, остановитесь на натуральных фермерских продуктах без консервантов, красителей, эмульгаторов.
- Предпочтительно дробное кормление (через 4 часа).
- Оптимальный объем порции — с ладошку малыша.
- Если ребенок категорически не хочет есть, не настаивайте, соблюдайте питьевую диету.
- Чем младше ребенок, тем мельче ему дробят пищу, чтобы снизить нагрузку на кишечник.
- Не подойдет горячая или холодная еда – только теплая.
- Последний вечерний прием – за 3 часа до сна.
Как бороться с обезвоживанием при поносе?

Цвет и запах стула при поносе несут максимальную информацию
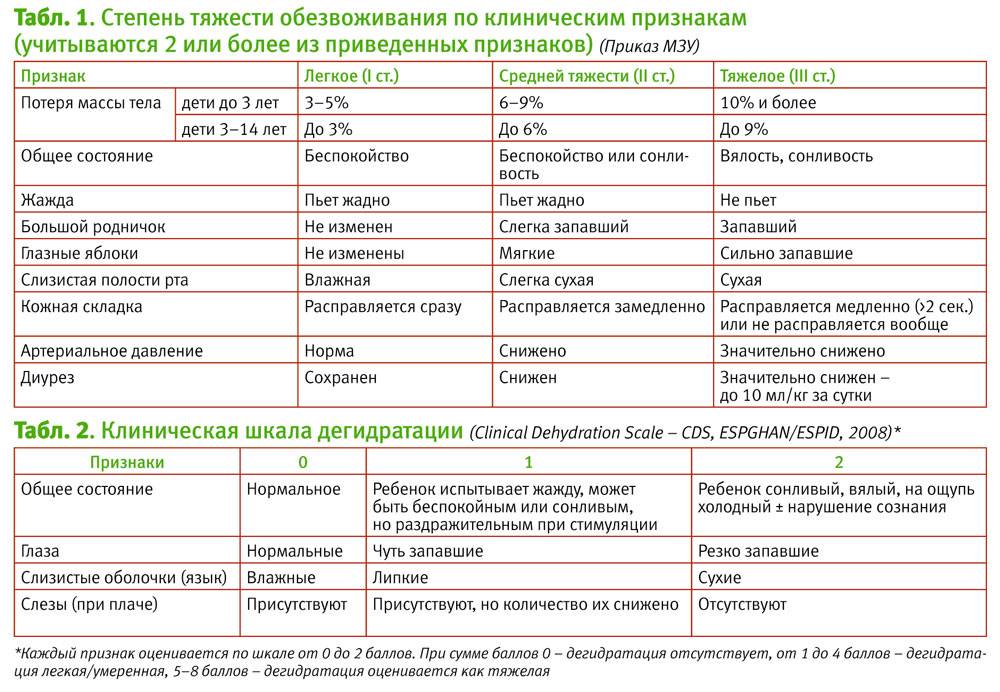
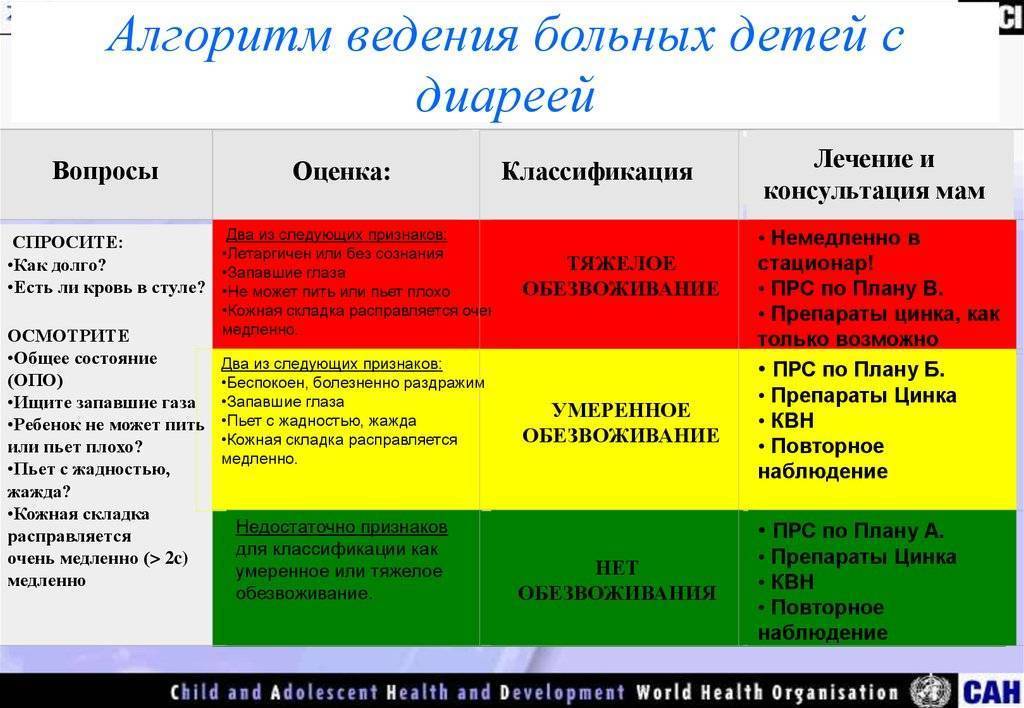
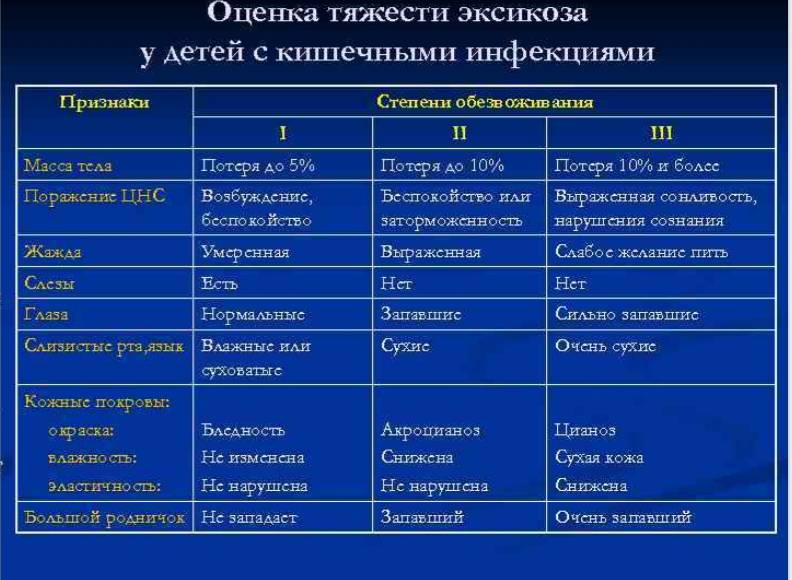
Обезвоживание – одно из самых опасных последствий поноса, и его нужно прекратить как можно быстрее. Опасной считается потеря от 5% массы тела ребенка, и у грудничков состояние, угрожающее жизни, может развиваться очень быстро. О сильном обезвоживании свидетельствует вялость, западание родничка, в тяжелых случаях кожа становится дряблой, может проявляться синюшность носа и кончиков пальцев. До приезда «Скорой» родители должны сами помочь ребенку справиться с обезвоживанием. При небольшой степени обезвоживания потерю жидкости можно будет компенсировать различными видами жидкости:
- Вода. Она должна быть бутилированной и очищенной фильтрованием, ее также нужно прокипятить. Воды ребенку нужно давать как можно больше, это позволит предотвратить страшные последствия для сердца и головного мозга.
- Рисовый отвар. Это простое средство выполняет несколько функций: он восполняет недостаток жидкостей и связывает токсины, кроме того, он успокаивающим образом воздействует на слизистую кишечника и желудка. Часто прием рисового отвара сам по себе становится хорошим лекарством от поноса.
- Регидрон – это специальный водно-солевой раствор, который позволяет компенсировать не только потерю жидкости, но и восполнить потерянные микроэлементы. Применять водно-солевые растворы рекомендуется только по назначению врача.
- Также можно давать несладкие компоты из сухофруктов: они не оказывают раздражающего действия на кишечник. Кроме того, маленького ребенка проще уговорить впить компот, чем простую воду в нужном количестве.
- В сложной ситуации можно приготовить водно-солевой раствор самостоятельно: на литр чистой кипяченой воды потребуется 3,5 г обычной соли, 2,5 грамма пищевой соды и 20 г. сахара. Давать такой раствор можно параллельно с обычной водой: количество должно быть одинаковым. Для борьбы с обезвоживанием нельзя использовать газированную воду: пузырьки газа еще больше раздражают слизистую кишечника, так что она может только усугубить процесс.
Кроме того, ребенку нельзя давать молочные продукты, какао, сладкий чай или другие напитки с содержанием сахара. Поскольку процесс переваривания нарушен, их прием может спровоцировать рвоту. Воду или рисовый отвар дают постепенно, чтобы не усиливать тошноту: желательно давать по 1-2 ложки каждые 3-5 минут. Если обычное отпаивание не дает результатов, то необходимо внутривенное введение жидкости. Тяжелое обезвоживание проявляется судорогами, потерей сознания, в этом случае нужны реанимационные мероприятия, которые будут проводиться уже в стационаре. Если наблюдаются уже первые признаки обезвоживания, нужно без промедления звонить в «Скорую помощь».
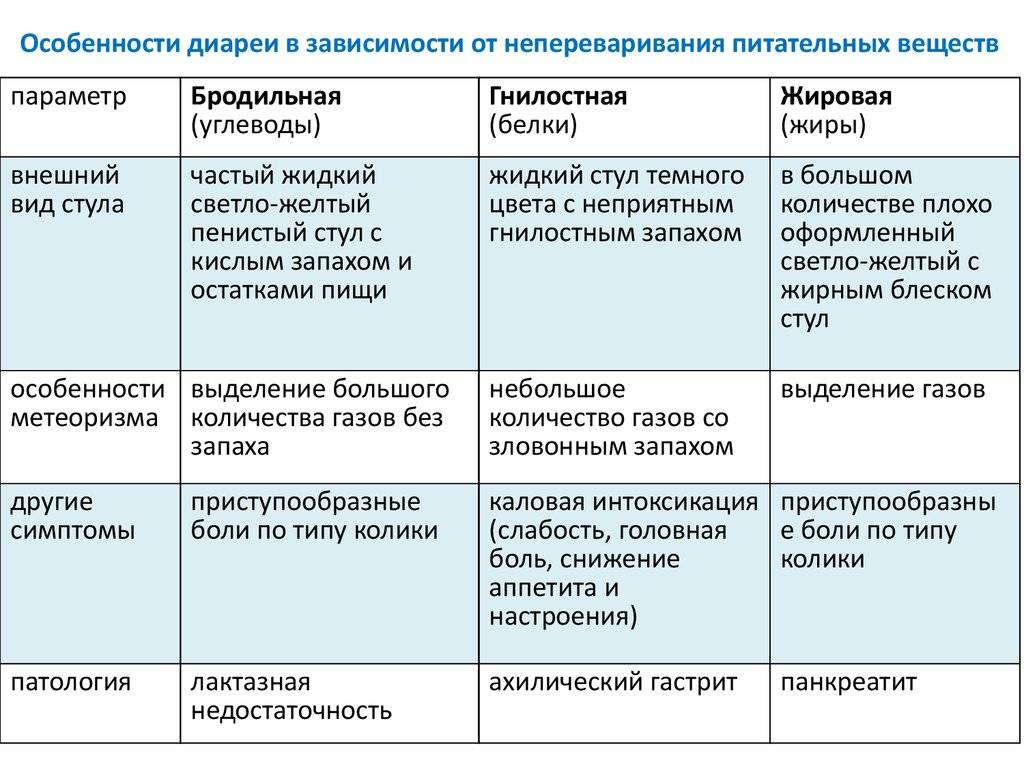
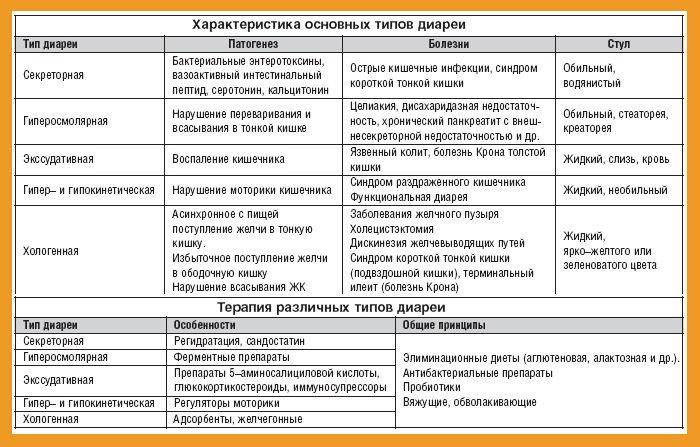
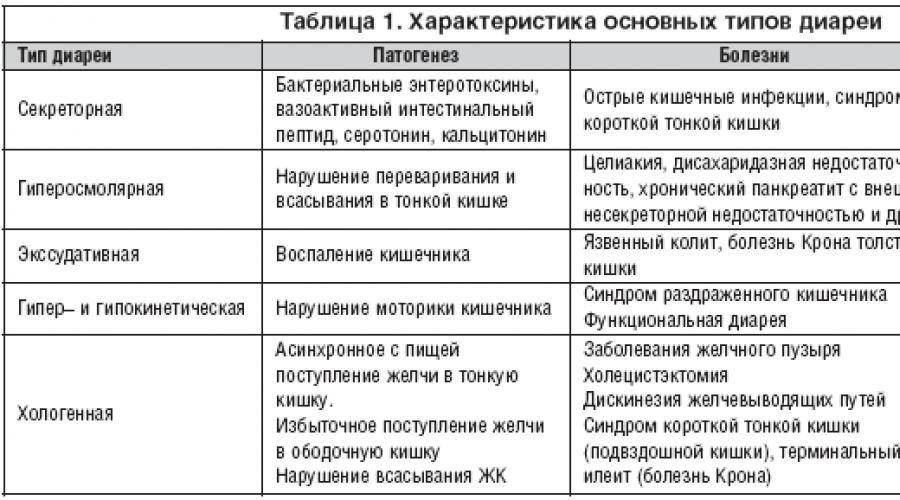
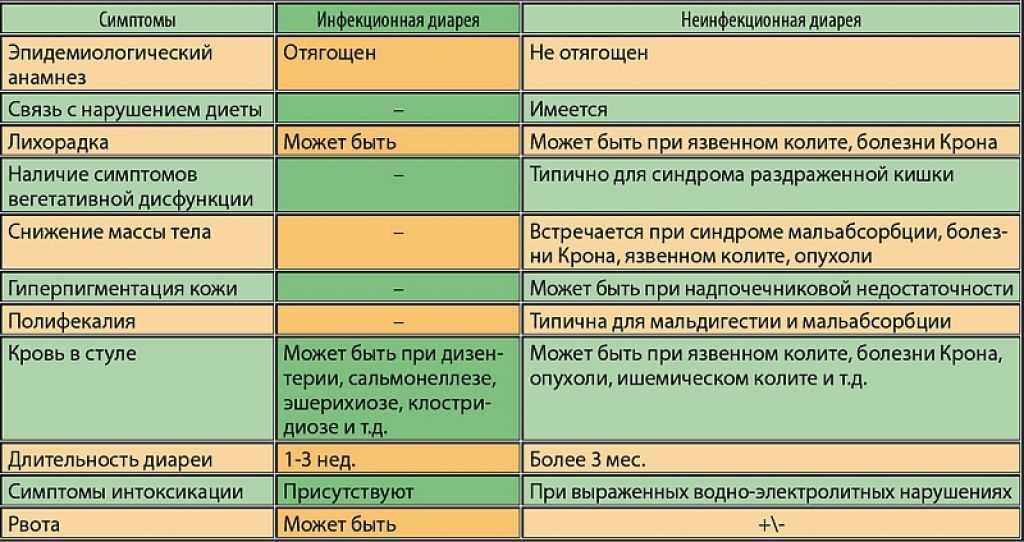
Виды диареи без температуры у детей
Часто у ребенка возникает частый жидкий стул без повышения температуры, что может сопровождаться болями, урчанием и бурлением в животе, а также повышенным газообразованием. Ребенок становится капризным, отказывается от еды и воды, и плохо спит ночью. Эти симптомы могут быть признаками различных инфекционных заболеваний, воспалительных процессов в кишечнике, дисбактериоза и неврогенных расстройств
Поэтому очень важно своевременно поставить диагноз и начать лечение
Инфекционная диарея может протекать на фоне нормальной температуры. Она может быть вызвана инфекцией, алиментарными факторами, диспепсией, токсинами, лекарствами, неврогенными причинами и другими. У детей инфекционная диарея часто сопровождается высокой температурой. Это защитная реакция организма на вирусы, бактерии и грибки, которые начинают активно размножаться и выделять токсические продукты своей жизнедеятельности. Однако, в некоторых случаях организм может справиться с инфекцией только с помощью диареи, без повышения температуры. В таких случаях ребенок может испытывать только боли в животе и иметь жидкий стул.
Алиментарная диарея у ребенка без повышения температуры, тошноты и рвоты обычно возникает при употреблении однообразной пищи, которая содержит недостаточное количество витаминов и минералов. Организм детей также может реагировать на аллергические агенты, такие как ягоды, яйца, шоколад и орехи. Диарея без повышения температуры также может быть вызвана длительным приемом определенных лекарств, таких как антибиотики, глюкокортикостероиды, сульфаниламиды, цитостатики и препараты с йодом.
Диспепсическая диарея у годовалого ребенка без повышения температуры может возникать из-за неправильного переваривания пищи. У детей может не хватать ферментов для полноценного расщепления белков, жиров и углеводов. Это может быть временным явлением, например, при употреблении жирной, жареной или копченой пищи. Однако, иногда диспепсическая диарея вызвана врожденными или приобретенными патологиями.
Если у ребенка есть острый понос без повышения температуры и постоянная тошнота, врач всегда подозревает отравление. Это может быть вызвано накоплением солей тяжелых металлов, никотина или этилового спирта в организме. Также такая клиника может быть результатом случайного проглатывания средств бытовой химии. Интоксикация может быть вызвана также сбоем в работе мочевыделительной системы, например, при тяжелом гломерулонефрите, амилоидозе или пиелонефрите.
Медикаментозная диарея в большинстве случаев развивается после приема антибиотиков. Однако она может быть вызвана приемом любых препаратов, которые негативно влияют на состояние кишечной микрофлоры. Гибель полезных бактерий может происходить при приеме противомикробных средств, особенно сульфаниламидов.
Дисбактериоз у ребенка может быть вызван антибиотикотерапией, пищевыми отравлениями, эндогенной интоксикацией, стрессами и другими негативными факторами. В результате гибели полезных бактерий в кишечнике начинают размножаться условно-патогенные микроорганизмы и продвигаться к верхним отделам желудочно-кишечного тракта. Дисбактериоз может проявляться диареей без повышения температуры или запорами, отрыжкой кислым, изжогой и частыми респираторными заболеваниями на фоне снижения иммунитета.
Недостаток ферментов у новорожденных и годовалых детей является физиологическим явлением, так как их пищеварительная система находится на стадии формирования. Однако у детей постарше и подростков может быть диагностирован хронический панкреатит, который поражает поджелудочную железу и нарушает ее функции. В период обострений, помимо диареи без повышения температуры, могут возникать боли в животе, тошнота, рвота и изжога.
Лечение
Лечение диареи состоит в коррекции диеты мамы и малыша, питьевого режима крохи и ухода за ним. Дальнейшие лечебные мероприятия зависят от причины и тяжести заболевания.
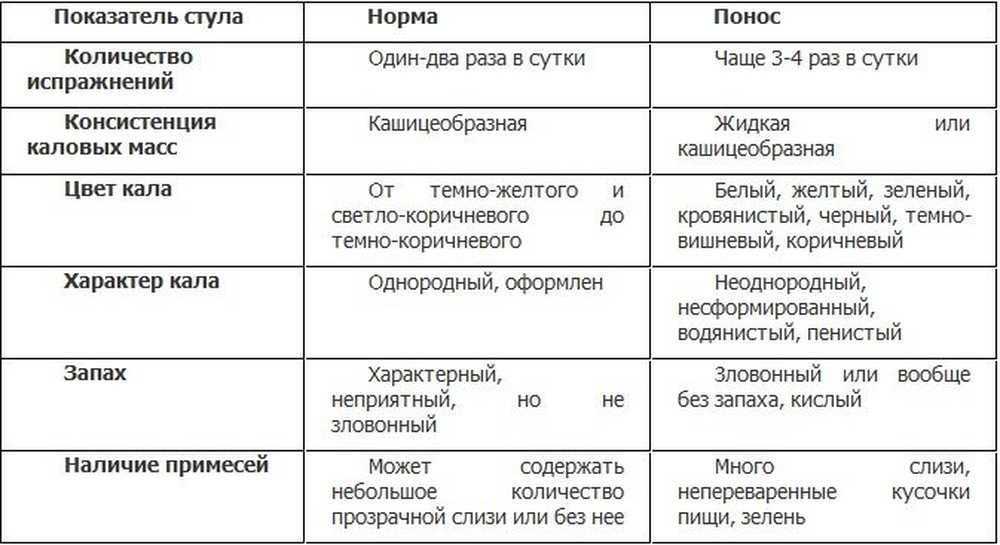
Нормальный стул у ребенка устанавливается с 5-6 дня его жизни. У малыша, получающего материнское молока, стул золотисто-желтого цвета в виде жидкой сметаны с кисловатым запахом.
При искусственном вскармливании нормальный стул светло-желтого цвета, по консистенции напоминает замазку и имеет несколько неприятный (гнилостный) запах.
Эффективных лекарственных препаратов для лечения вирусных кишечных инфекций, которые чаще всего служат причиной диареи у детей, нет. Прописанные лекарства должны использоваться только для борьбы с определенными видами бактериальных или паразитических кишечных инфекций, которые встречаются гораздо реже. Если есть подозрения на такие инфекции, педиатр попросит вас сдать образцы кала ребенка для проведения лабораторных анализов; также он может взять и другие анализы.
Не рекомендуется давать детям лекарственные средства против диареи, которые есть в свободной продаже. Зачастую они только усугубляют кишечные нарушения, а если в организме присутствует инфекция, они не останавливают потерю жидкости и солей, которые должны удерживаться в кишечнике. Если это случится в вашей семье, у ребенка может наступить обезвоживание, а вы можете даже не подозревать об этом; при этом ребенок может и не терять в весе, поскольку диарея на какое-то время прекратится. Именно по этой причине, перед тем как дать ребенку какое-либо лекарство от диареи, обязательно проконсультируйтесь с педиатром.
Простые решения и натуральные средства
При диарее человек теряет много ценной жидкости, поэтому всегда следует помнить об угрозе обезвоживания. Чтобы организм малыша, страдающего поносом, мог восполнять свои потери, давайте ему побольше остуженной кипяченой воды или увеличьте дозу молока. Кроме того, попробуйте остановить диарею, воспользовавшись следующими советами.
- Если ребенок уже отнят от груди, угостите его пюре из спелого банана — это поможет нормализовать пищеварение. Для усиления вяжущего эффекта можно добавить чайную ложечку богатого пектином порошка цареградского стручка (рожкового дерева).
- Дайте малышу немного анисовой воды, чтобы успокоить кишечник и облегчить выход газа. Как можно мельче разотрите 1-2 зубчика звездчатого аниса и залейте половиной чашки кипящей воды. Остудите. Давайте отвар ребенку при возникновении проблем с пищеварением, капая в рот пипеткой по 3-6 капель.
Методы лечения диареи у детей
Причины боли в животе и жидкого стула у детей
Гранат при диарее

Мало кто знает, что способны помочь гранатовые корки при поносе у ребенка. Входящие в состав полифенолы помогают справиться с инфекционными заболеваниями, в том числе с ростом дизентерийной палочки. Корки граната обладают ярко выраженным вяжущим свойством, они снимают воспаление и оказывают мягкое антипаразитное действие, ускоряют заживление язв, если таковые имеются.
Перед приготовлением средства важно обратить внимание на состояние корки фрукта. Она должна быть упругой и твердой, без неровностей и видимых инфекционных поражений. Однако если оболочка слишком гладкая, это говорит о том, что продукт еще не созрел
Однако если оболочка слишком гладкая, это говорит о том, что продукт еще не созрел.
Корку фрукта следует тщательно промыть и высушить при помощи бумажного полотенца. Затем нужно удалить с нее белую мякоть, которая не содержит никаких полезных веществ. Обработанные кусочки корки раскладывают на ткани и накрывают марлей. Длительность сушки – 7-10 дней. Можно также воспользоваться специальной сушилкой для фруктов, которая справится с задачей значительно быстрее. Готовые корки можно долго хранить в герметичной емкости, в которую не попадет влага. Отвар из гранатовых корок при поносе очень действенный. При отсутствии сушеных корок можно использовать свежие.
Рецепт приготовления следующий: горсть сырья залить кипятком (1 стаканом), накрыть крышкой и оставить настаиваться полчаса. Либо залить 10 г сырья 200 мл кипятка и держать отвар 15-20 минут на водяной бане. Отвар не процеживают и хранят в холодильнике. В случае необходимости в него добавляют немного воды для достижения нужной температуры.
При этом гранатовые корки противопоказаны при наличии склонности к аллергическим реакциям, высыпаний, запоров и непрочности кровеносных сосудов.
Количество употребления зависит от возраста ребенка. Грудничкам нужно давать отвар по 10 мл трижды в сутки. Хотя некоторые врачи не рекомендуют давать его детям до 6 месяцев. Детям от 1 года до 12 лет рекомендуется 10 мл отвара 4-5 раз в сутки. Если ребенок постарше, он должен выпивать по 20 мл средства трижды в сутки. Полный курс лечения – 2 дня. Если улучшения не наблюдается, следует обратиться к врачу.