Лечение
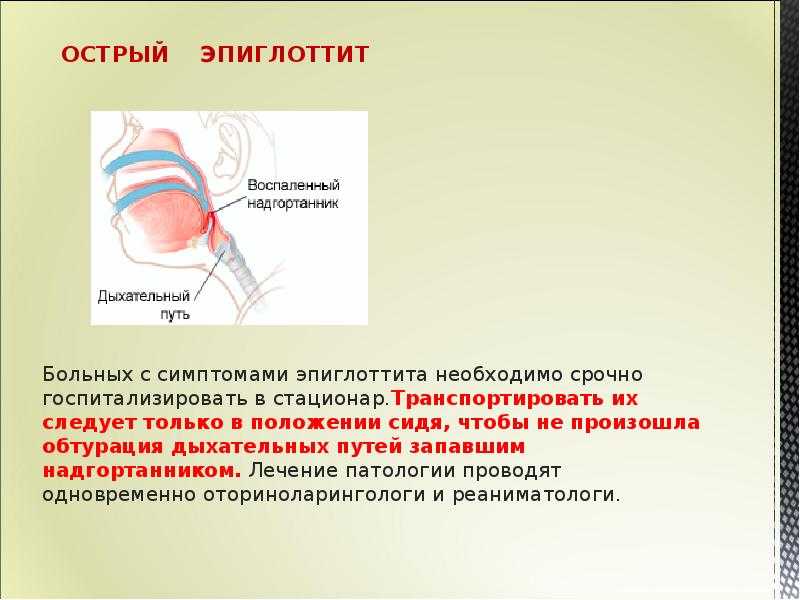
Основные клинические рекомендации при подозрении на эпиглоттит сводятся к скорейшей госпитализации больного. Транспортировка на своем автомобиле опасна тем, что в это время у пациента может возникнуть смертельно опасное осложнение — состояние полного нарушения проходимости дыхательных путей. Лучше не рисковать, а вызвать скорую, и поехать вместе с больным в качестве сопровождающего.
В каких случаях родителям стоит бить тревогу? Должно насторожить резкое изменение в поведении ребенка: он может проснуться среди ночи или будет днем корчить болезненные гримасы, жаловаться на сильные боли в горле. Клиника заболевания развивается стремительно. При эпиглоттите ребенок старается не лежать, а сидеть, чуть наклонившись вперед, вытянув голову. Он, как рыба, выброшенная на сушу, будет хватать ртом воздух. Язык будет высунут, отмечается затруднение вдоха, одышка, может появиться слюнотечение. Температура поднимается до 37-40.
В этой ситуации главное не теряться, а успокоиться самим и попытаться утешить ребенка. Не стоит пытаться самостоятельно разглядеть больное горло, надавливая на язык или пытаться изменить положение ребенка на более привычное для вас. Все эти попытки только усугубят состояние больного и могут привести к полной закупорке дыхательных путей воспаленным надгортанником.
Вы должны по мере возможности ободрять ребенка: «Потерпи родной, скоро тебе будет легче. Врачи помогут тебе. Дыши медленно, ровно». Ваше спокойствие передастся ребенку и ему будет легче пережить непривычную для него ситуацию. При транспортировке, для облегчения состояния больного откройте форточку и усадите ребенка так, чтобы ему было легче дышать. Тесная одежда не должна стеснять дыхательные пути: расстегните ворот рубашки.
Не стоит закутывать его в это время в теплые одежды, включать печку в машине. Это может привести к пересыханию слизистых дыхательных путей. Главное в этой ситуации — не мешать ребенку. Он сам интуитивно подберет наиболее удобную для дыхания позицию.
Лечение эпиглоттита проводят в отделении реанимации и интенсивной терапии. Здесь осуществляется восстановление проходимости дыхательных путей одним из перечисленных способов: (трахеотомия, трахеостомия, интубация трахеи). Дальнейшая помощь заключается в комплексной терапии, включающей следующие основные компоненты:
- Антибиотикотерапия для уничтожения микробов, ставших причиной заболевания. Проводится с учетом пробы на чувствительность. Гемофильная палочка наиболее восприимчива к антибиотикам из группы цефалоспоринов (цефазолин, цефалексин, цефтриаксон, цефепим) и аминопенициллинов (амоксициллин, амосин, флемоксин, оспамокс, ампициллин). Предпочтительнее внутривенный путь введения. Курс 7-10 дней.
- Глюкокортикоиды (дексаметазон, гидрокортизон) для уменьшения отека, снятия других признаков воспаления надгортанника в виде ингаляций и внутривенного введения.
- Внутривенное введение иммуноглобулинов, питательных веществ, жидкости для питания больного, седативные средства.
- Постановка на шею компрессов с димексидом.
- Для предупреждения высыхания слизистых оболочек дыхательных путей пользоваться увлажнителем в комнате больного.
- При инфильтративной форме на слизистой надгортанника выполняются насечки в областях наибольшего отека. Если возник абсцесс надгортанника производится его вскрытие, что улучшить дыхание и уменьшить натяжение тканей.
Что собой представляет эпиглоттит
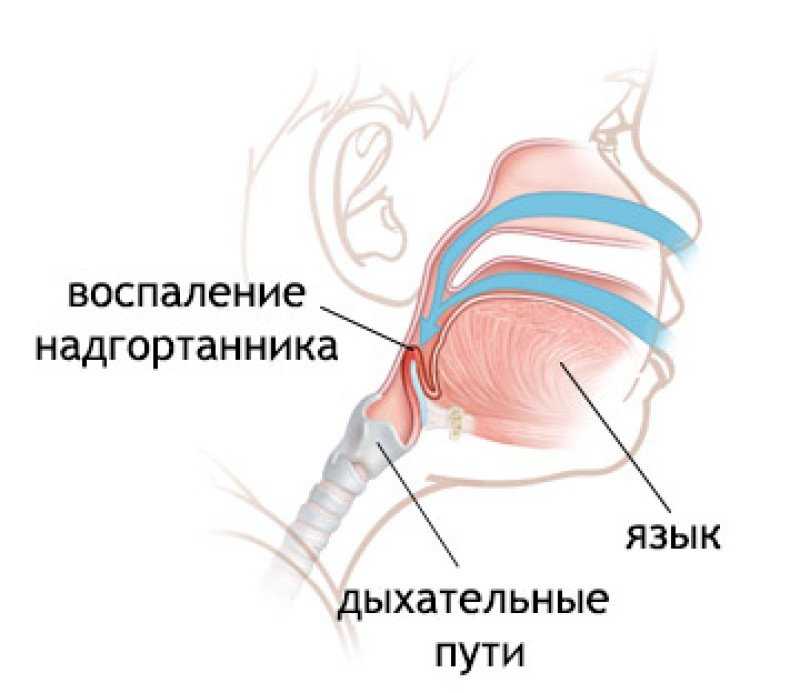
Эпиглоттит – воспалительное заболевание надгортанника и окружающих его тканей, которое имеет тенденцию к тяжёлому течению и приводит к развитию удушья, появлению осложнений со стороны различных органов. Кроме отёчности в области надгортанника, при этом недуге обнаруживается воспаление черпало-надгортанных складок, мягких тканей над черпаловидными хрящами и даже язычка мягкого нёба.
Надгортанник представляет собой один из хрящей гортани, по внешнему виду напоминающий лепесток. Он выполняет очень важную функцию – закрывает дыхательные пути в момент глотания и препятствует проникновению пищи в просвет трахеи.
Название «эпиглоттит» произошло от лат. слова «epiglottis», которое переводится, как «надгортанник», а суффикс «-ит», указывает на воспалительную природу недуга. В отечественной литературе можно встретить это заболевание под другими названиями – острый подслизистый ларингит, гортанная ангина, флегмонозный ларингит. Зарубежные авторы считают правильнее называть болезнь именно эпиглоттитом, определяя воспаление надгортанника и гортаноглотки.
Подвержены этому недугу как дети, так и взрослые. Причём в группу риска по развитию эпиглоттита попадают малыши от 2 до 5 лет и взрослые мужчины 40 – 50 лет. Болезнь в 1,5 – 2 раза чаще поражает мальчиков, чем девочек.
Диагностика
2.1 Жалобы и анамнез
Обструктивный ларингит (круп)
- Начало с симптомов острой респираторной вирусной инфекции: ринорея, першение в горле, кашель.
- Чаще при невысокой температуре, редко – с фебрильной лихорадкой.
- Осиплость и/или сухой грубый кашель, с переходом в лающий, шумное дыхание или стридор, нарастание инспираторной одышки с втяжением на вдохе яремной ямки.
- Обычно вечером, ночью, нередко в предутренние часы.
Круп легкой степени (2/3 пациентов): периоды грубого, лающего кашля, осиплость; без стридора в покое.
Среднетяжелый круп: лающий кашель учащается, стридорозное дыхание в покое, выраженное втяжение грудной клетки при дыхании в покое.
Тяжелый круп (менее 1%): симптомы выраженной дыхательной недостаточности.
Симптомы крупа, как правило, купируются в течение 48 часов, однако тяжелые инфекции могут привести к остановке дыхания.
Эпиглоттит
- Тяжелая бактериальная инфекция.
- Начинается остро с высокой температуры и ухудшения состояния.
- Характерны боль в горле, тризм, слюнотечение, поза «треножника», приоткрытый рот.
- Быстрое развитие стридора, западение надгортанника в лежачем положении.
- Лающего кашля нет.
2.2 Физикальное обследование
Обструктивный ларингит (круп)
Диагноз клинический.
Признаки респираторного дистресса:
- цианоз,
- участие вспомогательной мускулатуры в дыхании,
- втяжения яремной ямки и межреберных промежутков при дыхании,
Характерна инспираторная одышка, при сопутствующей бронхиальной обструкции – экспираторная, смешанная одышка возможна на фоне тяжелого крупа.
Для измерения сатурации О2 — пульсоксиметрия.
Эпиглоттит
Диагностируется по характерным клиническим признакам.
Осмотр ротоглотки проводится только в операционной в полной готовности к интубации.
С лейкоцитозом >15·109/л, повышенным СРБ и прокальцитонином.
Не свойственны катаральные явления, кашель и осиплость.
2.3 Лабораторная диагностика
Поскольку обструктивный ларингит преимущественно вирусного генеза, лабораторные анализы – при высокой лихорадке для исключения бактериальной инфекции.
При подозрении на эпиглоттит:
- общий анализ крови,
- СРБ,
- при необходимости – уровень прокальцитонина.
2.5 Дифференциальная диагностика
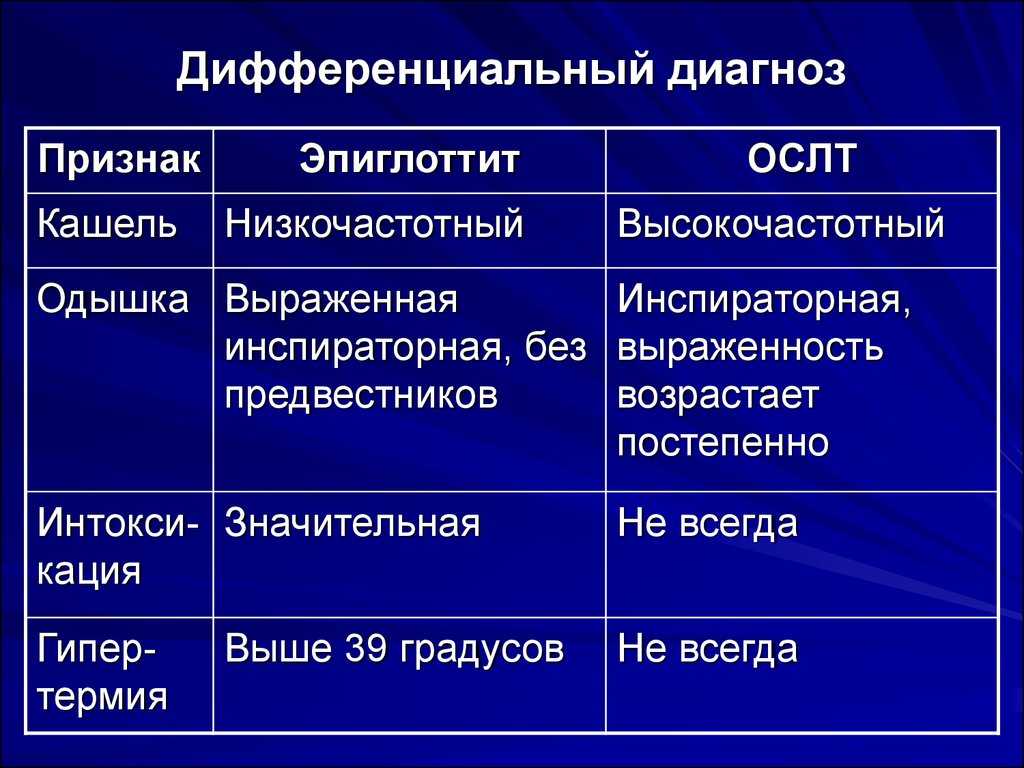
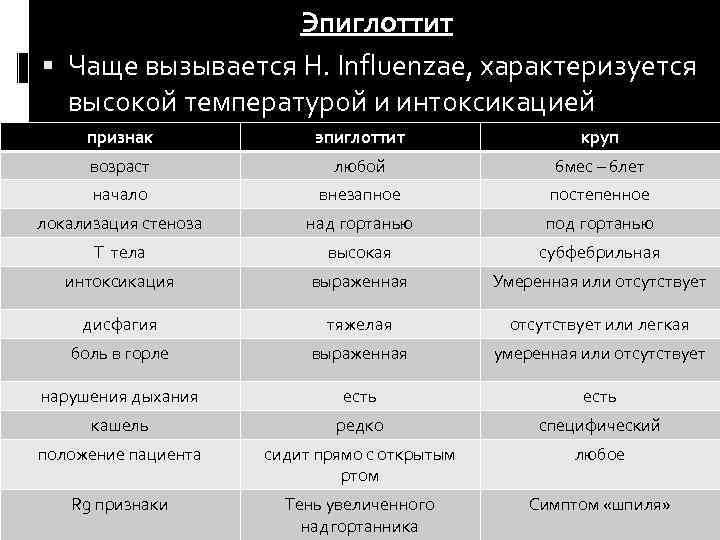
Основные дифференциально-диагностические признаки крупа и эпиглоттита
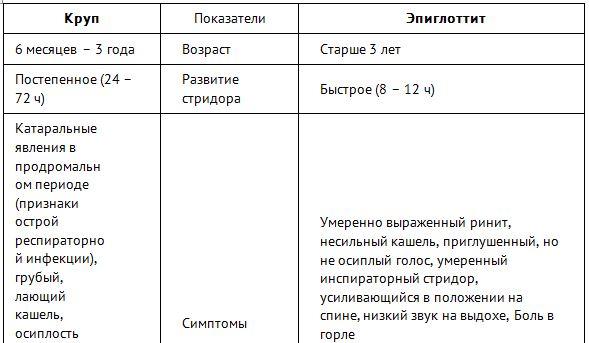
Возраст:
- Круп 6 месяцев – 3 года
- Эпиглоттит старше 3 лет
Развитие стридора:
- Круп Постепенное (24 – 72 ч)
- Эпиглоттит Быстрое (8 – 12 ч)
Симптомы:
- Круп Катаральные явления в продроме, грубый, лающий кашель, осиплость, грубый инспираторный стридор, редко шум на выдохе, умеренная боль в горле
- Эпиглоттит Умеренный ринит, несильный кашель, приглушенный голос, умеренный инспираторный стридор, усиливающийся в положении на спине, низкий звук на выдохе, боль в горле, «опасные» признаки: гиперсаливация, тризм
Лихорадка и интоксикация:
- Круп Чаще субфебрилитет, без интоксикации и нарушения общего состояния
- Эпиглоттит Температура >39ºC, выраженная интоксикация, выраженное недомогание
Рентгенография:
- Круп Сужение дыхательных путей
- Эпиглоттит Отек надгортанника (симптом «большого пальца» в боковой проекции)
Дифференциальная диагностика синдрома крупа:
- бактериальный трахеит;
- инородное тело гортани;
- абсцессы глотки;
- увулит;
- ангионевротический отек гортани;
- дифтерийный (истинный) круп;
- инфекция при врожденном стридоре, подскладочной гемангиоме/неоплазии, парезе, ларингомаляции.
Причины и механизмы
Запалення надгортанника частіше виникає у дітей до 5 років. Це пояснюється анатомічними особливостями: розслабленістю підслизової основи, хорошим кровопостачанням, еластичністю хрящів. Тканини продовжують рости, тому вони дуже чутливі до зовнішніх впливів. Проте патологія може виникнути й у старших дітей, іноді зустрічається епіглотит у дорослих.
В большинстве случаев патология у детей вызвана бактериальной флорой, преимущественно гемофильной палочкой. Этот микроорганизм способен формировать капсулу и переходить к анаэробному образу жизнедеятельности, что приводит к гнойному воспалению в очаге инфекции. Палочка передается от человека с респираторной инфекцией воздушно-капельным путем. У детей старшего возраста риск возникновения эпиглоттита увеличивается из-за других возбудителей, таких как стрепто-, стафило- и пневмококки, клебсиелла, вирусы (гриппа, парагриппа, герпеса). У детей со следующими состояниями риск развития эпиглоттита выше:
- Повреждения кожи (например, от тепла или химических веществ).
- Травмы и посторонние предметы, попавшие в организм.
- Реакции организма на аллергены.
- Нарушения развития мозга еще в утробе матери.
- Сниженная работоспособность иммунной системы.
- Генетическое заболевание, характеризующееся измененной формой красных кровяных клеток.
- Злокачественное заболевание лимфатической системы и другие заболевания.
Попадение возбудителя на слизистую оболочку гортани приводит к увеличению проницаемости эпителиального барьера и сосудов. Микробы, обладая патогенными свойствами, повреждают клетки и запускают воспалительный процесс. Воспаление и отек быстро распространяются на верхнюю поверхность надгортанника, связки и черпаловидные хрящи. В процесс также могут быть вовлечены смежные структуры, такие как надхрящница, мышцы и клетчатка.
При воздействии микробной флоры возникает воспаление надгортанника. Однако вероятность заболеть значительно возрастает при наличии определенных сопутствующих заболеваний (как локальных, так и общих).
Чем опасен эпиглоттит
Осложнениями эпиглоттита выступают:
- Выпотный плеврит (он проявляется накоплением жидкости внутри плевральной полости).
- Перикардит (эта патология заключается в воспалении сердечной сумки);
- Воспаление легких (эта патология развивается примерно у 10 % больных).
- Опухание лимфатических узлов, локализующихся на шее.
При отсутствии своевременной терапии возникает непроходимость дыхательных путей. Такое состояние грозит нехваткой кислорода, потерей сознания, судорогами. Смерть из-за этих осложнений может наступит спустя несколько часов.
Подробнее об осложнениях эпиглоттита:
Какие признаки проблемы?
В зависимости от типа наркотика симптомы наркотического отравления разнятся. Относительно близкого человека можно определить лишь косвенные признаки. В зависимости от типа воздействия наркотика, его состава и природы симптоматика бывает противоположной. Так, при стимуляторах у наркомана увеличивается мышечная активность, что может развиться в судороги. При приеме транквилизаторов и сходных по действию препаратов определяется заторможенность и «зависание».Как распознать, что человек находится под действием веществ:
- Меняются разговорная и письменная речь на более беспорядочную;
- Чрезмерная активность или наоборот пассивность, взаимозаменяющие друг друга;
- Повышенная эмоциональность, которая может сменяться заниженной эмоциональной реакцией и неэмоциональностью;
- Смена настроений, нарушение походки;
- Отсутствие аппетита, либо чрезмерный аппетит, жадное поедание пищи, нетипичная булимия;
- Расширенные зрачки, либо зауженные, не реагирующие на свет;
- Дневная сонливость, сменяющаяся ночной повышенной активностью, жаждой деятельности;
- Бледные кожные покровы.
Чтобы распознать наркоманию и не спутать ее с психическими расстройствами различного спектра понадобится опыт. Указанные симптомы могут быть разновидностью невроза, депрессии или иных расстройств. Поэтому не стоит торопиться обвинять близкого человека через попытку косвенно определить его состояние.

Эпиглоттит в практике врача-педиатра
Причины заболевания
Основным виновником появления опасного недуга считается гемофильная палочка типа b (Haemophilus influenzae тип b (Hib)). Именно этот возбудитель обнаруживается более чем в 90% случаев развития эпиглоттита у детей дошкольного возраста.
Haemophilus influenzae представляет собой неподвижную палочковидную бактерию, которая способна образовывать колонии на питательных средах, содержащих кровь. Впервые микроорганизм был описан в 1892 году немецким биологом Пфайффером, который ошибочно посчитал её возбудителем гриппа.
Хотя впоследствии была доказана вирусная природа гриппа, присвоенное учёным название осталось и до сих пор (слово «Influenza», переводится, как «грипп»). Со временем бактерия стала носить имя первооткрывателя, нередко её называют «палочкой Пфайффера».
У ребят постарше при эпиглоттите помимо гемофильной палочки нередко выделяются и другие возбудители (золотистый стафилококк, пневмококк, гемолитические стрептококки, псевдомонады). Хотя воспаление надгортанника традиционно считается бактериальной инфекцией, зарегистрированы случаи возникновения недуга при инфицировании вирусами гриппа и парагриппа. Возможно развитие эпиглоттита грибковой природы у детей с различными формами иммунодефицитов.
Исследования доказывают, что в случаях, когда причиной болезни стала гемофильная палочка, риск развития осложнений возрастает многократно. Воспаление при эпиглоттите, вызванном другими возбудителями, обычно ограничивается областью надгортанника и выражено умеренно.
Как происходит заражение
Заболевание возникает при попадании инфекционного агента на слизистую оболочку дыхательных путей малыша. Источником инфекции служит больной человек или бессимптомный носитель гемофильной палочки.
Около 90% взрослого населения являются здоровыми носителями различных штаммов бактерии Haemophilus influenzae. У 5% из них выделяется наиболее опасная разновидность инфекционного агента (тип b).
Патогенный микроорганизм распространяется воздушно-капельным путём при разговоре, кашле, чихании или поцелуях. Попав на слизистую оболочку дыхательных путей малыша, бактерия проникает в подслизистый слой, вызывая отёк и признаки воспаления. Инфекция быстро охватывает как надгортанник, так и другие структуры гортаноглотки.
При тяжёлом течении инфекции, уже через несколько часов от появления первых признаков болезни, возможно развитие стеноза дыхательных путей. Постоянно нарастающий отёк отодвигает надгортанник кзади, вызывая асфиксию, нередко со смертельным исходом.
Кроме того, прогрессирующая инфекция может распространяться на окружающие ткани, подкожно-жировую клетчатку, мышечные волокна, надхрящницу с развитием флегмон, абсцессов. Попадая в кровь, инфекционный агент быстро разносится по всему организму и способен вызвать развитие воспаления в среднем ухе, лёгких, суставах, мозговых оболочках.
Факторы риска развития инфекции
Далеко не все носители опасного микроорганизма знают о своей особенности, большинство инфицированных малышей не имеют никаких проявлений болезни. Для развития опасного состояния необходим ряд условий, сочетание факторов риска.
- Травматизация надгортанника. Ожоги слизистой оболочки гортаноглотки из-за употребления слишком горячей пищи, воздействия химических веществ, значительно «облегчают» попадание микроорганизма в подслизистый слой надгортанника. Механическая травматизация слизистой оболочки при попадании инородного тела, частые и длительные респираторные инфекции также увеличивают риски развития недуга.
- Особенности иммунной системы малыша. Дети, страдающие хроническими заболеваниями (серповидно-клеточной анемией, лимфогранулематозом, перенесшие перинатальную энцефалопатию) более склонны к развитию опасного состояния. Ослабление защитных свойств иммунной системы можно наблюдать и у часто болеющих малышей, ребят, страдающих иммунодефицитами, получающих химиотерапию.
- Сенсибилизация организма. Исследования доказывают, что наиболее тяжёлые проявления инфекции возникали у детей, имеющих отягощенный аллергологический анамнез. Склонность к реакциям гиперчувствительности, медикаментозной и пищевой аллергиям нередко наблюдается у больных эпиглоттитом детей.
Эпиглоттит: воспаление гортани
Эпиглоттитом называют воспалительный процесс надгортанника и зоны вокруг него, который может повлечь за собой резкое ухудшение дыхательной функции.
Краткая история болезни
Эпиглоттит в начале прошлого столетия считался детским заболеванием. В те года недуг поражал в основном малышей от двух до семи лет. Первые прививки от эпиглоттита впервые начали ставить в 1985 году.
С этого времени число заболевших детей резко упало. Сейчас эпизоды эпиглоттита встречаются гораздо реже, чем в прошлом столетии благодаря регулярной вакцинации населения от гемофильной инфекции.
В двадцать первом веке количество пораженных этим заболеванием равняется одному на сто тысяч каждый год.
https://www.youtube.com/watch?v=KggqaS_9UR4
Это цифры для взрослых людей, в ситуации с детьми наблюдается еще более положительная динамика.
Распространённость и значимость
Чаще всего встречается острая форма эпиглоттита. Среди детей в группе риска находятся малыши от двух до четырех лет. Старшие дети болеют намного реже. Недуг протекает достаточно тяжело, при этом пациенты нередко ощущают дыхательную недостаточность.
Болезнь требует стационарного лечения, медики не позволяют пациентам проходить терапию на дому или амбулаторно. Причиной этому является регулярный прием антибактериальных препаратов и сложная терапия.
При несвоевременно начатом или при неправильно протекающем лечении возможны осложнения или даже летальный исход.
Факторы риска
Категории людей, наиболее подверженных заболеванию эпиглоттитом:
- малыши, имеющие диагноз перинатальная энцефалопатия;
- люди, подверженные заболеванию лимфогранулематоз;
- люди, переживающие стресс и эмоциональное напряжение с последующим значительным ослаблением защитных сил организма;
- лица, которые подвергались хирургическому вмешательству по удалению селезенки;
- жители мегаполисов и крупных городов, где много людных мест;
- лица, которые в течение длительного времени находятся в большом скоплении народа: в школе, в детском саду, в торговом центре;
- люди, склонные к индивидуальной непереносимости;
- люди со смуглой кожей;
- мужское население.
У детей
Для малышей характерно появление эпиглоттита после ангины или простуды. Признаки в этом случае всегда одни и те же: сильная боль в горле, выделение большого количества слюны и проблемы с дыханием.
Еще признаки, указывающие на наличие этого недуга: боль при прощупывании шеи, боль в области ушей и пересохшее горло.
Спустя несколько часов воспаление надгортанника вызывает полную обструкцию дыхательных путей. Смерть наступает от острого недостатка кислорода, попадания рвоты в дыхательные пути и от гипоксии.
Медикаментозное
Антибиотики, которыми лечится эпиглоттит: Амоксиклав, Цефтазидим, Цефтриаксон, Цефотаксим, Цефуроксим.
Иммунитет поднимают при помощи препаратов: Бронхомунал, Ликопид, Полиоксидоний.
Инфузионная терапия: Лактасол, физраствор, Дисоль, Рингера.
Народными средствами
Лечить эпиглоттит народными средствами не рекомендовано, так как без введения антибиотиков инфекция разовьется за короткий промежуток времени. Отсутствие должного лечения приводит к неминуемым осложнениям и дальнейшей смерти больного.
Все, что можно посоветовать – вплоть до приезда скорой помощи поместить больного человека в помещение с повышенной влажностью. Это может быть ванная комната, в которой открыта сильная струя горячей воды. Если заболевание развилось у ребенка, то его нужно успокоить.
Профилактика
Всему ближайшему окружению больного человека назначается антибактериальная терапия, которая исключает заражение здоровых членов семьи той же бактерией.
Чтобы не заболеть эпиглоттитом в будущем, необходимо следовать календарю прививок и вакцинировать своих детей от гемофильной инфекции. Проводится она в государственных поликлиниках препаратами Пентаксим или Инфанрикс.
Прогноз
Если обращение в стационар произошло вовремя, то можно говорить о положительном прогнозе для больного эпиглоттитом.
- Эпиглоттит представляет собой воспаление надгортанника.
- Первопричиной является бактерия.
- Обнаружить эпиглоттит можно по боли в горле, сильному слюноотделению и проблемами с дыханием.
- Вызов скорой помощи необходим в первые минуты появления признаков заболевания, так как оно может развиться за несколько часов.
- Терапия включает прием антибиотиков, иммуномодулирующих препаратов и инфузионных средств.
Клинические проявления
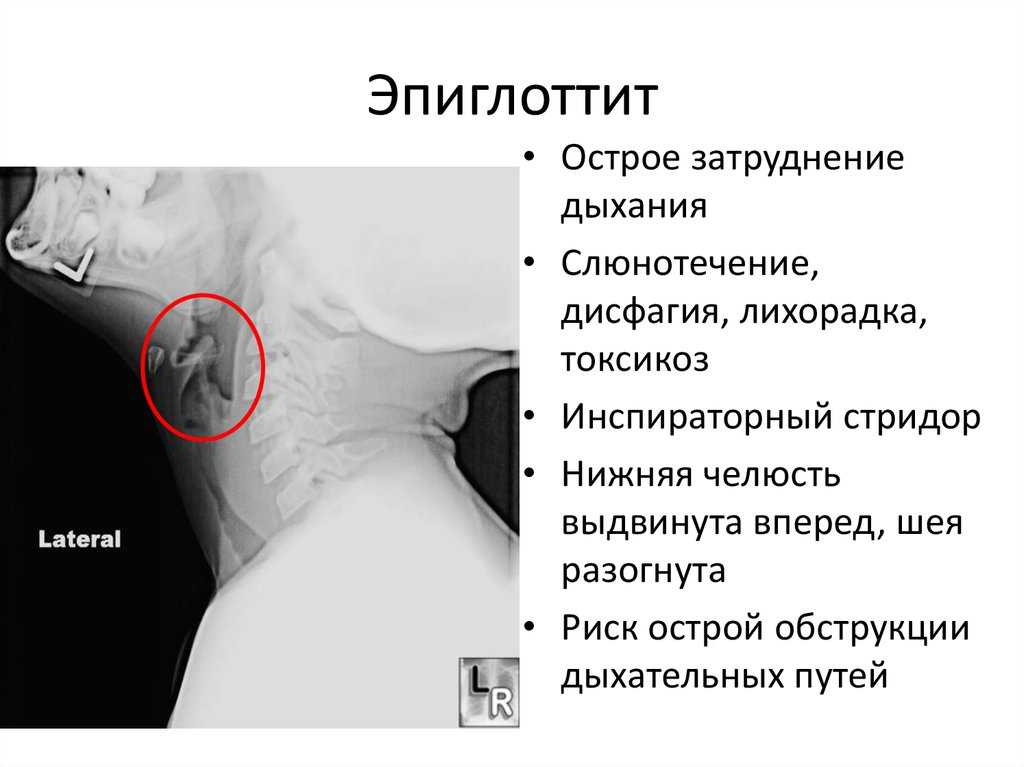
Особенностью клинических проявлений острого эпиглоттита является острое начало, чаще в вечернее время, когда уже уснувший ребенок внезапно просыпается из-за боли в горле, затрудненного дыхания, лихорадки выше 38 С.
У ребенка отмечаются изменение голоса вплоть до афонии, гиперсаливация. Зев гиперемирован, при смещении вниз спинки языка часто удается увидеть увеличенный, вишнево-красного цвета надгортанник.
ОЭ скоротечен, от начала появления первых симптомов заболевания до критической обструкции дыхательных путей при отсутствии адекватного оказания помощи может пройти не более 35 ч.
При осмотре обращают на себя внимание выраженный акроцианоз, потливость, бледность и серый оттенок кожного покрова, беспокойство и испуг ребенка. Положение вынужденное — ребенок полусидит в постели, голова запрокинута назад, нос поднят кверху, рот обычно широко открыт, «хватает» ртом воздух, в акте дыхания участвуют все вспомогательные мышцы, видны втяжения в области яремной ямки, надключичных пространств и межреберных промежутков, отчетливо слышно стридорозное дыхание. Кашель редкий, достаточно звонкий, но сухой, непродуктивный; глотание нарушено, возможна рвота
В положении на спине нарастает дыхательная недостаточность. Сердечные тоны приглушены, тахикардия, пульс слабый, по мере ухудшения состояния — парадоксальный, «выпадающий» на вдохе
Кашель редкий, достаточно звонкий, но сухой, непродуктивный; глотание нарушено, возможна рвота. В положении на спине нарастает дыхательная недостаточность. Сердечные тоны приглушены, тахикардия, пульс слабый, по мере ухудшения состояния — парадоксальный, «выпадающий» на вдохе.
Стадии стеноза гортани
1-я стадия — компенсированная. Проявляется осиплым голосом, грубым, лающим кашлем и только при беспокойстве ребенка умеренной инспираторной одышкой без участия вспомогательной дыхательной мускулатуры, с небольшим пероральным цианозом.
2-я стадия — субкомпенсированная. Проявляется беспокойством ребенка, тахикардией, частым лающим кашлем, одышкой с участием вспомогательной мускулатуры в покое, пероральным цианозом, не исчезающим после кашля.
3-я стадия — декомпенсированная. Проявляется резким ухудшением состояния ребенка, бледностью, цианотичностью кожи, шумным дыханием с выраженной инспираторной одышкой и глубоким втяжением на вдохе эпигастральной области, межреберных промежутков, надключичных и яремных ямок, разлитым цианозом, парадоксальным пульсом.
4-я стадия — терминальная. Ребенок пытается вдохнуть, напрягая мышцы шеи, хватает открытым ртом воздух; пульс нерегулярный, могут быть судороги, развивается гипоксическая кома, а затем — полная асфиксия.
Различают три формы ОЭ: отечную, инфильтративную и абсцедирующую, которые последовательно могут сменять друг друга. В двух последних вариантах ОЭ возможна симптоматика септического состояния, проявляющаяся в виде нерезко выраженного оболочечного симптомокомплекса — гемофильного менингита.
Течение ОЭ имеет определенную фазность — по мере угасания симптомов эпиглоттита на первое место выступают стеноз гортани и подсвязочного пространства (чаще у детей младше 3 лет), гнойный ларинготрахеобронхит.
Тяжесть общего состояния больных определяется выраженностью стеноза гортани, степенью гемодинамических и дыхательных расстройств, наличием осложнений.
В детском возрасте возникновение острой дыхательной недостаточности при острой обструкции дыхательных путей связано с предрасполагающими факторами и анатомо-физиологическими особенностями дыхательной системы у детей.
Медицинские статьи
Одной из главных проблем мирового здравоохранения остаются онкологические заболевания и, в частности, рак легкого. И сегодня рак легкого чаще диагностируется уже на поздних стадиях, когда опухольувеличилась и/или распространилась на другие органы. Причиной позднего выявления чаще всего оказывается отсутствие у пациента характерных симптомов на ранней стадии.
Инфекция, вызываемая вирусом папилломы человека (ВПЧ) – это самое распространенное заболевание, передаваемое половым путем. Известно более 100 типов вируса папилломы человека, из них 14 являются наиболее онкогенными, то есть, приводящими к развитию рака.
Офтальмология является одной из наиболее динамично развивающихся областей медицины. Ежегодно появляются технологии и процедуры, позволяющие получать результат, который еще 5–10 лет назад казался недостижимым. К примеру, в начале XXI века лечение возрастной дальнозоркости было невозможно. Максимум, на что мог рассчитывать пожилой пациент, — это на…
Почти 5% всех злокачественных опухолей составляют саркомы. Они отличаются высокой агрессивностью, быстрым распространением гематогенным путем и склонностью к рецидивам после лечения. Некоторые саркомы развиваются годами, ничем себя не проявляя…
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать…