Гайд для родителей: что делать, если у ребенка температура
Повышенная температура тела у ребенка чаще всего связана с инфекцией
При лихорадке важно контролировать самочувствие малыша, чаще поить его, чтобы избежать обезвоживания, и контролировать температуру, чтобы не было сильного жара
 Правильный уход помогает справиться с повышенной температурой. Фото: AndrewLozovyi / Depositphotos
Правильный уход помогает справиться с повышенной температурой. Фото: AndrewLozovyi / Depositphotos
- Чтобы снизить температуру, можно:
- давать ребенку ибупрофен или парацетамол;
- не укутывать его, если нет сильного озноба;
- чаще проветривать комнату, чтобы в ней был свежий, прохладный воздух.
Парацетамол или ибупрофен дают в дозировке, соответствующей возрасту. Их не комбинируют, не дают ребенку одновременно. Если температура спала и не повышается, давать ребенку лекарство не нужно, пока не вернется жар.
Важно! Использовать ацетилсалициловую кислоту (аспирин) или препараты с ее содержанием для детей нельзя. При лихорадке ребенка можно обтирать влажной тканью, смоченной в прохладной воде. Для обтираний нельзя использовать уксусные или спиртовые растворы — это может быть опасным
Для обтираний нельзя использовать уксусные или спиртовые растворы — это может быть опасным
При лихорадке ребенка можно обтирать влажной тканью, смоченной в прохладной воде. Для обтираний нельзя использовать уксусные или спиртовые растворы — это может быть опасным.
Чтобы исключить обезвоживание, нужно чаще поить ребенка. Ему можно давать воду, сладкие напитки, соки. Чай или другие содержащие кофеин напитки давать нельзя. Понять, что организм ребенка обезвожен, можно по следующим признакам:
- ребенок редко мочится (подгузник сухой);
- моча насыщенного желтого цвета;
- плач без слез;
- глаза выглядят запавшими;
- язык и слизистые сухие;
- сонливость или сильное возбуждение;
- в возрасте до года родничок может становиться запавшим.
 Плачь без слез – один из признаков обезвоживания. Фото автора Ksenia Chernaya: Pexels
Плачь без слез – один из признаков обезвоживания. Фото автора Ksenia Chernaya: Pexels
Если ребенок пьет достаточно воды, моча будет светлой.
При повышенной температуре у детей старше 6 месяцев и младше 5 лет могут появляться фебрильные судороги. Они быстро проходят, имеют хороший прогноз. Судорожный синдром может возникать даже при небольшой лихорадке. Поэтому даже в том случае, если фебрильные судороги уже были у ребенка, использовать жаропонижающие препараты чаще или увеличивать их дозировку нельзя. Это не поможет исключить повторение приступа.
Когда вызвать врача ребенку
Вызывать скорую помощь для ребенка с повышенной температурой нужно, если:
- Ему еще не исполнилось двух месяцев.
- Есть признаки тяжелого обезвоживания, и ребенок отказывается от питья.
- На фоне лихорадки появляются судороги.
- На коже появляются кровоподтеки или пурпурная сыпь (не исчезает и не становится менее заметной, если надавить на нее).
- Появляется сильная сонливость, апатия, ребенок ни на что не реагирует.
- Есть нарушения дыхания, оно становится учащенным, замедленным, затрудненным или прерывистым.
- Есть сильная головная боль.
- Появляется диарея или рвота.
- Если педиатр уже осматривал ребенка, и самочувствие после этого снова ухудшилось или появились новые симптомы, обратитесь к врачу повторно как можно быстрее.
Особенности определения температуры тела в детском возрасте
Нормальным показателем температуры тела у детей считается 37°С. Она колеблется в течение суток — от 36,3°С утром до 37,6°С вечером.
Значение температуры зависит от возраста ребенка и области тела, в которой она измеряется. У новорожденных температура составляет 36-37°С, на протяжении первых трех месяцев жизни она нестабильна и может меняться в зависимости от температуры окружающей среды, режима питания и сна. Для детей до года 37,7°С является вариантом нормы.
Термометрию следует проводить в помещении, в котором диапазон температуры составляет от 18°С до 22°С, а влажность воздуха — не менее 50%. Максимально точное значение будет получено через полчаса после того, как ребенок принимал горячую пищу. Если малыш возбужден, надо подождать 30 минут, чтобы он успокоился, и только после этого измерять температуру.
В зависимости от степени повышения градусов различают такие виды гипертермии:
- субфебрильную, или слабую (до 38°С);
- фебрильную, или умеренную (38-39°С);
- высокую, или пиретическую (39-41°С);
- гиперпиретическую (41-42°С).
Для измерения температуры тела используются ртутные, цифровые и инфракрасные градусники. Оптимальным временем для термометрии считаются период утром с 7.00 до 9.00 и вечером с 17.00 до 19.00. При необходимости термометрия выполняется несколько раз на протяжении дня.
Для измерения температуры у детей используются следующие зоны:
- Подмышечная область. В зависимости от вида градусника время термометрии варьируется от 5 до 10 минут.
- Прямая кишка. Этот способ применяется у деток до 5 лет, а также у ослабленных больных. Ректальная температура измеряется около 1,5 минут с помощью электронного градусника.
- Ротовая полость (защечная или подъязычная термометрия). Данный вид противопоказан детям до 5 лет, возбужденным пациентам, при нарушении носового дыхания.
- Ухо. Используется инфракрасный термометр, кончик которого вставляют в ушной канал.
- Лоб. Термометрия проводится с использованием контактных и бесконтактных градусников. Бесконтактный вариант удобен при измерении температуры у спящего или возбужденного ребенка.
- Паховая складка. Как правило, применяется у грудных детей. Недостатком метода является то, что малыша необходимо зафиксировать в одном положении в течение 5 минут для получения результата.
Лечение
При лечении часто применяют медикаменты, позволяющие купировать СДВГ симптомы. К ним относятся различные стимуляторы, чаще всего назначается метилфенидад, ноотропные препараты, а также антипсихотические средства, способные снизить возбудимость ребенка и его гиперактивность.
Медикаментозное лечение направлено на устранение физической проблемы, приведшей к развитию расстройства. Основные СДВГ симптомы становятся менее выраженными благодаря нормализации кровообращения во всех отделах головного мозга и коррекции патологий в шейном отделе позвоночника, часто возникающих на фоне родовых травм.
Нервное расстройство с иммунодепрессией, инфекцией и повышением температуры
Первично возникает стрессорное нарушение в работе организма на фоне психического стресса, стресса, связанного с операцией, с травмой, адаптацией к часовому поясу, резким климатическим перепадом. В такой ситуации нервная система перенастраивает организм таким образом, чтобы при необходимости дать моментальный физический ответ на опасность.
Иммунная система в стрессе выполняет отличные от «мирного времени» задачи т.е., тормозит выполнение некоторых повседневных процессов, в т.ч. и контроль за микробами на слизистых оболочках. Если стрессорная реакция продолжается слишком долго, слизистые оболочки носа и глотки, бронхов, пищеварительного тракта, мочеполовой системы атакуются микробами с развитием воспаления и повышением температуры тела (лихорадка неясного генеза). При обследовании на предмет лихорадки неясного генеза, частыми находками становятся цитомегаловирус, вирус Эпштейн-Барр, герпес 6 типа и простой герпес, стрептококк, хеликобактер, йерсиния.
Хронический воспалительный процесс приводит к повышенному нервному напряжению. Повышение температуры тела при стрессе обусловлено попаданием организма в замкнутый круг, когда иммунная система слабеет и перестает выполнять свои функции из-за стрессорного воздействия, развиваются инфекционные процессы, являющиеся дополнительным стрессом для нервной системы, «подогревающим» уже запущенные процессы.Обычные симптомы нервного расстройства с повышением температуры (температура на нервной почве):
- астения (слабость, вялость и апатия) и повышение температуры тела;
- нарушение сна ночью и/или сонливость днем;
- мышечные или суставные боли без признаков артрита, которые могут ошибочно трактоваться как артроз или остеохондроз;
- частые и хронические инфекции: тонзиллит, фарингит, циститы, герпес, постоянный дисбактериоз, половые инфекции и т.д.
Диагностика
Диагностика нужна, чтобы определить причины лихорадки и назначить правильное лечение. Врач проведет опрос и осмотр, измерит температуру и артериальное давление, если нужно, назначит анализы
Важно рассказать ему обо всех имеющихся симптомах, а также о сопутствующих заболеваниях, если они есть. Если вы принимаете лекарства, которые могут вызывать повышение температуры, сообщите об этом врачу. При повышенной температуре для постановки диагноза могут проводиться следующие анализы и обследования:
При повышенной температуре для постановки диагноза могут проводиться следующие анализы и обследования:
- клинический анализ крови и мочи;
- бактериологический посев крови и мочи;
- рентгенография грудной клетки;
- эхокардиография;
- при симптомах, указывающих на определенное заболевание, — специфические исследования (касается бактериальных, грибковых инфекций, ВИЧ-инфекции, менингита и других заболеваний).
Гипертермия у детей лечение. Классификация лихорадки
Классифицируют лихорадку по нескольким критериям:
По длительности:
- об острой лихорадке говорят, если она длится не более 2-х недель;
- подострой лихорадку называют тогда, когда общая продолжительность состояния не превышает 6 недель;
- диагноз хроническая лихорадка выставляется пациентам, которые болеют больше 6 недель.
По уровню подъёма температуры:
- субфебрильная (температура не превышает 38 ºC);
- фебрильная (38,1 — 40,9 ºC);
- чрезмерная фебрильная или гиперпирексия (более 41,0 ºC).
По типу температурной кривой:
- длительная постоянная лихорадка (на графике выглядит почти прямой линией, нет резко выраженных подъёмов и падения температуры, возможно колебание в пределах 1 ºC);
- интермиттирующая (выраженные колебания от очень высоких цифр до нормы, снижение и подъём температуры происходит резко, что изнуряет пациента);
- ремиттирующая (без жаропонижающих препаратов снижения температуры до нормальных показателей не происходит);
- гектическая (разрыв между максимальными и минимальными цифрами температурных показателей достигает 5 ºC, скачки и падения могут происходить несколько раз в сутки);
- волнообразная (постепенный рост и снижение температуры);
- возвратная (высокая температура держится несколько дней, затем снижается и снова возрастает);
- двухфазная (при данном виде лихорадки наблюдается 2 фазы роста температуры при одном и том же заболевании);
- периодическая (лихорадка, которая повторяется через определённые промежутки времени).
Гипертермия у детей клинически может протекать в виде «розовой» и «белой» лихорадки . «Розовая» или «красная» лихорадка имеет более благоприятное течение и хорошую реакцию на введение жаропонижающих средств. Клинически она проявляется покраснением кожного покрова, горячими на ощупь конечностями. А также «розовая» лихорадка характеризуется нормальной реакцией организма на высокую температуру, то есть учащением сердцебиения и дыхания.
«Белая» или «бледная» лихорадка относится к более серьёзной ситуации, так как при ней происходит централизация кровообращения и нарушение микроциркуляции. Клинически это проявляется побледнением кожного покрова, похолоданием конечностей, возможен цианоз (посинение) видимых слизистых оболочек, положительным симптомом «белого пятна».
«Белый» вид лихорадки опасен тем, что у детей возможно развитие судорожного синдрома , поражение центральной нервной системы.
Клинические проявления
Гипертермический синдром может возникнуть как в острой, так и хронической стадии заболевания ц. н. с. Гипертермический синдром при хроническом течении заболевания может быть основным проявлением поражения гипоталамуса в виде пароксизмальных подъемов температуры (гипертермических кризов). Общее состояние больного часто существенно не страдает даже при очень высокой температуре. Г. с. может сопровождать гипоталамический синдром (см.), протекающий по типу тяжелых симпатико-адреналовых кризов со спазмом периферических сосудов, повышением систолического и диастолического давления, тахикардией, чувством страха, ознобом и т. д. Одной из характерных особенностей Г. с. является кожная термоасимметрия. Характерны резкое учащение дыхания, гипоксия, дегидратация, которые значительно усугубляют тяжесть состояния больного.
Развитие Г. с. при наркозе обычно сопровождается появлением мышечной ригидности уже вслед за введением первой дозы деполяризующего миорелаксанта. Весь комплекс симптомов начинает развиваться спустя 30—90 мин. от начала наркоза. Типичным клин, симптомом является внезапно возникающая и быстро нарастающая тахикардия. Она достигает 160— 180 уд/мин и сочетается с повышением АД. Тахикардия на введение миорелаксантов служит сигналом к немедленному проведению термометрии с целью ранней диагностики и терапии Г. с.
На высоте Г. с., обычно после окончания операции, при продолжающейся тахикардии (нередко аритмии) температура тела достигает 42—43°, отчетливо выражена общая мышечная ригидность, дыхание форсированное, сознание отсутствует или значительно угнетено, кожные покровы цианотичны. Развивается быстро нарастающий метаболический ацидоз, гиперкалиемия, уменьшается диурез, нарушается свертываемость крови; обнаруживается резкое повышение уровня некоторых сывороточных ферментов, в особенности креатинфосфокиназы и альдолазы, а также миоглобинурия (см.).
Розовая лихорадка у детей. Детская розеола
Детская розео́ла ( внезапная экзанте́ма, лат. Roseola ) — инфекционное заболевание, первичная инфекция вирусом герпеса человека 6 типа и реже 7 типа , распространенное среди детей, преимущественно до 2-летнего возраста.
Другие названия: Exanthema subitum , шестая болезнь, псевдокраснуха, внезапная экзантема, детская трёхдневная лихорадка, roseola infantum , pseudorubella .
Розеола начинается с внезапного подъёма температуры тела до 39—40 °С, которая сохраняется в течение 3—5 дней без каких-либо других симптомов. Когда температура спадает, в течение суток болезнь внезапно разрешается кореподобной розовой сыпью, которая сохраняется 4—7 дней; при этом какие-либо недомогания отсутствуют.
На территории стран СНГ диагноз розеола ставится весьма редко — чаще всего начало болезни ассоциируют с респираторной инфекцией, а появляющуюся сыпь — с аллергическим дерматитом (зачастую подозревается, что аллергию вызвали лекарства, принимаемые для «лечения ОРВИ»).
Возбудители принадлежат к группе вирусов герпеса 6 и 7 типа , характеризуются Т-клеточной лимфотропией. Человеческий вирус герпеса 6 (ВПГ 6) является возбудителем розеолы у детей, а у взрослых вызывает синдром хронической усталости . В 10 % случаев устанавливается связь с ВПГ 7 типа.
Вирусы через кровь попадают в кожу и вызывают повреждения ткани, инфицируют мононуклеарные клетки и стимулируют выработку провоспалительных цитокинов ( интерлейкин -1b и фактор некроза опухоли-α ). Возбудители инфекции реагируют с циркулирующими и клеточными иммунными факторами, что и вызывает появление экзантемы.
Exanthema subitum относится к наиболее частым экзантемам раннего детского возраста. Путь передачи — воздушно-капельный. Инкубационный период 5—15 дней. Время максимального проявления между 6 и 24 месяцами жизни. В возрасте 4 лет почти у всех детей определяются антитела. Характерна сезонность — весна и начало лета.
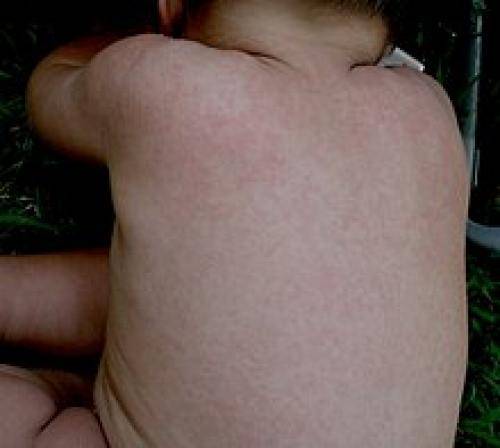
Обычно заболевание начинается остро, с подъёма температуры до фебрильных цифр (по степени повышения температуры выделяют следующие виды лихорадок: субфебрильная — 37,2—38,0 °С, низкая фебрильная — 38,1—39,0 °С, высокая фебрильная — 39,1—40,1 °С и чрезмерная (гиперпиретическая) — свыше 40,1 °С). При этом отсутствуют любые другие проявления болезни. Нет катаральных явлений, кашля, насморка. Через 3—4 дня упорной лихорадки появляется макулопапулёзная сыпь — избегая лицо, на груди, животе, а через несколько часов по всему телу. В этой стадии могут увеличиваться нижнечелюстные лимфатические узлы . После появления сыпи температура больше не поднимается. Сыпь постепенно угасает, не оставляя пигментации или шелушения.
В общем анализе крови присутствует лейкопения , относительный лимфоцитоз . Также может применяться и серологическая диагностика — четырёхкратное нарастание титра IgG.
Диагностика
Основной проблемой, связной с лечением гипомании, является то, что сами пациенты в момент приступа мании не осознают тяжесть своего состояния. Лишь некоторые из них пытаются получить квалифицированную помощь в момент спада настроения и упадка сил. И тогда врачам приходится разбираться с последствиями расстройства.
Говорить о наличии гипомании можно только тогда, когда к состоянию пациента может быть применено слово «эпизод». То есть, симптомы расстройства должны присутствовать у человека не менее четырех дней. При этом должны фиксироваться как минимум три проявления из ниже перечисленных:
Излишняя активность, проявляется в желании постоянно что-то делать и куда-то идти. Словоохотливость или говорливость
Трудности с концентрацией, человек не может удержать внимание, он легко отвлекается. Патологическая необходимость в постоянном общении, фамильярность
Нимфомания у женщин и сатириазис у мужчин. Сниженная потребность во сне, большие по времени периоды бодрствования. Безрассудное поведение, нехарактерное для данного человека вне эпизода гипомании. Безответственность.. При наличии некоторых из этих проявлений врач может диагностировать гипоманиакальный эпизод, но главной его задачей является выявление причин, которые спровоцировали расстройство
Поэтому к диагностике необходимо применять дифференциальный подход
При наличии некоторых из этих проявлений врач может диагностировать гипоманиакальный эпизод, но главной его задачей является выявление причин, которые спровоцировали расстройство. Поэтому к диагностике необходимо применять дифференциальный подход.
Существует также специальный тест на гипоманию, состоящий из 32 вопросов. Данное расстройство диагностируется в случае положительных ответов пациента не менее, чем на 14 из них.
Чем опасен гипертермический синдром?
Высокая температура опасна для маленького организма, поэтому следует использовать жаропонижающие средства, но не пренебрегая вышеперечисленными правилами. Возможные осложнения: отёк головного мозга, обезвоживание, нарушение функции жизненно важных органов.
Опасным является появление фебрильных судорог на фоне лихорадки. Встречаются они в 2 — 4 % случаев, чаще в возрасте 6 — 18 месяцев. Наличие фебрильных судорог — абсолютное показание для госпитализации, с целью обследования для исключения эпилепсии. Подтверждение эпилепсии подразумевает назначение противосудорожных препаратов.
Также в разделе
| Лечение гипофункции щитовидной железы без лекарств и скальпеля Е.И.Мингинович Кандидат медицинских наук, врач-фитотерапевт Гипофункция или гипотиреоз-заболевание организма, обусловленное или недостаточной секрецией… | |
| Сложности диагностики нейросифилиса Табакман В.И., зав. неврологическим отделением, Табакман С.В., к.м.н., Кунцевская И.В., врач-интерн, Неврологическое отделение городской больницы № 1 им. Н.И…. | |
| Прогнозування ефективності статинів для вторинної профілактики серцевих подій у хворих з гострим коронарним синдромом та супутнім ураженням сонних артерій. У дослідженні, проведеному C. Cannon і співавторами, показано, що у хворих з гострим коронарним синдромом (ГКС) та супутнім ураженням сонних артерій спостерігають… | |
| Лечение артериальной гипертонии Ж.Д. КОБАЛАВА, К.М. ГУДКОВ. Особое место среди расстройств сердечно-сосудистой системы занимает артериальная гипертония (АГ). На ее грозные осложнения —… | |
| Бета-блокаторы ультракороткого действия: что должен знать о них современный врач? β-Адреноблокаторы – хорошо известная и широко используемая группа лекарственных препаратов. Они вошли в клиническую практику несколько десятков лет тому… | |
| Современные возможности андрогенозаместительной терапии при мужском гипогонадизме Д. Пушкарь, А. Сегал, С. Юдовский, Кафедра урологии МГМСУ Мужской гипогонадизм, остающийся в настоящее время весьма актуальной, сложной и требующей решения… | |
| Феномен «no-reflow» — ложка дегтя в бочке меда реваскуляризации Своевременная и успешная реваскуляризация венечных сосудов при остром коронарном синдроме (ОКС) — залог восстановления нормального кровотока в сердце и… | |
| Возможность применения новых препаратов для профилактики гриппа и других ОРВИ Максакова В.Л., Ерофеева М.К., Позднякова М.Г. В общей структуре инфекционной заболеваемости в России доля гриппа и других острых респираторных вирусных… | |
| Актуальні питання радіаційної мікробіології об’єктів довкілля. Корчак Г.І., Григор’єва Л.В., Єрусалимська Л.Ф., Бей Т.В. УНГЦ, м. Київ. Вивчення радіонуклідного (РН) забруднення довкілля після аварії на ЧАЕС та його вплив на… | |
| Применение препарата Донормил при лечении нарушений сна средней и легкой степени выраженности Смулевич А.Б., Павлова Л.К., Железнова М.В. Распространенность нарушений сна сложно оценить в полном объеме, поскольку далеко не все страдающие ею обращаются к… |
Когда нужно обратиться к врачу?
При лихорадке у взрослого обратиться к врачу нужно, если температура тела поднимается выше 40°C, и жаропонижающие средства не помогают ее сбить. Помощь врача также нужна, если жар появляется у пожилого человека, если есть болезни сердца, органов дыхания, неврологические заболевания, ослабленная иммунная система.
При лихорадке у маленького ребенка обращаться к врачу нужно, если температура поднимается выше 38°C для возраста младше трех месяцев или выше 39°C – для возраста старше трех лет.
Срочная медицинская помощь взрослому человеку нужна при появлении вместе с лихорадкой следующих симптомов:
- сильная головная боль;
- нарушения дыхания и отек горла;
- рвота;
- боль в животе или при мочеиспускании;
- сильная боль в груди;
- спутанность сознания;
- судороги;
- быстрое распространение по телу кожной сыпи.
При лихорадке у ребенка вызвать скорую помощь нужно при любом из следующих условий:
- Температура поднимается у младенца (возраст до 2 месяцев).
- Есть признаки тяжелого обезвоживания (редкое мочеиспускание, сухие слизистые и язык, сонливость или возбуждение, беспокойство, при плаче нет слез).
- Появляются судороги.
- По телу распространяется сыпь или появляются кровоподтеки.
- Дыхание затрудненное, медленное или слишком быстрое, прерывистое.
- Появляется апатия, сонливость, ребенка не удается разбудить.
- Рвота.
- Сильная головная боль.
Как можно быстрее, в течение нескольких часов обратиться к врачу нужно, если жаропонижающие не помогают сбить температуру, если возраст ребенка меньше 6 месяцев, его состояние ухудшается, или есть риск обезвоживания из-за отказа от питья, поноса, рвоты.
Клинические проявления и симптомы лихорадки
Следует помнить, что лихорадка — это защитная реакция организма, она помогает нам бороться с болезнью. Необоснованное подавление лихорадки, может привести к снижению интенсивности иммунного ответа и прогрессированию заболевания. В то же время, это неспецифическая защитно-приспособительная реакция и при истощении компенсаторных механизмов или при гиперэргеческом варианте она может стать причиной развития патологических состояний, таких как гипертермический синдром.
У детей с серьезными заболеваниями сердечно-сосудистой, дыхательной и нервной систем, лихорадка может привести к декомпенсации этих систем и развитию судорог.
Поэтому во всем необходима золотая середина и при повышении температуры тела у ребенка обязательна консультация врача.
Лихорадка — это только один из симптомов, поэтому очень важно установить причину, которая привела к повышению температуры. Для этого необходимо оценить величину подъема температуры тела, ее продолжительность, колебания, а также сопоставить данные с состоянием ребенка и другими клиническими проявлениями заболевания
Это поможет поставить диагноз и выбрать правильную лечебную тактику.
В зависимости от клинических проявлений различают «розовую лихорадку» и «бледную»
«Розовая лихорадка»
При этом типе лихорадки теплоотдача соответствует теплопродукции, это относительно благоприятное течение.
При этом общее состояние ребенка и самочувствие сильно не нарушено. Кожные покровы розовой или умеренно гиперемированной окраски, влажные и теплые (либо горячие) на ощупь, конечности теплые. Учащение и пульса соответствует повышению температуры тела (на каждый градус свыше 37°С одышка становиться больше на 4 дыхания в минуту, а тахикардия на 20 ударов в минуту).
«Бледная (белой) лихорадка»
Об этом типе говорят, когда при повышении температуры тела теплоотдача не соответствует теплопродукции, из-за нарушения периферического кровообращения. Лихорадка приобретает неблагоприятное течение.
При этом у ребенка отмечается нарушение состояния и самочувствия, длительно сохраняется озноб, появляется бледность кожных покровов, акроцианоз (синева вокруг рта и носа), «мраморность». Имеется сильное учащение сердцебиения (тахикардия) и дыхания (одышка). Конечности холодные на ощупь. Нарушено поведение ребенка, он вялый, безучастный ко всему, также может отмечаться возбуждение, бред и судороги. Слабый эффект от жаропонижающих средств.
Этот вид лихорадки требует неотложной помощи.
Также неотложной помощи требует гипертермический синдром, особенно у детей раннего возраста. При гипертермическом синдроме происходит декомпенсация (истощение) терморегуляции с резким нарастанием теплопродукции, неадекватно сниженной теплоотдачей и отсутствия эффекта от жаропонижающих препаратов. При нем отмечается быстрое и неадекватное повышение температуры тела, что сопровождается нарушением микроциркуляции, метаболическими расстройствами, дисфункцией жизненно важных органов и систем.





































