Меры предосторожности в лечебных учреждениях
Если ротавирус протекает тяжело или ребенок слишком маленький, то больного помещают в больничный стационар. Чтобы предотвратить случаи заболевания среди остальных пациентов, соблюдают такие меры:
- Больных с ротавирусом помещают в отдельные боксы или полубоксы, но в последнем случае в обеих палатах должны находиться люди с одинаковым диагнозом.
- Ограничивают передвижение больных кишечной инфекцией по коридорам.
- Часто моют палаты дезинфицирующими средствами и кварцуют.
Чтобы не заболело большое количество людей в инфекционной больнице, пациентов в ротавирусом размещают в отдельном крыле. Если это условие не соблюдается и такие люди находятся в непосредственной близости от прочих больных, то это грозит вспышкой инфекции.
Диагностика ротавирусной инфекции
Как правило, диагноз устанавливают на основе клинической картины. Меры выявления вируса основаны на выявлении его из фекалий пациента методами ИФА, ПЦР и обнаружении антител в крови методами РСК, РТГА, ИФА (с парными сыворотками).
Но ротавирус – не единственная причина диареи и рвоты у детей. Его следует дифференцировать от:
- дизентерии;
- иерсиниоза;
- протозойных инвазий;
- сальмонеллеза.
Как же отличить ротавирус от обычной кишечной инфекции? Вот основные признаки на которые следует обратить внимание:
- зимняя сезонность.
- «целевая аудитория» болезни – дети от 1 до 3 лет
- острое начало с одновременным повышением температуры, респираторного, гастроинтестинального синдрома и диареи;
- в кале не обнаруживаются: зелень, слизь и примеси крови;
- при обследовании не выявляется патогенная кишечная флора.
Профилактика ротавирусной инфекции
Чтобы предотвратить заражение и распространение кишечной инфекции, применяют специфические и неспецифические меры профилактики.
Неспецифическая профилактика включает в себя соблюдение санитарно-гигиенических норм:
- регулярное и тщательное мытье рук,
- использование для питья только кипяченой воды;
- промышленная очистка водопроводной воды.
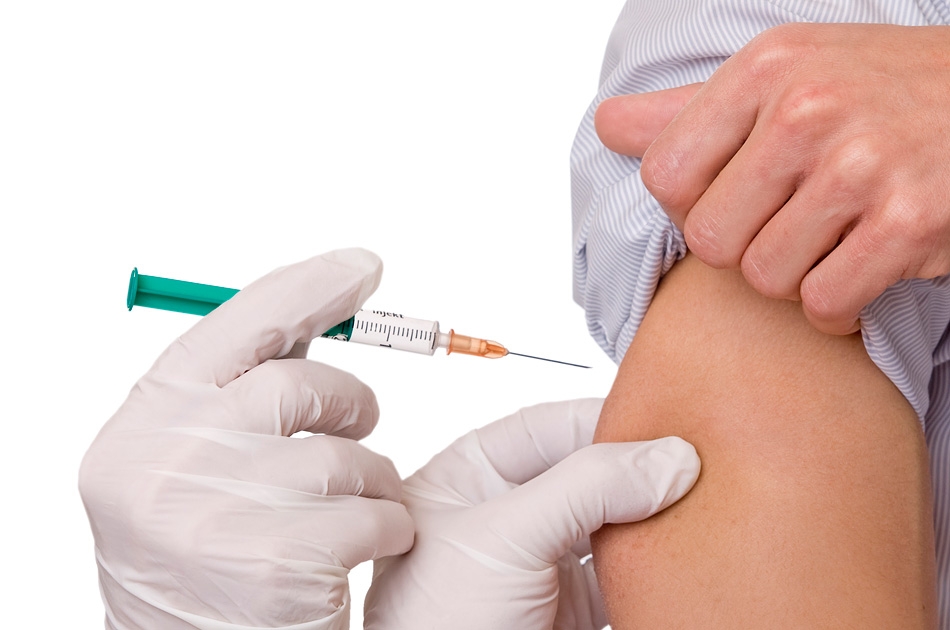
Однако единственным надежным средством защиты является вакцинация. В мире существует 2 средства с доказанной клинической эффективностью. Это вакцины «Ротатек» и «Ротарикс». В ряде стран они уже включены в национальный календарь прививок. В России доступна живая оральная вакцина «Ротатек», в состав которой 5 штаммов вируса, а также поверхностные протективные антигены. Прививка рекомендована для иммунизации детей в возрасте от 6 до 32 недель.
Препарат обычно хорошо переносится. Противопоказания к назначению:
- состояния со сниженным иммунитетом;
- ОРВИ;
- ВИЧ;
- лихорадка;
- пороки развития и заболевания ЖКТ;
- тяжелые аллергические реакции.
Вероятность заражения ротавирусной инфекцией высока. Заболевание особенно опасно для детей грудного и раннего возраста, так как может привести к обезвоживанию и гибели. Взрослые болеют ротавирусом реже, так как с после перенесенного эпизода инфекции обычно формируется стойкий иммунитет. Прививка – единственный способ защиты детей, вакцину вводят в возрасте от 6 до 32 недель.
Диетические питание при болезни

Во время лечения важно соблюдать диету. Первые 4-6 часов кормить малыша не нужно, желательно следить, чтобы он получал жидкость в виде воды, компота, регидрационных растворов
Затем сформировать рацион питания так, чтобы в нем были блюда, легкие для усваивания. Также можно следовать правилам диеты для поджелудочной железы. Можно предлагать ребенку:
- картофельное пюре на воде;
- легкий суп на воде;
- на 3-4 день можно давать кисломолочные продукты;
- сухарики или подсушенный белых хлеб;
- безмолочные каши начинать давать после того, как пройдет острый период.
Питание грудничка должно оставаться без особых изменений. Его можно поить водой и кормить грудью или смесью по требованию. В этот период лучше не давать овощей (если малыш уже получает прикорм), исключение составляет картофельное пюре.
Ротавирусная инфекция. Симптомы
- Начало заболевания обычно острое – частые позывы на дефекацию, стул жидкий, водянистый, пенистый, иногда зеленоватого цвета, в тяжелых случаях до 8-10 раз, в легких случаях стул может быть кашицеобразным 1-2 раза в сутки.
- Ноющие или схваткообразные боли в животе, больше вокруг пупка и правой половине живота (в области слепой кишки – правая подвздошная область).
- Симптомы интоксикации: слабость, озноб чаще без температуры, отмечено, что высокая температура может наблюдаться не более чем у 20-30 % больных, снижение аппетита и массы тела, головокружение.
- От диареи, вызванной бактериями, ротавирусная инфекция отличается сочетанием диареи (гастроэнтерита) и интоксикации с поражением верхних дыхательных путей (ринит — насморк, ринофарингит, фарингит — раздражение зева, боли в горле).
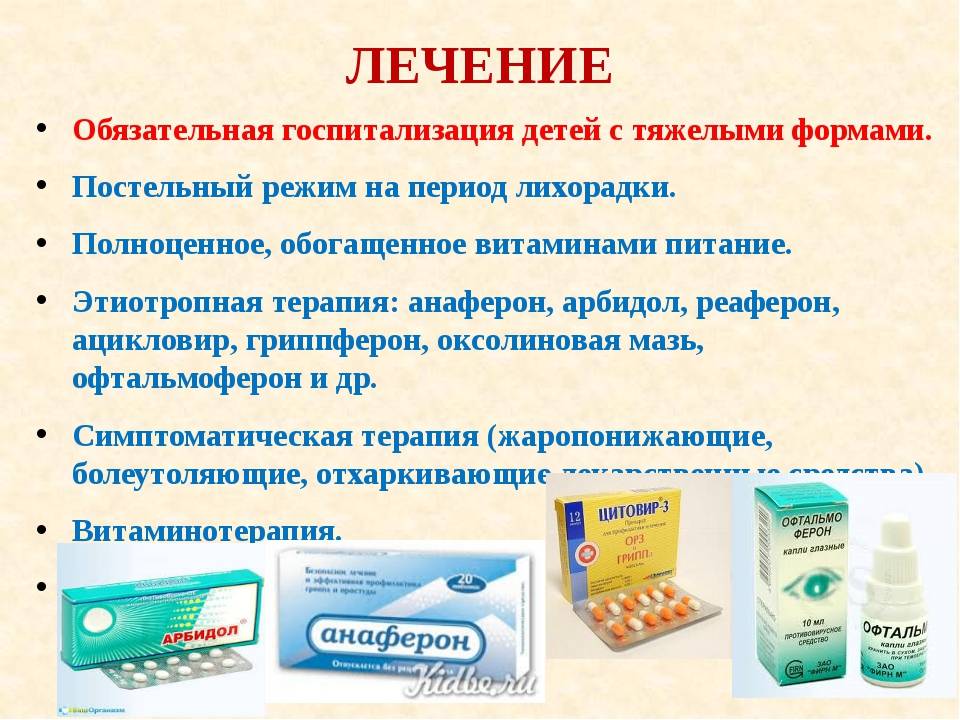
Лечение ротавируса у детей
Специфических противовирусных препаратов для подавления ротавируса не существует. Лечение заключается в предупреждении обезвоживания организма, выведение токсинов, профилактике расстройств сердечно-сосудистой системы, почек, купирование признаков энтероколита.
При дегидратации 1–2 степени показан пероральный прием растворов для гидратации – Регидрон, Глюкосолан. На третьей стадии обезвоживания проводят инфузионное введение этих препаратов. Если у ребенка болит живот, повысилась температура до критических значений, требуется прием спазмолитиков, жаропонижающих препаратов, энтеросорбентов.
Назначение антисептиков необходимо в случае присоединения бактериальной инфекции.
Оказание первой помощи
Специфической первой помощи при ротавирусной инфекции не существует. Родители должны следить за состоянием малыша и не допускать обезвоживания организма.
Для этого каждые 10 минут давать ребенку кипяченую воду, препараты для гидратации небольшими порциями. Малышам до 2 лет для введения жидкости используют шприцы без иглы.
При рвоте продолжать регидрационные мероприятия с незначительными интервалами. Ребенок должен пить воду маленькими глотками.
Вызывать скорую помощь следует в следующих случаях:
- малышам до 2 лет;
- не удается остановить рвоту в течение нескольких часов;
- в каловых массах появилась слизь, кровь, зеленые включения;
- не удается самостоятельно давать ребенку жидкость, появились признаки обезвоживания – плач без слез, последнее мочеиспускание более 6 часов назад;
- появилась симптоматика ботулизма – неврологические признаки нарушения высшей нервной деятельности – и сальмонеллеза – судороги в икроножных мышцах.
Лекарственные препараты
Специализированных медикаментозных средств для подавления ротавируса не существует. Лечение носит симптоматический характер.
Какие лекарства помогают справиться с ротавирусной инфекцией у детей:
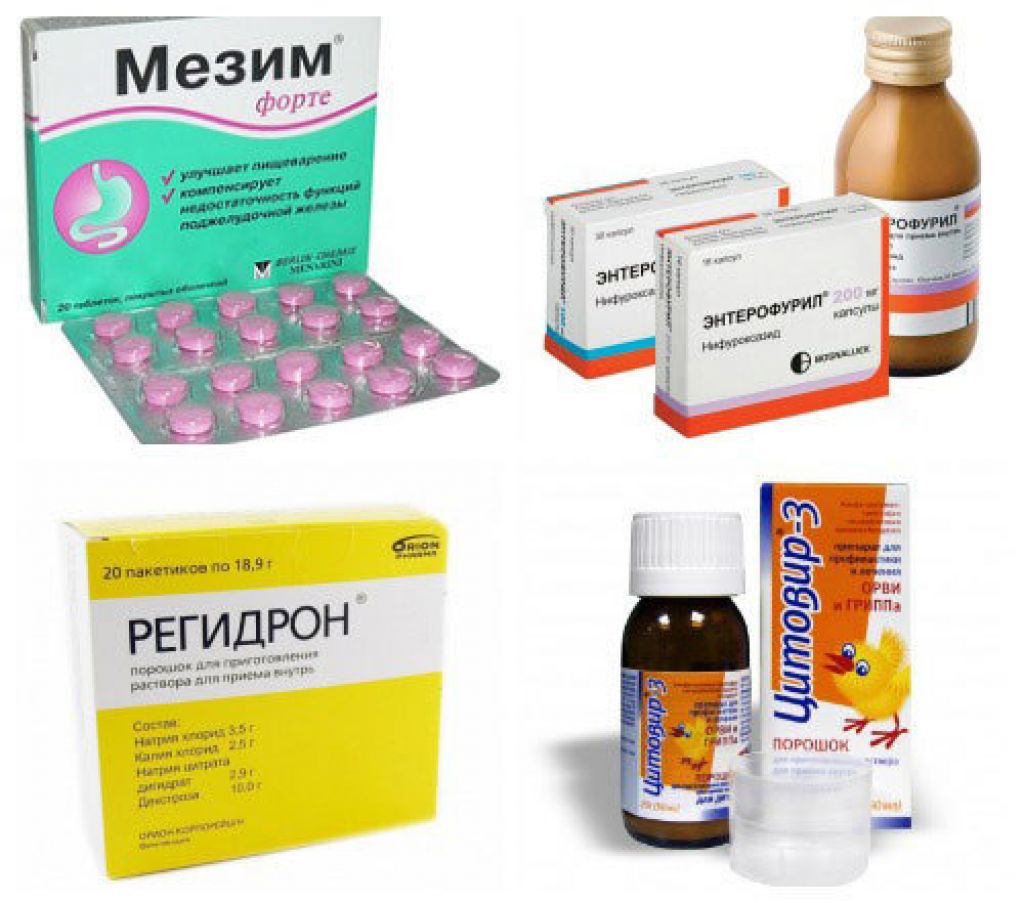
- Растворы для гидратации – вода, Регидрон, Ре-соль, Нормогидрон, Ионика.
- Противорвотные препараты – Церукал – блокирует рвотный центр в головном мозге.
- Противовирусные средства – Циклоферон, Виферон в свечах, Кипферон – это препараты интерферона. Оказывают иммуномодулирующее и противовирусное действие, способствуют снижению температуры и продукции специфических антител для подавления возбудителя заболевания.
- Сорбенты – Полисорб, Активированный уголь, Фильтрум, Энтеродез – связывают путем адсорбции продукты жизнедеятельности вируса, прочие токсины. Препараты не всасываются и выводятся естественным способом.
- Пробиотики – Аципол, Линекс, Ацидолак – содержат кишечную микрофлору. Способствуют нормализации баланса нормальной и условно-патогенной флоры.
- Ферменты – Креон, Мезим, Панкреатин – порошки из поджелудочной железы, содержат вещества, способствующие усвоению пищи.
Профилактика ротавирусной инфекции у взрослых
Лучший способ предупредить заражение ротавирусом — вакцинация1. Она способствует формированию иммунитета против конкретных штаммов (подвидов), тем самым сокращая общее число заболевших и количество тяжелых форм этой инфекции1,4. Вакцина против ротавируса представляет собой жидкость, которую принимают внутрь. Она содержит ослабленные вирусные частицы1,6. Если использовать ее у ребенка, повзрослев, он будет лучше защищен от ротавирусов.
Но, учитывая, что ротавирусов много, нужно соблюдать элементарные правила гигиены, чтобы у других представителей группы не было шансов попасть в желудочно-кишечный тракт6,7,10:

- Мойте руки горячей водой с мылом, особенно перед приготовлением пищи, до еды, после возвращения с улицы или посещения туалета.
- Овощи, фрукты и ягоды мойте только кипяченой водой или обдавайте их кипятком. А для нарезки сырых продуктов используйте отдельную доску и нож.
- Кипятите воду и молоко перед употреблением.
- Старайтесь не есть в местах массового скопления людей, особенно если вы находитесь там с маленькими детьми.
- Не пейте и не ешьте на ходу.
- Регулярно протирайте антисептиками дверные ручки, сантехнику, мобильные телефоны, приборы в салоне авто, клавиатуру компьютера — то, с чем чаще всего контактируют руки.
- Если у вас маленький ребенок, общайтесь с ним только в чистой одежде, переоденьтесь по приходу домой. Не стоит контактировать с малышом в рабочих вещах или в тех, в которых вы готовите еду.
- Отслеживайте состояние здоровья всех членов семьи. При появлении первых симптомов ОКИ заболевшего следует по возможности изолировать и сразу же обратиться к врачу.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
- Литература
- Рычкова О.А., Грахова М.А., Сагитова А.С., Кожевникова Л.А., Старостина О.В., Кузьмичева К.П. Ротавирусная инфекция. Возможности современной вакцинопрофилактики. Медицинский совет. 2018; 17: 215-219.
- Горелов А.В., Каннер Е.В., Максимов Л.Н. Принципы терапии острых кишечных инфекций у детей. Карманные рекомендации по педиатрии: 237-265.
- Хлынина Ю.О. Ротавирусная инфекция у детей. Лекарственный вестник. 2020; 2(78): 47-52.
- Клинические рекомендации. Ротавирусный гастроэнтерит у детей. 2021. 34с.
- Успенская Ю.Б. Острая диарея в акушерской практике. Гинекология. 2014; 2: 98-100.
- Как не заразиться ротавирусной инфекцией. URL: http://01.rospotrebnadzor.ru/content/как-не-заразиться-ротавирусной-инфекцией (дата обращения: 13.03.2023, режим доступа – свободный).
- Как уберечься от ротавирусной инфекции. URL: http://04.rospotrebnadzor.ru/index.php/epid-otdel/org/7166-06022017.html (дата обращения: 23.03.2023, режим доступа — свободный).
- Кудрявцев, В. В., Миндлина, А. Я., Герасимов, А. Н., Бабура, Е. А., Курганова, Т. Ю., Цыганова, В. И. К вопросу о распространенности ротавирусной инфекции на различных территориях. Эпидемиология и вакцинопрофилактика.2014; 3 (76): 22-28.
- Ротавирусная инфекция атакует. URL: http://10.rospotrebnadzor.ru/documents/epidemiologicheskiy_nadzor/rotavirusnaya_infektsiya_atakuet (дата обращения: 23.03.2023, режим доступа — свободный).
- Ротавирусная инфекция. URL: https://44.rospotrebnadzor.ru/profilaktika_infekci/432/ (дата обращения: 23.03.2023, режим доступа — свободный).
- Инфекционные болезни: национальное руководство / под ред. Н. Д. Ющука, Ю. Я. Венгерова. – 3-е изд., перераб. и доп. – Москва: ГЭОТАР-Медиа, 2021. – (Серия “Национальные руководства”).
- Иоанниди Е. А., Осипов А. В., Обехов В.Ф. Клиническая характеристика и лечение острых кишечных инфекций у взрослых. Лекарственный вестник. 2015; 3 (59): 33-39.
- Любезнова Ольга Николаевна, Утенкова Елена Олеговна. Ротавирусная и норовирусная инфекции у взрослых. Медицинский вестник Северного Кавказа. 2017; 12 (1): 32-35.
- Государственный реестр лекарственных средств. Инструкция по медицинскому применению лекарственного препарата Имодиум Экспресс. URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=1aaaa991-44c0-4bb3-963d-45e64d32007e (дата обращения: 23.03.2023, режим доступа — свободный).
- Исследование Амери и соавт. «Мультицентровое двойное-слепое исследование: сравнение эффективности применения лоперамида при острой диарее с двумя популярными противодиарейными агентами и плацебо», 1975 г.
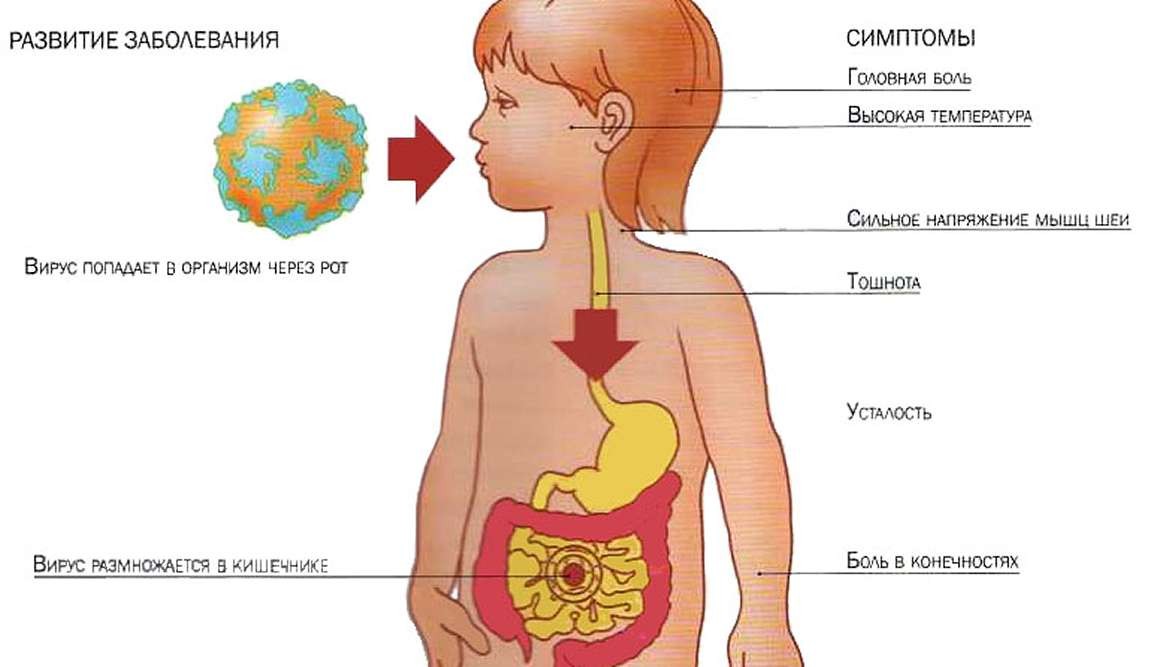
Пути заражения
Основной путь заражения кишечными инфекциями – это фекально-оральный. Это означает, что вирус или бактерия, содержащиеся в стуле (испражнениях), попадают в рот ребенка и вызывают развитие заболевания.
Конечно, дети не едят фекалии, но их частицы с патогенными возбудителями могут находиться на руках у родителей или у того, кто ухаживает за ребёнком, если они не моют тщательно руки. Также любой предмет (игрушки, продукты питания, соска, бутылочки и прочее), до которого дотрагиваются грязными руками, становится инфицированным. Дети дотрагиваются руками до этого предмета, а затем тянут руки в рот или сам предмет и таким образом могут легко заразиться.
Возбудитель может попасть в организм с продуктами питания или загрязнённой водой. Недостаточно термически обработанные или сырые продукты (мясо, яйца, моллюски и другие), не пастеризованное молоко и соки могут быть источниками бактериальных возбудителей заболевания.
В продуктах питания, помимо самих бактерий, содержатся ещё и их токсины, которые тоже провоцируют развитие заболевания. В таких случаях употребляют термин «пищевая токсикоинфекция» или, в быту, пищевое отравление.
Не стоит забывать и об опасности употребления сырой воды из колодцев, ручьёв, бассейнов, в том числе в аквапарках.
Переносчиками заболевания могут быть животные как домашние, так и дикие. Это крупный и мелкий рогатый скот, куры, гуси, утки, коты, собаки. Грызуны (мыши, крысы, хомяки) могут стать причиной развития опасных инфекционных заболеваний (например, иерсиниоз).
Заражение может произойти контактным путём от других детей или взрослых. Особенно в местах скопления людей, в закрытых коллективах (школы, детские сады).
Кишечные инфекции встречаются круглый год, однако некоторый рост их числа отмечается с ноября по апрель.
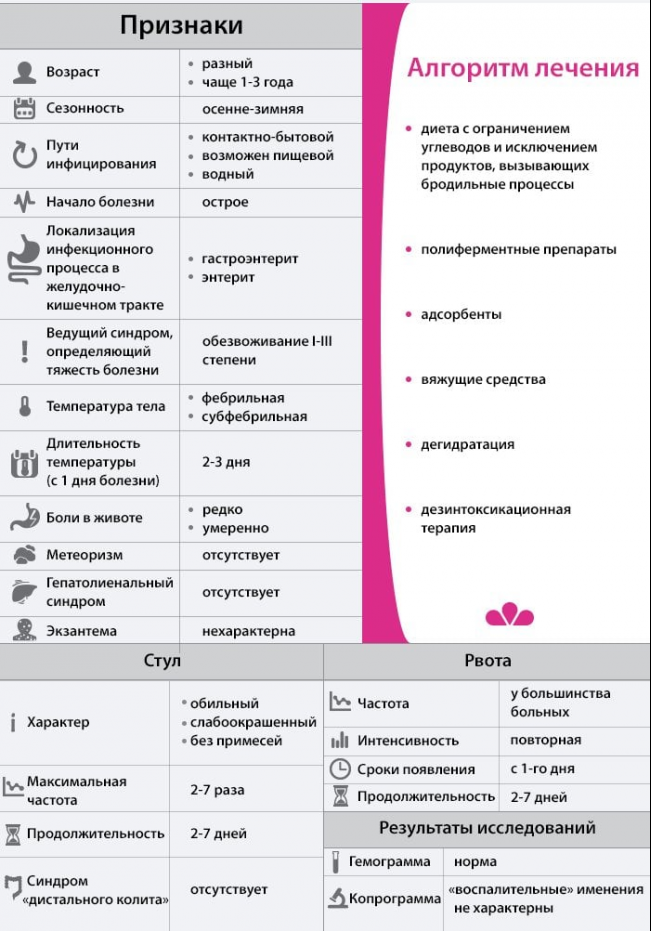
Симптомы ротавирусной инфекции у детей
В 90% случаев основными симптомами ротавирусной инфекции у детей являются диарея, рвота и лихорадка. Начало болезни чаще всего острое. Развивается интоксикационный синдром, появляются симптомы поражения верхних отделов желудочно-кишечного тракта (гастроэнтерит) и верхних отделов дыхательных путей. Инфекция у детей имеет разную степень тяжести — от бессимптомного течения до тяжелого с профузным поносом и последующим развитием жизнеугрожающей дегидратации. В большинстве случаев ротавирусная инфекция у детей протекает легко или в стертой форме и не требует госпитализации.
Инкубационный период
Инкубационный период при ротавирусной инфекции у детей не превышает 2-е суток, колебания составляют от 14 — 16 часов до 7 дней.
Начало заболевания
Болезнь начинается остро с высокой (до 38 — 39С) температуры тела и повторной рвоты. Спустя несколько часов у ребенка появляется обильный водянистый стул. Возможно подострое течение, что чаще наблюдается у детей раннего возраста. Тяжесть течения и симптомы обезвоживания нарастают постепенно и достигают пика на 2 — 3 сутки.
Лихорадка и симптомы интоксикации
Температура у детей обычно не превышает 38С, но у детей раннего возраста может превышать 39С. Отмечается головная боль, головокружение, слабость, сонливость, адинамия и резкое снижение аппетита. Более, чем в 60% случаев лихорадка исчезает к 3 — 7 суткам.
Симптомы катара верхних дыхательных путей
У 60 — 70% детей при ротавирусной инфекции появляются симптомы поражения верхних дыхательных путей: насморк, заложенность носа, першение в горле, покашливание, в редких случаях — катаральный отит и конъюнктивит. При осмотре зев гиперемирован, отмечается зернистость небных дужек, мягкого неба и зева. Катаральные явления исчезают в течение 3 — 4 суток.
Симптомы гастроэнтерита
Диарея у детей при ротавирусной инфекции носит осмотический характер и появляется с первых часов заболевания. Отмечается до 3 -7 эпизодов жидкого стула, у детей младшего возраста — до 10 — 20. Стул обильный водянистый желтой или зеленовато-желтой окраски, нередко пенистый с включениями кусочков непереваренной пищи. Посторонние примеси в виде крови и слизи отмечаются только при присоединении бактериальной инфекции. У 35% детей отмечаются боли в животе, у 60% — метеоризм.
Основную тяжесть заболевания и его исход определяет степень обезвоживания организма ребенка.
- При первой степени эксикоза (обезвоживания) ребенок теряет 5% массы тела или 50 мл на 1 кг массы тела.
- При второй степени теряется 6 — 10% массы тела или 60 — 100 мл на 1 кг.
- При третей степени теряется более 10% массы тела или 110 — 150 мл на 1 кг.
- Потеря жидкости более 20% не совместимо с жизнью.
Существует более упрощенная схема, когда обезвоживание определяется, как умеренное, тяжелое или отсутствует. У детей раннего возраста в 90% случаев регистрируется эксикоз 1 — 2 степени.
При развитии обезвоживания у детей появляются следующие признаки и симптомы:
- жажда,
- уменьшается количество мочи и частота мочеиспускания,
- быстрая потеря веса,
- сухость во рту и охриплость голоса,
- сердцебиение и учащенное дыхание,
- плач без слез (сухость слизистых),
- западение глазных яблок и родничка,
- головокружение при вставании на ножки,
- снижается эластичноть и тургор кожи,
- суетливость или необычная сонливость.
Почти у всех детей отмечается развитие дисбактериоза, что существенно влияет на уничтожение ротавирусов в кишечнике и усугубляет клиническую симптоматику заболевания. В фекалиях отмечается снижение количества бифидобактерий и рост условно-патогенной флоры.
На степень тяжести ротавирусной инфекции влияет возраст, искусственное вскармливание, наличие заболеваний, ослабляющих защитные силы организма и наличие микст-инфекций.
Прогноз заболевания при проведении адекватной терапии благоприятный, болезнь протекает не более 5 — 7 дней. Последующие случаи заражения протекают легко.
Рис. 5. На фоте некоторые симптомы обезвоживания у ребенка: западение родничка, глаз и быстрая потеря веса.
Первая помощь
В целом, говорит Комаровский, алгоритм разумных родительских действий при детском поносе должен выглядеть всегда так:
- Обильное теплое питье. Частое и дробное. Обычной водой и солевым раствором. Если ребенок каждые 3 часа писает, значит, он потребляет достаточное для недопущения обезвоживания количество жидкости. Если напоить не получается даже с помощью одноразового шприца без иглы — вызвать скорую помощь.
- Маленького ребенка положить на бок, чтобы в случае приступа рвоты он не захлебнулся рвотными массами.
- Жаропонижающие средства – только если температура выше 38,5.
- Следить за состоянием ребенка, не допускать обезвоживания. При первых симптомах дегидратации — вызвать скорую.
- Не кормить. Если очень просит — давать жидкую кашу или пюре в небольших количествах.
До приезда врача оставить подгузник с каловыми массами или сохранить образец содержимого горшка, чтобы продемонстрировать это врачу. Так доктор сможет быстрее диагностировать заболевание, и вероятность ошибки будет снижена (ротавирус, например, очень похож в начальной стадии на холеру).
Еще одно заблуждение — эффективность противовирусных средств при кишечной инфекции. Вызванный на дом врач с большой долей вероятности назначит что-то противовирусное, ведь, по словам Комаровского, ни одному врачу не хочется вести долгие разговоры о пользе обильного питья и тем самым брать на себя ответственность за ситуацию.
Симптомы
Ротавирус у ребенка, лечение которого назначают только после исключения других причин симптоматики, имеет характерные отличия от других желудочно-кишечных заболеваний.
Специфические признаки ротавируса у детей:
- осенне-зимняя активность;
- единичные и эпидемиологические вспышки заболевания;
- массовая заболеваемость в возрастной группе от 1 до 3 лет;
- острое начало со рвотой, диареей и быстро нарастающим жаром;
- на ранней стадии сочетание с респираторным синдромом, исчезающим за 3 суток;
- в первые дни характерен пенящийся, водянистый стул с кусочками непереваренной пищи;
- позже массы окрашиваются в пепельный, желтоватый цвет и становятся пастообразными;
- в кале отсутствуют слизь, кровянистые примеси, зеленый оттенок;
- диарея носит профузный характер, мучительные позывы к дефекации отсутствуют.
У детей первого года жизни каловые массы могут не менять своей консистенции, но имеют тенденцию к обесцвечиванию. Наличие любых нетипичных примесей в выделениях из кишечника может говорить о микс-инфекции или о том, что причина болезни определена неверно.
После выработки организмом специфических антител, заболевание должно закончиться самостоятельно. Если выздоровление затягивается, а в испражнениях появляются примеси крови, диагностируется вторичное заражение. Лечение корректируют после точного выявления присоединившегося возбудителя (шигеллез, эшерихиоз, различные бактериозы).
При подострой (атипичной) форме ротавируса все симптомы смазаны и могут быть приняты за проявления ОРВИ или ОРЗ. Катаральные симптомы при этом кажутся более явными: увеличиваются лимфатические узлы на шее, появляется легкий кашель, наблюдается покраснение зева.
Симптомы ротавирусной инфекции у ребёнка характеризуются нарушением работы кишечника, а также появлением признаков респираторного недуга. Клиника болезни может несущественно изменяться в зависимости от возраста больного.
Дети старше 1 года, заразившиеся ротавирусной инфекцией, страдают от проявления одинаковых симптомов болезни, а именно:
- понос;
- потеря аппетита;
- повышение температуры тела (от 37 до 39 градусов);
- тошнота и рвота;
- покраснение горла;
- насморк;
- боль во время глотания;
- осветление кала;
- потемнение мочи.
У детей младше 5 лет данная симптоматика проявляется более остро. У ребёнка более старшего возраста признаки болезни протекают не настолько тяжело. Связано это с тем, что по мере взросления детского организма повышается кислотность желудочного сока и укрепляется иммунная система. При наличии данных факторов создаётся неблагоприятная среда для развития вирионов инфекции.

В медицинской практике встречается не более 3-5% клинических случаев, когда ротавирусная инфекция развивается без признаков повышения температуры тела. Отсутствие данного симптома свидетельствует о сниженном иммунитете ребёнка, либо же указывает на слабую активность патогенных микроорганизмов. Например, если в кишечник ребёнка попали ослабленные или нежизнеспособные вирионы.
Наличие диареи является одним из основных признаков ротавирусной инфекции у детей. Отсутствие поноса с одновременным наличием тошноты, рвоты, повышения температуры тела может свидетельствовать о развитии другого заболевания пищеварительной системы.
Отличительной особенностью ротавирусной инфекции является наличие 2 циклов развития болезни. Первый этап — это инкубационный период, а следующая стадия заключается в острой симптоматике недуга. Полное отсутствие признаков ротавирусной инфекции невозможно.
Опасные симптомы
К опасным симптомам ротавирусной инфекции можно отнести следующие реакции, которые указывают на патологическое состояние детского организма:
- потеря сознания;
- судороги;
- повышение температуры тела до уровня 40 градусов и выше;
- пожелтение кожного покрова;
- примесь крови в составе мочи и каловых масс;
- обезвоживание организма.
Как протекает болезнь у взрослых
Взрослые люди переносят инфекцию в более мягкой форме. Это обусловлено тем, что с каждым заражением вырабатывается иммунитет на определенные серотипы. Совершенствуются и барьеры организма – кислотность желудочного сока становится выше, растет количество секреторного иммуноглобулина класса A.
Рассказывая, сколько дней могут проявляться симптомы вируса, инфекционисты называют сроки до 5 дней. На передний план могут выступать катаральные явления, незначительные симптомы кишечного расстройства – энтерит, гастроэнтерит. Взрослый пациент не всегда может догадаться, что заболел этой инфекцией, насколько он заразен и продолжает вести обычный образ жизни. Нередко это приводит к вспышкам болезни – в семье или рабочем коллективе.
Ротавирус при беременности чаще не представляет опасности для жизни плода. Течение и симптомы заболевания не имеют принципиальных отличий от таковых у других взрослых пациентов. На ранних сроках ротавирус может «маскироваться» под токсикоз. Но при развитии обезвоживания требуется немедленная госпитализация в стационар. Также следует отменить, что именно у будущих мам одним из симптомов инфекции может стать обнаружение ацетона в моче.
Лечение
В случае подтверждения диагноза ОРВИ с кишечным синдромом у взрослых или детей лечение предполагает точное выполнение врачебных рекомендаций. Специалист назначает комплексные процедуры, которые комбинируют несколько методов: применение лекарственных средств, использование народных рецептов, особое питание. Перечисленные способы в совокупности направлены на достижение главных целей:
- уничтожение возбудителя заболевания;
- смягчение и полное исключение нежелательных симптомов;
- восстановление работоспособности организма.

Независимо от возраста пациента с диагнозом кишечный грипп, имеются общие рекомендации, соблюдение которых важно для скорейшего выздоровления, недопущения развития осложнений, распространения инфекции:
- изоляция больного;
- соблюдение постельного режима;
- снижение физической нагрузки;
- увеличение количества употребляемой жидкости.
Препараты
Для медикаментозной терапии назначаются лекарства различного действия:
- способствующие восстановлению электролитного, солевого баланса;
- жаропонижающие средства необходимы при высоких показателях температуры тела (выше 38 градусов);
- абсорбирующие препараты предназначены для вывода из организма токсических веществ;
- фармацевтические составы с содержанием лактобактерий используются для восстановления внутренней микрофлоры;
- ферментосодержащие лекарства показаны для нормализации работы ЖКТ;
- обезболивающие или спазмолитические;
- иммуномодуляторы;
- противовирусные медикаменты (при наличии бактериальных осложнений вторичного типа).
Нельзя самостоятельно употреблять препараты. Лечение вирусных инфекций проводится строго под медицинским контролем, когда острота и динамика проявлений симптомов отслеживаются специалистами.
Народные средства
Облегчить течение кишечного гриппа помогает использование рецептов нетрадиционной медицины. Каждый из них назначает врач. Для лечения применяют настои из трав, которые обладают действием:
- укрепляющим;
- бактерицидным;
- противовоспалительным.
Компонентами лекарств могут выступать шиповник, кора дуба, чабрец, шалфей, эвкалипт. Пропорции сырья, способ приготовления натурального лекарства, схема лечения определяются индивидуально для конкретного пациента, зависят от его возраста, особенностей состояния здоровья.
Природное сырье может быть использоваться для дезинфекции помещений, в которых находится больной. Мощным бактерицидным действием обладают чеснок, хрен, черная редька, лук. Эти овощи можно мелко нарезать и разложить по емкостям в помещении, при засыхании продукты сбрызгивают водой. Для аналогичных целей применяют эфирные масла: чайного дерева, цитрусовых, пихтовое, – которые очищают зараженный воздух.
Правильное питание
Диета при ОРВИ с кишечным синдромом, наряду с медикаментозной терапией, позволяет эффективно бороться недугом. Основная цель перехода на безопасный рацион – нормализация работы желудка и кишечника. Для пациента в периоды лечения и восстановления после болезни противопоказаны любые молочные продукты, в том числе кисломолочные. Их употребление может вызвать опасное явление – лактазную недостаточность, которая, в свою очередь, приводит к тяжелому расстройству кишечника. Запрещена пища с преобладанием углеводов и ингредиентов, способных провоцировать брожение в кишечнике. Недопустима острая, соленая, копчена, жареная еда.
В диете рекомендуется использовать следующие блюда:
- нежирный бульон – для его приготовления лучше приобретать фермерскую птицу или крольчатину;
- рисовая, овсяная, гречневая каши на воде;
- отварная нежирная рыба;
- сухарики из белого хлеба;
- пюре из вареных кабачков.
Разово следует употреблять малые порции, между их приемами должно пройти достаточное время. Врач может рекомендовать есть немного фруктов или овощей, при этом необходимо оценивать работу органов ЖКТ.