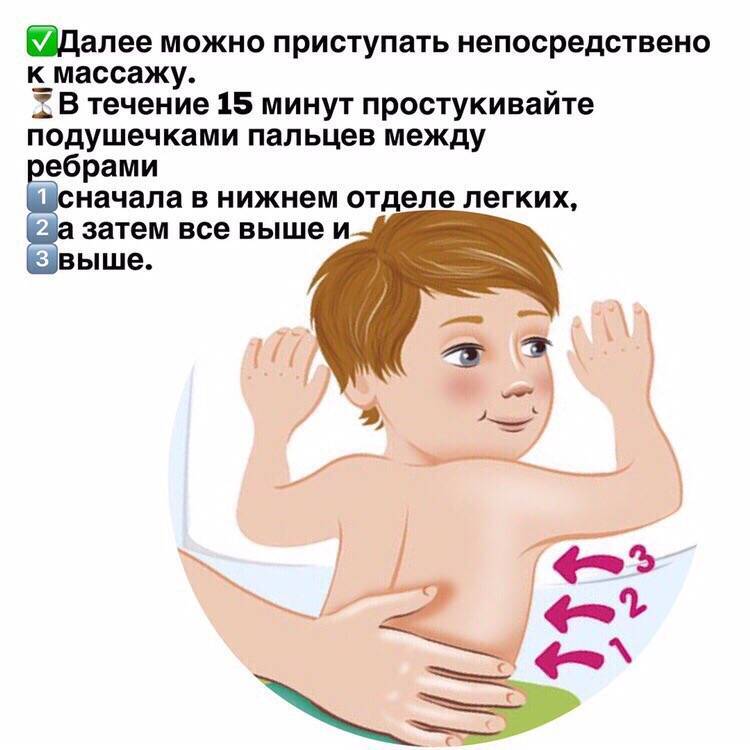
Диагностика и ее трудности
Выявить болезнь у ребенка сложнее, чем у взрослого. Причиной является то, что дети, особенно самого младшего возраста, не могут точно и правильно описать свое состояние. При этом диагностика тем труднее, чем умереннее симптоматика и дискомфорт, испытываемый пациентом.
Трудность связана и с особенностью строения бронхов у малыша. До пяти лет они имеют более узкий просвет, а у ребенка в целом менее развиты мышцы. Из-за этого главные проявления болезни – это активный отход густой мокроты и отек слизистой, а не удушье или бронхоспазм. На основе этого бронхиальную астму часто путают с ОРВИ и другими аналогичными заболеваниями не только родители, но и врачи. Зачастую заболевание прогрессирует несколько лет, прежде чем его верно диагностируют.
В целом для диагностики астмы важны следующие главные параметры:
- наличие симптоматики (свистящий хрип, одышка, кашель, ощущение нехватки воздуха и заложенности грудной клетки);
- обратимость приступов;
- чрезмерная активность бронхов;
- локальные воспалительные процессы.
У маленьких детей не всегда возможно объективно оценить все эти параметры
Поэтому наибольшее внимание уделяется:
- сбору анамнеза ребенка и его семьи. Принимают в расчет предрасположенность, частые простудные симптомы, наличие атопического дерматита, аллергии на продукты питания, аллергического насморка;
- анализу симптоматики – ее наличию и интенсивности;
- физиологическим обследованиям (исследование функции легких – пикфлоуметрия, определение их объема, измерение уровня сопротивляемости бронхов и др.);
- лабораторным исследованиям (в первые два года жизни у детей и без астмы часто встречаются кашель и свистящее дыхание, поэтому подтверждение наличия специфических антител к аллергенам может служить поводом для постановки диагноза «бронхиальная астма»);
- пробному лечению в течение 2-3 месяцев – если на фоне него наступает улучшение, а без него – новое ухудшение, это позволяет говорить о наличии астмы;
- рентгенографии грудной клетки – она не дает возможности диагностировать бронхиальную астму, но исключает ряд других похожих заболеваний.
Также проводится дифференциальная диагностика для исключения болезней, сопровождающихся свистящими хрипами: врожденных аномалий, инфекций, механических факторов, например, наличия инородного тела в бронхах.
Клинические признаки
Изучим различные виды приступов кашля у детей при различных заболеваниях.
- При ларингите и трахеите возникает боль за грудиной, хриплый голос, слышны хрипы даже на расстоянии от ребенка.
- Приступ аллергического кашля сопровождается постоянным першением в горле, ощущением нехватки воздуха, возникает отек гортани.
- Бронхит и пневмония сопровождаются признаками общей интоксикации, хрипами, удушьем, одышкой, особенно ночью, при физической нагрузке.
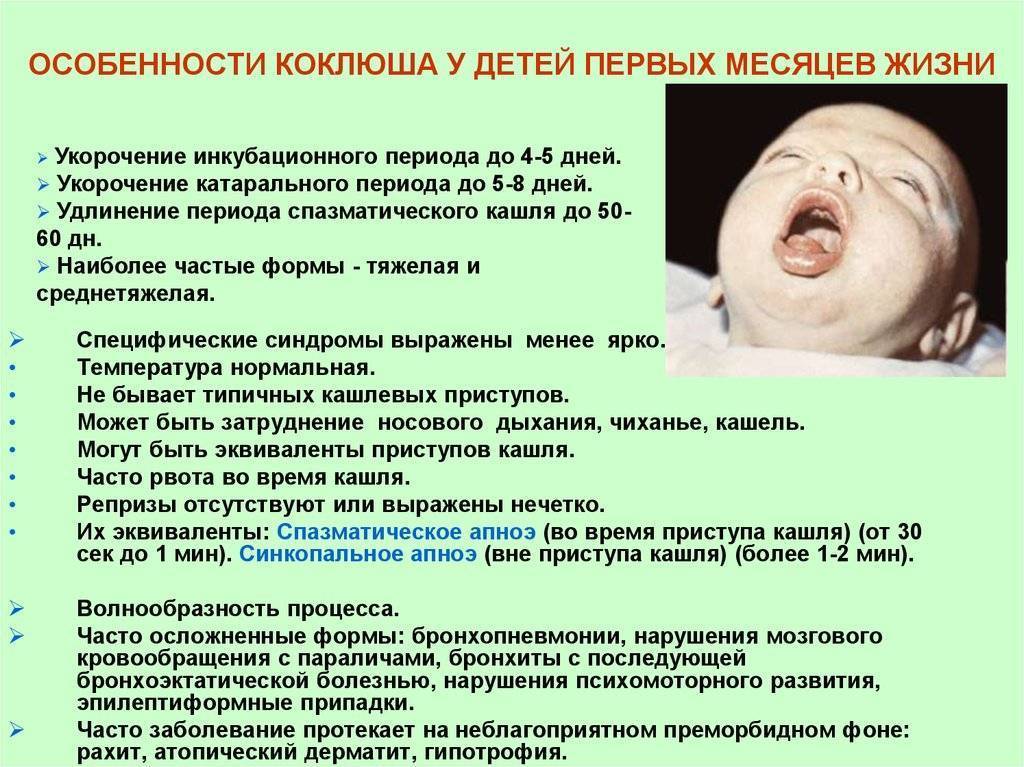
- Коклюш характеризуется частыми приступами. Ребенок начинает кашлять, лицо при этом становится синим, носогубной треугольник бледнеет, что свидетельствует о кислородном голодании.
Отдельно стоит отметить обструкцию дыхательных путей. При спазме гортани и трахеи возникает лающий кашель, который проявляется на вдохе. Бронхообструкция характеризуется свистящим дыханием на выдохе, которое слышно на расстоянии. Эти состояния представляют опасность для жизни.
Почему ребенок кашляет
В основном, кашель у ребенка вызывает вирусная инфекция, которая также есть причиной высокой температуры, насморка и боли в горле. Но не только респираторная инфекция может вызывать сухой кашель. Это может быть и другое заболевание, потому что сам по себе кашель развиваться не будет. А вот неправильное его лечение может дать осложнения. Какие же болезни, кроме простуды, могут вызвать кашель у ребенка:
Вирусный фарингит. Он характеризуется сухим и частым кашлем. Иногда приступы кашля у ребенка сопровождаются чиханьем. Поражает верхние дыхательные пути не несет угрозы для здоровья ребенка. Лечится частым питьем, ингаляциями и полосканием.
Болезнь коклюш начинается с легких приступов кашля у ребенка, но с дальнейшим ее развитием, они усиливаются, могут длиться до 4-5 минут и заканчиваются выделением мокроты, а иногда и рвоты. Лечение коклюша проводится только с помощью квалифицированного специалиста.
Трахеит и бронхит. Данные болезни начинаются с приступов сухого кашля у ребенка. Лечат их препаратами, вызывающими мокроту, а затем выписывают отхаркивающие средства. Также необходимо обильное питье, растирания, ингаляции, распаривание ног.
При ларинготрахеите, у ребенка поднимается температура тела и начинается “лающий” кашель. Требуется немедленная госпитализация, из-за возможного отека гортани.
Кашель является первым симптомом бронхиальной астмы. Но он длится недолго и проходит без специального лечения
Поэтому родители не обращают на него внимание. Впоследствии кашель возвращается и сопровождается выделением мокроты и одышкой
Бронхиальная астма — опасное заболевание, поэтому ее ранняя диагностика поможет избежать многих осложнений.
Иногда кашель у ребенка длиться несколько недель, после перенесенной им болезни. Не нужно заниматься самолечением — лучше пройти тщательное обследование.
Частые вопросы
Какие методы можно использовать для снятия приступа кашля у ребенка ночью?
Для снятия приступа кашля у ребенка ночью можно использовать различные методы, такие как увлажнение воздуха в помещении, поддержание оптимальной температуры в спальне, подушка под головой, а также применение лекарственных средств по назначению врача.
Какие лекарства можно использовать для снятия приступа кашля у ребенка ночью?
Для снятия приступа кашля у ребенка ночью можно использовать лекарства, такие как муколитики, бронходилататоры, антигистаминные препараты, а также сиропы на растительной основе. Однако перед применением любых лекарственных средств необходимо проконсультироваться с врачом.
Основные признаки и симптомы
Аллергены, вызывающие детский кашель:
- домашняя пыль;
- пыльца растений;
- шерсть животных;
- птичьи перья;
- медикаменты.
На появление бытовой аллергии, из-за которой возникают приступы аллергического кашля у ребенка, оказывает влияние частота простудных заболеваний. Во время простуды происходит повреждение слизистой оболочки дыхательных путей, а это облегчает проникновение аллергенов в организм при вдыхании, и может вызвать этот вид кашля. Ложный круп – наиболее неприятный симптом детской бытовой аллергии и кашля при ней. Ребенок страдает осиплостью голоса, а может и совсем исчезнуть голос, грубый кашель, а также шумное затрудненное дыхание.
Хотя каждый малыш с рождения окружен бытовыми аллергенами, признаки и симптомы бытовой аллергии могут проявиться отчетливо только к 3-5 годам.
Как распознать приступ?
Аллергический кашель очень опасен для маленьких детей. Он может быть таким глухим и сильным, у малыша могут начаться судороги, нарушится аппетит и сон
Важно помнить, что если вовремя не снять приступ, не провести лечение, то у ребёнка может даже развиться в дальнейшем бронхиальная астма
Если признаки приступа наблюдаются в основном вовремя или после сна, обязательно проконтролируйте, в каком состоянии кровать ребенка. У него может развиться приступ кашля на перья, пух подушек или новое средство для стирки белья. При обнаружении источника аллергии, сразу же поменяйте его и вернитесь к тем средствам для стирки, которыми пользовались раньше.
Возможно, что сильный приступа кашля у вас либо у родных и ребенка начался после того, как появился домашний питомец. В таком случае с домашним животным придётся расстаться. Посоветуйтесь со специалистами. Возможно, они помогут найти лекарство, которое поможет нейтрализовать аллергены: запах животных и шерсть.
Медикаментозное лечение сухого сильного кашля
Мокрый или сухой кашель у ребёнка становится причиной асфиксии или рвоты, что приводит в ужас и кроху, и родителей. В замешательстве родители не всегда способны сориентироваться и не знают, как помочь малышу. Вылечить кашель у ребёнка самостоятельно они не смогут, но в их силах хоть немного облегчить состояние крохи. При амбулаторном лечении, как правило, назначаются сиропы.
Что поможет остановить кашлевой спазм
Вот несколько простых советов, которые помогут родителям приостановить приступы сухого или влажного кашля у ребёнка:

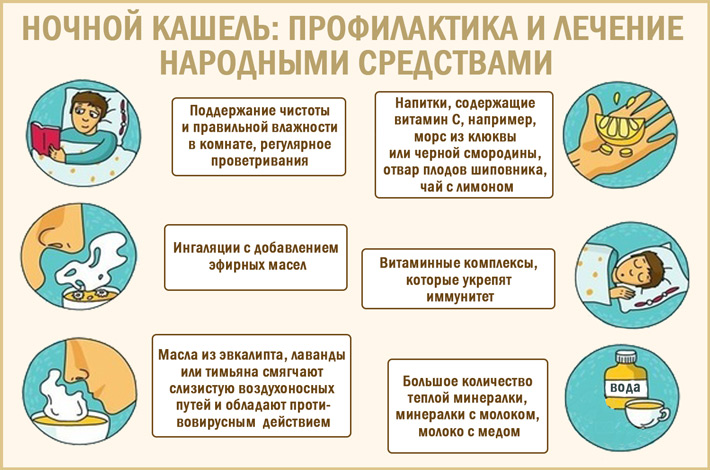
- Дайте малышу тёплое питьё: ромашковый чай, щелочную воду или молоко с мёдом. Тёплая жидкость окажет смягчающее действие на гортань и поможет остановить кашель.
- Проветрите комнату: увлажнённый воздух облегчает дыхание.
- Устройте парилку в ванной комнате. Для этого наполните ванну кипятком и останьтесь там с малышом на 15 минут.
- Вызывайте скорую помощь или отправляйтесь к врачу, который определит причины приступов кашля у ребёнка и назначит терапию.
Часто врачи прописывают ребёнку сиропы от кашля для детей от 1 года, в составе которых содержится большое количество эфирных масел и других веществ, облегчающих состояние больного.
Лучшим сиропом считается тот, в состав которого входит корень солодки. Он помогает избавиться от мокроты, вывести её из лёгочной системы, а также заживить язвы, раздражения, которые появились из-за сильного кашля. При употреблении этого сиропа нужно давать малышу как можно больше воды, чтобы мокрота выводилась быстрее и легче.
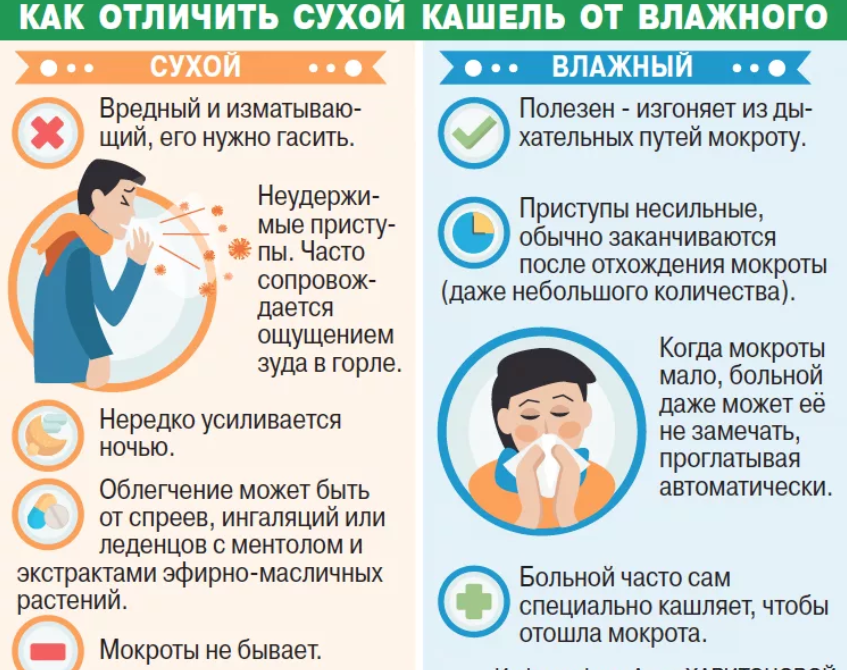
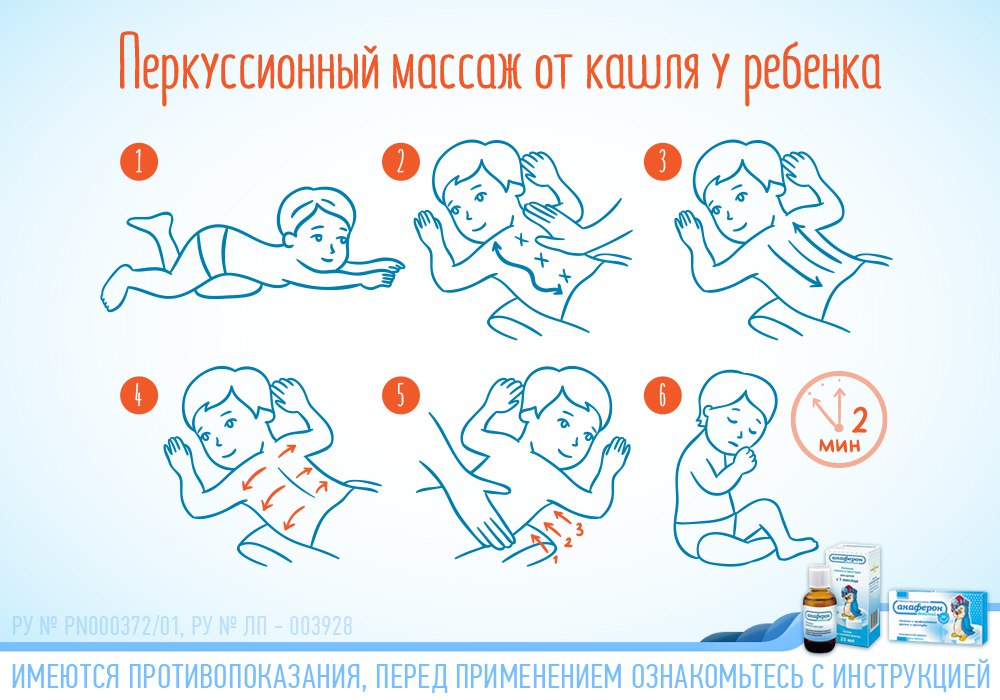
Для того чтобы сухой кашель стал влажным, используются муколитики, с помощью которых разжижается мокрота. Далее уже ребёнку можно давать сиропы, ускоряющие выведение мокроты. При этом нужно постоянно делать ему специальный массаж, заставлять малыша как можно больше двигаться (если нет температуры).
В комплексе с указанными средствами врачи часто прописывают сироп из лекарственных трав – Гербион. Он не только поможет снять удушье при кашле, но поддержит иммунитет, усилит сопротивление организма вирусам и бактериям, улучшит общее состояние ребёнка. Такой сироп можно давать ребёнку уже с 2 лет.

Существует 2 состава препарата Гербион. Сироп, содержащий экстракт первоцвета, назначается при влажном кашле, а сироп с экстрактом подорожника – при сухом кашле. Данный сироп рекомендуется для детей, больных ОРЗ, гриппом, трахеитом и другими простудными заболеваниями.
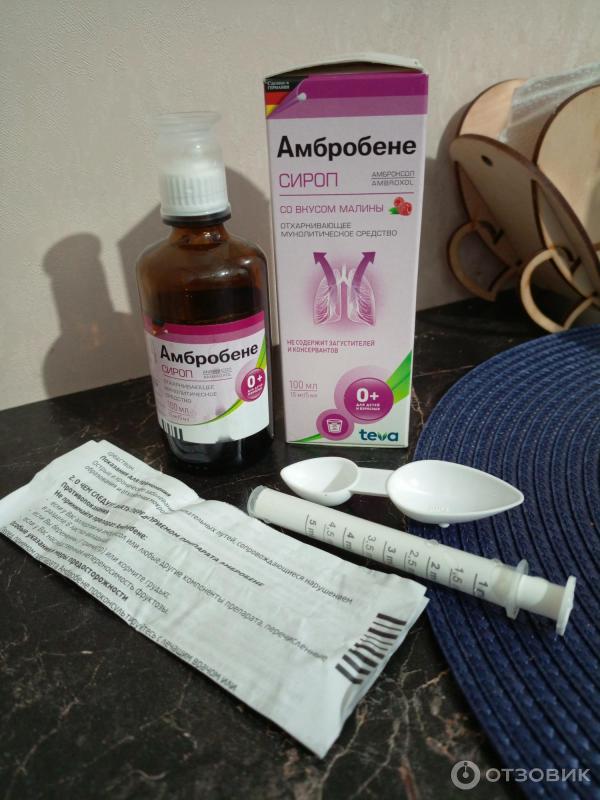
В последнее время терапевты всё чаще предлагают ещё одно средство от кашля – немецкий препарат Амбробене, который применяется при острых и хронических заболеваниях дыхательных путей. Лекарство разжижает мокроту, способствует выведению её и откашливанию. Применяется сироп в комплексе с антибиотиками, его действие начинается уже через 30 минут после приёма. Амбробене выпускается в виде таблеток, капсул, сиропа и раствора для ингаляций. Детям лучше давать сироп Амбробене, который можно использовать с двухлетнего возраста. Он приятный на вкус, при этом не содержит сахара.
В инструкции по применению сиропа для детей Геделикс указано, что препарат обладает хорошими противовоспалительным действием. Это также отхаркивающее средство.
Экстренные меры во время приступа кашля
Если кашель никак не останавливается, то нужно предпринять следующие меры:
- поднять ребенка, подложив под его голову и торс несколько подушек, так, чтобы он находился в сидячем положении;
- уложить на его грудь теплый компресс, это может быть обычная пеленка, несколько раз проглаженная утюгом;
- теплое питье облегчит дыхание, поможет убрать стеноз гортани, пить можно воду, но мелкими глотками, задерживая во рту на несколько секунд.
Если предпринятые меры не помогают, то малышу дают седативные препараты, хорошо проветривают комнату, греют ноги, а после укладывают в постель. Можно растереть его спину и грудь маслом эвкалипта или пихты, повесить мокрое полотенце на батарею, предварительно капнув на него эфирное масло.

Симптомы острого трахеита
Острый трахеит проявляется прежде всего приступами кашля – сухого, болезненного, достаточно грубого и навязчивого. Он усиливается ночью и утром, что связано со скоплением в дыхательных путях мокроты. Приступ кашля при трахеите могут спровоцировать и другие факторы: смех, крик, глубокие вдохи, контрастная температура воздуха, резкие ароматы и дым.В первые дни мокрота почти не образуется либо остается такой вязкой, что отходит с большим трудом. Поэтому в начале заболевания кашель сухой, надсадный, не приносящий облегчения. По мере развития трахеита и при вовлечении в воспалительный процесс бронхов выделение мокроты увеличивается, она разжижается. При этом кашель становится влажным, более продуктивным и не таким изматывающим, его приступы повторяются реже. Самочувствие пациента существенно улучшается.
Помимо кашля, нередко наблюдаются и другие симптомы при остром трахеите:
- боль, чувство саднения и жжения за грудиной, особенно сильно выраженные после очередного приступа кашля;
- изменение частоты и глубины дыхания;
- повышенная температура тела (обычно до 38°С), что характерно в основном для инфекционного и осложненного трахеита;
- головные боли;
- общая слабость, быстрая утомляемость, разбитость и другие признаки общей интоксикации.
Важно знать!
Воспалительный процесс при трахеите нередко распространяется на соседние участки дыхательной системы, ведь между ними нет четкой границы, слизистая оболочка плавно переходит из одного отдела респираторного тракта в другой. Стекание мокроты или ее заброс вверх при кашле способствуют раздражению тканей и распространению возбудителя.При вовлечении в воспаление бронхов развивается трахеобронхит. Это сопровождается ухудшением состояния пациента: у него повышается температура тела, учащаются приступы кашля, боль в грудной клетке становится сильнее, может появиться одышка.Если же трахеиту сопутствует ларингит, нужно быть готовым к осиплости или даже временной потере голоса. А при сопровождающем отеке подскладочного пространства гортани (оно находится примерно под голосовыми связками) может развиться острая дыхательная недостаточность с затруднением вдоха и чувством страха.
Как предупредить очередной приступ

Если ваш малыш ранее сталкивался с приступами сухого кашля, то нужно обязательно проследить за тем, чтоб в помещении, в котором он находится, был влажный воздух (в диапазоне от 50 до 70%). Для поддержания определенного уровня влажности можно использовать специальный прибор — увлажнитель. Если такого нет, то можно развесить влажные пеленки или поставить емкость с водой.
Необходимо проветривать помещение, в котором застаивается воздух
Также важно следить за оптимальной температурой в комнате. Она должна быть в пределах от 18 до 25 градусов.
Чтоб предупредить возникновение приступов кашля можно прибегнуть к лечебной физкультуре, которая позволит избежать застоя в бронхолегочной системе, облегчит процесс отхождения мокроты
Данные упражнения позволительно делать только при нормальной температуре тела. ЛФК можно проводить и в домашних условиях:
- ребенок сидит, кладет руки на пояс, делает вдох, поворачиваясь туловищем направо;
- в это же время нужно отвести правую руку в сторону;
- при совершении выдоха нужно сымитировать, как жужжит жук;
- затем совершить те же действия, разворачиваясь в левую сторону;
- всего необходимо пять подходов на каждую из сторон;
- затем из положения «сидя» малыш поднимает руки вверх;
- при совершении вдоха, руки разводятся в стороны;
- при выдохе — опускаются вниз;
- данное движение нужно сопровождать словом «кааааар»;
- действие повторяется пять раз.
- Оказывать воздействие на приступ кашля можно путем ингаляций, паровых процедур, способствующих скорейшему разжижению слизи, облегчению дыхания уже после первого сеанса. Вы можете приобрести, как небулайзер, чтоб проводить ингаляцию в домашних условиях, так и использовать народный метод — дышать над паром предварительно заваренной травы. В качестве растительного сырья используют ромашку, подорожник, душицу, листья смородины или малины. Для приготовления данного средства необходимо:
измельчить высушенную траву;
залить ее кипятком;
оставить настаиваться на некоторое время, пока температура настоя не снизится (важно, чтоб ребенок вдыхал теплый пар, а не обжигался, так может травмироваться слизистая);
перед началом процедуры можно добавить пару капель эфирного масла, которое также хорошо оказывает воздействие на застой мокроты. В педиатрии разрешено использовать масло розмарина, эвкалипта, гвоздики.. В большинстве случаев паровые процедуры безопасны для детей, однако, может иметь место индивидуальная непереносимость или аллергия на определенную траву, поэтому нужно внимательно наблюдать за реакцией ребенка на ингаляции
В большинстве случаев паровые процедуры безопасны для детей, однако, может иметь место индивидуальная непереносимость или аллергия на определенную траву, поэтому нужно внимательно наблюдать за реакцией ребенка на ингаляции.
Теперь вы знаете, как снять приступ кашля у ребенка. Помните о том, что подобное явление может быть спровоцировано серьезным патологическим процессом в организме. Поэтому, если приступ сопровождается какими-либо негативными проявлениями, то нужно обязательно обратиться к врачу, чтоб не упустить развитие серьезных последствий, своевременно начать лечение.
Причины возникновения ночного кашля
Существует
множество причин, провоцирующих развитие приступов ночного кашля у ребенка:
- Простудные заболевания вирусной и
бактериальной природы (ОРВИ, коклюш, трахеит, плеврит, бронхит, синусит,
фарингит, корь и т. д.); - Присутствие в организме ребенка
некоторых видов гельминтов (аскарид, анкилостом и пр.); - Желудочно-пищеводный рефлюкс (заброс
содержимого желудка в пищевод); - Бронхиальная астма;
- Различные аллергические реакции;
- Сердечные патологии;
- Воспаление аденоидов;
- Сильные эмоции;
- Присутствие во вдыхаемом воздухе
различных вредных веществ; - Перегретый и сухой, или наоборот, сухой
и холодный воздух; - Проникновение в дыхательные пути инородного
предмета; - Прорезывание зубов (в такой ситуации
приступы кашля возникают по причине повышенного выделения слюны); - Хламидиоз (заболевание, которое, как правило,
передается при сексуальных контактах, однако дети иногда заражаются контактно-бытовым
путем от больных родителей). В такой ситуации приступы ночного кашля могут
развиваться на фоне конъюнктивита (воспаления глаз).
Что
касается возникновения приступов именно в ночное время, то это состояние
объясняется тем, что в горизонтальном положении тела замедляется кровоснабжение
всех тканей и органов, а мокрота, скапливающаяся в легких и верхних дыхательных
путях, очень медленно рассасывается, в связи с чем, и развивается кашель.
Зачастую бывает так, что при возникновении приступов ночного кашля ребенок,
проснувшись, вынужден приподниматься, чтобы откашлять мокроту, скопившуюся на
слизистой оболочке гортани.
Пытаясь
облегчить состояние ребенка, родители должны понимать, что кашель – это не
заболевание, а только симптом. Поэтому для проведения адекватной терапии
предварительно следует выяснить, что на самом деле послужило причиной его
развития.
Что нельзя делать
Лечение приступов кашля будет эффективным при использовании медикаментов и соблюдении простых меры безопасности. Например, применение горчичников детям до двух-трех лет крайне нежелательно. Это можно сделать лишь в том случае, если получено разрешение педиатра.

Ребенку в более старшем возрасте горчичники можно ставить, но с большой осторожностью. Дело в том, что подобные средства могут спровоцировать аллергическую реакцию или раздражение кожного покрова
Во время приступов кашля у ребенка родители ни в коем случае не должны применять любые медикаменты бесконтрольно. Соблюдение дозировок является чуть ли не единственным залогом быстрого выздоровления. Также запрещено заниматься самолечением, которое чревато серьезными последствиями.
Очень опасны в этом плане передозировки медикаментов, в особенности антибиотиков. Нарушение количества может спровоцировать не только аллергию, но и отравление, интоксикацию. Именно поэтому, во избежание осложнений и чтобы успокоить сильный кашель у ребенка, рекомендуется неукоснительно следовать инструкции по применению.