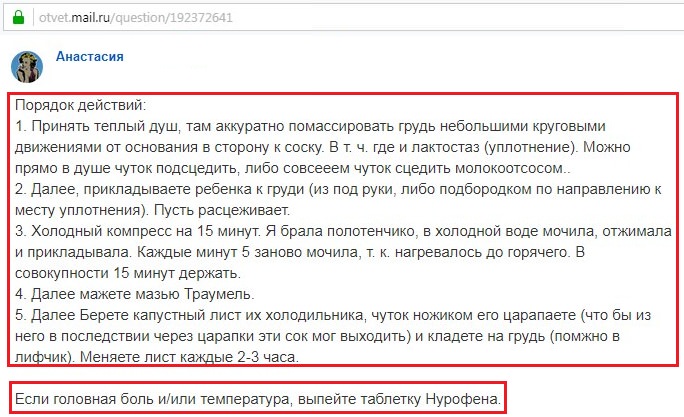
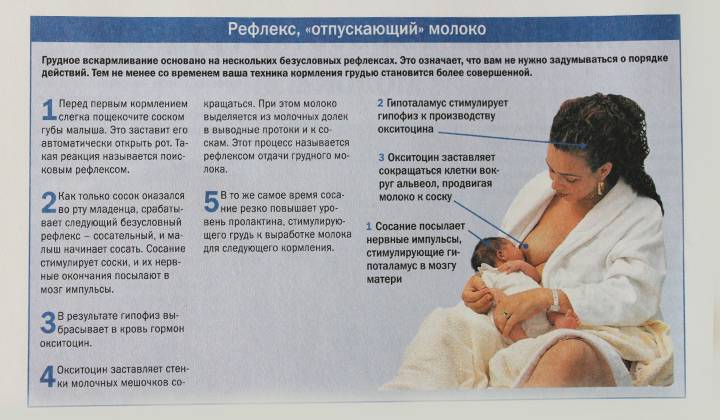
Можно ли продолжать грудное вскармливание при гипертермии?
Температура во время грудного вскармливания не является показанием для отлучения новорожденного от груди. Организм женщины, при попадании вирусного или инфекционного агента в ее организм, начинает активно вырабатывать антитела, которые борются с болезнью. Материнские антитела проникают в организм ребенка через грудное молоко, что обеспечивает надежную защиту, становление и укрепление иммунитета грудничка. Высокая температура простудного происхождения у мамы не влияет на качество и состав грудного молока.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
И грудного вскармливания малыша женщина должна тщательно следить за своим здоровьем, поскольку любое ухудшение самочувствия, приведшее к медикаментозному лечению, может негативно отразиться на здоровье крохи. Повышение температуры тела в период лактации может объясняться несколькими причинами, распространенной из которых является сезонная вирусная инфекция, уберечься от которой не всегда представляется возможным. Помимо этого симптома, матери в этом случае появляются и другие признаки заболевания – болезненные ощущения в горле, кашель, насморк.
Повышение температуры у матери в период кормления грудью может быть связано с развитием лактостаза, то есть застоя молока в железах. Сначала женщина ощущает дискомфорт в груди, и только после этого у нее повышается температура. Причины этого отклонения таковы:- гиперлактация;- травмы;- передавливание молочных желез;- неправильный рацион питания.
Опасность застоя молока заключается в том, что он может вызвать лактационный мастит, лечение которого в запущенных случаях требует хирургического вмешательства.
Как сбить температуру?
Нормализовать состояние кормящей матери за короткий промежуток времени поможет соблюдение ниже перечисленных рекомендаций:
- Одним из эффективных и безопасных способов снижения температуры тела является прикладывание ко лбу холодного компресса. Для этого можно использовать полотенце, смоченное холодной водой или уксусом, разведенным с данной жидкостью (соотношение 1:1), а также кубик льда, завернутый в марлевый отрезок.
- Если уровень температуры тела превысил 38 градусов, следует принять жаропонижающее средство (не более трех раз /сутки). Для этого отлично подойдут медикаменты, основой которых является парацетамол или ибупрофен. Подобные препараты не наносят вреда здоровью малыша, не имеют побочных эффектов. Однако длительность приема данных медикаментов не должна превышать двух – трех дней.
- Также можно применять жаропонижающие лекарства, изготовленные в виде медицинских свечей, что поможет понизить вероятность проникновения активных лекарственных соединений в грудное молоко.
- Если же показатели температуры тела не превышают 38°, то сбивать ее не рекомендуется. Это обусловлено интенсивной выработкой антител, необходимых организму при болезни.
- Рекомендуется проводить измерения температурного уровня до и после кормления ребенка грудью, что поможет взять под контроль болезненное состояние. При повышении показателей нужно принять лекарство, оказывающее жаропонижающее действие.
- Если гипертермия вызвана стрессовым фактором, кормящей женщине необходимо успокоиться, после чего самочувствие должно прийти в норму.
- При заболевании вирусного происхождения следует обеспечить прием большого количества жидкости и постельный режим. Обильное питье помогает выводить из организма токсические соединения, выделяющиеся вирусами. В качестве употребляемой жидкости можно использовать: морсы из ягод, теплое молоко, травяные чаи с добавлением малинового варенья и/или ломтика свежего лимона, компот из сухофруктов. Однако существуют ограничения в потреблении большого количества жидкости. Это касается кормящих женщин, страдающих маститом.
- Лекарственные средства следует употреблять сразу после кормления ребенка грудью. Это нужно для того, чтобы концентрация активных веществ, содержащихся в препарате, успела снизиться к следующему кормлению.
При грудном вскармливании прием Аспирина кормящей матери запрещен. Если гипертермия возникла вследствие заражения инфекцией вирусного происхождения, то при контакте с грудничком рекомендуется надевать медицинскую маску. При повышении температуры тела рекомендуется обратиться за советом к врачу-педиатру, для того чтобы избежать негативного влияния на здоровье грудничка.
Нужно ли маме сбивать температуру
Конечно, кормящая мама заинтересована в том, чтобы побыстрее стабилизировать температуру своего тела. Это улучшит её самочувствие, ведь женщине нужно много сил, чтобы ухаживать за малышом. В период лактации нужно придерживаться следующих рекомендаций:
- Прежде всего, если температура не превышает 38°, то снижать её не нужно. Такая реакция организма свидетельствует об активной выработке антител (для вирусов повышенная температура гораздо опаснее, чем для человека).
- Если повышение превышает субфебрильные значения, можно принять жаропонижающий препарат. Кормящим мамам разрешены средства на основе парацетамола и ибупрофена. Их используют орально или в виде свечей (в последнем случае препарат действует не так быстро). Принимают лекарство не более трёх раз в день.
- Если у мамы вирусная инфекция, то избавиться от возбудителей заболевания поможет обильное питьё (при этом как следствие снижается температура). Это может быть чай с лимоном, малиной, ягодный морс (хорошо помогает клюквенный), компот из сухофруктов, тёплое молоко. Конечно, некоторые напитки способны вызвать у младенца аллергическую реакцию, поэтому нужно внимательно следить за его состоянием. Важный нюанс: при мастите обильное питьё только навредит, поскольку вызовет резкий приток молока. При ОРВИ также безопасны для грудного вскармливания такие простые меры, как ингаляции обычным паром (или над парами картошки), полоскание горла, промывание носа солевым раствором. Всё это нормализует состояние женщины, и в результате стабилизируется температура.
- Действенный способ сбить температуру — приложить на лоб холодный компресс. Для этого можно использовать лёд, помещённый в марлю, полотенце, смоченное в холодной воде либо уксусе, наполовину разведённом водой.
- Если гипертермия вызвана стрессовым фактором, то женщина, естественно, должна упокоиться, и состояние нормализуется.
 Безопасный способ сбить повышенную температуру — холодный компресс на лоб
Безопасный способ сбить повышенную температуру — холодный компресс на лоб
В некоторых случаях маме необходимо обратиться к доктору:
- Непонятна причина повышения температуры.
- Она держится более трёх дней.
- Температуру не получается сбить различными способами.
Вредны ли принимаемые лекарства для ребенка
Важно: при заболевании кормящей матери перед приемом любых лекарств необходимо проконсультироваться с врачом!
Многие кормящие матери боятся принимать лекарства из-за возможного вреда для их ребенка, но не всегда это необходимо. Некоторые лекарства безопасны для кормящих матерей и могут использоваться без вреда для малыша.
В любом случае, шанс получения пользы от принимаемых лекарств должен быть взвешен против возможного риска для ребенка. Врач может помочь вам определить наиболее безопасный и эффективный вариант лечения.
Важный совет: не принимайте лекарства без консультации с врачом, даже если считаете, что у вас есть понимание о том, какое лекарство следует принимать.
Чем лечить простуду при грудном вскармливании
Большинство местных препаратов разрешены для использования во время простуды при грудном вскармливании, поскольку в молоко эти средства почти не попадают благодаря малой всасываемости через слизистую оболочку. Поэтому лечить простуду при грудном вскармливании можно различными полосканиями и спреями для носа и горла (однако перед применением не забудьте ознакомиться с инструкцией и строго соблюдайте дозировку средства). Что касается лекарств от кашля при грудном вскармливании, то предпочтительно выбрать микстуру на растительной основе. Теплая жидкость — непременное условие при лечении простуды (лучше выбирать натуральные средства — морсы, компоты из сухофруктов, чай с липой и лимоном). Если у вас простуда при грудном вскармливании, еще до появления ее симптомов инфекция начнет распространяться, и конечно возбудители перейдут от мамы к малышу. Однако не стоит переживать по этому поводу, ведь с грудным молоком ребенок получит также мощную защиту от инфекции.
При лечении местными средствами и обильном питье на протяжении 5-ти дней симптомы простуды уже должны уйти. Но если этого не происходит — непременно обратитесь к доктору. Ведь это может быть не простуда при грудном вскармливании, а более серьезная проблема — бронхит, гайморит или ангина. Если к простуде присоединилась бактериальная инфекция, возможно, врач назначит антибиотики при простуде при грудном вскармливании.
Причины повышения температуры у женщины при грудном вскармливании
Существует ряд факторов, которые могут спровоцировать поднятие температуры тела у женщины, кормящей грудью. Их можно условно разделить на послеродовые (возникающие непосредственно после родов) и общие, то есть те, которые могут появиться на протяжении всего периода грудного вскармливания.
Послеродовой причиной повышенной температуры тела может стать:
- расхождение швов, наложенных при разрывах во время родов;
- срастание шва при появлении ребёнка на свет путём кесарева сечения;
- эндометрит — воспаление внутреннего слоя матки, который в послеродовой период очень уязвим для различного рода инфекций;
обострение хронических заболеваний, поскольку после родов иммунитет женщины ослаблен;
- становление лактации. Началом лактационного периода является первое прикладывание ребёнка к груди. Первая пища малыша — молозиво — незрелое молоко, которое сменяется зрелым приблизительно через 4 дня после рождения крохи. Происходит так называемый прилив молока, во время которого иногда повышается температура.
Общие состояния, сопровождающиеся повышением температуры тела в период грудного вскармливания:
лактостаз — застой молока в груди, при котором может незначительно подняться температура. Причина в том, что молоко, накапливаясь в протоках, сдавливает их, образуя молочную пробку. Это может вызвать незначительное воспаление. Лактостаз возникает при недостаточном опорожнении груди и может перерасти в мастит;
- лактационный мастит — воспаление молочной железы, уязвлённой лактостазом, вызванное проникновением таких бактерий, как стафилококк и стрептококк;
- пищевое отравление, которое можно распознать по таким признакам, как диарея и (или) рвота;
- острая респираторная вирусная инфекция (ОРВИ). Распознать её несложно. При вирусной инфекции, помимо изменений температуры тела, появляются насморк, боли в горле, кашель.
Когда и как сбивать температуру

Сбить температуру при лактостазе нетрудно, но нужно это не всегда. Если она не превышает 38,0 °C, то не имеет смысла принимать жаропонижающие средства, довольно токсичные по отношению к внутренним органам. Организм пытается справиться самостоятельно, усиленно продуцируя интерфероны и гормоноподобные вещества. Их часто достаточно для естественной нормализации состояния.
Но бывает и противоположная ситуация. Температура при лактостазе 39,0 °C, а женщина не принимает выписанные врачом препараты. Причем опасается она не их побочных эффектов, а отрицательного воздействия лекарств на организм ребенка. Температуру выше 38,5 °C сбивать следует обязательно. Иначе возникнет обезвоживание, а с ним тремор, судороги, головокружения, ломота в мышцах и суставах.
Врачи всегда назначают щадящее лечение, при котором исключено негативное влияние компонентов на организм ребенка: 2–3-кратное применение жаропонижающих средств не нанесет вреда ни матери, ни малышу.
Медикаменты
Лечение лактостаза с температурой редко обходится без нестероидных противовоспалительных препаратов. Они помогают справиться с лихорадочным состоянием, купировать воспаление в железах, устранить головные, суставные и мышечные боли. Но женщинам во время вынашивания ребенка и при кормлении грудью многие из этих средств противопоказаны.
Нецелесообразно принимать жаропонижающие с активными веществами: диклофенаком, кетопрофеном, кеторолаком. Они способны накапливаться в грудном молоке и проникать в организм ребенка, нарушая работу печени и почек.
Врачи рекомендуют использовать при температуре от лактостаза препараты с парацетамолом:
- Эффералган;
- Парацетамол;
- Калпол.
Относительно безопасны средства с ибупрофеном, например, Нурофен. Под запретом находится ацетилсалициловая кислота, которая негативно влияет на кровеносные сосуды. А это может стать причиной проникновения бактериальных и вирусных возбудителей в молочные железы.
Народные средства
Если у кормящей матери повышена температура, то в народной медицине используются те же методики, что при гриппе или ОРВИ. Практикуются обтирания тканью, смоченной прохладной водой или слабым раствором уксуса.
Особое внимание уделяют подмышкам, лбу, локтевым и коленным сгибам. Там расположены биоактивные точки, связанные с центром терморегуляции в головном мозге
Что делать при лактостазе с температурой еще:
- Принимать напитки, нормализующие водно-солевой баланс и обладающие слабым антипиретическим действием, — чай с листьями черной смородины, малиной, шалфеем. Но увеличивать объем жидкости нельзя, так как это спровоцирует усиление лактации.
- Прикладывать к зоне уплотнения компресс с раствором магния сульфата. Так удастся воздействовать на причину подъема температуры — застой молока.
Рекомендуется проветривать комнату для притока свежего воздуха, облегчения дыхания. Не стоит пренебрегать и постельным режимом — запас сил пополнится и выздоровление наступит быстрее.
Необходимость вскармливания грудью
На сегодняшний день множество специалистов допускают вероятность кормления ребенка грудным молоком и при высокой температуре. Они дают следующее обоснование этому.
Улучшение работы иммунной системы малыша происходит с употреблением нужных питательных элементов и антител. А поглощает их кроха вместе с грудным молоком матери, даже когда в ее организме присутствует вирусная инфекция. При этом кормящий состав молока практически не изменяется. В связи с этим при ОРЗ или ОРВИ врачи советуют не прекращать кормить ребенка грудью. Так он будет более защищен перед вирусом.
Иными словами, повышение температуры тела – это иммунная защита организма от заболевания. Поэтому незначительное превышение нормы полезно в том плане, что в организме матери происходит выработка полезнейших веществ, которые в дальнейшем она сможет передать своему малышу. Внезапное прерывание лактации способно негативно сказаться на молочных железах представительницы прекрасного пола, а именно привести к маститу или лактостазу.
Следует отметить, что всякое повышение температуры тела, а особенно в период лактации, указывает на некоторые проблемы со здоровьем. Это может быть обычное отравление, а еще хуже воспалительный процесс, происходящий в организме. При повышенном показателе на градуснике кормящей маме следует установить достоверную причину такого явления, а уж затем принимать решение по поводу продолжения лактации.
Если температура тела держится несколько дней подряд, а вместе с ней присутствуют другие неприятные симптомы, такие как кашель или насморк, следует получить консультацию врача о нужном лечении и список разрешенных лекарственных препаратов. При своевременной терапии любое ОРЗ или ОРВИ быстро приостановит свое развитие, а мамочка сможет заняться полноценным кормлением своего малыша.
Алгоритм действий при повышенной температуре
Когда температура при грудном вскармливании вдруг стала выше обычной, ни в коем случае нельзя паниковать – это усугубит болезненное состояние матери и отразится худшим образом на малыше.
ЧИТАЕМ ТАКЖЕ: чем и как можно лечить насморк при грудном вскармливании?
Не спешите сразу испробовать разные методы, а постарайтесь понаблюдать за своим организмом и просто оценить ситуацию. Если действовать адекватно, ничего страшного не случится. Удастся быстро сбить температуру и вернуться к привычному образу жизни. Разберемся, что необходимо делать.
Первое – определить причину
Если знать симптомы всех вышеперечисленных заболеваний, с определением причины не возникнет особых сложностей. В любом случае, даже когда вы безошибочно поставили себе диагноз, обратитесь к врачу
При кормлении грудью это важно, так как специалист может заметить признаки, которые ускользнули от вашего взгляда. Помощь опытного врача никогда не будет лишней
Второе – продолжать лактацию
Существует расхожее мнение, что нельзя продолжать кормить ребенка грудью при повышенной температуре, однако все больше появляется доказательств обратного. Врач Рут Лоуренс, эксперт в своей области, в методическом руководстве для медиков «Грудное вскармливание» перечисляет заболевания, при которых процесс не должен прекращаться:
- грипп, ОРЗ, простуда;
- лактостаз, мастит, абсцесс груди;
- диарея;
- гепатит А, В, С;
- герпес (исключение – околососковая зона);
- стафилококковая инфекция;
- краснуха;
- корь;
- аутоиммунные болезни.
В наше время существуют препараты, которые можно использовать кормящей маме без вреда для малыша. Если же кормление грудью прекратить на время болезни, ребенок лишится антител, которые вырабатываются в крови и попадают в грудное молоко; а если он и сам заболел, то это еще более неполезно.
Третье – правильно измерять температуру
В этом нет ничего удивительного – даже при отсутствии болезни у кормящей матери температура в области подмышек чуть выше нормальной – 37,1-37,3 градуса. Гипертермия объясняется высоким содержанием молока в молочных железах. Достоверный результат можно получить только через полчаса после кормления, вымыв и хорошо вытерев кожу подмышек.
ЧИТАЕМ ТАКЖЕ: что делать, если у кормящей мамы болит молочная железа?
Четвертое – использовать жаропонижающее
Средства, понижающие температуру, бывают оральными (таблетки, порошки, сиропы) и ректальными (свечи).
Известное утверждение, что при использовании свечей активное вещество остается в кишечнике и не попадает в грудное молоко, неверно – оно всасывается в кровь, как и из порошков, таблеток и сиропов, поэтому не имеет значения, какая именно форма жаропонижающих лекарств назначена кормящей маме.
Есть разница лишь в скорости действия. Оральные препараты начинают действовать быстрее, так как в желудке больше площадь слизистой оболочки, с которой взаимодействует вещество.
Пятое – пить большое количество жидкости
Неважно, больна мама простудой или у нее просто переизбыток молока в груди, при повышенной температуре ей необходимо обильное питье. Пить желательно не меньше стакана воды каждый час. Кроме того что в организме будет восполняться утраченная жидкость, молоко не загустеет и будет легко отходить – это поможет и нормализовать температуру, и снизить риск возникновения лактостаза
Кроме того что в организме будет восполняться утраченная жидкость, молоко не загустеет и будет легко отходить – это поможет и нормализовать температуру, и снизить риск возникновения лактостаза.
Причины высокой температуры
Послеродовые проблемы
В случае повышения столбика термометра в первые дни после родов можно заподозрить развитие воспалительного процесса, связанного с осложнениями во время родовой деятельности: эндометрит, воспаление наложенных швов при эпизиотомии (разрезе промежности) или кесаревом сечении, а также расхождение швов. Нередко развивается послеродовой мастит, о нем мы поговорим чуть позже.
Обострение старых хронических заболеваний
Роды — испытание для организма матери, на фоне которого обостряются хронические болезни: пиелонефрит, тонзиллит, герпес. При грамотном лечении и своевременном обращении приостанавливать лактацию не потребуется.
Поскольку мама близко контактирует со своим малышом, о здоровье нужно задумываться еще тогда, когда встает вопрос о планировании беременности. Хронические болезни подлечиваются, пересматривается образ жизни.
ОРВИ
Мамочки, как правило, реже обычного болеют ОРЗ, так как практически не бывают в общественных местах первое время. Однако посещение поликлиники, вынужденный проезд в общественном транспорте, переохлаждение или заболевшие домашние могут стать причиной развития ОРВИ у кормящей женщины.
Доктор без труда сможет поставить диагноз и назначить лечение, разрешенное при лактации. При температуре выше 38,5° C следует принимать безопасные жаропонижающие на основе парацетамола и ибупрофена: Панадол, Эффералган, Цефекон, Нурофен, Ибуфен и т. п. О других эффективных способах сбивания температуры можно прочитать здесь.
При вирусных инфекциях рекомендовано также обильное питье и постельный режим. Для стимуляции работы иммунной системы матери используют гомеопатические средства и фитопрепараты. В период лактации лучше отдавать предпочтение однокомпонентным препаратам, чем комбинированным, так как если даже на один из компонентов у ребенка возникнет аллергия, лекарство уже использовать нельзя.
 В доме, где есть маленький ребенок и заболел кто-то из домочадцев ОРВИ, вводится масочный режим. Только соблюдать его нужно по всем правилам, иначе подобные мучения (ношения маски) окажутся бесполезны
В доме, где есть маленький ребенок и заболел кто-то из домочадцев ОРВИ, вводится масочный режим. Только соблюдать его нужно по всем правилам, иначе подобные мучения (ношения маски) окажутся бесполезны
Польза от кормления в случае, когда поднялась температура, очевидна. Вместе с молоком мама дает малышу лучшее лекарство в виде уже выработанных к вирусу антител, а также веществ-защитников, например, интерферона. У ребенка есть шансы не заболеть вообще, либо перенести инфекцию в легкой форме.
Использовать ли маску, приближаясь к ребенку? Вопрос спорный. Контакт матери и малыша на протяжении дня достаточно близкий, а одноразовая маска спасает только на 2, максимум на 4 часа, и надевать ее должен здоровый человек, а не больной. На ребенка надеть такое средство защиты невозможно, да и больной маме находиться в ней круглые сутки будет тяжело. Оптимальный вариант — масочный режим во время кормления, каждый раз надевая новую маску.
Воспалительный процесс бактериальной природы
Типичной ситуацией, когда развивается воспаление, является послеродовой мастит. Как правило, он возникает на фоне лактостаза или же инфекция попадает в грудь через трещины на сосках. Реже мастит развивается вследствие эндокринных заболеваний.
Послеродовой мастит — это заболевание молочной железы, вызванное бактериями (стафилококком, стрептококком и др.) и характеризующееся развитием воспалительного процесса на одной или обеих грудях. Мастит сопровождается болезненными уплотнениями в железе, повышением температуры, он может быть гнойным.
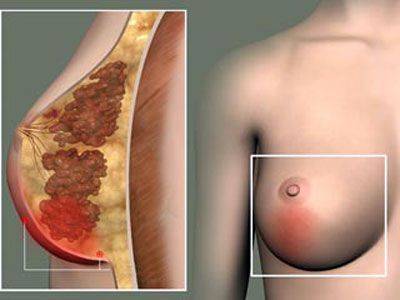 Ввиду того, что мастит поражает «инструмент для кормления», заболевание становится вдвойне болезненным. Поэтому не запускайте лечение лактостаза и начальных форм мастита
Ввиду того, что мастит поражает «инструмент для кормления», заболевание становится вдвойне болезненным. Поэтому не запускайте лечение лактостаза и начальных форм мастита
В большинстве случаев мастит служит показанием для приостановления лактации (но не всегда) и временного перехода на кормление ребенка смесью. Так, если мастит гнойный, велика вероятность попадания гноя, а с ним и стафилококковой инфекции в молоко (при лактостазе же, наоборот, кормление используется в качестве терапевтического лечения). Помимо этого, лечение мастита сопровождается приемом антибактериальных препаратов, а многие из них противопоказаны при грудном вскармливании.
В случае продолжения кормления малыша и одновременного применения антибиотика (есть такие, которые разрешены при ГВ) учитывайте тот факт, что данная группа лекарств убивает не только болезнетворные организмы, но и полезную микрофлору кишечника, которую придется восстанавливать. А поскольку антибиотики проникают в грудное молоко, пробиотические препараты необходимо будет пропить не только маме, но и грудничку.
Влияние повышенной температуры на грудное молоко
Повышенная температура у матери может влиять на состав и качество грудного молока. Организм женщины при повышенной температуре начинает бороться с инфекцией, что может привести к изменениям в выработке молока. В таких случаях выработка молока может временно снизиться или измениться его состав.
Однако, несмотря на возможные изменения, грудное молоко остается самым ценным и полезным питанием для ребенка. Оно продолжает обеспечивать ребенка всеми необходимыми питательными веществами, антителами и другими защитными факторами, которые помогают ему бороться с инфекциями и укрепляют его иммунную систему.
Если же матери приходится принимать антибиотики или другие лекарства, перед грудным вскармливанием стоит проконсультироваться с врачом, чтобы убедиться в их безопасности для ребенка. В некоторых случаях может быть рекомендовано экспрессирование грудного молока и его последующая подача ребенку.
Мифы о кормлении грудью при заболевании матери
Существует множество мифов о том, что кормление грудью при заболевании матери является небезопасным для ребенка. В этом тексте мы разберем несколько наиболее распространенных мифов на эту тему.
- Миф #1: Все лекарства вредны для малыша Это не совсем верно. Определенные лекарства могут быть безопасно принимаемы кормящей матерью, но некоторые могут негативно повлиять на ребенка. В любом случае, решение о приеме лекарств должно быть принято только после консультации с врачом.
- Миф #2: Кормление грудью может передавать инфекцию ребенку Это не всегда так. В большинстве случаев, если матерь лечится, то она может продолжать кормить грудью, не опасаясь за передачу инфекции ребенку. Опять же, решение нужно принимать после консультации с врачом.
- Миф #3: При заболевании матери, её молоко может стать вредным для ребенка Это тоже не совсем верно. Несмотря на то, что состав молока может меняться в зависимости от здоровья матери, оно остается полезным и содержит все необходимые питательные вещества для ребенка.
Важно помнить, что каждый случай уникален и нужно принимать решения о кормлении грудью при заболевании матери только после консультации с квалифицированным врачом
Меры предосторожности
Простуда при кормлении грудью весьма заразна, поэтому женщине необходимо принимать меры предосторожности. Чтобы не заразить грудного ребенка, при первых симптомах простуды надо надеть марлевую повязку
Рекомендуют менять маску каждые 2 часа. Лучше попросить родственников на время болезни ухаживать за малышом и проводить влажную уборку. Постельный режим способствует быстрому выздоровлению.
Если кормящая мама заболела простудой, необходимо использовать только свои предметы гигиены. Для больной надо выделить отдельные столовые предметы и тщательно их обрабатывать. Постельное и нательное белье следует менять каждый день.
Вирусы часами могут сохранять жизнеспособность в сухом и пыльном помещении, поэтому обязательно проветривать комнату и делать влажную уборку. В таких условиях вирусы быстро погибают. Врачи рекомендуют родителям приобрести увлажнитель воздуха и ультрафиолетовую лампу.
При кашле и насморке у матери перед кормлением необходимо помыть лицо, руки и грудь с мылом. Чихать и сморкаться обязательно следует в платочек или одноразовую салфетку.
Во время контакта с малышом надо быть в маске. Нельзя целовать младенца и желательно меньше контактировать с ним. Чтобы предотвратить заражение, педиатры рекомендуют капать в нос ребенку солевые растворы.
Что делать кормящей маме при температуре?
Если температура поднялась выше 37,5 градуса, самочувствие ухудшается – обратитесь к врачу, желательно в течение 24 часов после появления неприятных симптомов. На начальном этапе развития заболевания используйте народные средства, если они не помогают, принимайте лекарства, разрешённые при ГВ.

При первых симптомах заболевания лучше сразу обратиться к врачу
Доктор Комаровский советует кормящим мамам при температуре обязательно больше пить тёплой жидкости – это поможет избежать обезвоживания, лактостаза, По возможности соблюдайте постельный режим, не забывайте проветривать комнату, увлажнять воздух.
Гипертермия не влияет на объём и качество молока, при условии, что жар не вызван маститом или лактостазом, температурные показатели не превышают 38,5 градуса.
Лекарства
При естественном вскармливании при гипертермии, если показатели достигли отметки 38 градусов, можно выпить только Парацетамол, Панадол, Ибупрофен, Нурофен, эти препараты проникают в молоко, но абсолютно безвредны для ребёнка.

Можно принимать только те лекарства, которые безвредны для ребёнка, например — Нурофен
Жаропонижающие лекарства выпускают в разных формах:
- сиропы и таблетки действуют в течение 20-40 минут, принимайте их сразу после кормления;
- ректальные свечи – примерно через час – лучше ставить на ночь.
При вирусных инфекциях принимайте Виферон, Генферон – противовирусные препараты ускорят процесс выздоровления, начинайте лечение при появлении первых признаков простуды.
Список запрещённых лекарств при ГВ – Аспирин, Фервекс, Найз, Нимесулид, Колдрекс (и их полные аналоги). Эти препараты имеют много побочных эффектов, негативно влияют на работу нервной системы и развитие грудничка. Если вы решите их принимать, то кормление грудью придётся приостановить.
Начинайте лечение сразу при появлении первых признаков болезни. Даже обычная простуда у кормящей мамы нередко сопровождается осложнениями – уже через 3 дня инфекция может распространиться по всему организму, что чревато развитием пневмонии, менингита, тяжёлых форм бронхита и ларингита.
Лечение без лекарств
Среди рецептов народной медицины есть много средств, которые помогут нормализовать температурные показатели, устранить воспалительные процессы, укрепить иммунитет.

При ГВ и наличии температуры у мамы рекомендуем пить чай с лимоном и мёдом
Простые рецепты против высокой температуры в период лактации:
- Трижды в день пейте чай с лимоном и 0,5 ч. л. мёда, при условии, что у грудничка нет аллергии на эти продукты. Добавляйте дополнительные ингредиенты в немного остывший чай, чтобы они не потеряли лечебных свойств. Горячие напитки при жаре пить запрещено.
- Смешайте в равных пропорциях плоды шиповника и листья малины, заварите 1 ст. л. сбора 200 мл кипятка, оставьте в закрытой посуде на полчаса. Пейте напиток дважды в день, он хорошо сбивает температуру, улучшает работу иммунной системы.
- Если болит грудь, появляются другие признаки мастита, смешайте мёд и пшеничную муку до консистенции мягкого теста, тонко раскатайте массу, приложите к воспалённой молочной железе. Компресс зафиксируйте тёплым шарфом, оставьте на ночь – это поможет остановить воспалительный процесс, уплотнения начнут рассасываться.

Прохладный компресс
Сбить температуру при кормлении грудью помогут прохладные компрессы на лоб, обтирания, только не используйте для процедур растворы на основе водки или уксуса, подойдёт обычная вода комнатной температуры. Ингаляции, растирания, ножные ванночки, горчичники – все эти процедуры противопоказаны при гипертермии.
Если у вас температура, и нет показаний для прекращения ГВ, прикладывайте малыша к груди как можно чаще – это поможет защитить сформировать иммунитет у ребёнка.
Из-за ослабленного иммунитета температура у кормящей мамы повышается часто. Если своевременно выявить причину гипертермии, начать правильную терапию, то показатели придут в норму через 3-4 дня. Прекращение грудного вскармливания показано только при тяжёлых заболеваниях, что составляет не более 15% случаев.
Узнайте больше по теме: Детские заболевания