Низкая плацентация при беременности
Беременность — лучший период в жизни каждой женщины. Ожидание чуда, прекрасное чувство биения сразу двух сердец — своего и маленького, постукивание зародившегося малыша. Ничего более нежного и трепетного невозможно себе представить. Но, кроме всего этого, беременность — это еще и самый волнительный период; период, когда женщина как никогда обеспокоена состоянием своего здоровья. Главной защитой малыша в период беременности, безусловно, является плацента. Это утолщённая часть зародышевой оболочки, она помогает питаться и дышать маленькому, способствует его иммунологической защите. Образуется плацента вокруг оплодотворенной яйцеклетки — в стенке матки.
Низкая плацентация при беременности: что это такое
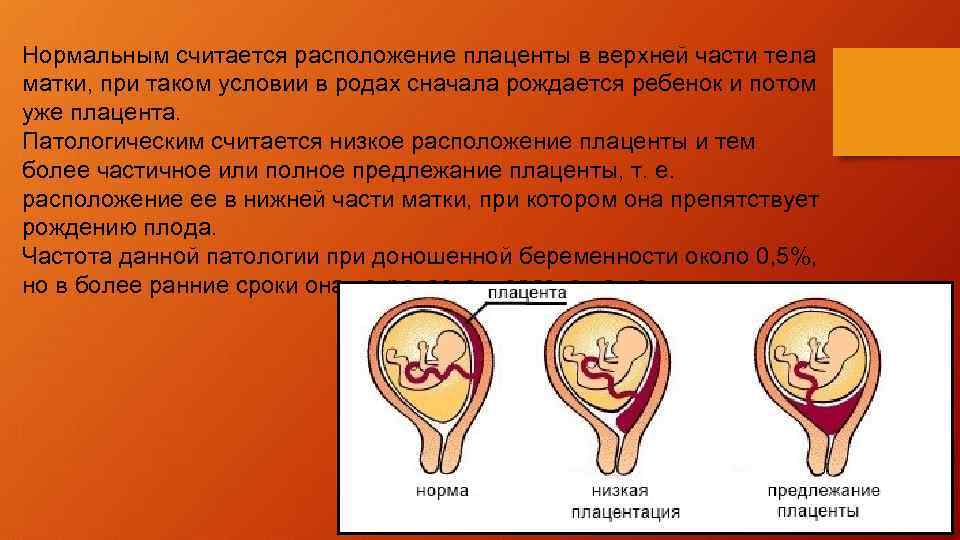
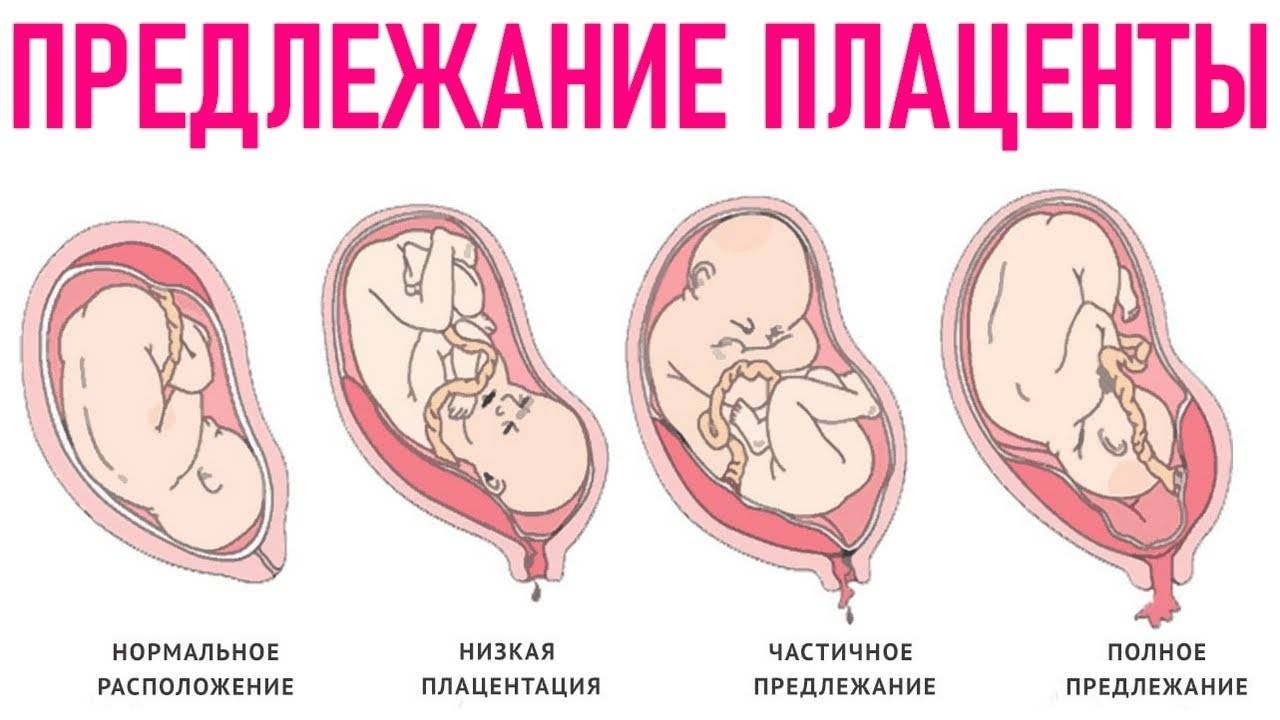
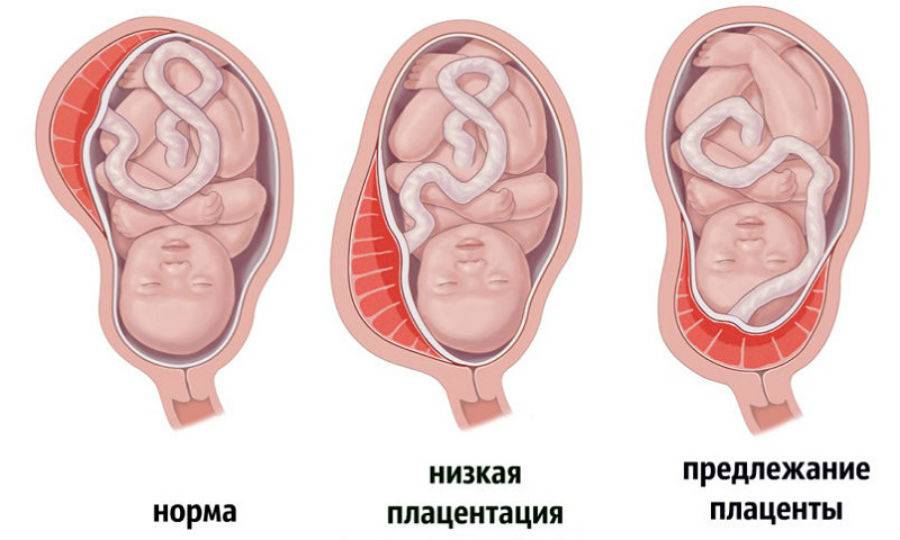
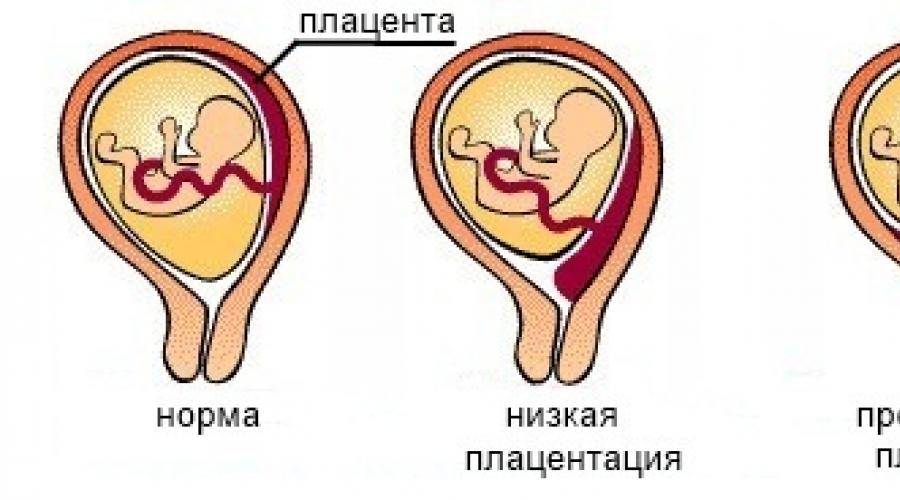
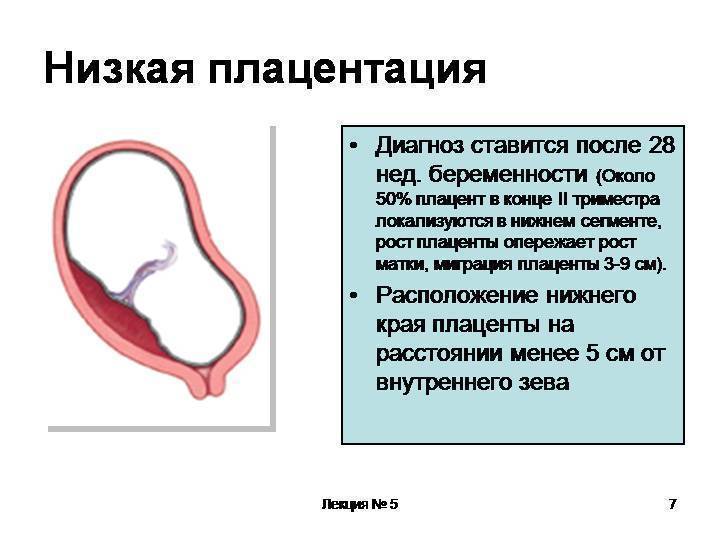
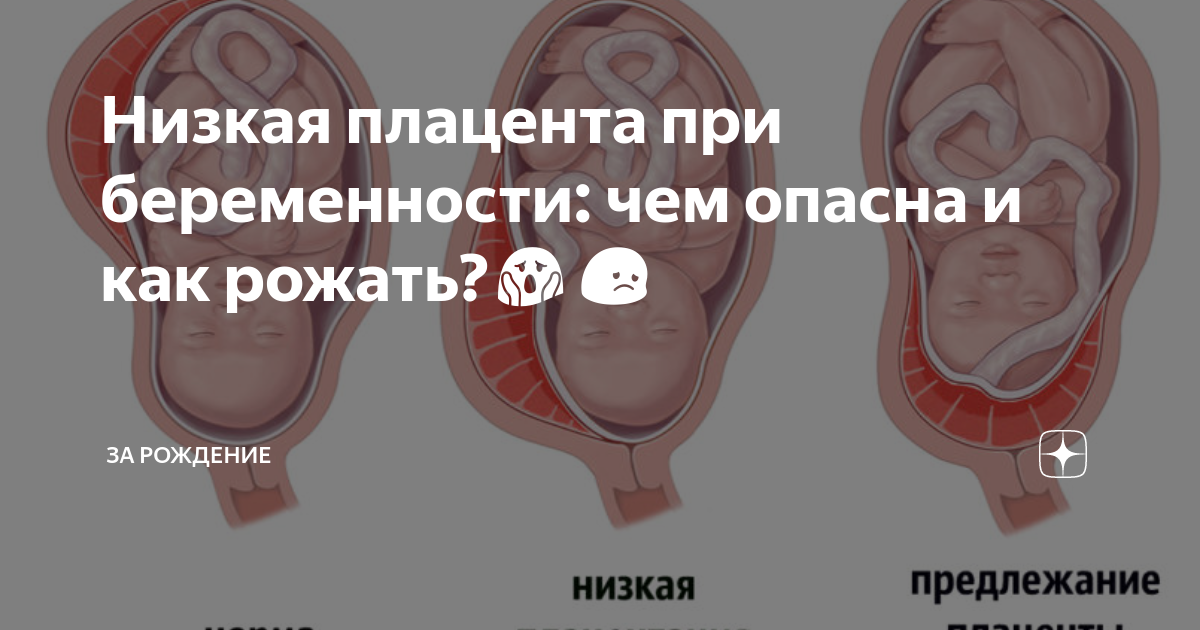
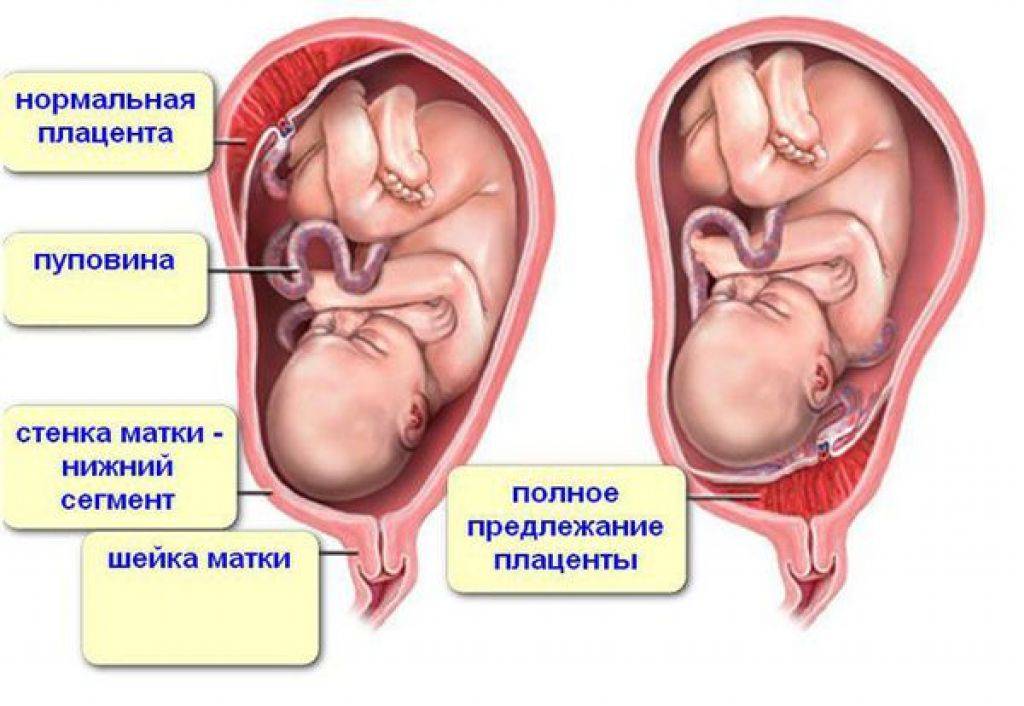
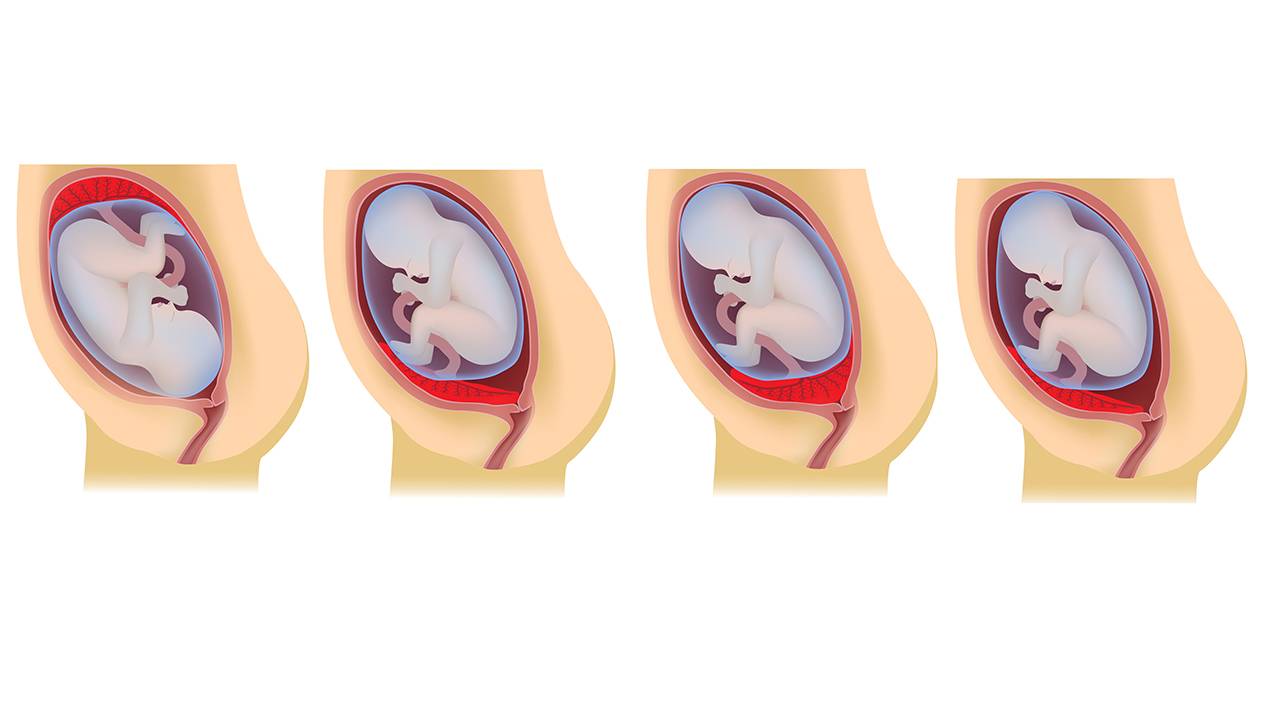
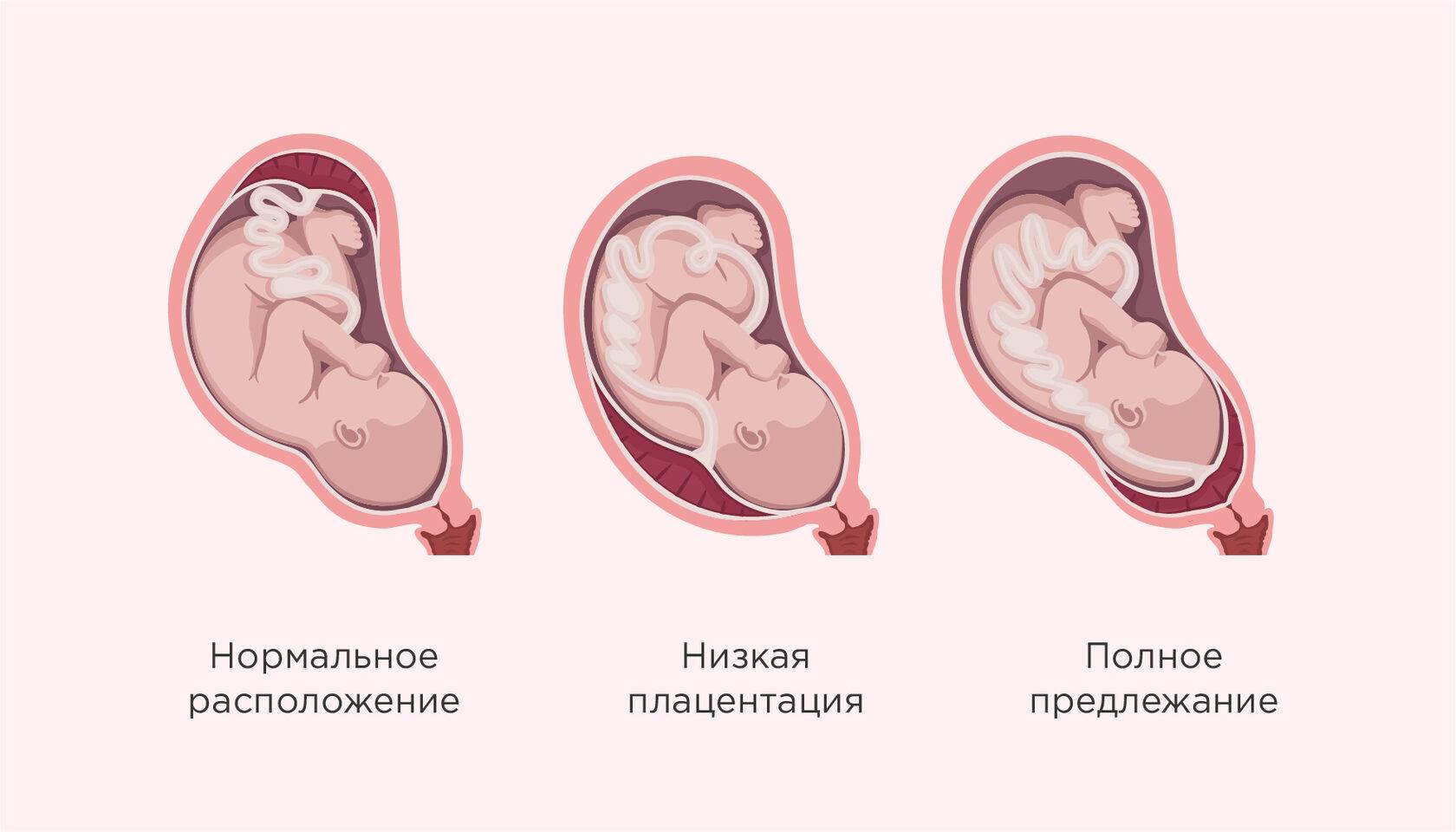
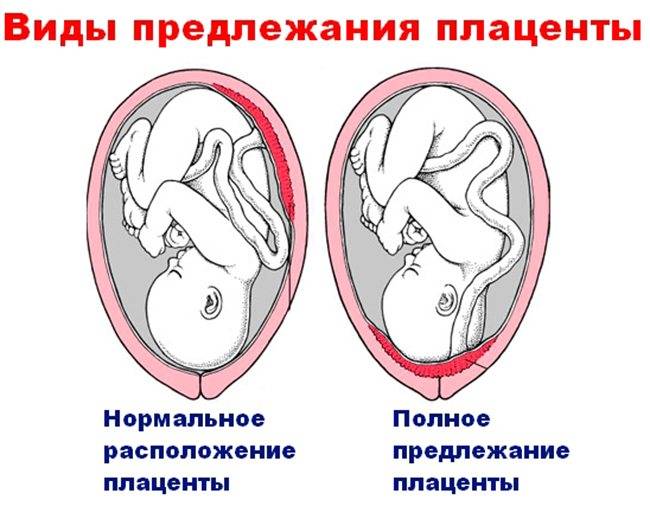
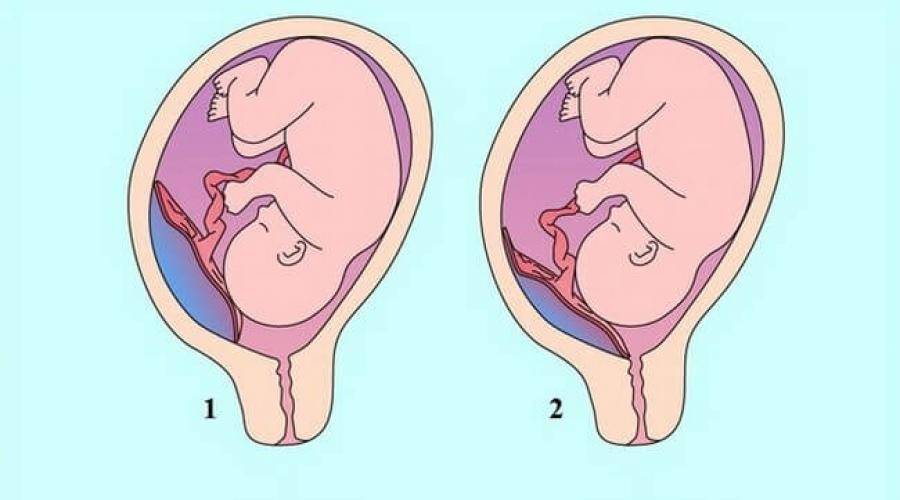
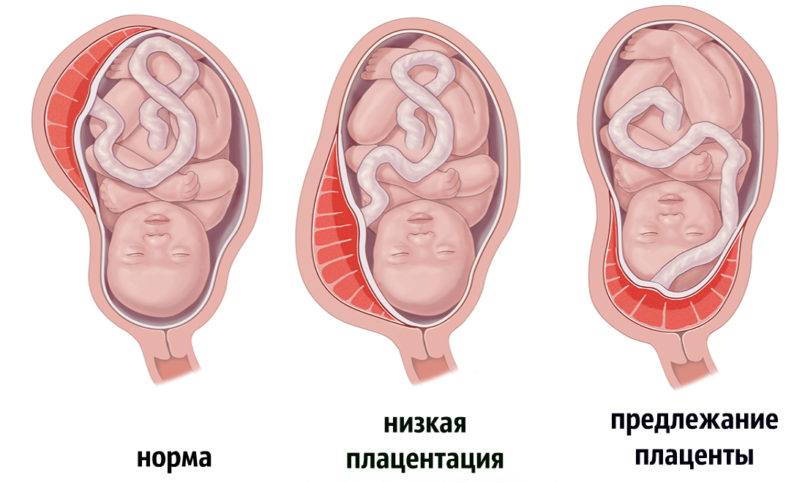
Как правило, плацента крепится в непосредственной близости ко дну (самой верхней точке) матки, поскольку именно здесь создаются самые благоприятные для ее нормального функционирования условия, в частности прекрасно налажен кровоток в сосудах. Нормально расположенной считается плацента, образующаяся на расстоянии не менее 6 см от маточного зева.
Случаи, когда плацента образуется в нижней части матки, называют низкой плацентацией. Происходит это, если яйцеклетка внедряется в нижнюю часть маточных стенок.
Причины низкой плацентации при беременности
Специалисты называют несколько причин, по которым плацента у беременной может оказаться низко расположенной. Одна из них кроется в анатомических особенностях органов репродуктивной системы женщины. Поспособствовать этому могут как врожденные патологии (физиологические аномалии), так и приобретенные вследствие воздействия негативных факторов. Низкая плацентация может оказаться последствием перенесенных в прошлом воспалительных процессов, половых инфекций и сосудистых заболеваний органов малого таза, либо же операционных вмешательств в области гинекологических органов. В группу риска по формированию низкой плацентации попадают также беременные женщины преклонного возраста.
Плацентация встречается чаще всего у женщин, рожающих не первого ребенка. Замечают это при проведении ультразвукового исследования. Положение матки постоянно диагностируют медики. В частности, делают УЗИ — в 16, 24-26 и на 34-36 неделях, могут проводить и динамическое эхографическое исследование.
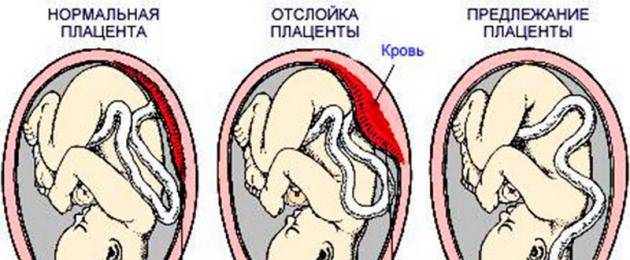
Из-за того, что плацента находится близко к зеву, она частично, а порой — даже полностью — перекрывает отверстие. Вследствие этого возникает риск кровотечений, отслоения плацентарной оболочки и выкидыша.
Что такое низкая плацентация при беременности
 Низкая плацентация при беременности — не патологическое состояние
Низкая плацентация при беременности — не патологическое состояние
Плацента — это барьер, который обеспечивает плоду защиту от внешних вредоносных факторов, питание и передачу кислорода. Она представляет собой часть утолщенных зародышевых оболочек с множеством кровеносных сосудов. Чаще всего детское место располагается на дне матки рядом с кровеносными сосудами.
При нормальной плацентации она крепится к матке на расстоянии не менее 5-6 см от зева. Низкая плацентация во время беременности характеризуется внедрением яйцеклетки в непосредственной близости от зева.
Завершающий этап формирования детского места совпадает с окончанием периода раннего токсикоза и приходится на 12-16 неделю. Вес сформированной плаценты достигает 1,5 кг.
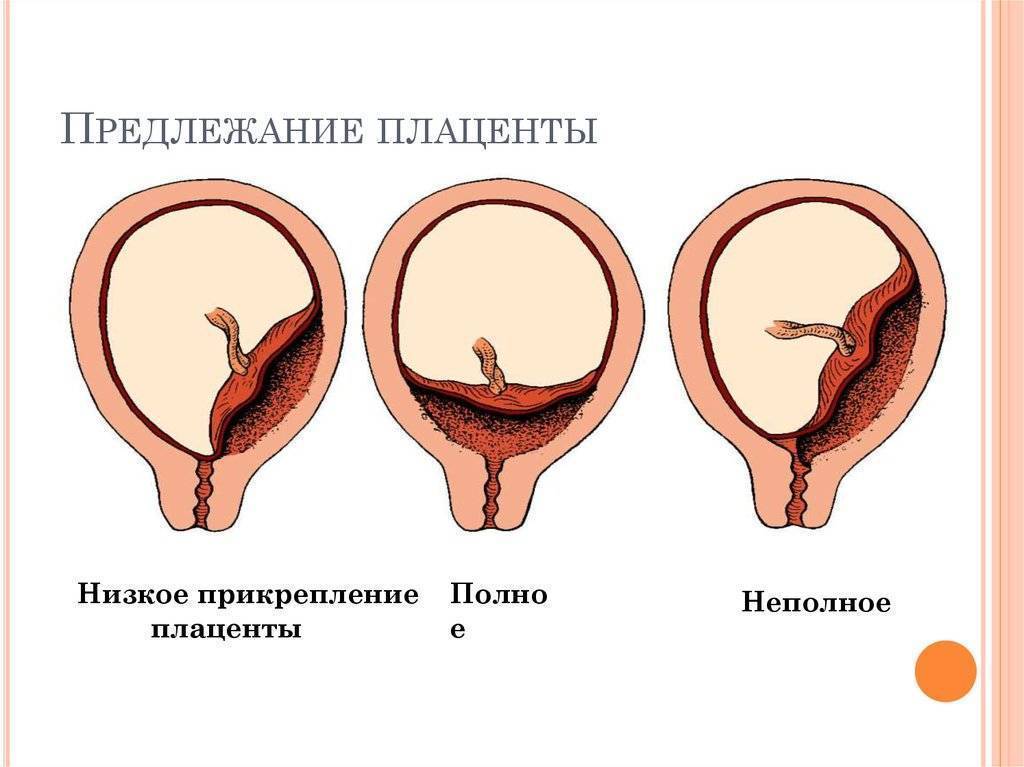
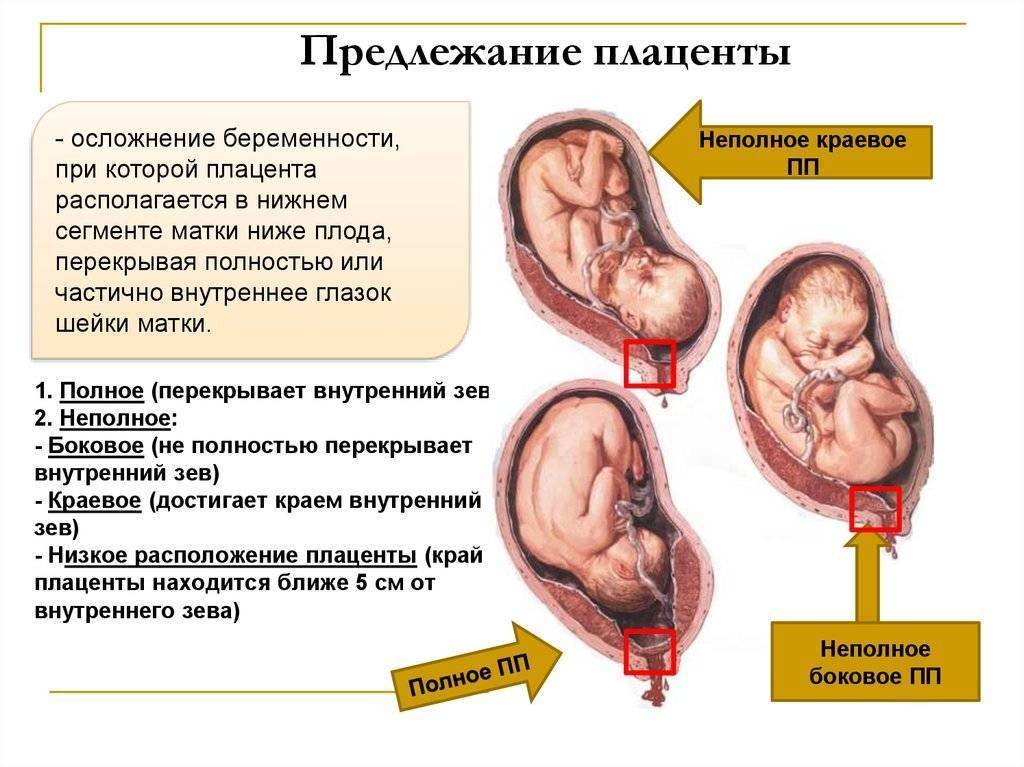
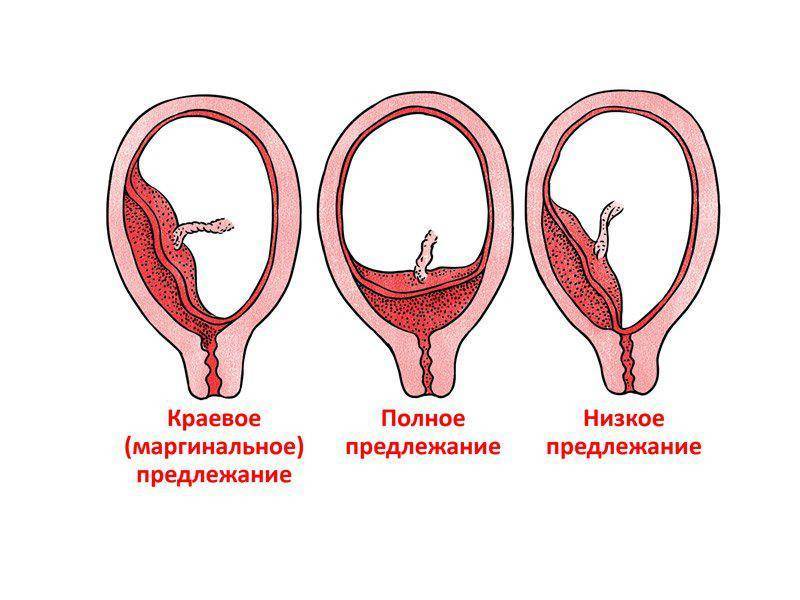
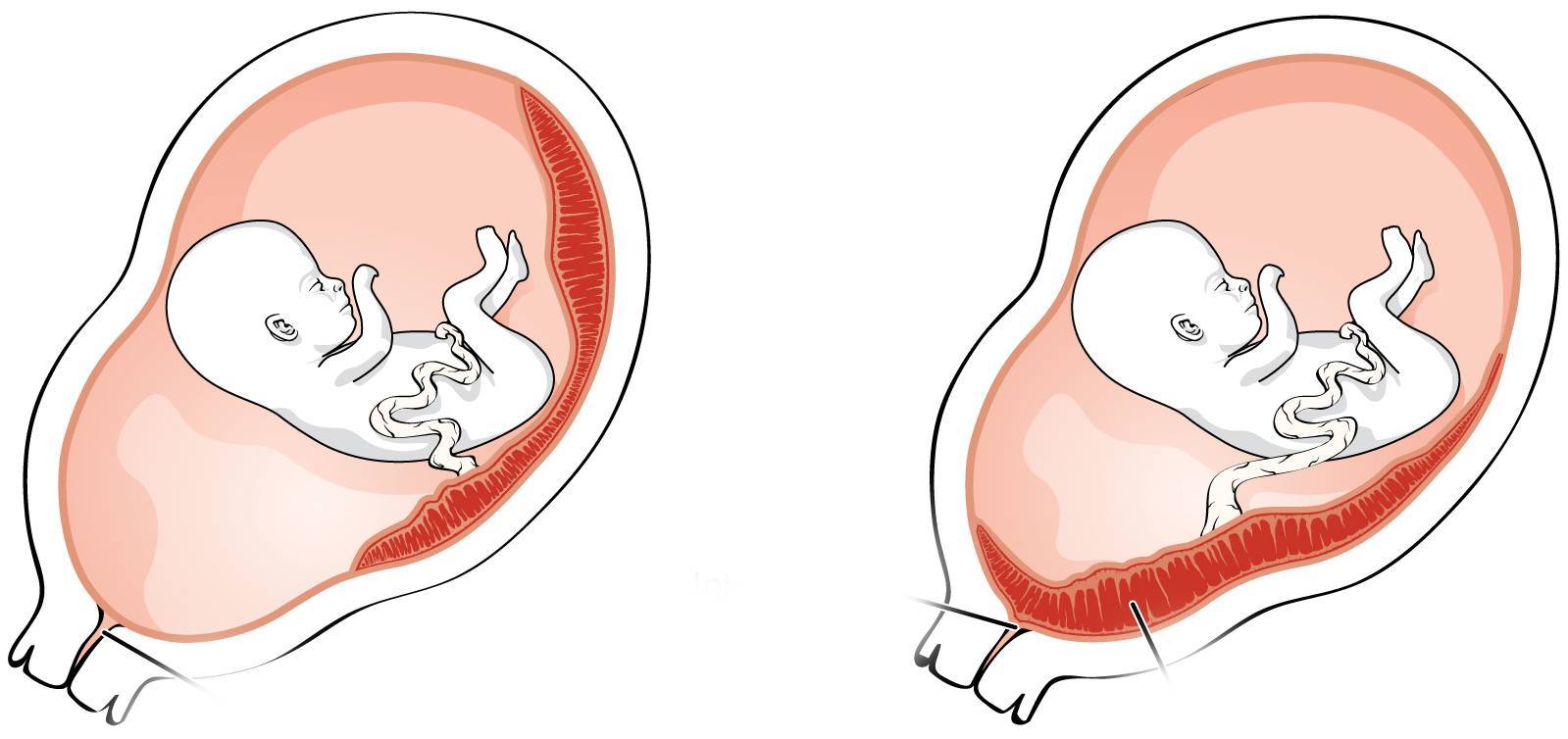
В зависимости от места прикрепления эмбриона различают краевую, переднюю и заднюю плацентацию. При краевой плацентации при беременности нижняя часть плаценты располагается на одном уровне с краем внутреннего зева. В таком варианте прикрепления плацента может опуститься слишком близко к зеву или вовсе перекрыть вход в родовые пути и привести к осложнениям в родах.
При передней плацентации при беременности эмбрион крепится на передней стенке матки. Это наиболее травмоопасное положение. Подобный вариант расположения может грозить отслойкой плаценты и преждевременными родами.
Наиболее физиологической является низкая плацентация при беременности по задней стенке, которая менее подвержена растяжению и истончению, чем передняя область матки. Кроме того, в данном положении плацента принимает меньшие нагрузки.
Низкая плацентация при беременности — это нормальное явление, а не патология, которое не стоит путать с предлежанием плаценты. Достаточно часто ее диагностируют на ранних сроках ожидания малыша. В большинстве случаев к родам она нормализуется. Но даже при низкой плацентации 99% женщин рожают благополучно. Лишь в 1% случаев она может привести к развитию осложнений.
Вы узнали, что такое низкая плацентация при беременности. Теперь поговорим об опасности для будущей мамы и малыша в этой ситуации.
Лечение и профилактика
Медикаментозное лечение обычно применяется, если низкое положение плаценты влечет за собой ее отслойку. Как поднять плаценту при беременности? Изменить место внедрения эмбриона невозможно. Но если следовать указанным рекомендациям, начиная с 12 недель беременности (или с момента диагностирования патологии), то можно родить здорового ребенка.
Если диагноз поставлен на сроке в 13 недель, акушер порекомендует:
Носить бандаж.
Отказаться от аэробики (даже легкой) и любых спортивных занятий, заменив ее неспешными прогулками.
Избегать подъема по лестнице.
Не поднимать тяжести.
Полноценно питаться, пить витаминные напитки.
Отказаться от сексуальных контактов.
Минимизировать поездки в транспорте (резкие движения могут стать причиной отслойки).
Чихать и кашлять осторожно и в положении лежа или сидя.
Избегать резких движений (не только прыжков, но и подъема рук вверх).
Не сидеть в кресле закинув ногу на ногу.
Избегать стрессов.
При низко расположенной плаценте на сроке 12–13 недель, если следовать указанным рекомендациям, к 30 неделе обычно ситуация приходит к норме. Но если этого не случилось, паниковать не нужно. Иногда УЗИ-диагност перед самыми родами информирует женщину, что положение плаценты допускает естественные роды.
Обнаружение низкой плацентации при беременности на 21 неделе – это так же не повод для паники. Все указанные рекомендации помогут сохранить нормальное состояние женщины. Если же начинается кровотечение, то в этом случае нужно обязательно лечь в стационар и пройти курс медикаментозной терапии.
Для лечения используют разные группы препаратов:
- Легкие седативные (Валериана).
- Гемостатики (Транексам) для предотвращения кровотечения при отслойке.
- Антибиотики (цефалоспорины III поколения, например, Цедекс, Цефтебутен), для предотвращения развития инфекции при образовании плацентарных гематом.
- Метаболитики (Актовегин) для профилактики недостаточности в системе матка-плацента.
Могут быть назначены и другие средства по усмотрению врача.
Плацента или детское место – орган, появляющийся на 12-14 неделе беременности, функциями которого являются доставка кислорода и питательных веществ к будущему ребенку, его защита от вредных факторов и синтез гормонов. Данная структура формируется из хориона – первичной плодной оболочки. В норме плацента должна располагаться в верхней части матки – на ее дне, заходя на переднюю, заднюю или боковую стенку.
Низкая плацентация при беременности
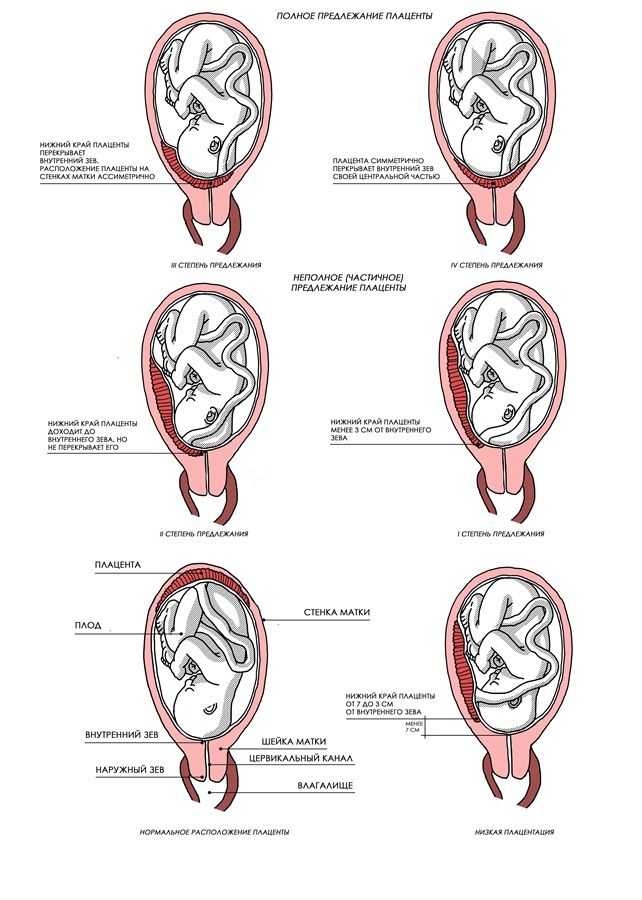
– патология, при которой орган не доходит до маточного зева (отверстие, соединяющее матку и ее шейку), но располагается от него на расстоянии не дальше 7 сантиметров. Обычно данный диагноз ставится на 20-22 неделе гестационного срока с помощью ультразвукового исследования во время второго скрининга. Низкое расположение детского места опасно тем, что на его фоне могут возникать различные осложнения.
Причины, симптомы, лечение низкой плацентации
Низкая плацентация — это довольно распространенная патология у женщин со сроком беременности до 30 недель. Причем возникает она чаще у женщин старше 30-35 лет, ранее имевших беременности.
Откуда такая закономерность и чем может быть опасна низкая плацентация по задней стенке и передней, а также полное предлежание детского места?
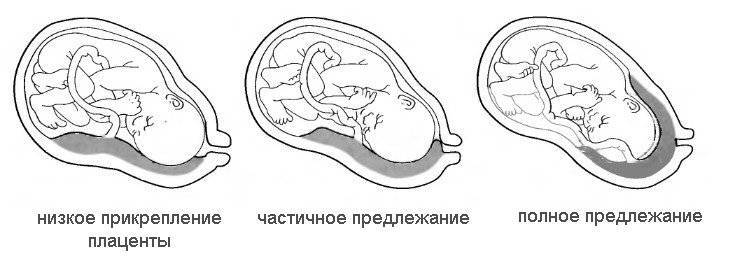
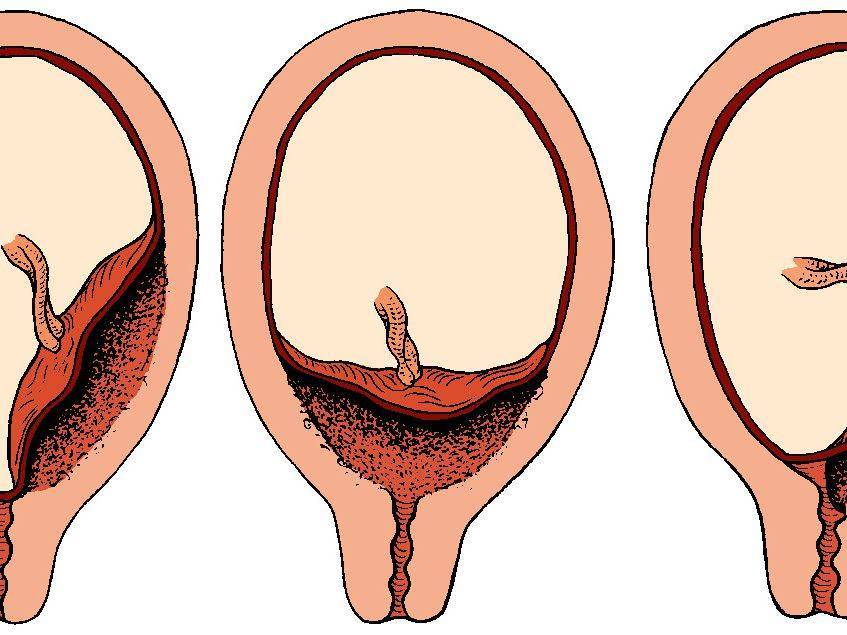
Где именно в матке должно в норме размещаться детское место? На одной из ее стенок или в дне, но никак не в области внутреннего зева (выхода в матку ее шейки). Если детское место находится непосредственно на внутреннем зеве, врачи ставят диагноз — предлежание плаценты. При сохранении диагноза до 36 недели гестации, врачи не только досрочно госпитализируют женщину в стационар, но и выполняют ей кесарево сечение в плановом порядке. Если же детское место просто близко располагается к нижней части матки — врачи ставят немного другой диагноз — низкая плацентация при беременности, и такой расклад обычно менее опасен. В данном случае детское место располагается на расстоянии не более 6 см от внутреннего зева.
Причины патологии
К причинам такого патологического состояния относятся воспалительные процессы в полости матки и новообразования. Аборты, диагностические выскабливания, эндометрит, миома, рубцы в результате операций на матки и пр. бесследно не проходят и почти всегда имеют последствия.
Именно поэтому женщинам, пережившим кесарево сечение, заводить второго ребенка рекомендуется не ранее чем через 2 года после операции, при условии хорошего состояния рубца.
Если же имеется миома матки до беременности, то спешить от нее избавиться нужно не всегда. Во многих случаях, при благоприятном расположении новообразовании, уверенности в его доброкачественности и небольших размерах, есть смысл сначала выносить ребенка, а потом думать об операции. Так как любая операция на матке оставляет рубцы. Рубцы могут разойтись, а разрыв матки — смертельно опасное осложнение. Кроме того, рубец может мешать имплантации яйцеклетки, и в результате плацента низко расположена в матке.
Симптомы и чем опасна патология
Если детское место не заходит на внутренний зев, никаких явных признаков может не быть. А расположение плаценты определяется только при помощи УЗИ. Совсем другое дело, если детское место хотя бы частично закрывает внутренний зев. В таком случае у большинства беременных имеются признаки угрозы выкидыша. Это кровянистые выделения, боли внизу живота. Но так как низкая плацентация симптомы, к счастью, не всегда имеет явные, врачи рекомендуют женщинам с отягощенным гинекологическим анамнезом проходить все ультразвуковые исследования в рекомендованные сроки, а также по показаниям. И при даже слабом кровотечении срочно обращаться к врачу или по скорой помощи в стационар.
Лечение и профилактика осложнений
К сожалению, не существует медикаментозных способов сделать так, чтобы низкая плацентация по передней стенке матки или по задней изменилась на нормальную. С этой задачей в большинстве случаев справляется сам организм. Матка за время беременности вырастает во много раз. И плацента, изначально расположенная низко в матке, приподнимается на несколько сантиметров.
Задачей врачей является внимательное отношение к пациентке, обязательное направление ее на ультразвуковые обследования, отказ от проведения гинекологических осмотров без веской причины и разъяснения о мерах профилактики кровотечений.
К ним относится:
- отказ от половых отношений до тех пор, пока не исчезнет риск кровотечения;
- снижение физической активности;
- снижение тонуса матки немедикаментозными средствами при необходимости.
Женщинам, столкнувшимся с данной патологией хотелось бы пожелать спокойствия, ведь от психологического состояния тоже многое зависит. Если же вы все-таки столкнетесь с кровотечением — не паникуйте раньше времени, но сразу же обратитесь к врачу. При умеренной кровопотере, небольшой отслойке плаценты многие женщины успешно донашивают ребенка до самого конца беременности.
Низкая плацентация при беременности
► Что такое низкая плацентация, и на сколько это опасно для ребенка и мамы? Рассказываем, что делать, если поставлен диагноз низкая плацента при беременности!
2013-06-05T00:00:00

Читать далее:Патологии плаценты при беременности >>Плацента при беременности по задней стенке матки >>Преждевременная отслойка низко расположенной плаценты >>Ведение беременности при низкой плацентации >>
|
Лечение и профилактика низкой плацентации
Что делать, если у вас плацента низко расположена? Рекомендации довольно просты. Прежде всего, не надо лишний раз волноваться. В большинстве своем, женщины с этой патологией без проблем вынашивают ребенка и рожают его самостоятельно. Для этого обычно достаточно выслушать врача и выполнять все, что он скажет. Ну а лишнее волнение вряд ли положительно скажется на беременности.
К сожалению, медикаментозное лечение низкой плацентации при беременности невозможно. В большинстве случаев можно лишь ждать, что плацента сама займет более подходящее место. Это не только возможно, но и наиболее вероятно. Матка постоянно растет, что и способствует изменению положения. Так что, если женщине ставят диагноз «низкая плацентация» на 20-22 или даже на 32 неделе, это еще не приговор. Считается, что до 36 недели положение плаценты вполне может измениться.
Заведите привычку подкладывать под ноги подушку, когда ложитесь. И, конечно же, не пропускайте плановые посещения врача, а если гинеколог посоветует лечь на сохранение, не пренебрегайте этим советом.
А что можно сделать для предотвращения низкого расположения плаценты? Прежде всего, нужно избегать абортов и выкидышей
Кроме того, очень важно своевременно и еще до беременности пролечить все инфекционные и воспалительные процессы. Конструктивные особенности матки, к сожалению, исправить не в наших силах
Секс при низкой плацентации противопоказан, а также придется избегать чрезмерных физических нагрузок. Нельзя будет бегать, прыгать, тяжести поднимать. Причины отказа от половой жизни понятны не всем, а ведь все довольно просто. Плацента при этой патологии находится очень близко к шейке матки, иногда в 2-3 см, а ритмичные толчки, напряжение, сокращение матки во время оргазма могут стать причиной отслоения плаценты. То же самое касается и физических нагрузок.
Вопрос-ответ:
Что такое плацента и как она формируется?
Плацента — это орган, который обеспечивает питание, кислород и удаление продуктов обмена между матерью и плодом. Она формируется из ткани материнского и плодного происхождения в течение первых недель беременности.
Какие функции выполняет плацента во время беременности?
Плацента выполняет множество функций, включая: перенос кислорода и питательных веществ от матери к плоду, удаление от плода углекислого газа и отходов обмена, защиту плода от вредных веществ и инфекций, синтез гормонов, необходимых для поддержания беременности.
Как положение плаценты влияет на беременность и роды?
Положение плаценты может влиять на беременность и роды. Если плацента расположена высоко в матке, это может привести к кровотечению и другим осложнениям. Если плацента расположена низко в матке, это может привести к преждевременным родам и другим осложнениям. К тому же, при поперечном положении плаценты может возникнуть необходимость проведения кесарева сечения.
Какие есть способы диагностики положения плаценты?
Положение плаценты можно определить при помощи ультразвукового исследования матки. Также врач может назначить МРТ для получения более детальной информации.
Какую роль играет плацента в развитии плода?
Плацента играет ключевую роль в развитии плода, обеспечивая его питанием, кислородом и удалением отходов обмена. Она также защищает плод от инфекций и вредных веществ, а также синтезирует гормоны, необходимые для поддержания беременности.
Как определить, если у меня проблемы с плацентой во время беременности?
Проблемы с плацентой могут проявляться различными симптомами, включая боли в нижней части живота, кровотечения, нарушение роста плода и преждевременную отслойку плаценты. Если у вас возникли подобные симптомы, обязательно обратитесь к врачу.
Какие осложнения могут возникнуть при проблемах с плацентой?
При проблемах с плацентой могут возникнуть такие осложнения, как преждевременные роды, кровотечение, отставание в развитии плода, плодовая недостаточность, инфекции. Кроме того, в некоторых случаях может потребоваться проведение родов путем кесарева сечения.
Диагностика низкой плацентации
Симптоматика данного осложнения включает в себя следующие проявления:
- Болезненные ощущения;
- Кровяные выделения.
На ранних сроках развития беременности определить самостоятельно по ощущениям низкое прикрепление плода практически невозможно.
Выделения и боль возникают при низкой плацентации значительно позже.
Обычно данное состояние определяется на контрольном ультразвуковом исследовании в 12 недель
На этом сроке врач не станет акцентировать внимание женщины на этом состоянии
Если к 20 неделям плацента не поднимается тогда стоит говорить о диагнозе « низкое расположение плаценты».
Окончательный диагноз устанавливает врач после того, как будет осуществлена процедура пальпация плаценты. Другие способы обследования опасны для матери и ребенка.
Однако до наступления родов возможность нормализации положения плаценты существует
Поэтому важно проводить регулярный контроль данного состояния
Какие факторы могут повышать риск возникновения низко расположенной плаценты?
Низко расположенная плацента может быть вызвана различными факторами. Она может быть обусловлена аномалиями формирования плаценты в early gestation, но также многие другие факторы также могут повышать риск возникновения этого заболевания.
К таким факторам можно отнести:
- Предыдущие кесаревы сечения: Если у женщины был кесарево сечение в прошлом, вероятность развития низко расположенной плаценты возрастает;
- Возраст мамы: Можно заметить, что у женщин старше 35 лет возрастает риск возникновения низко расположенной плаценты;
- Курение: Курение во время беременности может существенно повысить шансы на возникновение данного заболевания, поскольку никотин может сужать сосуды и увеличивать воздействие вредных веществ на фетальные ткани;
- Крупный плод: Большие размеры плода могут увеличивать вероятность заболевания, поскольку требуется больше места для роста и развития;
- Нехватка фолиевой кислоты: Если в организме женщины не хватает фолиевой кислоты, это может привести к проблемам с формированием плаценты;
- Другие заболевания: Женщины, страдающие от гипертонии, диабета или венозной недостаточности, могут также быть более подвержены данному заболеванию.
Различные факторы могут оказывать влияние на возникновение низко расположенной плаценты, поэтому важно регулярно следить за здоровьем мамы и ребенка во время беременности
Причины патологии
Причины для развития этой патологии могут быть разными. Достоверно известно, что эмбрион не может закрепиться в поврежденный эндометрий:
- Истонченный после выскабливаний.
- Пораженный спаечным процессом.
- Пораженный узлами миомы.
- При наличии рубцов после операции.
- При наличии каких-то врожденных дефектов.
Поэтому иногда эмбрион закрепляется в не самых подходящих для этого местах. То есть, плацента при беременности формируется не у дна матки, а близко к ее зеву либо вовсе перекрывая (частично или полностью) «выход» из матки. Последнее состояние называется предлежанием и относится к более тяжелому виду патологии, чем просто низкое расположение плаценты.
В группу риска по низкому закреплению плаценты попадают женщины:
- После 35 лет.
- Много рожавшие.
- Ранее перенесшие операцию на матке.
- С большим количеством абортов или самоабортов в анамнезе.
- С многоплодной беременностью.
- Часто болеющие инфекционными заболеваниями, передающимися половым путем, либо имеющие такие болезни в хронической форме и пренебрегающие лечением.
- Имеющие врожденные патологии развития матки, приведшие к изменению ее строения или нарушению структуры миометрия или эндометрия.
- Страдающие эндометриозом.
Все перечисленные факторы приводят к тому, что изменения в эндометриальном слое накапливаются, он становится либо слишком тонким, либо утолщается. Зародыш «выбирает» наименее измененный участок слизистого слоя, даже если он находится в непосредственной близости от зева.
Что делать, можно ли поднять плаценту?
Существуют ли способы, как поднять детское место? У большинства беременных, которым поставили такой диагноз, она поднимается сама выше, чем была. К 31-32 неделе только у 5% женщин, которым на первом УЗИ сообщили о низкой локализации органа, наблюдается опущение детского места. Поднятие плаценты перед родами — это нормальное физиологическое явление, поэтому к 37 неделе остается всего лишь 2% случаев. К моменту родов только у 1% женщин диагностирую предлежание плаценты — между органом и шейкой матки расстояние не превышает 2 см.
С помощью медикаментозных средств данную патологию не лечат. Однако если опущение приобрело тяжелую форму, могут назначить ряд препаратов для поддержания гестации.
В таблице представлен перечень назначаемых лекарств при низком прикреплении плаценты:
| № п/п | Название | Действующее вещество | Форма выпуска | Характер действия |
| 1 | Гинипрал | Гексопреналин | Таблетки, раствор для внутривенного введения | Снижает тонус матки и уменьшает сократительную активность миометрия, угнетает самопроизвольные схватки. |
| 2 | Ферлатум | Протеин сукцинилат железа | Раствор для приема внутрь | Антианемический препарат. Повышает уровень гемоглобина при кровотечениях. |
| 3 | Курантил | Дипиридамол | Таблетки | Улучшает кровообращение, расширяет сосуды, способствует улучшению питания плацентарной ткани. |
| 4 | Утрожестан | Прогестерон | Капсулы | Восполняет нехватку гормона прогестерона, вырабатываемого плацентой. |
Как поднять плаценту при беременности
Возможно ли поднять плаценту при беременности?
Как правило, плацента с течением беременности поднимается сама, в особенности, если она прикреплена к передней стенке матки. В акушерской практике такие изменения называются «миграция плаценты».
Обычно данный процесс протекает на протяжении 6-10 недель, и завершается лишь в 33-34 недели. Поэтому если на УЗИ на раннем сроке было установлено, что плацента располагается низко, женщине назначается динамическое УЗИ наблюдение. Повторно обследования проводятся на 16, а также в промежутке 24-26, и 34-36 недель.
Как проводятся роды при таком нарушении?
При установлении данного отклонения врачи проводят постоянный контроль расположения плаценты по отношению к внутреннему зеву матки. В тех случаях, когда низкое расположение сохраняется непосредственно до срока родов (37 недель и позже), женщину планово госпитализируют. В стационаре уже врач определяет наиболее приемлемый способ родоразрешения. В большинстве случаев, роды проводят через естественные родовые пути. При этом врачи постоянного проводят мониторный контроль состояния плода, а также оценивают сократительную деятельность матки.
Каких правил необходимо придерживаться при низкой плаценте?
Для того чтобы поднять низкую плаценту, нужно придерживаться таких правил, как:
- Избегать физических нагрузок. При данном нарушении не рекомендуется бегать, прыгать, заниматься спортом.
- Соблюдать половой покой. Следует воздержаться от занятий сексом, т.к. это приводит к повышению тонуса матки.
- Своевременно принимайте препараты, назначенные врачом.
Что такое плацента
Еще до начала беременности, в середине менструального цикла, начинает развиваться желтое тело – орган, отвечающий за выработку прогестерона, необходимый для подготовки эндометрия к имплантации оплодотворенной яйцеклетки, а также для самой имплантации и поддержания беременности. Желтое тело образуется на месте фолликулы, выпустившей в маточную трубу созревшую яйцеклетку.
Дальнейшая судьба желтого тела зависит от того, произошло зачатие или нет. Если яйцеклетка не была оплодотворена, то она выходит вместе с кровью во время менструации, а желтое тело постепенно деградирует, то есть, рассасывается. Если же происходит оплодотворение, то желтое тело остается активно еще 4 месяца — до завершения развития плаценты.
А откуда берется плацента и зачем она нужна? Плацента развивается после имплантации плодного яйца. К этому времени оно имеет уже приличный запас клеток, которые после имплантации делятся на 2 части: из одной впоследствии будет развиваться плод, из другой – плодные оболочки и, собственно, плацента. Любопытная деталь: за развитие плаценты и оболочек отвечает мужская часть ДНК плодного яйца.
Плацента полностью формируется к 16 неделе беременности, однако, вплоть до 36 недели она продолжает расти, так как малышу необходимо все больше кислорода и питательных веществ. Как и любой процесс в организме, развитие плаценты может протекать с нарушениями. Одна из возможных патологий носит название низкая плацентация при беременности.
Кстати, и сам обмен между двумя организмами происходит именно посредством плаценты
Как видите, важность плаценты для сохранения беременности переоценить трудно
Как распознать низкую плацентацию?
На начальных этапах низкая плацентация проходит практически бессимптомно. Первые признаки возникают с ростом плода, матки и, следовательно, самой плаценты. На симптомы влияет величина участка отслойки:
- мажущие кровавые выделения — чем сильнее отслойка, тем больше кровотечение, при тяжелой патологии может привести к выкидышу;
- ноющая, регулярная боль в животе, особенно внизу;
- нехватка кислорода у плода;
- низкое давление у матери.
При регулярных кровотечениях женщина становится вялой, быстро устает. Ее часто мучают головокружения, тошнота. Кровавые выделения усиливаются после дефекации, физической нагрузки и даже кашля.
Какими способами можно определить низко расположенную плаценту?
1. УЗИ исследование: самый точный способ для определения расположения плаценты – ультразвуковое исследование. Это исследование позволяет оценить точное место расположения плаценты, ее толщину и количество амниотической жидкости.
2. Анамнез: врач может задать ряд вопросов о ранних родах, наличии воспалительных заболеваний в прошлом, курении и налоге алкоголя. Это связано с тем, что низко расположенная плацента может быть следствием прошлых заболеваний.
3. Физический осмотр: врач может определить низко расположенную плаценту, проводя внутренний осмотр во время раннего приема и регулярных осмотров во время беременности. Однако, этот способ может быть менее точным, чем ультразвуковое исследование.
4. Симптомы: женщина может испытывать кровоточение, боли в животе и шейке матки, что также может указывать на низко расположенную плаценту.
5. КТГ: кардиотокография может помочь определить расположение плаценты во время беременности. Врач может провести КТГ в течение определенного времени, чтобы убедиться, что ребенок получает достаточно кислорода.
Важно знать, что в большинстве случаев низкое расположение плаценты не является причиной для беспокойства и не повлияет на нормальные роды и здоровье ребенка. Однако, в некоторых случаях может потребоваться специальное лечение и дополнительное наблюдение со стороны врачей для предотвращения возможных осложнений
Причины низкого расположения плаценты
Многие причины низкого расположения плаценты обусловлены внутренними факторами — заболеваниями во время беременности и состоянием половых органов женщины. Ими могут стать:
- повреждения слизистой оболочки матки;
- воспалительные процессы;
- инфекции;
- предыдущие аборты;
- выкидыши в прошлом;
- кесарева сечения;
- различные гинекологические операции;
- патологии строения, развития, функционирования матки;
- многоплодная беременность;
- неправильный образ жизни: активное курение, чрезмерное употребление алкоголя;
- перенесённые ранее заболевания матки: эндометрит, миома;
- паритет — много родов в прошлом;
- возраст женщины более 35 лет.
Выскабливание матки в прошлом — основная причина данной патологии. Повреждение слизистой мешает плодному яйцу закрепиться в верхнем сегменте этого органа, и оно остаётся внизу, у шейки.
Опасность низкой плацентации
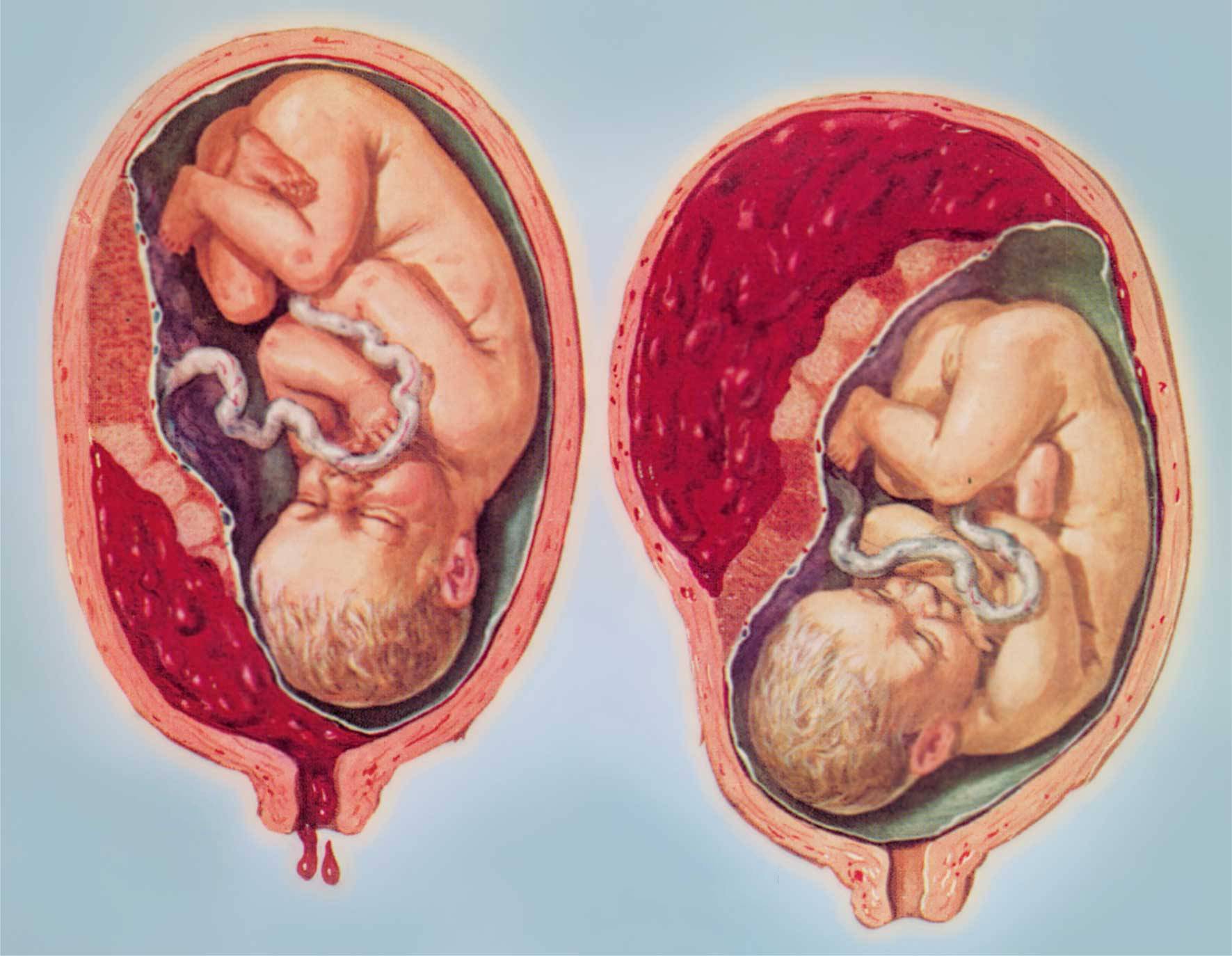
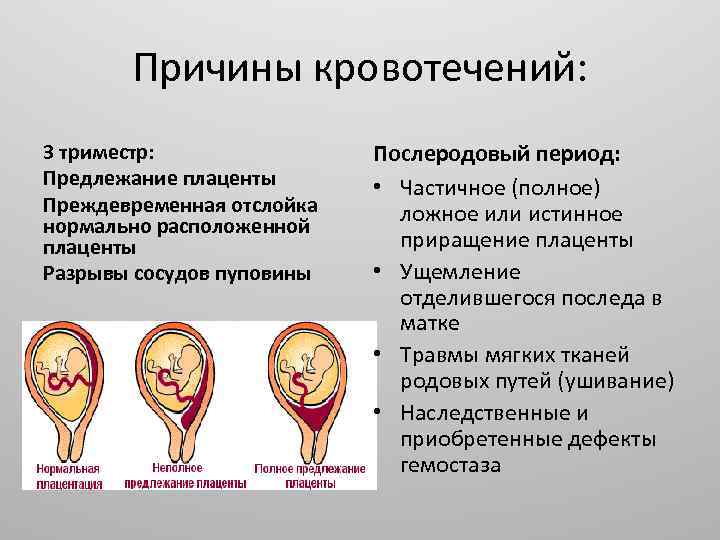
Причина кровотечений при неправильной плацентации заключается в том, что нижний сегмент матки сильно растягивается из-за увеличения массы плода. Детское место не успевает приспосабливаться к растяжению мышечной стенки, в результате чего происходит микроотслойка. Ее развитие сопровождается обнажением сосуда, что приводит к выделению крови из него.
Кровотечения при низкой плацентации имеют отличительные особенности. Почти всегда они возникают внезапно, не сопровождаются физической или эмоциональной нагрузкой. Такие кровотечения нередко наблюдаются в ночное время. При низкой плацентации выделения имеют алый цвет, не сопровождаются болью. Кровотечения имеют тенденцию к постоянным рецидивам.
На фоне кровотечений иногда возникают сопутствующие осложнения – падение артериального давления и анемия. Они ухудшают кровоснабжение плода, что может спровоцировать его гипоксию – кислородное голодание. Также гипотония и анемия ухудшают самочувствие и работоспособность будущей матери.
Внимание!
Низкая плацентация может никак не проявлять себя в первой половине беременности, иногда и до самого конца периода вынашивания ребенка, поэтому будущим матерям не следует пропускать плановые ультразвуковые исследования. Аномальное положение плаценты иногда вызывает неправильное положение плода
– поперечное (когда плод располагается поперечно к вертикальной оси матки) и косое (когда плод располагается под острым углом к вертикальной оси матки)
При перечисленных патологиях невозможно рождение ребенка без оперативного вмешательства. Также низкая плацентация может спровоцировать тазовое предлежание – положение, при котором плод рождается ягодицами или ножками, что усложняет течение естественных родов и часто требует проведения кесарево сечения
Аномальное положение плаценты иногда вызывает неправильное положение плода
– поперечное (когда плод располагается поперечно к вертикальной оси матки) и косое (когда плод располагается под острым углом к вертикальной оси матки). При перечисленных патологиях невозможно рождение ребенка без оперативного вмешательства. Также низкая плацентация может спровоцировать тазовое предлежание – положение, при котором плод рождается ягодицами или ножками, что усложняет течение естественных родов и часто требует проведения кесарево сечения.
Наиболее опасным осложнением низкой плацентации является или преждевременные роды. Они наблюдаются в результате отслойки большого участка детского места. Осложнение сопровождается укорочением длины шейки матки, раскрытием внутреннего и внешнего зева и началом родовой деятельности.
Марина Аист – низкая плацентация и расположение плаценты в норме:
Лечение низкой плацентации
Главные вопросы для женщин, у которых выявлена низкая плацентация при беременности – что делать и как её лечить?
Низкую плаценту никак не вылечить. Где она прикрепилась – там и будет находиться.
Если симптоматика не выражена и нет явного ухудшения состояния женщины и развития плода, то требуется лишь соблюдать ряд правил, способствующих нормальному протеканию беременности при данном отклонении:
- Избегайте серьёзных физических нагрузок (не поднимайте тяжести, не занимайтесь спортом, не передвигайтесь слишком быстро, не прыгайте);
- Откажитесь от интимной близости. Секс при низкой плаценте запрещен;
- В положении лёжа обеспечьте нахождение ног выше уровня тела (например, подложив под них подушку);
- Избегайте стрессов и конфликтов. Постарайтесь создать вокруг себя положительный эмоциональный фон;
Кстати, именно этой теме посвящен наш курс о подготовке к родам. В нем нет активных физических упражнений, и больший упор делается на ваше эмоциональное состояние + спокойные тренировки дыхательной системы + корректировка питания для наступления естественных родов в срок.
- Как можно меньше пользуйтесь общественным транспортом. Тряска и риск получить удары вам точно ни к чему!
- Следите за правильным питанием;
Правильное питание позволит получать малышу необходимые витамины, но не из синтетических препаратов, а из вашего ежедневного рациона.
Что обязательно должно входить в ваше питание каждый день, от каких продуктов нужно отказаться, какие 3 элемента необходимо ввести в свое питание, чтобы роды прошли легко?
Читайте в электронной книге для будущих мам Секреты правильного питания для будущей мамы>>>
Если заметили даже небольшие кровянистые выделения, незамедлительно обратитесь к своему врачу. При сильном кровотечении необходимо срочно вызвать скорую помощь.
Причины отслойки
Точные причины на сегодня не известны. В основном выделяют несколько провоцирующих осложнение факторов:
- механический фактор
- нарушение свертываемости крови
- васкулопатия
Причины:
- много родов, между которыми прошло мало времени, что вызывает дегенерацию эндометрия)
- переношенная беременность
- сдавление нижней полой вены, из-за чего меняется кровяное давление
- резкие скачки давления при стрессе и вследствие других причин
- повышенное давление как следствие сосудистых заболеваний
- эндокринные нарушения, в основном сахарный диабет
- возраст (от 30 лет риск выше)
- наследственные нарушения свертываемости крови
- аутоиммунные заболевания, например, СКВ
- отрыв добавочной дольки последа при потугах
- гестоз
- преждевременное «старение» детского места
- врожденные пороки развития матки
- операции или кесарево сечение, вследствие чего сформировалась рубцовая ткань, плохо «держащая» плаценту
- инфекционно-аллергические васкулиты
- тупая травма живота
- прием наркотиков, спиртных напитков, курение и прочие вредящие организмам матери и ребенка привычки
- неправильное место нахождения плаценты (слишком низкое крепление или предлежание)
- переливание крови или вливание коллоидных растворов, что ведет за собой сосудисто-аллергические реакции, которые становятся причиной отслойки плаценты
Причины отслойки в процессе рождения ребенка:
- стремительные или быстрые роды
- рождение первого плода при вынашивании нескольких детей (малыш «тянет» плаценту за собой
- быстрое снижение давления внутри матки, когда воды изливаются
- аномалии родовых сил
- запоздалое вскрытие плодного пузыря
- короткая длина пуповины
- окситоцин для родостимуляции
- акушерские манипуляции с целью помочь малышу появиться на свет
Как проходят роды при низком расположении плаценты?
Если плацента не поднялась к сроку 37-38 недель, будущей маме рекомендуют лечь в больницу заранее, а не дожидаться схваток. Как проходят роды при низкой плацентации — выбирает врач, исходя из состояния роженицы и малыша. Главное условие естественных родов — близость операционной, чтобы в любой момент женщине могли оказать необходимую помощь.
Часто плацента поднимается перед родами. Если промежуток между нею и шейкой матки больше 2 см, риск кровотечения во время родов не выше, чем при отсутствии патологии, и женщина может рожать сама.
Если же присутствует предлежание плаценты, плацентация еще ниже, чем была, ребенок испытывает гипоксию, наблюда