Как предотвратить отслойку плаценты
Правильный режим дня
Следует установить правильный режим дня с учетом здоровья будущей мамы и ее ребенка. Необходимо отказаться от напряженной физической активности и ограничить время, проведенное на ногах
Также важно обеспечить питание высокой калорийности и богатое витаминами и минералами
Избегайте плохих привычек
Отказ от курения, употребления алкоголя и наркотиков является обязательным условием для сохранения здоровья беременной женщины и ее малыша. Эти вредные привычки могут привести к плохому кровотока плаценты и увеличению риска ее отслойки.
Регулярный прием витаминов и средств, улучшающих кровоток
Некоторые витамины и пищевые добавки могут улучшить кровоток и помочь восстановиться после родов. Это препараты, содержащие железо, кальций и витамин С. Также стоит обсудить с врачом возможность назначения регулярного приема препаратов, повышающих уровень гормонов, необходимых для поддержания нормального состояния плаценты.
Регулярные осмотры у врача
Посещение врача нужно проходить регулярно на протяжении всей беременности. Он обеспечит контроль за состоянием плаценты и здоровьем матери и ребенка. В случае выявления каких-либо проблем, врач сможет назначить лечение и обеспечить профилактику отслойки плаценты.
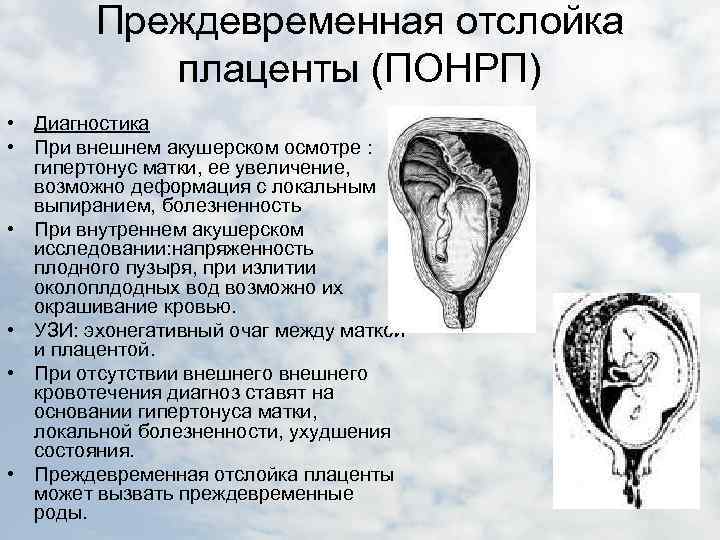
Диагностика болезни
При появлении боли в животе, выделений и постоянного тонуса матки незамедлительно обратитесь к гинекологу для осмотра и выявления причин таких явлений. Как правило, точная постановка диагноза не вызывает особых затруднений, поскольку яркие симптомы сами говорят за себя.
 Для подтверждения диагноза проводятся следующие диагностические процедуры:
Для подтверждения диагноза проводятся следующие диагностические процедуры:
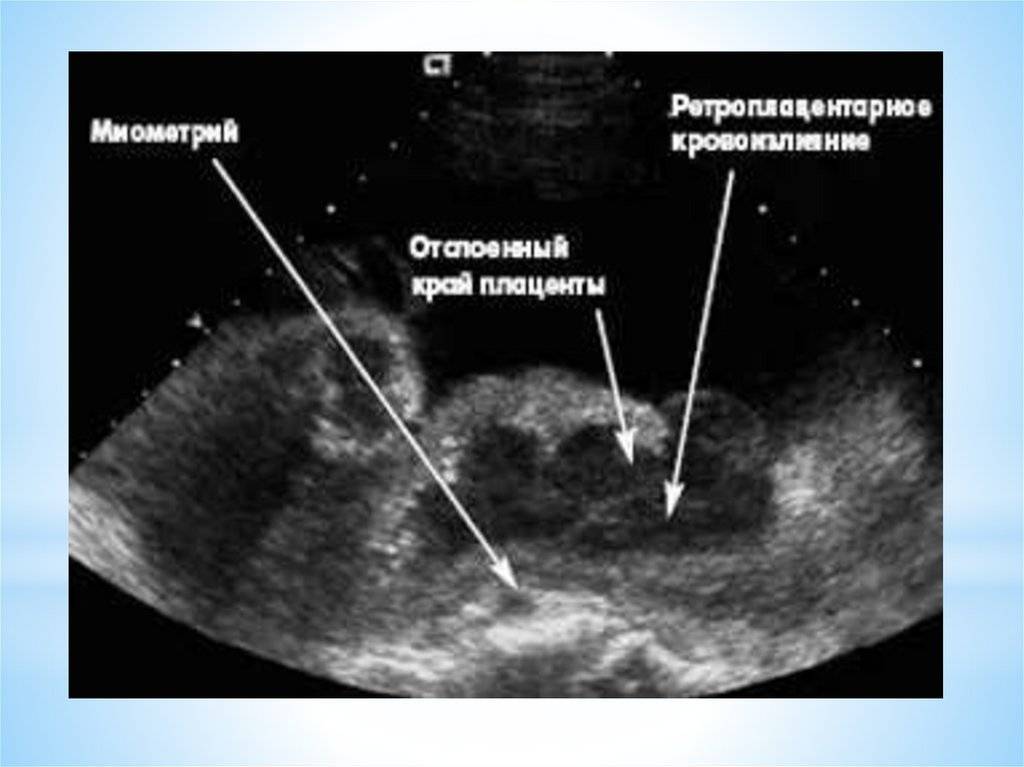
- Ультразвуковое исследование плода, при котором можно увидеть отслоение плаценты, оценить масштабы поражения и объем ретроплацентарной гематомы.
- КТГ – исследование сердцебиение малыша, чтобы убедиться в отсутствии гипоксии и других патологий.
Роль плаценты для мамы и малыша
Плацента — это своего рода еда, кислород и фильтр для ребенка. Это соединительная ткань, которая объединяет мать со своим плодом. Через нее от матери к ребенку поступает кислород и питательные вещества, она не допускает попадания малышу вредных веществ и способствует выводу продуктов жизнедеятельности ребенка. Также плацента выделяет специальные гормоны, необходимые для здорового роста малыша.
Плацента прикреплена к стенке матки матери — у дна, передней или задней части, и соединена с ребенком пуповиной.
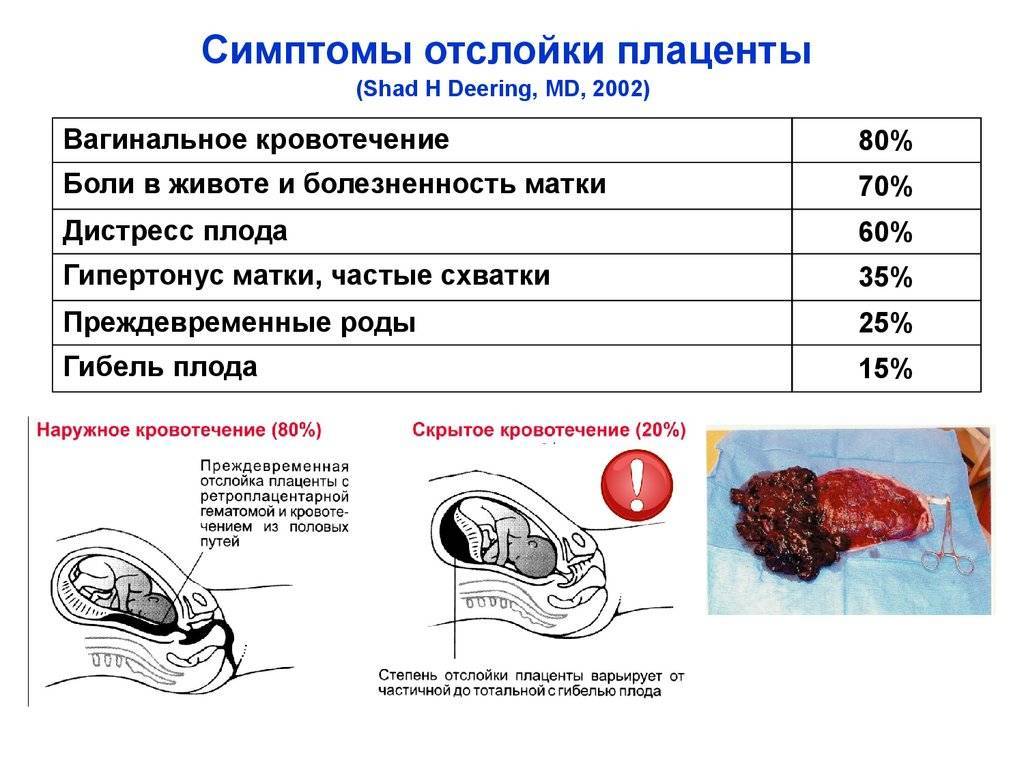
Симптомы отслойки плаценты
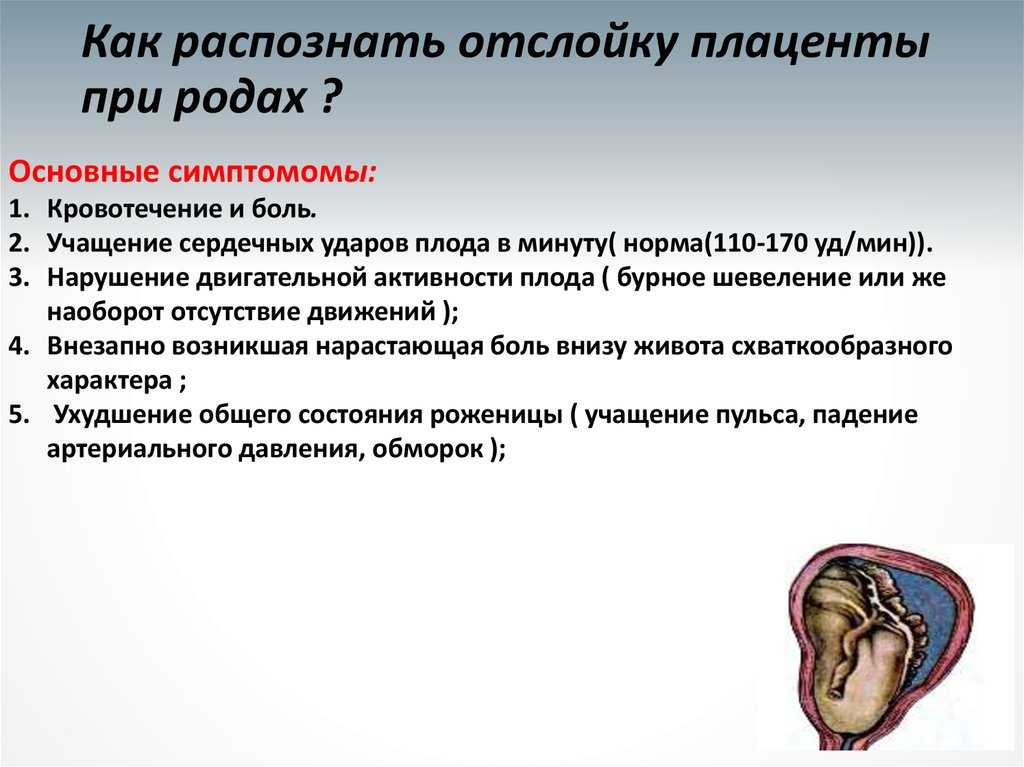
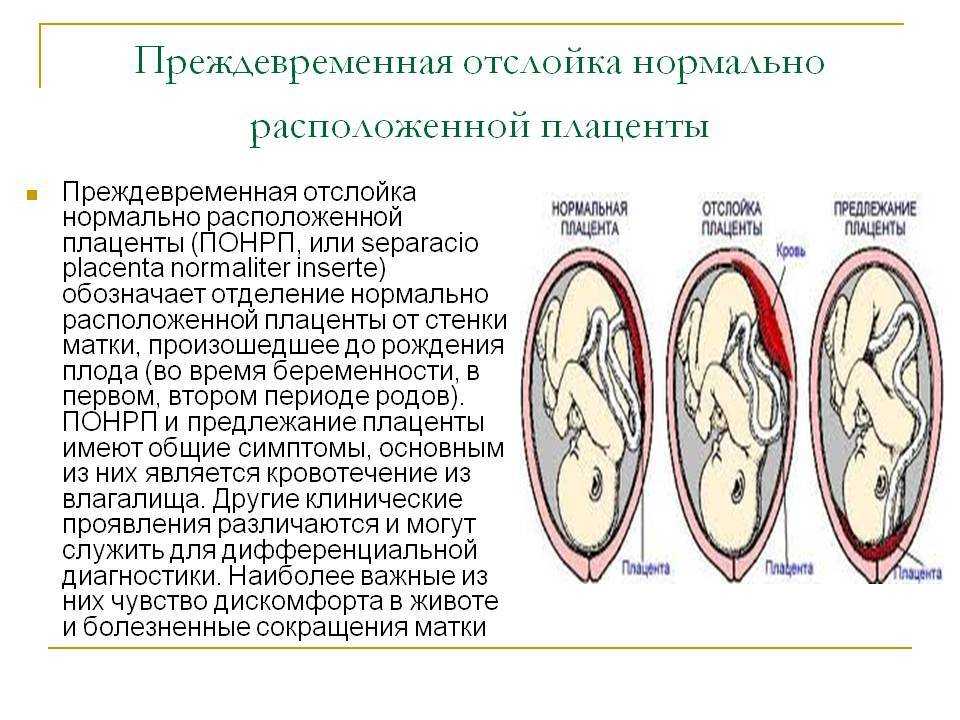
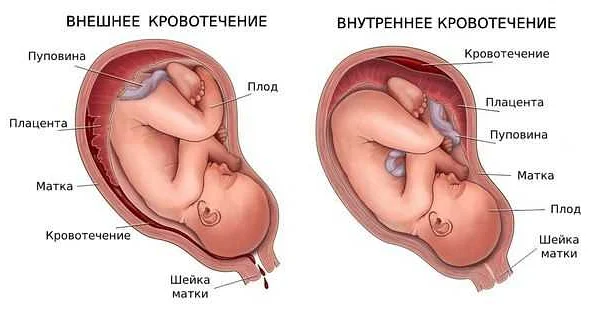
Отслойка плаценты сопровождается кровотечением — даже малейшее количество крови уже должно насторожить беременную женщину. Кровотечение начинается по причине образовавшейся гематомы на месте отслоения. Также тошнота, тревожность, появление сильных болей в животе, пояснице или отсутствие шевелений плода могут говорить о вышеуказанном диагнозе. Бывают случаи, что симптомов нет, а отслойку можно увидеть только при обследовании с помощью УЗИ.
Если какой-либо из указанных симптомов наблюдается у будущей мамы, необходимо немедленно обратиться к врачу, ведь чем больше отслойка, тем хуже самочувствие малыша. Возможно, что гематома небольшая, и отслойку можно излечить медикаментозным способом. Так что затягивать не стоит. К сожалению, порой отслойка происходит из-за замершей беременности — матка отторгает погибший плод, а также при полной отслойке может произойти самопроизвольный выкидыш.
Причины преждевременной отслойки плаценты
Почему же происходит отслойка? Есть немало причин возникновения данной патологии:
вредные привычки;
- перенесенный сильный стресс;
- возраст женщины;
- замершая беременность;
- аллергия на лекарства;
- инфекционные заболевания матки;
- полученная травма в области живота;
- гестоз;
- резус-конфликт;
- долгое бесплодие перед зачатием.
Лечение
Лечение отслоения зависит от того, на каком сроке находится будущая мама. Чаще всего диагноз ставится при появившемся кровотечении у женщины на первом триместре. Выявляется патология с помощью УЗИ, а после постановки диагноза женщина отправляется на стационарное медикаментозное лечение и соблюдает постельный режим для сохранения беременности.
На втором триместре обычно патология проявляется сильными болями в животе, а диагностика и лечение проводится тем же путем, что и на первом триместре.
Во время лечения (как, впрочем, и до лечения, и после) женщина обязана, избегать стрессов и физических нагрузок, правильно питаться и отказаться от вредных привычек.
На третьем семестре отслойка, сопровождающаяся кровотечением и болями в животе, может быть также медикаментозно излечима, если площадь отслоения является небольшой. Но, если площадь велика, и срок беременности — около 36 недель, то врачи проводят экстренное родоразрешение естественным путем или кесарево сечение.
Профилактика
Конечно же, в идеале, отслойка плаценты должна происходить на 9 месяце беременности перед естественными родами, в срок. Есть большая вероятность, что беременность протечет спокойно и без сбоев, если соблюдать несколько правил:
своевременное лечение заболеваний не только мочеполовых органов, но и остальных систем организма;
отказ от вредных привычек;
избегание, по возможности, стрессов и травм;
контроль хронических болезней и аллергических реакций;
контроль артериального давления;
регулярное посещение врача;
внимание к состоянию своего организма при резус-конфликте.
В заключение стоит отметить, что отслойка плаценты — далеко не всегда приговор, если вовремя обратиться к врачу. Будущей маме необходимо следить за своим здоровьем и состоянием, чтобы избежать неприятных последствий и родить здорового малыша.
Лечение отслойки плаценты во время беременности
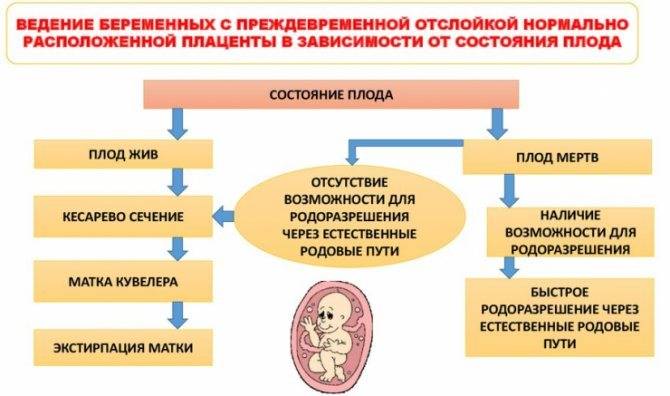
Лечение отслойки плаценты с нормальным ее расположением определяется выбором способа самого быстрого и осторожного родоразрешения. Одновременно проводятся процедуры для остановки крови, повышения ее свертываемости, выведение из состояния шока
На определение способа родоразрешения влияет несколько важных параметров:
- Когда случилась отслойка плаценты – в период беременности, или уже во время родов.
- Сколько крови потеряла беременная и насколько выражены кровотечения.
- В каком состоянии находятся мать и плод.
Сохранение беременности под наблюдением врача в стационаре, возможно только в нескольких случаях
- если отслоилась маленькая часть плаценты, нет дальнейшего прогрессирования патологии;
- беременность сроком не
- более 36 недель;
- состояние матери и плода удовлетворительное, нет признаков гипоксии плода;
- небольшая потеря крови у беременной.
Врачам необходимо внимательно следить за тем, в каком состоянии находятся плацента и сам плод. Для этого, в условиях стационара проводятся регулярные обследования на Допплере, аппаратах УЗИ и ежедневное проведение КТГ. Отслеживается состояние свертываемости крови беременной, посредством лабораторных исследований. Необходимо обязательное соблюдение постельного режима.
Для лечения отслойки плаценты используются такие медикаменты:
- препараты для расслабления матки;
- спазмолитические средства типа Папаверина, Но-шпы, магнезии и др.);
- препараты для остановки крови (аскорбиновая кислота, Викасол, Децинон);
- железосодержащие препараты
- для борьбы с железодефицитной анемией.
При возникновении очередных, даже незначительных кровяных выделений, свидетельствующих о дальнейшем развитии отслойки, необходимо прекратить всю терапию по сохранению беременности, даже при условии удовлетворительного состояния беременной. В такой ситуации сразу же проводится внеплановая операция кесарева сечения. Основной причиной для ее проведения являются сохранность жизни плода и матери. Если к этому моменту шейка матки у беременной уже размягчена и укорочена, а цервикальный канал проходим, вскрывается плодный пузырь и ребенок появляется на свет в результате естественных родов. Но чаще всего, такие ситуации заканчиваются экстренной операцией кесарева сечения.
При доношенной беременности и небольшой площади отслойки плаценты, врачи однозначно принимают решение в пользу естественных родов. Способствует этому и зрелые родовые пути – первый этап родов включает в себя вскрытие плодного пузыря искусственным путем. Таким способом снижается возникшее внутриматочное давление и предотвращается прогрессирование отслойки плаценты.
В любой ситуации, во время родов должен быть постоянный контроль врачей над сердечной деятельностью плода и над сокращением матки роженицы. Если вдруг происходит усиление кровопотери у роженицы, ухудшается состояние плода, повышается маточный тонус между схватками или ухудшается самочувствие матери, проводится экстренное кесарево сечение. Если родоразрешение было естественным, то сразу после родов в обязательном порядке проводится ощупывание маточной полости руками. На протяжении первого периода после родов проводится профилактика кровотечений препаратами для сокращения матки типа окситоцина, простагландинов, метилэргометрина.
Во время любого вида родоразрешения параллельно проводятся такие процедуры
- мероприятия по восстановлению потерянной крови;
- борьба с проявлениями шока (поддержание функций системы дыхания и сердечно-сосудистой системы, обезболивание при схватках и др.);
- мероприятия по лечению железодефицитной анемии;
- улучшение функций свертываемости крови с помощью переливания крови от донора или препаратов (фибриноген, свежезамороженная плазма, тромбоцитарная масса и др.)
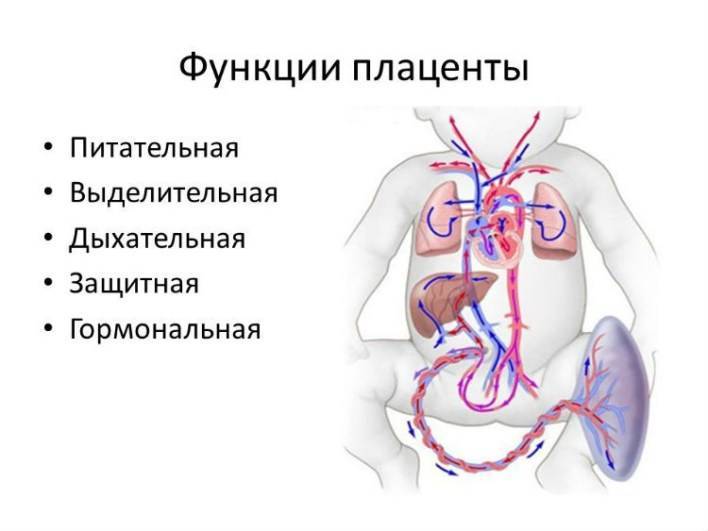
Плацента как орган и ее функции
Плацента относится к провизорным или временным органам, которая формируется во время беременности. Другое название плаценты – детское место, а после окончания потужного периода начинается отделение плаценты (последа), поэтому третий период родов называется последовым (см. обезболивание при родах).
Плацента (в переводе с латыни лепешка) необходимо для осуществления связи между организмом матери и плода. Формирование данного органа начинается на 10 – 13 день после оплодотворения яйцеклетки. Окончательное завершение развития детского места происходит к 16 – 18 неделе, когда совершается переход от гистотрофного питания эмбриона к гематотрофному. В результате данного перехода образуется гематоплацентарный барьер, за счет которого плацента выполняет свои функции. К «обязанностям» детского места относятся:
Газообменная
Из материнской крови кислород попадает в кровь плода, а углекислый газ, образующийся в процессе дыхания будущего ребенка, поступает обратно в кровь женщины. Таким образом, плацента осуществляет дыхание плода (дыхательная функция).
Питательная
В межворсинчатое пространство, расположенное между стенкой матки и ворсинками плаценты, поступает кровь матери, содержащая питательные вещества, витамины и минералы, откуда перечисленные компоненты поступают в плацентарные сосуды и доставляются плоду.
Выделительная
В процессе жизнедеятельности будущего ребенка образуются метаболиты (мочевина, креатинин, креатин) обмена, которые удаляются плацентой.
Гормональная
Детское место играет роль и эндокринной железы. Плацента синтезирует ряд гормонов, которые необходимы для нормального течения гестационного периода. К ним относится хорионический гонадотропин, который поддерживает выполнение функций плаценты и способствует синтезу прогестерона желтым телом. В развитии молочных желез во время вынашивания плода участвует плацентарный лактоген, кроме того, данный гормон подготавливает молочные железы к выработке молока. Пролактин, который ответственен за синтез молока, прогестерон и эстрогены, стимулирующие рост слизистой матки и препятствующие новым овуляциям, серотонин, релаксин и прочие гормоны.
Защитная
Детское место пропускает к плоду материнские антитела, тем самым, обеспечивая иммунитет у еще пока не сформировавшегося ребенка. В большинстве случаев плацента предупреждает развитие иммунного конфликта между материнским и плодовым организмами. Также детское место участвует в становлении и регуляции иммунитета у женщины и плода. Однако следует помнить, что плацента не в силах защитить ребенка от проникновения в его организм ряда лекарств, наркотиков, этилового спирта, никотина и вирусов.
Нормальная локализация плаценты – это область дна матки с переходом на заднюю (чаще) или переднюю стенку.
Особенности беременности и родов при таком состоянии
Решение о способе родоразрешения принимается доктором с учетом всех медицинских показателей. Как правило, при легкой форме патологии, если нет каких-либо других противопоказаний, возможны естественные роды, без стимуляции и хирургического вмешательства. Процесс требует постоянного контроля со стороны врача.
В тех случаях, когда самочувствие пациентки в норме, но незначительные выделения повторяются, принимается решение в пользу кесарева сечения. Тяжелые случаи, в которых естественные роды невозможны или противопоказаны, требуют незамедлительного родоразрешения оперативным путем.
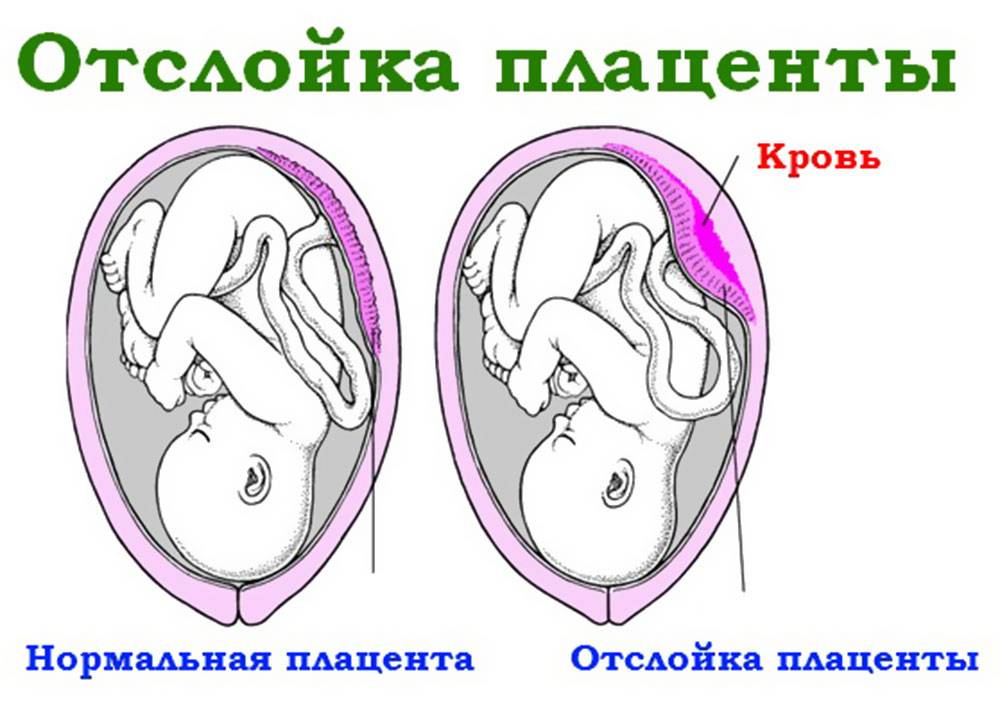
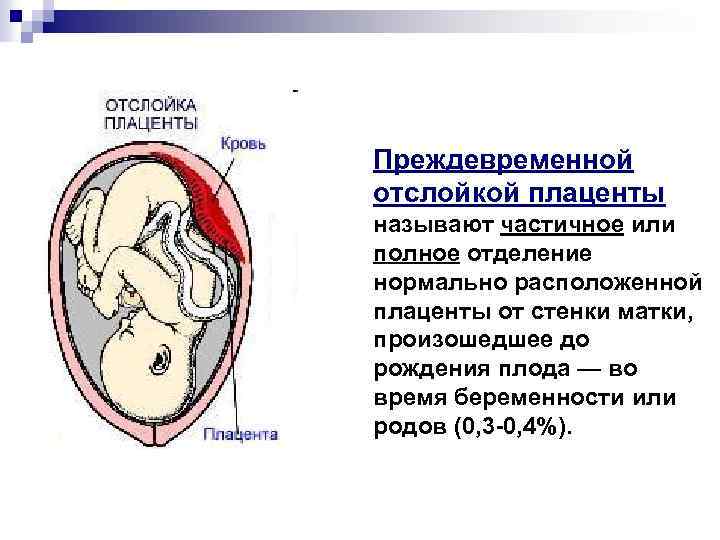
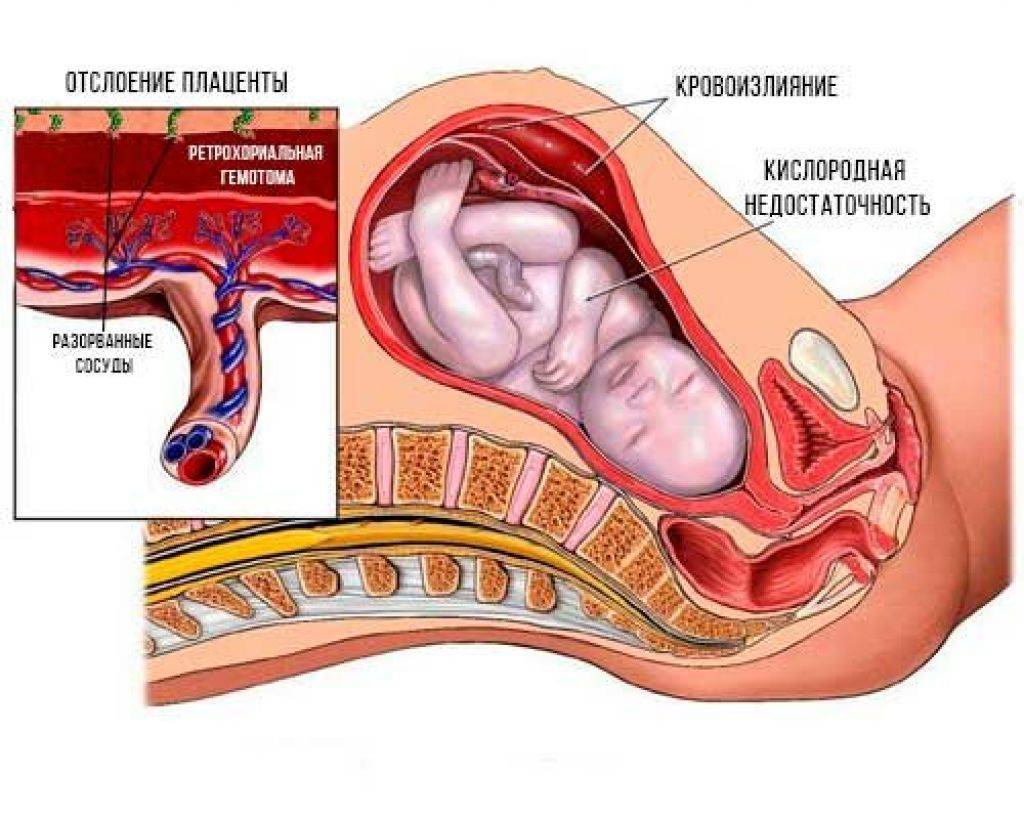
Что представляет собой отслойка плаценты
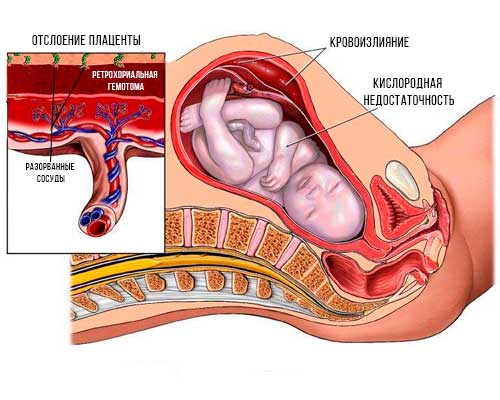
При нормальном развитии событий отторжение плаценты от стенок матки начинает происходить в тот момент родов, когда ребёнок (или дети — при многоплодной беременности) уже появился на свет. Но бывает, что в результате каких-либо причин детское место начинает отслаиваться раньше. Это опасная патология, так как при достаточно большой площади отслойки происходит внутриутробная гибель плода.
При отслоении плаценты от матки возникают разрывы сосудов, их соединяющих, и возникает кровотечение. Между стенкой матки и плацентой собирается кровь, образуя гематому; увеличиваясь, она провоцирует дальнейшую отслойку.
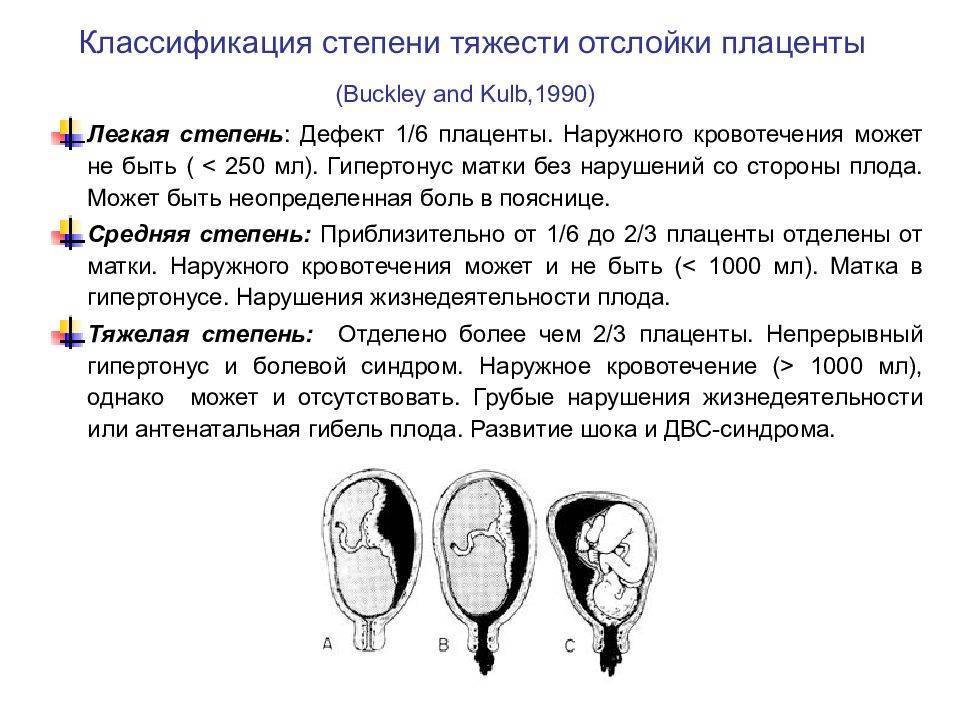
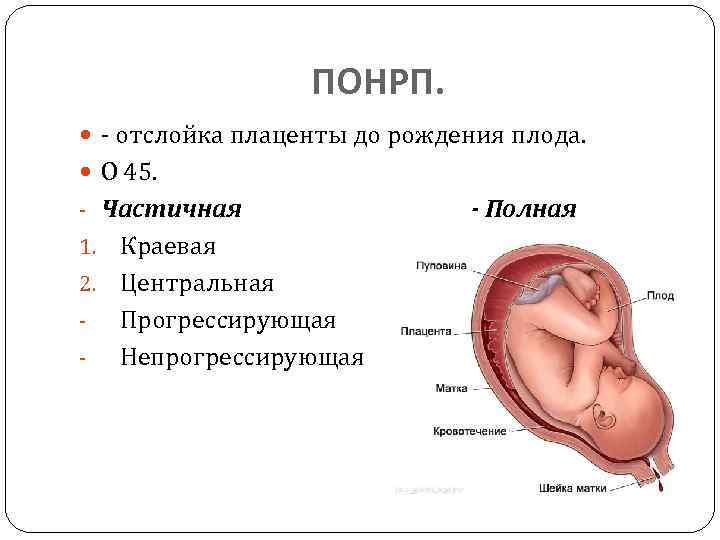
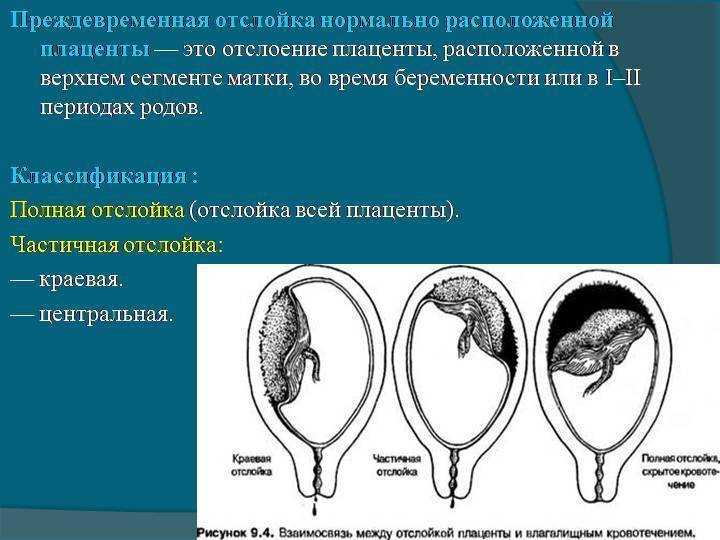
Специалисты различают 3 степени отслойки плаценты:
- лёгкая степень — обычно проходит незамеченной для женщины, видна только на УЗИ; для плода обычно угрозы нет;
- средняя — возникает обширная гематома, матка находится в тонусе, при пальпации ощущается боль; при прослушивании плода заметны нарушения в сердечном ритме — ускорение или наоборот замедление;
- тяжёлая — возникают резкие боли, ухудшается самочувствие — появляются головокружения, выступает пот, понижается артериальное давление; матка принимает ассиметричную форму, при прощупывании напряжена, .

При отслойке плаценты происходит кровотечение и образуется гематома
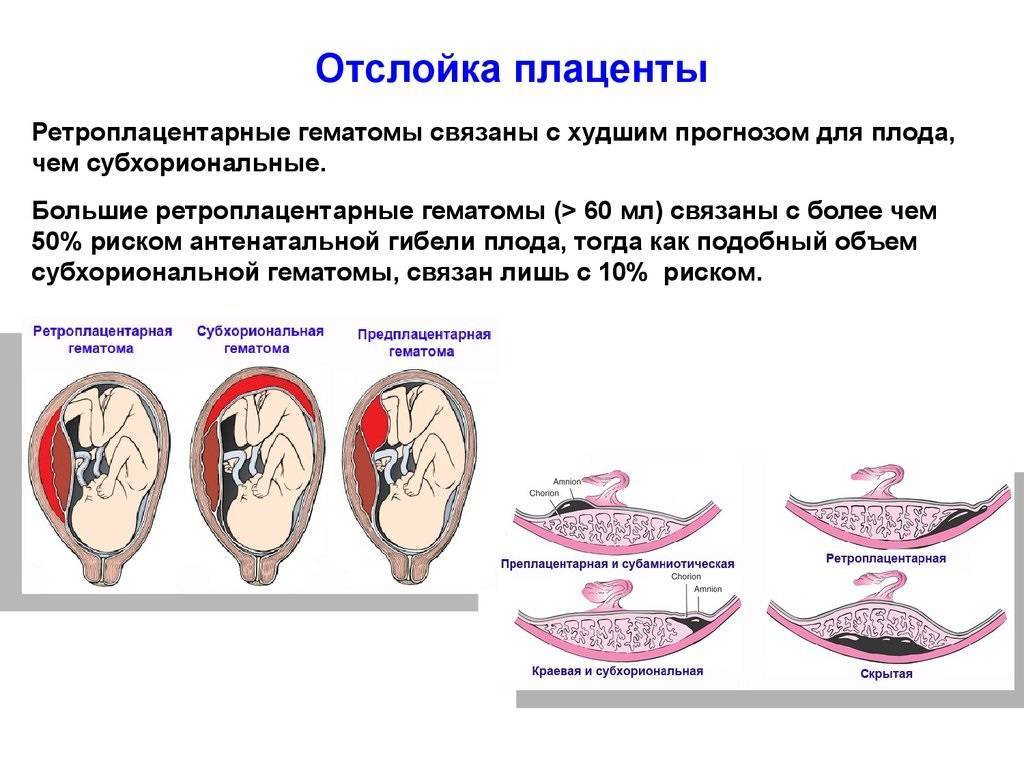
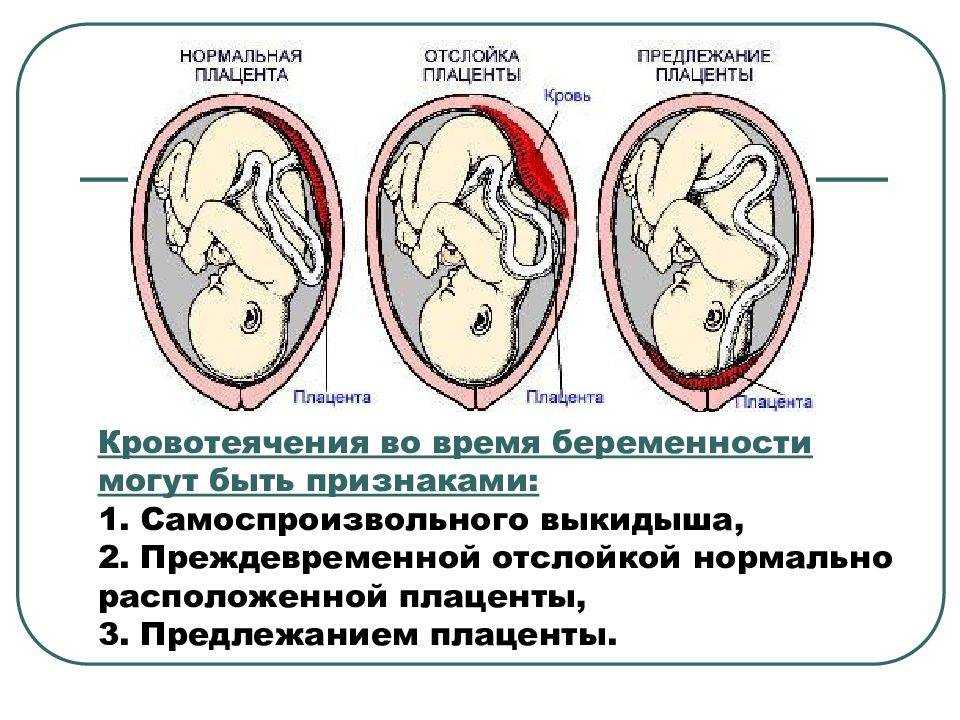
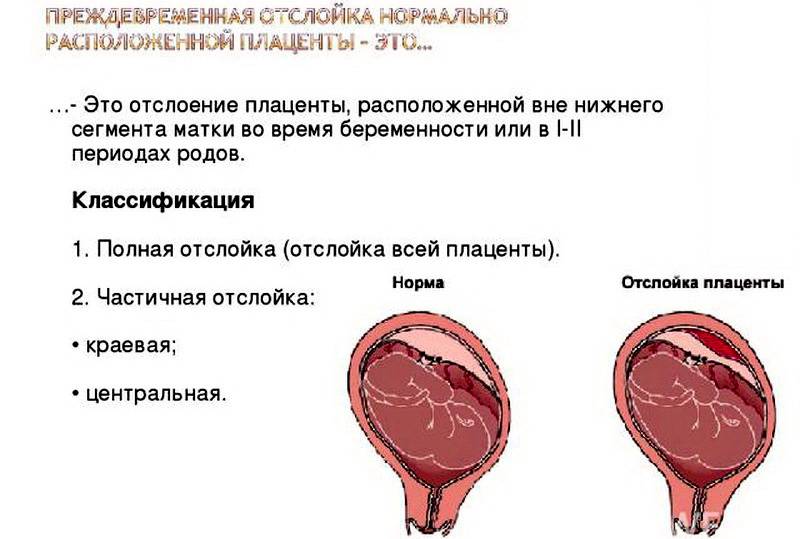
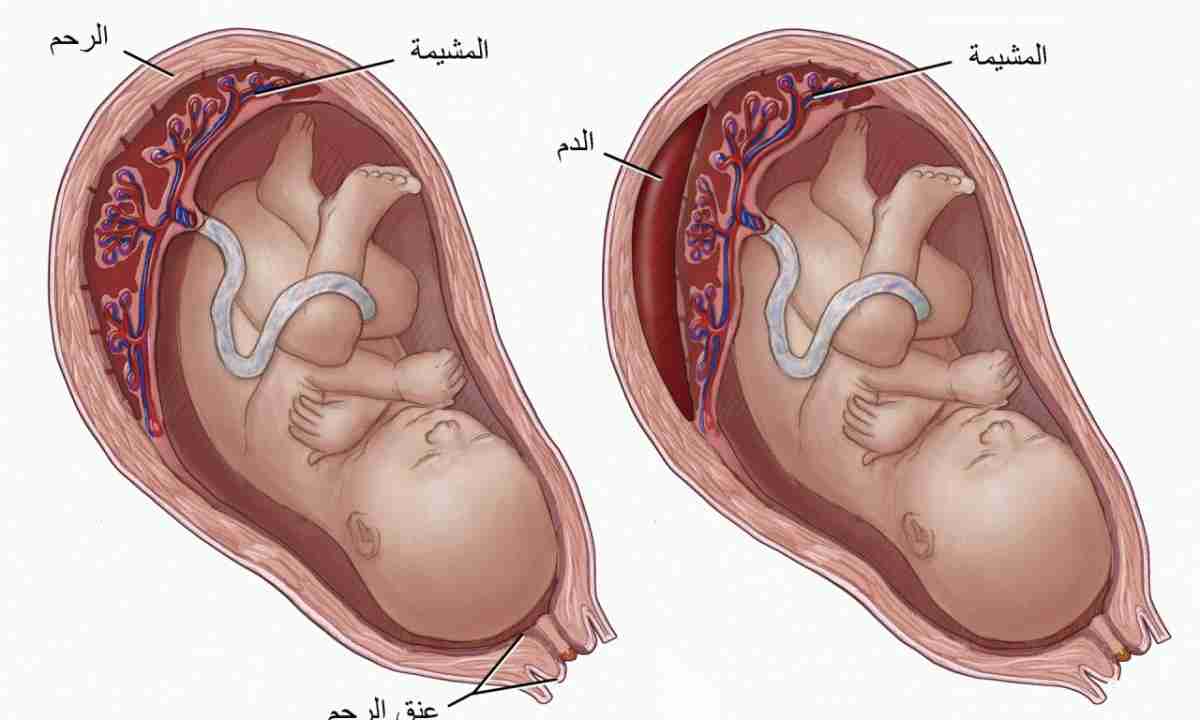
По положению отслойки её можно разделить на два вида:
- центральная — когда края плаценты остаются прикреплёнными к матке, а отхождение детского места от стенок начинается в основной части плаценты; в этих случаях кровотечение остаётся скрытым; такий тип отслойки более опасен, поскольку скапливающаяся кровь давит на плаценту, усугубляя ситуацию и провоцируя отслойку прогрессировать; кроме того, отсутствие кровотечения из половых путей может затруднить ранюю постановку диагноза, в то время, как лечение обычно требуется безотлагательно;
- краевая — в этом случае от стенок матки отходит край плаценты, и кровь имеет возможность свободно выходить в матку и, если внутренний зев приоткрыт, наружу.
В 6 недель беременности на УЗИ у меня обнаружили ретрохориальную гематому. Врач сказал, что размер гематомы небольшой, отслойка частичная и не прогрессирует, поэтому опасности нет. Прописали Дюфастон для поднятия уровня прогестерона, и свечи Папаверин для снятия спазмов в матке. После приёма таблеток и свечей ничего не происходило, не было ни болей, ни напряжений в матке, ни каких-либо выделений. В 9 недель было повторное УЗИ для контроля, на нём гематомы уже не было видно. В дальнейшем беременность протекала без отклонений, роды прошли успешно.
Лечение отслойки плаценты
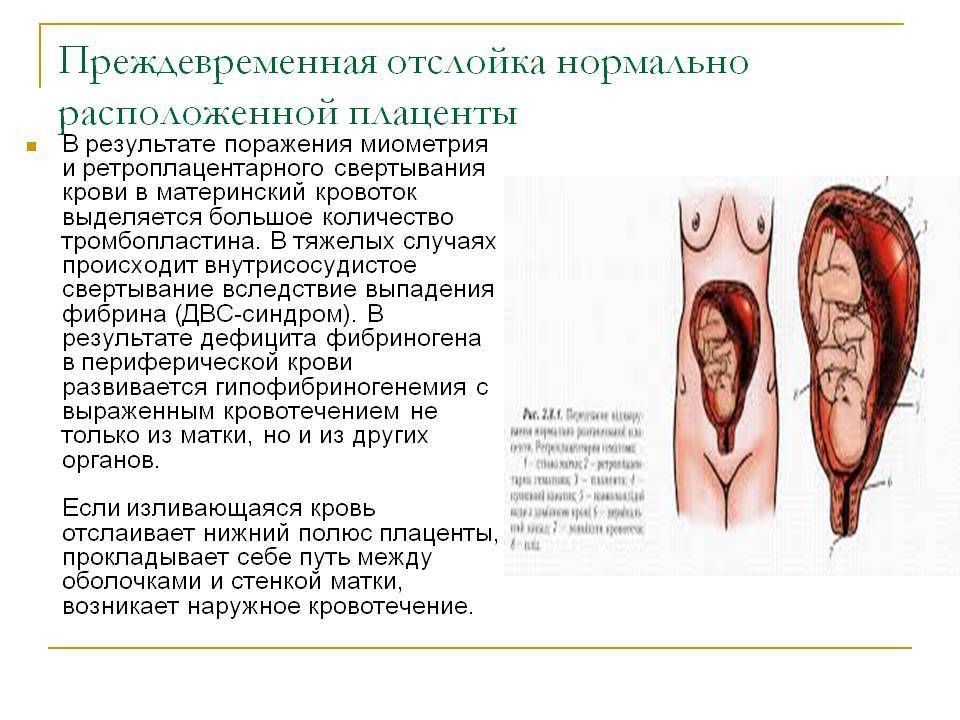
Лечение преждевременной отслойки нормально расположенной плаценты основано на выборе метода бережного и быстрого родоразрешения с одновременно проводимыми мероприятиями по борьбе с кровопотерей, шоком, восполнением факторов, повышающих свертываемость крови.
Акушерская тактика в выборе метода родоразрешения определяется временем отслойки (в зависимости от того, произошла она во время беременности или в родах), выраженностью кровотечения, состоянием матери и плода.
При частичной небольшой по площади непрогрессирующей преждевременной отслойке нормально расположенной плаценты во время беременности до 36 недель, если состояние беременной и плода не страдает, кровотечение незначительное, то беременность может продлеваться в условиях лечения в стационаре. Женщине назначаются постельный режим, токолитическая терапия (использование медикаментов, расслабляющих матку), спазмолитики (НО-ШПА. ПАПАВЕРИН, МЕТАЦИН, СЕРНОКИСЛАЯ МАГНЕЗИЯ), кровоостанавливающая терапия (ВИКАСОЛ, ДЕЦИНОН, АСКОРБИНОВАЯ КИСЛОТА), антианемическая терапия препаратами железа. В обязательном порядке проводится лабораторный контроль за свертывающей системой крови. При появлении повторных эпизодов кровянистых выделений, указывающих на прогрессирование отслойки, ставится вопрос о родоразрешении. При зрелых родовых путях (размягчение, укорочение шейки матки, проходимость цервикального канала) проводится искусственное вскрытие плодного пузыря с возможным ведением родов через естественные родовые пути. Чаще же ставится вопрос о родоразрешении путем операции кесарева сечения.
При доношенном сроке беременности и небольшой по площади отслойке плаценты сразу ставится вопрос о родоразрешении. При наличии зрелых родовых путей и в первом периоде родов проводится ранняя амниотомия (вскрытие плодного пузыря), что способствует снижению внутриматочного давления. Тем самым предотвращается дальнейшая отслойка плаценты.
Роды при отслойке плаценты ведутся под тщательным кардиомониторным наблюдением за состоянием плода и сократительной деятельностью матки. В случаях ухудшения состояния плода, усиления кровянистых выделений, появления повышенного тонуса матки между схватками, ухудшения состояния матери прибегают к операции кесарева сечения. При естественных родах и патологическом кровотечении сразу после рождения ребенка обязательно проводится ручное обследование полости матки, а в последовом и раннем послеродовом периоде — профилактика кровотечения препаратами, усиливающими сокращение матки (ОКСИТОЦИН, МЕТИЛЭРГОМЕТРИН, простагландины).
Появление маточного кровотечения после родоразрешения связано с нарушением свертывающей системы крови и нарушением сократительной способности матки. Поэтому проводится тщательное наблюдение за характером кровянистых выделений из половых путей — есть ли сгусток, как скоро он образуется.
Одновременно с родоразрешением (кесарево сечение или естественные роды) проводятся мероприятия по восстановлению кровопотери, борьба с шоком (поддержание функции сердечно-сосудистой, дыхательной систем, обезболивание и др.), анемией, восстановление нарушенной свертываемости крови: проводится переливание свежей донорской крови и ее препаратов (свежезамороженной плазмы, фибриногена, тромбоцитарной массы и др.), вливание растворов.
При преждевременной отслойке нормально расположенной плаценты чаще всего используют кесарево сечение. При выраженных клинических проявлениях преждевременной отслойки плаценты во время беременности и в первом периоде родов проводят срочное родоразрешение путем операция кесарева сечения независимо от срока беременности и состояния плода. При операции кесарева сечения после извлечения плода и плаценты полость матки освобождается от крови и сгустков, после чего тщательно осматриваются все ее стенки с целью уточнения состояния мышц матки. Если они пропитаны кровью, производится удаление матки, так как она является источником кровотечения. Если отслойка плаценты произошла во втором периоде родов и есть условия к быстрому окончанию родов через естественные родовые пути, роды заканчивают наложением акушерских щипцов или вакуум-экстракцией плода.
При появлении любых болей в животе, кровянистых выделений из половых путей во время беременности необходимо срочное обращение к врачу.
Профилактические меры
Рекомендации специалистов:
- планирование беременности, диагностика и лечение гинекологических и хронических заболеваний;
- своевременная постановка на учет в женскую консультацию (это нужно сделать до 12-ти недель);
- регулярное посещение акушера-гинеколога;
- прием поливитаминов для беременных и выполнение всех предписаний доктора;
- избегайте стрессов, не поднимайте тяжести, исключите интенсивные физические нагрузки;
- следите за своим самочувствием: боль и нехарактерные выделения из влагалища — повод проконсультироваться со своим доктором;
- артериальное давление должно быть в норме, поэтому контролируйте это и регулируйте, при необходимости;
- будьте осторожны, избегайте травм.
Мнение специалиста в этом видео:
Что делать при поздней беременности и родах?
Ответственно подойти к подготовке к беременности и родам. Насытить организм необходимыми витаминами, санировать очаги хронических инфекций, регулярно выполнять комплекс физических упражнений (ЛФК, йога, пилатес).
Как можно раньше встать на учет в женскую консультацию. Это позволит своевременно определиться с оптимальной программой ведения поздней беременности.
Соблюдать режим труда и отдыха. Следует ограничить тяжелые физические нагрузки, стрессовые воздействия, нормализовать режим сна и бодрствования.
Скорректировать рацион. Разнообразное и сбалансированное питание при поздней беременности позволит контролировать ежемесячный набор килограммов. Патологическая прибавка веса — фактор риска гестационного сахарного диабета.
Вести беременность совместно со смежными специалистами. Ответ на вопрос, что делать при поздней беременности, зависит от состояния здоровья будущей мамы. При наличии хронических заболеваний наблюдение женщины должен осуществлять не только акушер-гинеколог, но и врач узкой специальности в зависимости от патологии — кардиолог, офтальмолог, пульмонолог и пр.
Индивидуально подойти к выбору роддома. При наличии дополнительных рисков подойти к выбору роддома при поздней беременности нужно с особой тщательностью. Упор следует делать на качественно оснащенную детскую и взрослую реанимацию.
Заморозить здоровые яйцеклетки или эмбрионы. Если женщина осознанно откладывает материнство в связи с карьерным ростом, несостоятельностью семьи или прочими обстоятельствами, следует задуматься о криоконсервации. Это надежный способ, который сбережет качественный генетический материал и сохранит шанс на то, чтобы даже самая поздняя беременность оказалась здоровой.
У здоровых женщин в возрасте от 35 лет и старше беременность протекает без осложнений в 90% случаев при хорошо организованном медицинском сопровождении.
Причины
У здоровой беременной женщины старение плаценты начинается к 34 неделям и происходит до момента родов. Но этот процесс может произойти и раньше, что не является нормой и требует лечения.
Выделяют следующие причины, по которым может отслаиваться «детское место»:
- аллергия, в т. ч. на лекарства;
- ломкость сосудов;
- аутоиммунная реакция;
- аномалия строения матки;
- многоплодные роды или многократные;
- гипертония или резкие изменения артериального давления;
- переношенная беременность;
- мочеполовые болезни хронического характера;
- гестоз и токсикоз на раннем сроке;
- нарушение развития или неправильное расположение органа;
- различные заболевания у беременной.
Существует ряд предрасполагающих к отслойке факторов:
- травмы живота или матки;
- патология в предыдущей беременности;
- вредные привычки (курение, наркотики, алкоголь);
- возраст роженицы (после 34 лет увеличивается риск патологии);
- продолжительное лечение от бесплодия;
- у женщины были роды с кесаревым сечением.
В первом триместре
Наиболее часто патология происходит в первом триместре. Если вовремя обнаружить патологию, то своевременное лечение поможет предотвратить негативные последствия.
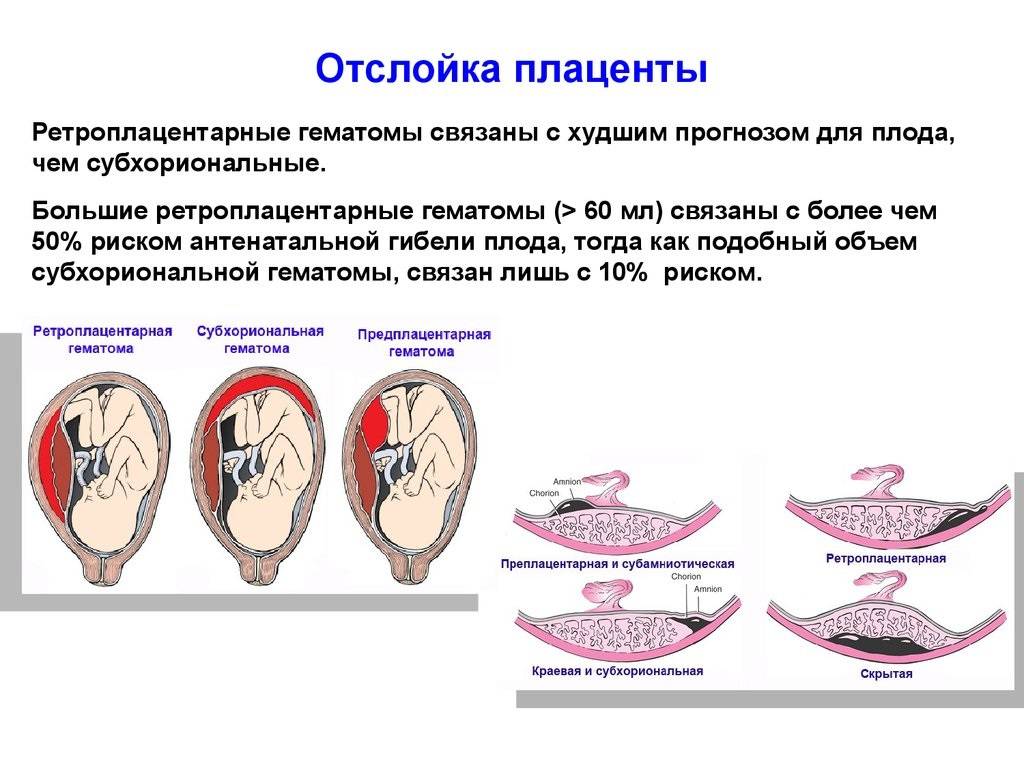
Причина отслойки в первом триместре — ретроплацентарная гематома. Ее удается обнаружить при ультразвуковом обследовании. Поэтому женщине обязательно проходить УЗИ в самом начале (как и на протяжении беременности). На этом этапе плацента способна восстановиться и не оказать влияния на здоровье ребенка.
Во втором триместре
В промежуток между 13-26 неделями возможно напряжение и повышенный мышечный тонус стенки матки. При нехватке воздуха плод начинает активное движение, что стимулирует повышение кровотока. Это приводит к поступлению кислорода.
Плацента способна к восстановлению до середины второго триместра, поэтому последствия отслойки зависят от недели беременности.
В третьем триместре
Это наиболее опасный случай. В большинстве случаев плацента не сможет восстановиться.
Показано оперативное родоразрешение. Причины подобного состояния указаны выше.