Диагностика сыпи
Для выявления причин кожных изменений нужно пройти диагностику. После визуального осмотра и изучения анамнеза, врач может назначить такие обследования:
- анализ крови – определяет наличие воспалительных процессов и/или аллергической реакции организма;
- анализ мочи – для исследования работы почек, мочеполовой системы и других внутренних органов;
- биохимический анализ крови – определение патологий, влияющих на ребенка, результат показывает работу внутренних органов;
- анализ кала – для исключения глистной инвазии;
- биопсия или соскоб – для определения вредных микроорганизмов, грибков, чье присутствие провоцирует сыпь у деток на груди.
Это основная группа анализов, которые может назначить врач с учетом состояния и возраста больного.
Лечение сыпи у подростков
Терапия подростковой сыпи должна назначаться квалифицированным врачом, так как без выявления основной причины самостоятельное лечение приведет к временному купированию проблемы. Без помощи доктора патология может вызвать серьезные последствия и стать основополагающим фактором опасных осложнений.
Если высыпания появились на фоне определенного заболевания, тогда помимо устранения симптома, пациент направляется к узкому специалисту, который назначает дополнительные обследования и по их результатом подбирает безопасный, эффективный терапевтический комплекс.
Для лечения подростковой сыпи используют такие методы, как умывание со специальными средствами, которые проводят очищение кожи от лишних загрязнений, вырабатываемого железами сала, бактерий.
При явных признаках проблемы применяют препараты локального воздействия:
- салициловая кислота;
- ихтиоловая мазь;
- цинковая мазь.
А также современные средства, которые должен подобрать дерматолог, учитывая сложность проблемы, тип кожи, площадь поражения им т.д.
В некоторых случаях назначается медикаментозная терапия в виде лекарственных, гормональных средств, антибиотиков, противобактериальных препаратов. При наличии кожных заболеваний рекомендуются противогрибковые, противопаразитарные и другие составы местного применения. Также врач посоветует прием витаминно-минеральных комплексов, иммуномодуляторов.
Лечение сыпи
В случае появления каких-либо высыпаний, нарушении общего самочувствия грудничка необходимо проконсультироваться с педиатром.
На запущенных стадиях назначаются лечебные, подсушивающие или антибактериальные мази.
Если причиной сыпи служит аллергическая реакция, нужно исключить из рациона кормящей матери потенциально опасные продукты, сменить молочную смесь, начинать прикорм только по рекомендации и под контролем врача. Так как раздражение кожи нередко возникает после применения косметических средств, необходимо отказаться от их использования. Для лечения крапивницы применяют антигистаминные, десенсибилизирующие и седативные препараты.
Очистить дерму, подсушить элементы сыпи и ускорить их заживление помогают ванны с отваром череды, коры дуба или ромашки аптечной. После купания кожа должна полностью высыхать, складочки полезно обрабатывать облепиховым маслом, тальком, кремами под подгузник (Деситином, Бепантеном, Драполеном, Банеоцином).
Гнойничковые высыпания на шее у детей лечат антибактериальными гелями, назначают системный прием антибиотиков, наружную обработку подсушивающими растворами на основе оксида цинка, антисептиками. Избавиться от симптомов грибковой инфекции помогают мази с антимикотиками (Кандид, Солкосерил). Хорошо подсушивает кожу Судокрем, Цинковая мазь, Аргосульфан.
Сыпь в области шеи у грудного ребенка доставляет беспокойство как малышу, так и его матери. Чтобы исключить вероятность бактериального заболевания, не допустить развития осложнений необходимо обратиться к педиатру при появлении первых признаков патологии. Врач проведет осмотр, даст рекомендации по уходу и при необходимости назначит медикаментозное лечение.
Красные, белые, водянистые, гнойные прыщики на лице у новорожденного
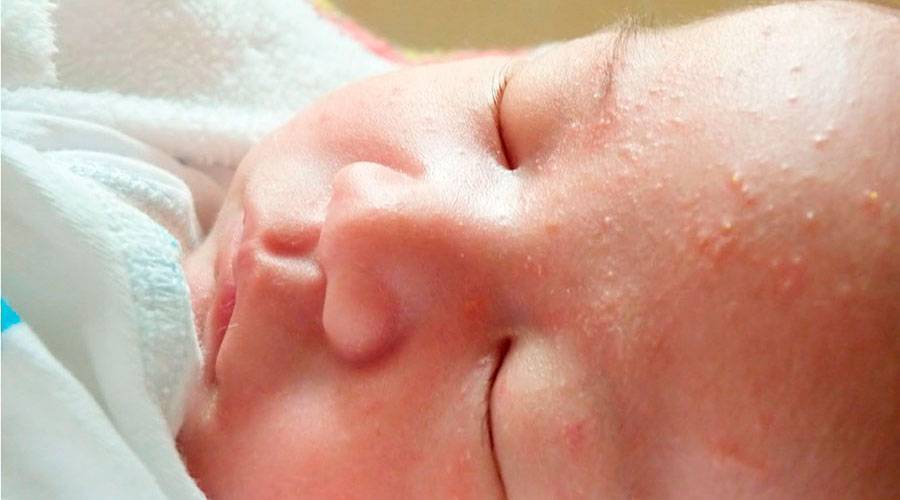
Белые или слегка красноватого цвета прыщики, которые обычно выскакивают на коже лица младенца, называют угрями новорожденных или неонатальным пустулезом. Причиной возникновения акне является переизбыток гормона эстриола, который накапливается в плаценте во время беременности и за несколько последних месяцев вынашивания ребенка переходит к плоду. Также белые прыщики на лице крохи могут свидетельствовать о периоде адаптации грудничка к окружающим условиях. Белая сыпь не вызывает дискомфорта и проходит самостоятельно через несколько недель, когда у ребенка полностью сформируются сальные железы.
Желтовато-белые прыщи, окруженные красным кольцом, называются токсической эритемой. Они тоже исчезают сами через две недели после рождения крохи. Причиной появления такой сыпи на лице ребенка является секреция большого количества биологически активных веществ, выделяемых при разрушении клеток, которые участвуют в аллергических реакциях. То есть это физиологическая сыпь, появляющаяся на теле примерно у 50% новорожденных.
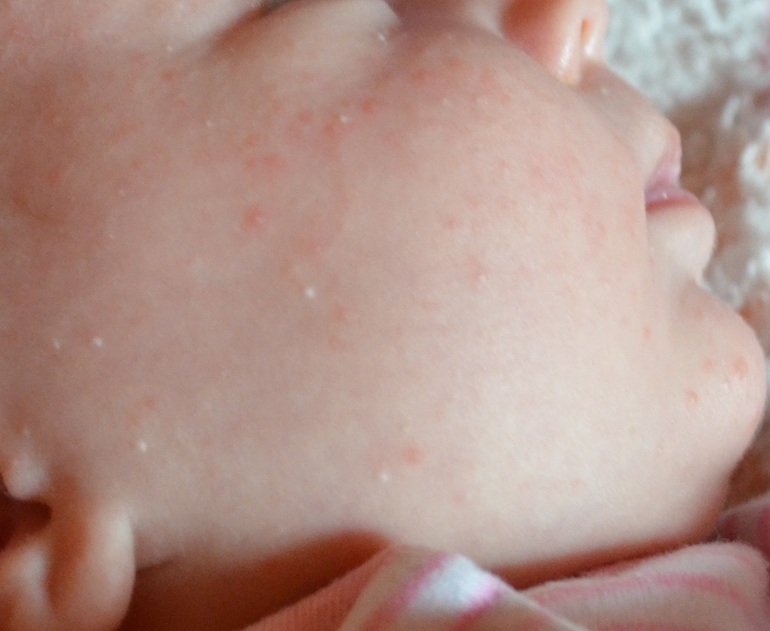
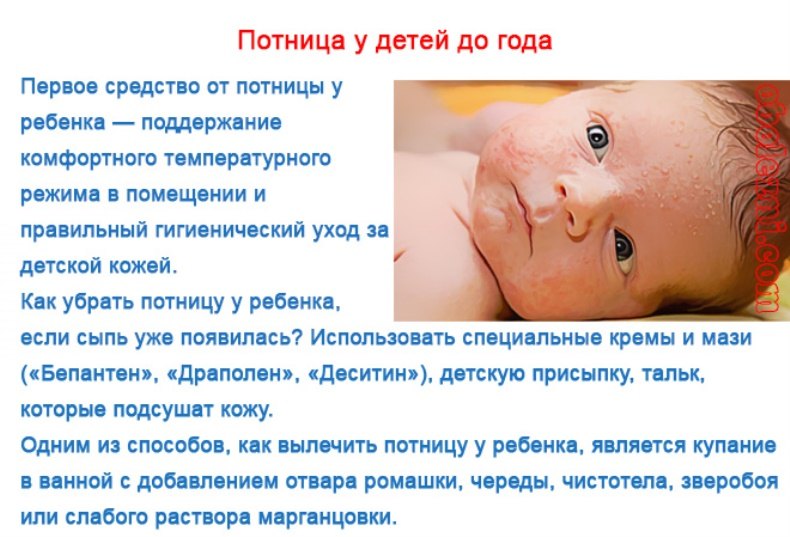
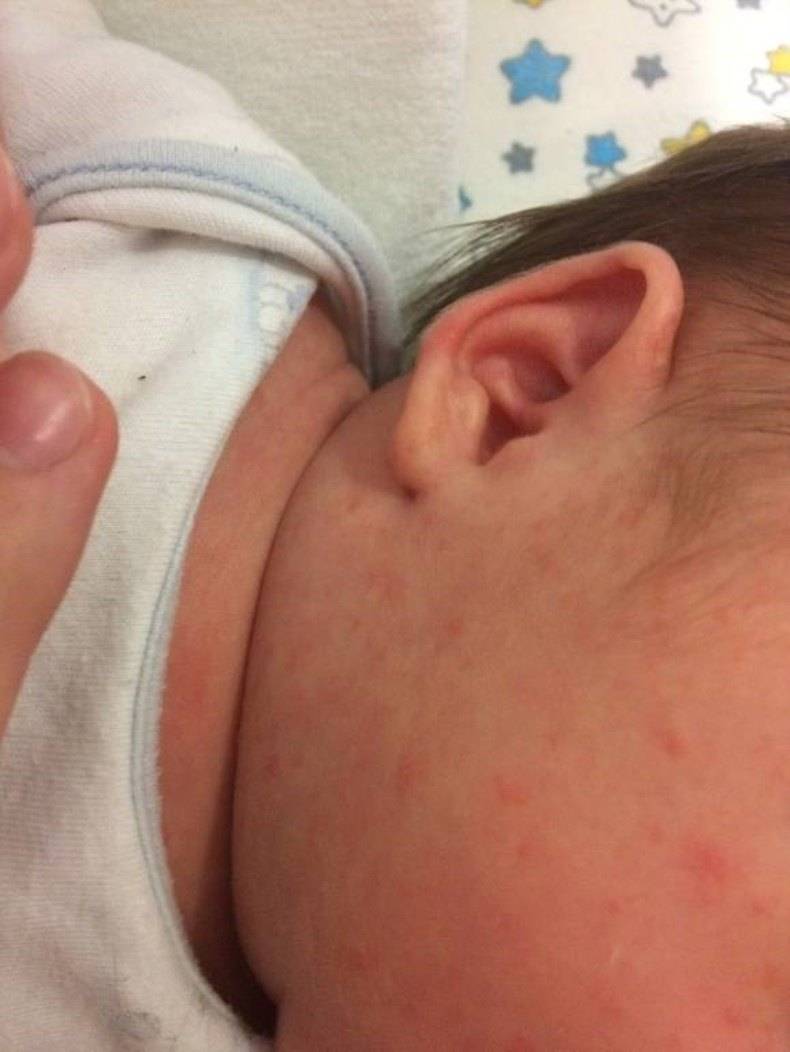
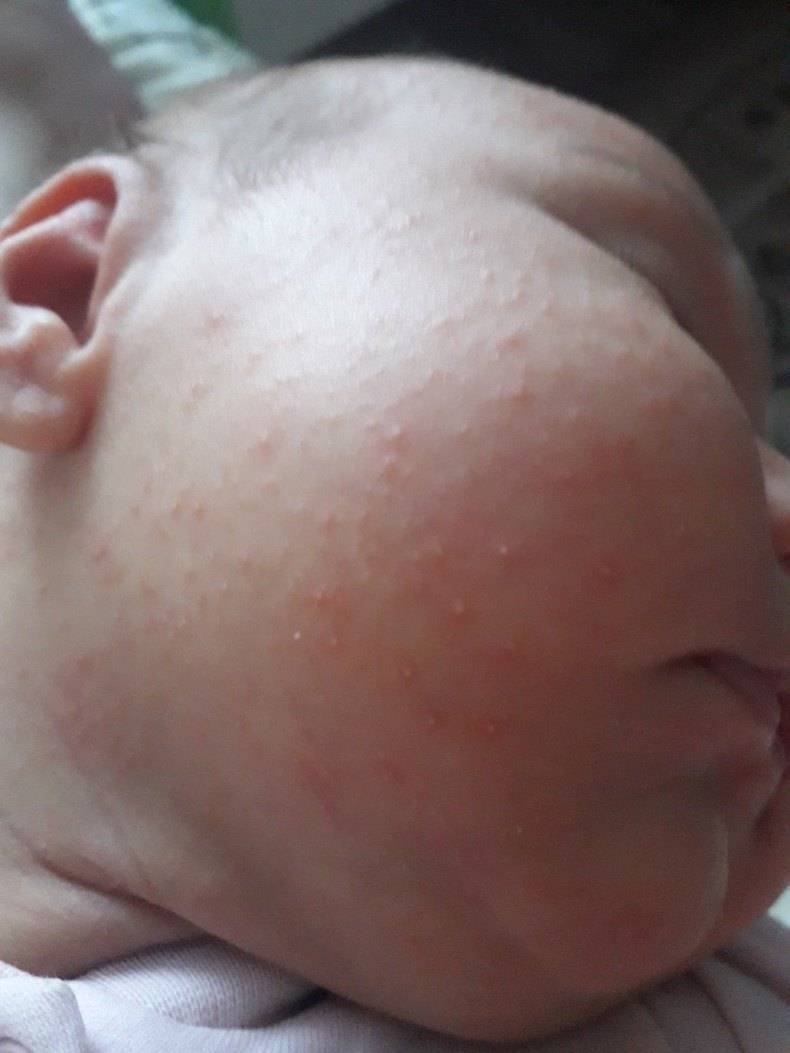
Красноватые прыщики, которые поражают не только кожу лица, но складки шеи, пах, область за ушами, называют потницей . При этом в местах раздражения кожа на ощупь кажется шершавой. Иногда могут образовываться гнойнички. Такая сыпь появляется из-за того, что ребенок сильно потеет.
Высокое содержание гормонов в организме новорожденного способствует выработке в большом количестве кожного сала. Оно закупоривает сальные железы, что приводит к их воспалению и образованию мелких пузырьков. Такие прыщики специалисты зовут себорейным дерматитом. В основном сыпь и корочки появляются на лобике близко к волосам, реже – на шее, ушах, спинке, груди, щеках.
Водянистые прыщики на лице у детей практически всегда свидетельствуют об аллергической реакции, которая проявляется на одежду или различные продукты, употребляемые в пищу. Нередко причиной такой сыпи становится контакт с домашним животным, употребление некоторых лекарственных препаратов . Введение новых продуктов питания в рацион ребенка также провоцирует развитие аллергической кожной реакции.
Опрелости , возникающие на влажных местах и подверженные трению на протяжении длительного времени, также провоцируют появление водянистых прыщей. Если их вовремя не лечить, то велика вероятность появления гнойного прыща у ребенка.
Ветряная оспа тоже проявляется на коже ребенка водянистыми высыпаниями. Мелкие прыщики с водянистым содержимым достаточно часто возникают при герпесе.
Гнойные прыщи на лице чаще всего свидетельствует о несвоевременном лечении потницы, аллергии, опрелостей или же попадания в организм ребенка инфекции. В таких случаях поставить диагноз самостоятельно невозможно, поэтому рекомендуем вам незамедлительно обратиться за помощью к врачу.
К другим причинам возникновения прыщей у новорожденных относят дисбактериоз кишечника, смену климата и температурного режима, укусы насекомых. У многих малышей на морозе кожа становится красной, а потом прыщеватой.
Стрептодермия
Если у ребенка появилась сыпь на лице, шее, пояснице, гениталиях или на подбородке, имеет вид волдырей, наполненных мутной жидкостью, причиной может быть стрептодермия. Заболевание заразное, передается при близком контакте с больным человеком. Возбудителем патологии является стрептококковая инфекция.
Фликтены изначально образуются в местах микротрещин, рачесов. При частых ринитах кожа в области носогубного треугольника подвергается мацерации, частому трению, что создает благоприятные условия для развития бактериемии. В группе риска находятся часто болеющие дети, недоношенные малыши. Провоцирующим фактором может послужить плохой гигиенический уход, внешнее воздействие высоких или низких температур.
Изначально на коже формируются единичные фликтены, окружающая кожа воспалена, гиперемирована. Пузырек содержит серозную жидкость, которая постепенно превращается в гнойные массы. Через несколько дней папулы вскрываются и формируют желтые корочки. Появление сыпи на лице, шее или на животе у ребенка сопровождается сильным зудом. Дети расчесывают фликтены, на руки попадает инфицированная жидкость, заболевание распространяется на другие участки тела, к которым прикасается малыш.
Как долго лечить симптом “Высыпания в области грудной клетки”
Длительность лечения высыпаний в области грудной клетки зависит от основной причины и характера симптомов. В некоторых случаях, например, при аллергических реакциях, симптомы могут исчезнуть после исключения контакта с аллергеном и применения антигистаминных препаратов в течение нескольких дней.
При инфекционных заболеваниях, лечение может продолжаться от нескольких дней до нескольких недель, в зависимости от типа инфекции и эффективности применяемых лекарств. Дерматологические заболевания, такие как экзема или псориаз, часто требуют длительного управления с использованием местных средств и иногда системных препаратов. Лечение онкологических высыпаний может потребовать хирургического вмешательства, химиотерапии или лучевой терапии, и его длительность будет определяться стадией и типом рака.
Как лечить крапивницу у ребенка?
Лечение всегда начинается с устранения причин. Если ситуация простая, и понятно, что именно стало «спусковым крючком» заболевания, необходимо оградить ребенка от повторного воздействия этого фактора. Например, если крапивница развилась после укуса осы, достаточно лишь постараться, чтобы малыш больше не встречался с этими насекомыми. Если карапуз покрылся волдырями после назначения определенного лекарственного препарата, лечение методом исключения также не займет много времени.
Наш эксперт врач-дерматолог |
Существует несколько важных правил профилактики с целью предупреждения повторного возникновения крапивницы. Среди них — устранение или ограничение триггеров крапивницы и обращение к врачу (педиатру или аллергологу) для выявления аллергена, чтобы максимально ограничить взаимодействие с ним. Больному, склонному к проявлению анафилактических реакций, также рекомендуется носить браслет или записку с информацией о вызывающих их аллергенах. |
Встречаются ситуации, и они не единичные, когда не удается понять, какой раздражитель вызвал симптомы крапивницы. Особенно часто это происходит, если родители вовремя не обратились к врачу, посчитав, что досадное высыпание пройдет само собой, а этого не случилось.
Если раздражитель неизвестен, ребенку назначается лечение в виде гипоаллергенной диеты. Из его рациона должны быть исключены все продукты, содержащие гистаминолибераторы. В список риска входят:
Яркие красные и оранжевые фрукты: апельсин, ананас, томат, клубника и т.д.
Шоколад, кофе, какао.
Бобовые, включая продукты с соей.
Пшеница и другие злаки, содержащие глютен.
Ферментированные сыры и сыры с плесенью.
Маринованные, соленые, квашеные продукты.
Рыба и морепродукты.
Ветчина и копчености.
Орехи, семечки.
Специи, травы и овощи с острым вкусом, такие как редис, хрен и т.д.
Яйца.
Мед.
Шпинат.
Пищевые добавки — красители, консерванты, ароматизаторы.
Диета назначается на время, пока не пропадут симптомы. После этого можно начинать возвращать в рацион малыша продукты по одному, отслеживая реакцию организма.
Если в течение 1–2 месяцев диета не принесла результата, необходимо переходить к медикаментозному лечению. Его назначает доктор, наблюдающий ребенка.
Особенности дыхания у грудных детей
Следует сразу отметить, что затрудненное дыхание при кормлении не всегда является показателем имеющейся патологии сердца. Такой симптом характер для респираторных заболеваний, трудности с дыханием могут быть связаны с особенностями строения носовой перегородки. Такая проблема часто наблюдается в первые недели по причине неразработанной груди у мамы. Ребенку приходится прилагать максимум усилий, чтобы получить положенную порцию питания. Поэтому он быстро устает, а его дыхание сбивается с нормального ритма.
Дыхание детей первых месяцев жизни имеет свои особенности. Грудные дети нуждаются в двойном объеме кислорода, но их дыхательная система еще не сформирована окончательно. Определенные трудности на дыхательную функцию накладывают узкие носовые ходы и слабость грудных мышц. Поэтому дыхание у деток до года неравномерное. Ребенок часто делает быстрые вдохи, поэтому его дыхание поверхностное и прерывистое.
Норма дыхательных движений у малышей первого месяца жизни составляет 40-60, с конца четвертой недели и до 3 месяцев — до 45, в период 4-6 месяцев – 35-40. К году малыш уже совершает в минуту примерно 30-35 вдохов, что считается нормой.
Определить частоту дыхания мама может самостоятельно. Для этого надо положить кроху на спину, и с помощью секундомера сосчитать число вдохов. Поскольку груднички “дышат” животиками, такой подсчет сделать несложно. Главное условия для выполнения этой процедуры — ребенок должен быть спокоен.
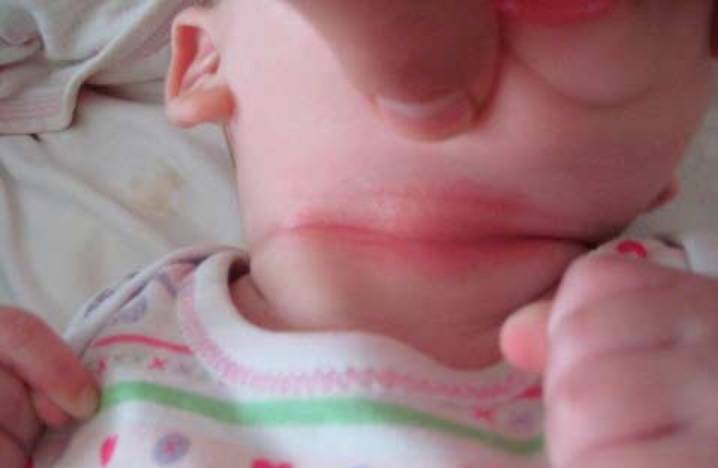
Почему возникают опрелости на шее
Основной причиной появления опрелостей на шее у грудничка являются его кожные складки. Немалая часть малышей рождаются крупными – около четырех кило и выше, и если далее ребенок находится на искусственном вскармливании, вероятность того, что у него будет избыточный вес, велика.
Эти складки естественным образом трутся друг о друга, это провоцирует покраснение, которое затем перейдет в воспаление. Избыточная влага в этой зоне может появляться не только из-за усиленного потоотделения, но и если кроху не вытерли как следует после купания. Если в его кожных складочках осталась вода, это будет провокатором опрелостей.
Итак, среди главных причин шейных опрелостей:
Большой вес ребенка. Из-за обилия нательных складочек влага на коже ребеночка может остаться незамеченной. И это чревато не только воспалительным процессом, иногда он переходит в гнойный
Потому так важно насухо протирать кожу крохи, чтобы не провоцировать инфекционные атаки. Проблемы с питанием
Многие читатели удивятся такой связи, но она вполне логична
Не исключена аллергическая реакция на новый прикорм. Выражаться она способна в срыгиваниях. А так как в отрыжке отмечена кислая среда, она вызывает раздражение, попав на нежный дермальный покров. Увеличенное потоотделение. Оно может появиться и вследствие высоких температурных показателей, и из-за того что малыша чрезмерно укутывают. Ткань с различными раздражителями. Если ребенок одет в вещи из синтетики либо грубого волокна, с внутренними швами, то это тоже провоцирует раздражения. Аллергия на средства по уходу за кожей. Крем, присыпка, лосьон – любой состав теоретически может быть аллергеном. Сыпь иногда свидетельствует об ослаблении иммунитета.

Родителям ни в коем случае не нужно увлекаться уходовой косметикой: кремами и лосьонами, а также не следует купать ребенка очень часто.
Если на кожу его чрезмерно воздействуют те или иные жидкости, с нее просто смывается защитная бактерицидная смазка. Этот слой физиологически выделяется эпидермисом, и такое снятие слоя приводит к беспрепятственному проникновению бактерий в кожу грудничка.
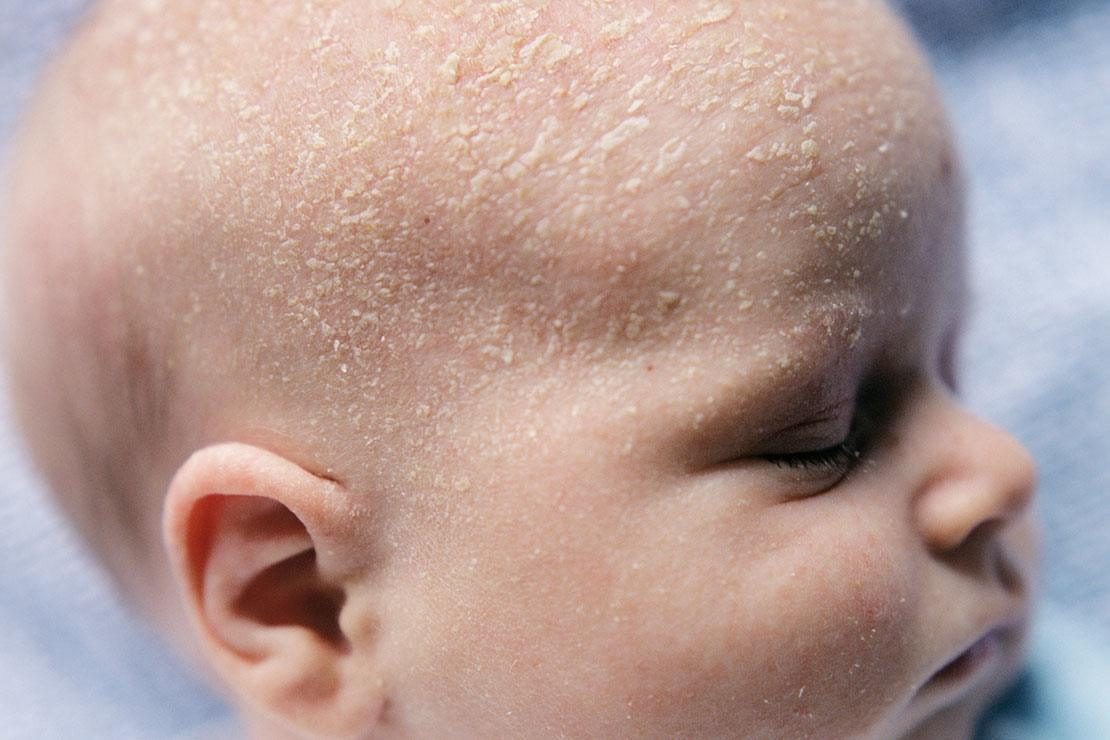
Себорейный дерматит
На коже новорожденного могут появляться не только прыщики красного цвета, но и желтоватые чешуйки. Это признаки себорейного дерматита – заболевания, связанного с повышенной секрецией кожного сала. Чешуйки образуются на первом месяце жизни на участках тела с большим скоплением сальных желез – на волосистой части головы, верхней трети спины, на лице, груди и в области ушных раковин. Себорейный дерматит иногда называют “молочными корочками”, которые могут быть связаны с применением неподходящих косметических средства для ухода за кожей грудничка. На самом деле заболевание вызвано высоким содержанием в крови материнских гормонов или изменением биохимического состава липидов на поверхности кожи .
В большинстве случаев себорейный дерматит детского возраста проходит самостоятельно. Родителям необходимо лишь позаботиться о правильном уходе, но усердно удалять корочки не рекомендуется – вы рискуете повредить нежную кожу и занести инфекцию. Лучше воспользоваться специально разработанными средствами – такими, как Шампунь-пенка от “молочных корочек” для новорожденных. Он облегчает удаление чешуек в 90% случаев, а у 95% малышей успокаивает кожу головы . В составе средства – 99% ингредиентов природного происхождения. Шампунь не содержит отдушек и изготовлен по формуле “без слез”. При наличии толстых, плотных чешуек, которые располагаются не только на волосистой части головы, но и на других участках, хорошим помощником будет Крем от “молочных корочек”, который помогает полностью удалить “молочные корочки” в среднем за 7 дней .
Опрелость
При постоянном увлажнении кожи, механическом воздействии у ребенка могут возникнуть опрелости. Патология локализуется в естественных складках шеи, паха, подмышек, ягодиц, рук и ног. При мацерации создаются благоприятные условия для размножения болезнетворных бактерий и грибков.
Причиной развития болезни может быть неудовлетворительная гигиена, обильное слюноотделение во время прорезывания зубов, неправильная обработка дермы, применение раздражающих кремов или других косметических средств. Опрелости чаще всего возникают у недоношенных, детей с избыточным весом, страдающих пищевой аллергией, системными, генетическими заболеваниями, находящихся на искусственном питании.
Вначале кожа краснеет, позже появляется мелка сыпь у ребенка, после вскрытия папул образуются трещины, воспаленные эрозии. Третья степень патологии характеризуется формированием мокнущих язв, микробной экземы, кожным зудом. Груднички становятся раздражительными, часто капризничают, плохо спят, у них пропадает аппетит.
В случае присоединения грибковой инфекции на поверхности ранок скапливается белый, творожистый налет, кожа неприятного пахнет. При такой форме заболевания нередко присутствует кандидоз ротовой полости, дисбактериоз кишечника.
Диагностика
Диагностика высыпаний в области грудной клетки включает в себя комплексный подход с целью выявления основной причины и определения подходящего лечения. Врач, обследуя пациента, может провести детальный анамнез, включая выяснение времени появления высыпаний, их характеристики, возможные воздействующие факторы и сопутствующие симптомы.
Физическое обследование позволяет врачу оценить внешний вид высыпаний, их распределение и сопровождающие изменения кожи. При необходимости может быть проведена лабораторная диагностика, такая как анализы крови или образцы выделений, для выявления инфекций или других системных нарушений.
Инструментальные методы, включая дерматоскопию или биопсию кожи, могут быть использованы для более детального изучения высыпаний и исключения более серьезных заболеваний. Рентгенография, компьютерная томография или магнитно-резонансная томография могут быть применены для выявления внутренних проблем, если это необходимо.
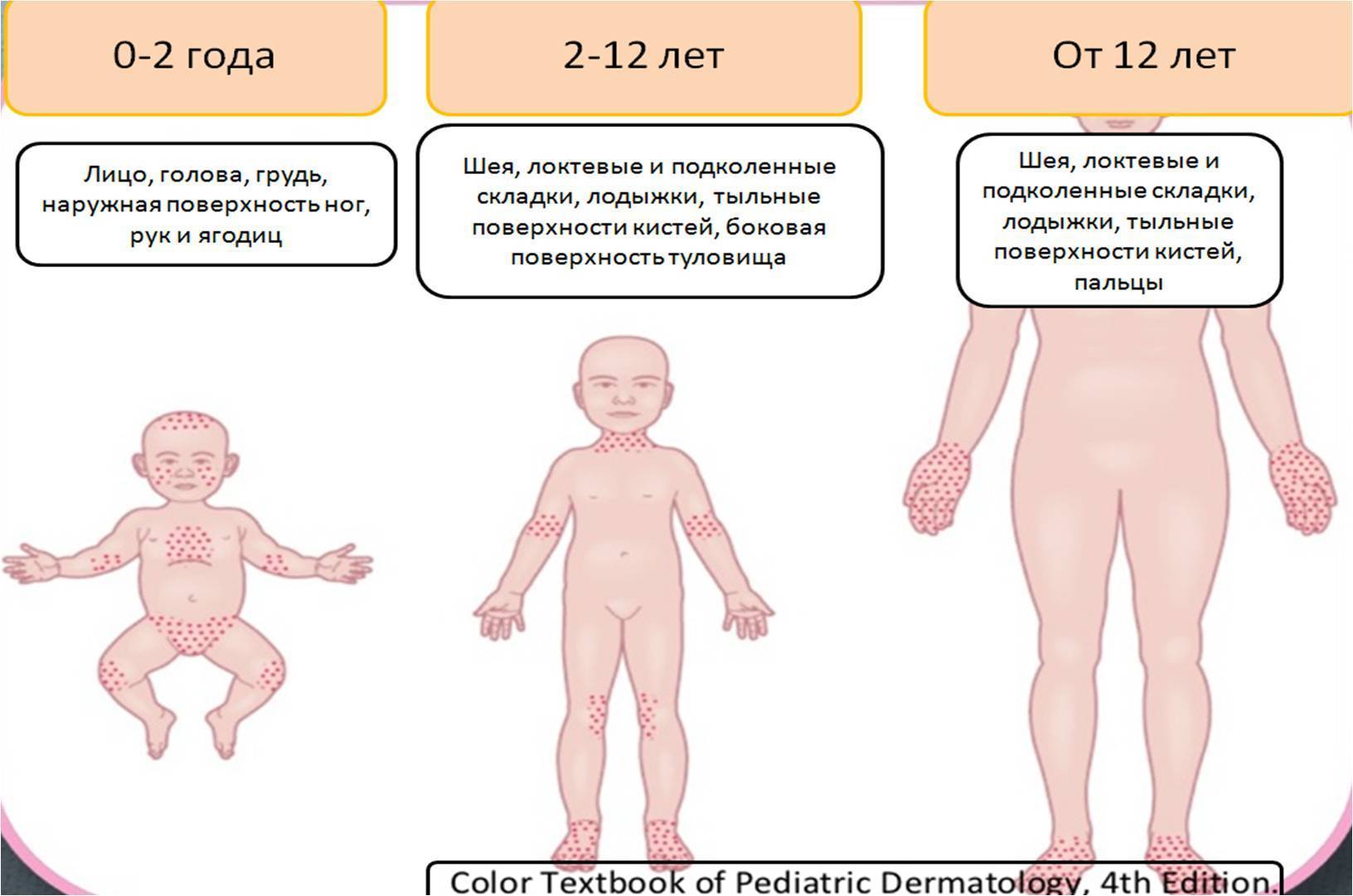
Локализация высыпаний
Кроме характера сыпи, для педиатра важным моментом является ее размещение на теле. У новорожденного высыпания могут возникнуть на различных участках тела. Поэтому периодически осматривайте его кожу и слизистые.
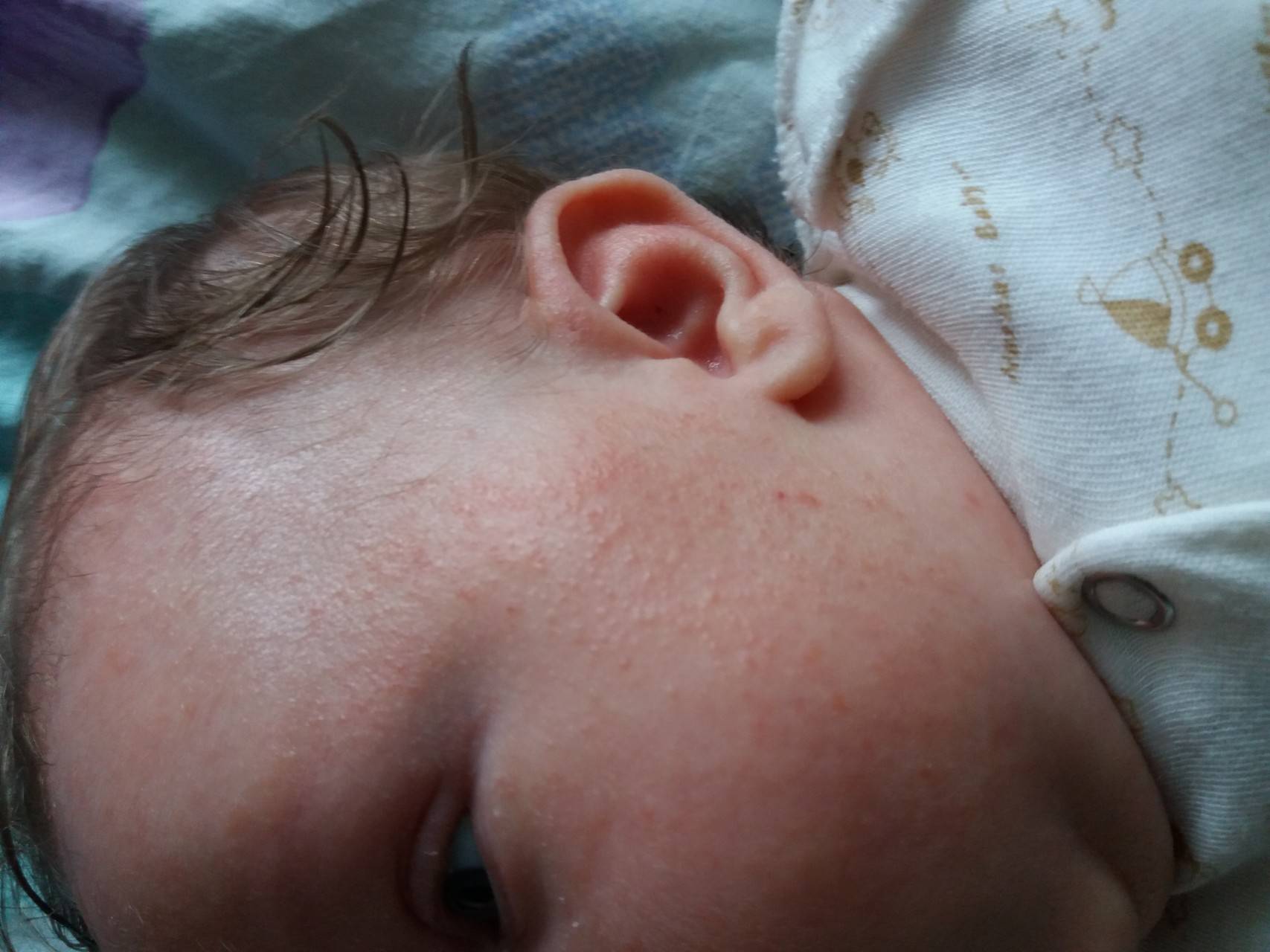
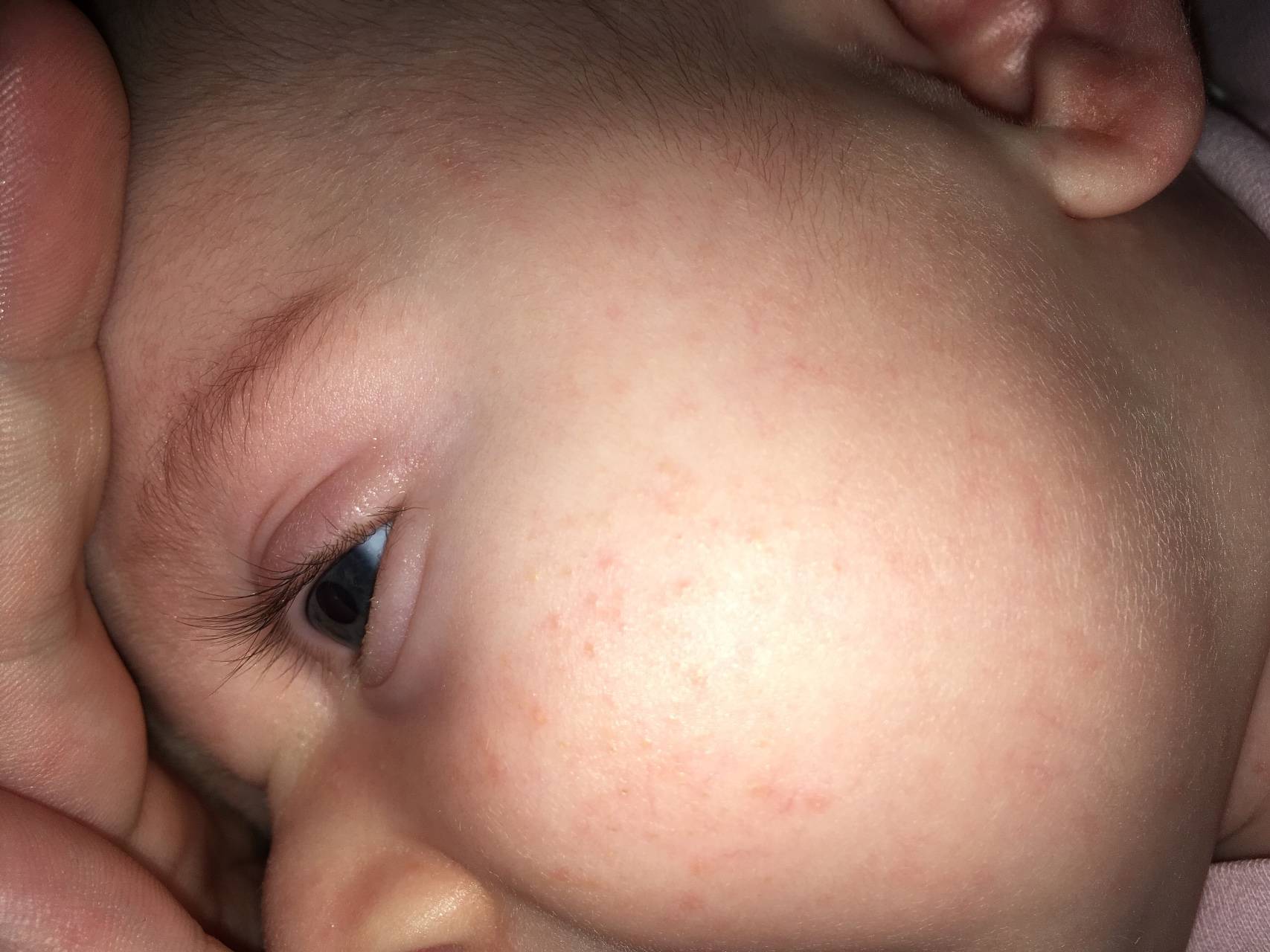
Сыпь на голове и лице

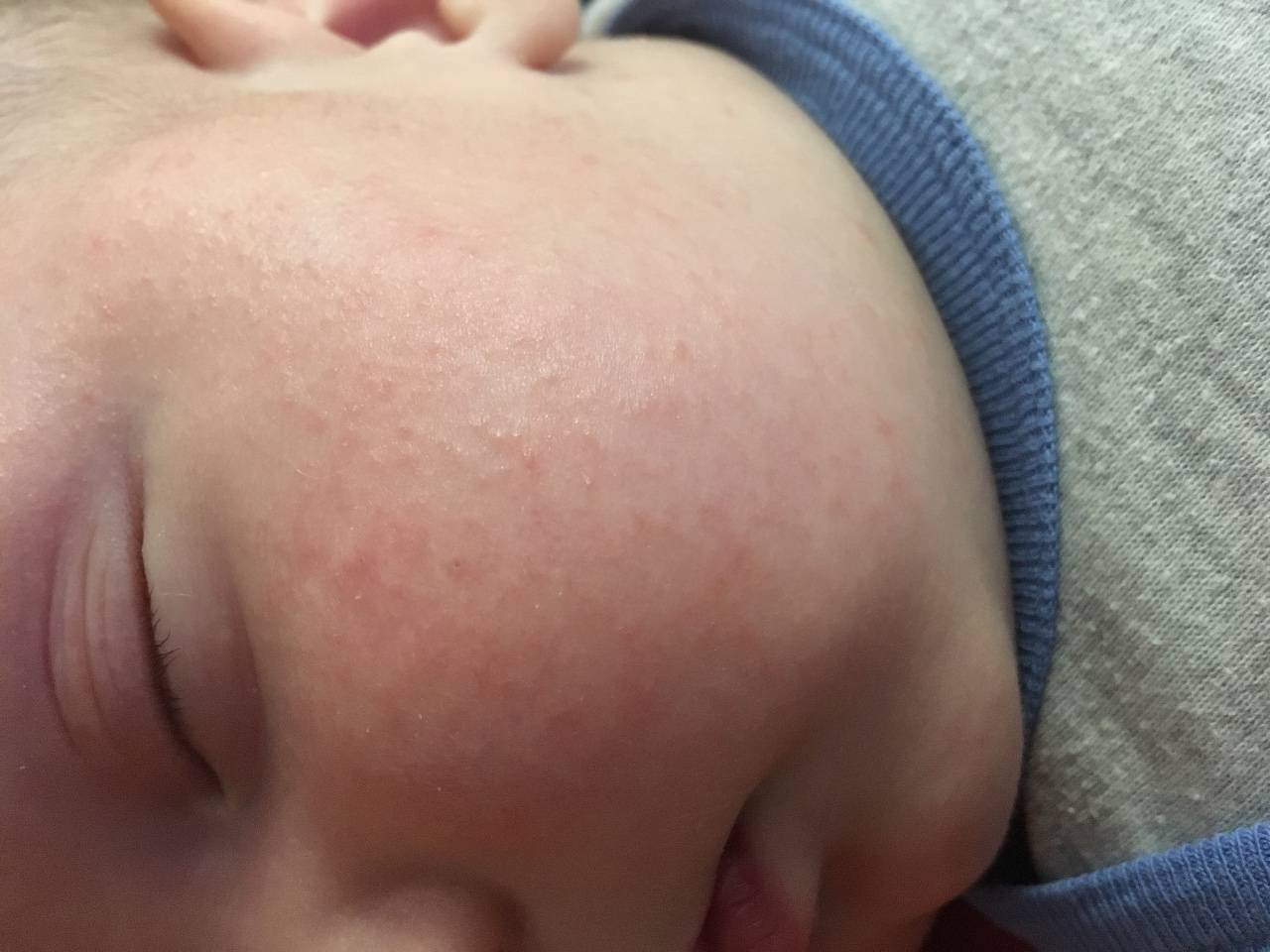
К наиболее частым причинам сыпи на голове относят аллергические реакции, наследственную предрасположенность, инфекции, гормональный дисбаланс.
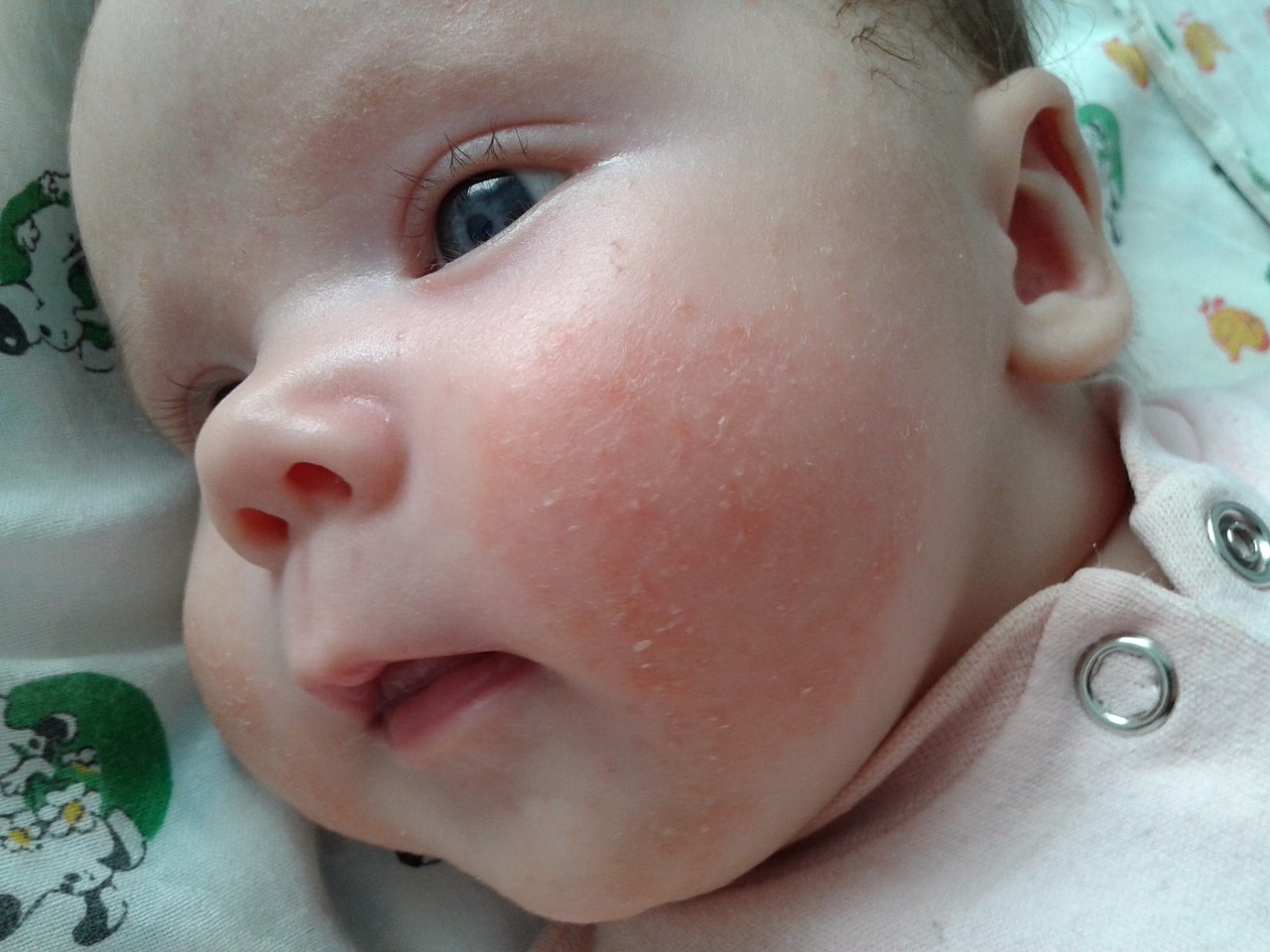
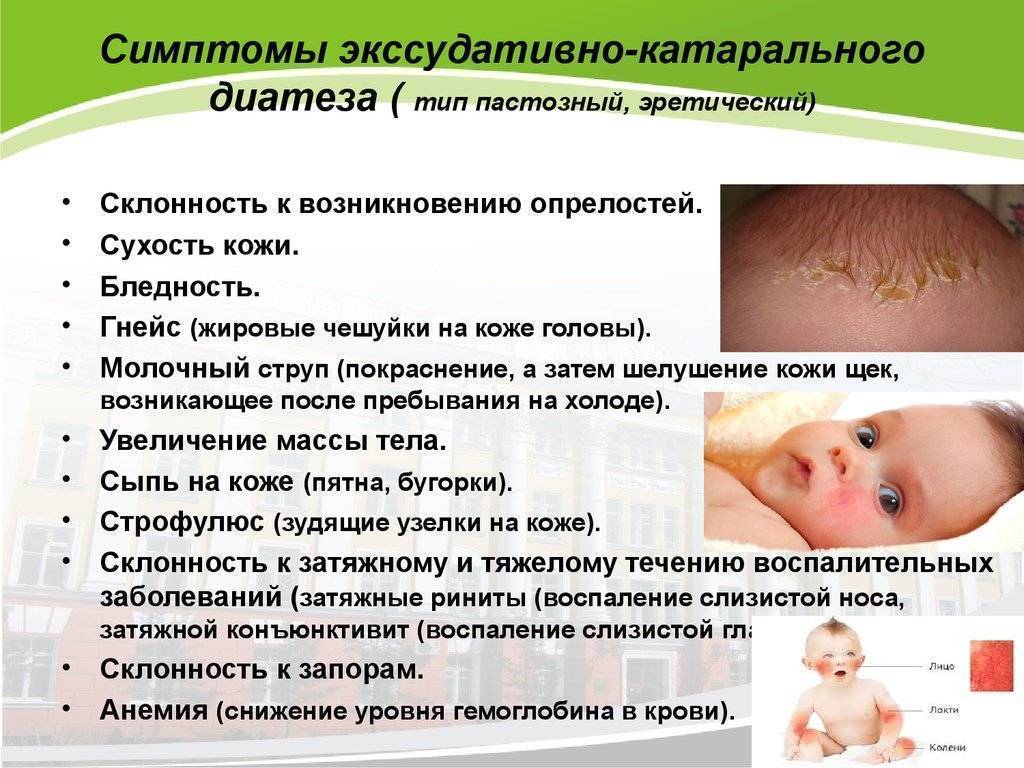
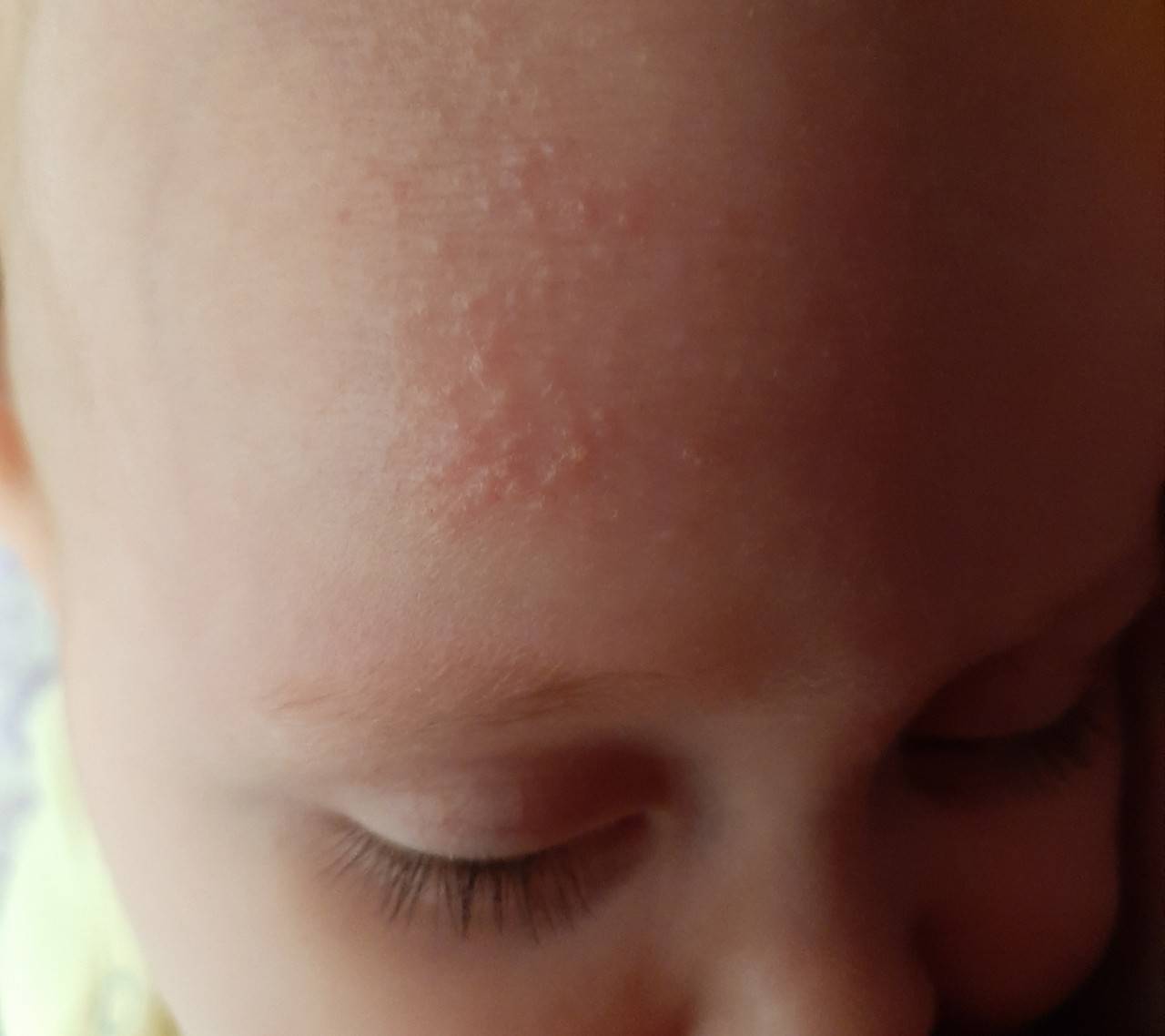
Диатез – распространенное состояние, характерными признаками которого является покраснение и сыпь на щеках и волосистой части головы. По причине возникновения он бывает:
- Аллергический или катарально-экссудативный. Возникает в результате повышенной чувствительности к различным аллергенам и воспалительной реакции. Может появиться после того, как кормящая мать скушает продукт с гипераллергенным свойством (цитрусовые, шоколад). Эти вещества организм ребенка не может переварить и вывести. Их он воспринимает как чужеродные, опасные вещества (антигены) и начинает вырабатывать против них антитела (иммуноглобулины). Соединение антиген-антитело способствует формированию сыпи. Антитела у плода формируются после контакта беременной с аллергенами.
- Лимфатико-гипопластический. Определяет склонность к инфекциям и аллергии.
- Нервно-артритический. Определяет метаболические нарушения и повышенную нервную возбудимость.
После появления на свет на фоне гормональных изменений возможно появление акне у новорожденных (неонатальный цефалический пустулез). Частота возникновения 19%-31%. Особенность акне новорожденных – отсутствие комедонов.
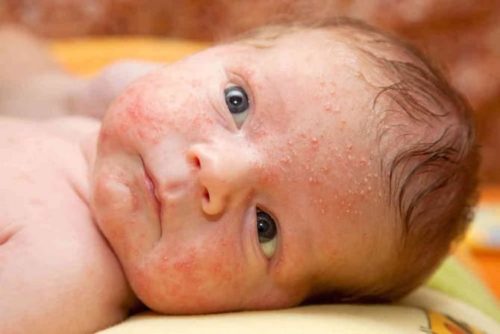
Появление на волосистой части головы отслаивающихся желтых чешуек позволяет заподозрить себорейный дерматит. При этом ребенка беспокоит зуд. Если вы выявили признаки недуга, проконсультируйтесь с врачом.
О причинах появления сыпи и как следует ухаживать за кожей лица и головы новорожденного, расскажет специалист:
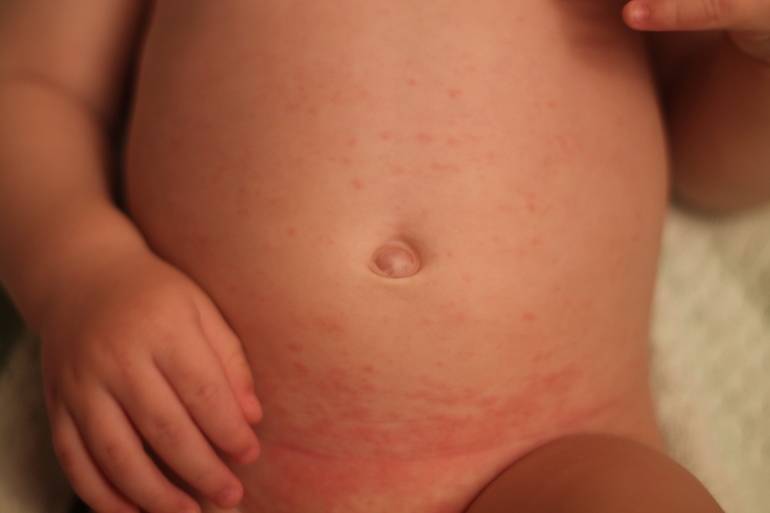
Высыпания на теле
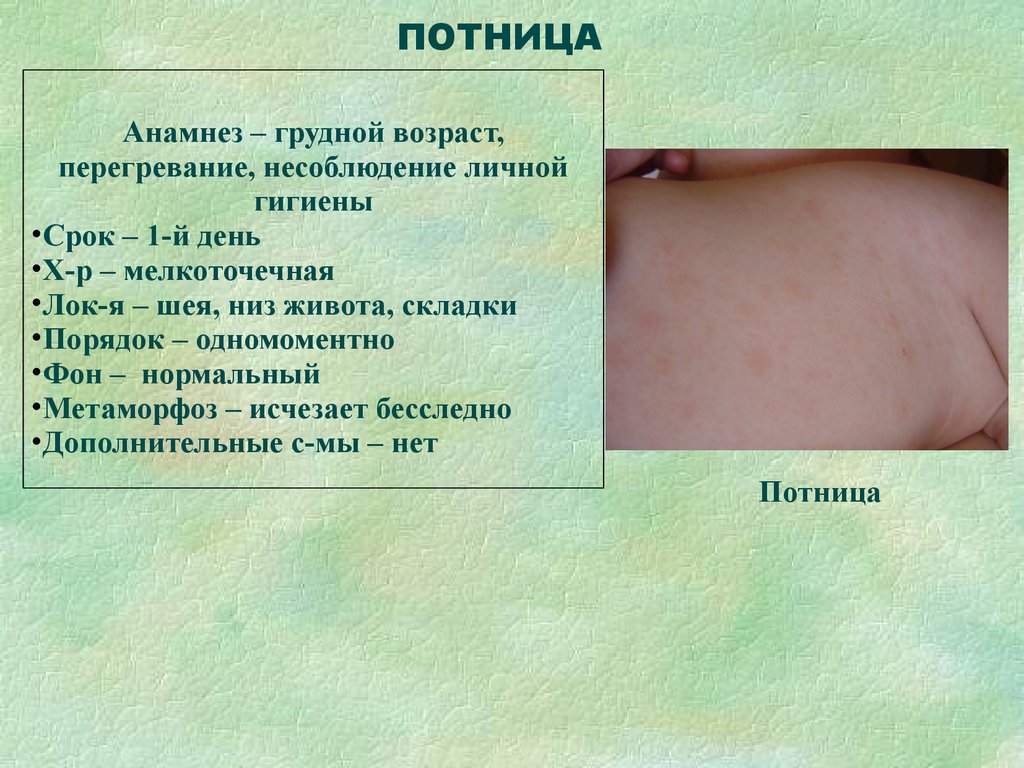
Нарушение потоотделения и несоблюдение принципов гигиены могут спровоцировать возникновение широко известных состояний: потница и пеленочный дерматит.
Подгузники в современном мире – это незаменимая вещь, которая выручает родителей. Но злоупотреблять ими не нужно. Поскольку они задерживают тепло и не позволяют коже полноценно «дышать», провоцируя возникновение сыпи и развитие пеленочного дерматита. Поэтому не держите постоянно и длительно малыша в подгузнике.

Появлению потницы способствует наличие складок кожи (шея, паховая область) и особенности терморегуляции. Укутывания ребенка, вы можете навредить его здоровью.
Живот – характерное место появления инфекционной сыпи. Поэтому при обнаружении высыпаний в этой области, обратитесь к педиатру. Современная бытовая химия и синтетическая одежда – провокаторы контактного дерматита.
Причины симптома “Высыпания в области грудной клетки”
Высыпания в области грудной клетки могут быть вызваны разнообразными причинами. Одной из распространенных причин являются аллергические реакции на различные вещества, такие как пища, лекарства или химические компоненты. Эти реакции могут проявляться в виде кожных высыпаний, включая область груди.
Контактный дерматит также может спровоцировать высыпания в этой области, особенно при воздействии раздражающих веществ, например, в бытовой химии или косметических продуктах. Инфекционные причины, такие как ветрянка или герпес, могут вызывать высыпания и зуд в области груди.
Дерматологические заболевания, такие как экзема или псориаз, также являются потенциальными источниками высыпаний на коже груди. Помимо этого, некоторые системные заболевания, такие как аутоиммунные расстройства, могут сказаться на состоянии кожи, вызывая различные высыпания.
Профилактика кожных высыпаний
У малыша красные или розовые высыпания на участках кожи, которые больше всего потеют, — на складках в районе шеи, локтях, коленях, а также на ягодицах, спине и щеках? Это может быть потница. Сыпь этого рода не причиняет малышу и малейшего дискомфорта, однако она немало расстраивает маму. Чтобы научиться распознавать и предотвращать потницу, надо принять некоторые меры:
- Не держите малыша весь день в подгузниках, по возможности используйте их только на прогулках и для ночного сна;
- Подмывайте после каждого испражнения проточной водой;
- Не перегревайте малыша, следите за тем, чтобы температура в помещении была комфортной (оптимально — 20 – 22°), на прогулку одевайте по погоде (определить, замерз ребенок или нет, можно потрогав его плечики и носик);
- Убедитесь, что одежда и постельное белье малыша из натуральных тканей;
- Купайте ребенка каждый день, используйте для купания отвары трав;
- Обязательно устраивайте воздушные ванны на одноразовой пеленке или многоразовой с обычной хлопчатобумажной пеленкой поверх — это замечательная закаливающая процедура и отличная профилактика потницы;
- Применяйте специальные кремы в зоне под подгузником.
Именно профилактика, то есть правильный уход за кожей, — лучшее средство борьбы с потницей. Напомним вам общие рекомендации, которые могут предотвратить появление кожных высыпаний:
- Задумайтесь о питании: если вы кормите грудью — скорректируйте свою диету, убрав из нее все продукты, которые могут вызвать аллергию; если ребенок на искусственном вскармливании — следите за реакцией на смесь;
- Помните о правильной гигиене и уходе за ребенком (мы подробно пишем об этом здесь);
- Попробуйте другие подгузники и дезинфицирующие салфетки;
- Стирайте детскую одежду и постельное белье гипоаллергенными детскими порошками;
- Уберите все возможные аллергены из квартиры.
Если вы применяете все методы лечения и профилактики, но сыпь не проходит, размер пятен увеличивается, жидкость меняет цвет, значит заболевание осложнилось и нужно обязательно обратиться к врачу. Он подберет для вашего новорожденного малыша специальные медикаменты и назначит лечение.