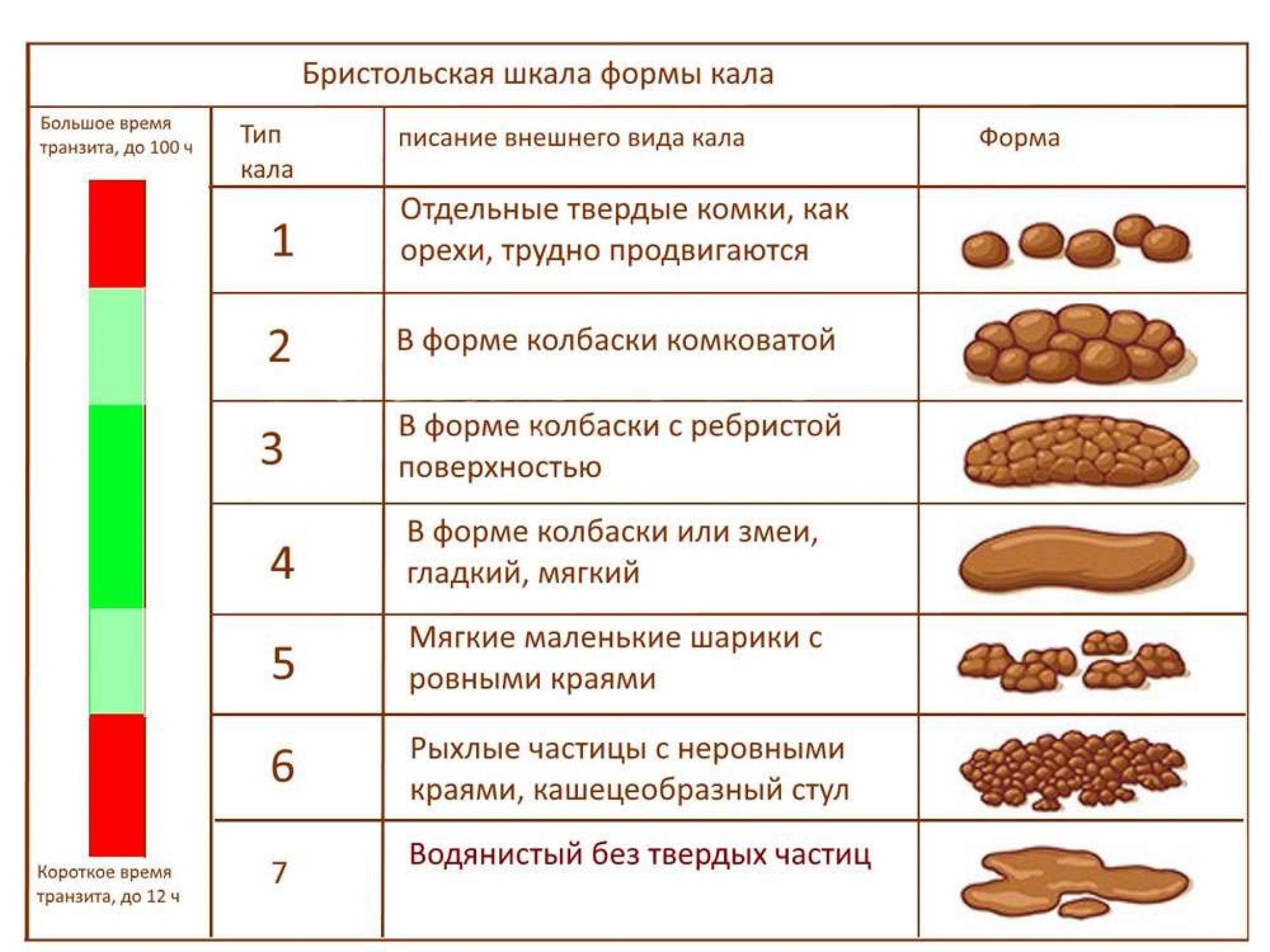
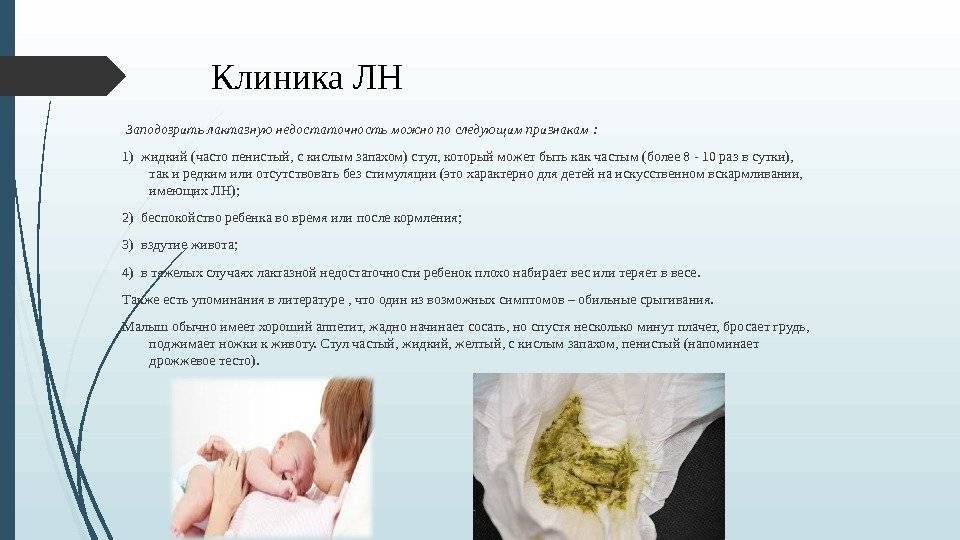
Жидкий стул – норма или нет?
В детском возрасте стул имеет свои физиологические особенности, о которых нужно знать родителям, чтобы не принимать вполне нормальных явлений за патологию, и не предпринимать неоправданных лечебных мероприятий. Стул взрослого человека существенно отличается от стула детей, особенно это касается детей в первые месяцы жизни. Поэтому никаких аналогий и сравнений в плане содержимого детских подгузников со взрослым человеком проводить нельзя.
Дети в раннем возрасте питаются особенной пищей, она полностью жидкая (грудное молоко или смеси), соответственно этому и стул детей раннего возраста не должен быть плотным и оформленным. Если ребенку не дается никакой другой пищи, кроме грудного молока или смеси, стул у него может быть жидким с комочками створоженного молока, кашицеобразным и достаточно частым. Частота стула в первые месяцы жизни может достигать пяти-шести раз в день, в зависимости от особенностей пищеварения и активности ферментов.
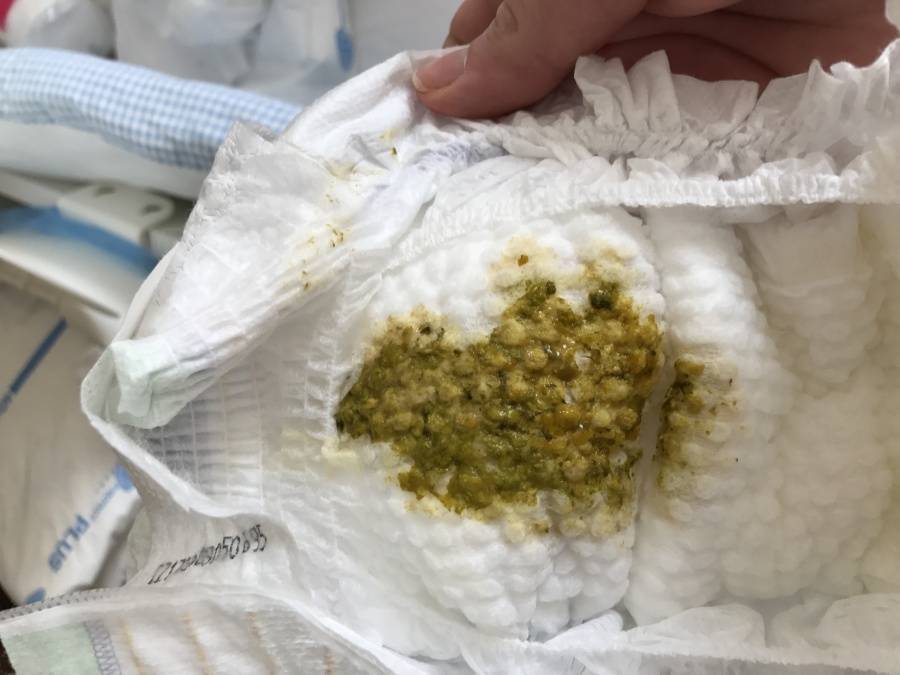
Плотный стул на таком кормлении уже можно оценивать как склонность к запору. Кроме того, при дефекации малыш должен вести себя спокойно, не проявлять признаков беспокойства, в стуле не должно быть слизи или крови. Цвет нормального детского стула должен быть желтым или коричневато-песочным, а вот наличие зелени, слизи и пены – это признак проблем с ферментами или инфекции. Следует получить консультацию врача.
Стул начинает принимать более плотную консистенцию с введением в питание прикорма в достаточно больших объемах, а также пищи более плотной консистенции. Примерно к году стул должен оформляться и принимать вид мягкой «колбаски» или густой кашицы.
Нормальные характеристики испражнений у грудничков
Помимо консистенции стула, нужно обращать внимание на его цвет и регулярность испражнений. В целом, согласно утверждениям специалистов, изменение цвета стула может происходить чуть ли не каждый день и ничего страшного в этом, при условии отсутствия других отягощающих обстоятельств, нет
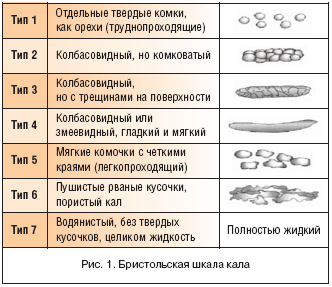
Так, в течение нескольких часов после рождения груднички в большинстве своем испражняются практически черным калом с некоторым зеленоватым оттенком – это вполне нормальное состояние первородного стула. Если организм ребенка не вывел весь меконий на протяжении первых суток жизни, об этом нужно обязательно уведомить врача, т.к. подобное состояние может указывать на наличие атрезии кишечника.
На протяжении первых месяцев жизни детский стул преимущественно имеет коричневатый или зеленовато-желтый оттенок, нередко с включениями в виде белых комков либо незначительного количества слизи. Если грудничок питается молоком матери, испражнения будут иметь кисловато-молочный запах. В случае же кормления малыша искусственными смесями, запах его кала будет резким и неприятным. 
В среднем после полугода жизни испражнения становятся более густыми и по консистенции примерно соответствуют сметане. Окраска меняется на желто-коричневую либо даже ярко-зеленую, нередко присутствуют небольшие включения слизи. Если малыш питается искусственными смесями, окраска испражнений может становиться желто-коричневой, иногда даже темно-зеленой. Запах по-прежнему остается крайне неприятным.
Частота испражнений до 4-5 месяцев жизни в среднем достигает 5-10 раз за день, иногда больше. Если ребенок при таких обстоятельствах набирает вес и не подает признаков недомогания, подобная частота испражнений не должна настораживать.
Нередко у грудничков возрастом 2-6 месяцев, в особенности, если они питаются исключительно молоком матери, стул может быть крайне редким, к примеру, раз за несколько дней, а иногда даже единожды за неделю. Если ребенок не подает признаков недомогания, консистенция стула остается мягкой и жидкой, а сами испражнения выходят без существенных осложнений, поводов для беспокойства также нет. 
Причины
Изменения стула в зависимости от питания ребенка
Стул ребенка на грудном вскармливании
Избыток углеводов в рационе кормящей мамы приведет к усилению процессов брожения в кишечнике младенца, кишечными коликами, урчанием, частым, жидким, пенистым стулом.
Питание малыша, находящегося на грудном вскармливании, определяется питанием мамы, и от того, каким образом питается мама, будет зависеть стул малыша. При соблюдении матерью основных правил питания для кормящих женщин, ограничении в рационе чрезмерно жирных продуктов и сладостей стул малыша обычно соответствует всем критериям нормы – желтоватого цвета, кашицеобразный, без примесей, регулярный, однородный. При переизбытке в меню женщины жиров грудное молоко тоже становится более жирным, затрудняется его переваривание, в связи с чем у грудничка могут отмечаться запоры и включения белых комочков в кале. Питание, богатое легкоусвояемыми углеводами, часто приводит к усилению бродильных процессов в кишечнике ребенка, и сопровождается учащенным, жидким, иногда даже пенистым стулом, на фоне урчания, вздутия в животе и кишечных колик. При сильном вздутии вместо жидкого стула возможны запоры.
Определенные продукты в рационе кормящей мамы могут вызвать аллергию у грудничка, что проявляется не только в виде высыпаний на коже, но и в виде изменений стула – он становится жидким, со слизью.
При нехватке молока у кормящей мамы стул младенца становится сначала вязким, густым, затем сухим, зеленого или серовато-зеленого цвета, крошащимся, отходит малыми количествами или возникают стойкие запоры.
Стул ребенка на смешанном и искусственном вскармливании
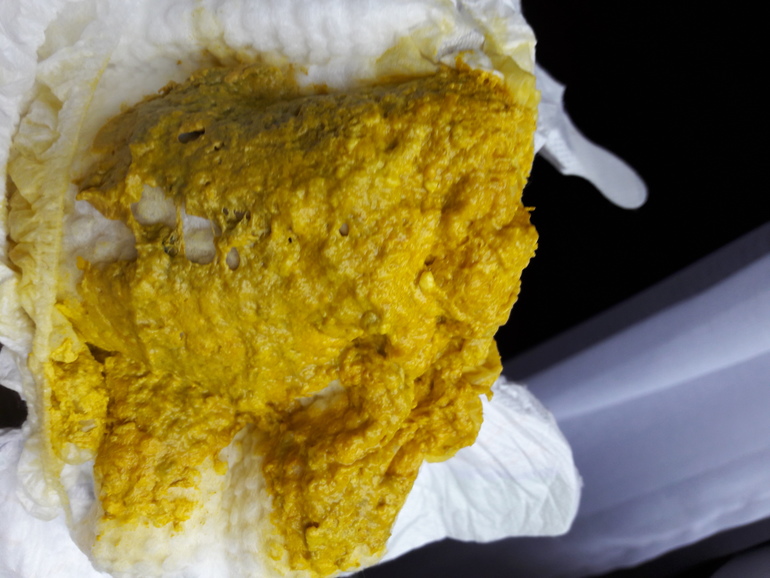
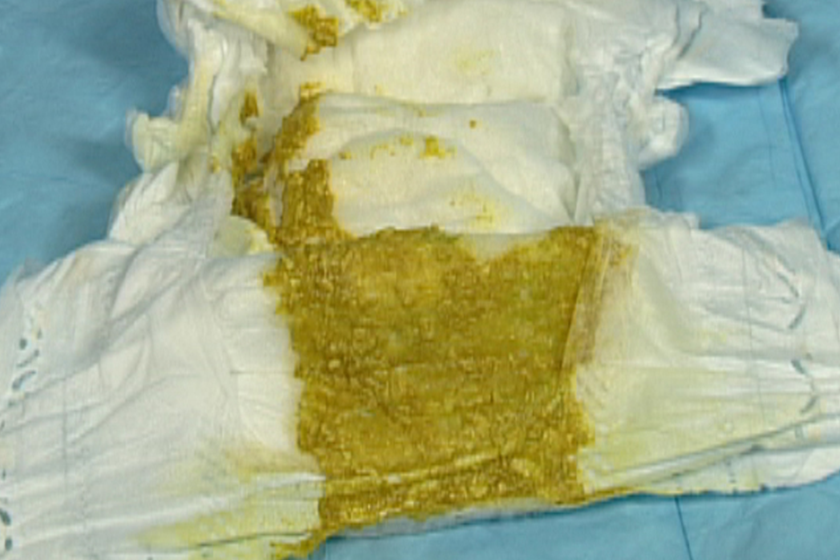
По сравнению с младенцами, получающими материнское молоко, малыши на искусственном вскармливании какают реже (в первые месяцы жизни – по 3-4 раза в сутки, к полугоду – 1-2 раза в день), стул их более плотный, замазкообразной консистенции, темно-желтого цвета, с неприятным гнилостным или резко кислым запахом. При резком переходе на искусственное вскармливание, при смене привычной смеси возможны задержки стула (запоры) или, напротив, появляется жидкий стул.
Кормление смесями с высоким содержанием железа (для профилактики анемии) может сопровождаться выделением кала темно-зеленого цвета из-за наличия в нем невсосавшегося железа.
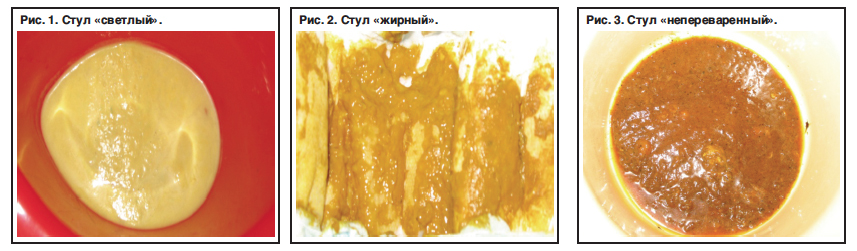
При вскармливании младенцев не искусственными адаптированными смесями, а натуральным коровьим молоком еще чаще наблюдаются разнообразные проблемы со стулом: хронические запоры или диареи. Кал у таких деток обычно ярко-желтого цвета, иногда с жирным блеском, с «сырным» запахом.
Изменения стула на фоне введения прикормов
Сами по себе прикормы, являющиеся для ребенка абсолютно новым видом пищи, требуют активной работы всех отделов пищеварительного тракта и ферментов. В большинстве случаев первый прикорм дети усваивают не полностью, и непереваренные частицы выходят со стулом, их легко можно увидеть в кале малыша в виде разнородных включений, зерен, комочков и т.д. Одновременно в стуле может появиться небольшое количество слизи. Если подобные изменения не сопровождаются беспокойством ребенка, рвотой, поносом и другими болезненными симптомами, отменять прикорм не нужно – его введение следует продолжить, очень медленно увеличивая разовую порцию блюда и внимательно наблюдая за самочувствием и характером стула малыша.
Отдельные блюда прикорма, например, овощи с высоким содержанием растительных волокон, могут оказывать послабляющее действие – стул учащается (обычно на 1-2 раза по сравнению с нормой для данного ребенка), а каловые массы иногда представляют собой малоизмененное блюдо. Например, мамы отмечают, что они дали ребенку вареную морковь, а он через 2-3 часа покакал той же морковью. Когда изначально не ставилось цели стимулировать опорожнение кишечника крохи (ребенок не страдал от запоров), ведение продукта, вызвавшего такую реакцию, лучше временно отложить, перейдя к более «нежным» овощам (кабачок, картофель) или кашам.
Другие блюда, напротив, оказывают закрепляющее действие и увеличивают вязкость стула (рисовая каша).
Все это следует учитывать и соотносить с особенностями пищеварения ребенка при введении ему прикормов.
В целом введение любых прикормов у здоровых детей сопровождается увеличением количества стула, его неоднородностью, изменениями запаха и цвета.
Дисбактериоз
Это состояние у маленьких детей может возникнуть по разным причинам:
- попадание в кишечник вредной микрофлоры;
- заражение глистами;
- длительное применение лекарств, которые уничтожают вредные бактерии и т.д.
При дисбактериозе кал становится жидким, и количество актов дефекации увеличивается. Из-за обезвоживания общее самочувствие ухудшается, слизистые оболочки и кожа становятся сухими, возникает отравление организма. Чтобы предотвратить такое состояние, врачи, назначая антибиотики маленьким детям, также должны прописывать им пробиотики и пребиотики, которые принимаются и после окончания лечения.
Каким должен быть стул у грудного ребенка
В течение первых 3-4 дней после рождения пищеварительная система вашего ребенка выделяет особое вещество, называемое меконием, которое имеет темно-зеленый цвет и густую липкую текстуру.
Нормальный кал у детей, находящихся на грудном вскармливании, напоминает кашу — однородное вещество светло-коричневого или желтого цвета. Маленькие частицы кваркового типа также видны в стуле, их нет у детей, вскармливаемых смесью.
У ребенка младше 6–12 месяцев трудно обнаружить диарею. Диарея — это частый стул. Но у младенцев опорожнение кишечника может происходить очень часто:
- Первый месяц жизни — ребенок испражняется после каждого кормления 8-10 раз в день;
- Второй месяц жизни — испражнения реже, 5-6 раз в день.
- Третий-шестой месяц — 2-3 раза в день, при этом стул у ребенка более темный и густой.
Особенности питания

Кормящие женщины могут вызвать расстройство желудка у своих детей, если будут в период лактации употреблять вредную пищу:
- сладкие газированные напитки;
- алкогольные напитки;
- копчености и соления;
- жирная, острая и жареная пища;
- любые заправки и специи;
- рыбные и мясные бульоны (насыщенные);
- кондитерские изделия;
- коровье молоко (неразбавленное);
- продукты быстрого приготовления, фаст-фуд;
- морепродукты и рыбью икру;
- шоколад;
- цитрусовые, клубнику и малину;
- любые продукты, которые содержат большое количество аллергенов.
Вызвать диарею может увеличение объема питания. Некоторые родители стараются как можно чаще и обильнее кормить своих детей, так как считают, что если они будут полными, значит, будут быстрее расти и не заболеют. Использование молока домашних животных при приготовлении каш также может привести к нарушению процесса дефекации. Даже неправильно разведенная детская смесь может вызвать диарею, поэтому родителям нужно более ответственно подходить к вопросу питания младенцев.
Методы лечения диареи у детей
Продолжительность расстройства
Сколько длится данное явление? Прорезывание — дело совсем не быстрое и длится продолжительное время. В связи с этим беспокойное состояние детей, а также понос на зубы длятся в течение нескольких дней. От подобного явления устает и маленький человек, и, соответственно, родители. Существуют определенные сроки, в пределах которых длится понос на появление зубов. Сколько времени он может продолжаться? Нормальное состояние – когда продолжительность диареи не превышает 3 суток. Если же понос затягивается и не прекращается спустя 3–5 дней, рекомендуется обращаться к специалисту, чтобы начать лечить ребенка.
Причина длительного расстройства кишечника может быть не в том, что режутся зубы, а в возможном развитии кишечной инфекции или другого заболевания пищеварительного тракта у детей. Что делать при прорезывании? Есть ли возможность облегчить состояние, сколько потребуется для этого времени и какие действия предпринимать, чтобы остановить понос? Самое главное, что нужно делать в такой ситуации — не паниковать. Ребенок чувствует беспокойство родителей и становится более нервным, что еще усугубляет положение.
Каковы признаки нормального жидкого стула? Частота не больше пяти раз в день, кал обычного цвета, без всяких примесей, на протяжении не более трех дней. В таком случае диарея у детей не должна вызывать беспокойства, и лечить ее специальными препаратами не нужно. Обращаться к специалисту необходимо в том случае, если происходят следующие изменения:
- Ребенок не дает прикоснуться к животу.
- Частота стула свыше 10 раз в день.
- Жидкий стул длится более трех дней.
- В кале появляются различные примеси.
- Температура тела повышается более 37,5 °С.
Данные симптомы у детей свидетельствуют о развитии инфекционного заболевания или проблем в брюшной полости, которые необходимо лечить незамедлительно. Сколько и чем лечить детей дома? Что стоит делать, если родители все же убедились в том, что понос – это реакция на то, что режутся зубы? Помогать чаду все равно необходимо, лечить можно симптоматическими средствами. Субфебрильная температура не требует мероприятий по ее снижению. Но при сильном повышении нужно делать то, что поспособствует облегчению — раскрыть ребенка, обтереть его влажной тканью, если процедура не помогает — дать Парацетамол или Нурофен в виде суспензии или суппозиториев.
Что делать при болях в деснах у детей? В данной ситуации рекомендуется воспользоваться специальными гелями, уменьшающими боль в деснах у детей, когда режутся зубы — Дантинорм Бэби, Калгель. Использовать их можно весь период прорезывания зубов. Они содержат лидокаин, что на некоторое время снимет болевые ощущения. Чтобы чадо не тянуло в рот грязные предметы, нужно дать ему специальные игрушки-прорезыватели, которые надо тщательно обработать. Если режется сразу несколько зубов, в качестве обезболивающего средства можно использовать тот же Нурофен или Панадол и дополнительно наносить на десны обезболивающие гели.
Лечение обезвоживания осуществляется обильным приемом жидкости. Это может быть как обычная вода или сок, так и лечение специальными водно-солевыми растворами, которые предотвратят развитие тяжелого обезвоживания. Для поддержания нормальной микрофлоры кишечника можно назначить лечение следующими препаратами — Хилак-форте, Линекс для детей, Бифиформ Малыш: ими можно лечить любой дисбактериоз. Эти препараты могут остановить понос и сократить его длительность на несколько дней. Лечение должно продолжаться в течение нескольких дней, чтобы полностью устранить симптомы такого состояния.
comments powered by HyperComments
Полезные советы
СОВЕТ №1
Причины жидкого стула у новорожденного могут быть связаны с неправильной диетой матери, инфекционными заболеваниями, аллергией на пищу или даже стрессом
Важно обратиться к педиатру для выявления причины и назначения соответствующего лечения
СОВЕТ №2
При жидком стуле у ребенка необходимо обеспечить правильное питание, возможно, изменить рацион матери при грудном вскармливании или подобрать подходящую смесь при искусственном вскармливании
Также важно обеспечить ребенку достаточное количество жидкости для предотвращения обезвоживания
СОВЕТ №3
При лечении жидкого стула у новорожденного следует избегать самолечения и использования лекарств без назначения врача. Только педиатр может определить необходимость приема пробиотиков, антибиотиков или других лекарственных препаратов в зависимости от причины и характера жидкого стула.
До прихода врача
В ожидании врача попытайтесь предположительно установить причины поноса, сопоставив симптомы с возможными причинами диареи. Итак, у ребенка может возникать:- внезапно начавшийся сильный понос со слизью и (или) кровью в стуле, с температурой или без нее. Такая симптоматика наиболее характерна для вирусных или микробных инфекций, реже это может быть пищевая токсикоинфекция или поражение малыша паразитами (лямблии или гельминты). Стоит запомнить, что резкое возникновение у ребенка поноса с температурой, и тем более с кровью и слизью, наличие сонливости и рвоты – это повод для немедленного звонка врачу, а если понос и рвота продолжаются – повод для вызова скорой помощи и госпитализации. Особенно опасно это для детей раннего возраста, у них токсикоз и обезвоживание наступают очень быстро, таким детям необходимо тщательное наблюдение медиков.- постоянный понос со вздутием живота, плохим набором веса и кожными высыпаниями (или без них). Такие проявления возникают уже не при инфекциях, а при проблемах с ферментами – лактазной недостаточности, аллергии на белок коровьего молока, развитии дисбактериоза кишечника, а также при врожденных нарушениях обмена веществ – целиакии, муковисцедозе. В таких условиях возникает нарушение всасывания питательных веществ, проблемы с работой ферментов, плохой набор веса и диарея. Такая диарея протекает без температуры, провоцируется некоторыми продуктами, длится достаточно долго, порой по несколько недель. Она сопровождается нарушением веса, расстройствами витаминно-минерального обмена.- понос при приеме медикаментов. Обычно возникает в период лечения антибиотиками, так как они нарушают микробную флору и вызывают мини-кишечную инфекцию в животе за счет активации условно-патогенной флоры. Случаются поносы при приеме жаропонижающих сиропов, в состав которых входит глицерин, обладающий выраженным слабящим эффектом. Иногда понос может быть следствием аллергии на лекарства, в этом случае одновременно проявляется сыпь на коже.- понос при стрессах, при прорезывании зубов, при акклиматизации, смене питания. Это особые виды диареи, обусловленные нервно-рефлекторными механизмами, активизацией симпатических влияний на кишечник, за счет чего усиливается перистальтика и пища как бы «проскальзывает» слишком быстро по кишечнику, не успевая полностью перевариться. Но стоит отдельно напомнить о том, что при прорезывании зубов снижается местный и общий иммунитет, дети тянут грязные руки в рот и поносы обычно бывают инфекционной природы (то есть, по сути – это развитие кишечной инфекции).- понос как проявление заболеваний органов пищеварения (гепатита, панкреатита, дискинезии желчных путей) или как один из симптомов эндокринных, обменных или соматических заболеваний.
Все эти виды поноса требуют тщательной диагностики, осмотра врача и проведения правильных лечебных мероприятий.
Оказание первой помощи
Если диарея у новорожденного продолжается более суток, сопровождается болями и повышением температуры – требуется помощь специалиста.
До приезда врача необходимо постараться облегчить состояние ребёнка, для этого:
- вовремя менять подгузники, подмывать и обрабатывать зону промежности детской присыпкой;
- оставить образец испражнений, чтобы врач мог оценить внешний вид кала для определения диагноза;
- часто давать пить;
- следить за температурой;
- не назначать лечение от диареи самостоятельно;
- при грудном вскармливании дополнительно добавлять только воду;
- подготовить для отчёта врачу перечень продуктов, которые ел ребёнок и кормящая мама.
Лечение назначает врач после детального обследования и выяснения причин недомогания. В сложных случаях, при наличии подозрения на инфекции, потребуется консультация профильного специалиста – врача-колопроктолога и лечение в стационаре.
Отличия поноса от жидкого стула
Признаком поноса у ребенка может быть резкая дефекация.
Так как грудные дети питаются в основном жидкой пищей, консистенция их кала также довольно редкая. Жидкий стул у детей до года явление абсолютно нормальное, чего нельзя сказать о взрослых и детях более старшего возраста. Признаки поноса у ребенка:
- учащенные испражнения;
- появляется резкий кислый запах кала;
- консистенция стула становится еще более жидкой, похожей на воду;
- резкая дефекация;
- ярко выраженный зеленый/ желтый цвет испражнений;
- появляются примеси крови, слизи или пены;
- повышенная температура;
- рвота;
- ребенок становится вялым и слабым.
Если у ребенка есть некоторые из вышеперечисленных признаков, то не стоит затягивать с визитом к своему специалисту.
Вызывающие расстройство факторы
Сначала, прежде чем лечить последствия в виде диареи, нужно разобраться, почему у ребенка жидкий стул, а причины этого явления у новорожденного могут быть различны. Примерно в год, после введения в рацион малыша прикорма или перевода на протертую пищу, кал начинает формироваться в более твердый, приобретает специфический запах. Частый жидкий кашеобразный стул зеленого или желтого цвета со слизью и кровью в этот период свидетельствует о том, что пища плохо усваивается. Понос у новорожденного может быть вызван целым рядом факторов, но иногда истинные причины возникновения проблемы поможет установить лабораторный анализ. Выделяют несколько основных причин жидкого стула:
- Нарушение микрофлоры кишечника. Чаще всего это происходит после приема антибиотиков кормящей мамой или непосредственно новорожденным. Признаки нарушения микробного фона: болит, урчит живот, каловые массы имеют светлый зеленый цвет, с пеной, слизью, могут наблюдаться небольшие примеси крови.
- Инфекция. В данном случае диарею у новорожденного всегда сопровождают высокая температура, рвота. Живот болит схваткообразно, понос светлый, с пеной и слизью.
- Алиментарные причины. В этой ситуации причиной жидкого стула у новорожденного являются нарушение диеты мамы или самого малыша, например неправильное введение прикорма. Живот при алиментарной диарее болит не интенсивно, температура отсутствует, частый стул возникает периодически. Патологические примеси, а также понос зеленого цвета появляются редко. Лечить алиментарную диарею нужно исключительно диетой.
- Патология ЖКТ. Может быть врожденной или приобретенной (включая острые хирургические заболевания, признаком которых часто является твердый живот). Температура, явления интоксикации и прочие симптомы будут зависеть от того, какое именно заболевание развилось у новорожденного.
Жидкий стул часто является симптомом скрытых или явных инфекционных заболеваний, не относящихся к кишечным инфекциям, например ангины. При таком заболевании поднимается высокая температура, живот вздут, кал светлый, возможно появление зеленого оттенка. Существует несколько периодов снижения иммунитета у детей, что может являться причиной возникновения инфекционной диареи. Это конец первого месяца жизни, 3 месяца — 6 месяцев, 2 года, 4-6 лет и 12-15 лет жизни.
Вышеперечисленные причины являются наиболее распространенными, требующими серьезного лечения. Однако существуют факторы, не требующие непосредственного устранения. Так, при прорезывании зубов у новорожденных часто наблюдаются понос, повышенная температура, болит живот. В данном случае лечение назначают закрепляющими, жаропонижающими препаратами и средствами, восстанавливающими водно-солевой баланс.
Так как причины того, что возник частый жидкий стул у новорожденного, могут быть совершенно разные, то и лечение, соответственно, тоже должно быть разным. При возникновении жидкого стула у малыша обязательно обратитесь к врачу, чтобы начать своевременное лечение и избежать осложнений. Лечить понос у грудничка до года, особенно если у него есть температура, рвота, слишком частый стул с пеной, слизью или кровью, необходимо только под присмотром специалиста.
Причины диареи у младенцев
Чтобы понять, что делать при поносе у грудничка, необходимо определить его причины. Сделать это может педиатр. К наиболее частым причинам поноса у грудничка при грудном вскармливании относятся:
- Изменения диеты кормящей женщины: употребление жирной пищи, большого количества свежих овощей и фруктов, кисломолочных продуктов.
- Непереносимость новорожденным лактозы или глютена. При недостатке пищеварительных ферментов в желудке у младенца возможна диарея. Это происходит, если в меню мамы попадают продукты, на которые у малыша аллергия: молоко или изделия из злаковых.
- Реакция на новый продукт, который ввела в свое меню кормящая женщина.
Желтый понос у грудничка, вызванный изменениями в диете мамы, быстро проходит, не требует специального лечения. После восстановления режима питания процесс пищеварения нормализуется. Среди основных причин поноса у грудничка при искусственном вскармливании, как правило, выделяют добавление новой смеси для питания, а также преждевременный переход на натуральное молоко.
При введении прикорма пищеварительная система ребенка приспосабливается к новой, более сложной пище. Изменяется цвет и консистенция стула, он становится более оформленным, приобретает характерный запах. Понос у ребенка при смешанном вскармливании может стать ответной реакцией организма на введение прикорма – пищеварительная система только адаптируется к такой пище, поэтому для нормального функционирования ЖКТ малыша потребуется время.
Пищеварительная система грудного ребенка в первые месяцы жизни продолжает формироваться. В этот период она особенно уязвима перед вирусами и микробами, которые могут вызвать серьезные заболевания, сопровождающиеся диареей.
Инфекционные причины диареи
Зеленый понос у грудничка свидетельствует о дисбактериозе кишечника, наличии патогенной микрофлоры.
Причиной диареи могут быть:
- бактериальные кишечные инфекции, например, сальмонеллёз, ишерихиоз;
- вирусные инфекции, например, ротавирус.
Несмотря на то, что родители тщательно поддерживают чистоту в доме, стерилизуют пустышки и посуду, ребенок все равно остается уязвимым перед кишечными инфекциями. Заражение может произойти в результате контакта с больными людьми и их вещами, при употреблении не достаточно хорошо вымытых фруктов и овощей.
Признаком кишечной инфекции, помимо поноса со слизью, у грудничка является общая интоксикация организма. Она сопровождается повышением температуры, рвотой, ознобом, головной болью. Проявления могут варьироваться в зависимости от тяжести заболевания. Иногда у грудничка происходит рвота без температуры и поноса.
Ротавирус
Ротавирус – вирусное заболевание, особенно опасное для детей до года. Проявления болезни схожи с пищевым отравлением и кишечной инфекцией. Главная опасность связана с обезвоживанием организма, которое может угрожать жизни младенца.
Симптомы поноса у новорожденных
Каждая мама должна четко знать, от чего может быть понос у ее младенца, и что нужно делать в этой ситуации. После каждого опорожнения кишечника мама должна хорошо вымыть ребенка. Врачи в данном случае не рекомендуют использовать влажные салфетки, так как они могут спровоцировать развитие аллергии у малыша. Медикаментозная терапия назначается ребенку только после того, как был поставлен диагноз врачом.
Если ребенок поносит без рвоты, то молодой мамочке стоит попробовать остановить диарею путем прикладывания малыша как можно чаще к груди. Дело в том, что таким образом малыш сможет получить и питье, и еду. Педиатры при диарее разрешают давать малышам Смекту или Энтеросгель. Смесь нужно давать маленькими порциями через каждые 15-20 минут.
Если понос у грудничка при грудном либо искусственном вскармливании наблюдается более двух дней, нужно обратиться к врачу. Педиатра необходимо вызывать в следующих случаях:
- запал родничок;
- у ребенка наблюдаются диарея и рвота;
- базальная температура – 38 °С;
- малыш выглядит вялым, апатичным, отказывается от приема пищи;
- губы пересохли, при плаче отсутствуют слезы;
- в кале присутствуют прожилки крови и слизи.
Если у ребенка появились понос и рвота, то, скорее всего, ему понадобится медикаментозное лечение, но назначать его должен только педиатр. Считается, что наилучшими средствами от диареи являются следующие препараты:
- Энтерофурил. Можно давать малышам от 1 месяца (противопоказан недоношенным деткам). Это отличный антимикробный препарат, который быстро справляется с поносом и иными симптомами кишечных инфекций.
- Лоперамид. Хорошо останавливает понос, но применять это лекарство можно детям только с двухлетнего возраста. Медики не рекомендуют использовать данное средство при колите и диареи с гипертермией.
- Энтерол. Назначать деткам от 1 года. Отличное противомикробное средство, которое оказывает на организм антитоксическое действие.
- Фталазол. Его можно давать малышам от двух месяцев. Имеет широкий спектр действия. Применяют при различных кишечных инфекциях, таких как, например, дизентерия.
- Таннакомп. Можно давать новорожденным. Это противодиарейное средство, которое оказывает вяжущий эффект. При этом еще обладает спазмолитическим действием.
- Сульгин. Предназначен для малышей от 6 месяцев. Данный препарат отлично справляется с поносами, а также колитом и дизентерией.
- Лактобактерин – пробиотик, который можно применять даже новорожденным. Данное лекарственное средство способно улучшить деятельность кишечника, обменные процессы, а также восстановить иммунитет.
- Хилак Форте – лекарство отлично справляется с поносами, а также регулирует микрофлору кишечника.
- Бифиформ – отличный источник витаминов группы В, а также пробиотических микроорганизмов.
Как правило, диарея бывает острой, возникает внезапно и проходит в течение 1–2 суток. Однако при появлении следующих симптомов поноса у грудного ребенка ждать пока «само пройдет» категорически не следует и к врачу надо обращаться незамедлительно:
- вялость, апатия, сонливость;
- боли в животе;
- резкая потеря веса;
- повышенная или пониженная температура;
- тошнота, рвота, сильные срыгивания.

Понос у грудничка – фото
Причины диареи у детей
Список возможных причин длинный. Диарея вызывается вирусами или бактериальной инфекцией.
- вирусная инфекция. Ротавирус, норовирус, аденовирус и астровирус вызывают диарею, рвоту, боль в животе. Возможно повышение температуры до 38 ˚Ϲ у ребёнка, озноб;
- бактериальная инфекция. Бактериальное пищевое отравление может вызвать диарею. Распространённые бактерии, которые вызывают пищевое отравление, — стафилококки, сальмонеллы, шигеллы, кишечные палочки и кампилобактер. Если у малыша есть бактериальная инфекция, у него наблюдается сильная диарея. Реже встречаются спазмы в животе, стул с кровью у ребёнка и лихорадка. Рвоты при этом может и не быть.
Когда у малыша есть симптомы бактериальной инфекции, запишитесь на приём к врачу. Он проведет осмотр и, возможно, порекомендует сдать кал на флору;
- инфекции уха. Иногда ушная инфекция (вирусная или бактериальная) может вызвать приступ диареи, особенно у детей младше 2 лет. Малыш, возможно, недавно простудился и теперь слишком капризен. Он будет тянуть за уши или жаловаться на боли в ухе. У него также могут быть и другие симптомы: тошнота, рвота и плохой аппетит;
- паразиты. Паразитарные инфекции также могут вызывать диарею. Например, лямблиоз обусловлен микроскопическим паразитом, который живёт в кишечнике. Если у ребёнка есть данная инфекция, его будет часто беспокоить жидкий стул, вздутие живота, газы, тошнота и болезненные спазмы. Эти виды инфекций легко распространяются в детском коллективе, а лечение включает специальную терапию, поэтому малыша необходимо показать врачу;
- диарея от антибиотиков. Если у малыша есть диарея во время или после курса антибиотиков, это связано с тем, что лекарство убивает хорошие бактерии в кишечнике вместе с инфекционными.
Поговорите с врачом об альтернативах и средствах восстановления флоры кишечника, но не переставайте давать ребёнку какие-либо предписанные лекарства без консультации со специалистом;
- употребление большого количества соков. Большой объём выпитого сока (особенно фруктового сока, содержащего сорбит и высокий уровень фруктозы) или внушительное количество подслащенных напитков могут расстроить живот ребёнка и спровоцировать размягчение стула. Сокращение количества сока должно решить проблему через неделю или чуть больше. Педиатры рекомендуют давать малышу не более одного небольшого стакана (около 150 — 200 мл) сока в день;
- пищевая аллергия. Когда у ребёнка пищевая аллергия, это означает, что иммунная система его организма таким образом реагирует на нормальные безвредные пищевые белки. Лёгкая или более тяжёлая реакция проявляется либо сразу, либо через пару часов. Коровье молоко при этом — наиболее распространённый пищевой аллерген. Другие продукты, вызывающие аллергию – это арахис, яйца, соя, орехи, пшеница, моллюски и рыба. Симптомы пищевой аллергии включают диарею, вздутие, боль в животе и стул с примесью крови. В тяжёлых случаях аллергия вызывает рвоту, крапивницу, сыпь, отёк и затруднённое дыхание.
Если вы предполагаете, что у ребёнка пищевая аллергия, поговорите с педиатром;
- пищевая непереносимость. В отличие от аллергии на пищу, непереносимость (иногда называемая пищевой чувствительностью) является аномальной реакцией, которая не связана с иммунной системой. Одним из примеров является непереносимость лактозы. Если малыш не переносит лактозу, это значит, что в его организме недостаточно лактазы — фермента для переваривания лактозы.
Лактоза – это сахар в коровьем молоке и продуктах из молока. Когда непереваренная лактоза задерживается в кишечнике, это вызывает диарею, спазмы в животе, вздутие и газы. Кроме того, если у малыша тяжёлый случай диареи, у него могут временно возникнуть проблемы с выработкой лактазы, и в результате возникают симптомы непереносимости лактозы в течение недели или двух;
- отравление. Малыши предприимчивы и всегда хотят попробовать что-то новое. Это часто приводит к тому, что они пробуют такие несъедобные вещества, как химикаты, растения или лекарства.
Если ваш ребёнок проглотил такой предмет, возможно развитие диареи и рвоты. Вам нужно срочно отправиться с малышом в больницу или вызвать неотложную помощь. Другие симптомы отравления: проблемы с дыханием, потеря сознания, болевые спазмы и вялость;
- функциональная диарея. Когда ребёнок какает несколько раз в день и стул при этом жидковат, дурно пахнет и содержит непереваренную пищу или слизь, это может быть состояние, называемое функциональной диареей. Нет конкретной причины, кроме возможного введения новых продуктов или другого изменения в рационе.