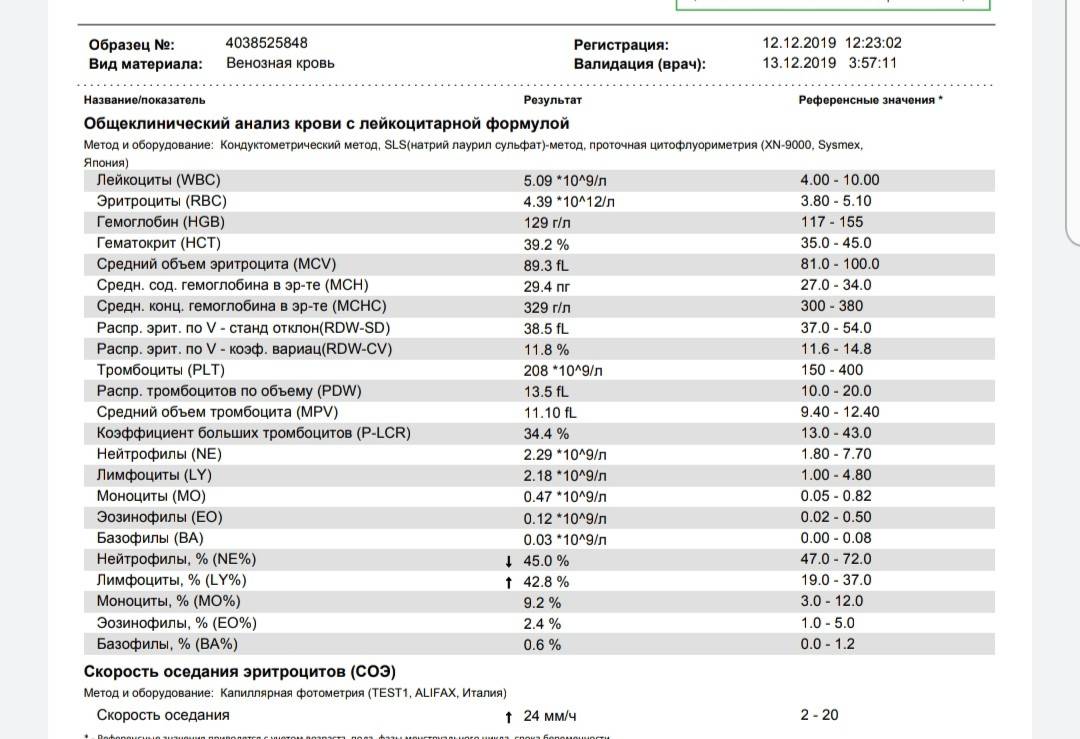
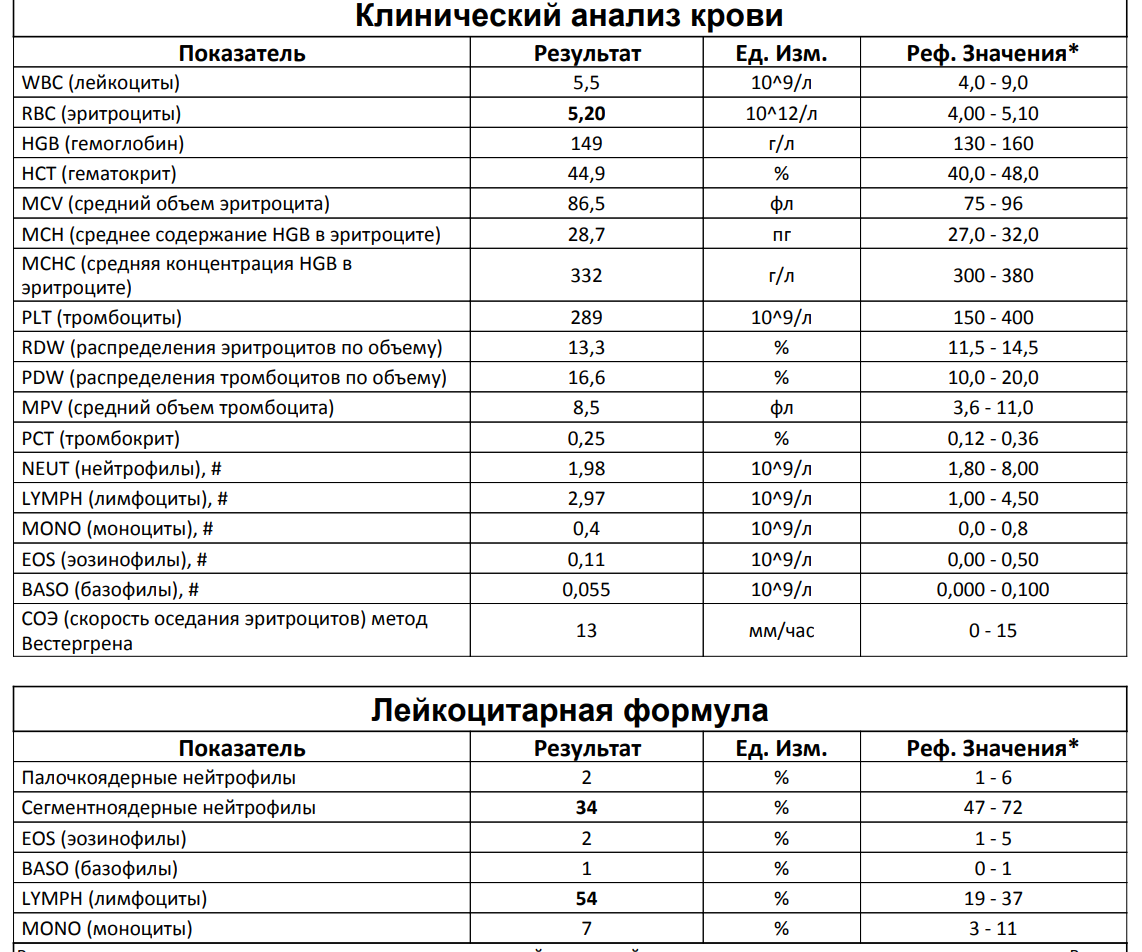
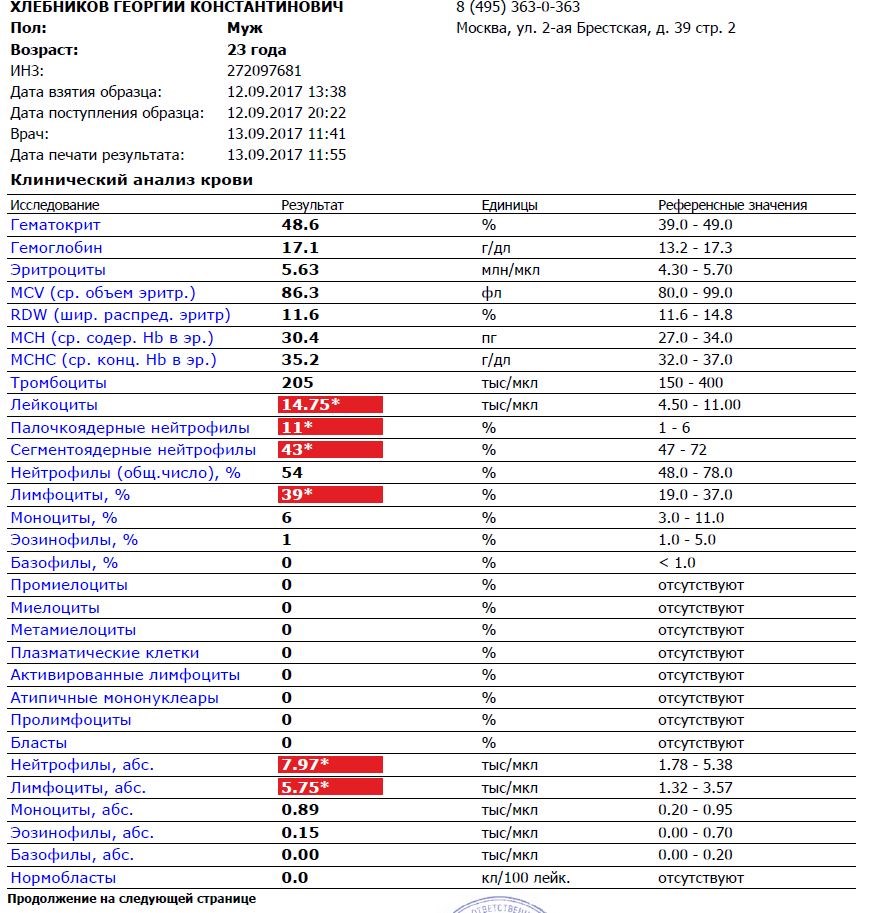
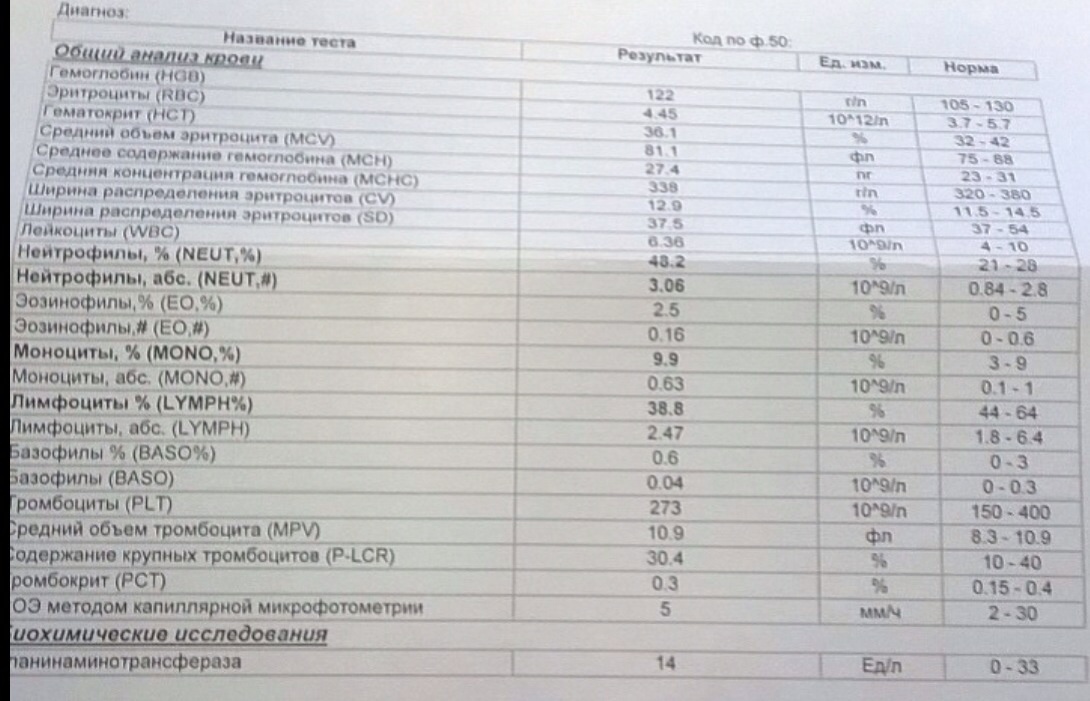
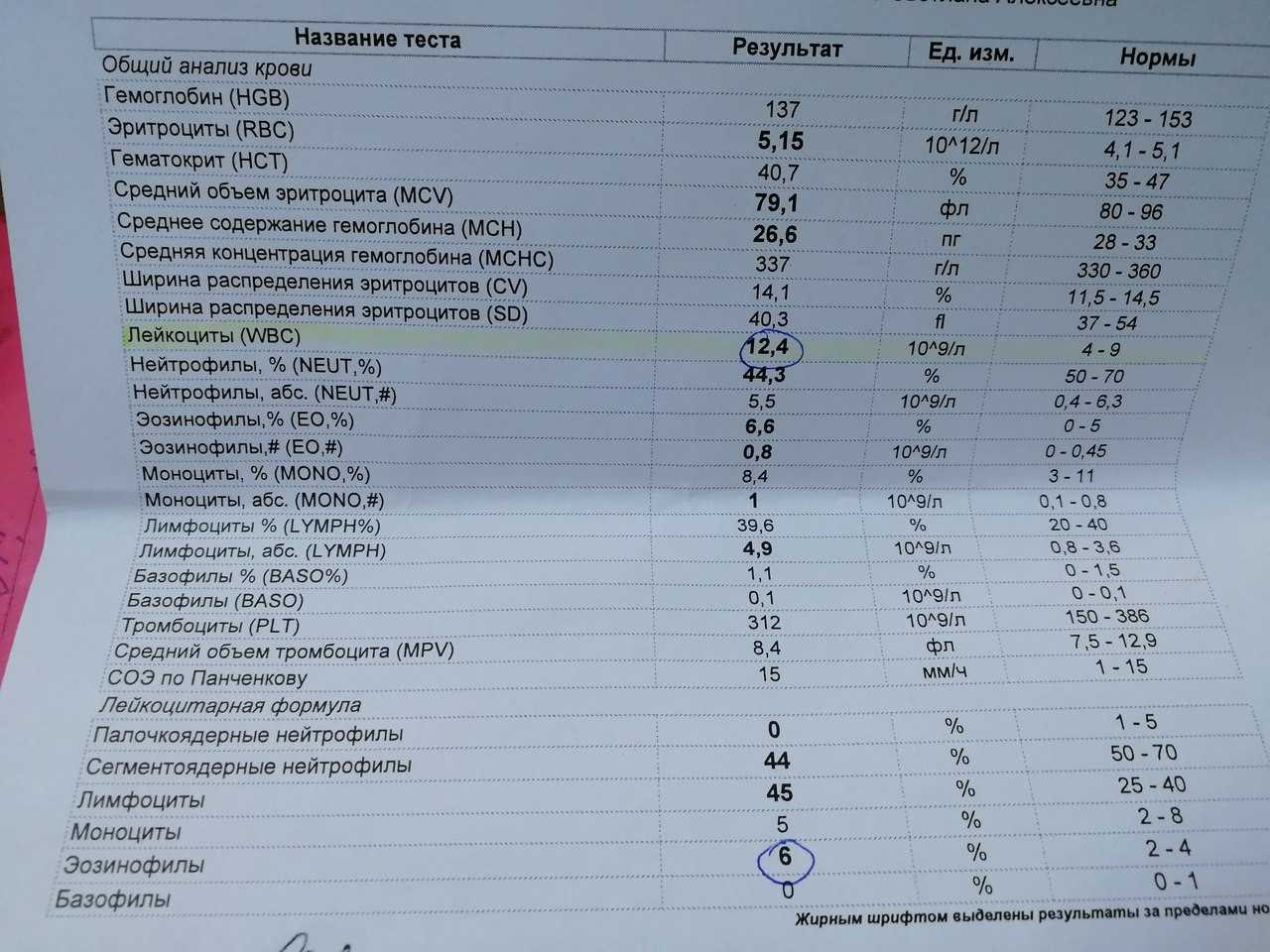
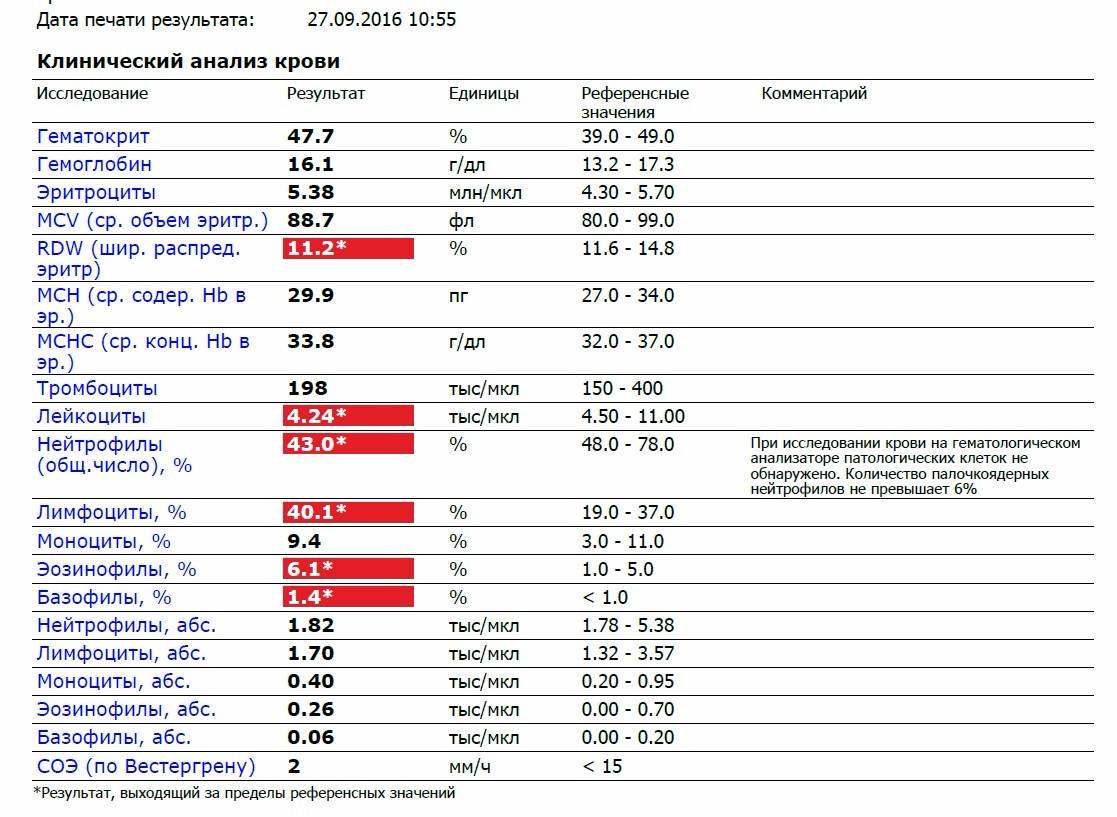
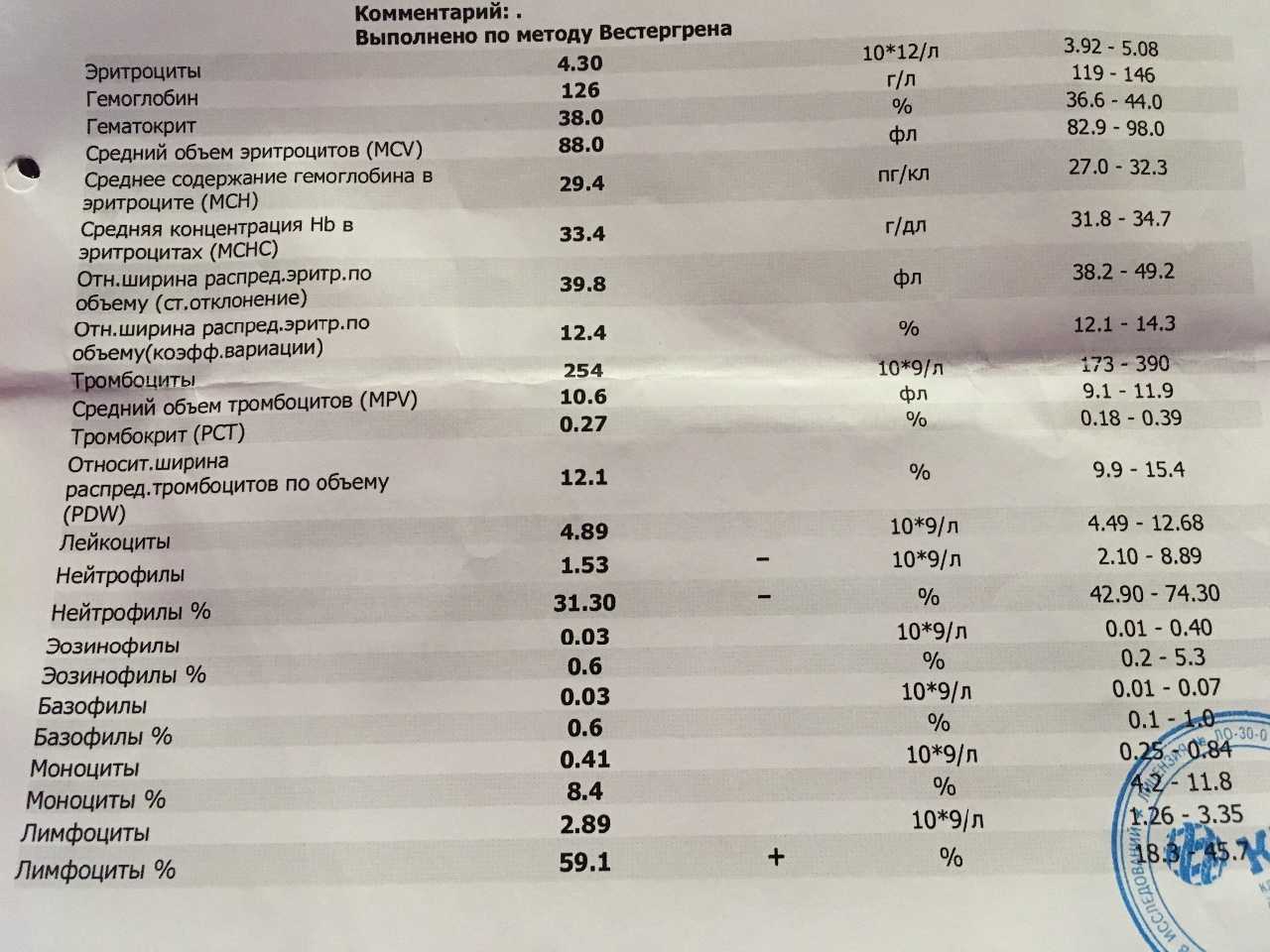
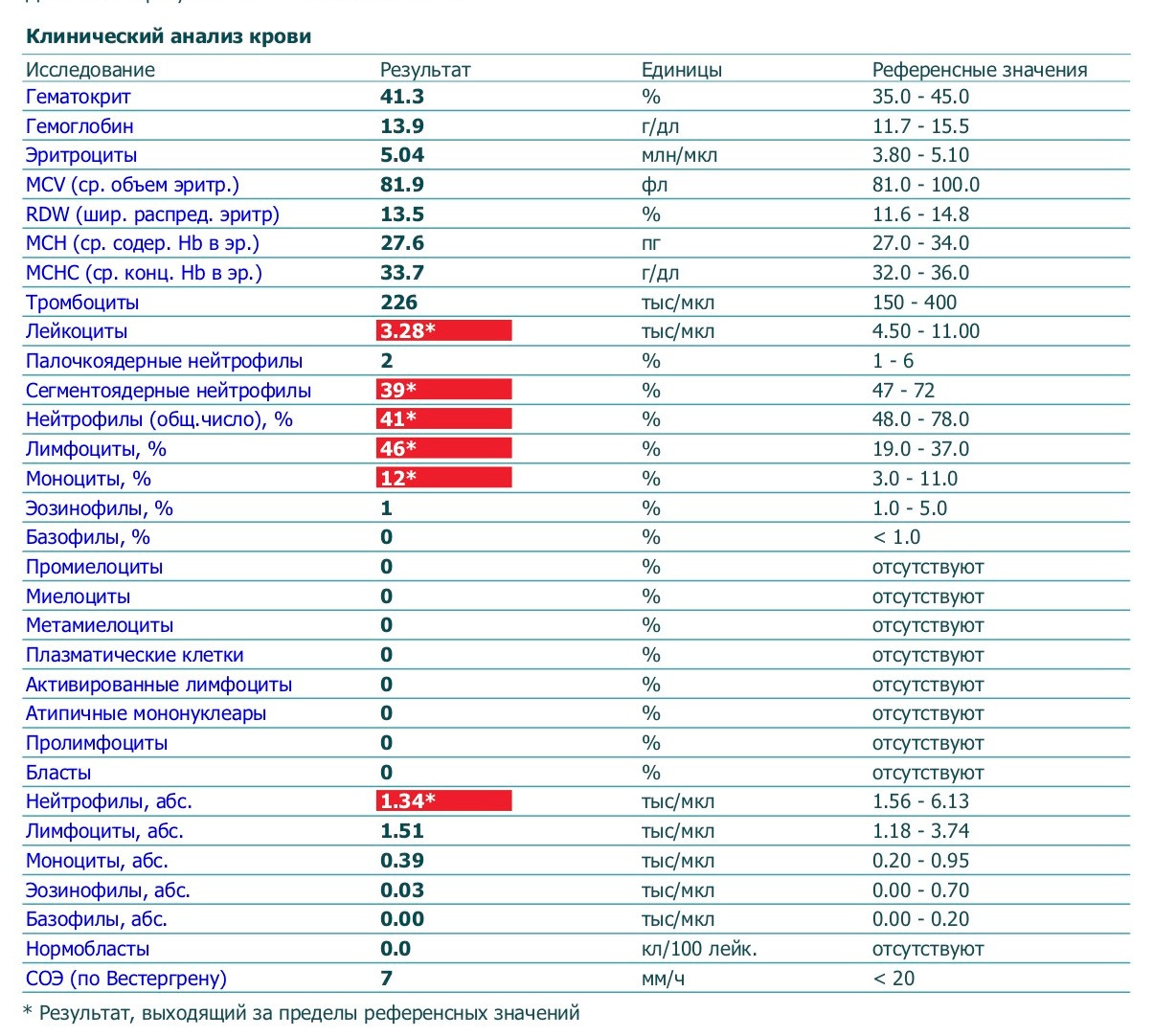
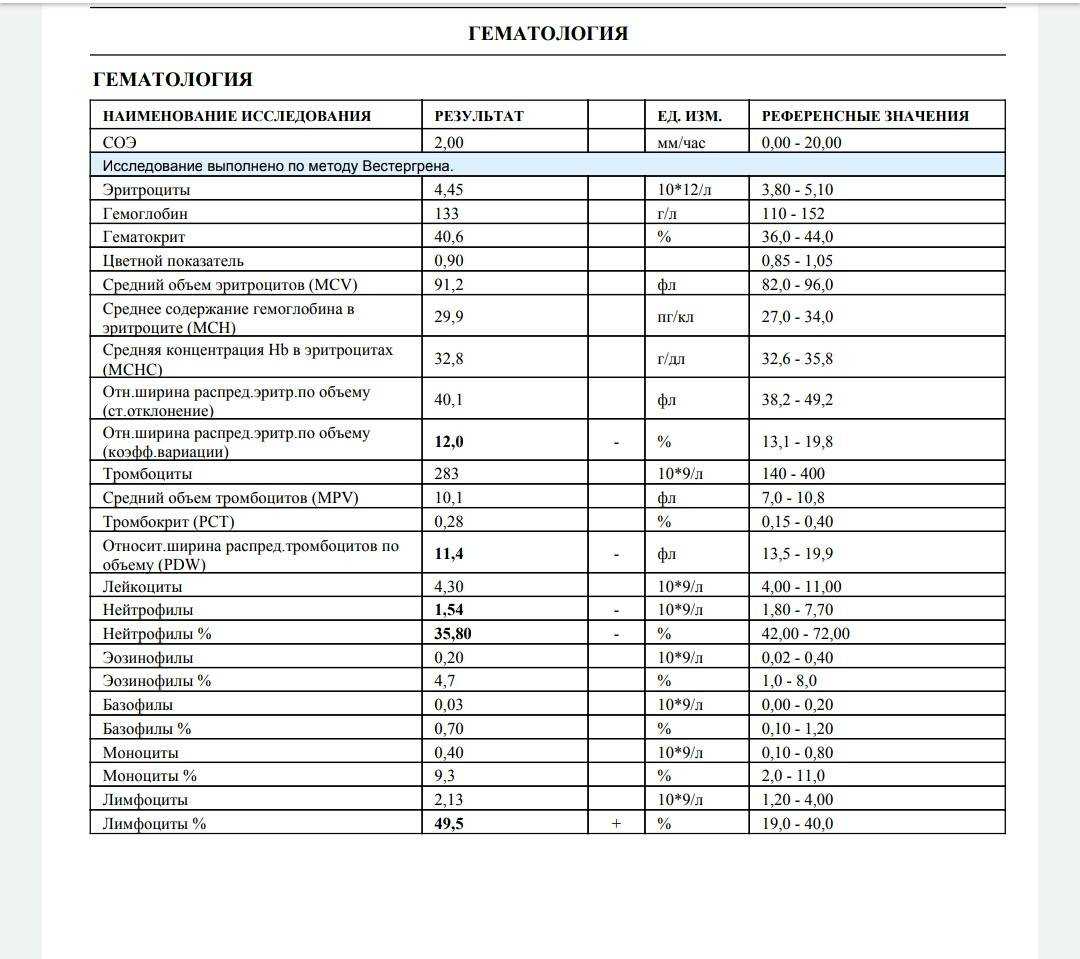
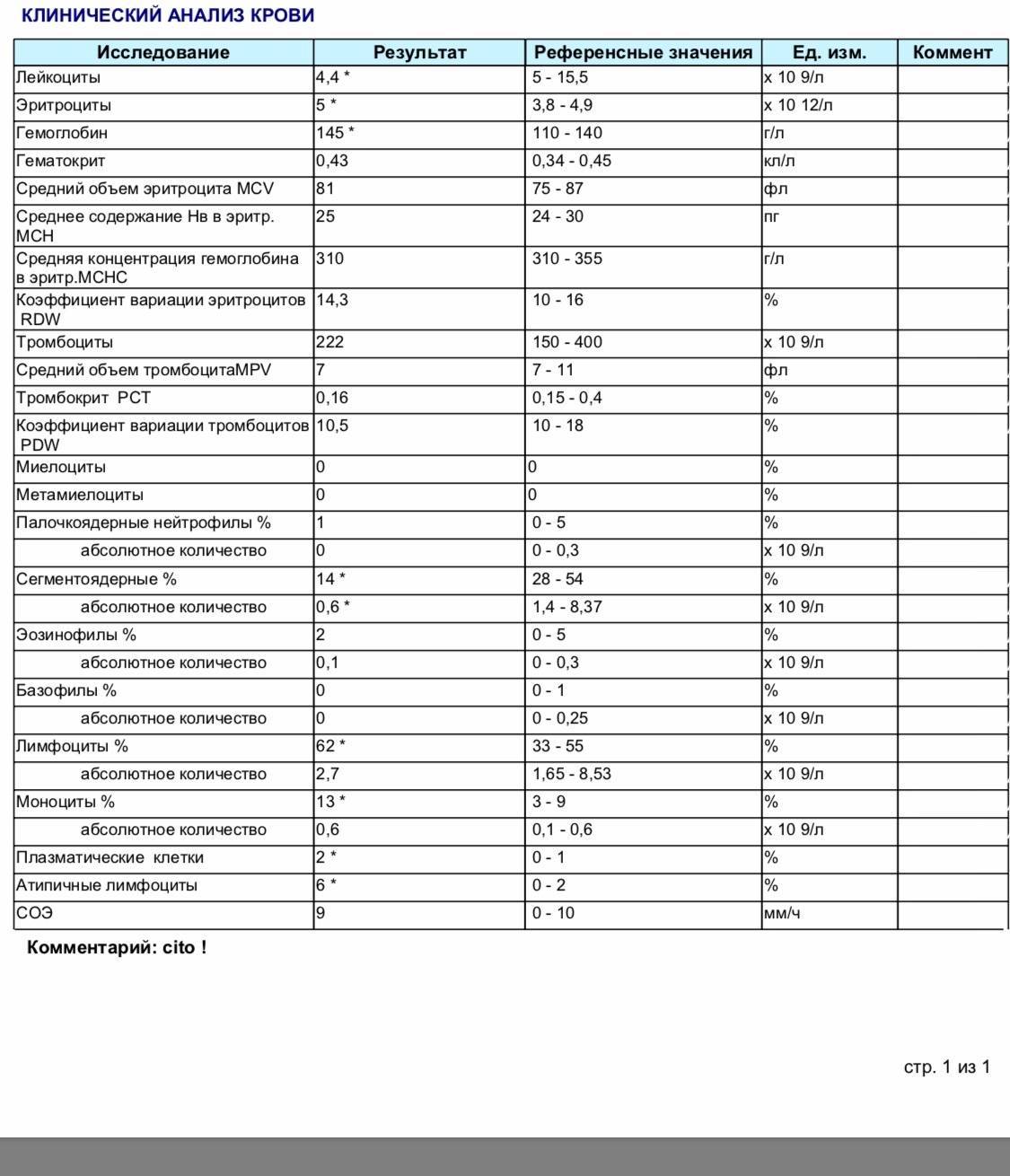
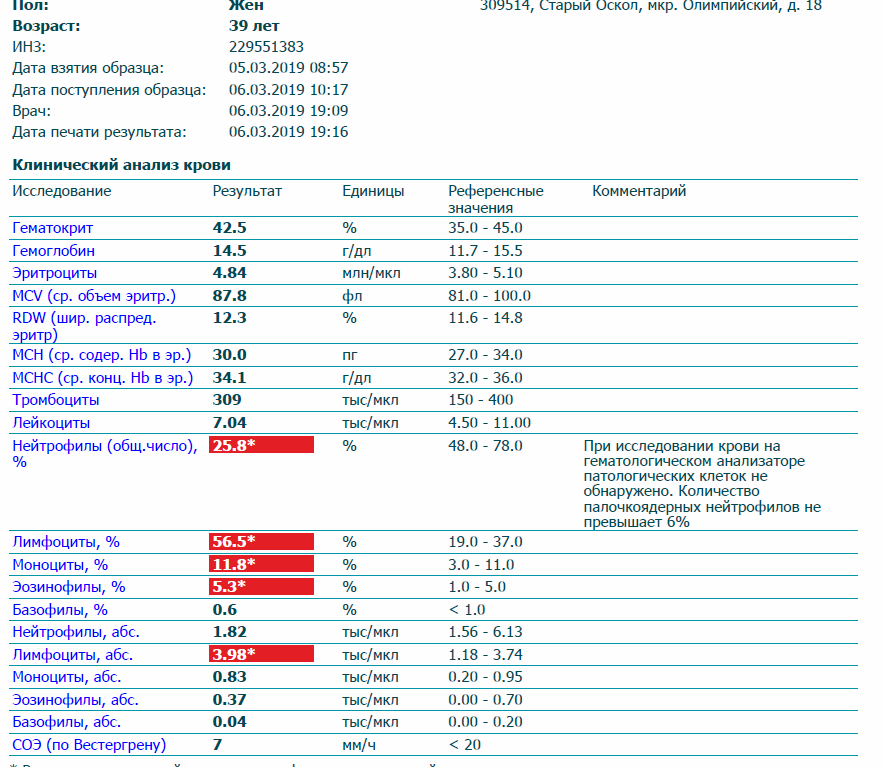
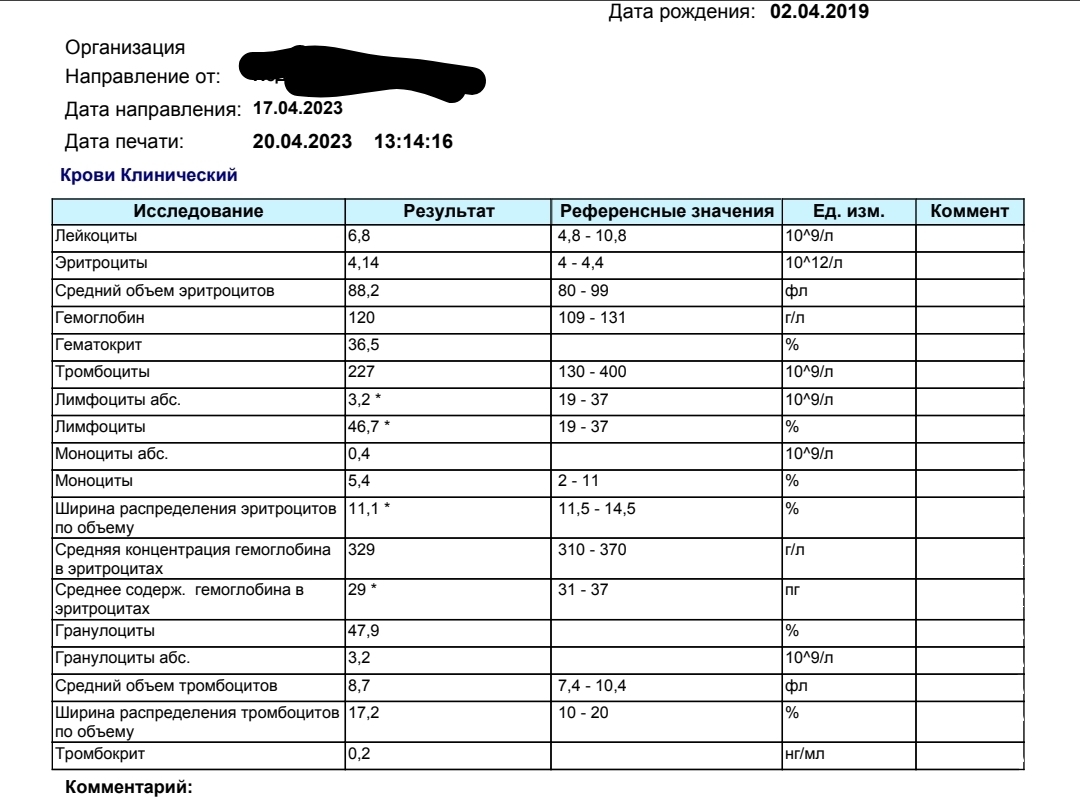
Зачем организму нужны эозинофилы?
Каждая клеточка нашего организма выполняют свою роль. Сейчас речь пойдёт об эозинофилах.
Что собою представляют эозинофилы?
Все знают, что в нашем организме есть эритроциты (красные клетки крови) и лейкоциты (белые клетки крови).
Но мало кто знает, что лейкоциты подразделяются ещё на:
- клетки, содержащие гранулы в цитоплазме. К ним относятся базофилы, нейтрофилы, эозинофилы;
- клетки, не содержащие гранулы в цитоплазме. Представителями этой группы являются моноциты и лимфоциты.
Таким образом, эозинофилы – разновидность лейкоцитов, которые содержат в своём составе гранулы. Что же это за гранулы? Эти гранулы находятся в цитоплазме. Поэтому при окраске клеток именно они придают эозинофилам ярко-красный цвет.
Что содержат гранулы эозинофилов? Эозинофилы содержат ряд веществ, которые и обеспечивают выполнение их функций. К ним относятся:
- главный основной белок – способствует разрушению паразитов за счёт своего токсического действия;
- катионный белок эозинофилов – также обладает токсической активностью по отношению к гельминтам, подавляет синтез антител, помогает во взаимодействии с другими клетками;
- эозинофильная пероксидаза – способствует окислению веществ, в результате которого образуются активные формы кислорода. Они в свою очередь способны подвергать клетку гибели;
- нейротоксин эозинофилов – проявляет свою активность против вирусов, активируя клетки иммунной системы на развитие воспалительной реакции.
Помимо того, что у эозинофилов есть специфические гранулы, эти клетки способны вырабатывать различные сигнальные молекулы. Они называются цитокины. Они обеспечивают функционирование цитокинов в очаге воспаления, участие в активации работы иммунной системы.
Место синтеза
Все клетки крови созревают в костном мозге. Там же из универсальной клетки-предшественницы происходит созревание эозинофилов (рисунок 1).
Рис.1. Схема созревания эозинофилов.
В кровеносное русло выходит зрелая клетка – сегментоядерный эозинофил. Если же в крови обнаруживаются молодые формы, это может свидетельствовать об избыточном разрушении эозинофилов или о поступлении большого количества сигналов в костный мозг для стимуляции образования этих клеток.
В костный мозг пришёл сигнал о необходимости синтеза эозинофилов, и уже через 4 дня эти клетки ждут своей очереди для выхода в кровоток.
Циркулируют в крови эозинофилы лишь несколько часов, после чего уходят в ткани и стоят на страже порядка. В тканях они находятся около 10 – 12 дней.
Небольшое количество эозинофилов находится в тканях, которые граничат с окружающей средой, обеспечивая защиту нашему организму.
Какие функции выполняют эозинофилы?
Ранее уже звучало то, какие эффекты могут выполнять эозинофилы за счёт специфических гранул в цитоплазме. Но для того чтобы эозинофилы были активированы, то есть для высвобождения содержимого гранул, необходим какой-либо сигнал. В основном этим сигналом служит взаимодействие активаторов с рецепторами на поверхности эозинофилов.
Активатором могут быть антитела классов Е и G, система комплемента, активированная компонентами гельминта. Помимо прямого взаимодействия с поверхностью эозинофилов тучные клетки, например, могут вырабатывать фактор хемотаксиса – соединение, которое привлекает в это место эозинофилы.
Исходя из этого, к функциям эозинофилов относятся:
- участие в аллергической реакции. При аллергической реакции из базофилов и тучных клеток выделяется гистамин, который и определяет клинические симптомы гиперчувствительности. Эозинофилы мигрируют в эту зону и способствуют расщеплению гистамина;
- токсический эффект. Это биологическое действие может проявляться по отношению к гельминтам, патогенным агентам и др;
- обладая фагоцитарной активностью, способны уничтожать патологические клетки, однако у нейтрофилов эта способность выше;
- за счёт образования активных форм кислорода проявляют своё бактерицидное действие.
Основное, что нужно запомнить – эозинофилы участвуют в аллергических реакциях и борьбе с гельминтами.
Расшифровка результатов исследований на ВИЧ
Учитывая тот факт, что вирусная нагрузка может естественным образом подниматься и падать, ее показатели не оценивают отдельно от количества CD4. Другими словами – если количество CD4 в норме, а показатели вирусной нагрузки выросли, то это не повод для беспокойства. И наоборот, если вирусная нагрузка увеличивается на фоне снижения уровня CD4, то «пора бить тревогу».
Полученные в ходе исследования вирусной нагрузки результаты расшифровываются следующим образом.
- До 10 000 копий вируса – низкая вирусная нагрузка.
- Свыше 100 000 копий – высокая вирусная нагрузка.
- 0 копий – вируса в организме нет, что считается нормой для здорового человека и указывает на необходимость повторного исследования для ВИЧ-инфицированных пациентов.
Неопределяемая вирусная нагрузка – минимальное количество копий, наличие которых невозможно зафиксировать с помощью выбранного метода исследования.
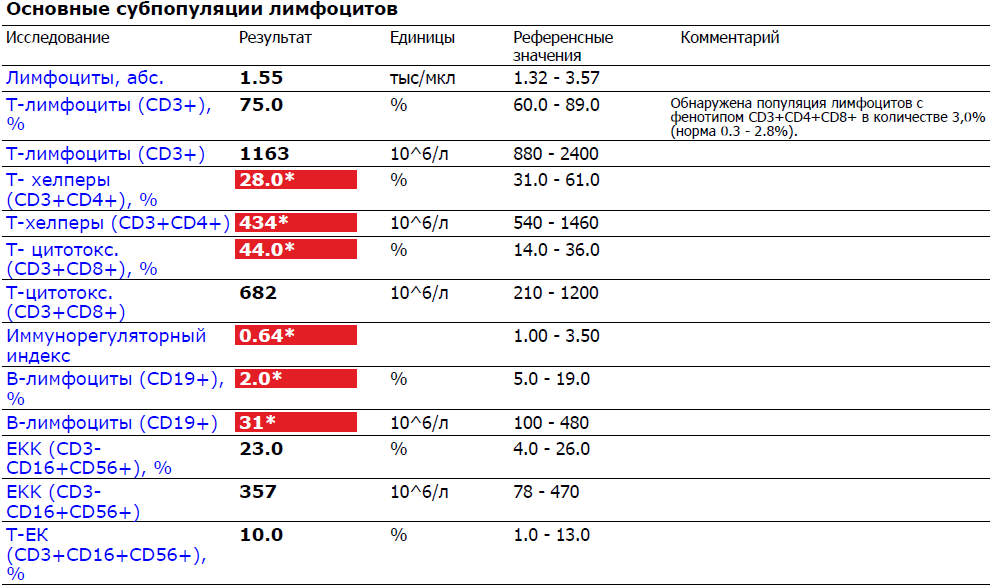
Таким образом, неопределяемая вирусная нагрузка – это показатель, к которому стремятся все ВИЧ-инфицированные пациенты. Такой результат указывает на то, что вирус в организме есть, но его количество ничтожно мало и на данный момент человеку ничего не угрожает. Одна при этом обязательно необходимо оценить общее состояние иммунной системы. Для этого нужно определить количество CD4+антигенов Т-лимфоцитов. Норма клеток и возможные отклонения приведены в нижеследующей таблице.
| Количество CD4 | Возможные действия пациента |
|---|---|
| 1500 – 500 кл/мл | норма |
| 500 – 350 кл/мл | необходимо начать ВААРТ |
| 200 кл/мл и ниже | проводят ВААРТ |
| Менее 100 кл/мл | проводят ВААРТ и симптоматическую терапию |
Оценивая показатели вирусной нагрузки и CD4 можно сделать достоверное заключение о состоянии здоровья пациента. Если зафиксирована низкая вирусная нагрузка, например, 4000 копий и показатели CD4 в норме, то ВААРТ эффективна. И наоборот – высокая вирусная нагрузка при снижении показателей CD4 свидетельствуют о низкой эффективности лечения.
Отклонения от нормы лимфоцитов в крови
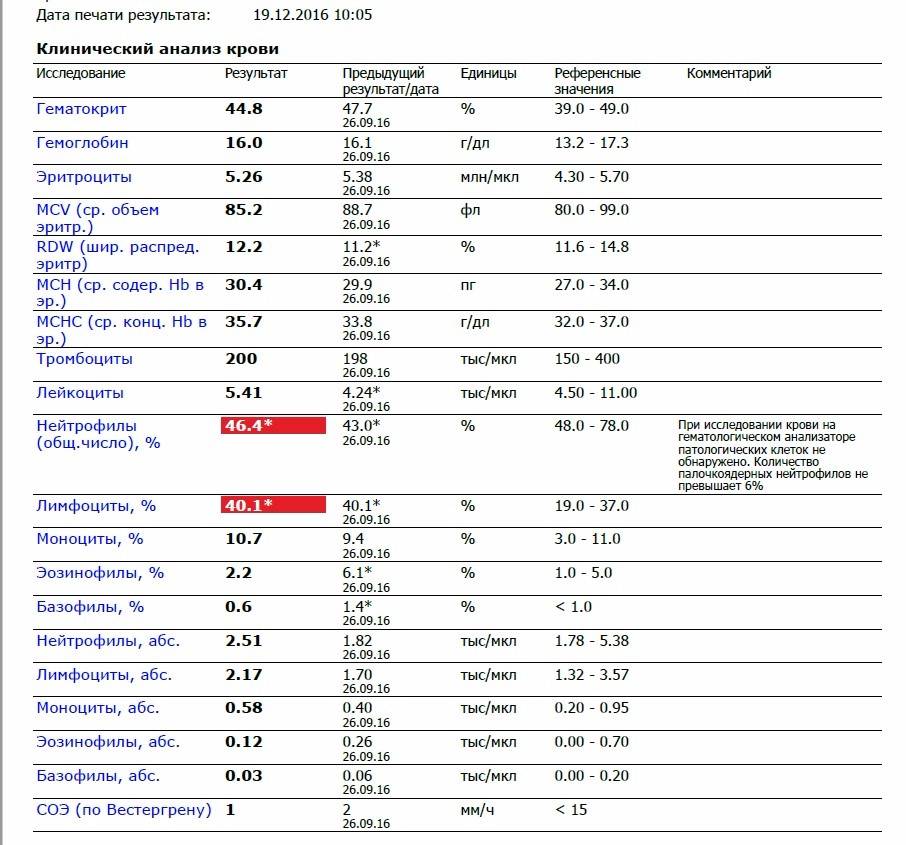
Человек с нормальным самочувствием вряд ли пойдет сдавать анализ крови, обычно это делается при подозрении на какое-то заболевание. При повышении или понижении от нормы врач объяснит, что это значит в каждом частном случае. Уровень лимфоцитов может меняться при различных обстоятельствах, но за границы нормы он переходит только при наличии серьезной причины.
Превышение нормы
Повышение значений происходит гораздо чаще, чем снижение, так как причин, вызывающих их рост, больше. Когда лимфоциты выше нормы, состояние называется лимфоцитозом. В каких случаях имеет место такая патология, смотрите в списке ниже.
- При инфекционных и вирусных заболеваниях (когда взрослый или ребенок болеет коклюшем, ветрянкой, корью, ОРВИ, гриппом или ангиной.
- Когда в организме протекают гнойно-воспалительные процессы.
- Взрослый страдает бронхиальной астмой, лейкемией и прочими системными заболеваниями крови, всевозможными болезнями эндокринной системы или неврастенией. В последнем случае помогает терапия успокоительными средствами от нервов.
- В процессе восстановления организма после операций и тяжелых заболеваний.
Высокий уровень лимфоцитов ни о чем не говорит сам по себе. Необходимо сдать кровь на детальный анализ, при котором уже будет более понятно, что происходит с человеком.
Во время беременности врачи пристально следят за уровнем клеток, так как в норме они должны быть чуть снижены, а любое, даже незначительное их повышение, в большинстве случаев приводит к прерыванию беременности.
Если лимфоциты у человека повышены при ярко-выраженном течении простудного или инфекционного заболевания, предпринимать ничего не нужно. Достаточно принимать препараты, назначенные врачом для избавления от болезни. Как правило, уровень этих клеток приходит в норму через пару недель после полного выздоровления без каких-либо вмешательств.
Если же видимые причины повышенного значения отсутствуют, следует настоять на полном обследовании и выявлении причины такого состояния. Беспричинно уровень лимфоцитов не повысится, поэтом пересечение верхней границы нормы говорит о необходимости посетить грамотного врача.
Количество ниже нормы
Гораздо реже случается ситуация, при которой этот показатель понижен. Такое состояние называется лимфоцитопения. Она может быть двух видов:
- Относительная. Этот вид характеризуется снижением уровня одних клеток и повышением других белых клеток (нейтрофилов) в процентном соотношении, что означает наличие воспалительных заболеваний в организме или воспаления легких.
- Абсолютная. Это тот случай, когда общее количество лимфоцитов в крови снижено, что может означать наличие у человека острых инфекций, таких как туберкулез, ВИЧ, в том числе:
- септических и иммунодефицитных заболеваний;
- почечной недостаточности;
- проблем с печенью и даже депрессии, с которой, кстати, можно справиться самостоятельно и быстро.
Понижение уровня лимфоцитов имеет множество причин, для выявления которых необходимо обратиться к специалистам в поликлинике.
Любое отклонение уровня лимфоцитов от нормы – это патология, которая должна быть пристально изучена врачом. Предпочтительнее, чтобы изучением анализа и назначением дополнительного обследования занимался не терапевт, а специалист по болезням крови (гематолог). Именно в этом случае можно надеяться на быстрое выявление причины и успешное лечение.
Почему количество лимфоцитов повышено? Стоит ли переживать?

Но стоит помнить, что даже после полного выздоровления уровень лимфоцитов приходит в норму не сразу, а спустя несколько недель. Поэтому родителям не стоит волноваться, если у ребёнка, недавно перенесшего инфекцию, содержание лимфоцитов незначительно превышает норму.
Врачи выделяют два типа лимфоцитоза: относительный и абсолютный.
Относительный лимфоцитоз

Особенно это характерно для гнойных заболеваний, так как при наличии очага воспаления происходит миграция лейкоцитов к месту поражения, в результате чего нарушается баланс лимфоциты/лейкоциты, и возникает относительный лимфоцитоз. Возникает вопрос, почему так происходит.
Причинами подобного состояния у детей чаще всего являются:
- грипп;
- гнойная ангина;
- воспалительные процессы в тканях и органах, сопровождающиеся образованием гноя;
- тяжёлые и длительные заболевания, при которых происходит стойкое снижение иммунитета и, как следствие, ослабление всего организма.
Абсолютный лимфоцитоз
Возникает при заболеваниях, сопровождающихся усилением выработки лимфоцитов. Результатом повышенного синтеза иммунных клеток становится увеличение лимфоузлов (преимущественно на шее, в паху и под мышками).
Вызывают абсолютный лимфоцитоз следующие патологии:
- токсоплазмоз (паразитарная инфекция, болезнь кошек);
- инфекционный мононуклеоз;
- малярия;
- коклюш;
- туберкулёз внутренних органов;
- гранулематоз желудочно-кишечного тракта (болезнь Крона);
- паротит;
- краснуха;
- бруцеллёз;
- гепатит;
- лимфолейкоз и т. д.
Зачастую именно по повышенному уровню атипичных лимфоцитов врач может заподозрить наличие скрытой инфекции и развитие воспалительного процесса у грудного ребёнка. Например, такое заболевание, как токсоплазмоз, протекает практически бессимптомно, и единственным способом его обнаружить является исследование крови и кала маленького пациента.
Как снизить уровень лимфоцитов у ребенка?

Если повышение уровня иммунных клеток действительно вызвано заболеванием, первое, что необходимо выполнять для его снижения, — это приём всех медицинских препаратов, прописанных врачом для лечения основного заболевания. Чаще всего это антибиотики и сульфаниламиды. Если болезнь вызвана вирусами, терапия будет включать в себя противовирусные препараты.
Чтобы ребёнок быстрее поправился, а уровень лимфоцитов снизился до нормальных значений, следует придерживаться следующих рекомендаций (на весь период лечения и восстановления):
- пить много чистой воды;
- употреблять повышенное количество фруктов и овощей (преимущественно в сыром виде);
- добавить в рацион больше белковых продуктов (творог, яйца, мясо, рыба и т. д.);
- для нормализации работы кишечника и предупреждения интоксикации следует ежедневно употреблять столовую ложку любого растительного масла премиум класса;
- ограничить любые нагрузки (эмоциональные, умственные, физические).
Относительный, абсолютный и инфекционный лимфоцитоз
Лимфоцитоз часто поражает малышей в возрасте от 2 до 6 лет, однако нередки случаи, когда он развивался и у взрослых. Болезнь может проявляться в реактивной форме, как было сказано выше, представлять собой физиологический ответ на атаку патогенных микроорганизмов или носить злокачественный характер. В последнем случае лимфоцитоз становится признаком лимфопролиферативной болезни.
Однако для диагностирования патологии и выбора эффективной терапевтической стратегии важно не только выявить тот факт, что число белых кровяных телец подверглось изменению, но и определить присущий ему характер. Если меняется процентное содержание лимфоцитов относительно других клеток крови, то речь идет об относительном лимфоцитозе. При заражении свинкой, коклюшем, ветрянкой, корью, краснухой, скарлатиной, вирусным гепатитом отмечается рост количества рассматриваемых клеток – развивается абсолютный лимфоцитоз
Иногда число лимфоцитов достигает абсолютных верхних пределов. Это может случиться, если ребенок болеет:
При заражении свинкой, коклюшем, ветрянкой, корью, краснухой, скарлатиной, вирусным гепатитом отмечается рост количества рассматриваемых клеток – развивается абсолютный лимфоцитоз. Иногда число лимфоцитов достигает абсолютных верхних пределов. Это может случиться, если ребенок болеет:
- инфекционным мононуклеозом (подробнее в статье: мононуклеоз у детей: симптомы и лечение);
- саркомой;
- туберкулезом;
- страдает от цитомегаловирусной инфекции.
Выявить лимфоцитоз помогает обычный лабораторный анализ крови, который проводится в рамках планового профилактического осмотра или при проявлении у ребенка симптоматики, характерной для какого-либо заболевания.
ЧИТАЕМ ТАКЖЕ: возможные варианты группы крови у ребенка по родителям: таблица
У малышей лимфоцитоз может также обнаружиться через проблемы с дыханием. При этом наблюдаются следующие симптомы:
- тяжелое дыхание (недостаточность кислорода);
- одышка (дыхание малыша учащается, становится затрудненным).
О развитии реактивной формы лимфоцитоза свидетельствует набухание лимфатических узлов, увеличение размеров селезенки, печени. Также существует такая форма заболевания, как инфекционный лимфоцитоз. Клиническая картина, характерная для этой разновидности заболевания, включает в себя такие признаки:
- повышенная температура тела;
- болевые ощущения в области брюшины;
- катаральные изменения в носоглоточной области и глотке.
Если заболевание диагностировано своевременно, и малыш прошел курс адекватной терапии, то в большинстве случаев лимфоцитоз проходит без последствий. Осложнения в виде развития новообразований злокачественного характера, кровоизлияния, изменения состава крови и ее свертываемости встречаются очень редко.
В случаях, когда речь идет о стойкой форме лимфоцитоза, малышу потребуется получить консультацию у гематолога и, возможно, онколога. Следует учитывать, что показатели уровня белых кровяных телец после перенесенного заболевания приходят в норму не сразу. Обычно для стабилизации состояния и снижения числа лимфоцитарных клеток требуется около 6–8 недель.
Что такое лейкоциты, их роль, виды
Лейкоциты образуются в костном мозге. Проходя ряд промежуточных стадий развития, в кровь попадают уже зрелые клетки, способные бороться с инфекцией. Однако срок их жизни довольно короткий (варьируется от 4 до 20 дней), поэтому обновление происходит регулярно. Резкое увеличение выработки лейкоцитов происходит в ответ на любое повреждение тканей или возникновение вредоносных агентов для того, чтобы вовремя дать воспалительный ответ, целью которого является изоляция повреждения, уничтожение возбудителя и восстановление тканей.
Клетки лейкоцитарного ряда делятся на 5 типов, каждый из которых обладает индивидуальными особенностями и функциями:
- Базофилы. Эта самая малочисленная группа лейкоцитов, которая не только помогает другим клеткам обнаружить чужеродных агентов, но и препятствует их распространению в организме, нейтрализует токсины и яды и подавляет аллергены;
- Эозинофилы. Являются основными эффекторными клетками при инфекционных, паразитарных, аллергических и онкологических заболеваниях. Именно они выделяют токсичные для тканей медиаторы, которые поддерживают воспаление;
- Моноциты. Это самый большой вид лейкоцитов, основной функцией которых является фагоцитоз, иными словами — поглощение, в том числе и довольно крупных инородных частиц;
- Лимфоциты. Они, пожалуй, выполняют одну из самых важных защитных функций – отвечают за иммунитет. Именно они вырабатывают антитела, которые препятствуют повторному заболеванию. Составляют от 25 до 40% от общей массы лейкоцитов в крови;
- Нейтрофилы. Это своеобразные универсальные бойцы, которые способны покидать кровяной поток и устремляться к инфекции, активно способствуя воспалению. Это самая многочисленная группа лейкоцитов, которые обладают способностью поглощать и разрушать чужеродные частицы.
Анализ крови на лимфоцитоз
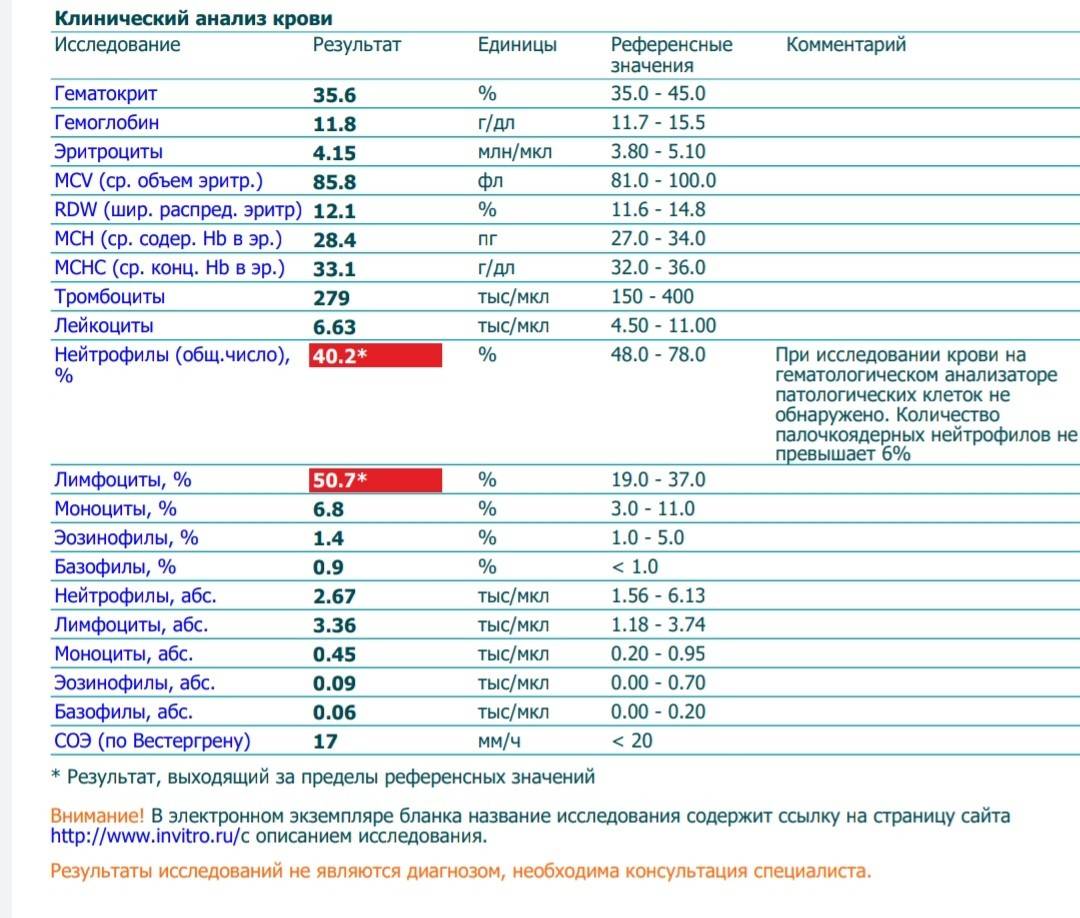
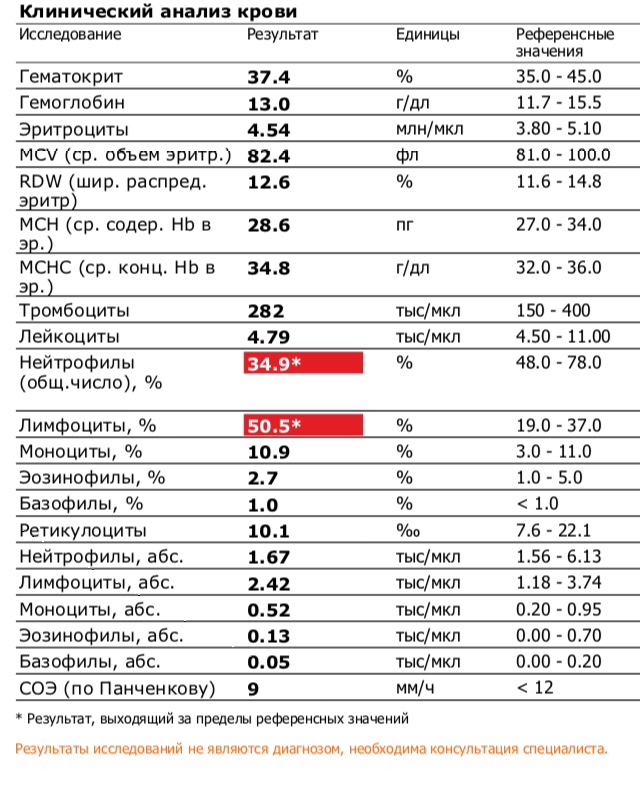
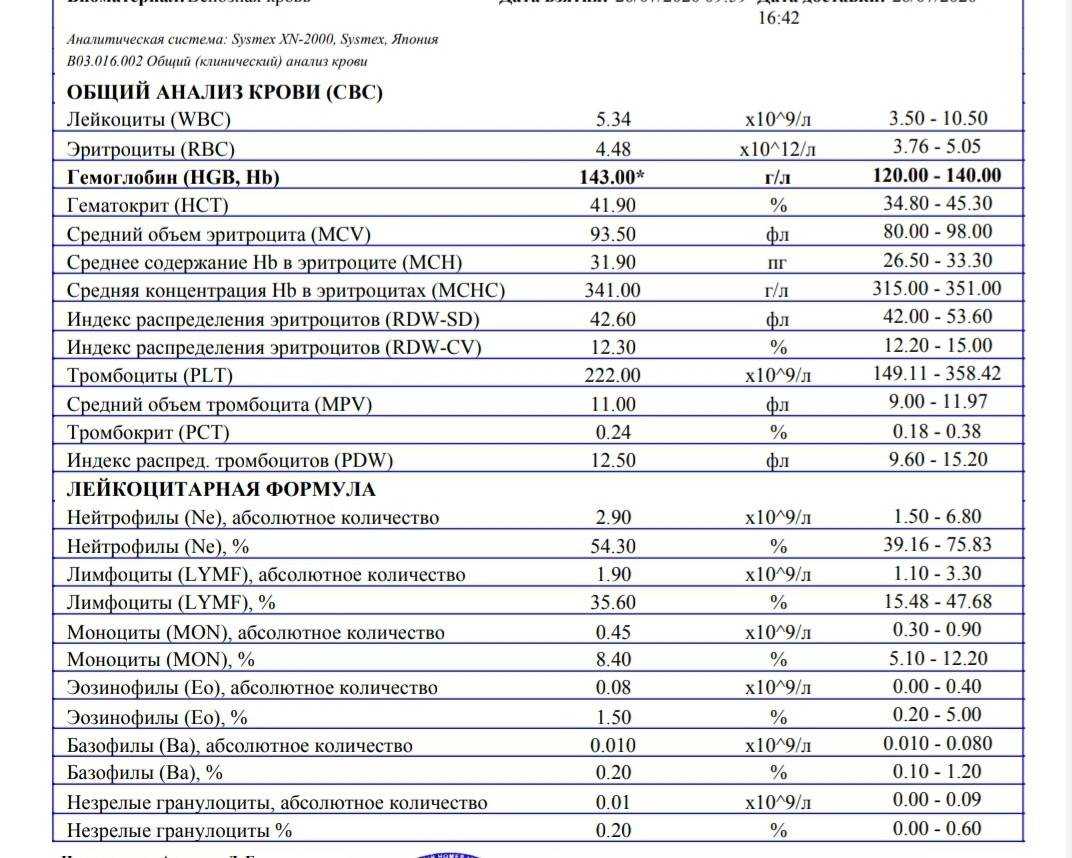
Состояние лимфоцитоза диагностируется с помощью общего анализа крови, в котором отслеживается соотношение разнообразных элементов крови. Под лимфоцитозом понимают повышенное содержание лимфоцитов по отношению к другим видам лейкоцитов. Эти белые кровяные клетки обеспечивают иммунный ответ при попадании в организм бактерий, вирусов, микроорганизмов.Лимфоцитоз бывает двух видов:
- абсолютный, при котором отмечается повышение содержания всех подтипов лейкоцитов;
- относительный, при котором повышается титр исключительно лимфоцитов на фоне пониженных значений других белых кровяных клеток.
Соотношение разных подтипов лейкоцитов определяется с помощью лейкоцитарной формулы.
Когда делают анализ крови
Лимфоцитоз не характеризуется специфической симптоматикой, с помощью которой можно было бы поставить правильный диагноз без проведения общего анализа крови. Поэтому исследование назначается педиатром при:
- вирусных заболеваниях (коклюш, корь, ветряная оспа);
- затяжном течении инфекционных патологий (тонзиллит, грипп);
- развитии осложнений ОРВИ;
- гнойного-воспалительных процессах любой локализации;
- бронхиальной астме;
- профилактическом осмотре здоровых детей раз в год;
- один из методов диагностики лейкемии.
Повышение лимфоцитов возможно при других патологиях, включая индивидуальные особенности организма ребенка. Определить точную причину лимфоцитоза можно только после полного и детального обследования. К тому же повышенный уровень лимфоцитов сохраняется на протяжении 2-3-х недель после выздоровления.
Методика проведения анализа
Оценка содержания лимфоцитов проводится во время общего анализа крови. Биоматериалом является капиллярная кровь, то есть взятая из пальца руки или ноги малыша.Каплю крови наносят на предметное стекло и растирают покровным, после чего окрашивают. Полученный таким образом мазок изучают под микроскопом и подсчитывают количество элементов крови в поле зрения.Точность полученных результатов зависит от правильной подготовки к процедуре:
- сдавать кровь следует утром, поскольку на протяжении дня соотношение элементов крови варьируется;
- забор биоматериала проводится строго натощак, последний раз можно покормить ребенка за 10 часов до процедуры;
- нежелательно накануне исследования проходить рентгенографическое обследование и физиотерапевтические процедуры;
- следует максимально оградить ребенка от эмоционального стресса.
Расшифровка анализа
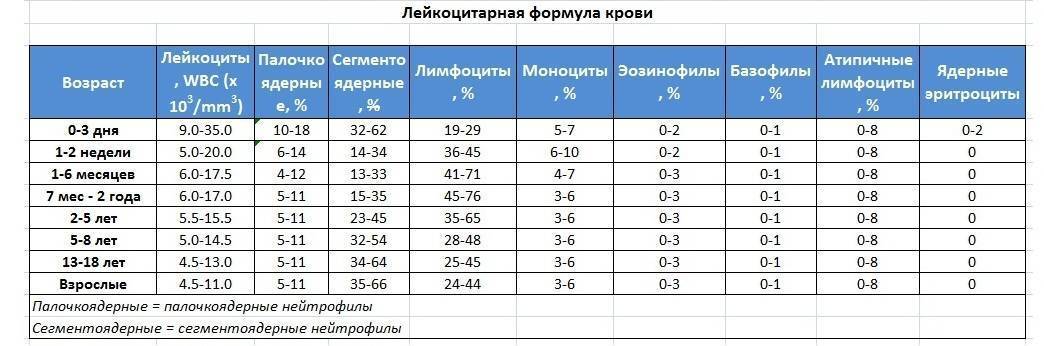
Нормальные значения количества лимфоцитов определяются возрастом ребенка:
новорожденные – 15-55% относительно общего числа белых кровяных телец; старше 1 месяца до 1 года – 45-70%; дети от 1 до 2-х лет – 37-60%; дети от 2-х до 5-ти лет – 34-55%; от 5-ти до 8-ми лет – 31-50%; от 9-ти до 11-ти лет – 31-45%; подростки до 20-ти лет – 31-44%.
Лимфоцитоз считается симптомом многих патологий, поэтому очень важно продолжить обследование ребенка, чтобы выявить причину повышенного продуцирования лимфоцитов
О чем это говорит, если у ребенка повышены лимфоциты?
Следует понимать, что незначительное (до 5 %) увеличение лимфоцитов в крови у ребёнка не является поводом для паники и может быть спровоцировано неправильной подготовкой обследуемого к сдаче биоматериала или суточными колебаниями лабораторных критериев.
Отмечено, что нередко у ребёнка наряду с лимфоцитами повышаются и моноциты в крови. Подобное состояние характерно для острой стадии инфекции бактериального происхождения (туберкулёз), вирусных инфекций и онкологии. Наряду с моноцитами и лимфоцитами, у ребёнка также поднимается СОЭ (скорость оседания эритроцитов). Однако все параметры должны возвращаться в пределы нормы при эффективном лечении.
В зависимости от степени выраженности лимфоцитоза различают абсолютный и относительный.
Относительный лимфоцитоз
К причинам относительного лимфоцитоза (повышенное содержание лимфоцитов в крови у ребёнка до 55-70 %) относят:
- детский возраст до 2-х лет;
- острая стадия вирусного заболевания;
- нарушение функций щитовидной железы, сопровождающееся избыточным синтезом гормонов Т3 и Т4;
- гипокортицизм – угнетение функций коры надпочечников, в результате подавляется выработка гормона кортизола. Основные его функции – участие в регуляции метаболизма углеводов и формирование ответной стрессовой реакции организма человека. Часто заболевание сопровождается резким снижением веса и аппетита, концентрации сахара в крови, депрессивным поведением, подавленностью, учащённым сердцебиением, тремором конечностей и т.д. Если родители замечают подобные симптомы, то следует немедленно обратиться к врачу;
- спленомегалия – увеличение селезёнки на фоне аутоиммунных или инфекционных болезней, а также при анемиях различного вида. Максимальная выраженность патологии отмечается при лейкозе;
- заражение бактериями Salmonella typhi, в результате чего развивается брюшной тиф. Характеризуется типичной клинической картиной с повышением температуры тела до критической, общей слабостью. А также розеолезной кожной сыпью и поражением лимфатической системы нижних отделов кишечного тракта.
Абсолютный лимфоцитоз
Критически повышенное содержание лимфоцитов в крови у ребёнка, когда число данного типа лейкоцитов превышает 70 %, считается абсолютным лимфоцитозом. Подобное состояние может наблюдаться при:
- коклюше – заболевании бактериальной этиологии (Bordetella pertussis). Представляет особую опасность для малышей младше 2-х летнего возраста;
- доброкачественном лимфобластозе, сопровождающимся поражением селезёнки и печени, а также зева. Возбудителем является вирус Эпштейна-Барра;
- цитомегаловирусной инфекции. Согласно данным статистики, более 55 % детей начиная с 6 лет инфицированным данным вирусом. Клиническая картина сходна с бронхитом и характеризуется повышением температуры тела, слабостью, подавленностью, болями в мышцах и голове. Отсутствие адекватного лечения и недостаточность естественных защитных механизмов приводит к обширным поражениям внутренних органов;
- хроническом лимфоцитарном лейкозе – злокачественная патология, при которой накапливаются В-лимфоциты. Крайне редко встречается у детей;
- токсоплазмозе – заражении паразитическими протистами Toxoplasma gondii. По статистике более 190 тысяч детей ежегодно рождаются с токсоплазмозом. Благоприятный прогноз при отсутствии сопутствующих вирусных инфекции (ВИЧ);
- американском трипаносомозе – болезнь, для которой вакцину еще не изобрели. Оценка распространённости: 8 млн человек преимущественно в Американских странах. Однако высокий уровень миграции привёл к распространению заболевания к концу 2014 года. Клиническая картина зависит от степени тяжести патологии. Возможные осложнения – сердечная недостаточность, увеличение просвета пищевода и толстой кишки;
- туберкулёзе – бактериальное поражение лёгких. Среди общего числа больных 10 % приходится на детей. Прогноз зависит от степени тяжести и масштабов распространения инфекции по организму. А также от уровня устойчивости возбудителя к действию известных групп антибиотиков.
Короткое реальное видео работы лимфоцита в нашем организме:
Опухоли крови
К сожалению, не всегда лимфоцитоз бывает реактивным, в ответ на инфекцию. Иногда его причиной является злокачественный процесс, заставляющий клетки бесконтрольно делиться.
Острый лимфобластный лейкоз (ОЛЛ)
Опухолевое заболевание крови, при котором в костном мозге образуются незрелые лимфобласты, потерявшие способность превращаться в лимфоциты, называется ОЛЛ. Такие мутировавшие клетки не могут защищать организм от инфекций. Они бесконтрольно делятся и подавляют рост всех остальных клеток крови.
ОЛЛ – наиболее частый вид опухолей крови у детей (85% всех детских гемобластозов). У взрослых он встречается реже. Факторами риска болезни считаются генетические аномалии (синдром Дауна, например), лучевая терапия и интенсивное ионизирующее излучение. Есть информация о влиянии пестицидов в первые три года жизни ребенка на риск развития ОЛЛ.
Признаки ОЛЛ:
- Симптомы анемии: бледность, слабость, одышка
- Симптомы тромбоцитопении: беспричинные синяки и носовые кровотечения
- Симптомы нейтропении: лихорадка, частые тяжелые инфекционные болезни, сепсис
- Увеличение лимфоузлов и селезенки
- Боли в костях
- Новообразования в яичках, яичниках, области средостения (тимусе)
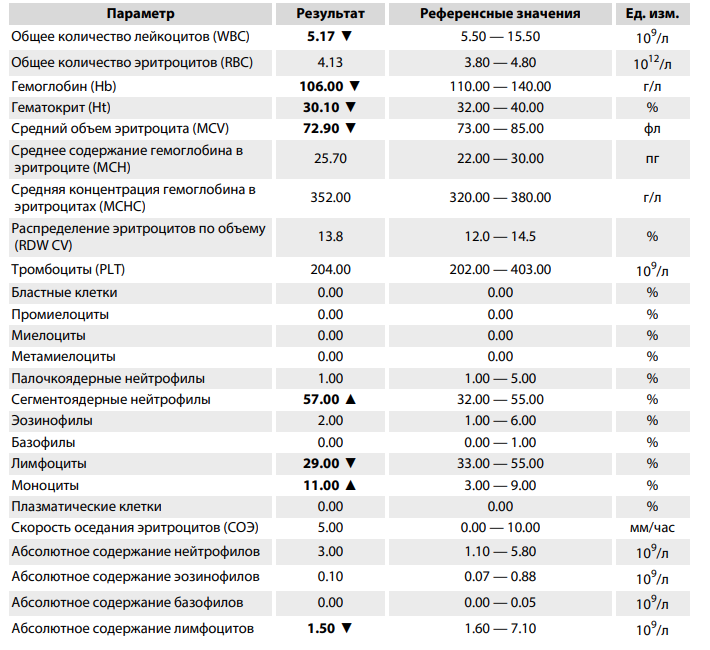
Для диагностики острого лимфобластного лейкоза необходим общий анализ крови. В нем чаще всего снижено количество тромбоцитов и эритроцитов. Число лейкоцитов может быть нормальным, низким или высоким. При этом уровень нейтрофилов снижен, а лимфоцитов – относительно повышен, часто есть лимфобласты. При любом подозрении на опухоль проводится пункция костного мозга, с помощью которой ставят окончательный диагноз. Критерием опухоли будет большое количество бластов в костном мозге (более 20%). Дополнительно проводят цитохимические и иммунологические исследования.
Лечение ОЛЛ
Главными принципами лечения опухолей крови является введение ремиссию, ее закрепление и поддерживающая терапия. Это достигается с помощью цитостатических препаратов. Химиотерапия многими переносится тяжело, но лишь она дает шанс на выздоровление. Если все-таки произошло возвращение болезни (рецидив), то используют более агрессивные схемы цитостатической терапии либо пересаживают костный мозг. Трансплантация костного мозга проводится от родственника (если он подходит) либо от другого подходящего донора.
Прогноз при ОЛЛ
Достижения онкогематологии позволяют излечиться большому количеству больных острым лимфобластным лейкозом. К факторам положительного прогноза относят молодой возраст, количество лейкоцитов менее 30000, отсутствие генетических поломок и введение в ремиссию за 4 недели лечения. При таком раскладе выживает более 75% больных. Каждый рецидив болезни снижает шансы на полное выздоровление. Если рецидивов не было 5 лет и более, болезнь считается побежденной.
Хронический лимфоцитарный лейкоз (ХЛЛ)
Опухоль крови, при которой в костном мозге повышается уровень зрелых лимфоцитов, называется ХЛЛ. Хотя опухолевые клетки дифференцируются до своих окончательных форм, они не способны выполнять функции лимфоцитов. Если ОЛЛ чаще поражает детей и молодых людей, то ХЛЛ обычно встречается после 60 лет и является не такой уж редкой причиной повышенных лимфоцитов в крови у взрослого. Такой вид лейкемии – единственный, при котором не установлены факторы риска.
Симптомы ХЛЛ:
- Увеличение лимфоузлов (безболезненные, подвижные, плотные)
- Слабость, бледность
- Частые инфекции
- Повышенная кровоточивость
- При ухудшении состояния: лихорадка, ночное потоотделение, потеря веса, увеличение печени и селезенки
Довольно часто ХЛЛ является случайной находкой при плановом анализе крови, так как долгое время эта болезнь протекает бессимптомно. Подозрительными считаются результаты, в которых число лейкоцитов превышает 20*109/л у взрослых, а число тромбоцитов и эритроцитов резко снижено.
Особенностью лечения ХЛЛ является его устойчивость к химиотерапии. Поэтому часто терапию откладывают до появления явных симптомов. В таком состоянии человек может жить без лечения несколько лет. При ухудшении состояния (или удвоении лейкоцитов за полгода) цитостатики могут несколько увеличить продолжительность жизни, но чаще они не влияют на нее.
Профилактика лимфоцитоза
Чтобы предотвратить сбои, образ жизни ребенка должен быть здоровым. Нужно заниматься спортом, полноценно питаться.
Важно также закалять ребенка и одевать его соответственно погодным условиям, не допуская перегрева и переохлаждения. Для усиления иммунной системы необходимо принимать минерально-витаминные комплексы. Для усиления иммунной системы необходимо принимать минерально-витаминные комплексы
Для усиления иммунной системы необходимо принимать минерально-витаминные комплексы.
Лимфоцитоз не является самостоятельным недугом. Такое патологическое состояние иногда можно обнаружить только при помощи анализа крови, и оно считается признаком различных заболеваний.
Для диагностики болезни, при которой увеличиваются лимфоциты, требуется дополнительные методы исследования. Своевременное выявление патологии и правильно подобранная методика лечения позволяют предотвратить риск возникновения осложнений.


![Лимфоциты в крови у ребенка повышены: [причины, лечение]](https://detivmagazine.ru/wp-content/uploads/4/a/0/4a0ece704ceed6d50ea0321404f512ec.jpeg)