Корь-паротит-краснуха: что важно знать
Предлагаю предметно поговорить о прививке от кори-паротита-краснухи, что важно знать об этих заболеваниях?
Корь — это опасное заболевание, которое часто сопровождается серьезными осложнениями и даже может приводить к летальному исходу. Передается вирус кори воздушно-капельным путем. Заразным считается человек в течение всего инкубационного периода (как правило, он составляет 10 дней) и до 4-го дня высыпаний. Если был контакт с заболевшим корью в первые 3 суток, для профилактики заболевания используется иммуноглобулин.
Вирус кори поражает слизистые глаз и дыхательных путей. Поэтому отмечается светобоязнь, слезотечение, конъюнктивит; осиплость голоса, кашель и насморк. Лицо ребенка отечно. Часто отмечается высокая (до 40°) температура, головная боль. Так как при кори резко снижается иммунитет, то часто присоединяется бактериальная инфекция, и возможны такие осложнения, как бронхит, пневмония, отит, поражения слизистой глаз, кератит. В результате последних может снижаться зрение и слух.
Болеют корью, как правило, дети в возрасте до 5 лет. Ввиду высокого риска разных осложнений этого заболевания показана вакцинация. Однако именно у вакцинации против кори часто встречаются постпрививочные реакции и осложнения: это и аллергические реакции (от сыпи, крапивницы, до отека Квинке и анафилактического шока), судороги, в месте укола первые несколько дней может отмечаться покраснение и отек, также могут встречаться общие реакции: снижение аппетита, недомогание, насморк, кашель, конъюнктивит, сыпь, повышение температуры до средних и высоких значений. Возможны и бактериальные осложнения, так как при введении вакцины иммунитет тоже может снижаться. Тем не менее само заболевание гораздо опаснее реакции организма на вакцинацию.
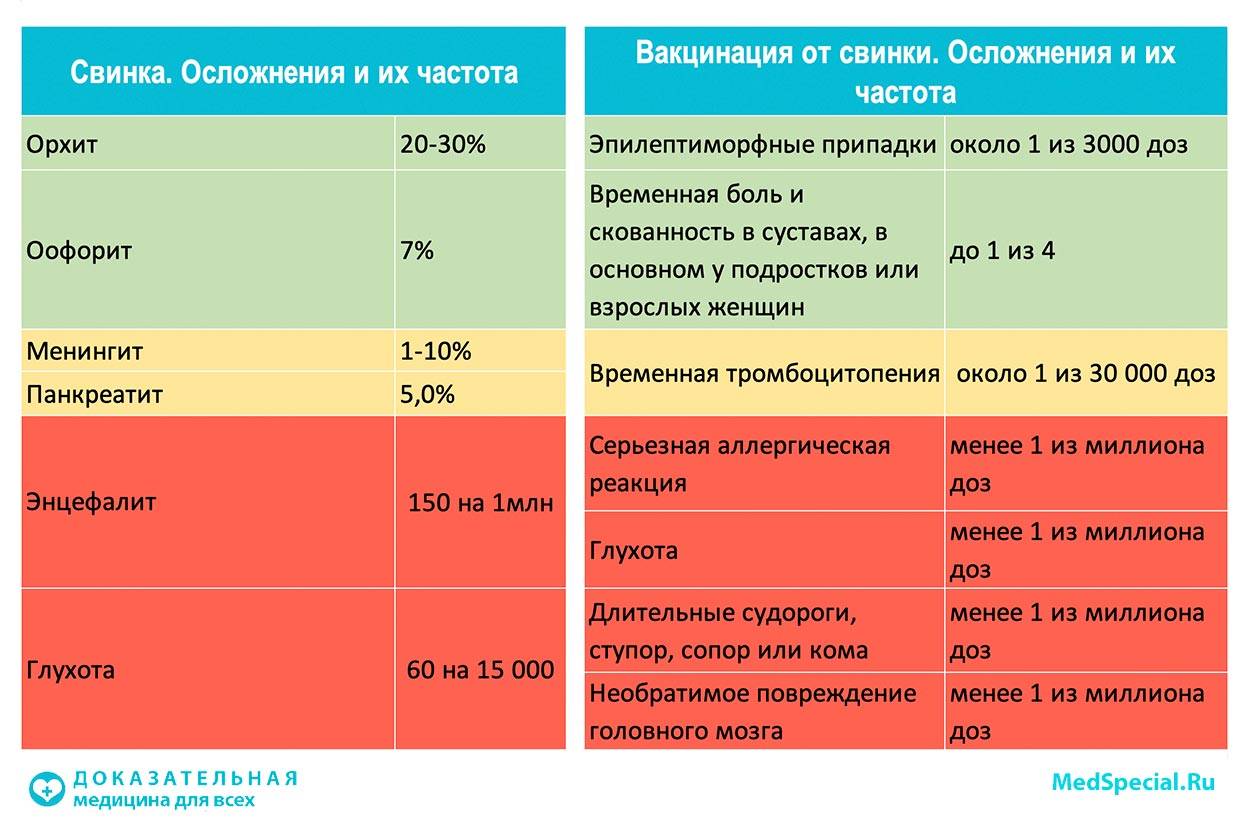
Паротитом по статистике в 2 раза чаще болеют мальчики, чем девочки. Сегодня четверть случаев мужского бесплодия связана с перенесенным в детстве паротитом. Поэтому для мальчиков более актуально наличие защиты от этого заболевания. Хотя сам риск заболеть оценивается как примерно 100 из 100000 человек и является низким.
В нашей стране вакцинация против паротита проводится с 1981 г. Само заболевание характеризуется поражением внутренних желез: слюнных (наиболее часто околоушных — отчего и проистекает название заболевания; реже подъязычных), поджелудочной железы и яичек. Возможные осложнения паротита — бесплодие, как результат перенесенного орхита, глухота в результате отита и повреждения слухового нерва и юношеский диабет после панкреатита. Также редко, но встречаются последствия для центральной нервной системы в виде менингита.
Девочкам показана прививка против краснухи. Краснуха — заболевание, которое сопровождается сыпью и увеличением затылочных лимфатических узлов. Как правило, протекает легко. Возможны и бессимптомные варианты.
Опасность же это заболевание представляет для ребенка во внутриутробном периоде, т.к. приводит к разным тяжелым порокам развития (глухота, порок сердца, гидроцефалия и т.д.) и даже к смерти. В США даже при контакте с заболевшим рекомендуют прерывание беременности ввиду высокого риска развития сильных осложнений для плода. И именно по этой причине лучше заранее, до наступления беременности, сделать профилактику вакциной.
Побочные эффекты.
Побочные реакции на вакцину встречаются
редко,однако иногда могут возникнуть:
- небольшие боль и отёк в месте инъекции в первые сутки после прививки;
- увеличение лимфатических узлов (у 5% детей);
- лихорадка (у 5—15% детей) на 7—12 дни после вакцинации (до 39,4°С в течение 1—2 дней) ;
- очень редко: тромбоцитопения (1 из 30 тыс. человек), анафилактические реакции (1 из 100 тыс. человек) .
Частота возможных осложнений при заболевании корью и вакцинации против этой инфекции :
| Возможные осложнения | Риск призаболевании | Риск привакцинации |
| Средний отит | 7—9 на 100 | |
| Диарея | 8 на 100 | |
| Пневмония | 1—6 на 100 | |
| Подострыйсклерозирующийпанэнцефалит | 4—11 на 100 000 | |
| Энцефалит | 0,5—1 на 1 000 | менее 1 на 1 000 000 |
| Смерть | 1 на 1 000 | |
| Фебрильные судороги | Не определено | 1 на 3 000 |
| Тромбоцитопеническаяпурпура | Не определено | 1 на 30 000 |
| Анафилаксия | 2—14 на 1 000 000 |
После вакцинации возможно возникновение сыпи (встречается у 5%
пациентов ): на 7—14 сутки из-за коревого компонента, на 14—30 — из-за
краснушного компонента).
Для уточнения причины возникновения сыпи (вакцинный штамм вируса
или не связанное с вакцинацией заражение диким вирусом) рекомендуется проводить
ПЦР-диагностику с генотипированием вируса. Если нет возможности выполнить ПЦР,
то для подтверждения причины возникновения сыпи — вакцинации можно
воспользоваться следующими критериями:
Для вакцин-ассоциированной сыпи характерно:
- наличие сыпи, возможно, лихорадки, но отсутствие насморка, кашля и конъюнктивита;
- появление сыпи в течение 7—14 дней после вакцинации;
- наличие IgM в анализе, взятом на 8—56 день после проведённой вакцинации (подробнее в статье «Лабораторная диагностика кори»);
- отсутствие других больных коревой инфекции (случаев заражения) в месте проживания;
- нет других причин для появления сыпи (другая инфекция, аллергические реакции и прочее) .
Что нужно знать о кори
Эта инфекция в наше время встречается редко и в этом заслуга только вакцинации от кори. Заболевание относится к разряду опасных и для этого есть много причин.

- С момента заражения корью у ребёнка наблюдается высокая температура, её максимум нередко достигает 40 °C, но бывает и выше.
- Кроме обычных симптомов простуды (сухой кашель, боль в горле, насморк, чихание) малыша беспокоят и специфические проявления: светобоязнь, осиплость голоса, сыпь по всему телу, отёк век.
- Ребёнок может заразить корью окружающих вплоть до четвёртого дня с момента появления первого высыпания.
- С первого дня развития инфекции происходит резкое снижение иммунитета, поэтому для этой болезни характерны различные бактериальные осложнения.
- Если мама переболела корью, то новорождённый ребёнок будет под защитой иммунитета всего три месяца. По истечении этого времени малыш также подвержен развитию заболевания, как и окружающие.
- Тяжелее всего корь протекает у маленьких детей до 5 лет, одно из самых грозных осложнений — это смертельный случай.
- Согласно статистике, в 2011 году более сотни тысяч детей умерло от кори. Это дети, который не были привиты от инфекции.
Вопрос почему корь и в наши дни легко и быстро распространяется остаётся открытым. Ведь возбудитель крайне неустойчив во внешней среде и легко погибает при воздействии практически любых физических и химических факторов. Передаётся вирус воздушно-капельным путём во время кашля, чихания. Человек считается заразным весь инкубационный период, когда нельзя точно сказать, чем он заражён.
Можно ли заболеть корью после прививки? — да, такое может случиться, но протекает болезнь намного легче и отсутствуют тяжёлые проявления. Двукратная вакцинация обеспечивает защиту более чем у 90% детей. Поэтому вопрос нужно ли делать прививку не должен возникать у родителей, ведь только благодаря ей заболеваемость может снизиться.
https://youtube.com/watch?v=uFzMX8A2NGs
Эффективность вакцинации.
Эффективность вакцинации против кори у привитых однократно
оценивается в 93%, у привитых двукратно — 99% . Это значит, что после прививки
вероятность заболеть крайне низка.
Однако у 5—10% привитых ответ иммунной системы на вакцинацию может
быть слабым , что проявляется недостаточной выработкой защитных антител
и, следовательно, в дальнейшем такие лица могут быть восприимчивыми к кори.
После вакцинации или перенесённого заболевания сохраняется длительный иммунитет (антитела и клетки памяти). Защитные антитела после вакцинации сохраняются как минимум в течение 26—33 лет после вакцинации . Точный механизм длительной циркуляции защитных антител и их необходимое количество пока неизвестены .
Когда колют противокоревую вакцину?
Вакцинация от кори бывает двух типов:

- плановая;
- экстренная.
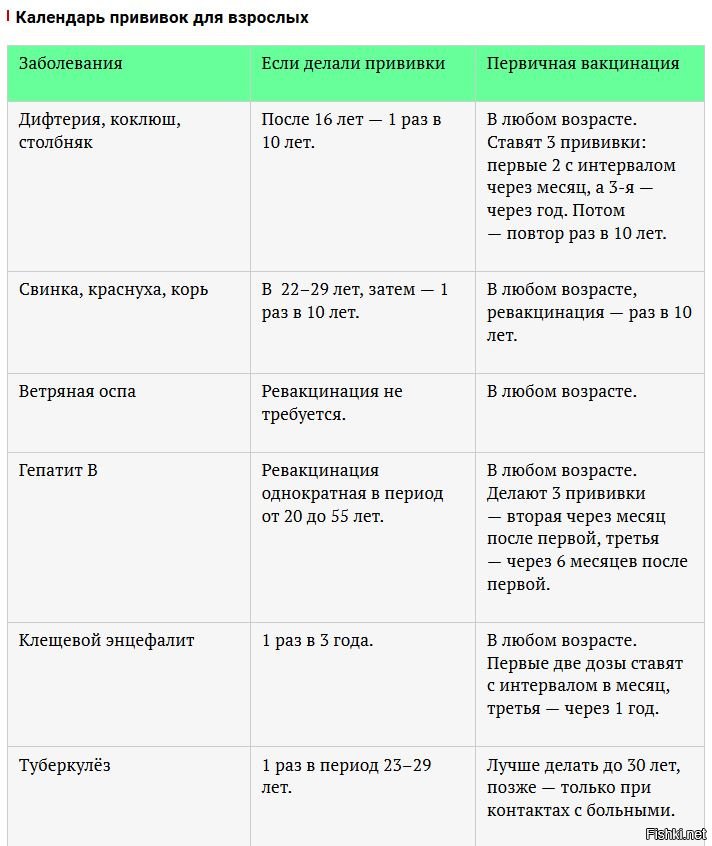
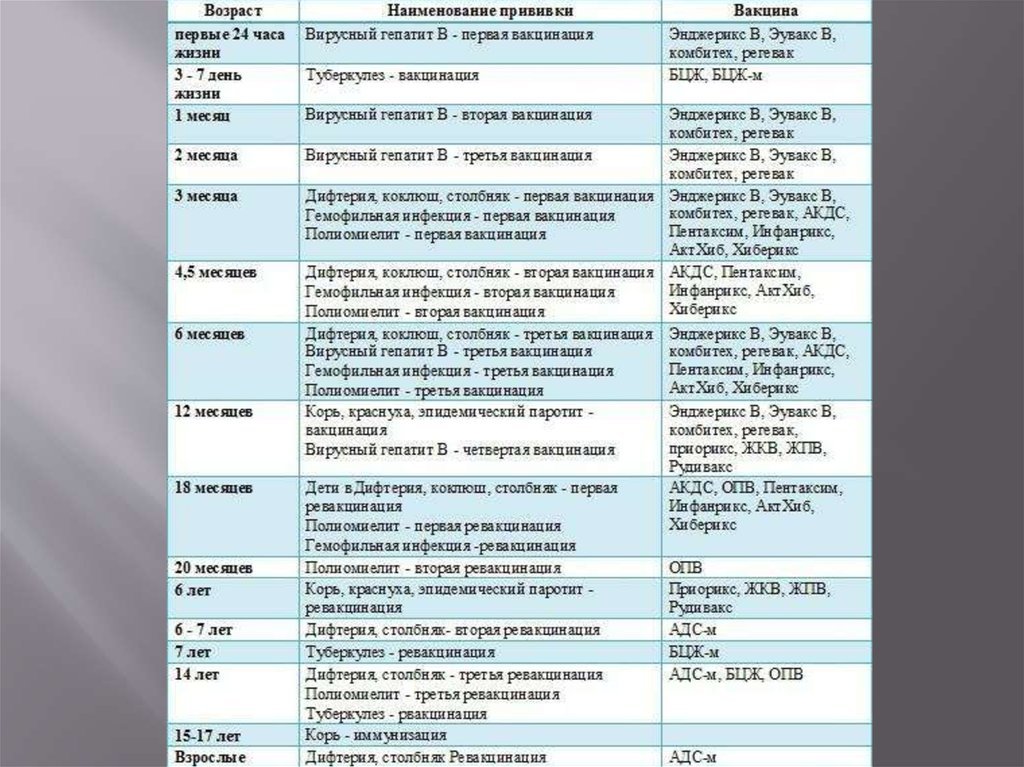
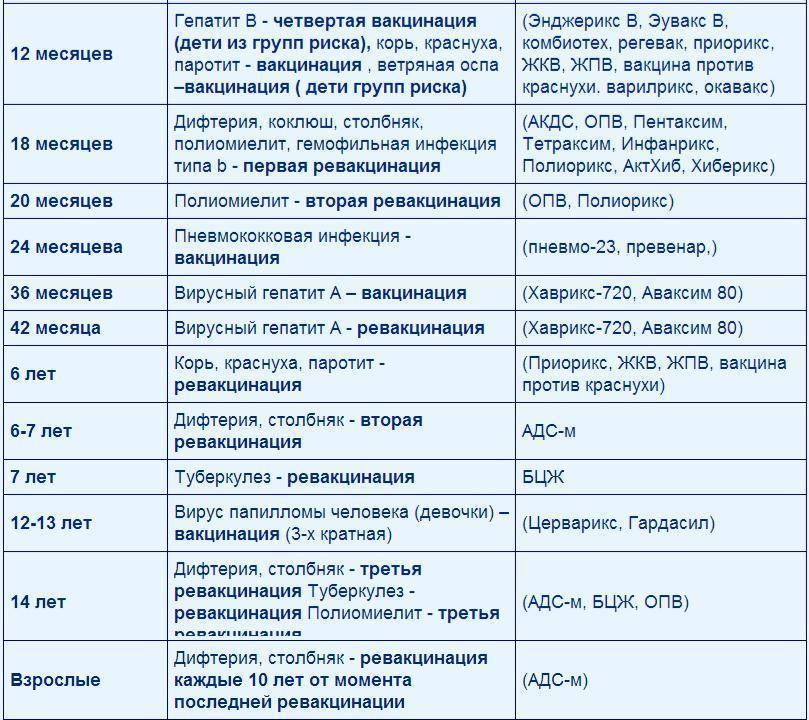
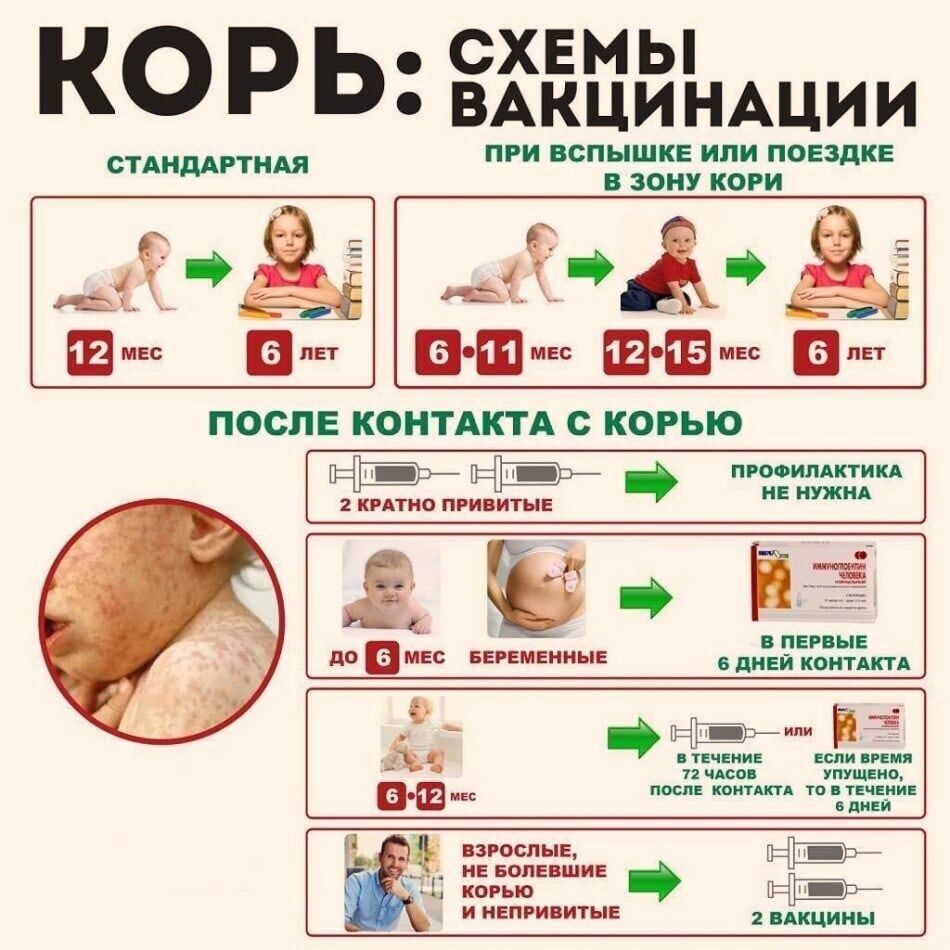
Согласно Национальному прививочному календарю, первую плановую иммунизацию от кори малыши проходят в возрасте 12 месяцев. Ревакцинация проводится в 6-7 лет. Отступление от указанных сроков не рекомендуется. Как правило, оба раза детей прививают трехкомпонентной вакциной, содержащей антигены не только к кори, но и к краснухе и паротиту.
После первого укола эффективность составляет 96-98%, после второго анализируемое значение приближается к 100%. Длительность иммунной защиты сохраняется на протяжении 12 лет, а в некоторых случаях — до 25 лет.
Кому еще стоит пройти плановую вакцинацию:
- всем, кто не был привит в детстве или не имеет достоверной (документально подтвержденной) информации, что иммунизация была проведена;
- путешественникам. В десятках стран мира, в том числе в Китае, Турции, Италии, Грузии, Германии, Украине, сложилась неблагоприятная ситуация — случаи кори фиксируются все чаще. Прививку стоит сделать не позднее, чем за один месяц, до поездки.
Экстренная вакцинация против кори проводится детям с 6-месячного возраста, а также взрослым в случае их контакта с инфицированным вирусом, но не позднее 72 часов после факта такого взаимодействия.
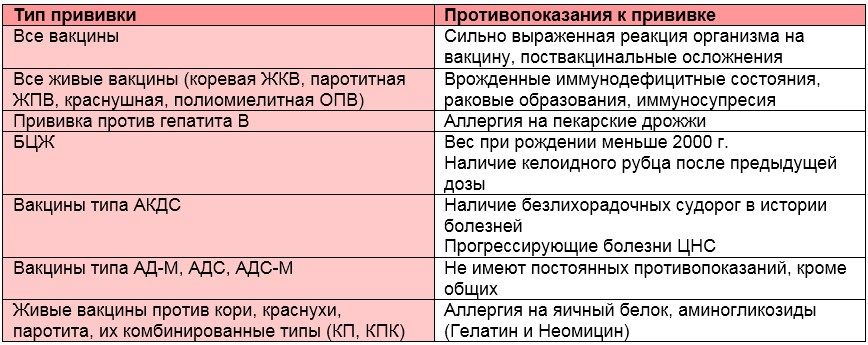
 Противопоказаниями для иммунизации являются:
Противопоказаниями для иммунизации являются:
- беременность. Воздержаться от зачатия следует еще в течение 3 месяцев после прививки;
- аллергия на яичные белки и аминогликозиды;
- любые инфекционные заболевания;
- обострение хронических патологий;
- первичный или вторичный иммунодефицит;
- лечение препаратами крови и иммуноглобулинами (прививаться можно, но не ранее, чем через три месяца после окончания терапии).
Если ребенок или взрослый контактировал с инфицированным корью лицом и имеет признаки какого-либо заболевания, протекающего в не тяжелой форме, такое состояние признается не препятствующим иммунизации.
Зачем нужна вакцинация от кори
Вакцинация позволяет создать иммунитет к вирусу кори и предотвратить возникновение заболевания. Привитый организм развивает антитела, которые активно борются с вирусом в случае его попадания в организм, предотвращая развитие болезни или смягчая ее течение. Вакцинация также является важным элементом коллективного иммунитета, который защищает население от эпидемии и уменьшает вероятность заражения уязвимых групп людей, таких как новорожденные, беременные женщины и люди с ослабленным иммунитетом.
Вакцинация от кори рекомендуется всем детям по графику, начиная с 12 месяцев, и повторяется в возрасте 6 лет. Вакцинация также рекомендуется взрослым, особенно тем, кто не переболел корью или не был привит ранее. Вакцинация является безопасной и эффективной процедурой, способствующей здоровью и благополучию общества в целом.
Корь у взрослых — симптомы и лечение
Корь – это острое вирусное заболевание, которое является одной из самых заразных и распространенных инфекций. Возбудитель кори – РНК-вирус рода морбилливирусов, который передается воздушно-капельным путем. Данный вирус обладает очень низкой устойчивостью к различным воздействиям (кипячение, дезинфекция) и достаточно быстро погибает вне человеческого организма.
Хотя мы привыкли считать корь обычной детской болезнью, она очень опасна. Каждый час в мире от нее умирает 15 человек, это составляет 165 000 людей в год. А до 1980 года количество летальных случаев было больше в 20 раз! Особенно высокая смертность в развивающихся странах Африки и Азии. Там с корью связывают 20% детских смертей. У нас удалось избавиться от крупных эпидемий кори благодаря всеобщей вакцинации. Детям в возрасте 1 и 6 лет делают прививку от кори, краснухи и паротита. Привитые люди даже если заболевают, то переносят болезнь в легкой форме.
Как можно заразиться?
Заражение корью происходит воздушно-капельным путем. Индекс контагиозности равен 95%, то есть это болезнь высокой степени заразности. Для передачи инфекции необходим непосредственный контакт с больным, через общие вещи и третьи лица передача вируса практически не происходит.
Случаи заболевания регистрируются круглый год, однако чаще в холодный период. Наиболее часто болеют дети 4 и 5 лет. Малыши до года, получившие антитела против вируса от матери, невосприимчивы в первые 4 месяца жизни. В дальнейшем иммунитет слабеет, и ребенок при контакте с больным может заразиться. Больной остается заразным до пятого дня от появления сыпи, при осложнениях до десятого дня.
Единственное светлое пятно во всем этом – очень мощный пожизненный иммунитет после перенесенной болезни.
Инкубационный период
После попадания в организм человека болезнетворного микроорганизма (возбудителя кори), начинается инкубационный период болезни, который продолжается 7-21 день. В это время нет никаких симптомов заболевания и больной в этой фазе болезни не жалуется на ухудшение самочувствия.
В конце инкубационного периода и в первые 5 дней высыпаний больной способен заразить болезнью другого человека. После завершения начальной стадии начинается катаральная.
Виды, состав и названия
Вакцины против кори, краснухи и паротита были разработаны несколько десятилетий назад. Эти препараты содержат ослабленный (аттенуированный) вирус или паротита, или краснухи, или кори, а иногда и всех 3-х болезней.
Возбудители, находящиеся в составе вакцины, не провоцируют развитие заболеваний, однако могут выработать к ним стойкий иммунитет.
Вакцина КПК может быть:
монокомпонентной;
двухкомпонентной;
трехкомпонентной.
Монокомпонентная вакцина борется только с одной из 3-х инфекций. Такие прививки проводят тремя уколами в различные части тела. Смешивать все вакцины в одном шприце не разрешается.
Двухкомпонентный препарат включает вакцину корь-паротит или корь-краснуха. Но инъекция корь-паротит должна вводиться отдельно в другую часть тела.
Трехкомпонентная вакцина содержит все 3 вида вирусов, вводится одним уколом. Такая прививка используется чаще других.
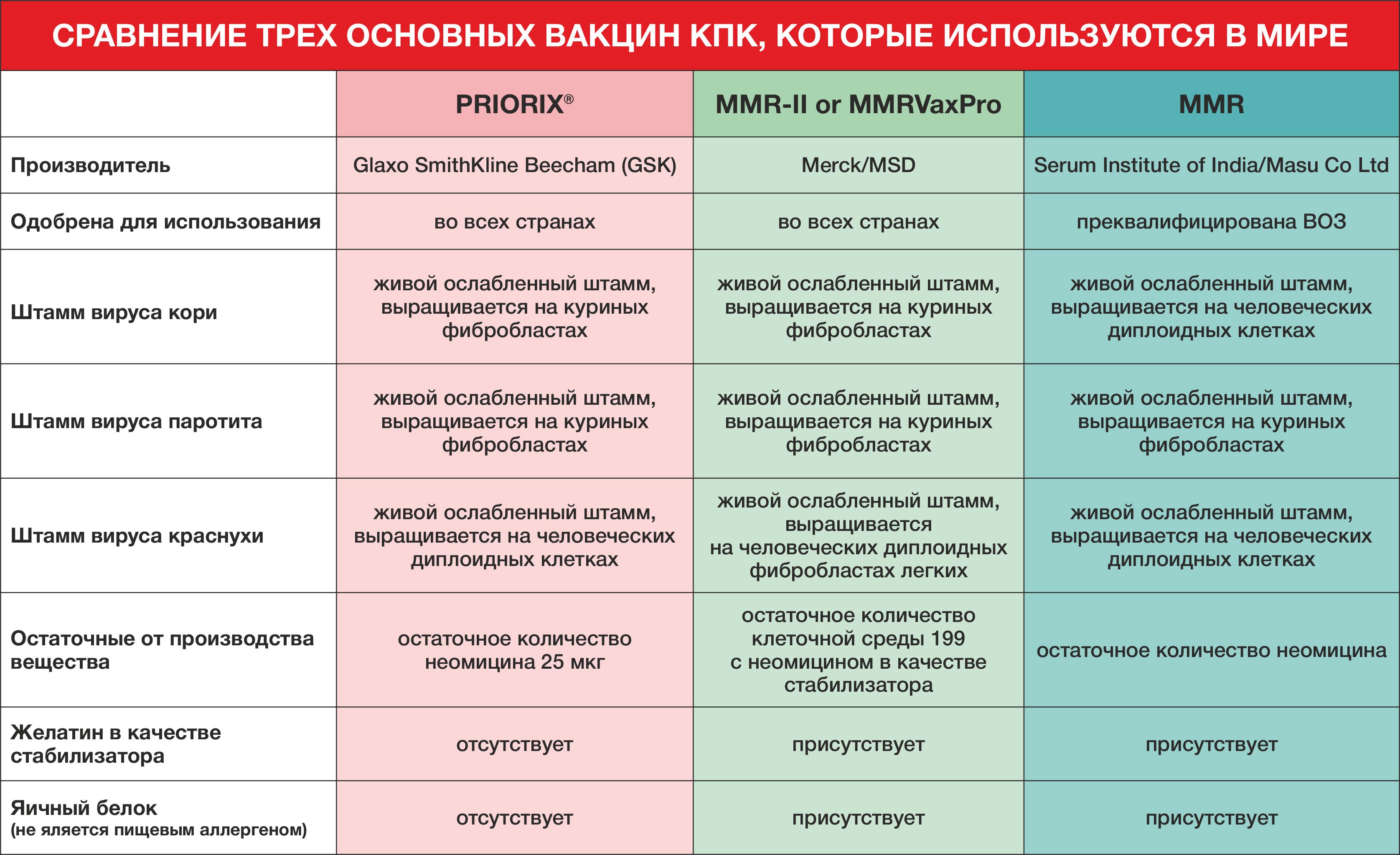
Отличаются препараты и производителями. Отечественная вакцина создается из белка японских перепелиных яиц.
Результативность вакцины ничем не отличается от зарубежных аналогов. Но отечественный производитель не создает трехкомпонентные вакцины. Это — существенный недостаток российских прививок.
Импортные аналоги выпускаются в виде трехкомпонентных препаратов:
«Приорикс»: производят вакцину от кори, краснухи, паротита в Бельгии. Препарат — один из самых популярных в мире.
Причина — высокая результативность, минимум побочных реакций и высокая степень очистки.
MMR-II. Создается вакцина в США. В России эта инъекция считается самой используемой, поэтому многие педиатры ее рекомендуют. Причина — высокая эффективность.
Иммунитет к кори сформировался у 98% привитых, к краснухе – 99,3%, к паротиту – 96,1%. Препарат не рекомендуется вводить при ОРЗ, ОРВИ, обострении заболеваний в хронической стадии, гиперчувствительным детям.
«Эрвевакс». Производят препарат в Бельгии. Вакцина монокомпонентна и создается для формирования иммунитета к краснухе. В состав препарата входит штамм вируса краснухи Wistar RA 27/3M. Иммунитет к заболеванию сохраняется у привитого человека до 16 лет. Не рекомендуется проводить прививку при обострении хронических заболеваний, ВИЧ-инфекции.
«Рудивакс». Производит препарат Франция. Используется для формирования иммунитета к вирусу краснухи. При производстве, как и в предыдущем случае, используется штамм Wistar RA 27/3M. Иммунитет формируется на 15-ый день после вакцинации и сохраняется на 20 лет.
Вакцинация не обязательна, поэтому родители могут отказаться от ее проведения в силу большого количества негативных отзывов.
Корь — опасное заболевание, которое редко, но приводит к летальному исходу.
Сколько раз делается прививка от кори
При благополучной эпидемиологической ситуации прививка от кори выполняется двукратно. Такая иммунизация называется плановой, и не зависит от возраста и условий проживания прививаемого пациента. В экстренных ситуациях проводят незапланированную вакцинацию.
Надо ли повторно делать прививку от кори
При отсутствии эпидемии кори острая потребность в проведении повторной прививки (ревакцинации) отсутствует. Необходимость в очередном введении вакцины может возникнуть при выявлении инфекции у ближайшего окружения пациента, массовых вспышках заболеваемости.
В каком возрасте делают прививку от кори
Впервые противокоревую прививку делают в раннем детском возрасте. Оптимальные сроки выполнения первоначальной вакцинации – в 1 год или немногим старше. Следующая плановая иммунизация предусмотрена по истечении 6 лет.
Благодаря двукратному введению вакцины в детстве, вырабатывается иммунитет, рассчитанный на период от 12 до 20 лет. Плановая ревакцинация для взрослых людей не предусмотрена. В определенных (непредвиденных) ситуациях возникает необходимость в прививании лиц старшего возраста.

Правила вакцинации
Вакцинация не требует особых подготовительных мер. Родители должны внимательно наблюдать за поведением своего ребенка за несколько дней до иммунизации, чтобы исключить развитие ОРВИ или другого заболевания в острой форме. В день проведения инъекции малыша необходима показать педиатру.
На сегодняшний день любая вакцинация должна быть разрешена одним из родителей, поэтому для того, чтобы прививка от кори была официально оформлена, маме нужно дать свое письменное согласие. После этого ребенка направляют в манипуляционный кабинет для непосредственного введения инъекции.
При проведении манипуляции нельзя допускать попадания раствора препарата на кожу. В противном случае в этом месте образуется уплотнение, которое будет препятствовать проникновению вакцины в кровь.
Раньше педиатры придерживались мнения, что нельзя мочить место укола, но сегодня ни один врач не может точно ответить, почему этого делать нельзя. На самом деле, после прививки можно мыться, но желательно под душем. Врачи позволяют мочить место укола, но не разрешают его растирать мочалкой.
Общие правила для родителей
Накануне любой предполагаемой прививки, ребенка необходимо оберегать от сторонних контактов, во избежание заражения любыми инфекциями. Кроме того, переохлаждать ребенка, облучать под солнечными лучами, перегревать либо подвергать акклиматизации также перед прививками не стоит. Иммунная система очень остро реагирует на любые стрессы, которыми являются все вышеперечисленные воздействия, и вакцинация также относятся к стрессовым факторам для иммунитета. При сочетании стрессовых реакций возможен сбой в работе антителообразования и нарушение выработки желаемого иммунитета.
Периодичность вакцинации от кори
- Первый раз прививка от кори ставится в возрасте 12-16 месяцев, в этот период ребенок утрачивает иммунитет, переданный ему после рождения от матери;
- Второй раз прививка от кори ставится в 6 лет, ревакцинация происходит перед тем, как ребенок пойдет в школу, поскольку в этот период постоянно происходит контакт ребенка с большим количеством других детей, что увеличивает риск инфицирования. Согласно заявлениям ВОЗ (всемирной организации здравоохранения), вторую прививку делать не обязательно, но рекомендуется. Её ввели в общий календарь, поскольку у части привитых детей (до 5%) не вырабатывается иммунитет, а вторая прививка призвана охватить и тех детей, организм которых не отреагировал должным образом на первую прививку. Повторное проведение прививки позволяет выработать устойчивый постоянный иммунитет от вируса кори.
Интервал между первой и второй ревакцинацией по календарю прививок составляет 5 лет. Однако, если ребенок по каким-либо причинам пропустил первую вакцинацию в возрасте 12-16 месяцев, и прививается позже, допустим, в 3-4 года, то вторая прививка должна быть сделана с меньшим интервалом, то есть, не в 8-9 лет, а в возрасте 6 лет. Минимальный интервал между первой и второй ревакцинацией составляет 6 месяцев и у взрослых и у детей.
В некоторых странах вакцинация против кори проводится даже раньше – в возрасте от 3 до 6 месяцев. В этом возрасте осложнения от прививки более вероятны (но все равно, их процент на очень низком уровне), но и болезнь в этот период переносится существенно тяжелее.
Что делать, если ребенок по каким-то причинам не делал прививку ни в 12 месяцев, ни в 6 лет? Могут ли её ему сделать позже? Да, можно, соблюдая минимальный интервал между прививками.
Почему ребенок заболел после прививки
Вакцинация способна спровоцировать появление осложнений, проявляющихся в виде гипертермии, диареи, позывов к рвоте, но наблюдаются такие изменения лишь спустя 4-5 суток после проведения иммунизации.
Симптомы простуды и других заболеваний, проявившиеся в более ранний период, не являются реакцией на вакцину. Вероятнее всего, вирусная инфекция проникла в организм при посещении поликлиники или других людных мест.
Корь – серьезная болезнь, развитие которой легче предотвратить, чем бороться с ее последствиями. Единственным способом профилактики является введение вакцины. Проводятся эти манипуляции в детском возрасте, когда организм более подвержен этому заболеванию и существует высокий риск развития осложнений.
Предыдущая
ДетямПокраснение на месте укола после прививки АКДС
Следующая
ДетямВакцинация детей от гепатита А: график, показания и возможные побочные эффекты
Возбудитель кори
Вирус кори представляет собой одну нитку РНК, свернутую в спираль. Ее окружает оболочка (капсид) из белков и липидов. А сверху этот организм покрыт еще одной защитной оболочкой с выростами, похожими на шипы. Вирус имеет правильную круглую форму и небольшие размеры 120-230 нм.
Свойства вируса кори:
- Поражает в основном клетки эпителия верхних дыхательных путей, что проявляется в воспалении конъюнктивы, горла, гортани, трахеи. Также корью поражаются клетки нервной системы. С этим связывают сильную интоксикацию, иногда судороги и потерю сознания, воспаление оболочек мозга (менингит). Страдает и слизистая оболочка кишечника, что вызывает расстройство пищеварения.
- Белковые частички оболочки вируса вызывают аллергическую реакцию, которая лежит в основе большинства симптомов болезни: пятна Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, сыпь на коже и слизистой неба.
- Снижение иммунитета, связывают с тем, что вирус поражает лимфоидную ткань и структуры мозга, которые отвечают за иммунные реакции.
- Вирус снижает активность макрофагов, которые считаются пожирателями бактерий и обеспечивают защиту от инфекций. В связи с этим 30% случаев заканчиваются бактериальными осложнениями (пневмониями, отитами, энцефалитами)
- Гемагглютинирующая активность вируса (склеивает эритроциты в хлопья) помогает лаборантам определить вирус кори в крови.
- Гемолитическая активность вируса (вызывает разрушение эритроцитов в крови и сопровождается выделением в кровь гемоглобина) также используется в лабораторной диагностике.
- Вирус вызывает образование многоядерных гигантских клеток. Они появляются в результате слияния соседних клеток в небных миндалинах, лимфатических узлах, слизистой оболочке дыхательных путей. Их функция – производить новые вирусы.
- Возбудитель кори повышает проницаемость капилляров. Через их стенку выходит жидкая составляющая крови, что вызывает насморк, влажный кашель, конъюнктивит, отек на поверхностных участках кожи.
- Полнокровие сосудов и повреждение вирусом их стенок, вызывает кровоизлияния на коже и в глазах.
- Проникая в клетку, вирус кори перестраивает ее таким образом, что она превращается в фабрику по производству новых вирусов. В клетке производятся спирали РНК и белковые оболочки для капсидов.
- Когда вирус попадает в окружающую среду, то гибнет довольно быстро. Он плохо переносит солнечный свет, УФ-облучение, высокие температуры, и любые кислоты и дезрастворы. Самостоятельно погибает через 2-3 часа, поэтому дезинфекцию при кори можно не проводить.
Источником заражения является больной человек. Он становится заразен уже в последние 2 дня инкубационного периода, когда еще нет признаков болезни. Вирус выделяется из организма до 4 дня высыпаний. То есть человек остается опасным для окружающих 7-10 дней. Вирус кори передается по воздуху воздушно-капельным путем, с каплями слюны и слизи, при кашле и разговоре.
Как вирус кори ведет себя в организме
Вирус попадает в организм здорового человека через слизистую оболочку дыхательных путей. А оттуда выходит в кровь, которая заносит его в лимфатические узлы и селезенку, где он активно размножается. Это происходит во время инкубационного периода, который длится 7-17 дней. Поле этого новое поколение вирусов второй раз выходит в кровь и рассеивается по организму. Они поражают кожу, конъюнктиву, слизистую оболочку полости рта, дыхательных путей, кишечника и ЦНС. Вирус кори размножается на отдельных островках, образуя воспалительные инфильтраты. На этих участках происходит разрастание клеток, при этом их оболочки растворяются, и образуются многоядерные клетки.
Виды противокоревых вакцин
На сегодняшний день доступны несколько видов противокоревых вакцин. Все они подразделяются на моновакцины, направленные на борьбу только с корью, и комбинированные вакцины, помогающие защитить организм и от других тяжелых вирусов одновременно.
К моновакцинам, зарегистрированным и применяемым в России, относятся:
- Вакцина коревая сухая (Россия);
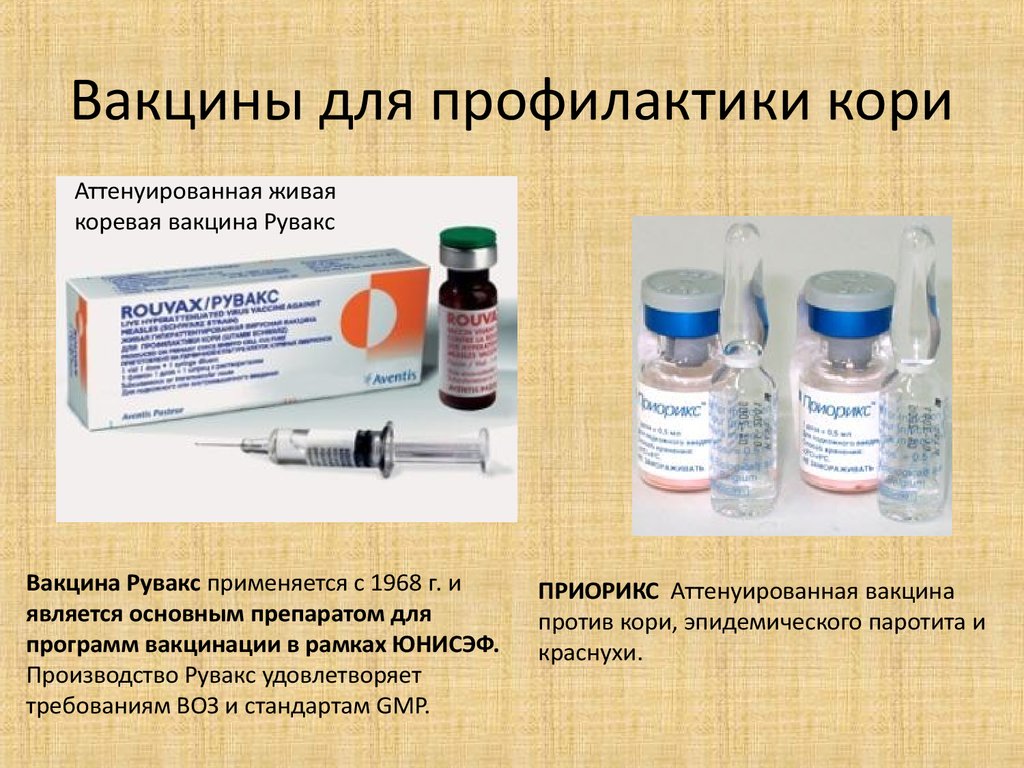
- Вакцина Рувакс (Aventis Pasteur).
Среди комбинированных вакцин (многокомпонентных) вакцин выделяют:
- Российскую паротитно-коревую вакцину.
- Трехкомпонентную американскую вакцину ММР II.
- Трехкомпонентную бельгийскую вакцину Приорикс.
Многокомпонентные вакцины, защищающие одновременно от кори, паротита и краснухи, можно лишь самостоятельно приобрести в центрах вакцинации либо аптеках. Российские противокоревые моновакцины есть в наличие в обычных поликлиниках.
Важно помнить, что однокомпонентные вакцины вводятся исключительно в область плеча или лопатки, тогда как зарубежные многокомпонентные препараты могут быть введены, согласно инструкции, также и внутримышечно. Любой может самостоятельно выбирать вакцины для себя или своего ребенка
Однако чаще всего для введения многокомпонентных вакцин, которые не поставляются Министерством здравоохранения, они покупаются самостоятельно
Любой может самостоятельно выбирать вакцины для себя или своего ребенка. Однако чаще всего для введения многокомпонентных вакцин, которые не поставляются Министерством здравоохранения, они покупаются самостоятельно.
Моновакцины (только коревой компонент)
ЖКВ (живая коревая вакцина)
Живая коревая моновакцина отечественного производства является эффективным средством защиты от кори уже на 28-й день после введения инъекции. В течение последующих 18 лет человек может быть спокоен за свой иммунитет против данной инфекции.
Среди основных противопоказаний такой моновакцины врачи называют обострение хронических заболеваний, острые вирусные и бактериальные инфекции, онкологические заболевания, ВИЧ, аллергические реакции на компоненты препарата. для инъекции. Также нельзя применять ЖКВ совместно с иммуноглобулином и сыворотками.
Рувакс (Aventis Pasteur, Франция)
Моновакцина французского производства Рувакс помогает предотвратить заражение корью уже спустя 2 недели после вакцинации. Эффект от прививки сохраняется на 20 лет. Врачи рекомендуют Рувакс при вакцинации новорожденных, в условиях повышенной эпидемиологической обстановки либо в других случаях проведения вакцинации в возрасте до 1 года. Противопоказания для прививки Рувакс те же, что и для ЖКВ, дополнительно Рувакс нельзя применять тем, кто проходит лучевую, кортикостероидную терапию, применяет цитостатики.
Комбинированные вакцины
ММР II (корь, краснуха, паротит)
Американская вакцина против трех серьезных инфекций ММР-II очень хорошо себя зарекомендовала в современной иммунологической практике. Ее можно вводить одномоментно с прививками АКДС, АДС, вакциной против полиомиелита или ветряной оспы, с условием того, что каждая инъекция будет производиться в различные участки тела.
Среди основных противопоказаний для инъекции ММР-II врачи выделяют беременность, ВИЧ, обострение различных хронических заболеваний, аллергию на неомицин и белок куриного яйца.
Приорикс (корь, краснуха, паротит)
Второй популярной вакциной против тройной инфекционной угрозы является Приорикс, производимый той же фармацевтической компанией, что и знаменитая АКДС – Инфанрикс. Степень очистки вакцин данной компании очень высокая, благодаря чему реакция на вакцинацию имеют менее выраженный характер.
Противопоказания для введения Приорикса точно такие же, как для ММР-II, кроме того, данную вакцину нельзя вводить при неомициновом контактном дерматите и острых фазах болезней желудка.
Вакцина паротитно-коревая (Россия)
Двухкомпонентная российская паротитно-коревая вакцина вводится людям, согласно утвержденному графику вакцинации, в 1 и 6 лет, а затем при ревакцинациях взрослых лиц.
К основным противопоказаниям для применения такой двухкомпонентной вакцины врачи относят:
- периоды беременности и лактации;
- анафилактический шок, аллергию;
- онкологические заболевания;
- тяжелые реакции и осложнения при предыдущем использовании данной вакцины;
- различные заболевания в острой стадии.
Вакцина корь-краснуха
Российская двухкомпонентная вакцина от кори и краснухи полностью аналогична паротитно-коревой вакцине
Важно помнить, что при использовании двухкомпонентных вакцин требуется приобретать еще и моновакцину с недостающим компонентом защиты для полноценного иммунитета против распространенных вирусных инфекций
Подготовка к процедуре
Вакцинация делается детям без предварительной подготовки
Крайне важно лишь, чтобы в течение пары недель до этой процедуры, не наблюдалось простудных заболеваний
Особый подход применяется для определенных групп детей:
- При наличии аллергической реакции ребенку в течение трех дней до того, как будет проведено введение препарата, дают медикаментозные средства против аллергии.
- В случае поражения нервной системы и при соматических болезнях, протекающих в хронической форме, за две недели до процедуры проводят лечение с целью предотвращения обострения данных патологий.
- Если ребенок ослаблен или часто болеет, за пару суток до вакцинации начинают общеукрепляющую терапию и не прекращают ее в течение двух недель после проведения этих манипуляций.