Восстановительный период
Реабилитационные мероприятия в период восстановления включают в себя проведение курса массажа, электрофореза, лечебной гимнастики. Очень полезно плаванье. Оно, с одной стороны, расслабляет мышечный тонус, с другой, укрепляет мышечный корсет. Массажные элементы будут отличаться в зависимости от типа двигательных нарушений. При гипертонусе показан расслабляющий массаж. А при мышечной гипотонии массирования призваны расслабить конечности и активизировать работу мышц спины, живота, рук и ног.
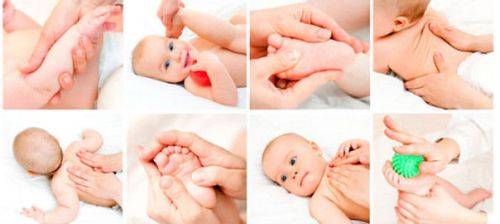 Несколько курсов массажа — непременное условие в период восстановления
Несколько курсов массажа — непременное условие в период восстановления
Теплые ванны благотворно воздействуют на нервную систему. А если в воду добавить отвар пустырника или хвои, получится бальнеопроцедура с седативным эффектом. Целебное действие тепла используют в лечении парафином и озокеритом, накладывая аппликации на пораженные участки.
Врачи настоятельно рекомендуют попытаться сохранить лактацию в это непростое время. Почему? Да потому что молоко содержит все необходимое для защиты малыша от инфекций и позволяет ему быстрее укрепить иммунитет. Молоко и материнская ласка способствуют уменьшению стресса и улучшению эмоционального состояния. Когда новорожденного помещают в реанимационное отделение, его кормят из бутылочки или через зонд. Чтобы сберечь молоко, регулярно сцеживайтесь. Приложите малютку к груди, как только представится такая возможность.
https://youtube.com/watch?v=5X88KilRGlc
Ребенка, перенесшего перинатальное поражение ЦНС, нужно оберегать от громких звуков, перегрева или чрезмерного охлаждения, источников инфекции (впускайте в дом только здоровых родственников и друзей). В общем, ему должно быть максимально комфортно приспосабливаться к окружающей среде. Для психокоррекции используют музыкотерапию, тактильную стимуляцию, родителей учат взаимодействовать с малышом, оценивать его реакции. Все действия направлены на максимальное улучшение качества жизни ребенка и его социальную адаптацию.
Лечение ППЦНС
Если удалось диагностировать патологию сразу после рождения, то уже с первых минут приступают к реанимации, стараясь сохранить жизнь новорожденному. Для коррекции всех видов обменных и соматоформных нарушений используется обширный спектр лечебных препаратов.
При обнаружении синдрома внутричерепной гипертензии используются препараты, обладающие диуретическим эффектом. Всем детям проводится предупреждение геморрагических осложнений и введение кристаллоидов для стабилизации давления.
Лечение ППЦНС обязательно преследует возможности полного неврологического восстановления. В этих целях хорошо себя зарекомендовали ноотропные средства, оказывающие восстановительное действие на трофику нервной ткани
Наряду с общими препаратами важно подобрать терапию, которая будет корректировать выявленный синдром у конкретного ребенка.. Но при развившихся нарушениях одних медикаментов становится недостаточно.
Но при развившихся нарушениях одних медикаментов становится недостаточно.
В восстановлении очень важен своеобразный охранительный режим:
- обеспечение комфортной позиции для ребенка;
- ликвидация посторонних шумов и световых раздражителей;
- оптимальная температура, подобранная без риска переохлаждения или перегрева;
- максимально щадящие манипуляции со стороны родителей и медицинских работников;
- кормление зондом или бутылочкой;
- дополнительное введение глюкозы, служащей энергией для мозга.
В некоторых случаях требуется помощь нейрохирургов, которая оказывается в специализированных отделениях.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Синдром угнетения у новорожденных: источники и послеэффекты
Синдром угнетения у новорожденных — это состояние, которое может возникнуть из-за различных факторов и иметь долгосрочные последствия для ребенка. Рассмотрим некоторые из главных источников этого синдрома и возможные послеэффекты.
Источники синдрома угнетения у новорожденных:
- Материнские заболевания: физические или психические заболевания матери, такие как диабет, гипертония, депрессия и др., могут оказывать отрицательное влияние на развитие плода и вызывать синдром угнетения у новорожденного.
- Плохая экологическая ситуация: загрязнение окружающей среды, высокий уровень вредных веществ в воздухе, водах и почве может оказывать токсическое действие на развитие плода и приводить к синдрому угнетения.
- Плохое питание матери: недостаток важных питательных веществ в рационе матери может негативно сказываться на росте и развитии плода, а также повышать риск развития синдрома угнетения.
- Токсикоз беременных: серьезные формы токсикоза могут вызывать нарушения в работе органов плода и приводить к развитию синдрома угнетения.
- Курение и употребление алкоголя: курение и употребление алкоголя матерью во время беременности оказывает токсическое действие на плод и может вызывать синдром угнетения у новорожденного.
Послеэффекты синдрома угнетения у новорожденных:
- Задержка физического развития: синдром угнетения может приводить к недостаточному приросту веса и роста ребенка, а также задержке в развитии двигательных навыков.
- Задержка психического развития: долгосрочные последствия синдрома угнетения могут включать задержку развития речи, интеллектуальные и познавательные нарушения.
- Повышенная уязвимость к инфекциям: дети с синдромом угнетения могут иметь слабую иммунную систему, что делает их более уязвимыми к различным инфекциям и заболеваниям.
- Эмоциональные и поведенческие проблемы: дети, перенесшие синдром угнетения, могут быть подвержены различным эмоциональным и поведенческим проблемам, таким как тревожность, депрессия и нарушения социальной адаптации.
- Проблемы с питанием: синдром угнетения может влиять на аппетит и пищеварительную систему ребенка, что может приводить к проблемам с питанием и недостатку необходимых питательных веществ.
Выводы:
Синдром угнетения у новорожденных может иметь различные источники и приводить к серьезным послеэффектам. Важно учитывать эти факторы при планировании и ведении беременности, а также обеспечивать необходимую заботу и поддержку новорожденным с этим синдромом для предотвращения или уменьшения негативных последствий.
Что такое синдром угнетения у новорожденных?
Синдром угнетения у новорожденных является серьезным состоянием, которое может возникнуть у младенцев в первые дни и недели жизни. Он характеризуется сниженной активностью, плохим аппетитом, сонливостью и слабостью. Возникает у детей, которые перенесли сложные роды, страдали недостатком кислорода или испытывали другие стрессы в период перинатального развития.
Этот синдром может иметь различные причины. Он может быть вызван некоторыми медицинскими условиями, такими как инфекции, проблемы с сердцем или легкими, нарушение работы головного мозга или другими факторами. Кроме того, синдром угнетения может быть связан с недостатком кислорода во время родов или с нарушением физиологического развития плода.
Признаки синдрома угнетения у новорожденных обычно проявляются в первые несколько часов или дней после рождения. Ребенок может стать малоподвижным и неактивным, плохо реагировать на стимулы, сонливым и слабым. Он может не проявлять интереса к питанию и мало плачать. Также могут наблюдаться проблемы с дыханием и недостаточным развитием мышц.
Для диагностики синдрома угнетения врачи могут проводить различные обследования, включая анализы крови, УЗИ, ЭКГ и другие. Постановка точного диагноза поможет определить причину синдрома и разработать план лечения.
Лечение синдрома угнетения у новорожденных может включать медикаментозную терапию, реабилитационные процедуры, такие как массаж и физиотерапия, а также специальную диету
Важно заметить, что лечение должно быть назначено врачом и проведено под его наблюдением
Осложнения синдрома угнетения у новорожденных могут иметь серьезные последствия для здоровья ребенка. Они могут включать задержку развития, проблемы с речью и координацией движений, а также другие проблемы с физическим и психическим развитием
Поэтому важно своевременно обратиться к врачу, если вы замечаете признаки синдрома угнетения у вашего ребенка
В заключение, синдром угнетения у новорожденных является серьезным состоянием, которое требует медицинского вмешательства. Он может иметь различные причины и проявляться различными симптомами. Раннее обращение к врачу и проведение соответствующего лечения могут помочь предотвратить возникновение осложнений и обеспечить здоровое развитие ребенка.
Симптоматика заболевания
Перинатальное поражение ЦНС по своему течению можно разделить на три этапа, каждый из который характеризуется своей симптоматикой.
Острый период
Данный период длится до одного месяца и характеризуется следующими симптомами:
- синдром угнетения ЦНС (гиподинамия, вялость, снижение рефлексов, мышечная гипотония);
- реже встречается синдром гипервозбудимости ЦНС (беспокойный и часто поверхностный сон, дрожание подбородка, гипертонус мышц, судороги).
Ранний восстановительный период
Данный период длится на протяжении 2-го и 3-го месяца и характеризуется уменьшением проявления симптомов острого периода. В это же время становится очевидным место локализации очага поражения. Данное явление характеризуется следующими симптомами:
- расхождение швов черепа, увеличение окружности головы, набухание родничка;
- нарушение двигательной активности;
- расстройство терморегуляции, мраморный цвет кожи, нарушение работы ЖКТ.
Поздний восстановительный период
Период длится до 1 года у детей, рожденных в срок, и до 2 лет у недоношенных детей. В данный период происходит восстановление статических функций и мышечного тонуса. Процесс восстановления зависит от степени поражения в перинатальный период.
Период остаточных явлений
В большинстве случаев в этот период происходит полное восстановление всех неврологических функций. В то же время у каждого пятого ребенка наблюдаются серьезные последствия нарушений неврологических функций в этом периоде.
Возможные последствия перинатального поражения ЦНС
Последствия повреждения нервной системы — задержка двигательного, психического и речевого развития (рекомендуем прочитать: задержка речевого развития у детей до 2 лет: причины и лечение). При несвоевременной постановке диагноза или некачественном лечении дети в дальнейшем могут отставать в психомоторном и речевом развитии. Ребенок плохо находит общий язык со сверстниками, поздно начинает говорить. Рекомендуется начинать коррекцию в 2-4 года — позже проблема усугубляется, и разница в развитии становится более заметной.
Синдром дефицита внимания и синдром двигательных нарушений (СДН) — наиболее частые осложнения. Вторая патология проявляется в возрасте 3-4 лет и требует незамедлительного лечения
Характеризуется повышенной активностью, невозможностью долго удерживать внимание, снижением памяти и качества усвоения нового материала. При несвоевременном лечении самые яркие проявления возникают в школьном возрасте, когда ребенок не успевает за школьной программой, плохо учится, возникают проблемы с поведением

Одно из самых тяжелых последствий — судорожный синдром, который проявляется эпилепсией. Наличие такого поражения ЦНС значительно снижает качество жизни ребенка и родителей. Терапия должна быть систематической и, как правило, продолжаться на протяжении всей жизни пациента.
Причины синдрома угнетения у новорожденных
Синдром угнетения у новорожденных — это состояние, которое характеризуется отсутствием активности и нежеланием питаться у младенцев. Это серьезное расстройство, которое требует внимательного и своевременного лечения. Вот некоторые из наиболее распространенных причин этого синдрома:
- Материнская депрессия: Психические проблемы у матери, такие как депрессия или тревога, могут негативно отразиться на эмоциональном состоянии и уровне внимания ребенка. Младенцы, чьи матери страдают от депрессии, могут чувствовать себя угнетенными и проявлять признаки синдрома угнетения.
- Физическое заболевание: Некоторые физические состояния, такие как врожденные аномалии, преждевременное рождение, недостаток витаминов или проблемы с пищеварением, могут вызывать угнетение у новорожденных. Эти факторы могут негативно сказаться на развитии ребенка и способности его организма поддерживать нормальную активность и питание.
- Нежелание пить: Некоторым новорожденным может быть неприятно или болезненно пить из-за проблем с глотанием или анатомическими особенностями (например, расщелина губы и неба). Это может вызвать отторжение к пище и привести к синдрому угнетения.
- Плохая окружающая среда: Если ребенок находится в стрессовой ситуации, живет в неблагоприятных условиях, испытывает недостаток любви и заботы, это может привести к угнетению его эмоционального и физического состояния.
Это лишь некоторые из причин синдрома угнетения у новорожденных. Для выявления точной причины и назначения эффективного лечения необходимо обратиться к врачу. Раннее обнаружение и лечение этого синдрома являются ключевыми для обеспечения нормального физического и эмоционального развития ребенка.
Результаты гипоксии
Нехватка кислорода для мозга может иметь такие результаты:
Тяжелая церебральная ишемия
Это состояние в четверти-половине случаев приводит к летальному исходу. Малыши не проживают и нескольких дней. Другой вариант развития событий — пневмония или другая инфекция, которая убивает ребенка чуть позже. Большинство тех, кто не умер, получают диагноз аутизма, ДЦП или слабоумия. И только у 10% выживших не отмечается последствий.
Средняя ишемия
Тяжелые отдаленные последствия, согласно статистике, имеют от 30 до 50% малышей.
Ишемия легкой степени
Исход в большинстве случаев благополучный, инвалидизации не отмечается.
Диагностика
Многие люди ошибочно полагают, что синдром дефицита внимания является заболеванием мальчиков с избыточной активностью. Но среди больных встречаются те, которым не присуща гиперактивность. В этом случае симптомы расстройства бывают смазанными, и выявить их еще сложнее. Часто на заболевание у таких детей не обращают должного внимания, их постоянно упрекают в лени, своенравности, отсутствии мотивации, а также называют глупыми.
Главным отличием данного синдрома от других видов психических расстройств является полное отсутствие четких лабораторных или инструментальных методов диагностики. Специалисты в диагностическом процессе, в основном, полагаются на рассказы родственников, учителей и других людей из близкого окружения ребенка.
Постановке диагноза СДВГ предшествует кропотливая работа. На протяжении длительного периода времени осуществляется наблюдение за ребенком, поведение которого вызывает опасения. Педиатр или детский психолог проводит сбор информации, опрашивает учителей и других наставников, интересуется мнением родителей, опекунов или других членов семьи. Также на этапе диагностики проводится полный медицинский осмотр ребенка, это позволяет СДВГ симптомы дифференцировать от других психологических расстройств или заболеваний, способных привести к изменению поведения.
Во время проведения бесед с целью сбора информации о пациенте, врач уделяет большое внимание ситуации в его семье. Родители также заполняют анкеты и опросники в отношении себя и близких родственников. Это позволяет определить наличие проблем в семейных отношениях, которые могут привести к тому, что у ребенка будут проявляться симптомы СДВГ
Также оценивается психическое здоровье других членов семьи, ведь, как упоминалось, наличие синдрома обусловлено генетической предрасположенностью
Это позволяет определить наличие проблем в семейных отношениях, которые могут привести к тому, что у ребенка будут проявляться симптомы СДВГ. Также оценивается психическое здоровье других членов семьи, ведь, как упоминалось, наличие синдрома обусловлено генетической предрасположенностью.
Завершающим этапом диагностики является анализ полученной информации. Диагноз может быть поставлен в том случае, если будут подтверждены такие утверждения:
- основные симптомы СДВГ (невнимательность, импульсивность и т.д.) интенсивно выражены, степень их проявления не соответствует возрасту пациента. Проявления расстройства наблюдаются длительное время;
- проявления расстройства проникают во все сферы жизни, приводя к значительным осложнениям. Дети могут капризничать могут в разных ситуациях, когда устанут, не выспятся, хотят есть и т.д. Но для постановки диагноза необходимо найти подтверждение того, что поведение ребенка создает проблемы окружающим и ему самому;
- признаки СДВГ появляются в раннем возрасте и проявляются постоянно. Если признаки патологии демонстрируют себя время от времени, то они, скорее всего, обусловлены другими причинами;
- СДВГсимптомы не связаны с наличием у ребенка других соматических, психосоматических или психических расстройств. Для выявления такой взаимосвязи проводится тщательнее медицинское обследование пациента.
Несмотря на то, что специалисты в своей работе используют некоторые диагностические критерии, все же конечный диагноз ставится исключительно из субъективного мнения врача, которое, в свою очередь, также основывается на субъективных мнениях учителей и родственников. Поэтому велик риск ошибки. Чтобы избежать этого, необходимо подходить к проведению диагностики синдрома дефицита внимания с особой тщательностью.
Особенности диагноза ППЦНС
После родов детей в обязательном порядке осматривает неонатолог, проводя оценку степени гипоксии. Именно он может заподозрить перинатальное поражение по изменениям в состоянии новорожденного. Заключение о наличии патологии подтверждается или опровергается в первые 1-2 месяца. В течение всего этого времени кроха находится под наблюдением врачей, а именно невролога, педиатра и дополнительного специалиста узкой направленности (если требуется). Отклонения в работе нервной системы требуют особенного внимания, чтобы суметь вовремя их скорректировать.
ИНТЕРЕСНО: что означает оценка по шкале Апгар 8/8?
Формы и симптомы течения заболевания
Перинатальное поражение центральной нервной системы новорожденного может протекать в 3 разных формах, для которых характерны свои симптомы:
Зная симптоматику, которая говорит об угнетении работы ЦНС, можно на ранних стадиях установить диагноз и своевременно заняться лечением недуга. В таблице ниже описаны симптомы, которые сопровождают течение болезни для каждой ее формы:
| Форма ППЦНС | Характерная симптоматика |
| Легкая |
|
| Средняя |
|
| Тяжелая |
|
Причины развития
Очень часто причиной развития ППЦНС служит гипоксия плода во внутриутробный период
Среди причин, приводящих к перинатальному поражению ЦНС у младенца, стоит отметить четыре основных:
- Гипоксия плода во внутриутробный период. Это отклонение связано с нехваткой кислорода, поступающего в кровь малыша из материнского организма. Провоцирующими факторами являются вредные условия работы беременной, пагубные привычки, такие как курение, перенесенные инфекционные заболевания и сделанные ранее аборты.
- Травмы, нанесенные при родах. Если у женщины слабая родовая деятельность, или малыш задержался в малом тазу.
- Нарушение обменных процессов. Вызвать их могут токсичные компоненты, которые попадают в организм беременной вместе с сигаретами, алкогольными напитками, наркотическими веществами и сильнодействующими медикаментами.
- Вирусные и бактериальные инфекции, попавшие в организм матери при беременности, сокращенно ВУИ — внутриутробные инфекции.
Последствия болезни
В большинстве случаев к моменту исполнения ребенку одного года практически все симптомы, сопровождающие поражение нервной системы, проходят. К сожалению, это совершенно не значит, что болезнь отступила. Обычно после такого недуга всегда присутствуют осложнения и неприятные последствия.

После перенесенного ППЦНС родители могут столкнуться с гиперактивностью ребенка
Среди них отмечают:
- Гиперактивность. Данный синдром характеризуется агрессивностью, приступами истерик, трудностями при обучении и проблемами с памятью.
- Задержка в развитии. Это касается как физического, так и речевого, психического развития.
- Цереброастенический синдром. Ему свойственны зависимость ребенка от погодных условий, перепады в настроении, беспокойный сон.
Самыми серьезными последствиями угнетения работы ЦНС, которые приводят к инвалидности малыша, считаются:
- эпилепсия;
- детский церебральный паралич;
- гидроцефалия (рекомендуем прочитать: гидроцефалия головного мозга у новорожденных: фото).
Группа риска
Широкая распространенность диагноза перинатального поражения нервной системы у новорожденного обусловлена многими факторами и условиями, влияющими на внутриутробное развитие плода и рождение малыша.
У беременных, которые вели здоровый образ жизни, и ребенок родился в срок, вероятность ППЦНС резко сокращается до 1,5-10%.
В группу повышенного риска, который составляет 50%, попадают малыши:
- с тазовым предлежанием;
- недоношенные или, наоборот, переношенные;
- с большим весом при рождении, превышающим 4 кг.
Также существенное значение имеет наследственный фактор. Однако точно предугадать, что может вызвать угнетение ЦНС у ребенка сложно и больше зависит от ситуации в целом.
Как развивается болезнь
Советуем почитать:Последствия ишемии мозга у новорожденных
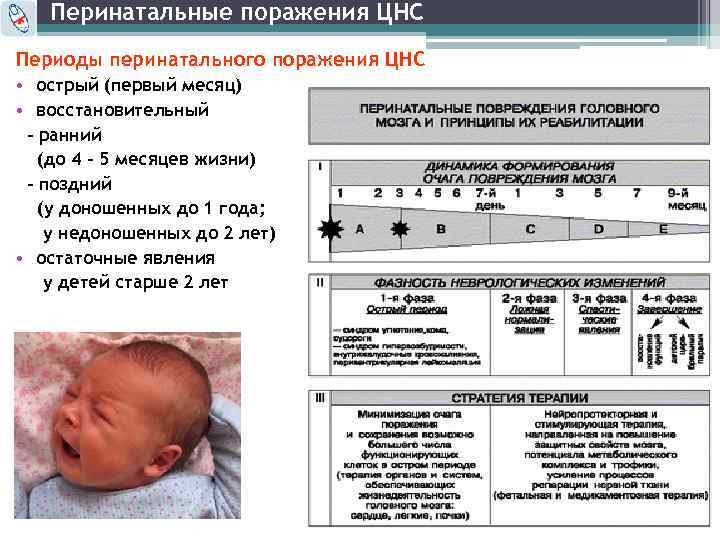
Отмечают три фазы (периода) перинатального поражения:
- острый — с рождения или еще с внутриутробного периода до 1-го месяца жизни;
- восстановительный; его делят на ранний (2-3-й месяц) и поздний (4-12 мес., у недоношенных до 24 мес.);
- исход болезни.
Каждый промежуток имеет свою клиническую картину и проявляется в виде определенных синдромов. От того, насколько они выражены, судят о степени тяжести заболевания. Рассмотрим их особенности.
Острый период
- Гипертензионно-гидроцефальный синдром. Спинномозговая жидкость скапливается в желудочках мозга вследствие нарушения ее оттока — таким образом повышается внутричерепное давление. Родители или врачи могут заметить стремительный рост окружности головы, а также выпячивание родничка. Косвенно на развитие гидроцефалии указывают частые срыгивания, похожие больше на рвоту, нистагм глаз, плохой поверхностный сон.
- Судорожный синдром. Редко возникает в виде подергивания рук, ног и головы, эпизодического вздрагивания.
- Вегетативно-висцеральный синдром. Проявляется мраморным оттенком кожи (так как тонус периферических сосудов нарушен), проблемами со стороны ЖКТ и сердечно-сосудистой системы.
- Синдром апатии. Жизненно важные рефлексы сосания и глотания ослабляются, снижена и двигательная активность наряду с пониженным тонусом мышц.
- Повышенная нервно-рефлекторная возбудимость. Характеризуется мышечной дистонией: тонус может быть как повышенным, так и пониженным; рефлексы угасают дольше обычного, у детей дрожит подбородок, особенно при плаче, который то и дело возникает без видимой причины.Спит младенец поверхностно. Синдром сопровождает легкую степень тяжести заболевания.
- Коматозный синдром. Возникает в результате сильного угнетения ЦНС и свидетельствует о тяжелейшем положении новорожденного. Впавшего в кому младенеца помещают в реанимацию в бессознательном состоянии, поскольку отсутствуют признаки координирующей деятельности мозга.
 Мышечная слабость — тревожный признак
Мышечная слабость — тревожный признак
Восстановительный период
Ранний восстановительный период обманчив, поскольку кажется, что неврологические расстройства становятся не такими выраженными, мышечный тонус приходит в норму, восстанавливаются рефлексы. Но через время клиническая картина вновь обостряется. Следует отметить, что подобная ситуация возникает лишь тогда, когда было диагностировано поражение ЦНС у новорожденных средней и тяжелой формы.
Вполне логично, что ребенок, перенесший данную патологию, будет развиваться с опозданием. Он позже своих сверстников станет удерживать голову, сидеть и ходить. Позже появится и первая улыбка, интерес к окружающему миру. Все задержки моторного и психического развития должны побудить родителей лишний раз показать грудничка неврологу, хотя с таким диагнозом дети итак стоят у него на учете.
Также, если во время острого периода используется интенсивная медикаментозная терапия, то в восстановительной фазе упор делают на физиопроцедуры, курсы массажа, психокоррекцию.
Исход болезни
Итоги проведенной терапии подводят ближе к годовалому возрасту. При благоприятном прогнозе могут сохраниться такие последствия:
- задержка развития речевых навыков, моторного и психического состояния;
- гиперактивность и дефицит внимания — ребенок не может долго сосредоточиться на изучаемом предмете, с трудом запоминает новое, склонен проявлять агрессию и импульсивность;
- цереброастенический синдром (выражен в чувстве тревоги, поверхностном сне, проявлении истерии, метеозависимости).
Тяжелое течение заболевания приводит к развитию:
- эпилепсии;
- детскому церебральному параличу;
- гидроцефалии.
 ДЦП — следствие тяжелого поражения ЦНС
ДЦП — следствие тяжелого поражения ЦНС
В цифрах варианты развития исхода болезни можно выразить таким образом: 30% – полное выздоровление, 40% – функциональные нарушения, около 30% приходится на расстройства органические, в редких случаях наступает смерть.