Клиническое проявление, симптомы
Заболевание Жильбера отличается тем, что проявляется сразу же видимыми и типичными симптомами, в связи с чем врач может предварительно вынести вердикт еще до момента обследования. Клиническая картина появляется сразу после того, как уровень билирубина превышает максимальный предел. До тех пор болезнь протекает в бессимптомной латентной фазе.
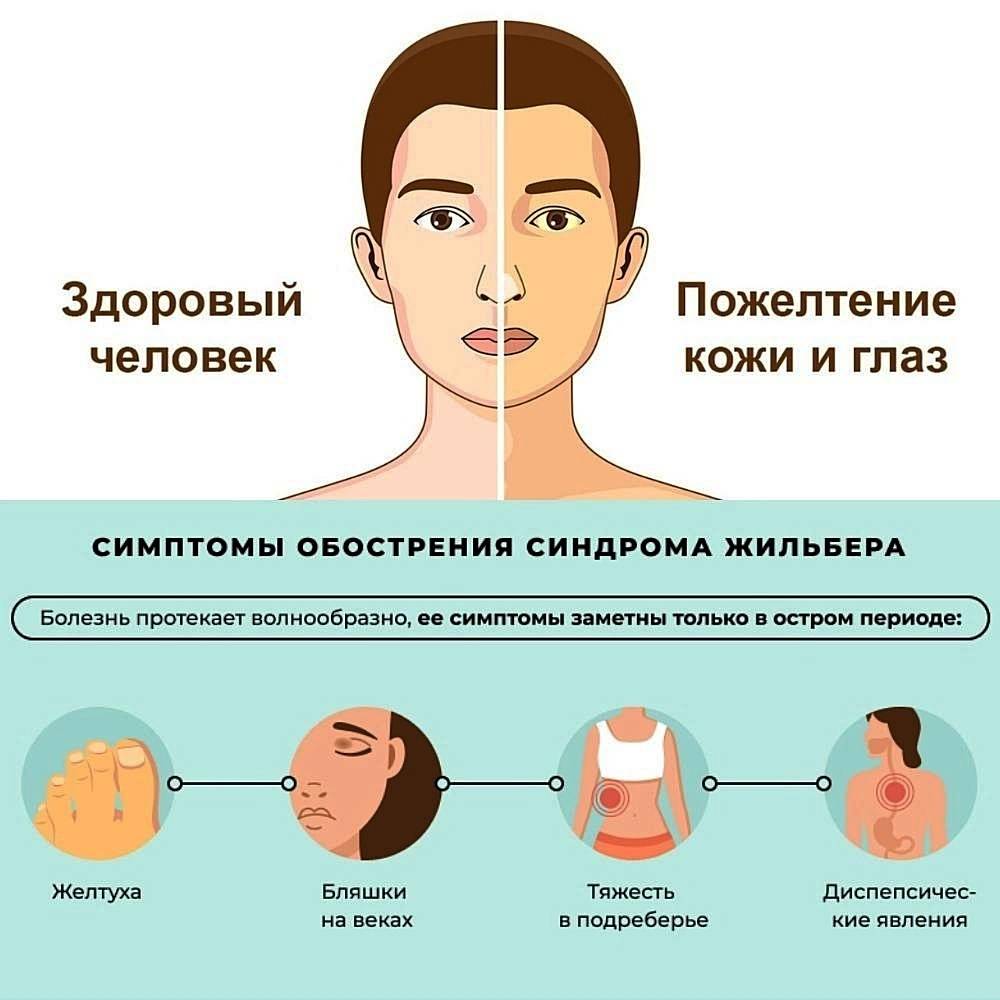
Симптомы рецидива следующие:
- желтый оттенок кожи;
- желтушность склер и слизистой глаз;
- формирование из соединительной ткани желтых зернышек под кожей;
- расстройство пищеварительной системы (тошнота, изжога, метеоризм, плохой аппетит, проблемы со стулом);
- недомогание и слабость, горечь и металлический привкус во рту, боли в области печени;
- головные боли;
- изменение вкусовых ощущений;
- похудение;
- болевой синдром в области мышц;
- низкое артериальное давление;
- отеки нижних конечностей;
- печеночная недостаточность с рвотным рефлексом, мышечным тремором, жаждой, спутанным сознанием и лимфаденитом.
Последний симптом является поводом для скорого посещения врача или вызова специалиста на дом, так как без немедленного лечения могут начаться непоправимые последствия. Чаще всего единственным симптомом болезни выступает желтушность кожи.
Диета и профилактика
Для предупреждения обострения синдрома следует придерживаться следующих рекомендаций:
- соблюдать режим отдыха, избегать переутомления, стрессов;
- избегать голодания и больших промежутков времени между приемами пищи;
- отказаться от алкоголя и курения;
- употреблять достаточное количество жидкости;
- избегать пребывания под прямыми солнечными лучами;
- соблюдать регулярную физическую активность, но не заниматься профессиональным спортом;
- принимать профилактические курсы урзодезоксихолевой кислоты дважды в год (по назначению врача).
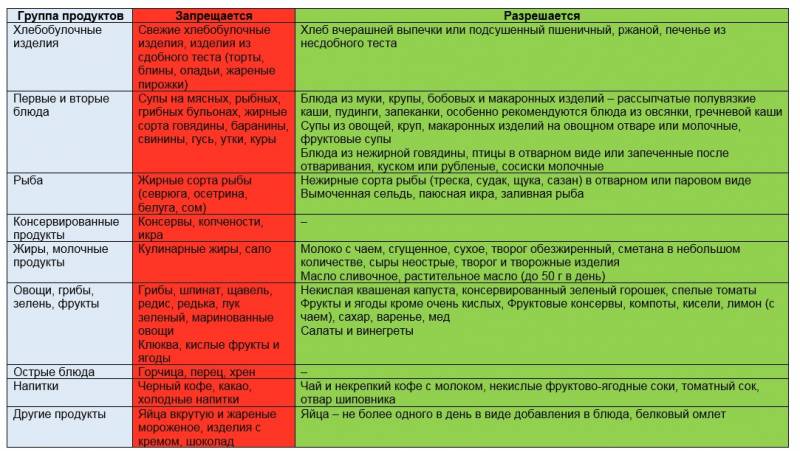
Больным показано соблюдение диеты №5 по Певзнеру, основные рекомендации которой изложены в таблице:
Народные методы лечения
Предупреждать рецидивы болезни, а также подавлять патологический процесс на корню можно при помощи нетрадиционных методик. Для этого проводиться лечение народными средствами, но только при условии, что выбранные способы были одобрены лечащим врачом. Народные средства могут предупредить последствия заболевания, применяясь на практике вместе с традиционными методами лечения.
Чаи и отвары
Для облегчения состояния пациента специалисты рекомендуют использовать специально приготовленные отвары на чаи на основе целебных трав. Так как синдром Жильбера – это болезнь печени, применяться будут травы с мочегонным и желчегонным эффектом, а также гепатопротекторы, которыми лечат этот орган. А именно:
- кукурузные рыльца;
- бессмертник;
- шиповника плоды;
- зверобой;
- барбарис;
- расторопша;
- календула;
- девясил;
- пижма.

Можно смешивать травы между собой, после чего столовую ложку смеси заваривают в 500 мл вскипяченной воды. Настаивать отвар нужно около 30-40 минут, после чего процеженным пьют небольшими количествами несколько раз в день. Принимать такие средства нужно в течение 3-6 месяцев, чтобы добиться стойкого эффекта. Желательно пить чаи между приемами пищи.
Эффективным считается средство на основе пижмы, ромашки, чистотела и плодов шиповника. Смесь нужно прокипятить в воде 5 минут, после чего около часа настаивать в прохладном месте. Перед каждым приемом пищи пьют по четверти стакана отвара. По такому же принципу можно готовить отвар из чистотела, ромашки и трехлистной вахты, полученное средство пью два раза в день по 1 стакану после еды.
Спиртовые настойки
Спиртовые настойки для лечения такой болезни готовят на вине или чистом медицинском спирте. Самыми действенными рецептами признаны следующие способы:
- Берут листья орешника, предварительно просушивают и перемалывают в порошок. Полученное сырье нужно растворить в 200 гр. вина, после чего настаивать в течение ночи в прохладном помещении. Процедив настойку, маленькими дозами употребляют в течение дня.
- Берут сухую или свежую траву полынь в количестве 25 гр., смешивают со стаканом 70%-ного спирта. Смесь отправляют в темное и прохладное помещение на 7-8 суток настаиваться, но при условии регулярного встряхивания емкости. Процеженную настойку по 20 капель три раза в день.

Указанные средства нужно принимать строго по одобрению врача, так как спиртовая основа может подойти далеко не каждому пациенту. При серьезных заболеваниях печени настойки на спирту могут быть противопоказаны, в таком случае используют настойки на водной основе.
Другие средства нетрадиционной медицины
Если у пациента противопоказания не противоречат народному лечению синдрома Жильбера, можно прибегнуть к ряду других рецептов, проверенных временем и опытом. Эффективное растение для защиты печени – расторопша, ее полезно принимать в виде масла, настоя или заваривать вместо чая. Также широкое применение получили следующие рецепты:
- Соки и мед. Берут 500 мл свекольного сока, 500 гр. меда, 50 гр. свежего натурального меда, 200 гр. сока из черной редьки. Смешав ингредиенты, полученный фреш необходимо хранить в холодильнике, принимая внутрь утром и вечером по одной рюмке.
- Чага. Берут 15 частей гриба чаги и 1 часть прополиса, к смеси добавляют стакан кипятка. Смесь нужно настоять в течение 2 недель, и только после этого к средству отправляют 50 гр. белой глины. Перед каждым приемом пищи принимают внутрь 50 гр. смеси на протяжении 10 дней.
- Лопух. Растение собирают в мае, для получения сока берут стебли, листву, хорошенько промывают траву, мелко нарезают и отжимают жидкость. Три раза в день полученный сок принимают внутрь по столовой ложке в течение 10 дней.

Существует еще множество народных средств, но самым простым вариантом помощи желчному пузырю и печени будет употребление настоя на плодах шиповника. Их заваривают в термосе в течение ночи, после чего полученный отвар принимают внутрь перед каждым приемом пищи. Лечение народными средствами должно быть длительным и регулярным для получения накопительного эффекта.
Специфические пробы
Неотъемлемой частью диагностики считаются тесты. Они могут проводиться с препаратами, которые оказывают прямое или косвенное влияние на уровень билирубина в кровеносном русле. Действие медикаментов направлено на угнетение или стимуляцию синтеза фермента, перерабатывающего пигмент непрямой формы.
Лекарственные тесты
С помощью определенных препаратов удается заподозрить и подтвердить заболевание. Существует несколько разновидностей проб:
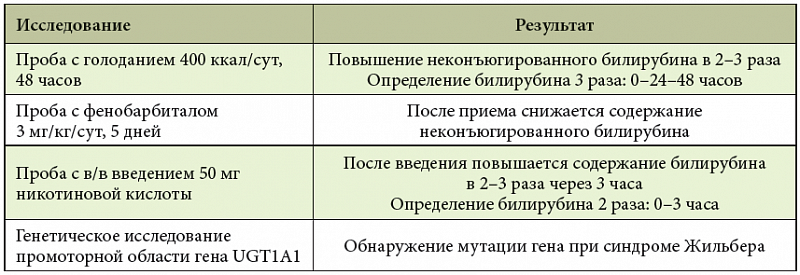
- с никотиновой кислотой, в ходе которой лекарство в объеме 50 мг вводится внутривенно, после чего спустя три часа оценивается результат. Повышение уровня билирубина обусловлено угнетением функционирования глюкуроновой кислоты. Тест также может быть положительным при гепатите и гемолизе;
- с фенобарбиналом. Таблетированную форму препарата следует принимать в течение пяти дней в дозе, которая соответствует 3 мг на килограмм массы тела. При положительном тесте уровень билирубина в кровеносном русле должен снизиться. При назначении лекарства дозировкой 0,1 мг, пациенту 80 кг в сутки нужно принимать 2,5 таблетки;
- с рифампицином. После введения 900 мг медикамента количество пигмента должно увеличиться.
| Пробы | Особенности проведения | Результаты |
|---|---|---|
| С никотиновой кислотой | Лекарственное средство вводится внутривенно в дозе 50 мг | Через три часа наблюдается увеличение уровня билирубина в несколько раз. Это обусловлено угнетением работы глюкуроновой кислоты |
| С фенобарбиталом | Пероральный прием продолжается в течение пяти дней. Таблетка подбирается из расчета 3 мг на килограмм массы тела в сутки | По результатам теста гипербилирубинемия должна уменьшиться |
| С рифампицином | Вводится 900 мг | Уровень пигмента повышается |
Немедикаментозная проба
К числу диагностических тестов также относится проба с голоданием. Дело в том, что недостаточное поступление пищи сопровождается нарушением утилизации непрямого билирубина.
Для проведения исследования пациенту ограничивается суточная калорийность еды до 400 ккал или вовсе рекомендуется отказ от нее на два дня. В первые сутки натощак определяется исходный уровень пигмента в кровеносном русле. Следующий анализ назначается через 48 часов.
Для оценки результатов требуется количественный подсчет билирубина до и после теста. Если уровень увеличивается в 2-3 раза, тест считается положительным.
Заметим, что повышение содержания пигмента наблюдается не только при болезни Жильбера, но и плохом питании человека, гепатитах различного генеза и гемолизе (разрушении эритроцитов).
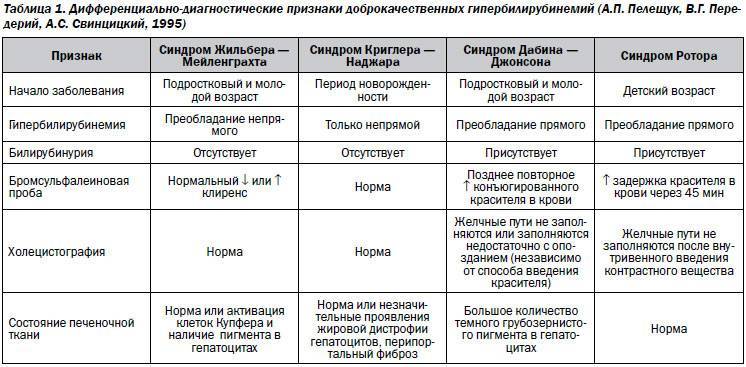
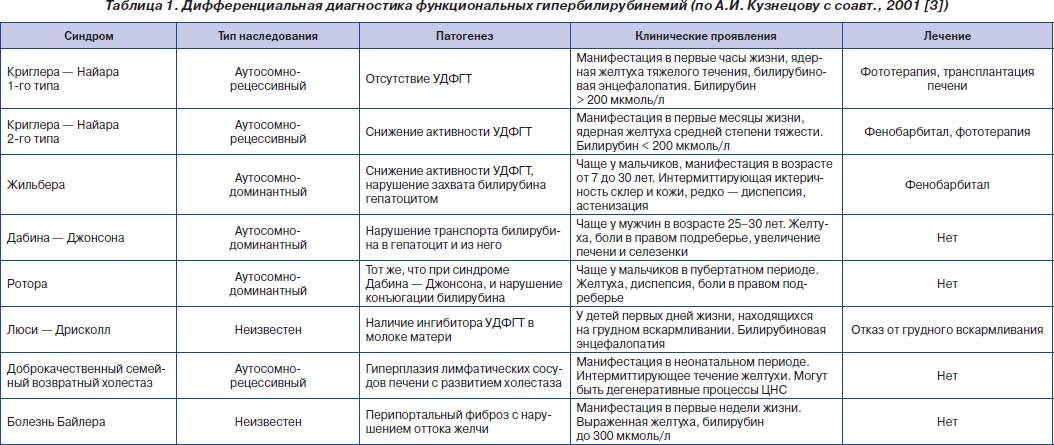
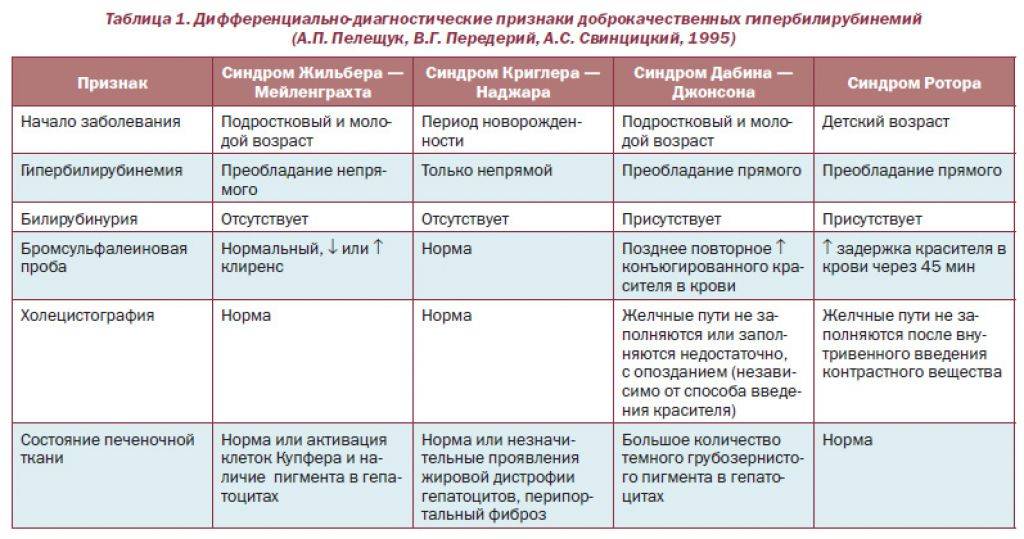
Дифференциальный диагноз проводится с гепатитами, гемолитической анемией, аномалиями строения желчных путей, а также врожденными заболеваниями, которые сопровождаются гипербилирубинемией.
Прогноз болезни благоприятный при условии регулярного прохождения профилактического обследования и соблюдения врачебных рекомендаций по диетическому режиму.
Служба в армии с синдромом Жильбера
Синдром не входит в перечень патологий, которые исключают службу в армии. При частых рецидивах и выраженности симптоматики, юношей могут взять в части, где нет повышенных физических нагрузок. Если говорить о контракте, то, скорее всего, мужчину с таким диагнозом не возьмут, так как будет постоянная опасность обострения болезни.
Пациентам необходимо постоянное лечебное питание и снижение физических нагрузок, а такие условия в армии предоставляются не всегда. Призывник после прохождения комиссии и подтверждения диагноза входит в группу В с определенными ограничениями по состоянию здоровья. На срок службы этот синдром не влияет. Исключением может стать рецидив заболевания и ухудшение самочувствия.
Откуда берется синдром Жильбера, и что это такое?
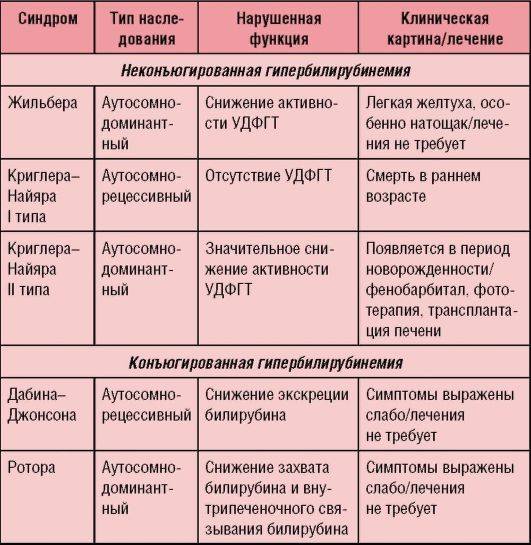
Любые дисфункции органов и систем человеческого организма не возникают без скрытых или очевидных причин. Но откуда берется синдром Жильбера? Заболевание носит генетический характер и передается по наследству.
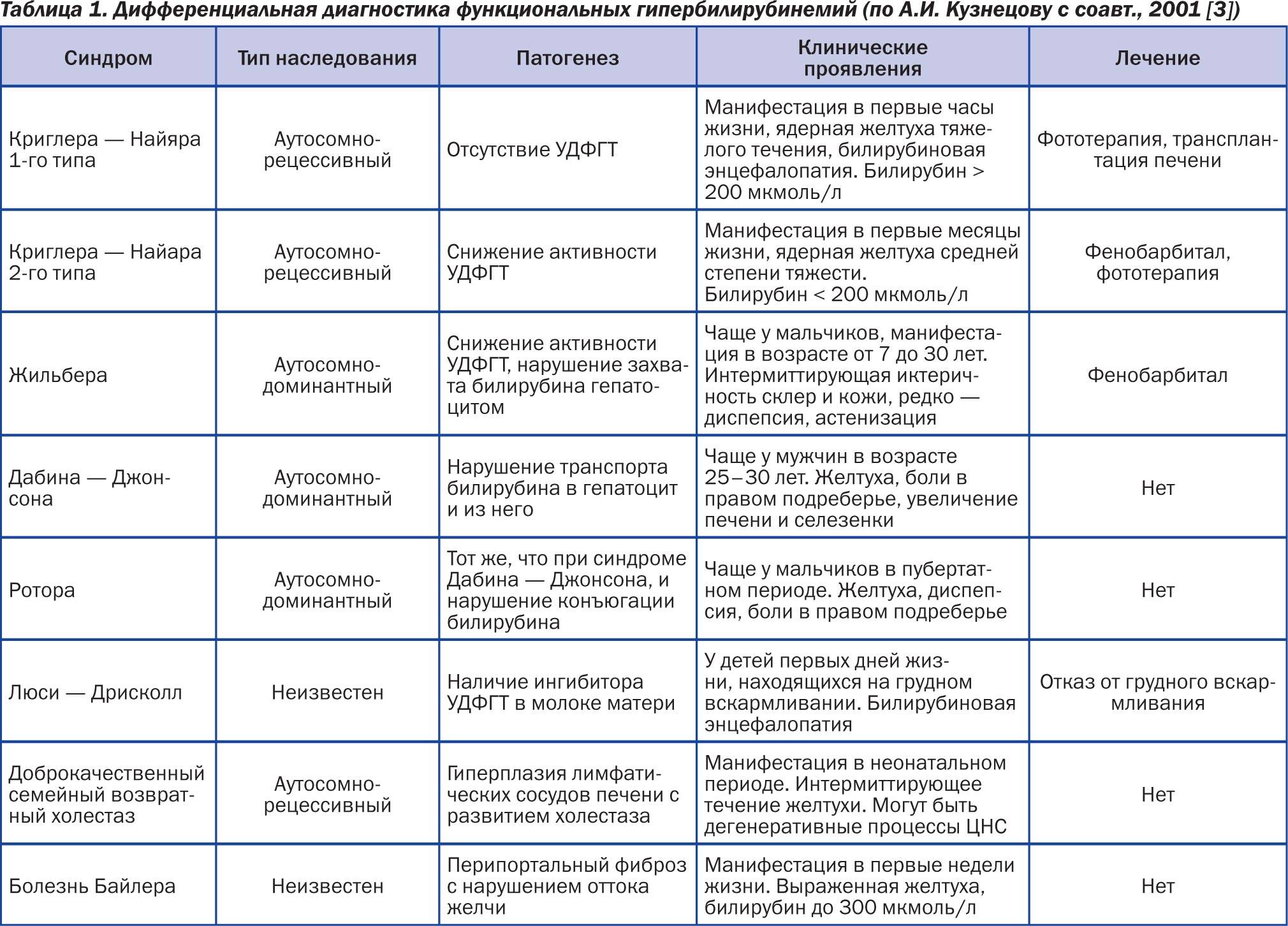
Синдром Жильбера — врожденный пигментный гепатоз. Тип наследования болезни — аутосомно-доминантный. При рассматриваемой патологии увеличены показатели свободного билирубина. Болезнь в большинстве случаев характеризуется плавным доброкачественным течением, но возможны и тяжелые формы.
Болезнь открыта в 1901 году французским терапевтом Августином Жильбером. Врач отметил, что синдром чаще встречается у мужчин, чем у женщин (соотношение — 4:1). В большинстве случаев первые признаки болезни появляются в период полового созревания.

Провоцирующие факторы заболевания
При рассуждении о том, откуда берется синдром Жильбера нельзя упустить провоцирующие факторы заболевания. Неправильное питание, стрессовая ситуация и тяжелое отравление могут стать катализаторами развития патологии. В свою очередь, состояние пациента с предрасположенностью к болезни не обязательно перейдет в активную фазу заболевания.
У проявления синдрома Жильбера причины могут быть следующими:
- Неправильное питание: переедание или голодание.
- Употребление большого количества жирной пищи.
- Злоупотребление алкоголем.
- Терапия гепатотоксичными препаратами.
- Инфекционные заболевания (вирусные гепатиты, ОРВИ, грипп).
- Психические и физические перегрузки.
- Операции, механические травмы.
- Отравления и интоксикации.
Непосредственно причиной появления синдрома Жильбера является генетический дефект фермента УДФГТ1*1, возникший в результате мутации. Активность данного химического соединения снижается, из-за чего нарушаются метаболические процессы в печени, связанные со свободным билирубином.
Чем опасен синдром Жильбера?
В большинстве случаев, заболевание не представляет смертельную опасность для пациентов. Больные проживают долгую жизнь. Но чем опасен синдром Жильбера?
Заболевание осложняет течение других болезней. Если синдром диагностируется при вирусном гепатите, инфекция развивается стремительно, приводя к фиброзу и циррозу печеночных тканей.
Опосредованно от сопутствующих заболеваний осложнения синдрома Жильбера возникают редко (менее чем у 10% из общего числа больных). К таковым относятся:
- Желтуха при сильном повышении уровня билирубина.
- Прекращение или уменьшение секреции желчи (холестаз).
- Гепатиты токсического или лекарственного генеза.
- Дискинезия желчного пузыря по гипокинетическому типу. При этой патологии наблюдаются недостаточные сокращения желчного пузыря, из-за которых желчь из органа не выводится.
- Развитие или прогрессия желчнокаменной болезни.
- Резкое снижение иммунитета.
Осложнения проявляются при несоблюдении профилактических и терапевтических мер, назначенных лечащим врачом.
Симптомы заболевания
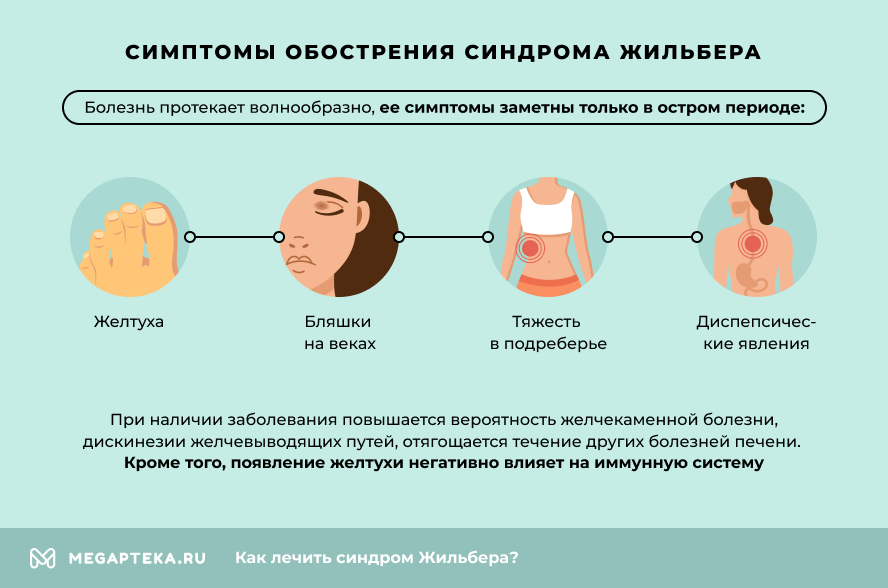
До начала пубертатного периода синдром Жильбера протекает бессимптомно. В период полового созревания развивается характерная для этого заболевания триада признаков:
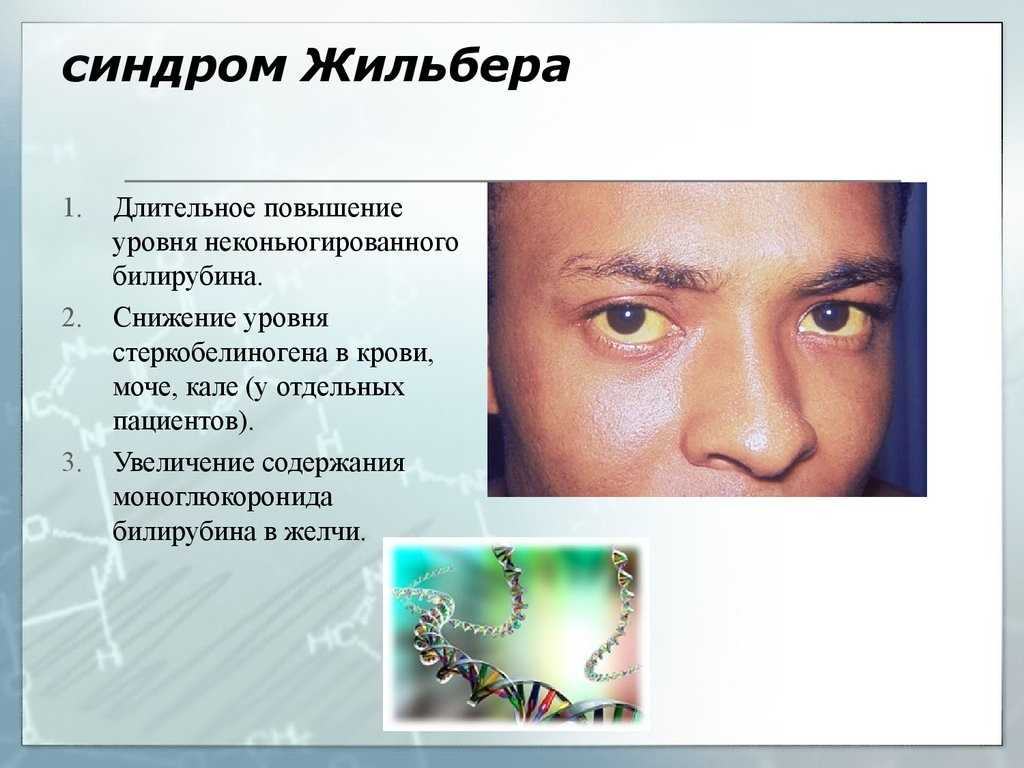
- Желтоватый оттенок кожи и слизистых оболочек. Желтуха усиливается при неправильном питании или голодании.
- Желтые папулы на веках.
- Периодичность появление признаков болезни печени.
Синдром Жильбера часто сочетается с дисплазией соединительной ткани. У пациентов гипертрофированны суставы и нарушена эластичность кожи.
Общеклиническими проявлениями рассматриваемого синдрома являются:
- Недомогание и слабость.
- Настроение, близкое к депрессивному.
- Металлический привкус во рту, горечь.
- Снижение аппетита.
- Редко: боль в правом подреберье, отрыжка, непереносимость лекарств.
В случае тяжелого течения заболевания повышается уровень токсичного билирубина. У пациента появляется обильная сыпь по всему телу и зуд, усиливающийся по ночам. В этом случае больному требуется срочно обратиться к врачу. Состояние грозит общей интоксикацией организма и тяжелыми последствиями для тканей печени.
Описание
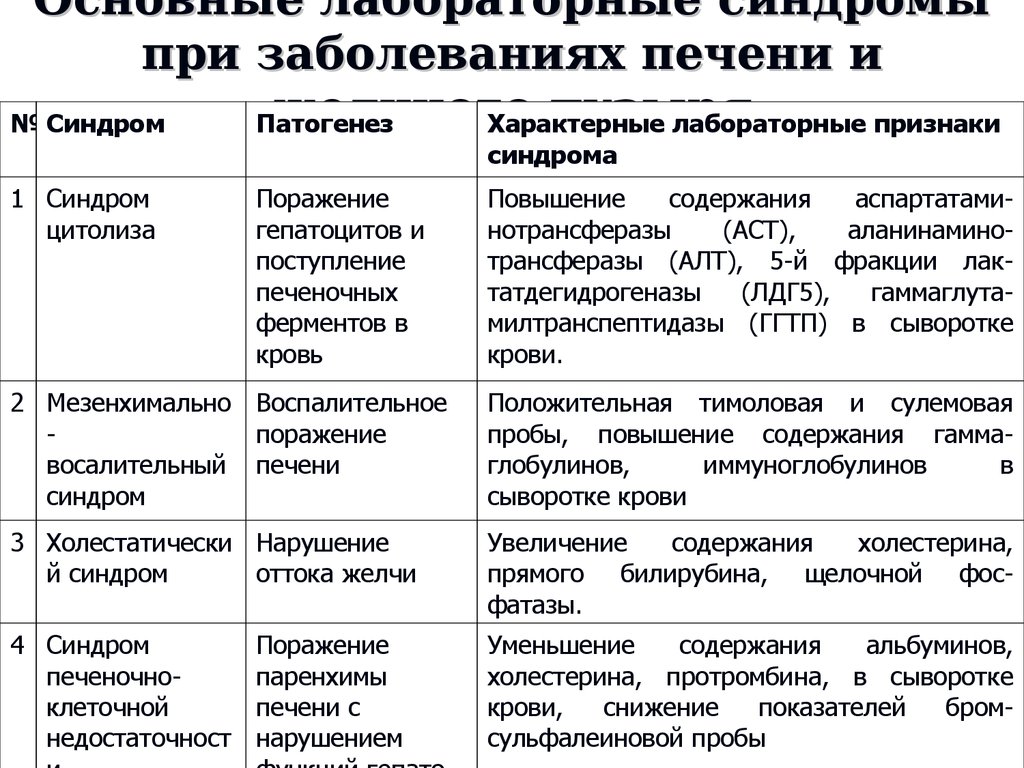
Синдром Жильбера (болезнь Жильбера) — это передающееся по наследству генетическое заболевание, при котором нарушается обмен билирубина в организме.Причина заболевания Поломка в гене приводит к неправильному превращению билирубина в организме, невозможностью его связываться в печени с белком. В частности, происходит снижение активности фермента печени уридиндифосфат-глюкуронилтрансферазы (УДФГТ), который кодируется геном UGT 1A1. Cвободный уровень билирубина в крови повышается, но чаще не более 140 мкмоль/л, с выраженным преобладанием непрямого (несвязанного с белками крови) и к эпизодическому возникновению умеренной желтухи (окрашивания кожных покровов, слизистых, склер глаз в желтый цвет). Остальные биохимические показатели крови и печеночные пробы остаются без изменений. Иногда и вовсе нет никаких клинических проявлений и заболевание протекает бессимптомно. Редко встречаются дополнительные симптомы: вздутие живота, тошнота, чувство тяжести в правом подреберье, горечь во рту, бессонница, снижение аппетита и утомляемость.Статистика и факторы риска заболевания По современным данным чаще болеют мужчины (в 4–5 раз чаще женщин). В общей популяции до 5%. Чаще синдром Жильбера манифестирует до 30 лет и остается на всю жизнь. Болезнь Жильбера передается по аутосомно-доминантному типу наследования, т.е. в 50% случаев возможна передача заболевания от родителей к ребенку. Факторами проявления или обострения простой семейной холемии могут стать: нарушения режима питания, диеты, ряд инфекционных заболеваний, стресс, физические нагрузки, т.е. все те факторы, которые влияют на функцию печени. Диагностика синдрома Жильбера Основана на сборе анамнеза, физикальных данных, а также на ряде лабораторных и инструментальных методов исследований. Обязательные лабораторные методы исследований:
- общий анализ крови и мочи;
- биохимический анализ крови (отмечается увеличение общего билирубина, его свободная фракция);
- ферменты крови: АсАТ, АлАТ, ГГТП, ЩФ (как правило, без изменений);
- проба с голоданием (отмечается увеличение уровня билирубина на 50–100%);
- проба с никотиновой кислотой (уровень повышается);
- проба с фенобарбиталом (уровень билирубина снижается);
- анализ кала на стеркобилин (отрицательный);
- анализы крови на вирусные гепатиты А, В, C, D, E (отрицательно).
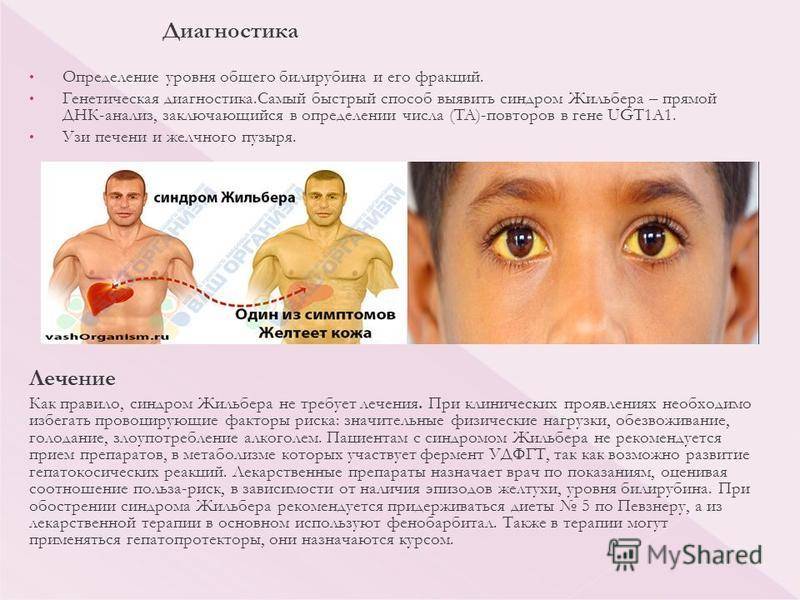
Важным в диагностике является генетический анализ крови на синдром Жильбера (при этом проводится анализ ДНК гена УДФГТ и в одном из аллелей обнаруживается мутация ТАТАА-уровень). Генетический анализ крови на болезнь Жильбера является наиболее информативным и определяющим, т.к. выявляет источник заболевания, а не косвенные признаки. Дополнительными методами диагностики синдрома Жильбера являются УЗИ органов брюшной полости, эластография, КТ, при показаниях — биопсия печени.Показания:
- подтверждение диагноза болезни Жильбера;
- при заболеваниях, связанных с использованием гепатотоксических препаратов, в том числе препарата «Иринотекан»;
- при повышении уровня билирубина в крови и отсутствия картины других заболеваний;
- при наличии в анамнезе больных с синдромом Жильбера.
Подготовка Генетическое обследование не требует специальной подготовки. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи. Перед диагностикой не рекомендуется подвергать себя стрессовым ситуациям, принимать спиртные напитки и курить. Рацион и прием лекарственных препаратов не влияет на результат исследования. Интерпретация результатов Ответ представлен в качественном формате. Он содержит информацию о гене и его функции. В ответе указывается полиморфизм гена, частота встречаемости в популяции и фенотипические проявления.Варианты заключений:
- (ТА)6/(ТА)6 — нормальный генотип;
- (ТА)6/(ТА)7 — динуклеотидная вставка в гетерозиготной форме;
- (ТА)7/(ТА)7 — динуклеотидная вставка в гомозиготной форме — синдром Жильбера.
Частота заболевания: 3–10% в различных популяциях. В случае получение ответа (ТА)6/(ТА)7, нельзя однозначно сделать заключение о наличии синдрома Жильбера. Рекомендуется пройти расширенное генетическое исследование.
Диагностика
Врача при диагностике полинейропатии, в первую очередь, могут интересовать ответы на следующие вопросы
- Есть ли у пациента соматические заболевания, такие как диабет или заболевания почек?
- Когда появились симптомы?
- Были ли симптомы были постоянными или возникали эпизодически?
- Насколько выражены симптомы?
- Что приводит к увеличению или снижению симптомов?
- Были ли аналогичные симптомы у кого – то в семье пациента?
- Врачу необходима полная медицинская история болезни. Врач рассмотрит историю болезни, в том числе симптомы, образ жизни пациента, воздействие токсинов, наличие вредных привычек и семейную историю неврологических заболеваний.
- При неврологическом обследовании врач может проверить сухожильные рефлексы, силу и тонус мышц, способность чувствовать определенные ощущения, и координацию.
Врач может назначить обследование
- Методы визуализации КТ или МРТ могут выявить различные заболевания (в том числе опухоли).
- Нейрофизиология. Электромиография записывает электрическую активность в мышцах, что позволяет определить, вызваны ли симптомы, в том числе слабость, повреждением мышечной ткани или повреждением нерва. ЭНМГ проверяет проведения импульса по нервам и позволяет определить степень повреждения нервных волокон. Могут быть также проведены нейрофизиологические исследования вегетативной нервной системы – сенсорные тесты, которые регистрируют, как пациент чувствует касание, вибрацию, холод и тепло.
- Биопсия нерва. Врач может рекомендовать удаление небольшой части нерва, обычно чувствительного нерва, чтобы изучить морфологические изменения в нерве для того, чтобы определить причину повреждения нерва.
- Биопсия кожи. При этом исследовании удаляется небольшая часть кожи для исследования количества нервных окончаний. Снижение количества нервных окончаний свидетельствует о невропатии.
- Лабораторные методы исследования необходимы для исключения различных заболеваний, таких как сахарный диабет, аутоиммунные заболевания болезни почек и Т.Д.
Лечение
- Индукторы ферментов монооксидазной системы гепатоцитов: фенобарбитал и зиксорин (флумецинол) в дозах от 0,05 до 0,2 г в сутки в течение 2-4нед. Под их влиянием снижается уровень билирубина в крови и исчезают диспептические явления. В процессе лечения фенобарбиталом иногда возникают вялость, сонливость, атаксия. В этих случаях назначаются минимальные количества препарата (0,05 г) перед сном, что позволяет принимать его длительное время. При приеме зиксорина отмечаются хорошая переносимость препарата, отсутствие каких-либо побочных действий.
Можно применять кордиамин по 30-40 капель 2-3 раза в день в течение недели. В связи с тем что у значительной части больных наблюдается развитие холецистита и желчнокаменной болезни, рекомендуются прием настоев из желчегонных трав, периодическое проведение тюбажей из сорбита (ксилита), карловарской соли и соли “Барбара”. Если билирубин достигает 50 мкмоль/л и сопровождается плохим самочувствием, то возможен приём фенобарбитала коротким курсом (30-200 мг/сут. в течение 2-4 недель). Фенобарбитал входит в состав таких препаратов, как барбовал, корвалол и валокордин, поэтому некоторые предпочитают применять эти капли (20-25 капель 3 раза в день), хотя эффект от такого лечения отмечается лишь у малой части пациентов.
- Выведение конъюгированного билирубина (усиленный диурез, активированный уголь как адсорбент билирубина в кишечнике);
- Связывание уже циркулирующего билирубина в крови (введение альбумина в дозе 1 г/кг массы в течение 1 часа). Особенно целесообразно введение альбумина перед заменным переливанием крови;
- Разрушение билирубина, фиксированного в тканях, тем самым освобождаются периферические рецепторы, которые могут связать новые порции билирубина, предотвращается его проникновение через гематоэнцефалический барьер. Достигается это посредством фототерапии. Максимальный эффект наблюдается при длине волны 450 нм. Лампы с синим светом более эффективны, однако они затрудняют наблюдение за кожей ребёнка. Фотоисточник помещают на расстоянии 40 — 45 см над телом. Глаза необходимо защитить.
- Стремление избежать провоцирующих факторов (инфекции, физические и психические нагрузки, употребление алкоголя и гепатотоксичных лекарств)
- Противопоказана инсоляция
- Диета с ограничением тугоплавких жиров и продуктов, содержащих консерванты.
- Витаминотерапия — особенно витамины группы В.
- Санация хронических очагов инфекции и лечение имеющейся патологии желчевыводящих путей.
- В критических случаях — обменное переливание крови.
- Возможен курсовой приём гепатопротекторов: Бонджигар, карсил, легалон, хофитол, ЛИВ-52.
- Желчегонные средства в период обострений
- Для снижения уровня свободного билирубина целесообразно применять препараты урсодезоксихолиевой кислоты
2.Причины и факторы синдрома мальабсорбции
Развитие синдрома мальабсорбции может быть обусловлено врождёнными аномалиями, функциональной несостоятельностью или нарушениями на разных этапах пищеварительного процесса.
Наиболее распространённые фоновые состояния, несущие потенциальный риск развития СМА, включают:
- недостаток выработки ферментов;
- патологию стенок тонкого кишечника;
- нарушение кровообращения кишечника;
- ослабленную перистальтика;
- кишечный дисбактериоз;
- уменьшение длины тонкой кишки;
- повреждения всасываемой поверхности кишечника вследствие облучения, приёма некоторых лекарств, химических ожогов;
- нарушение процесса смешивания пищи с желудочным секретом и другими пищеварительными соками;
- изменённый состав желчи;
- недостаток ферментов, вырабатываемых поджелудочной железой;
- паразитарные и бактериальные инфекции;
- недостаточную всасываемость фолиевой кислоты, витаминов и микроэлементов, нарушение процессов всасывания моносахаридов, электролитов, липидов, желчных кислот и пр.;
- болезни органов пищеварения (желудка, печени, поджелудочной железы).
Кроме того СМА может стать следствием проблем с моторно-эвакуаторной функцией точной кишки, опухолевых процессов кишечника и новообразований в поджелудочной железе, атрофических заболевания пищеварительной системы, нейропатий вегетативного генеза, портальной гипертензии.
Лечение синдрома Жильбера
Специфического лечения синдрома Жильбера не существует. Контроль состояния и лечение больных осуществляет гастроэнтеролог (в его отсутствие – терапевт).
Диета при синдроме
Рекомендуется пожизненное, а в периоды обострения – особенно тщательное, соблюдение диеты.
Исключаются:
- сладкая пища;
- выпечка;
- жирные кремы;
- шоколад.
В питании должны преобладать овощи и фрукты, из круп предпочтение отдается овсяной и гречневой. Разрешается обезжиренный творог, до 1 яйца в день, неострые твердые сорта сыров, сухое или сгущенное молоко, небольшое количество сметаны. Мясо, рыба и птица должны быть нежирных сортов, противопоказано употребление острых продуктов или пищи с консервантами. От алкоголя, особенно крепкого, стоит отказаться.
Показано обильное питье. Черный чай и кофе желательно заменить зеленым чаем и несладким морсом из кислых ягод (клюква, брусника, вишня).
Прием пищи – не реже 4-5 раз в день, умеренными порциями. Голодание, как и переедание, может привести к обострению синдрома Жильбера.
Кроме того, пациенты с данным синдромом должны избегать пребывания на солнце
Важно сообщать медикам о наличии данной патологии для того, чтобы лечащий врач смог подобрать адекватное лечение по любому другому поводу
Медикаментозная терапия
В периоды обострения назначается прием:
- гепатопротекторов (эссенциале форте, карсил, силимарин, гептрал);
- витаминов (В6);
- ферментов (фестал, мезим);
Показаны также короткие курсы фенобарбитала, который связывает непрямой билирубин.
Для восстановления кишечной перистальтики и при выраженной тошноте или рвоте используют метоклопромид (церукал), домперидон.