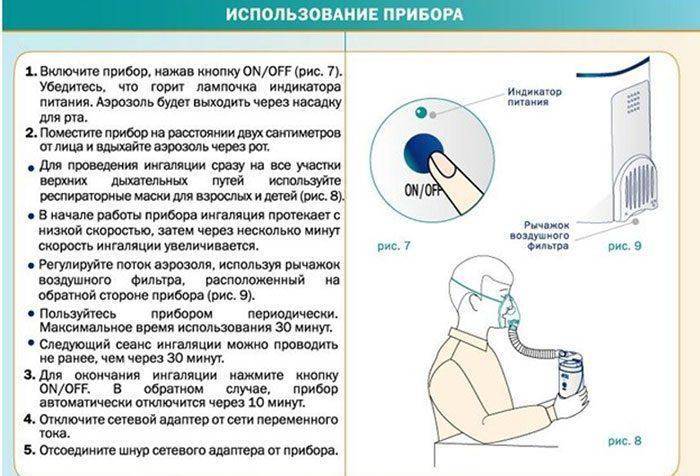
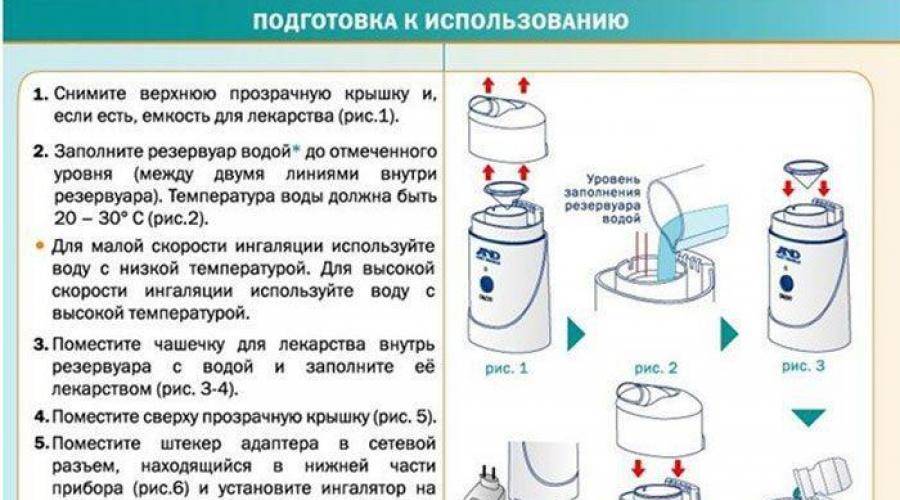
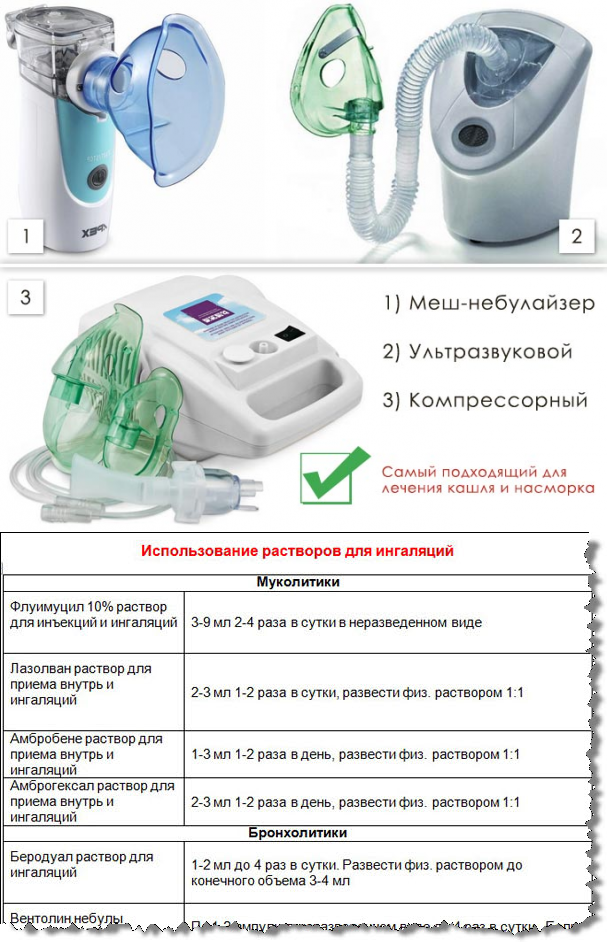
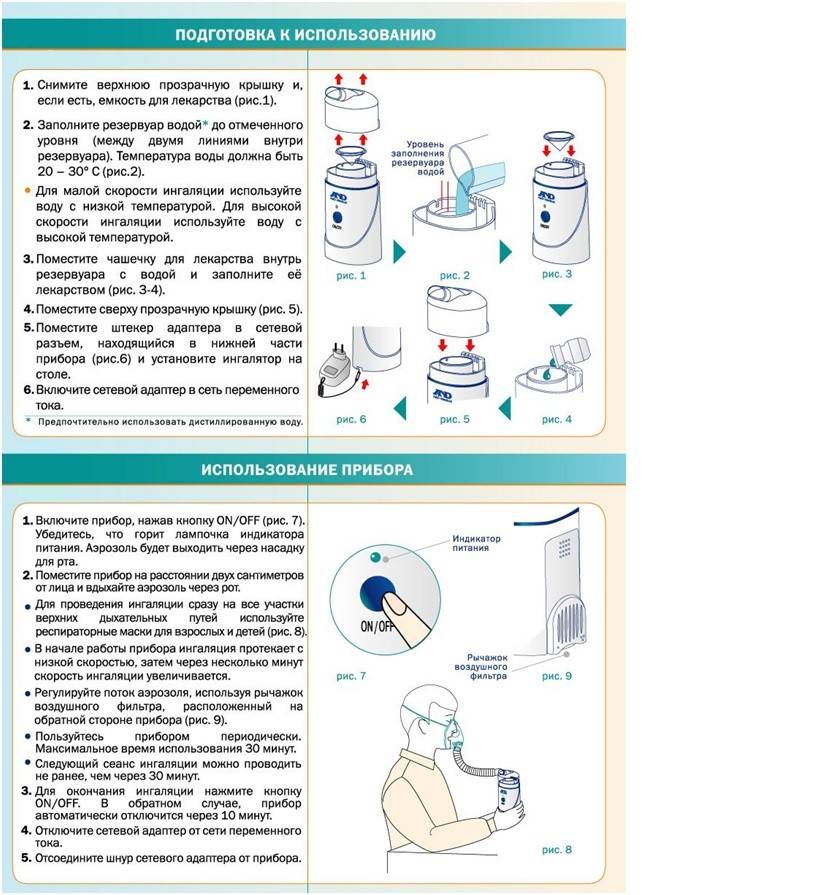
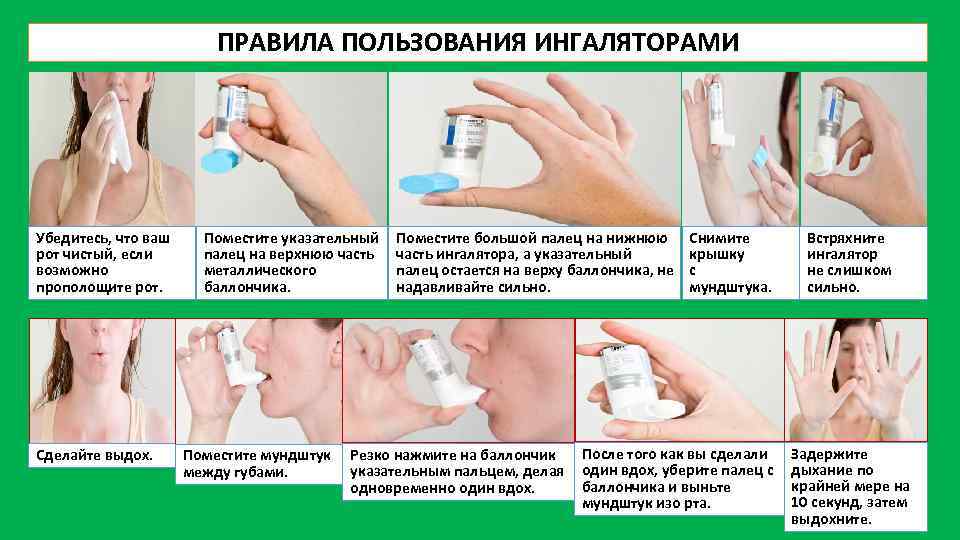
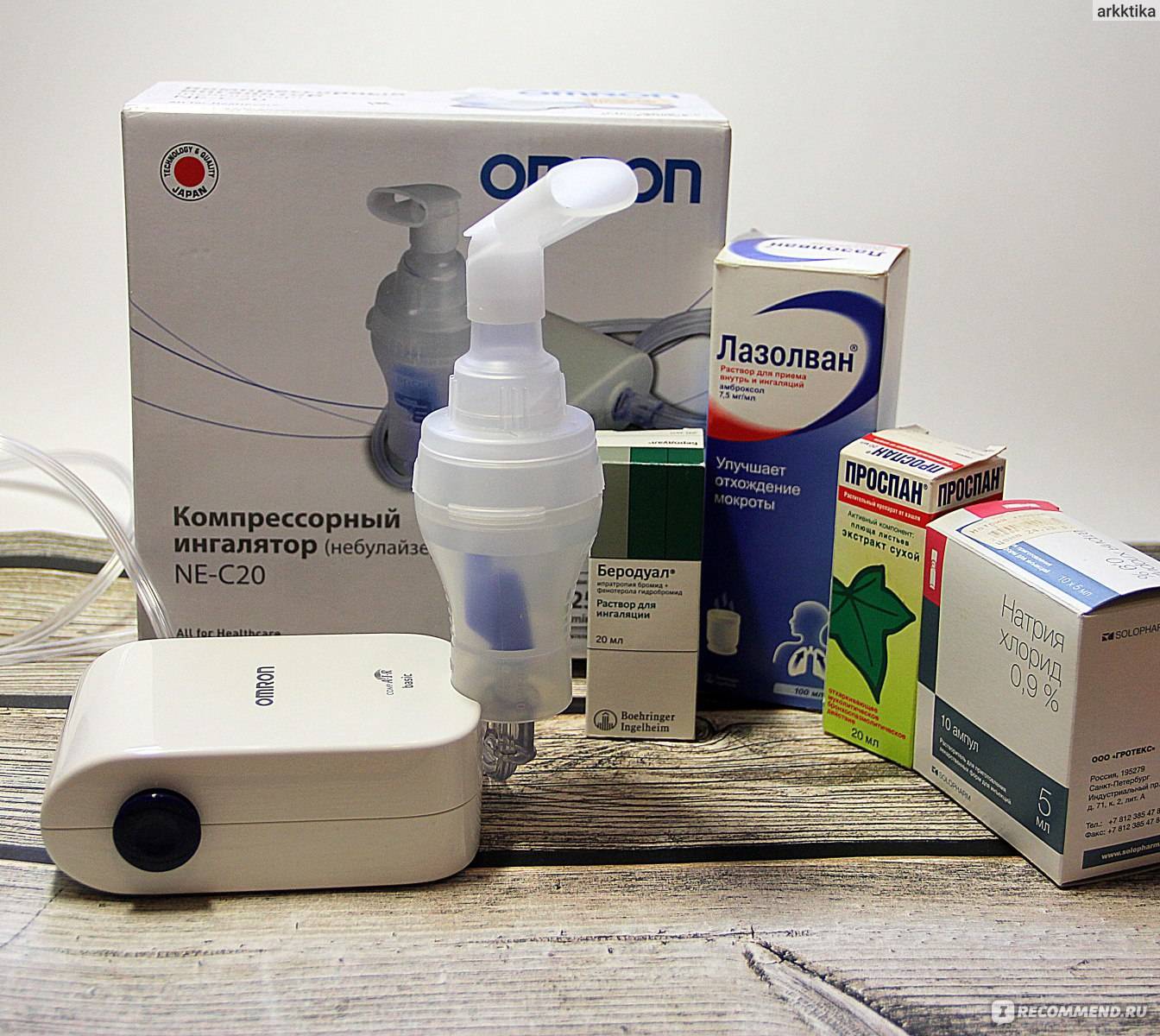
Общая информация
В первую очередь стоит сказать, что ингаляции являются очень эффективными и помогают быстро пойти на поправку. Благодаря ингаляторам и многочисленным лечебным растворам, которые для них используются, процедуру без проблем можно проводить в домашних условиях. Так как оказывается воздействие непосредственно на само место, где локализуется боль (горло, легкие и т.д.), слизь отходит значительно быстрее. Чем скорее дыхательные пути освобождаются от нее, тем лучше себя чувствует больной.
Перед тем как делать ингаляцию ребенку, нужно чтобы малыш привык к таким лечебным мероприятиям. Поэтому начинать их можно не обязательно, когда пришлось столкнуться с недугом, но и до этого момента. Подобные процедуры с использованием разных трав станут отличной профилактикой и подготовят чадо к тому, что в ингаляциях нет ничего страшного.
Советы по лечению годовалого ребёнка
Родителям следует обеспечить уютную атмосферу для младенца, где всегда будет поддерживаться оптимальный уровень влажности
Чтобы способствовать быстрому выздоровлению малыша, важно часто выходить на улицу. Если у ребенка нет повышенной температуры, но есть кашель, то рекомендуется ненадолго проветрить помещение
На свежем воздухе ребенок будет получать дополнительное количество кислорода, что способствует более быстрому восстановлению после болезни. Рекомендуется проветривать детскую комнату, чтобы избежать застоя сухого и теплого воздуха. Следует следить за температурным режимом в комнате, поддерживая его в пределах 20-22 градусов.
С. Влажность воздуха должна быть не менее 70%. Детям следует предоставлять тёплые напитки, чтобы поддерживать нормальный водный баланс в организме. Родителям не рекомендуется использовать препараты от кашля без предварительной консультации с врачом. Младенцам и детям до одного года не рекомендуется одновременное применение нескольких различных лекарств
Важно обращать внимание на первые признаки простуды, особенно если у ребёнка есть кашель, но нет отхожей мокроты. Необходимо контролировать температуру ребёнка и не купать его при повышенной температуре
Растворы с применением лекарств
Рецепты ингаляций небулайзером для детей вам подскажет педиатр, самолечение может быть опасным для здоровья, тем более что не все препараты можно использовать для данного устройства.
С антибиотиками
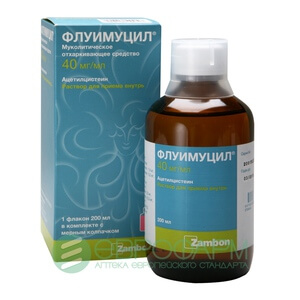
Для небулайзера чаще всего назначают лекарство Флуимуцил ИТ. Это бактерицидное средство с разжижающим мокроту компонентом, которое выпускается в форме порошка для приготовления суспензии.
Для одной процедуры достаточно 2,5 мл уже разведенного физраствором лекарства. Флуимицин не применяют для лечения насморка, вызванного вирусной инфекцией, этот препарат используют только в случае ринита, осложненного вторичной бактериальной инфекцией, аденоидитом, гнойным тонзиллитом.
Препарат можно использовать только с разрешения врача и в строго индивидуальной дозировке. Антисептиком в форме раствора, который можно применять для небулайзеров, является Мирамистин. Этот препарат губительно действует на вирусы, бактерии и грибки, используется в чистом виде и разрешен даже для детей первого года жизни.
С муколитиками

К этой группе препаратов относятся растворы, разжижающие вязкую мокроту в дыхательных путях и улучшающие функцию ресничек мерцательного эпителия, которым выстланы бронхи изнутри.
Среди эффективных выделяют Лазолван, Муколван, Амброксол в форме раствора в ампулах объемом 2 мл. Для одной ингаляции достаточно 1 мл раствора, разведенного 2 мл физиологического раствора натрия хлорида.
Муколитики назначают детям, у которых ринит сопровождается воспалением верхних отделов дыхательных путей с сухим кашлем и скоплением вязкой мокроты в бронхах.
С бронхолитиками
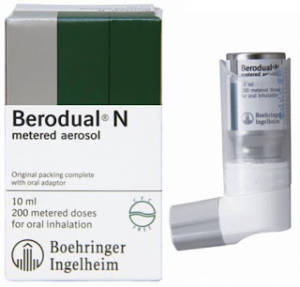
Препаратами, способствующими расслаблению гладкой мускулатуры и расширению бронхов. Это незаменимые лекарства для детей, у которых насморк всегда осложняется бронхитом с явлениями обструкции.
К этой группе относятся растворы Беродул, Беротек, Сальбутамол, Вентолин. Используются бронхолитики только по показаниям, если действительно есть риск развития бронхоспазма, так как препараты имеют противопоказания и побочные эффекты.
С гормональными препаратами
Растворы глюкокортикостероидов ингаляционно через небулайзер используют редко, в том случае, если ребенок страдает бронхиальной астмой и течение ринита может спровоцировать учащение приступов.
Также без гормональных препаратов не обойтись, если насморк протекает одновременно с тяжелым ларингитом или лариготрахеобронхитом, в результате которых у ребенка происходит ларинго или бронхоспазм.
В педиатрической практике используются такие глюкокортикостероидные растворы, как Пульмикорт и Дексаметазон, как правило, это препараты экстренной помощи, чтобы снять спазм у ребенка до приезда скорой помощи, бесконтрольно и часто их применять нельзя.
Со стабилизаторами тучных клеток
К этой группе препаратов относятся растворы, которые уменьшают выработку гистамина (активизатора аллергических реакций).
Как правило, ингаляционно через небулайзер растворы этой группы назначают детям, страдающим бронхиальной астмой или тяжелым аллергическим ринитом. Это растворы на основе кромоглициевой кислоты 1%, в ампулах по 2 мл.
Противопоказания к использованию ингаляций
Кашель является защитной реакцией организма, направленной на избавление от инородных тел или мокроты в легких и бронхах. Ингаляции являются эффективным способом лечения заболеваний верхних дыхательных путей. Однако, не всегда рекомендуется использовать ингаляции при определенных заболеваниях. Вот основные признаки таких заболеваний:
- температура тела выше 38 °С;
- кровотечения из носа или кровохарканье;
- хронические заболевания сердца и сосудов, такие как артериальная гипертензия и сердечная недостаточность;
- хронические тяжелые заболевания дыхательной системы, такие как дыхательная недостаточность 3 степени и буллезная эмфизема.
Перед использованием ингаляций необходимо проконсультироваться с лечащим врачом.
А можно не лечить кашель, ведь рано или поздно он пройдет сам?
Как мы уже писали, кашель — это не отдельное заболевание, а симптом огромного количества разных недугов. Среди которых не только относительно безобидная простуда, но и пневмония, туберкулез или рак. Даже при перенесенном на ногах ОРВИ кашель вовсе не обязательно пройдет сам. Вместо этого он может перейти в хроническую форму или спровоцировать пневмонию (если оставшаяся в горле мокрота «спустится» в легкие).
Если же говорить о более серьезных заболеваниях, то они тем более требуют обязательного медицинского вмешательства. И чем раньше пациент обратится к врачу, тем больше у него шансов избежать осложнений, а в некоторых случаях и печального исхода.
Источники
- П.В. Дикпинигайтис, А.Х. Морис, С.С. Бирринг, Л. Макгарви, Дж.А. Смит, Б.Дж. Кэннинг и К.П. Пейдж. Противокашлевые препараты — прошлое, настоящее, будущее. Pharmacol Rev. 2014 Mar 26;66(2):468-512// https://www.lvrach.ru/2036/partners/15437176
- J. C. de Jongste, M.D. Shields. Cough. 2: Chronic cough in children. Thorax 2003 Nov;58(11):998-1003 // https://thorax.bmj.com/content/58/11/998
- Оковитый С.В. , Анисимова Н.А. Фармакологические подходы к противокашлевой терапии. «РМЖ» №23 от 27.10.2011 // https://www.rmj.ru/articles/bolezni_dykhatelnykh_putey/Farmakologicheskie_podhody_k_protivokashlevoy…
- А.И. Медведев, И.А. Снимщикова, В.В. Красников. Фармакотерапия кашля в оториноларингологии. «Трудный пациент», март 2005 // https://t-pacient.ru/articles/6676/
- Changxiao Liu, Huirong Fan. Research Advances on Hepatotoxicity of Herbal Medicines in China // https://pubmed.ncbi.nlm.nih.gov/28078299/
- ВОЗ. Обследование ВОЗ в странах свидетельствует о широко распространенном непонимании общественностью устойчивости к антибиотикам // https://www.who.int/ru/news-room/detail/16-11-2015-who-multi-country-survey-reveals-widespread-publi…
- Е.А. Костюкова, О.Н. Крючкова, Н.В. Жукова, М.А. Захарова, Е.И. Лебедь. Небулайзерная терапия в пульмонологии. Возможности и перспективы. Крымский терапевтический журнал, 2014, №2 // http://crimtj.ru/Journal.files/23-2014-2/HP-Kostyukova-Nebulizer.pdf
- Княжеская Н.П. Особенности использования небулайзеров в терапии хронических заболеваний легких. РМЖ №18 от 26.09.2017 // https://www.rmj.ru/articles/bolezni_dykhatelnykh_putey/Osobennosti_ispolyzovaniya_nebulayzerov_v_ter…
Какие бывают ингаляции
Ингаляции могут быть классифицированы по температуре:
- при температуре до 30 оC – влажные условия;
- при температуре до 40 оC – тепло-влажные условия;
- при температуре до 45 оC – паровые условия.
Использование кипящей воды для ингаляций может нанести вред здоровью. Высокотемпературный пар способен вызвать ожоги верхних дыхательных путей. При правильном проведении процедуры максимально безопасная температура пара составляет 52 – 57 градусов Цельсия.
Различают ингаляции в зависимости от вида применяемого лекарственного средства:
- порошковые (сухие);
- жирные (масляные).
Во время проведения сухих ингаляций лекарственный раствор, который распыляется, смешивается с горячим сухим воздухом. После того как вода испаряется, мельчайшие частицы остаются в воздухе, попадая в легкие при вдыхании. Сухие ингаляции широко применяются при воспалительных заболеваниях верхних дыхательных путей. Для распыления порошкового лекарственного вещества используются специальные порошковдуватели. Преимущество сухой ингаляции заключается в более точной дозировке лекарственного вещества по сравнению с влажными ингаляциями.
Масляные ингаляции используются для формирования защитного покрова на слизистой оболочке дыхательных путей в случае воспалительных процессов гипертрофического характера (с образованием корок) и в профилактических целях.
Важно!
Абсолютно запрещено использование масляных ингаляций для работников, занятых на опасных производствах с высоким уровнем сухой пыли (такой как мука, асбест и другие). При смешивании с пылью, масло может образовывать плотные пробки в бронхах, что может привести к развитию воспаления в закупоренных дыхательных путях.
Если функция дренажа бронхов нарушена, масляные ингаляции могут вызвать нежелательное накопление жира в дыхательных путях.
Минеральные ингаляции
Минеральные ингаляции занимают особое место. Суть этого метода заключается в приеме минеральной воды внутрь, но в виде мельчайших капель, которые вдыхаются через дыхательные пути. Минеральные ингаляции оказывают положительное воздействие при лечении хронического ринита, бронхиальной астмы, аллергических заболеваний, фарингита, тонзиллита, ларинготрахеита, бронхита, остаточных явлений после воспаления легких, пылевой болезни легких – пневмокониоза и даже диатеза, подагры, ревматизма (радонные ингаляции).
Для терапии заболеваний верхних дыхательных путей применяют широко известные природные минеральные воды.
Для облегчения симптомов острых и усугублений хронических заболеваний часто применяются ингаляции с использованием:
минеральные воды соляно-щелочного состава, такие как «Ессентуки № 4», «Ессентуки № 17», «Нарзан», «Драасун», «Арзни».
При постоянных воспалениях носоглотки и гортани:
- газированные напитки, такие как “Боржоми”, “Лужанская”, “Дилижан”, “Саирме”;
- напитки с добавлением сульфитов (сероводорода), такие как “Екмери”, “Ессентуки”, “Мацеста”, “Пятигорск”;
- напитки с содержанием углекислого газа, такие как “Смирновская”, “Славяновская”.
Используя специальное устройство для ингаляций, можно организовать процедуру бальнеологического курорта у себя дома. Температура минеральной воды должна быть в пределах 35 – 38 градусов по Цельсию
Важно предварительно выдержать воду, чтобы избавить ее от газов. Продолжительность сеанса ингаляции минеральными веществами составляет 10 минут (пять минут вдыхать через нос, затем следующие пять минут – через рот), повторять 3 – 4 раза в день, курс лечения – 10 – 15 процедур
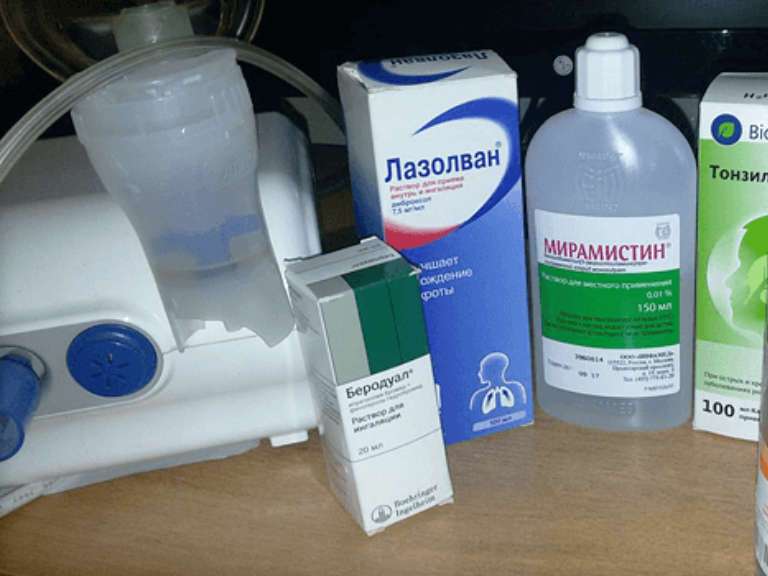
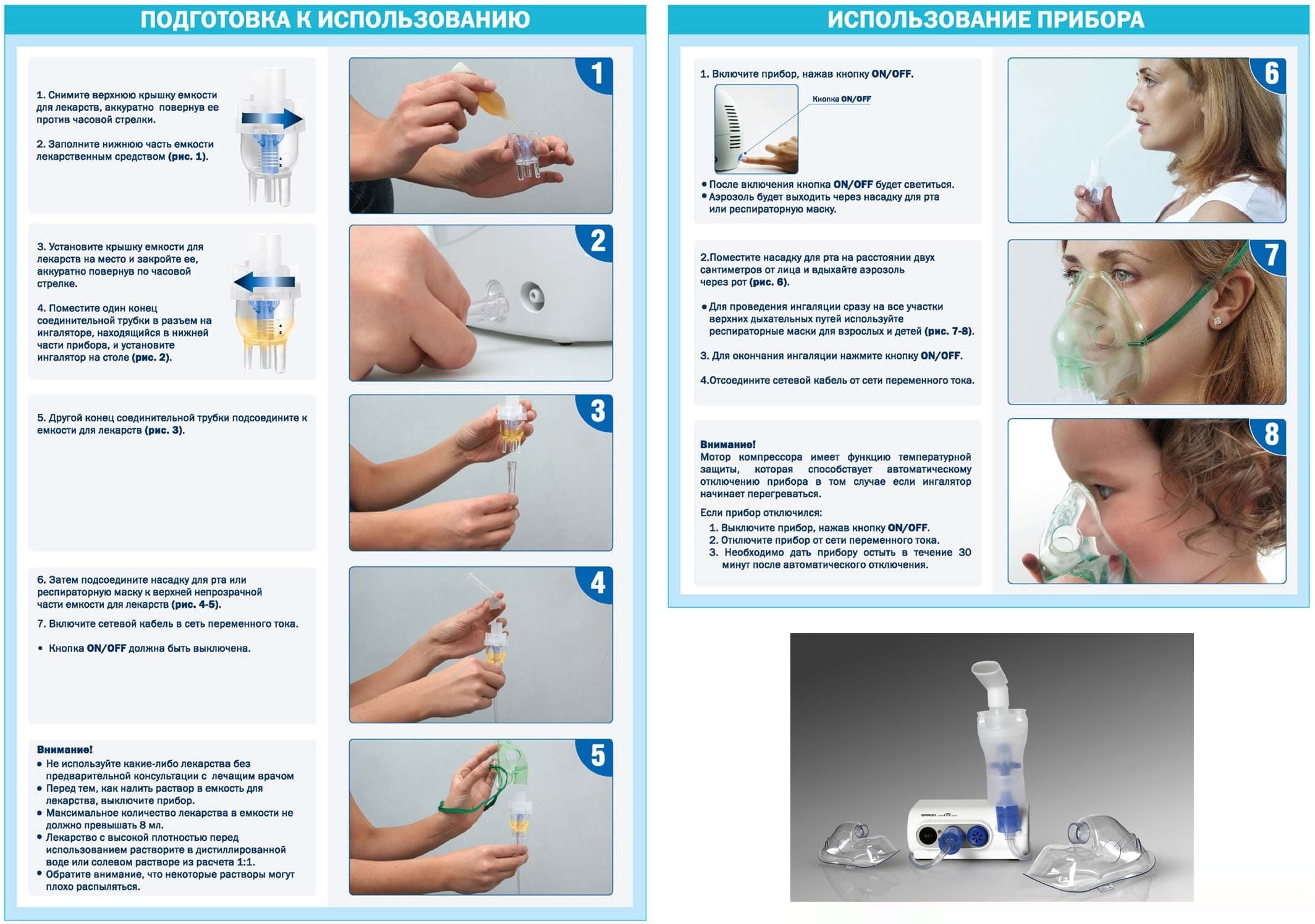
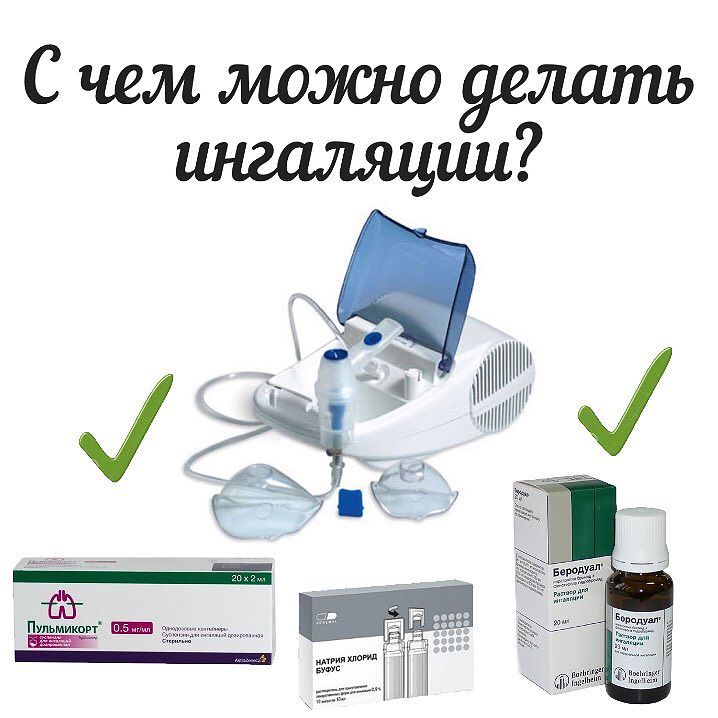
Лекарства для небулайзера
Перед началом процедуры ингаляции через небулайзер, необходимо ознакомиться с тем, что можно помещать в резервуар устройства и какие препараты можно использовать, чтобы избежать повреждения прибора или нанесения вреда пациенту. Лекарства для небулайзера представлены в виде растворов или небул, которые можно наливать в резервуар устройства. Также возможно применение отваров трав, однако перед добавлением их в резервуар необходимо процедить.
Любое лекарство не должно содержит осадка, жирных соединений или других частиц, так как это может привести к поломке аппарата.
Перед использованием лекарственных препаратов для небулайзерной терапии всегда необходимо
разводить с 9% раствором натрий хлорида
. На практике чаще всего применяют следующие категории лекарств, каждая из которых обладает своим механизмом действия и предназначена для лечения конкретного заболевания.
- Солевые и щелочные растворы — минеральная вода – Ессентуки, Боржоми, 9% натрия хлорид.
- Препараты для расширения бронхов – лекарства, улучшающие проходимость бронхиальных путей: Беродуал, Беротек, Саламол, Вентолин, Атровент.
- Препараты для разжижения мокроты – средства, способствующие разжижению мокроты: Амбробене, Амброгексал, Флуимуцил или ингаляции с Лазолваном.
- Препараты от аллергии – средства от аллергических проявлений: Кромогексал.
- Антисептики и антибиотики: Фурацилин, Гентамицин, Диоксидин, Декасан.
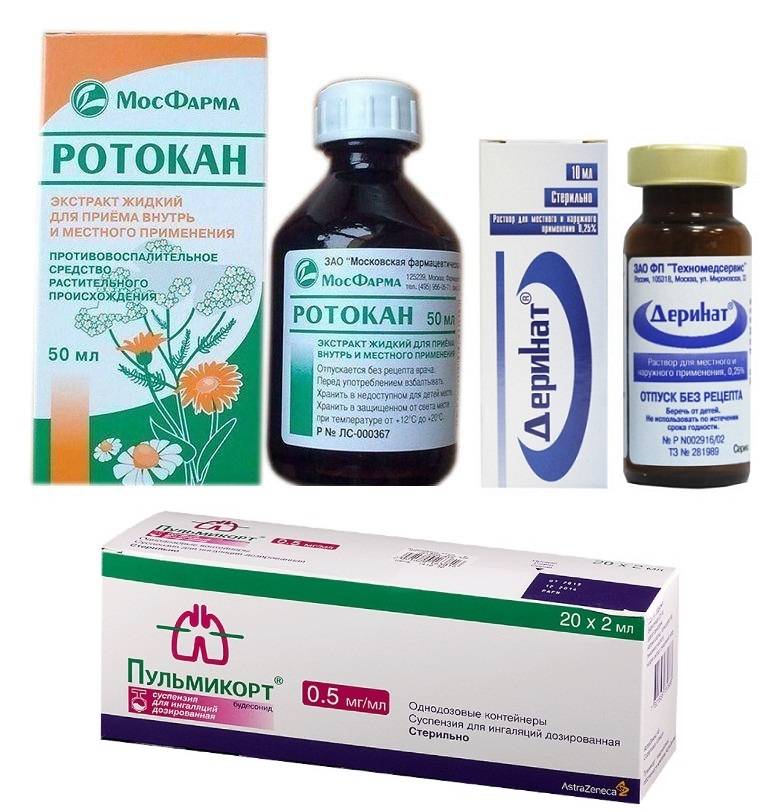
- Глюкокортикоиды — лекарства, оказывающие противовоспалительное и противоотечное действие: Пульмикорт, Будесонид.
- Фитопрепараты: Ротокан, Синупрет.
Любое из указанных выше лекарств для небулайзерной терапии следует применять по назначению врача. Без предварительной консультации специалиста можно использовать в небулайзере только 9% натрий хлорид или минеральную воду.
Перечень заболеваний сопровождающихся сухим кашлем
Младенцы в начальные месяцы после рождения не обладают полноценным иммунитетом. Организм в это время защищен веществами, которые передаются ребенку через грудное молоко матери. Все функции и системы у новорожденного только начинают развиваться. Поэтому лечение заболеваний верхних дыхательных путей представляет собой сложную задачу. Когда появляются признаки болезни, для родителей это становится настоящей проблемой. Причинами появления кашля до года могут быть:
- Бронхит.
- Трахеобронхит.
- Ангина.
- Синусит.
- Простуда или ОРВИ.
- Пневмония.
- Воспаление среднего уха.
- Попадание в дыхательные пути инородного объекта.
Проявление простуды сопровождается слабым и редким кашлем. Вечером и ночью спазмы бронхов возникают чаще. Дополнительными симптомами являются покраснение и воспаление горла у ребенка. Опасность представляет кашель, который длится более 14 дней. Иммунитет грудничка со временем ослабевает, и некоторые симптомы переходят в хроническую форму. Поэтому при первых признаках необходимо начинать лечение кашля у ребенка до года, всегда консультируясь с врачом-педиатром. Воспаление может перерасти в заболевание ложный круп. При этом стенки горла ребенка сужаются, и ему становится трудно дышать. Когда грудничок пытается вдохнуть или выдохнуть, возникает хриплый свист. Это может привести к удушью. Если у малыша наблюдаются подобные признаки, необходимо срочно обратиться за помощью к врачу. При воспалении среднего уха возникает рефлекторный кашель. Чтобы удостовериться в этом диагнозе, следует надавить на мочку уха малыша. Ребенок из-за такого действия вскрикнет. В ином случае причина кашля будет заключаться в другом факторе. Если родители уверены в заболевании среднего уха, необходима срочная госпитализация. Чтобы начать лечение кашля у ребенка до года, родителям следует создать ему условия с постоянным поступлением свежего воздуха и правильным уходом. Неопытные родители не знают, чем лечить кашель ребенку до года, и в большинстве случаев они наносят вред еще не сформировавшемуся организму. Для начала можно давать ребенку детские сиропы. Эти средства не представляют особой опасности для маленького организма.
Какие ингаляции можно делать при кашле небулайзером?
Капли Проспан — это натуральное средство, созданное на основе уникальной формулы. В ее основу легли целебные свойства сухого экстракта листьев плюща. Благодаря использованию растительных компонентов при разработке капель Проспан, отсутствию красителей и консервантов в их составе они могут рекомендоваться не только взрослым, но и детям от одного года.
Безусловным преимуществом капель Проспан является комплексное действие на дыхательную систему. Проспан оказывает отхаркивающее, муколитическое и бронхоспазмолитическое действия, снижает вязкость мокроты и способствует ее отхождению.
Удобным при использовании капель является то, что здесь пригодны все стандартные устройства и приборы для распыления без нагрева (небулайзеры).
Важно помнить, что в состав средства входит этиловый спирт. И чтобы исключить и минимизировать побочные раздражающие эффекты вследствие спиртовых паров, при проведении ингаляций каплями Проспан их необходимо разбавлять питьевой водой комнатной температуры в пропорции 1:2
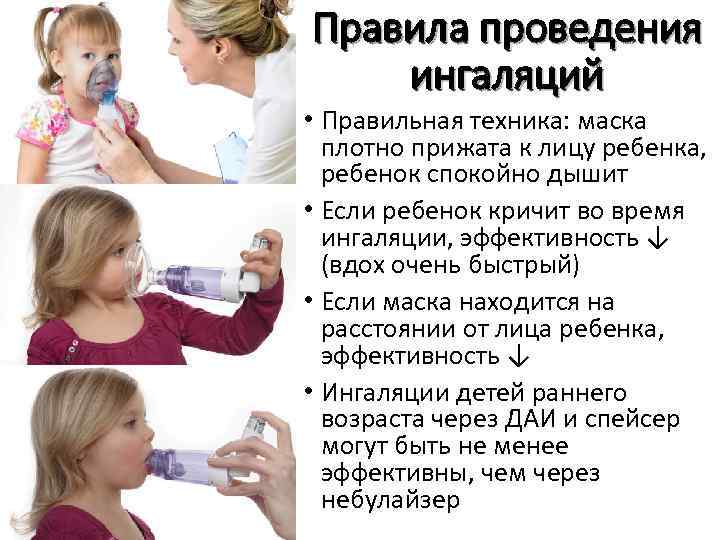
Особенности проведения ингаляций у маленьких детей
Делать ингаляцию при кашле можно, соблюдая строгую продолжительность процедуры. Обычно малышей до трех лет время манипуляции составляет три или четыре минуты, детям старше ее можно проводить до десяти минут
При этом важно помнить, что препараты для небулайзеров и продолжительность процедуры в каждом конкретном случае назначает врач
Объясните ребёнку, что во время процесса важно правильно дышать, делая глубокие вдохи и выдохи. Также перед началом всегда измеряйте температуру тела ребёнка: если она выше 37,5 градусов, проводить ингаляции не рекомендуется. Используемая литература:
Используемая литература:
Самсыгина Г.А. Лечение кашля у детей // Здоровье для всех. 2009. No2.
Волков Константин Станиславович, Намазова-барановаЛ. С., Алексеева А. А., Баранник В. А., Томилова А. Ю., Вишнёва Е. А., Эфендиева К. Е., Мурадова О. И. Кашель у детей: этиология, особенности диагностики и подходы к терапии // ВСП. 2014. No2.
Захарова И.Н., Бережная И.В. Тактика педиатра в выборе препаратов при кашле у детей // МС. 2016. No16.
Волков Константин Станиславович, Вишнева Е. А., Алексеева А. А., Торшхоева Р. М., Левина Ю. Г., Томилова А. Ю., Бакрадзе М. Д. Терапия кашля у детей раннего возраста // ПФ. 2010. No4.
Вишнева Елена Александровна, Торшхоева Р. М., Алексеева А. А., Волков К. С. Врачебная тактика при кашле у ребенка // ПФ. 2011. No3.
Ингаляция содой
Если у ребенка мучительный кашель с трудно отделяемой мокротой, то ингаляции пара отваров трав хорошо чередовать
с ингаляцией пара раствора соды (1 чайная ложка соды на 1 л воды).
Содовые ингаляции разжижают мокроту и облегчают ее отхождение. Хорошо вдыхать пар подогретой щелочной минеральной воды.
Иногда при простудных заболеваниях у детей развивается так называемый ложный круп — мучительный приступ грубого, «лающего» кашля. Одной из эффективных мер борьбы с ним является паровая ингаляция. Если надо быстро получить обильный пар, поместите ребенка в ванную комнату и пустите на полную мощь струю горячей воды из душа.
Ванная комната быстро наполнится паром. Оставайтесь в ней с ребенком, пока крупозный кашель не прекратится.
Резюме для родителей
Простудные и воспалительные заболевания органов дыхания – достаточно частая патология у детей, особенно в межсезонье и холодное время года. Врачи часто рекомендуют применять ингаляции как эффективный способ лечения.
Поскольку частота ингаляций для достижения эффективности должна быть 3–4 раза в день, то ходить в физиокабинет для проведения процедур нереально.
Для каждой семьи с детьми небулайзер станет незаменимым аппаратом, облегчающим процесс лечения ребенка. Прибор достаточно прост в эксплуатации, но заниматься самостоятельно подбором лекарств для ингаляции и их доз не следует, чтобы не нанести вред здоровью ребенка.
Как делать ингаляции ребенку при кашле и какой соблюдать режим, рассказывает программа «Школа доктора Комаровского»:
Как правильно делать ингаляцию ребенку
В первую очередь нужно «познакомить» чадо с новым агрегатом. Нужно включить его и дать ребенку привыкнуть к его звуку. Разумеется, малыш не захочет подносить ко рту непонятную насадку. Чтобы избежать истерики, рекомендуется приобретать устройства, насадки которых выполнены в форме игрушек.
Говоря о том, как делать ингаляцию ребенку, важно следовать нескольким важным правилам:
- Не проводить процедуру сразу после еды. После приема пищи должно пройти как минимум 1-1,5 часа. С другой стороны, на голодный желудок такие манипуляции также противопоказаны. Поэтому оптимальный вариант – покормить ребенка и через час начать лечение.
- Врачи советуют не выполнять ингаляции во время игр или чтения. Ребенок может отвлечься и нанести себе вред (например, если проводится ингаляция с обычным чайником, малыш может случайно сильно вдохнуть горячий пар).
- После ингаляции нельзя напрягать голосовые связки. Нужно объяснить малышу, что в течение часа он не должен кричать, петь и желательно разговаривать, потому что горлышко очень устало и ему нужен отдых.
- Ребенок должен быть одет в свободную одежду, которая не будет сковывать его движений.
- Продолжительность процедуры составляет 5-7 минут (для грудничков не более 2 минут).
Препараты, разрешенные грудничкам
Детям первого года жизни в качестве ингаляций через небулайзер для лечения насморка и увлажнения слизистых оболочек можно использовать физиологический раствор натрия хлорида в чистом виде.
В качестве безопасного противовирусного и бактерицидного средства для грудничков подходит раствор Мирамистина. Этого будет достаточно для лечения и профилактики простуды, а с остальным поможет справиться материнское молоко, богатое антителами и нормализация влажности воздуха в помещении.
В остальных случаях все назначения строго индивидуальны и определяются врачом. Не экспериментируйте со здоровьем своего ребенка и не занимайтесь самолечением – это может привести к опасным для жизни последствиям.
Ингаляции — Школа доктора Комаровского
Противопоказания
Несмотря на то, что процедура ингаляции эффективна и может быть использована как взрослыми, так и детьми, ее проведение не всегда возможно. Отказаться от использования небулайзера следует в следующих случаях:
- Наличие носовых кровотечений.
- Тяжелые заболевания сердечно-сосудистой системы.
- Стадия 3 дыхательной недостаточности.
- Непереносимость лекарств, используемых для ингаляции.
- Температура тела выше 37.5° C.
Если у пациента в анамнезе имеются указанные состояния, необходимо сообщить об этом врачу, который сможет скорректировать дозы или подобрать альтернативные методики для улучшения дыхания.
Ингаляции. Противопоказания
Существует небольшой список противопоказаний для проведения ингаляций, но они все же присутствуют, как уже упоминалось ранее.
повышенная температура тела абсолютно противопоказана для проведения паровых ингаляций,
они также не рекомендуются людям с гипертонией,
нарушениями кровообращения,
носовыми кровотечениями,
заболеваниями сердца и сердечно-сосудистой системы.
тепловые процедуры проводятся с осторожностью, особенно при серьезной патологии легких, и желательно обсудить их применение с врачом.
Как известно, даже самые безопасные травы могут вызывать аллергические реакции, и ингаляция лекарственных растений не исключение.
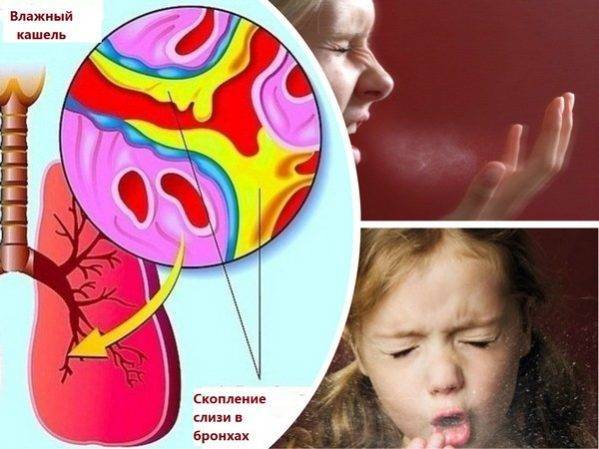
Ингаляции при влажном кашле
Влажный (мокрый) кашель является продуктивным, то есть приводит к выделению мокроты. Если мокрота слишком густая, она тяжело отделяется. Задача ингаляции – ускорить выведение слизи из легких, оказать дезинфицирующее и антисептическое воздействие на слизистые. Для этих целей врачи рекомендуют ингаляции с физраствором или минеральной водой, с отхаркивающими препаратами (например, Амброксол раствор), с лекарствами, которые обладают противовоспалительным воздействием, бронхолитики (сальбутамол, сальметерол, формотерол). Если заболевание имеет бактериальную этиологию, его лечат антибактериальными препаратами. Ингаляции от кашля с применением антибиотиков эффективно борется с патогенной микрофлорой.
При выборе препарата необходимо соблюдать рекомендации специалиста. В случае непереносимости лекарства от него стоит отказаться и сообщить о наличии нежелательных эффектов лечащему врачу.
Преимущества ингаляций
Ингаляционное вдыхание вот уже много лет признано одним из наиболее действенных и эффективных способов исцеления. Их назначают уже при первых проявлениях простудных и заболеваний носоглотки, сопровождающихся кашлем. Их главный принцип заключается в создании тёплых масс которые положительно действуют на эпителий слизистых тканей органов дыхания. Они помогают улучшить кровообращение, заметно разбивают сопли, убирают острое восприятие в горле.

Пары воздействуют непосредственно на очаг (распространяясь в носоглотке) поэтому оказывают значительный терапевтический эффект. Во время глубокого вдоха, горячий пар распространяется по воздуховодам и убивает болезнетворные организмы, являющиеся возбудителями инфекций.
При сухом кашле
Целебное вдыхание, в настоящий период, это сильный действенный способ устранить отек слизистых тканей, увлажнить их и запустить процесс образования обильных мокрот. Поможет данная процедура и предотвратить сужение гортани, опасность которой заключается в развитии ее закупорки. Показано такое исцеление от кашля, развивающегося на фоне общих заболевания носоглотки и легких. Терапия осуществляется бронхолитиками (снимают спазмы), муколитиками (разжижают и смягчают откашливание), различными увлажнителями слизистой (облегчают, улучшают общее самочувствие) или антисептиками (мощное оружие против вредных микроорганизмов, существующих на поверхности слизистой). Используйте одно из лучших антисептических и ингаляционных средств – новокаин.
При влажном кашле
Если болезнь протекает с небольшими густыми мокротами, средней плотности – в роли ингаляторов подойдут бронхолитики, муколитики и препараты противовоспалительного характера. Ингалируют их последовательно – бронхолитики, через 1-15 мин. муколитики для процесса разжижения и только потом после появления кашля с выходом слизи – лекарства угнетающие воспаления или оказывающие антисептические действия. Также, последнюю, третью ингаляцию можно комбинировать с антибиотиками.
При аллергическом кашле
Главное при проявлении аллергических процессов – убрать спазм, приводящий к удушью. Избавят от сокращения органов системы дыхания бронхолитики основывающиеся на сальбутомоле или фенотероле. На ряду с ними используют вещества противовоспалительного типа или так называемые глюкокортикоидные гормоны для быстрого снятия отека.
При лающем кашле
Специалисты рекомендуют принимать теплую терапию длительностью 1-2 суток одновременно применяя противокашлевые и бронхолитические микстуры. Также каждые пару часов нужно добавлять в аппарат и вдыхать увлажняющие компоненты (соду или мин. воду). Через несколько суток после образования устойчивой не вязкой мокроты применение противокашлевых средств прекращают и продолжают терапевтические манипуляции на основе муколитиков. Вдыхать препараты противовоспалительного спектра действия и антисептики желательно всегда когда обильно отходит слизь.
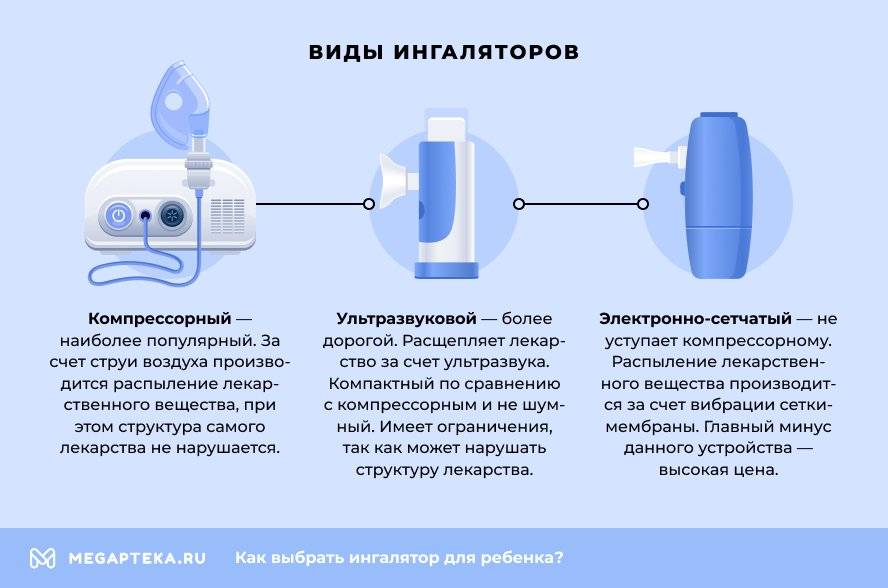
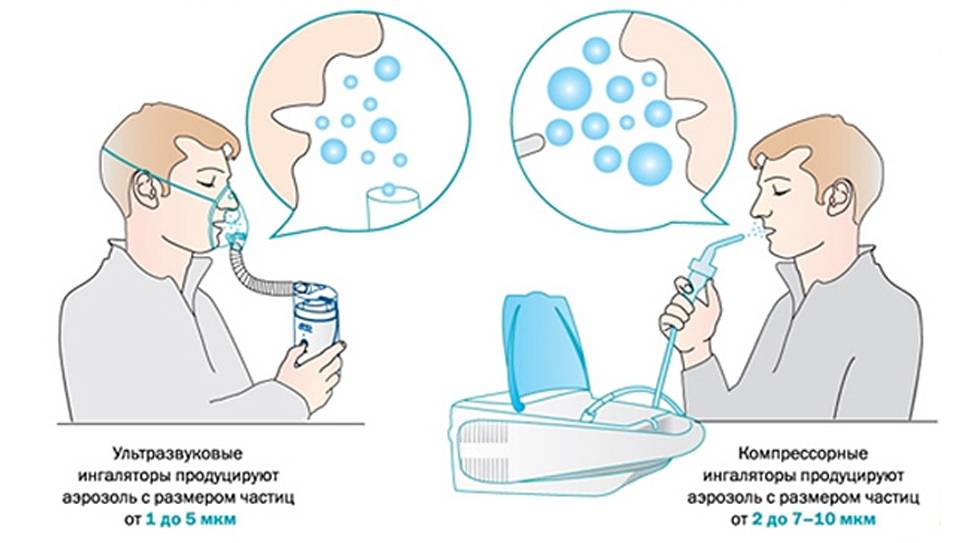
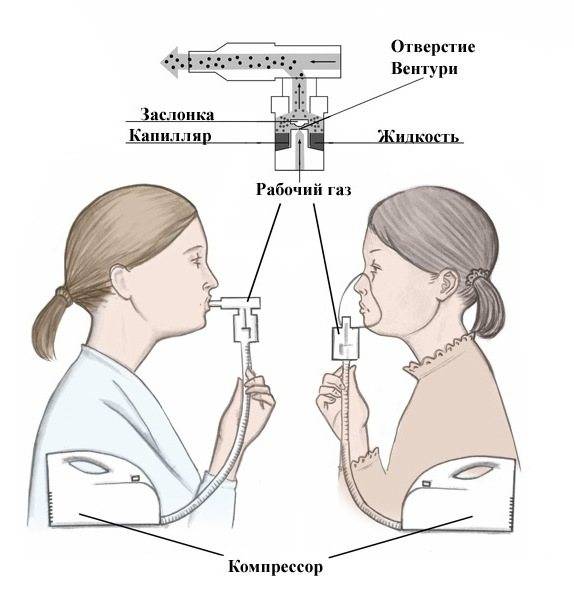
Какой небулайзер лучше?
Различные типы ингаляторов имеют свои особенности использования, функциональные характеристики, совместимость с различными лекарственными средствами. Поэтому вполне оправданно обсудить с врачом, какой небулайзер лучше выбрать:
- компрессорный;
- ультразвуковой;
- мембранный.
Ольга Харевич:
— Необходимо учесть, что структура некоторых лекарственных растворов разрушается под воздействием ультразвуковых колебаний, которые лежат в основе принципа работы ультразвуковых небулайзеров. Например, глюкокортикостероидные гормоны, муколитики и некоторые антибиотики не предназначены для использования в ультразвуковых небулайзерах. А вот компрессорные и мембранные ингаляторы не имеют таких ограничений. Их можно использовать с любыми растворами, предназначенными для ингаляций.
В то же время ультразвуковые небулайзеры отличаются компактностью и бесшумностью, компрессорные небулайзеры, напротив, работают достаточно громко за счет шума компрессора. Зато мембранные небулайзеры обладают преимуществами и компрессорных, и ультразвуковых приборов: у них нет ограничений по применяемым лекарственным средствам, имеют небольшие габаритные размеры, не создают шума, к тому же могут работать от обычных батареек.
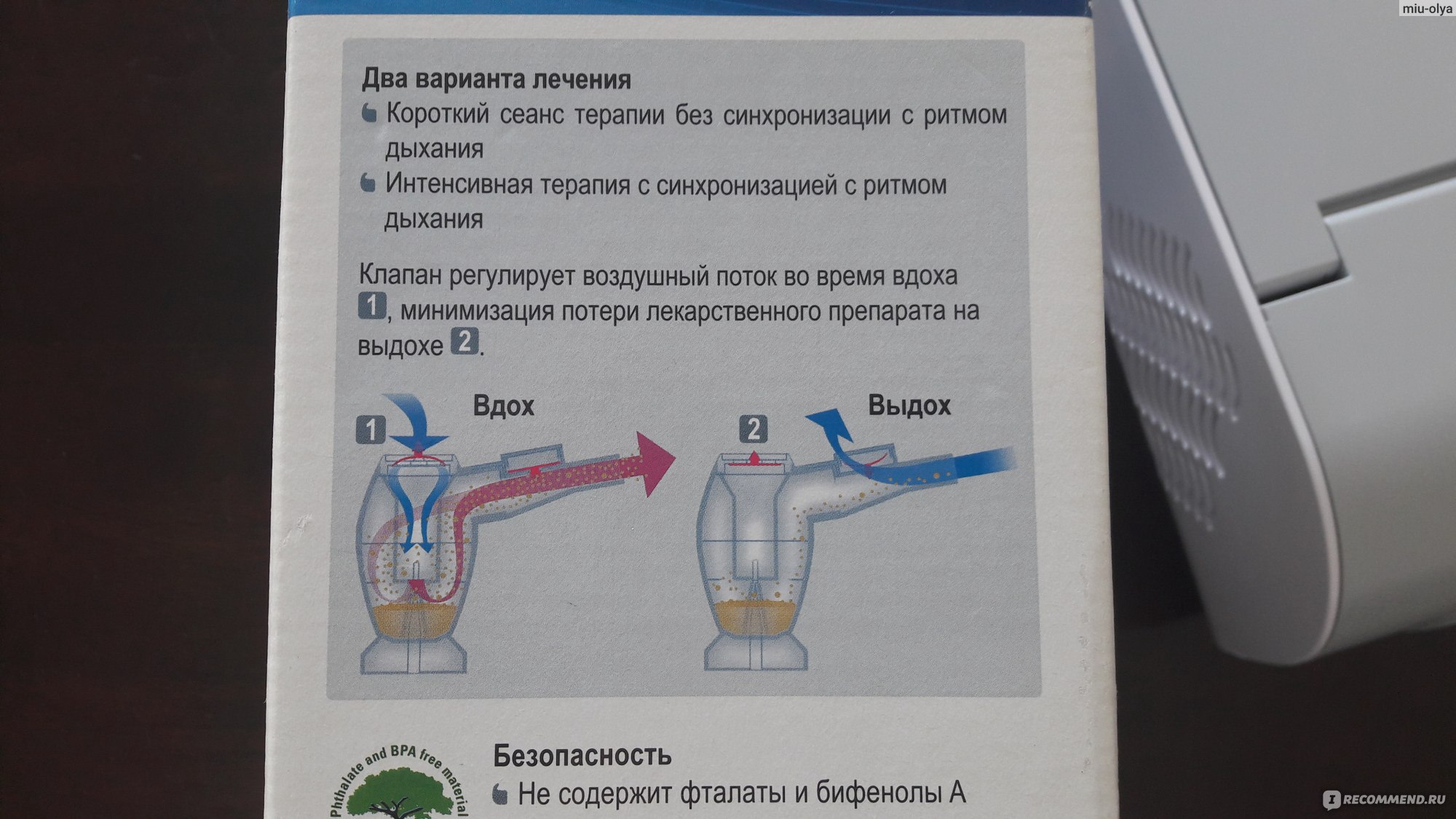
Еще один существенный нюанс, который важен при выборе ингалятора для домашнего использования:
размер частиц аэрозоля, которые продуцируются небулайзером.
От этого фактора зависит, как далеко в дыхательные пути попадет лекарственное средство. Например, частицы размером от 5 до 10 мкм оседают в основном в полости рта, в верхних дыхательных путях и трахее, объясняет Ольга Харевич. Частицы диаметром менее 5 мкм называются «респирабельная фракция» и при проведении ингаляции достигают нижних дыхательных путей. Как правило, в современных моделях небулайзеров пациент сам может регулировать размер частиц.
Использование небулайзерной терапии без сомнений расширяет возможности лечения пациентов с патологией органов дыхания. И в том числе показывает эффективность при решении проблем, связанных с респираторными последствиями перенесенной коронавирусной инфекции, способствует скорейшему восстановлению.
Как можно лечить вашего малыша
 Родители имеют полное право знать, какие препараты назначаются деткам при заболеваниях, проявляющихся кашлем, но определять курс лечения грудного малыша в каждом конкретном случае может только врач.
Родители имеют полное право знать, какие препараты назначаются деткам при заболеваниях, проявляющихся кашлем, но определять курс лечения грудного малыша в каждом конкретном случае может только врач.
Для лечения кашля у грудничка назначают:
- Муколитики.
- Противокашлевые препараты.
- При острой необходимости антибиотики.
- Поможет ингаляция обыкновенным водным паром. Для этого достаточно включить в ванной комнате горячую воду и дать малышу подышать влажным, теплым воздухом. При отсутствии аллергии разрешено добавлять в ванну несколько капель эфирного масла эвкалипта. Узнайте, подойдет ли эфирное масло эвкалипта для ингаляций.
- На ночь можно поставить возле кроватки малыша емкость с отваром ромашки, шалфея и чабреца или смеси этих трав. Испарения помогут пережить ночь без приступов кашля и окажут общеукрепляющее действие.
Для разжижения мокроты в бронхах используют теплые укутывания. Для этой процедуры можно использовать подогретое подсолнечное масло. В нем следует намочить пеленку, укутать малыша, сверху обмотать полиэтиленовой пленкой. Укутывания лучше делать на ночь.
Обильное питье – важнейший момент любой терапии. Грудничкам можно готовить слабый отвар ромашки. О пользе укропной воды для пищеварения малыша знает каждая мама. Но отвар укропа также чрезвычайно эффективен при воспалительных и инфекционных заболеваниях.
Педиатр обязательно посоветует другие гомеопатические и народные средства. В столь юном возрасте их прием также должен осуществляться только по рекомендации и под наблюдением специалиста.
Что делать, если грудничок или ребенок более старшего возраста кашляет, в видео ниже расскажет доктор Комаровский.
Народные методы лечения
Привычные старшему поколению методы вроде ингаляций над кастрюлькой использовать категорически не рекомендуется, особенно если речь идет о детях младшего возраста. Во-первых, таким образом легко перегреть пар, можно спровоцировать ожог слизистой и вместо лечебного эффекта получить ухудшение состояния. Во-вторых, маленький ребенок может случайно перевернуть на себя емкость с горячей водой и травмироваться.
Чтобы лечение было успешным, рекомендуется использовать ингаляторы-небулайзеры, которые позволяют провести процедуру эффективно, безопасно и без риска навредить юному пациенту.
(37 оценок; рейтинг статьи 4.9)
Выводы
Кашель у грудного ребенка, особенно если учесть его преимущественно горизонтальное положение тела, не такое уж редкое явление. Однако родителям следует внимательно следить за состоянием малыша, создавать ему самые благоприятные условия жизни и предпринимать немедленные меры в случае появления угрожающих симптомов: сильных и частых приступов, с признаками затруднения дыхания и сипов в дыхательных путях.
Не стесняйтесь беспокоить педиатра в случае малейших сомнений – иногда, казалось бы, простая мелочь в поведении малыша может оказаться важным симптомом. И не забывайте, что главное средство защиты Вашего ребенка от всех болезней – это его иммунитет, который ему можете дать только Вы при грудном вскармливании.
Если у вашего малыша замечены такие симптомы, как кашель и насморк, то это верный признак простуды, методы лечения которой описаны здесь. Также не забывайте, что при некачественном уходе за грудным ребенком в период обострения заболеваний возможно развитие таких осложнений, как бронхит или отит.