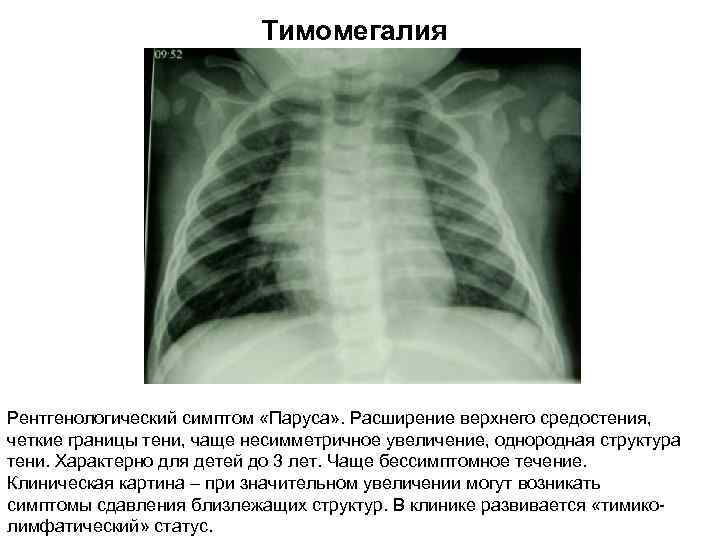
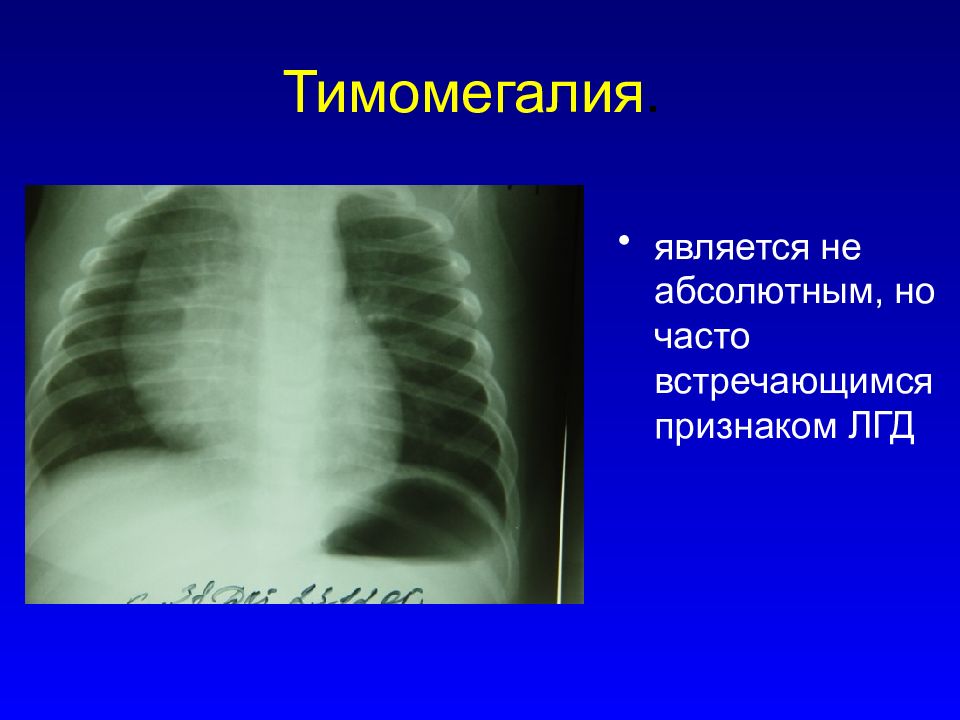
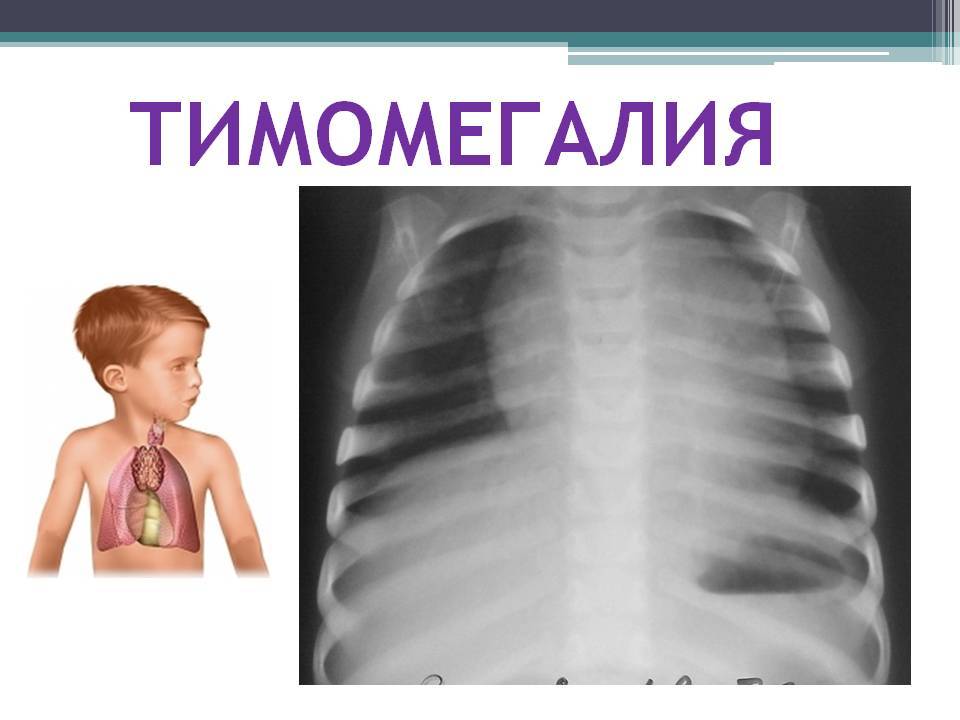
Возрастные показатели в норме
Так как тимус отличается разной степенью активности, массой у детей и взрослых, то введены возрастные нормативы, на которые ориентируется врач.
У грудничка
Средние параметры вилочковой железы в период с рождения до года составляют в длину 5 см, а в ширину и толщину по 5 мм. По эхогенности она приближается к щитовидке, контуры четкие и ровные. Расположение тимуса – за грудиной, орган проходит от основания сердца до нижнего края щитовидной железы.
У детей дошкольного возраста и подростков
До 18-20 лет железа интенсивно растет, увеличивается почти в два раза. Ее можно определить до 10 лет на УЗИ у всех здоровых детей, а в следующем десятилетии – только у половины. К концу подросткового периода вилочковая железа весит 25-37 г, а длина ее составляет от 8 до 16 см. Характерная форма – две овальные доли, которые соприкасаются невдалеке от срединной линии тела.
У взрослых
В норме тимус у взрослого на УЗИ может не определяться. Это вызвано тем, что он постепенно замещается жировой тканью. Среди нее находятся разного размера островки функционирующих клеток, но ультразвуком их находят редко.
Причины, оказывающие влияние на размеры железы
Иммунная система у ребенка формируется полностью к 12 годам. Именно в этом возрасте замедляется рост тимуса, а затем по ненадобности постепенно атрофируется. Работа тимуса в детском возрасте оказывает влияние на состояние иммунитета человека на протяжении всей его жизни. Чем меньше возраст ребенка и чаще заболевания, тем интенсивнее нагрузка на тимус, что вызывает его скорейший рост. На любой вирус, попавший в детский организм, тимус активно реагирует и заставляет Т-лимфоциты вырабатывать антитела для борьбы с чужеродной средой. У детей, склонных к аллергическим реакциям и простудным заболеванием, железа может вырастать больше нормы.
Влияние на увеличение железы могут оказать перенесенные в период беременности будущей мамой инфекционные заболевания, а также генные отклонения, различные внутриутробные патологии развития, поздняя беременность.
Сбои в работе вилочковой железы приводят к снижению защитных сил детского организма. У ребенка появляется быстрая утомляемость, уязвимость для инфекционных заболеваний, затрудненное дыхание, аллергия, сухость кожных покровов, увеличиваются лимфоузлы, воспаляются аденоиды.
В большинстве случаев, медикаментозного лечения не требуется. В редких случаях требуется лечение и даже хирургическое вмешательство.
К пятилетнему возрасту железа обычно приходит в нормальное состояние. Однако, это не означает, что она должна оставаться в дальнейшем без наблюдения. Надо помнить, что от этого практически незаметного органа зависит иммунитет ваших детей и их здоровье в будущем. Контроль за состоянием этого органа осуществляется в наше время преимущественно методом ультразвукового исследования.
Прогноз и профилактика тимомегалии
Обычно тимомегалия у детей сохраняется до 3-6 лет, после чего размеры вилочковой железы приходят норму. Тем не менее, дети с тимомегалией более подвержены инфекционно-воспалительным и аллергическим заболеваниям, риску внезапной смерти от гипофункции коры надпочечников, сдавления увеличенным тимусом органов средостения.
Дети с тимомегалией должны состоять на диспансерном учете у педиатра, детского аллерголога-иммунолога, эндокринолога; проходить ежегодное лабораторно-инструментальное обследование. К возможным мерам по предупреждению тимомегалии можно отнести исключение перинатальных вредностей. Детям с увеличенной вилочковой железой следует избегать стрессов, контактов с инфекционными больными, своевременно проходить профилактические курсы лечения.
Тимомегалия или синдром Платтера – патологическое состояние, характеризующееся гиперплазией вилочковой железы, сочетающейся со снижением ее функции, гистологическое строение органа не меняется. Клиническая картина определяется степенью увеличения тимуса.
Тимомегалия – патологическое состояние, характеризующееся гиперплазией вилочковой железы и снижением ее функции
При небольшом увеличении железы клиника отсутствует. Если же размеры тимуса превышены значительно, развиваются синдромы компрессии торакальных органов, лимфопролиферации, иммунодефицита, возникают эндокринные нарушения. Диагноз устанавливается на основании осмотра пациента детским иммунологом и педиатром, данных рентгена грудной клетки, ультразвукового обследования вилочковой железы. Кроме того, исследуется кровь на содержание гормонов и состояние Т-лимфоцитов. Активная терапия проводится только в случае значительного увеличения тимуса.
Советы специалиста
Чтобы увеличение тимуса протекало без осложнений и не прогрессировало, то стоит соблюдать такие рекомендации:
- Давать корень солодки. В его составе есть вещества, которые могут улучшать работу надпочечников. Это повлияет на тимус и поспособствует нормализации его размеров. На протяжении всего курса такого лечения потребуется наблюдаться у врача.
- Из рациона ребенка стоит убрать те продукты, которые могут вызвать аллергию. При прогрессировании патологии из рациона нужно убрать сахар.
- Стоит следить за ребенком весной и осенью, чтобы он не заболел на ОРВИ. Для профилактики нужно закалять организм и повышать иммунитет.
Диагностика заболевания
Последующая компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позволяет врачу определить, где именно расположена опухоль. Врач может увидеть на этих изображениях, насколько она велика. Также обследования помогают выявить вторичные опухоли – метастазы.
Гистологическое исследование образца ткани может определить доброкачественность или злокачественность новообразования. Если есть подозрение на злокачественную тимому, гистологическое исследование подтверждает диагноз. Однако из-за расположения тимуса иногда бывает трудно получить образец ткани. Обычно это происходит только в контексте терапии, при которой врач удаляет опухоль при операции.

Новые диагностические методы, такие как позитронно-эмиссионная томография (ПЭТ), могут помочь в выявлении специфических новообразований. ПЭТ продемонстрировала в исследованиях способность дифференцировать доброкачественные тимомегалии от злокачественных тимом.
Диагностика заболевания проводится специалистом – детским иммунологом, эндокринологом, а также включает несколько этапов:
- Анамнестический;
- Инструментальный;
- Лабораторный.
При оценке и анализе заболевания необходимо обращаться внимание на перенесенные ранее болезни, данные конституции, анамнез. Проводится инструментальное обследование – рентген грудной клетки, УЗИ органов, надпочечников. Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾
Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾
Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания
Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾. Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания.
При наличии заболевания есть определенные показатели, которые характеризуются снижением субпопуляции Т-лимфоцитов, а также резким уменьшением количества клеток.
Одними из самых объективных методов распознавания тимомегалии считаются исследования с помощью рентгенодиагностики и УЗИ. Осмотр, пальпация и перкуссия применяются на первоначальном этапе постановки диагноза. Немаловажным фактором при этом является опыт врача.
Исследования, проведенные учеными, выявили предельные нормы веса и объема тимуса, выход за пределы которых, является проявлением тимомегалии. Наиболее точно данные показания устанавливаются с помощью УЗИ, во время которого предметом исследования является вилочная железа, органы брюшной полости и надпочечники. Проведенное УЗИ тимуса определяет степень заболевания.
При этом проводятся лабораторные исследования крови на превышение нормы Т-лимфоцитов, гормонов, назначается кардиограмма.
Тимомегалию чаще диагностируют у детей до года – до 34% случаев. Еще 12% приходятся на детей от года до 6 лет. К 7 годам тимус у детей значительно уменьшается в размерах, в связи с чем, тимомегалию ставят лишь у 2% маленьких пациентов.
Если родители заметили хоть один из симптомов болезни, необходимо обратиться за консультацией к педиатру. Он, в свою очередь, даст направление к эндокринологу и рентгенологу. Поставить точный диагноз можно только полного медицинского обследования, которое включает в себя следующие этапы:
- Визуальный осмотр пациента. Врач делает первичные выводы на основе данных о размерах шеи и грудной клетки. Также в этот этап входит пальпация вилочковой железы и осмотр кожных покровов.
- Рентгенограмма. Данное исследование позволяет получить информацию о размерах и массе тимуса, а также рассчитать ККТИ. На базе этих параметров специалист выявляет степень тимомегалии.
- Ультразвуковое обследование. Медик проводит УЗИ вилочковой железы, брюшной полости и надпочечников.
- Иммунограмма, лабораторные исследования крови и мочи. Проводится для определения уровня главных клеток иммунитета и количества гормонов, которые вырабатывает тимус.
На основе полученных в ходе обследования данных, врач ставит диагноз и выявляет стадию увеличения вилочковой железы. После этого назначают действенную терапию, опираясь на особенности детского организма и хронические или врожденные патологии.
Симптомы
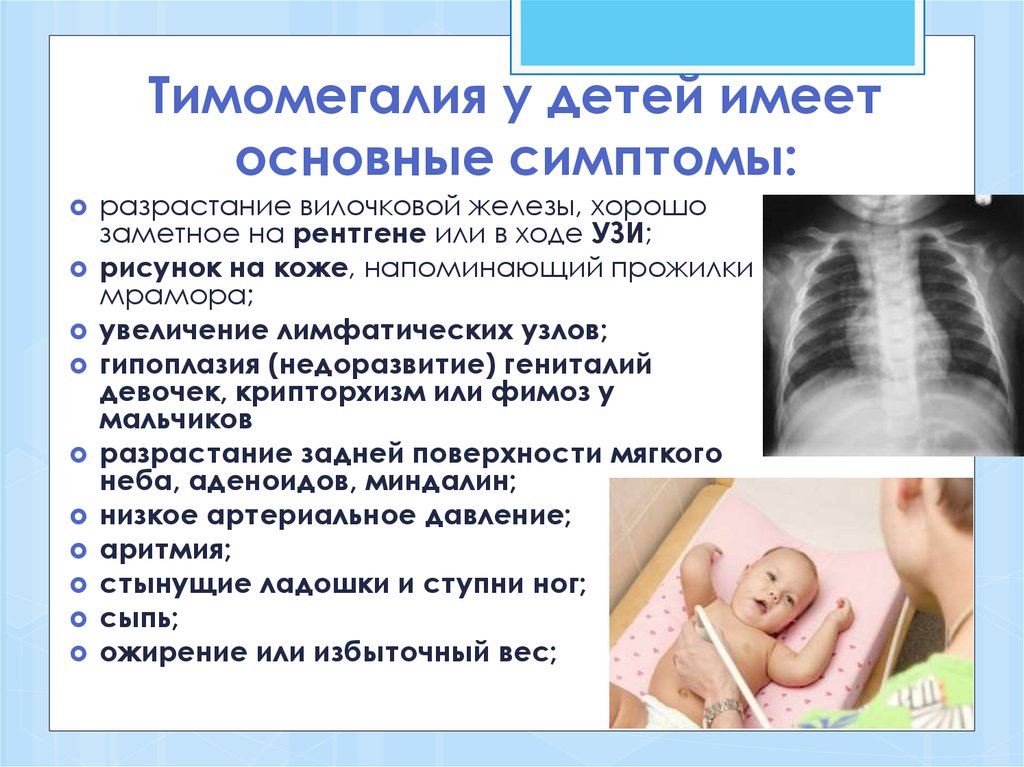
Тимомегалия у детей имеет основные симптомы:
- разрастание железы, хорошо заметное на рентгене или в ходе УЗИ;
- рисунок на коже, напоминающий прожилки мрамора;
- увеличение лимфатических узлов;
- гипоплазия (недоразвитие) гениталий девочек, крипторхизм или фимоз у мальчиков;
- разрастание задней поверхности мягкого неба, аденоидов, миндалин;
- низкое артериальное давление;
- аритмия;
- стынущие ладошки и ступни ног;
- сыпь;
- ожирение или избыточный вес;
У младенцев до года симптомы тимомегалии таковы:
- значительный вес при рождении;
- резкие изменения веса, его быстрое увеличение и падение;
- венозная сеть на груди;
- бледность;
- аритмия;
- посинение во время плача;
- кашель без признаков простуды, ухудшение в горизонтальном положении;
- субфебрильная температура (37–38°) продолжительный период при отсутствии простуды;
- потливость;
- учащенные срыгивания.
Для того, чтобы предотвратить возникновение этих заболеваний, родители маленьких пациентов должны строго следовать рекомендациям педиатра, оберегать малыша от стрессов, вовремя сдавать анализы и проводить лечение.
В этой группе также повышен риск проявления синдрома внезапной младенческой смерти. Поэтому постоянный присмотр педиатра, аллерголога, эндокринолога является обязательным.
Симптомы тимомегалии
Дети с тимомегалией отличаются характерными фенотипическими чертами: округлыми мягкими формами тела, крупными чертами лица и увеличенными поперечными размерами тела (широким лицом, плечами, грудной клеткой, ладонями и стопами), бледной, слабо пигментированной кожей, светлыми волосами и глазами, слабо развитой мускулатурой, повышенным аппетитом. Чаще чем в популяции у них отмечается нарушение темпов и последовательности прорезывания зубов, позднее начало ходьбы, задержка речевого развития и дислалия.
Из сопутствующих заболеваний при тимомегалии могут встречаться паховые и пупочные грыжи, ВПС (септальные дефекты), перинатальная энцефалопатия, рахит, врожденный вывих бедра, синдактилия, крипторхизм, фимоз, гипоплазия матки и влагалища и др. Дети с тимомегалией склонны к артериальной гипотонии, аритмиям, повышенной потливости, необъяснимому длительному субфебрилитету. Клинически значимая тимомегалии может сопровождаться сдавлением жизненно важных органов (трахеи, сосудистого пучка, ВПВ, блуждающего нерва), развитием синдромов иммунодефицита и лимфопролиферации, эндокрино-обменных нарушений.
При компрессии увеличенным тимусом жизненно важных органов может развиваться синдром верхней полой вены: набухание шейных вен, расширение венозной сети на верхней части туловища, одышка, цианоз. В случае сдавления трахеи возникает кашель, одышка, шумное храпящее дыхание, возбужденное состояние. Раздражение блуждающего нерва сопровождается брадикардией, дисфонией, срыгиваниями или рвотой, коллапсами.
Тимомегалия обычно сочетается с гиперплазией лимфоидной ткани (лимфаденопатией, увеличением аденоидов и миндалин, спленомегалией). В раннем и дошкольном возрасте дети с тимомегалией относятся к группе часто болеющих; у них отмечаются частые эпизоды ОРВИ с сильным коклюшеподобным кашлем и ложным крупом, отиты, пневмонии, выраженные поствакцинальные реакции. Эндокринные сдвиги проявляются ожирением, гипокортицизмом, гипопаратиреозом, сахарным диабетом, дисфункцией щитовидной железы, гиперпигментацией кожных покровов.
Роль родителей в жизни ребенка с тимомегалией
Одна из ключевых задач родителей — обеспечить своему ребенку подходящую медицинскую помощь и образование. Родители должны работать над тем, чтобы выяснить адекватные методы лечения и найти опытных специалистов, способных помочь ребенку справиться с тимомегалией.
Важно, чтобы родители были информированы о расстройство, чтобы понимать характер его проявления и особенности поведения ребенка. Это поможет им научиться управлять ситуациями, когда ребенок проявляет незнакомые или агрессивные формы поведения
Родители также должны создать структурированную и поддерживающую среду для ребенка. Они должны предоставить ему регулярные режимы и расписание, чтобы помочь ему осваивать новые навыки и повысить уровень тревоги.
Кроме того, родители играют важную роль в социализации ребенка с тимомегалией. Они должны создать возможности для взаимодействия с другими детьми и помочь ребенку развивать социальные навыки. Родители могут организовывать игры, хобби или занятия, которые помогут ребенку научиться взаимодействовать с другими людьми.
| Роль родителей в жизни ребенка с тимомегалией: |
|---|
| Обеспечение медицинской помощи и образования |
| Информирование о расстройстве и особенностях поведения |
| Создание структурированной и поддерживающей среды |
| Помощь в социализации и развитии социальных навыков |
Особенности проведения УЗИ тимуса
УЗИ данной области не требует никакой специальной подготовки и занимает по времени не более 15 минут. Главное – исключить резкие движения ребенка и постараться успокоить, чтобы малыш не плакал.
При таком методе диагностики используется специальный гель, который служит смазкой для обследуемой зоны с помощью датчика.
В процессе исследования выявляются следующие основные данные относительно вилочковой железы:
- размер, включающий длину, ширину и толщину органа;
- расположение;
- особенности строения;
- однородность органа;
- наличие или отсутствие других включений.
Все данные выводятся на мониторе, фиксируются в протоколе и сравниваются с показателями нормы для конкретного возраста.
Норма размеров для разного возраста
Чтобы определить наличие патологий тимуса, в первую очередь необходимо сравнить размеры вилочковой железы с показателями нормы.
Незначительные отклонения не должны вызывать беспокойства, однако большая разница между полученными данными и усредненными параметрами требует особого внимания.
Приблизительная норма размеров тимуса представлена в следующей таблице в соответствии с возрастом ребенка:
| Возраст | Длина в сантиметрах | Ширина в сантиметрах | Толщина в сантиметрах |
| до месяца | 4 | 3,3 | 2,1 |
| 1-3 месяца | 4,4 | 3,4 | 2,2 |
| 4 месяца-полгода | 4,5 | 3,6 | 2,5 |
| 7-9 месяцев | 4,7 | 4,2 | 2,6 |
| 10 месяцев-год | 5,2 | 4,2 | 2,3 |
| годовалый возраст | 4 | 3,1 | 2,1 |
| 2 года | 3,6 | 2,8 | 1,7 |
| 3 года | 5 | 4,1 | 2,1 |
| от 4 до 6 лет | 4,5 | 3,2 | 2,2 |
Интересно!
Особый контроль при отклонениях работы вилочковой железы требуется малышам в возрасте до года, поскольку именно в этом периоде ее увеличение в размерах может иметь серьезные последствия. Рекомендуем узнать: Какие симптомы возникают при заболеваниях вилочковой железы?
В связи с этим в некоторых странах детям, не достигшим годовалого возраста, проводится ультразвуковое исследование как минимум трижды в целях профилактики.
Чем опасна тимомегалия?

Увеличенный тимус приводит к тому, что многие заболевания у детей протекают с осложнениями. Во время простуды первые два дня протекают нормально, но уже на третий день наблюдается резкое повышение температуры тела. Происходит поражение дыхательной системы. Длительность болезни увеличивается в несколько раз.
В тяжелую коклюшеобразную форму часто перерастает обычный кашель. При этом могут наблюдаться симптомы обструкции бронхов. Улучшение состояния становится заметным только спустя месяц интенсивного лечения.
Пневмония часто осложняется отитом или болями в брюшной полости. Заболевание проявляется постепенно. Температура обнаруживается только в тот момент, когда пневмония трудно поддается лечению. В случае, если у вас появилась тяга порадовать себя шикарным интимным досугом, вас точно привлекут отборные проститутки Тюмени . Вы имеете возможность фильтровать индивидуалок по целому каталогу характеристик, указывая их рост, объем бюста, а также район проживания!
Если тимомегалию вовремя выявить и провести правильную терапию, то она не приведет к тяжелым последствиям. Заболевание хорошо поддается лечению.
Тимомегалия
Итак, тимомегалия – что это такое у детей и чем она может быть опасна для ребенка?
Это патологическое состояние, которое является увеличением вилочковой железы у детей с сохранением исходной структуры железистого органа.
Согласно статистике, у детей раннего возраста тимомегалия диагностируется в 13 – 34 % и у 3 – 12 % заболевание выявляется после 3 лет.
После того, как возраст ребенка достигает 6 лет, число зафиксированных случаев возникновения патологии крайне низко.
Заболевание у мальчиков выявляется в 2 раза чаще. Дети, у которых была обнаружена патология входят в группу повышенного риска по таким заболеваниям:
- онкологические заболевания;
- эндокринные патологии;
- аутоиммунные нарушения.
У детей с увеличенной зобной железой чаще возникают аллергические реакции, которые могут иметь серьезные последствия для общего здоровья.
Когда диагностируется гипоплазия тимуса, то есть его недоразвитие и несоответствие физиологическим нормам, возможно возникновение тех же проявлений, что и при гиперплазии. Данное обусловлено тем, что иммунитет ребенка неспособен справляться с возникающими угрозами для здоровья.. Младенцы с данной патологией более подвержены синдрому внезапной смерти и требуют особенного ухода и дополнительного медицинского контроля
Младенцы с данной патологией более подвержены синдрому внезапной смерти и требуют особенного ухода и дополнительного медицинского контроля.
Классификация
Тимомегалия делится на первичную (врожденную) и вторичную (приобретенную).
При врожденном типе патологии вилочковая железа верно сформирована, тем не менее наблюдается увеличение ее параметров.
Данное сопровождается следующими проявлениями:
- Сниженный показатель секреторной функции тимуса.
- Наблюдается гиперплазия лимфоидных тканей.
- Присутствует нарушение работы нейро-эндокринной системы.
- Гипокортицизм, который обусловлен болезнью Аддисона.
- Опухолевые и воспалительные процессы надпочечниковой коры.
- Травмации желез эндокринной системы в общем и повреждения тимуса в частности.
- Опухолевые процессы структур головного мозга.
- Гипоталамический синдром на фоне окклюзионной гидроцефалии.
- Васкулиты.
Кроме того, гиперплазия вилочковой железы может быть обусловлена функциональным характером. То есть, увеличение параметров органа может произойти вследствие следующих причин:
- ОРВИ;
- пневмонии;
- грипп и прочие.
Когда гиперплазия тимуса связана с подобными заболеваниями, после того, как ребенок выздоравливает, размеры железы возвращаются к физиологической норме.
Степени
Степень тимомегалии выявляется согласно качественным признакам и результатам определенных измерений.
Качественные признаки – это рассмотрение общего вида железы на рентгеновском снимке и определение параметров органа.
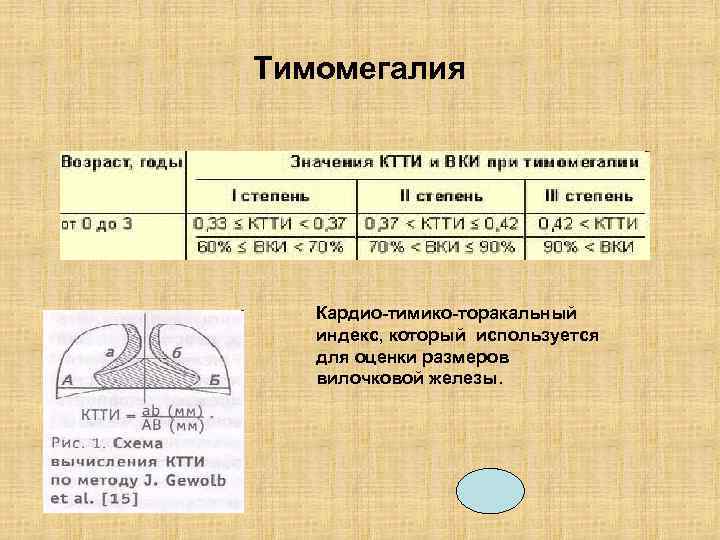
Для того, чтобы определить степень тимомегалии у маленьких детей применяют КТТИ (кардиотимикоторакальный индекс). Согласно нему степени тимомегалии подразделяются следующим образом:
- Когда КТТИ находится в рамках 0,33 – 0,37 диагностируется I степень тимомегалии.
- Когда КТТИ находится в рамках 0.38-0.42 диагностируется II степень тимомегалии.
- Когда КТТИ имеет показатель 0.43 и выше, диагностируется III степень тимомегалии.
Указанный индекс рассчитывается специалистом на основании рентгенограммы.
При этом медик производит измерения соотношений грудной полости у диафрагмы и параметров сосудистого пучка в зоне раздвоения трахеи (бифуркации). Грудную клетку условно подразделяют на 3 части.
В зависимости от того, какого уровня достигла зобная железа (расположена в рамках верхней, нижней либо средней трети) и диагностируются соответственно тимомегалия 3 степени, 2 либо 1.
Симптомы
Диагностика диффузно-узлового зоба может быть осложнена тем, что болезнь проявляет себя по-разному. В большинстве случаев изменения в организме сопровождаются или являются следствием повышения синтеза гормонов щитовидной железы. Но это условие при диффузно-узловом зобе не всегда соблюдается. В ряде случаев гормоны щитовидки, напротив, снижаются или находятся в пределах нормы.
На ранней стадии течение болезни часто имеет скрытую форму. Даже при тщательной диагностике распознать ее удается далеко не всегда. По мере увеличения диффузно-узлового зоба симптомы заболевания становятся более яркими и заметными.
Пациенты жалуются:
- на беспричинно охрипший голос;
- затрудненное дыхание;
- беспричинный сухой кашель;
- гипертрофию щитовидной железы, то есть ее визуальное увеличение, заметное внешне.
Диффузно-узловой зоб 1 степени может проявляться сильными болями в области гортани, не связанными с простудными или инфекционными заболеваниями. Пациент ощущает постоянный дискомфорт во время сглатывания пищи или напитков, а при попытке наклона головы — неприятное сдавление. Часто при диффузно-узловом зобе наблюдаются головокружения.
В дальнейшем симптомы усугубляются. Проявления диффузно-узлового зоба 2-й степени все больше напоминают симптомы тиреотоксикоза, который возникает при повышении выработки гормонов щитовидной железы. Характерными признаками болезни на этой стадии считаются боли в области груди и за грудиной, артериальная гипотензия, одышка, которая беспокоит даже после легкой физической нагрузки.
Диффузно-узловой зоб 2 степени может проявляться:
- бессонницей;
- снижением или отсутствием аппетита;
- болями в области шеи и гортани;
- раздражительностью;
- нервозностью.
Возможны жалобы на дерматологические проблемы — к примеру, пациентов при диффузно-узловом зобе часто беспокоит сухость и шелушение кожи. Для пациентов пожилого возраста характерны нарушения когнитивных функций — в частности, забывчивость и ухудшения памяти. Может наблюдаться при диффузно-узловом зобе снижение температуры тела. У мужчин нередки случаи ослабления эректильной функции и проблемы с потенцией, у женщин — нарушения менструального цикла, бесплодие, а во время беременности — выкидыш.
Диффузно-узловой зоб — заболевание, которое может поражать не только взрослого человека, но и ребенка в раннем возрасте. Опасность патологического разрастания тканей в сочетании с узловыми новообразованиями щитовидной железы в том, что оно может негативно повлиять на умственное и физическое развитие молодого организма. При этом процесс устранения патологии с учетом ее анатомического расположения весьма сложен. Нередко при диффузно-узловом зобе из-за избытка тиреоидного гормона развивается Базедов синдром. Он оказывает на организм токсическое воздействие, что проявляется нервозностью, беспокойством, постоянным чувством голода. Для этой болезни также характерна сухость кожных покровов, тремор (неконтролируемое дрожание) нижних и верхних конечностей, выпячивание глаз.
При крупном диффузно-узловом зобе симптомы также имеют свою специфику. Образование в области щитовидной железы приводит к компрессии близлежащих тканей и структур, затрудняет глотание и движения головы. Болезнь может приводить к афонии — утрате голоса, параличу возвратного нерва гортани. Увеличению щитовидной железы сопутствуют диссомния, потливость, резкое и беспричинное снижение веса. Если возникают боли, это говорит о том, что диффузно-узловой зоб давит на пищевод и трахею. Паралич голосовых связок и сращение тканей наблюдаются при озлокачествлении патологического процесса.
Нормы и отклонения
После проведенных исследований вилочковой железы врачи ставят диагноз на основе полученных данных.
Зачастую серьезных нарушений этого крошечного органа не наблюдается, и даже самое обычное увеличение тимуса (тимомегалия) не является опасной болезнью. Особо острые случаи (гиперплазия или гипоплазия), к большому счастью, наблюдаются крайне редко.

Нормальные показатели
Неважно, каким именно диагностическим методом проводили исследования тимуса (УЗИ, рентгенография и пр.), все сводится к расчету общего объема и веса данного органа. На основании этих данных ставится конкретный диагноз
Нормальными показателями размеров тимуса для новорожденного малыша считаются: длина — 41 мм, ширина — 33 мм, толщина — 21 мм, общий объем — 13900 мм³
На основании этих данных ставится конкретный диагноз. Нормальными показателями размеров тимуса для новорожденного малыша считаются: длина — 41 мм, ширина — 33 мм, толщина — 21 мм, общий объем — 13900 мм³.
Следует уточнить, что приведенные данные являются эталонными, и допускаются небольшие отклонения в ту или иную сторону. Как заявляют опытные специалисты, в нормальном состоянии вес тимуса должен составлять 0,3% от общего веса тела ребенка.
Для новорожденных допускается вес вилочковой железы в диапазоне от 15 до 45 г, для подростков — от 25 до 30 г. В иных случаях врачи ставят диагноз: тимомегалия.
Увеличение (тимомегалия)
Тимомегалия, в большинстве случаев, является наследственным заболеванием и наблюдается у детей до 6 лет. Частота заболеваний тимомегалией у детей до 3-х лет составляет 13-34%, у детей от 3-х до 6-ти лет — 3-12%.
После 6-ти лет данное заболевание редко встречается. Однако, в противном случае, таких детей вносят в группу риска по развитию аутоиммунных и онкологических заболеваний.
Важно! Замедление роста тимуса происходит только по достижению 12-летнего возраста.
Исследователи в области биологии и медицины выделяют две формы тимомегалии: приобретенную и врожденную.
Первая из них может развиваться на фоне внешних воздействий или перенесенных патологических изменений и заболеваний (аддисонова болезнь, онкология надпочечников, пневмония, ОРВИ, васкулит).
Врожденная тимомегалия подразумевает правильно сформированный тимус, который имеет размеры больше допустимых. Такой порок практически во всех случаях не несет угрозы жизни и здоровью ребенка.
Тимомегалия может быть трех ступеней тяжести. Они отличаются согласно показателям КТТИ (кардиотимикоторакального индекса).
Показатель КТТИ до 0,33 говорит о том, что малыш полностью здоров, показатель в рамках от 0,33 до 0,37 говорит о том, что у ребенка развита первая степень тимомегалии.
Показатели для установления диагноза тимомегалия второй степени должны находиться в рамках 0,37 – 0,42, третьей степени — свыше 0,42.
Гиперплазия и гипоплазия тимуса
Гиперплазия — острое заболевание вилочковой железы. На ее фоне начинают активно разрастаться клетки в мозговой и корковой части с одновременным формированием новых образований в тимусе.
При данном заболевании, в отличие от тимомегалии, размеры тимуса могут оставаться в норме, однако нарушаются структурная и функциональная составляющие.
Для точного определения диагноза УЗ-исследование не подойдет. В этом случае проводят рентгенографическое исследование с последующим определением характера тени вилочковой железы.
Основными причинами гиперплазии принято считать:
- онкологию;
- анемию и сердечно-сосудистые заболевания;
- аутоиммунные и эндокринные заболевания.
Гипоплазия тимуса или синдром Ди Джорджи, в большинстве случаев, возникает в случае внутриутробного инфицирования плода. Вследствие этого у новорожденного ребенка вилочковая железа недоразвита или вообще отсутствует.

При гипоплазии у ребенка наблюдается поражения лицевой ткани и общие нарушения в строении лицевых органов.
Кроме того, у ребенка наблюдаются нарушения в строении сердца, почек. Некоторые ученые также склонны предполагать, что к синдрому Ди Джорджи существует генетическая предрасположенность.
Знаете ли вы? Если вилочковую железу полностью удалить после пятилетнего возраста ребенка, то это никаким образом не повлияет на качество его жизни. Дело в том, что за первые пять лет тимус успевает выработать такое количество Т-лимфоцитов, которое будет защищать организм человека до глубокой старости.
В любом случае, при недоразвитом тимусе симптомы гипоплазии могут сами исчезнуть после шестилетнего возраста.
Однако все это время ребенок может быть подвержен инфекционным заболеваниям, не переносить процессы переливания крови и трансплантации органов.