Лечение дома
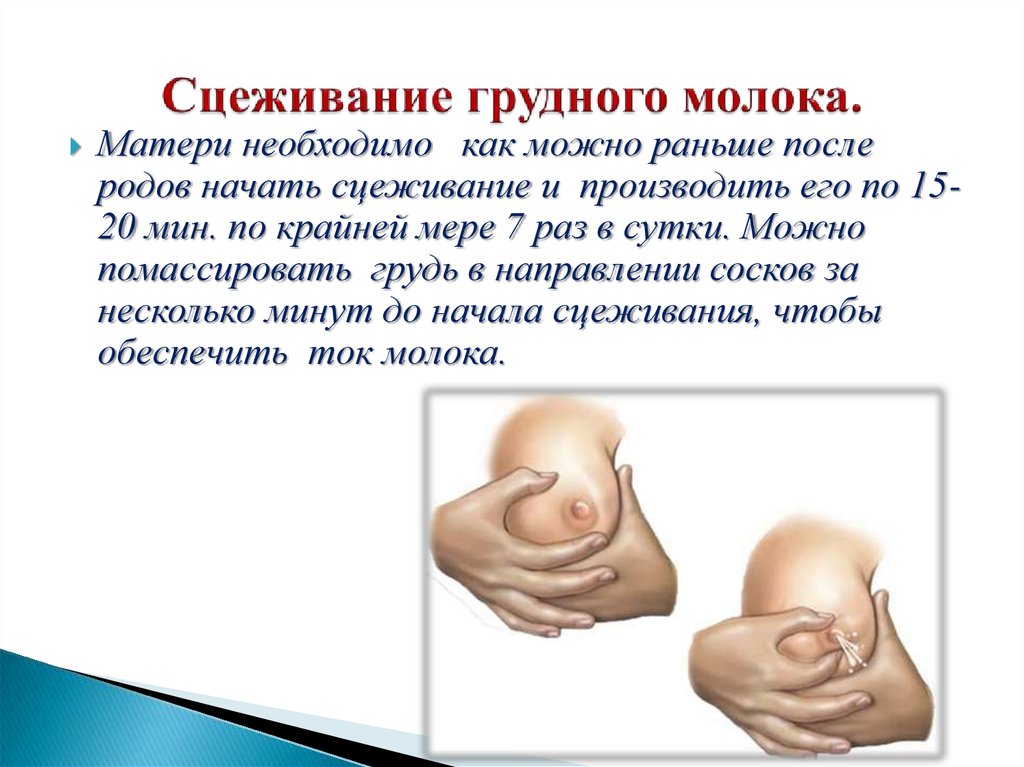
Как правильно сцеживать
- Четыре пальца руки располагают снизу груди на границе между пигментированной ареолой и белой кожей. Большой палец кладут сверху на такую же границу. Пальцы должны оставаться неподвижными, не скользить по коже во избежание потертостей.
- Первое движение – это нажатие пальцами по направлению к грудной клетке, имитирующее захват протоков с молоком.
- Второе – прокатывание по протокам пальцами.
- Чтобы при гиперлактации не увеличивать еще больше выработку молока, сцеживаться стоит длительно, но не чаще трех за сутки.
- В ночные часы, примерно с 2 ночи до 8 утра (когда наступает пик выработки окситоцина) от сцеживаний лучше отказаться, а заменить их кормлением.
Как избежать лактостаза при отлучении от груди?
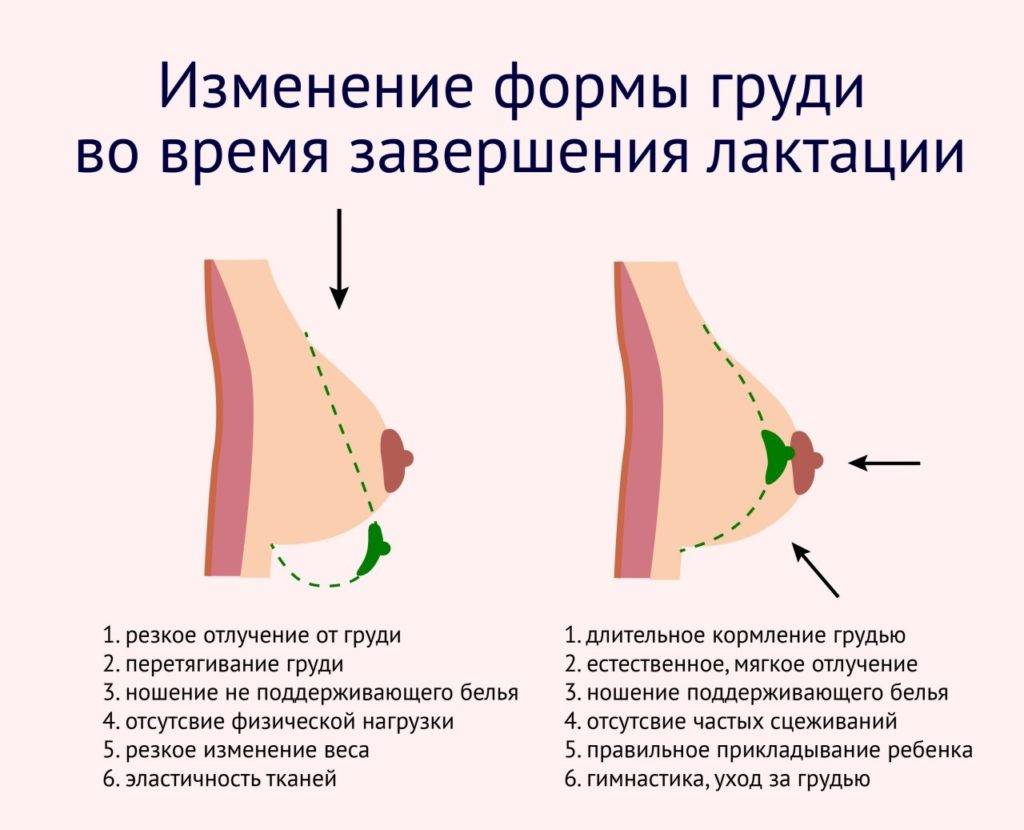
Когда мама решает отлучить ребенка от груди, возможно возникновение лактостаза, который сопровождается застоем молока в молочных железах. Чтобы избежать этого неприятного состояния, следует постепенно уменьшать количество кормлений. С каждым днем можно уменьшать время и количество прикладываний.
Необходимо следить за состоянием груди, например, делать самомассаж, но обязательно после консультации с врачом. Положительным эффектом является применение облачений из капустных листьев на грудь. Ежедневно нужно обязательно носить удобный бюстгальтер, чтобы предотвратить возникновения застоя молока.
Физическая активность также положительно влияет на предотвращение лактостаза. Например, можно заняться фитнесом или йогой, но тоже после консультации с врачом
Важно обеспечить организму достаточное количество жидкости и питательных веществ, чтобы сохранить хорошее самочувствие
- Постепенно уменьшайте количество кормлений
- Обязательно следите за состоянием груди
- Используйте облачения из капустных листьев на грудь
- Носите удобный бюстгальтер
- Занимайтесь физической активностью после консультации с врачом
- Пейте достаточное количество жидкости и питательных веществ
Каменная грудь: причины и как справиться
Главные причины каменной груди:
| 1. | Неправильное прикладывание ребенка к груди. |
| 2. | Недостаточное или избыточное сцеживание молока. |
| 3. | Блокировка молочного протока из-за соска, который не имеет отверстия. |
| 4. | Сидячий образ жизни и недостаток физической активности. |
| 5. | Стресс и усталость. |
Есть несколько способов справиться с каменной грудью:
1. Регулярное прикладывание ребенка к груди и правильная техника кормления.
2. Сцеживание молока при необходимости, чтобы предотвратить избыток или недостаток молока.
3. Использование специальных сосок с отверстием, чтобы предотвратить блокировку молочного протока.
4. Увеличение физической активности и регулярное выполение упражнений, направленных на грудные мышцы.
5. Управление стрессом и усталостью через релаксационные техники и достаточный отдых.
Если проблема сохраняется или усугубляется, необходимо обратиться к врачу или консультанту по ГВ для получения дополнительной помощи и поддержки.
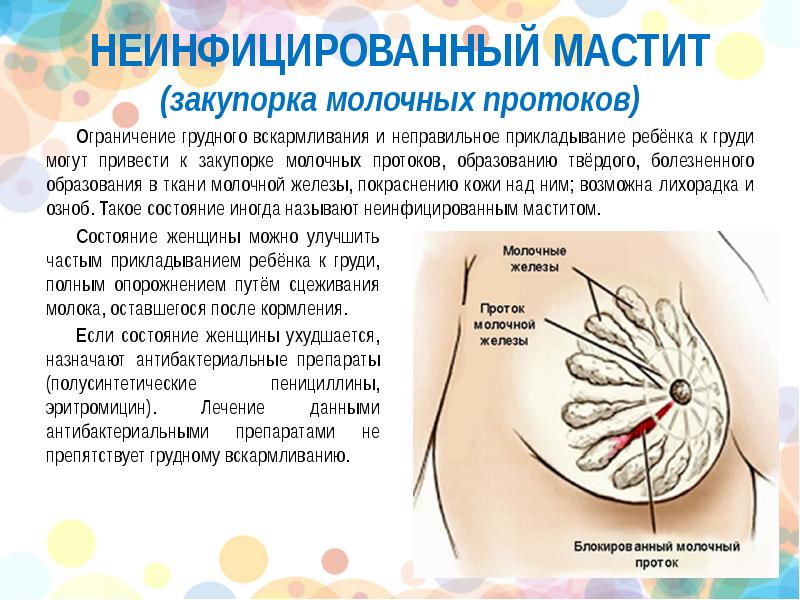
Закупоренные молочные протоки
После того как отек пройдет, некоторые шишек может остаться или стать заметнее, потому что часть молока задерживается в молочных протоках. Один проток не может закупориться, поэтому обычно дискомфорт вызван совокупностью закупоренных протоков. Такая закупорка может сохраняться, а если она усугубляется, то может вызвать воспалительный мастит.
Иногда предлагается легкий массаж, чтобы попытаться прочистить и открыть проток, но исследования показали, что это редко помогает и может травмировать ткани молочной железы и вызвать еще больший отек. Могут помочь противовоспалительные средства, такие как ибупрофен или напроксен.
Что такое молочная лихорадка?
Если ткани молочной железы женщины переполнены молоком, ее груди становятся набухшими и болезненными. Это происходит, если в груди вырабатывается больше молока, чем ребенок может съесть и усвоить. При этом температура тела становится выше 38 °С.
Лихорадка может быть вызвана инфекцией молочной железы, называемой маститом, а может быть признаком другого заболевания. Женщине следует проконсультироваться с врачом, чтобы убедиться в правильности диагноза.
Общие симптомы:
- опухоль груди;
- боль в груди;
- грудь плотная или твердая;
- ощущение тепла в области груди;
- сглаженные ареолы груди;
- болезненность в подмышечных лимфатических узлах;
- лихорадка.
Техника массажа при застое молока
Хорошую помощь при лактостазе может оказать массаж. На ранних стадиях он поможет избавиться от неприятных ощущений и убрать застой. Массаж лучше делать после принятия расслабляющего душа. Перед началом процедуры необходимо тщательно вымыть руки и нанести на грудь жирный крем или массажное масло. Правила массажа при лактостазе:
- Под грудь подкладывают левую руку, правой начинают аккуратно массажировать. Движения должны быть аккуратными и мягкими и совершаться по часовой стрелке. Массирование груди начинать с верхней ее части и постепенно доходя до соска.
- Каждое уплотнение должно быть проработано особенно тщательно. Его массируют также по часовой стрелке, можно слегка разминать.
- Грудь в области соска массируется очень аккуратно. Для предотвращения трещин ее лучше предварительно смазать жирным кремом.
- Не стоит забывать о массаже подмышечных впадин.
- После окончания массажа необходимо слегка наклониться вперед и несколько раз легко стряхнуть грудь.
Стоит обратить внимание, что при массаже не допустимы резкие движения. Они должны быть мягкими и не причинять болевых ощущений. Для большего эффекта допускается легкое постукивание по уплотнениям костяшками пальцев
После окончания массажа рекомендовано сразу покормить ребенка или сцедить молоко. Обычно, достаточно несколько процедур, чтобы грудь стала мягкой, а уплотнения исчезли. Если этого не произошло, то необходимо обратиться к врачу, который выполнит профессионально это процедуру и произведет сцеживание молока из груди
Для большего эффекта допускается легкое постукивание по уплотнениям костяшками пальцев. После окончания массажа рекомендовано сразу покормить ребенка или сцедить молоко. Обычно, достаточно несколько процедур, чтобы грудь стала мягкой, а уплотнения исчезли. Если этого не произошло, то необходимо обратиться к врачу, который выполнит профессионально это процедуру и произведет сцеживание молока из груди.
Чем отличается физиологическая мастопатия от мастита у новорожденных?
Что же происходит с грудными железами ребенка после его рождения? Эндокринная система активизируется, поэтому организм малыша все меньше нуждается в материнских гормонах. Гипофиз маленького организма начинает вырабатывать эстрогены, в результате чего возникает выброс пролактина: это становится причиной нагрубания молочных желез у ребенка, из которых может выделяться молочнообразная жидкость.
В течение недели после рождения у ребенка возникает состояние, которое называется гормональным кризом. Природа устроена так, что именно гормональный криз заставляет организм адаптироваться к миру: пройдя через него, ребенок получает определенную защиту от проблем с иммунной и неврологической системой.
Начало лактации
В самом начале лактации появляются болезненные симптомы и начинает выделять молоко. Тяжесть и переполненность, ощущение воспаления, боль и отек – это нормальные явления. В первые дни может подниматься температура тела (но не выше 37.5 °C). Это может напугать, а ведь надо еще кормить ребенка. Что делать и как справиться с дискомфортом?
Разберемся подробнее с основными моментами:
Во-первых, важно понимать, что трудности временные. Через 2-3 дня отек спадет и кормление станет легче.
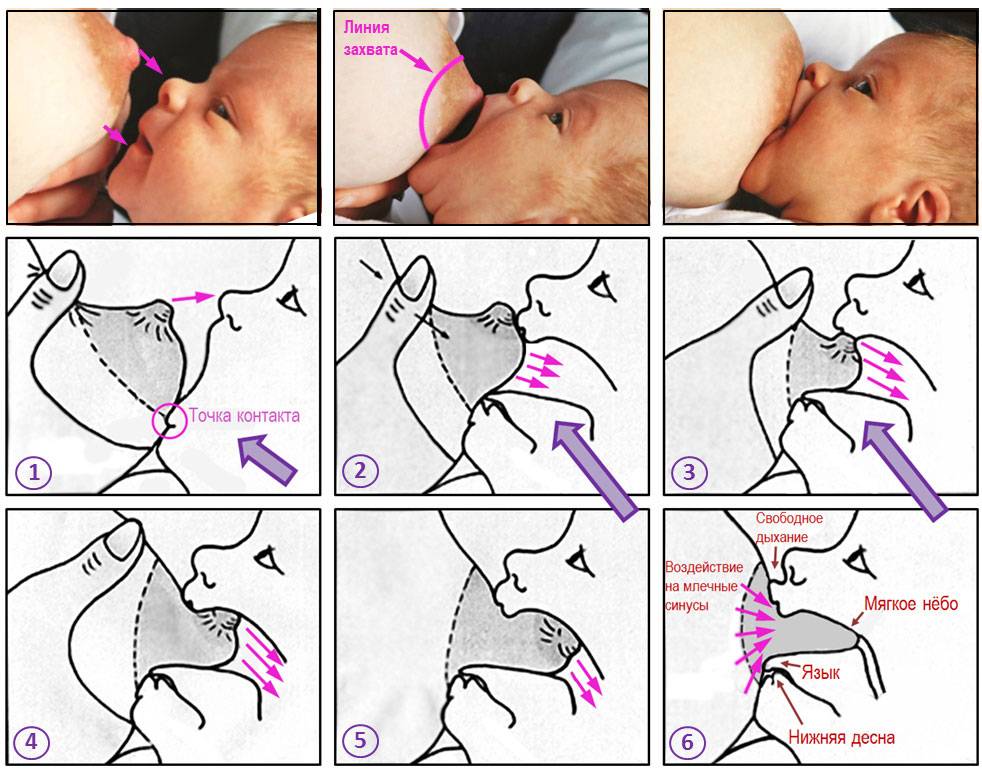
Важно придерживаться рекомендованных правил кормления, правильно прикладывать ребенка и следить за гигиеной груди
Именно в первые дни лактации молочные железы беспомощны перед инфекциями.
Важно не прерывать кормление даже при дискомфорте. Если пропускать кормление, то возможны два варианта: или молоко будет скапливаться и начнется лактостаз. Или молоко пропадет, и ребенку не будет хватать пищи.
Рассмотрим, что можно сделать, чтобы нормализовать состояние молочных желез во время лактации.

Профилактика галактоцеле
Прогноз заболевания при своевременном обращении благоприятный. При развитии осложнений потребуется отказ от кормления. После хирургического вмешательства возможно формирование рубцов, но рецидивов практически нет.
Профилактика галактоцеле включает:
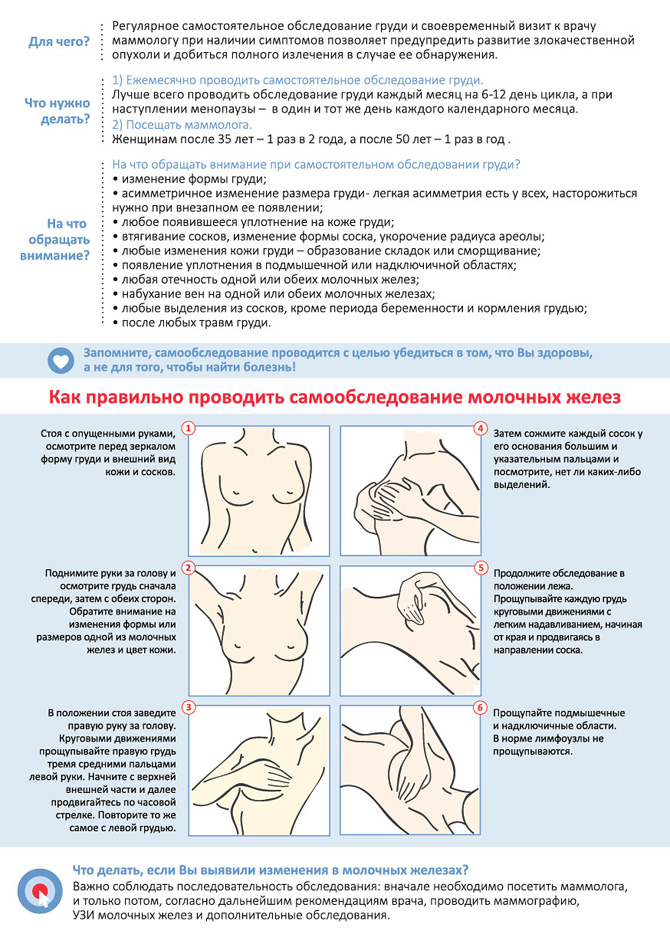
- регулярное самообследование груди, особенно в период грудного вскармливания и после него;
- соблюдение правил гигиены во время кормления грудью (чистота, использование специальных прокладок для кормящих), профилактика и своевременное лечение трещин сосков;
- сцеживание при избытке молока после каждого кормления;
- ношение правильно подобранного белья, особенно во время беременности, кормления;
- своевременное обращение к маммологу при любых изменениях в груди.
Симптомы лактостаза у кормящих
Задержка оттока молока приводит к накоплению его в одном из участков молочной железы. Пострадавший участок увеличивается в объеме и уплотняется. На ранних этапах такое уплотнение выявляется только пальпаторно, т.е. при ощупывании, что позволяет распознать застой молока. В дальнейшем размер уплотнения увеличивается, окружающие ткани сдавливаются, формируется отек.
Кормящая женщина предъявляет жалобы на общее ухудшение самочувствия, недомогание и слабость, озноб, головные боли, появление болезненного уплотнения в области молочной железы, усиление болевых ощущений при кормлении и, связанную с этим, малоэффективность самого кормления.
При осмотре обнаруживается определяемая пальпаторно (при ощупывании) и видимая на глаз припухлость, нагрубание, покраснение пострадавшей зоны. Также при пальпации выявляется болезненность участка. Кожа над пораженным сегментом плотная, натянутая, неэластичная, горячая на ощупь. Отмечается субфебрильная лихорадка с повышением температуры тела до 37,4-37,5оС.
Как отличить лактостаз от мастита?
Осложнением и последствием продолжительного лактостаза является лактационный мастит – воспаление ткани молочной железы.
Различают лактационный мастит неинфекционный и инфекционный. Последний развивается в условиях включения в процесс патогенной микрофлоры, чаще всего стафилококковой. Возбудитель инфицирует протоки и ткань молочной железы, поступая в них через трещины сосков, при кормлении грудью, сцеживании молока.
Проявления лактационного мастита соответствуют местным и общим проявлениям воспаления. Местные реакции описаны еще Гиппократом: покраснение (rubor), припухлость (tumor), местное повышение температуры (calor), боль (dolor), нарушение функций (function laesae).
К общим относятся снижение трудоспособности, недомогание, головные боли, озноб, температура до 38,0-39,5оС, изменения со стороны клеточного состава крови.
Все эти проявления в целом, аналогичны таковым для лактостаза, но выражены в значительно большей степени. Например, температура при лактостазе (неосложненном) не поднимается более 37,4-37,6оС, а при мастите она значительно выше; отклонения в общем анализе крови отсутствуют при банальном застое молока и весьма выражены в условиях лактационного мастита. Если при лечении лактостаза у кормящих центральным мероприятием является сцеживание молока в домашних условиях, то лактационный мастит требует комплексной консервативной терапии, а в ряде случаев – хирургического вмешательства.
Для того чтобы различить лактостаз и лактационный мастит, может назначаться общий анализ крови, бактериологическое исследование отделяемого из сосков молочных желез, ультразвуковое исследование (УЗИ).
В общем анализе крови пациенток с лактационным маститом имеют место неспецифические признаки воспалительной реакции, нехарактерные для лактостаза (см. таблицу).
Бактериологическое исследование выявляет обсемененность патогенной микрофлорой в отделяемом гное или молоке, отсутствующая при банальном лактостазе.
Ультразвуковое исследование позволяет оценить происхождение уплотнения, дает ответ на вопрос «Мастит или лактостаз?», а также разграничивает отдельные формы лактационного мастита, что является определяющим фактором при выборе тактики лечения.
Основные отличия лактостаза и лактационного мастита показаны в таблице:
Проявления заболевания | Лактостаз | Лактационный мастит |
|---|---|---|
Общее состояние | Страдает в меньшей степени | Слабость, озноб, мигрень. Возможна тошнота и рвота. |
Улучшение после сцеживания | Значительное | Отсутствует |
Температурная реакция | до 37,4-37,6оС | до 38,0-39,5оС Возможны скачки температуры |
Разница температур в подмышечных впадинах | Выше в той, которая находится рядом с пострадавшей железой | Нет различий или небольшие |
Нормализация температуры после сцеживания | Есть | Отсутствует |
Выделение гноя из сосков, слизь и гной в молоке | Нет | Есть |
Общий анализ крови | Без нарушений | Лейкоцитоз > 9,00х109/л Нейтрофилез > 75% СОЭ > 20 мм/час |
Бактериологическое исследование молока из обеих желез | Без нарушений | Обсемененность патогенной микрофлорой |
Цитологическое исследование молока | Без нарушений | Присутствие эритроцитов |
К какому врачу обращаться при лактостазе?
В таких случаях лучше всего сразу обратится к хирургу, который проконсультирует Вас по поводу как лактостаза, так и мастита. Можно также пройти осмотр у акушера-гинеколога.
У специалистов, практикующих в области маммологии или педиатрии совсем другие сферы деятельности. Например, маммолог занимается онкологическими заболеваниями молочных желез, педиатр – детскими болезнями.
• Проблема № 5: МАМА ЗАБОЛЕЛА
Часто почувствовавшая недомогание мамочка считает, что теперь нельзя кормить малыша грудью, и переходит на искусственное кормление. На самом же деле большинство маминых болезней не является противопоказанием для грудного вскармливания. Вы спокойно можете делать это при гриппе, ОРВИ, расстройстве пищеварения.
Данным вопросом озадачивается почти каждая мама, которая столкнулась с данной проблемой. Во-первых, вы уже знаете, что температура поднимается при лактостазе и мастите, и при них малыша можно продолжать кормить. Если причина температуры данные заболевания, то частое и активное вскармливание грудью просто необходимо, поскольку именно оно выступает в качестве основного средства решения этой проблемы.
Во-вторых, современные врачи настаивают: кормление грудью при температуре, вызванной каким-то заболеванием не связанным с грудным вскармливанием, не просто можно, а даже полезно! С грудным молоком матери в организм ребеночка проникают антитела, которые повышают его сопротивляемость к этому заболеванию. Такая своеобразная прививка, но без вируса, а сразу с агентами иммунитета против него. Отменив кормление грудью, вы еще больше подвергните кроху риску заражения простудой или гриппом от вас.
А если вам потребуется принимать лекарства, то просто попросите доктора подобрать препараты, которые совместимы с кормлением.
Вместе с тем, если вам необходим срочный прием лекарств, не рекомендуемых во время грудного кормления, то вам придется прервать кормление грудью при температуре на время лечения – но только на это время! Когда курс лечения окончится, можно будет возобновить грудное вскармливание. На время же лечения, кормите ребеночка из запаса сцеженного ранее замороженного молока, или перейдите на смесь, которую вам порекомендует педиатр. Последнее, конечно, менее приемлемо, поскольку после перевести малыша обратно на грудное вскармливание, может оказаться проблематичным.
Чтобы после вынужденного перерыва малыш благополучно вернулся к грудному кормлению, а у вас не появились проблемы во время кормления грудью, выполняйте следующие рекомендации:
- 1. Старайтесь давать малышу сцеженное молоко или смесь из шприца, с ложки или кормить из чашки – так вы уменьшите вероятность, что ваш ребеночек «забудет», как сосать мамину грудь (общеизвестно, что у грудничков имеется внутренняя потребность именно в сосании груди, а не в самом молоке);
- 2. В перерывах между кормлениями можно давать ребенку пустышку, чтобы он удовлетворял свою потребность в сосании;
- 3. Проходя лечение, регулярно сцеживайтесь – днем где-то раз в 2-3 часа, и ночью 1-2 раза в промежутке 3 и 8 часов ночи. Это нужно для поддержания лактации, и к тому же, позволит избежать застоя в груди молока.
- 4. Узнайте у доктора, через какое время конкретно после окончания приема препарата можно начинать кормить малыша.
Когда окончится курс лечения, вы сможете наконец-то снова приложить свое чадо к груди. Чтобы удостовериться, что молока после лечения хватает, дня через 2-3 по возвращению к грудному кормлению посчитайте мокрые пеленки (ниже об их количестве).
Факторы, провоцирующие лактостаз
- Переохлаждение (простуда).
- Позднее прикладывание новорожденного к груди в родильном доме.
- Редкие прикладывания ребенка к груди.
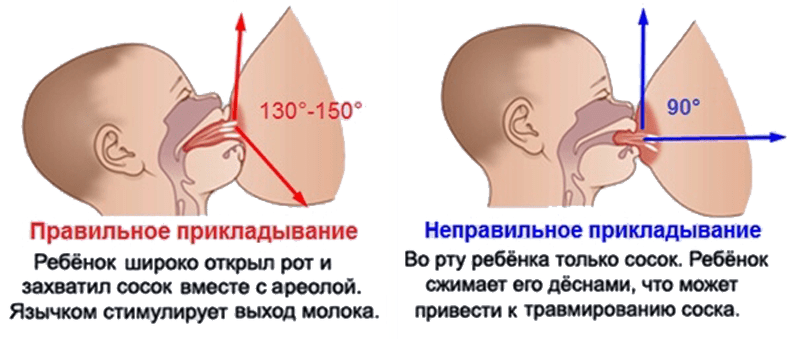
- Неправильное прикладывание малыша к груди, когда опустошаются не все дольки грудной железы.
- Кормление всегда в одной и той же позе.
- Сдавливание молочной железы, причиной которого может быть сон на животе или ношение слишком тугого бюстгальтера.
- Несоответствие выработки молока и аппетита младенца —провоцируется чрезмерным сцеживанием или может наблюдаться в период болезни малыша, когда у него снижается аппетит.
- Ушибы, травмы груди.
- Отказ от кормления грудью и переход на искусственное вскармливание.
- Стрессы и чрезмерная физическая нагрузка, которые приводят к спазмам протоков молочных желез.
Как показывает статистика, с лактостазом чаще сталкиваются первородящие женщины в период становления лактации. Молока приходит в первые дни очень много, а потребности ребенка еще не так велики. Главная опасность лактостаза помимо дискомфорта, который он доставляет, — в том, что он может спровоцировать развитие мастита — воспаления тканей молочной железы.
Нужна ли маме специальная диета, чтобы наладить кормление грудью?
Нет и еще раз нет! Рацион кормящей мамы должен быть разнообразным и сбалансированным, содержащим все группы продуктов: мясо, крупы, овощи и фрукты, молочную продукцию, хлеб. Даже кофе можно (1 чашечка качественного напитка в день никому не повредит)! И в целом, чтобы наладить кормление новорожденного грудным молоком, менять привычный рацион не требуется. Еще находясь в утробе матери, ребенок привыкает к вкусовым предпочтениям мамы. Наблюдайте за своей реакцией и реакцией ребенка на то, что едите. Прекрасная новость для тех, кто не любит цельное молоко: лактация не изменится, если добавлять его в свой чай. Поэтому не стоит себя мучить. А вот любой теплый напиток (компот, чай, кофе и прочее) перед кормлением способствует лучшему приходу молока.
Как корректируют асимметрию груди после родов и кормления с помощью маммопластики?
Способы и специфика проведения операции зависят от особенностей проблемы пациентки:
- Если одна грудь значительно меньше другой, ее увеличивают с помощью импланта. Он может быть круглым или анатомическим (каплевидным). Эндопротез помещают в основном под большую грудную мышцу. В зависимости от особенностей строения груди конкретной пациентки, степени выраженности асимметрии и других факторов разрез для установки импланта может располагаться в подмышечной впадине, под грудью, по границе ареолы.
- Если груди примерно одинаковые по объему, но отличаются по форме, проводят иссечение и перераспределение кожных, жировых, железистых тканей для формирования красивого симметричного бюста.
- Если у одной груди сильнее выражен птоз, то выполняют подтяжку с иссечением лишней кожи.
Коррекция асимметрии груди с установкой имплантов
Также может выполняться коррекция соска и ареолы на одной или обеих грудях. Часто установку импланта в грудь меньшего объема сочетают с подтяжкой молочных желез.
11 мая 2022
Как лечить и предотвратить лактостаз?
С застоем молока нужно начинать бороться, как только появились первые симптомы. Зачастую справиться удается своими силами в домашних условиях:
- Чаще прикладывайте ребенка к груди.
- Ограничьте потребление жидкости в первые дни после родов до 0,8–1 л в день.
- Если одна грудь увеличена сильнее, старайтесь давать ребенку чаще именно её.
- Если малыш плохо берет грудь, нужно разобраться в причинах и устранить их.
- Некоторые врачи советуют во время каждого кормления давать малышу только одну грудь. Другие рекомендуют давать обе груди поочередно, при этом последней — ту, которую ребенок брал первой.
- Помогает массаж груди. Массировать нужно от периферии к соску, по ходу оттока молока. Основной упор делайте на уплотненные участки.
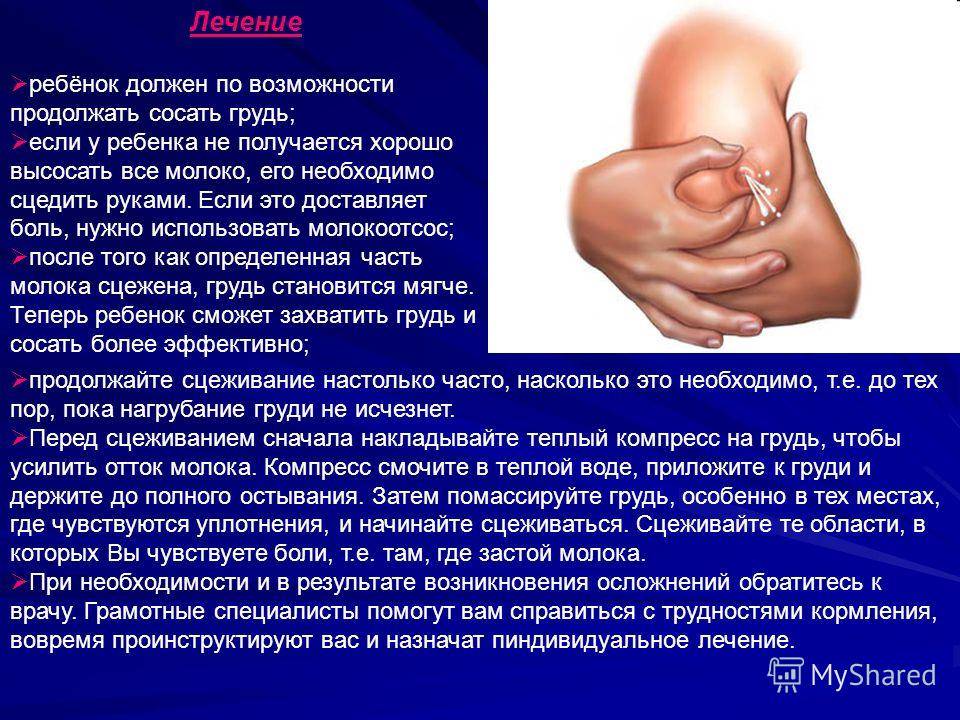
- Если после кормлений в груди все еще остается много молока, его нужно сцеживать руками или специальным отсосом.
- Согревающие компрессы использовать можно, но только после того, как молоко из груди полностью сцежено. Нельзя оставлять компресс дольше 6–8 часов.
Если «домашние» методы не помогают, и на второй день не наступает улучшений, нужно обратиться к врачу. В клинике могут назначить массаж ультразвуком, инъекции окситоцина — гормонального препарата, который улучшит отток молока, другие меры. Запишитесь на прием к специалисту по телефону: +7 (495) 120-19-58.
Материал подготовлен врачом-кардиологом, гериатром, терапевтом, профессором, заслуженным врачом Российской Федерации, доктором медицинских наук международной клиники Медика24 Серебрянским Юрием Евстафьевичем.
Почему возникает застой молока
Процедуры при лактостазе
- теплый душ — он помогает снять спазм с протоков и сосудов молочных желез, но он противопоказан при покраснении молочной железы, повышении температуры тела и других признаках воспаления;
- легкий массаж болезненной области, но только после расцеживания.
Избегайте применения согревающих спиртовых компрессов — при лактостазе они противопоказаны.
Иногда специалисты для борьбы с лактостазом назначают окситоцин или физиотерапевтические процедуры — ультразвуковой массаж груди, но эти процедуры назначаются строго врачом.
Если лактостаз не проходит в течение 1–2 дней, необходимо обратиться к акушеру-гинекологу или маммологу во избежание развития осложнений.
Какие могут возникнуть проблемы, возможные методы решения
Первая и главная проблема – это мастит, особенно . При длительном застое лактостаз почти всегда переходит в мастит. Если у Вас поднялась температура до 37 и выше, значит, следует заподозрить мастит. При его наличии любые прогревания категорически противопоказаны.
Даже если Вы знаете, как правильно сцеживаться, это все равно не поможет. Нагревая и массируя молочные железы, Вы тем самым усиливаете воспалительный процесс. Если внутри уже имеется гнойник, то из-за надавливания он может прорвать. Единственной помощью при таком осложнении будет оперативное вмешательство.
Вторая проблема при лактостазе происходит в том случае, если перед или сразу же после сцеживания покормить малыша. Поскольку активность материнской гормональной системы связана с прикладыванием ребенка к груди, то кормление перед сцеживанием даст неверный сигнал организму к выработке большего количества молока, ведь он ориентируется на потребности деток. После сцеживания организм также буде считать, что нужно больше молока. А усиление его выработки усугубит и лактостаз.
Решение заключается в том, как правильно сцеживаться. Это нужно делать вместо одного, двух или трех кормлений. Так гормональная система воспримет сцеживание как обычный прием пищи малышом, и не будет изменять количество грудного молока.
До какого возраста необходимо кормление ребенка по требованию?
Многих молодых родителей пугает, что малыш так и будет сутками «висеть» на груди или требовать грудь в самый неожиданный момент. Как наладить режим? Он наладится сам собой: с каждым месяцем, по мере взросления ребенка интервалы между прикладываниями будут увеличиваться. Если малыш не ограничен в контакте с мамой и получает грудь на каждый призыв, он не чувствует тревоги и ощущает себя в безопасности, поэтому и смысла в частых прикладываниях для себя не видит. В первые месяцы кормления чаще всего строятся вокруг снов: как правило, мама укладывает ребенка с грудью, и после пробуждения предлагает ее.
Позднее, когда в жизни ребенка появляется предсказуемый ритм дня и прикорм, грудное вскармливание тоже становится более предсказуемым. А грань между кормлением новорожденного по требованию или по часам стирается, потому что малыш просит грудь примерно в одно и то же время каждый день.
Причины чрезмерного производства молока
Иногда может образовываться слишком много грудного молока. Это называется гиперлактацией. Обычно количество грудного молока зависит от потребности. Часто молока вырабатывается слишком много, если обе груди не опорожняются должным образом. Слишком много молока может вырабатываться:
- если новорожденный находится только на грудном вскармливании;
- если ребенок чрезмерно сосет грудь;
- при повышенном уровне пролактина — этот гормон отвечает за выработку молока; если ребенок отказывается от грудного вскармливания;
- если у матери есть грудные имплантаты, блокирующие поток молока – грудное вскармливание продолжает стимулировать выработку молока, но оно не доходит до ребенка.
Наиболее частые случаи застоя молока:
- в первые дни после рождения ребенка;
- резкое прекращение грудного вскармливания;
- если ребенок вдруг начинает меньше сосать грудь, чем обычно – он переходит к употреблению твердой пищи, болеет или у него плохой аппетит.



![Лактостаз [что это такое]: симптомы и профилактические меры](https://detivmagazine.ru/wp-content/uploads/c/e/6/ce60d62d8b05b626ac937927fafbbebb.jpeg)