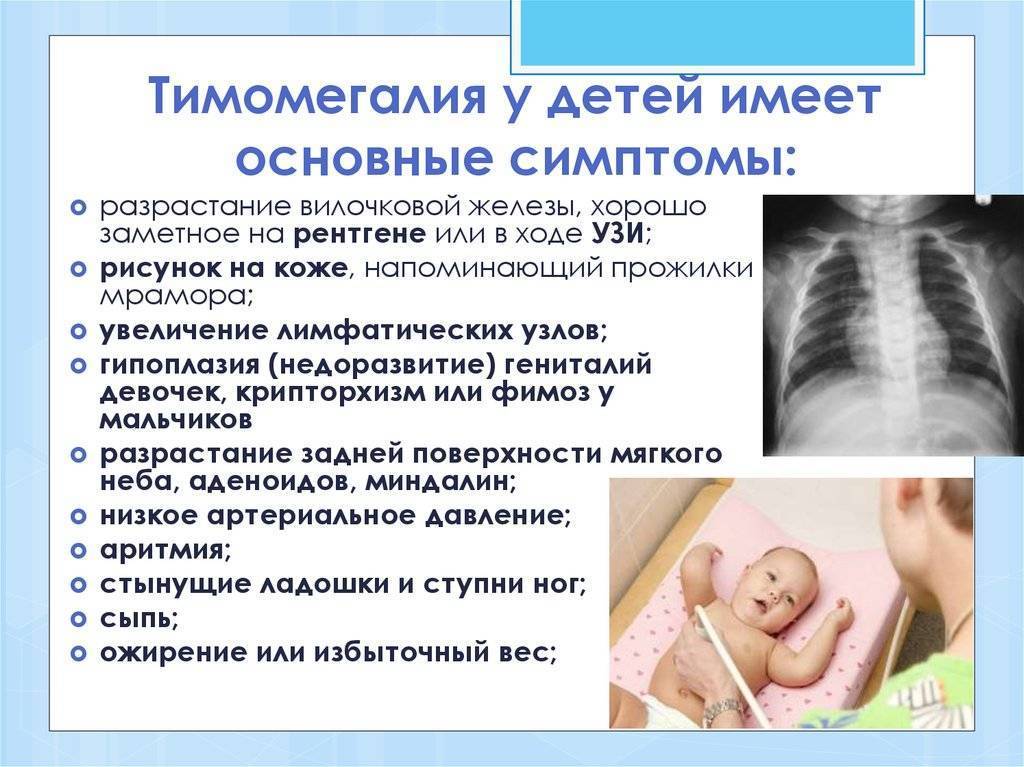
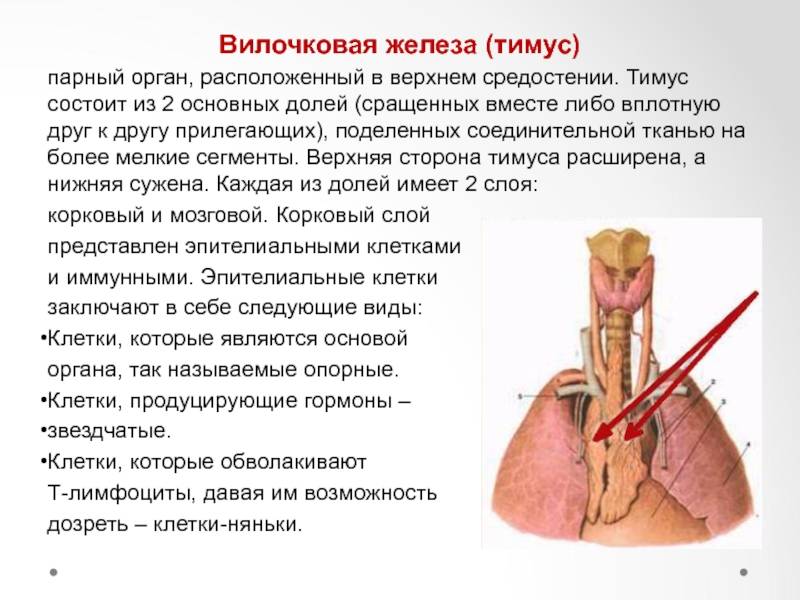
Проявления тимомегалии
У каждого ребёнка проявления индивидуальны и их можно определить при второй, а чаще всего только при третьей степени тимомегалии. Можно выделить 4 основные группы признаков (синдромов).
Синдром сдавления тимусом жизненно важных органов, расположенных рядом
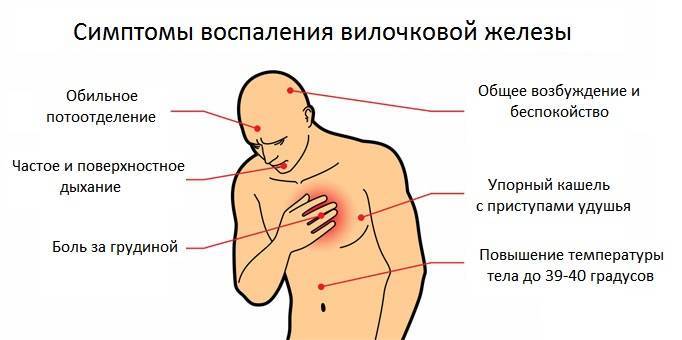
Сдавление трахеи: одышка, шум при дыхании, храпение, кашель, реже приступы удушья.
Сдавление блуждающего нерва – замедление ритма сердца, обмороки, срыгивания и рвота, сиплый плачь и голос.
Сдавление сосудов – отек шеи, расширение сосудов шеи и груди.

Синдром нарушений иммунитета
Проявляется атипичным течением вирусных заболеваний (ОРВИ) – резкое значительное неоднократное повышение температуры, кашель с приступами удушья, отек дыхательных путей, длительное течение заболевания, частые бактериальные осложнения.
Лимфоприлиферативный синдром
Выражается в увеличении лимфатических узлов, увеличении миндалин у корня языка; увеличении селезёнки, количество лимфоцитов больше нормы в анализе крови.
Синдром эндокринно-обменных нарушений
Сопровождается ожирением, гиперпигментацией (потемнением) кожи пальцев, понижением давления ребёнка, снижением или увеличением аппетита.
Чтобы поставить диагноз тимомегалия, необходимо чтобы вышеописанные симптомы проявлялись на протяжении минимум 4 месяцев, а размер железы был определён рентгенологически.
Методы терапии
Методика лечения подбирается на основе выявления факторов, влияющих на железу, а также с учетом тяжести состояния малыша.
Незначительное увеличение, которое легко переносится крохой, не нуждается в особом лечении. В этом случае обычно назначается белковая диета. Такое питание необходимо, так как дефицит белка может быть причиной, по которой происходит увеличение железы. Поэтому после рождения для полноценного роста и развития ребенка огромную роль играет грудное вскармливание. Если у матери отсутствует возможность кормить младенца молоком, требуется подобрать специализированную адаптированную смесь.
При сильно выраженной патологии лечение проводится исключительно врачом. В некоторых случаях необходимо проведение операции, которую назначают в 2-3 года.
Чтобы своевременно заподозрить описанную патологию у своего малыша, родителям следует тщательно следить за изменениями в организме и поведении грудничка.
При обнаружении тревожных симптомов следует срочно обратиться к врачу, который при диагностике патологии назначит необходимую диету и режим питания.
Как лечить острый тонзиллит
Лечение острого тонзиллита или ангины зависит от возбудителя и степени тяжести заболевания.
1.
Если речь идет о бактериальной природе заболевания, необходимо назначение антибактериальных препаратов разных групп.Эффективный антибиотик может назначить только врач!Против вирусного тонзиллита антибиотики не эффективны!
2.
Симптоматическое лечение: Включает в себя прием жаропонижающих, обезболивающих, а также применение местных противовоспалительных и антимикробных препаратов в форме растворов, пастилок, таблеток.
3.
Щадящая диета: исключение острого, жареного, кислого поможет снизить раздражение в горле.
4.
При неэффективности лечения или появлении осложнений показана госпитализация
В больнице пациент сможет находиться под пристальным вниманием врачей. Это позволит держать под контролем показатели крови и при необходимости начать гормональную и противовоспалительную терапию. Возможно использование системных антибиотиков
Возможно использование системных антибиотиков.
При необходимости выполняется оперативное вмешательство.
Независимо от тяжести заболевания, вызвавшего его возбудителя и формы проявления, лечение должно быть комплексным, то есть обладать антимикробным, противовоспалительным и обезболивающим эффектом. Бесконтрольное лечение народными средствами может только навредить.
Лечение
Чаще всего увеличенный тимус у грудных малышей не предполагает каких-либо лечебных мероприятий. Обычно к 6-летнему возрасту размеры железы нормализуются сами, если степень тимомегалии была 1 или 2.
 Детям с такой проблемой нужно укреплять иммунитет. Их питание в обязательном порядке должно быть сбалансированным и регулярным.
Детям с такой проблемой нужно укреплять иммунитет. Их питание в обязательном порядке должно быть сбалансированным и регулярным.
Кроме этого, нужно соблюдение режима дня: ребенок должен хорошо высыпаться, определенное количество времени каждый день быть на свежем воздухе.
Если малыш находится на грудном вскармливании, маме нужно тщательно следить за своим питанием: необходима насыщенная витаминами и минералами пища и отказ от тех продуктов, которые могут навредить ребенку. Смеси также надо выбирать с богатым содержанием минеральных веществ и витаминов.
Тяжелая форма тимомегалии (3 или 4) у грудничков требует лечения. Оно должно быть индивидуальным, назначаться и контролироваться эндокринологом.
Малышу может быть назначено гормональное лечение продолжительностью до 5 дней. Мама, кормящая ребенка, должна употреблять в пищу продукты, содержащие большое количество витамина С (шиповник, цитрусовые, смородину, петрушку и др.). Врач может порекомендовать давать грудничку солодку, которая стимулирует кору надпочечников, элеутерококк, повышающий тонус организма, или женьшень в качестве биостимулятора.
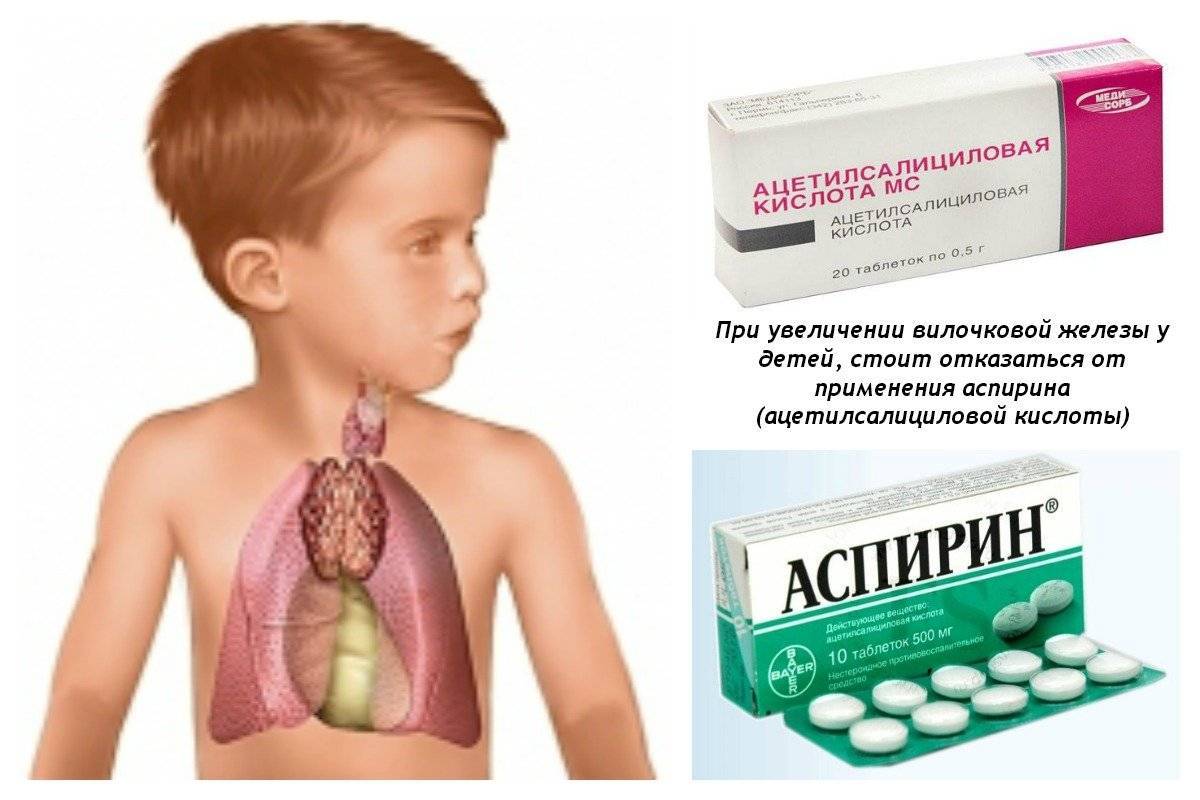
Родителям необходимо запомнить, что малышу с увеличенным тимусов нельзя давать аспирин, – это может стать причиной аспириновой астмы.
Задача родителей – недопущение развития у ребенка простудных заболеваний.
Особая группа риска
Следует понимать, что грудные дети с увеличенным тимусом так же, как и дети, зараженные ВИЧ, очень уязвимы для внешних негативных воздействий. К примеру, ОРВИ у них может стать причиной отека гортани.
Для предотвращения отека малышу с началом простуды или гриппа нужно давать антигистаминные препараты. Насчет лекарства от аллергии лучше проконсультироваться с врачом. Он назначит такой препарат, который можно будет использовать в течение всего периода болезни.
Тимомегалия 1 и 2 степеней не является противопоказанием для проведения профилактических прививок.
Но вакцинация обязательно должна сопровождаться приемом антигистаминного препарата.
При 3-й степени увеличения тимуса прививки, за исключением вакцинации от полиомиелита, переносятся на более поздний срок, когда железа вновь приобретет нормальные размеры.
Грудничку с увеличенным тимусом нельзя проводить хирургические операции, если без них можно обойтись.
При условии, что лечение проводится правильно, или тимус увеличен незначительно, к 6 годам признаки патологии исчезают.
Некоторые заболевания тимуса очень опасны для здоровья малыша, а другие патологии органа, напротив, проходят сами собой и не требуют лечения. Если вилочковая железа увеличена у ребенка, это не повод для паники, но провести диагностику нужно обязательно.
О методах определения патологии тимуса у взрослого человека читайте в следующей статье.
Лечение
 После проведения обследования врач ставит диагноз и назначает терапию, которая зависит от степени произошедших изменений.
После проведения обследования врач ставит диагноз и назначает терапию, которая зависит от степени произошедших изменений.
В большинстве случаев при незначительном изменении тимуса, это профилактические мероприятия, направленные на общее укрепление иммунитета грудничка.
Подбирается сбалансированное меню для кормящей мамочки (побольше белка, витаминизированных продуктов, поменьше соли, жиров животного происхождения)
Очень важно для малыша именно грудное молоко, так как в нем белок содержится в наиболее усвояемой форме. Для малышей на искусственном вскармливании необходимо подобрать правильные адаптированные смеси
Нужно следить за реакцией ребенка на продукты, стараться не допускать возникновения аллергических проявлений, чаще гулять, избегать заражения вирусными инфекциями.
Для коррекции иммунной системы врач может назначить курс растительных адаптогенов элеутерококка или женьшеня (натуральные биостимуляторы), который нужно проходить каждые три – четыре месяца
Здесь крайне важно соблюдать дозировку, так как это очень мощные для грудничка травяные лекарства, даже при небольшой передозировке которых возможны головная боль, беспокойство, сонливость или, наоборот, бессонница
При каждом эпизоде, терапия строго индивидуальна и ни в коем случае нельзя заниматься самолечением. При запущенном заболевании – велик риск развития аутоиммунных патологий, эндокринных нарушений.
Со временем, тимус сам приходит в норму при достижении ребенком определенного возраста (пяти – шести лет).
Дети с увеличенной вилочковой железой состоят на учете у детского эндокринолога, иммунолога, педиатра и находятся под постоянным наблюдением. Им нужно проходить ежегодное обследование, при необходимости профилактические курсы лечения, избегать всяких стрессов.
 Считается, что у детей с тимомегалией повышен риск синдрома внезапной младенческой смертности.
Считается, что у детей с тимомегалией повышен риск синдрома внезапной младенческой смертности.
Но исследования многих ученых опровергают эту версию.
Если изменения существенные, обычно при третьей степени увеличения вилочковой железы, назначается медикаментозное гормональное лечение.
На этой стадии, болезнь уже может давать осложнения. Рекомендуется принимать корень солодки, который содержит глицирам, стимулирующий кору надпочечников, так как есть вероятность развития тимусно-надпочечниковой недостаточности.
Иммунитет ребенка не справляется полностью со своей функцией. И, бывает, это состояние рассматривают как признак иммунного дефицита. Но это неверно. Иммунная система ребенка с увеличенной вилочковой железой достаточно развита. Кормящей мамочке нужно употреблять продукты с большим содержанием витамина С (апельсины, болгарский перец, брокколи, цветная капуста).
В особо тяжелых случаях, в самый пик заболевания, назначают курс глюкокортикостероидов (стрессовых гормонов надпочечников), а также речь может идти об оперативном вмешательстве. При подготовке к операции назначают гидрокортизон или преднизолон (короткодействующие гормоны).
Дети с тимомегалией третьей степени не проходят вакцинацию, исключение составляет только прививка против полиомиелита. Дети с первой и второй степенью заболевания прививаются по графику при соблюдении гипоаллергенной диеты.
При увеличении вилочковой железы нельзя давать ребенку аспирин (ацетилсалициловую кислоту), так как это может вызвать аспириновую астму.
Важно также не пропустить наличие других сопутствующих тимомегалии заболеваний. Для этого нужно регулярно посещать иммунолога, эндокринолога, проходить обследования и комплексное лечение, назначенное доктором
Симптомы
Диагностика диффузно-узлового зоба может быть осложнена тем, что болезнь проявляет себя по-разному. В большинстве случаев изменения в организме сопровождаются или являются следствием повышения синтеза гормонов щитовидной железы. Но это условие при диффузно-узловом зобе не всегда соблюдается. В ряде случаев гормоны щитовидки, напротив, снижаются или находятся в пределах нормы.
На ранней стадии течение болезни часто имеет скрытую форму. Даже при тщательной диагностике распознать ее удается далеко не всегда. По мере увеличения диффузно-узлового зоба симптомы заболевания становятся более яркими и заметными.
Пациенты жалуются:
- на беспричинно охрипший голос;
- затрудненное дыхание;
- беспричинный сухой кашель;
- гипертрофию щитовидной железы, то есть ее визуальное увеличение, заметное внешне.
Диффузно-узловой зоб 1 степени может проявляться сильными болями в области гортани, не связанными с простудными или инфекционными заболеваниями. Пациент ощущает постоянный дискомфорт во время сглатывания пищи или напитков, а при попытке наклона головы — неприятное сдавление. Часто при диффузно-узловом зобе наблюдаются головокружения.
В дальнейшем симптомы усугубляются. Проявления диффузно-узлового зоба 2-й степени все больше напоминают симптомы тиреотоксикоза, который возникает при повышении выработки гормонов щитовидной железы. Характерными признаками болезни на этой стадии считаются боли в области груди и за грудиной, артериальная гипотензия, одышка, которая беспокоит даже после легкой физической нагрузки.
Диффузно-узловой зоб 2 степени может проявляться:
- бессонницей;
- снижением или отсутствием аппетита;
- болями в области шеи и гортани;
- раздражительностью;
- нервозностью.
Возможны жалобы на дерматологические проблемы — к примеру, пациентов при диффузно-узловом зобе часто беспокоит сухость и шелушение кожи. Для пациентов пожилого возраста характерны нарушения когнитивных функций — в частности, забывчивость и ухудшения памяти. Может наблюдаться при диффузно-узловом зобе снижение температуры тела. У мужчин нередки случаи ослабления эректильной функции и проблемы с потенцией, у женщин — нарушения менструального цикла, бесплодие, а во время беременности — выкидыш.
Диффузно-узловой зоб — заболевание, которое может поражать не только взрослого человека, но и ребенка в раннем возрасте. Опасность патологического разрастания тканей в сочетании с узловыми новообразованиями щитовидной железы в том, что оно может негативно повлиять на умственное и физическое развитие молодого организма. При этом процесс устранения патологии с учетом ее анатомического расположения весьма сложен. Нередко при диффузно-узловом зобе из-за избытка тиреоидного гормона развивается Базедов синдром. Он оказывает на организм токсическое воздействие, что проявляется нервозностью, беспокойством, постоянным чувством голода. Для этой болезни также характерна сухость кожных покровов, тремор (неконтролируемое дрожание) нижних и верхних конечностей, выпячивание глаз.
При крупном диффузно-узловом зобе симптомы также имеют свою специфику. Образование в области щитовидной железы приводит к компрессии близлежащих тканей и структур, затрудняет глотание и движения головы. Болезнь может приводить к афонии — утрате голоса, параличу возвратного нерва гортани. Увеличению щитовидной железы сопутствуют диссомния, потливость, резкое и беспричинное снижение веса. Если возникают боли, это говорит о том, что диффузно-узловой зоб давит на пищевод и трахею. Паралич голосовых связок и сращение тканей наблюдаются при озлокачествлении патологического процесса.
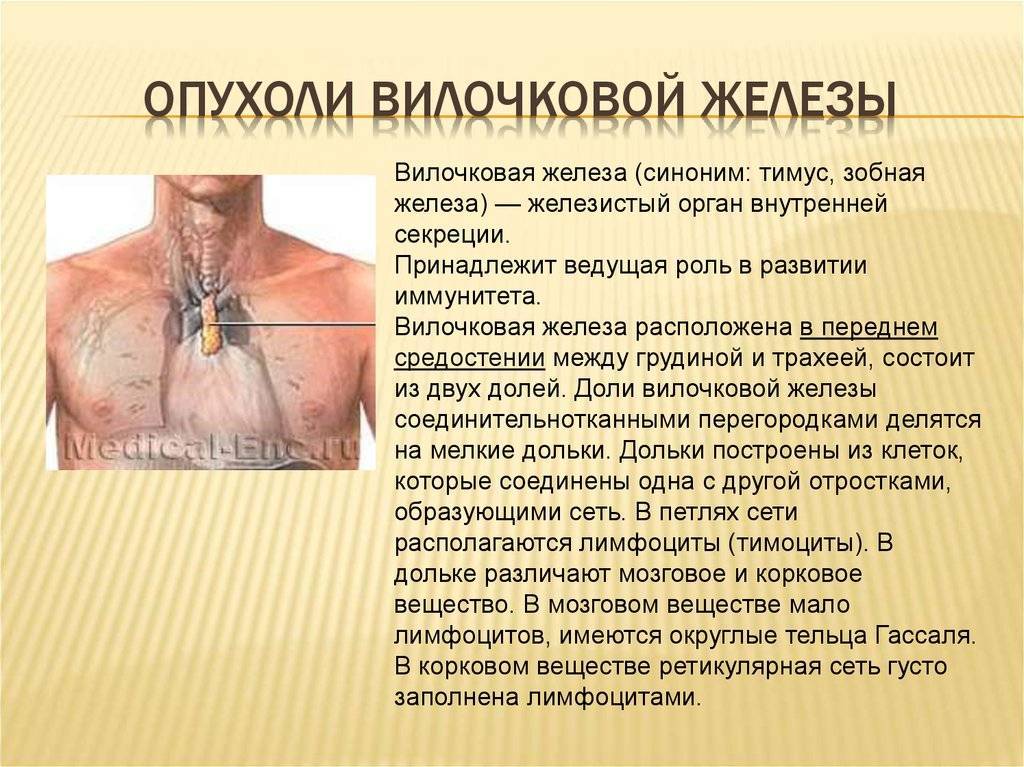
Диагностика заболевания
Последующая компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позволяет врачу определить, где именно расположена опухоль. Врач может увидеть на этих изображениях, насколько она велика. Также обследования помогают выявить вторичные опухоли – метастазы.
Гистологическое исследование образца ткани может определить доброкачественность или злокачественность новообразования. Если есть подозрение на злокачественную тимому, гистологическое исследование подтверждает диагноз. Однако из-за расположения тимуса иногда бывает трудно получить образец ткани. Обычно это происходит только в контексте терапии, при которой врач удаляет опухоль при операции.

Новые диагностические методы, такие как позитронно-эмиссионная томография (ПЭТ), могут помочь в выявлении специфических новообразований. ПЭТ продемонстрировала в исследованиях способность дифференцировать доброкачественные тимомегалии от злокачественных тимом.
Диагностика заболевания проводится специалистом – детским иммунологом, эндокринологом, а также включает несколько этапов:
- Анамнестический;
- Инструментальный;
- Лабораторный.
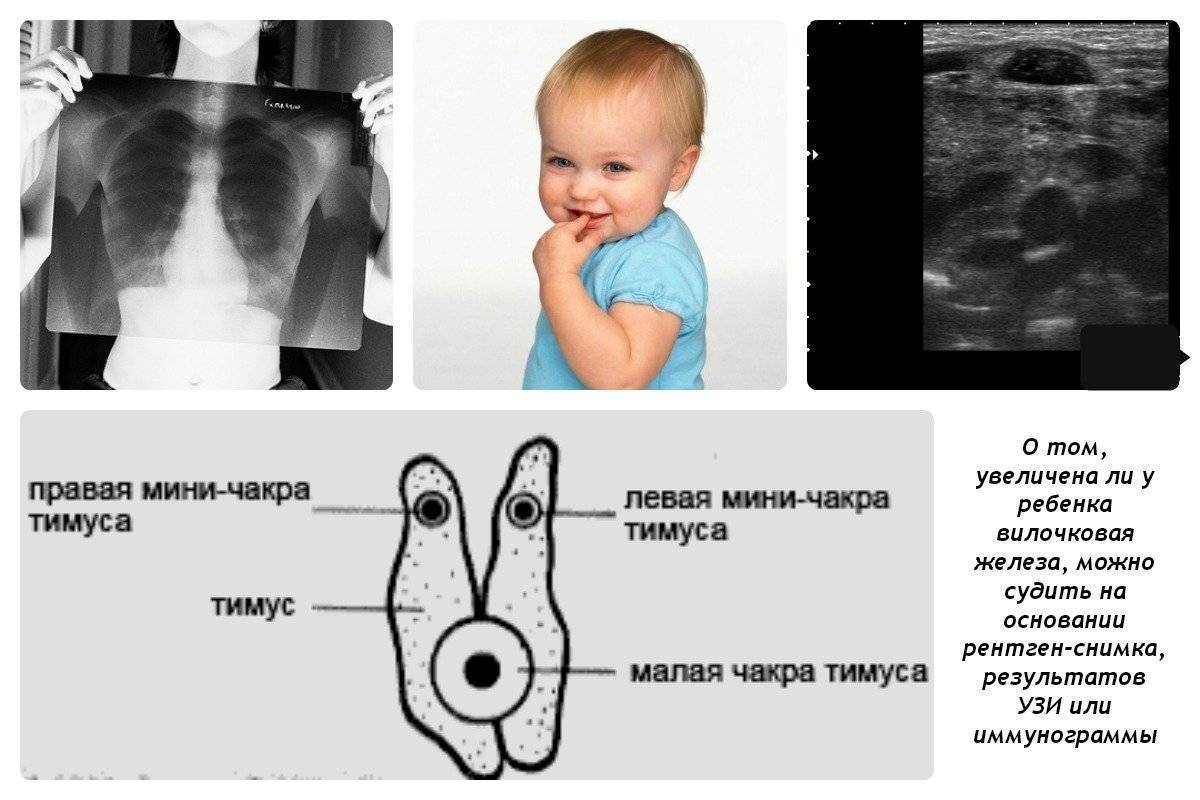
При оценке и анализе заболевания необходимо обращаться внимание на перенесенные ранее болезни, данные конституции, анамнез. Проводится инструментальное обследование – рентген грудной клетки, УЗИ органов, надпочечников
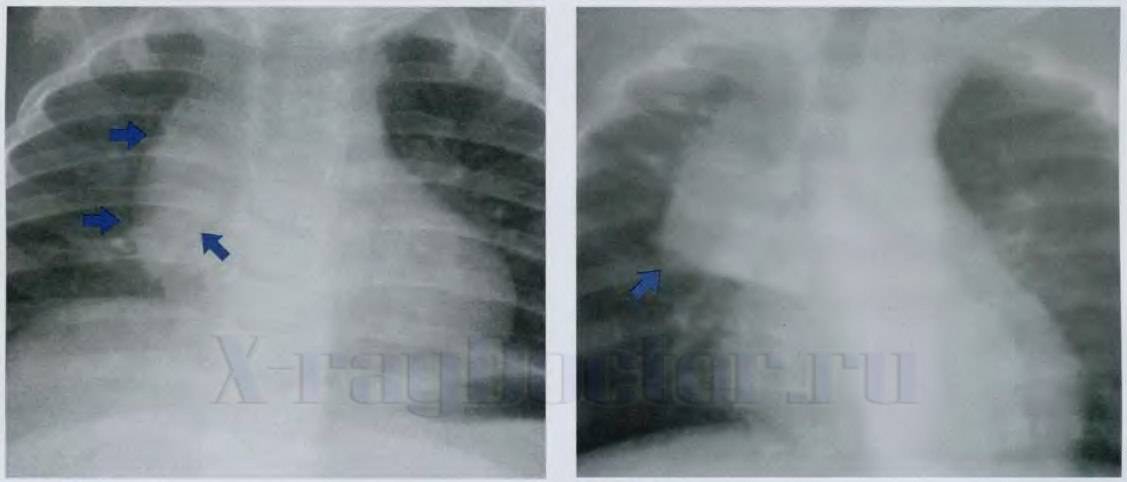
Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾
Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания
Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾. Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания.
При наличии заболевания есть определенные показатели, которые характеризуются снижением субпопуляции Т-лимфоцитов, а также резким уменьшением количества клеток.
Одними из самых объективных методов распознавания тимомегалии считаются исследования с помощью рентгенодиагностики и УЗИ. Осмотр, пальпация и перкуссия применяются на первоначальном этапе постановки диагноза. Немаловажным фактором при этом является опыт врача.
Исследования, проведенные учеными, выявили предельные нормы веса и объема тимуса, выход за пределы которых, является проявлением тимомегалии. Наиболее точно данные показания устанавливаются с помощью УЗИ, во время которого предметом исследования является вилочная железа, органы брюшной полости и надпочечники. Проведенное УЗИ тимуса определяет степень заболевания.
При этом проводятся лабораторные исследования крови на превышение нормы Т-лимфоцитов, гормонов, назначается кардиограмма.
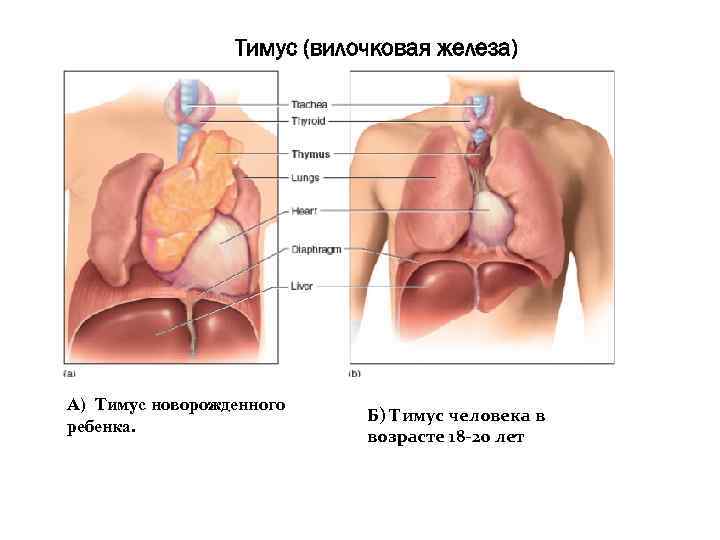
Тимомегалию чаще диагностируют у детей до года – до 34% случаев. Еще 12% приходятся на детей от года до 6 лет. К 7 годам тимус у детей значительно уменьшается в размерах, в связи с чем, тимомегалию ставят лишь у 2% маленьких пациентов.
Если родители заметили хоть один из симптомов болезни, необходимо обратиться за консультацией к педиатру. Он, в свою очередь, даст направление к эндокринологу и рентгенологу. Поставить точный диагноз можно только полного медицинского обследования, которое включает в себя следующие этапы:
- Визуальный осмотр пациента. Врач делает первичные выводы на основе данных о размерах шеи и грудной клетки. Также в этот этап входит пальпация вилочковой железы и осмотр кожных покровов.
- Рентгенограмма. Данное исследование позволяет получить информацию о размерах и массе тимуса, а также рассчитать ККТИ. На базе этих параметров специалист выявляет степень тимомегалии.
- Ультразвуковое обследование. Медик проводит УЗИ вилочковой железы, брюшной полости и надпочечников.
- Иммунограмма, лабораторные исследования крови и мочи. Проводится для определения уровня главных клеток иммунитета и количества гормонов, которые вырабатывает тимус.
На основе полученных в ходе обследования данных, врач ставит диагноз и выявляет стадию увеличения вилочковой железы. После этого назначают действенную терапию, опираясь на особенности детского организма и хронические или врожденные патологии.
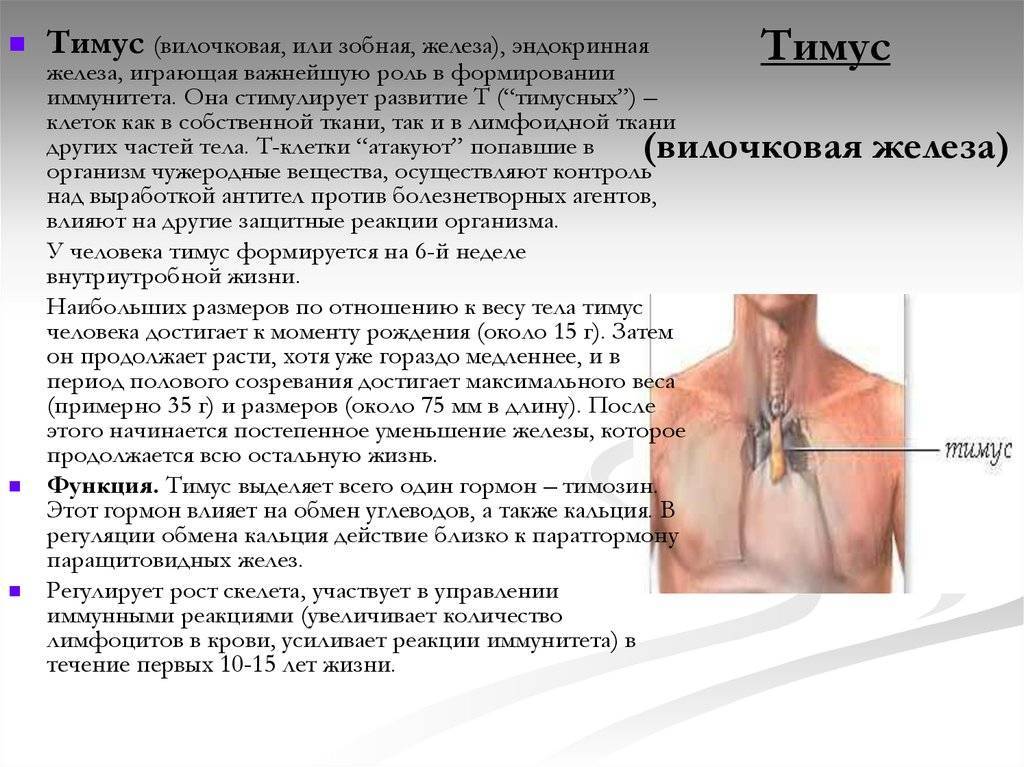
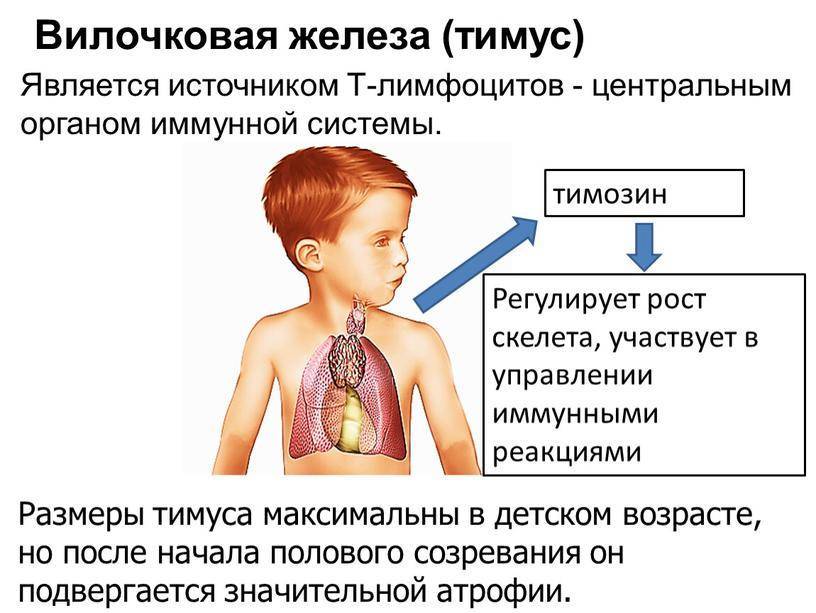
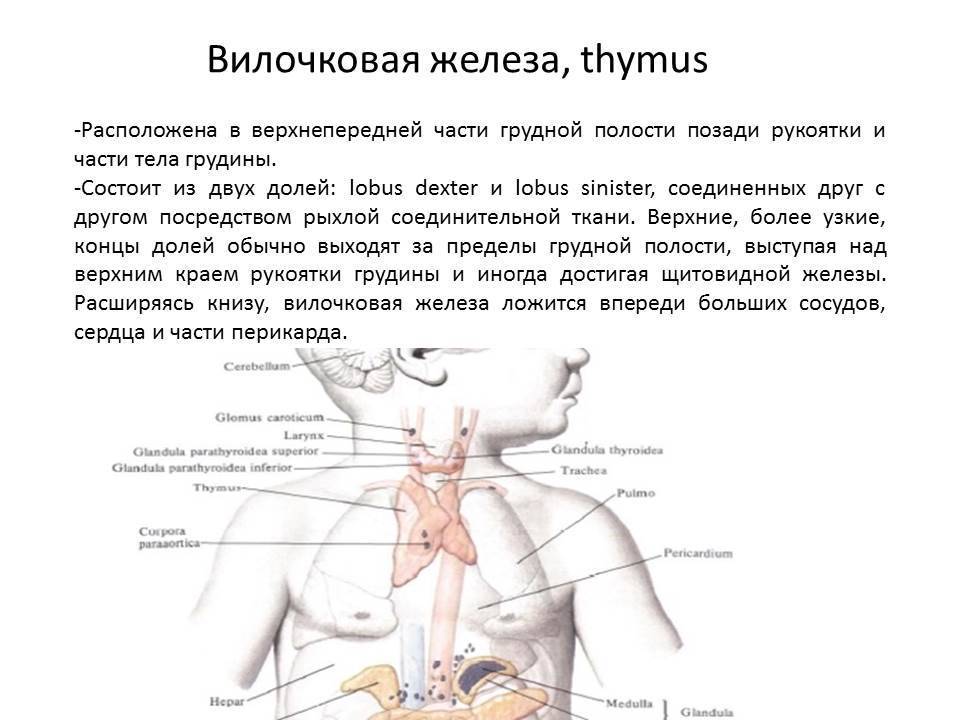
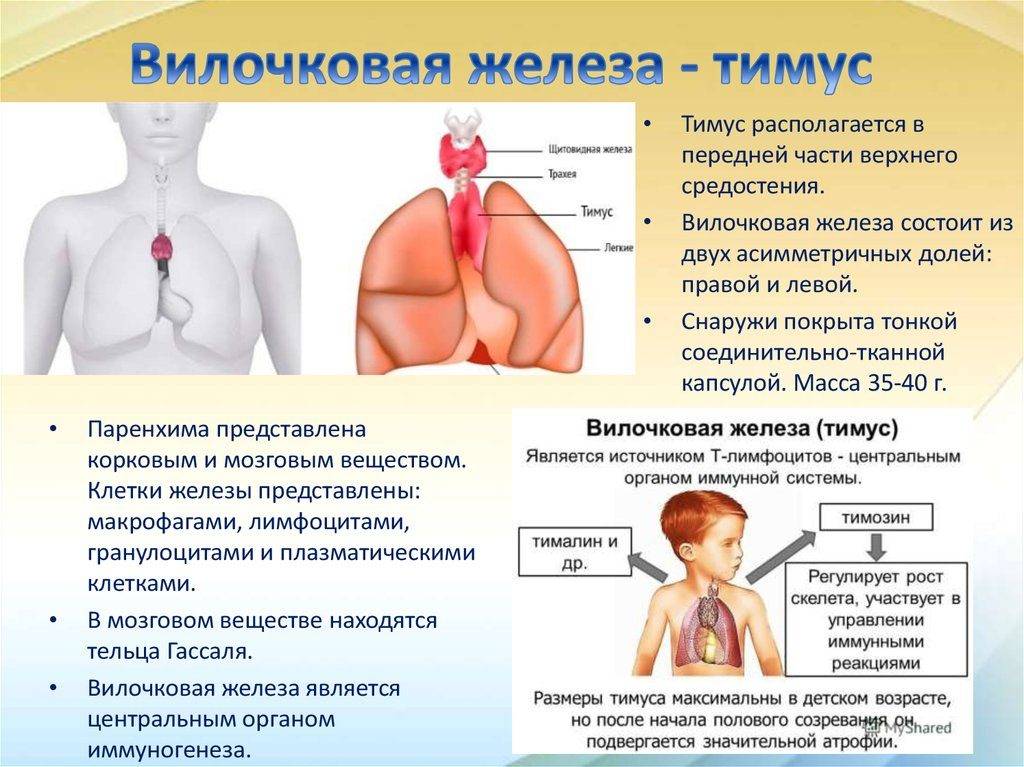
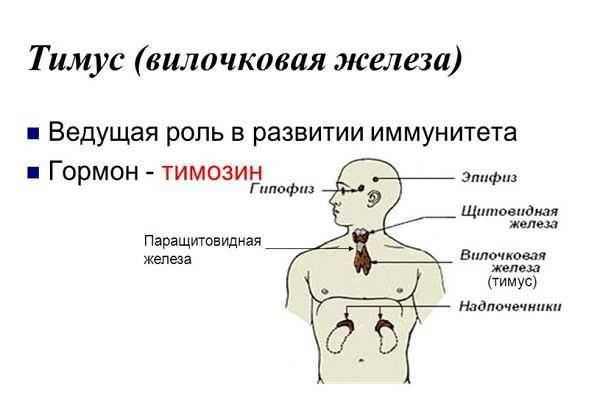
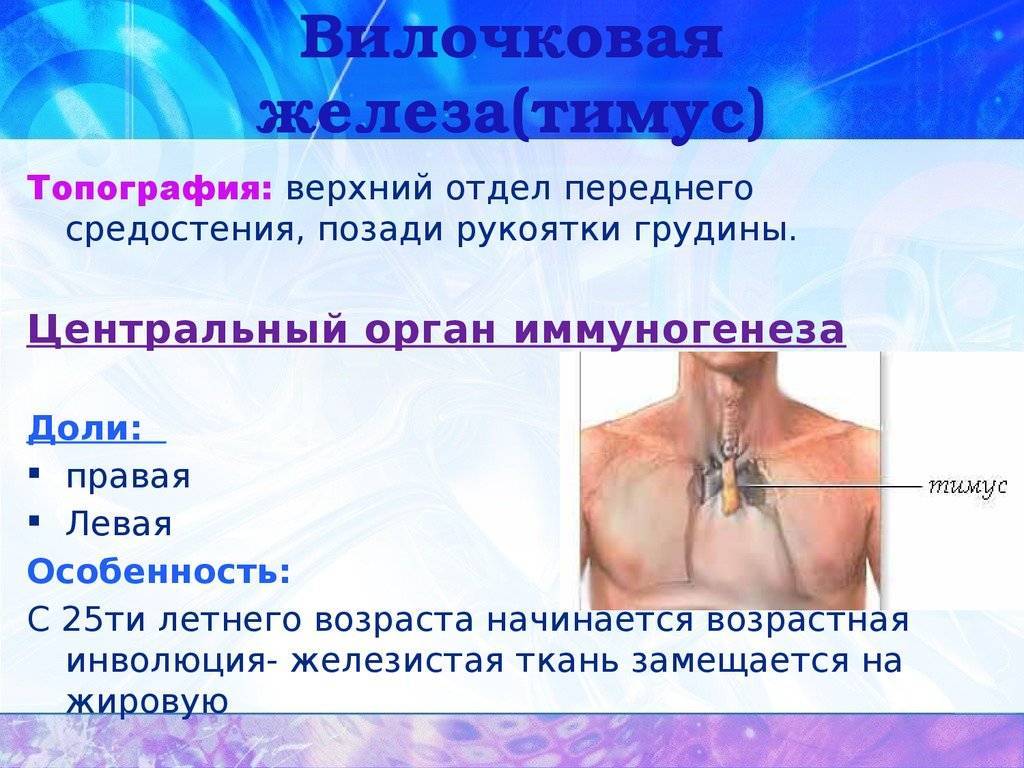
Патология тимуса
Основные виды патологии тимуса:
- Аплазия – отсутствие или недоразвитие вилочковой железы
- Гипо- и дисплазия – недоразвитие тимуса
- Акцидентальная инволюция – уменьшение вилочковой железы, под влиянием гормонального дисбаланса, стресса, инфекции
- Атрофия – уменьшение, замещение железистой ткани соединительной, прекращение функционирования
- Тимомегалия – увеличение массы и объема паренхимы вилочковой железы выше возрастной нормы при сохранении ее нормального строения
- Гиперплазия – увеличение железистой ткани, с нарушением выработки иммунных клеток и функционирования тимуса.
- Тимома – опухоль вилочковой железы.
- Киста тимуса – жидкостное образование вилочковой железы.
- Патология тимуса (вилочковой железы) может вызывать: развитие ряда иммунодефицитных синдромов, аутоиммунных заболеваний и некоторых эндокринных нарушений.
Советы специалиста
Чтобы увеличение тимуса протекало без осложнений и не прогрессировало, то стоит соблюдать такие рекомендации:
- Давать корень солодки. В его составе есть вещества, которые могут улучшать работу надпочечников. Это повлияет на тимус и поспособствует нормализации его размеров. На протяжении всего курса такого лечения потребуется наблюдаться у врача.
- Из рациона ребенка стоит убрать те продукты, которые могут вызвать аллергию. При прогрессировании патологии из рациона нужно убрать сахар.
- Стоит следить за ребенком весной и осенью, чтобы он не заболел на ОРВИ. Для профилактики нужно закалять организм и повышать иммунитет.
Симптомы гиперплазии
При внешнем осмотре увеличенная вилочковая железа у грудничка видна при крике, когда повышенное внутригрудное давление выталкивает тимус выше рукоятки грудины.
Увеличение вилочковой железы у детей влияет на внешний вид ребёнка – укрупненные черты лица, бледная кожа. Отмечается задержка общего развития. Увеличение вилочковой железы у ребёнка 2-х лет, обнаруженное при осмотре, особенно при астеническом телосложении, не должно вызывать опасений. Тимус достаточно крупный орган для такого малыша и может просто не помещается в отведенное ему пространство.
Увеличение вилочковой железы у грудничка при транзиторной желтухе новорождённых также не является патологией.
Клиническое значение имеет одновременное выявление нескольких признаков, характерных для заболеваний вилочковой железы:
- синдром сдавления близлежащих органов;
- синдром иммунодефицитного состояния;
- лимфопролиферативный синдром;
- нарушение работы эндокринной системы.
Синдром сдавления близлежащих органов
Увеличение вилочковой железы у детей вызывает симптомы сдавления близлежащих органов. При давлении на трахею появляется одышка, шумы при дыхании, сухой кашель. Сдавливая просвет сосудов, тимус нарушает приток и отток крови, отмечается бледность кожи и набухание шейных вен.
Если увеличенный тимус у ребёнка вызывает сдавление блуждающего нерва, который иннервирует сердце и пищеварительный тракт, отмечают стойкое замедление сердцебиения, нарушения глотания, отрыжку, рвоту. Возможно изменение тембра голоса.
Синдром иммунодефицитного состояния
Когда вилочковая железа увеличена у ребёнка на фоне ее дисфункции, даже привычные заболевания протекают иначе. Любое простудное заболевание может начинаться без повышения температуры, с резким ее скачком на третий – четвертый день. Такие дети болеют дольше своих сверстников, и тяжесть заболевания выше. Нередко инфекция переходит в нижние отделы дыхательной системы с развитием бронхита и трахеита.
Лимфопролиферативный синдром
Увеличение выработки гормонов в железе вызывает гиперстимуляцию всей иммунной системы. Увеличиваются лимфатические узлы, в общем анализе крови нарушено соотношение иммунных клеток с преобладанием лимфоцитов. Любой внешний раздражитель вызывает чрезмерную защитную реакцию в виде аллергических реакций. Может возникнуть тяжёлая реакция на вакцинацию.
Нарушение работы эндокринной системы
Увеличение тимуса у детей может привести к сбоям в работе эндокринной системы, с развитием сахарного диабета и нарушением работы щитовидной железы.
Лечение
Тактику лечения подбирает педиатр или иммунолог, опираясь на степень увеличения тимуса, сопутствующие заболевания и индивидуальные особенности организма пациента. На 1 и 2 стадии обычно ограничиваются наблюдением. Показано грудное вскармливание (так как оно поддерживает сопротивляемость организма), избегание стрессов, ограждение новорождённого от контакта с инфекционными больными. По мере взросления ребенку вводят прикорм, богатый витаминами и минералами (ягоды, овощи, фрукты, зелень).
Если у ребенка наблюдается 3-я стадия тимомегалии, врач запрещает делать вакцинацию до тех пор, пока больной орган не уменьшится до физиологически нормальных размеров. Исключение составляют только прививки от полиомиелита.
При ухудшении самочувствия (апатия, проблемы в работе почек, рвота, пониженное артериальное давление, брадикардия, нарушение пищеварения) проводится симптоматическое лечение: доктор может прописать сердечные гликозиды, инфузионные растворы, преднизолон, препараты калия. Проводится строгий мониторинг состояния надпочечников – если их функция падает, пациенту назначают специальный препарат глицирам.
Периодическое наблюдение у специалистов необходимо до достижения ребенком шестилетнего возраста. При этом каждые три месяца врач будет назначать иммуностимулирующую терапию (для этих целей используются растительные препараты на основе элеутерококка, эхинацеи, женьшеня, лимонника).
Особенности проведения УЗИ тимуса
УЗИ данной области не требует никакой специальной подготовки и занимает по времени не более 15 минут. Главное – исключить резкие движения ребенка и постараться успокоить, чтобы малыш не плакал.
При таком методе диагностики используется специальный гель, который служит смазкой для обследуемой зоны с помощью датчика.
В процессе исследования выявляются следующие основные данные относительно вилочковой железы:
- размер, включающий длину, ширину и толщину органа;
- расположение;
- особенности строения;
- однородность органа;
- наличие или отсутствие других включений.
Все данные выводятся на мониторе, фиксируются в протоколе и сравниваются с показателями нормы для конкретного возраста.
Норма размеров для разного возраста
Чтобы определить наличие патологий тимуса, в первую очередь необходимо сравнить размеры вилочковой железы с показателями нормы.
Незначительные отклонения не должны вызывать беспокойства, однако большая разница между полученными данными и усредненными параметрами требует особого внимания.
Приблизительная норма размеров тимуса представлена в следующей таблице в соответствии с возрастом ребенка:
| Возраст | Длина в сантиметрах | Ширина в сантиметрах | Толщина в сантиметрах |
| до месяца | 4 | 3,3 | 2,1 |
| 1-3 месяца | 4,4 | 3,4 | 2,2 |
| 4 месяца-полгода | 4,5 | 3,6 | 2,5 |
| 7-9 месяцев | 4,7 | 4,2 | 2,6 |
| 10 месяцев-год | 5,2 | 4,2 | 2,3 |
| годовалый возраст | 4 | 3,1 | 2,1 |
| 2 года | 3,6 | 2,8 | 1,7 |
| 3 года | 5 | 4,1 | 2,1 |
| от 4 до 6 лет | 4,5 | 3,2 | 2,2 |
Интересно!
Особый контроль при отклонениях работы вилочковой железы требуется малышам в возрасте до года, поскольку именно в этом периоде ее увеличение в размерах может иметь серьезные последствия. Рекомендуем узнать: Какие симптомы возникают при заболеваниях вилочковой железы?
В связи с этим в некоторых странах детям, не достигшим годовалого возраста, проводится ультразвуковое исследование как минимум трижды в целях профилактики.