Симптомы трахеита у ребенка
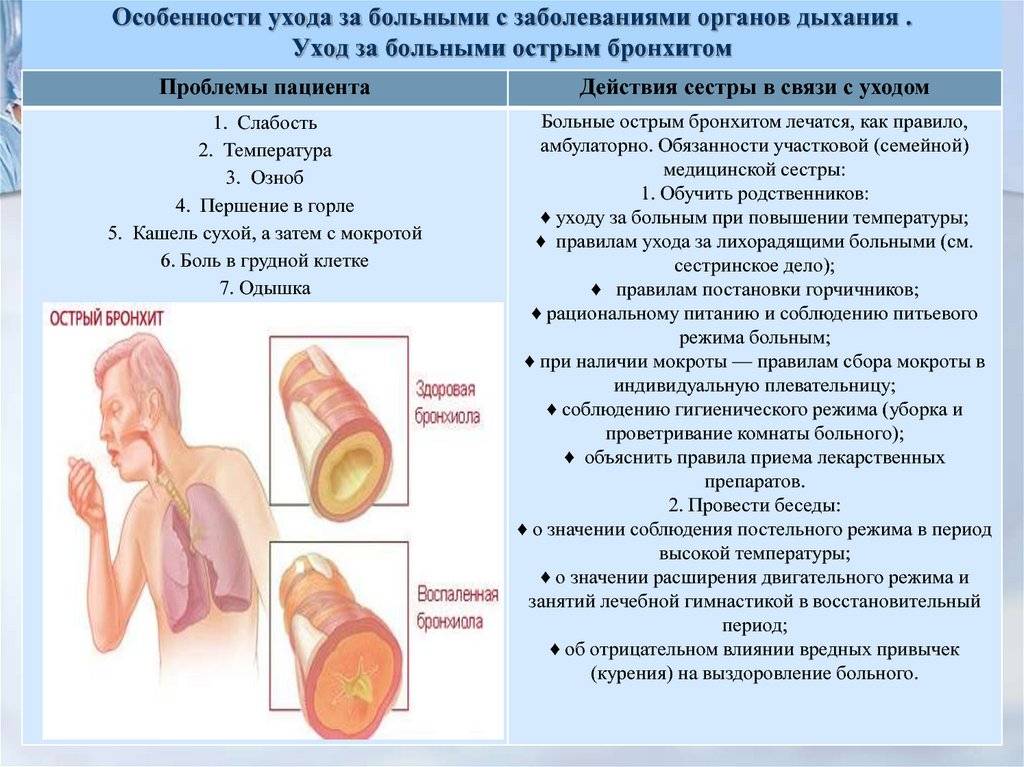
Первые признаки острой формы заболевания появляются сразу после начала воспаления верхних дыхательных путей. Для трахеита характерны приступы утреннего и ночного сухого кашля, которые начинаются при глубоком медленном вдохе. Одновременно ребенок ощущает жжение, саднящую боль за грудиной.
С развитием болезни голос у ребенка становится осиплым, кашель усиливается, появляется одышка. Для детей характерно повышение температуры тела до 39°С. На 4–5 сутки болезни мокрота (вязкая, слизисто-гнойная) начинает обильно отделяться. Иногда воспаление распространяется по дыхательной системе, вызывая осложнения.
Болезнь проявляется мучительными приступами кашля, отеком горла, одышкой. Постоянно отделяется густая и вязкая мокрота. По ночам бывают приступы удушья по типу бронхиальной астмы.
Трахеит у ребенка, Комаровский рекомендует
По мнению доктора Комаровского, важную роль в выздоровлении пациента играет соблюдение правильного режима дня. Ребенку с высокой температурой рекомендуется ограничение физической нагрузки, по возможности постельный режим, дабы уменьшить потребление организмом энергии.
Важно пить много жидкости, подогретой до температуры тела, дабы не допустить обезвоживания. Помещение, в котором находится пациент должно быть прохладным, проветренным, увлажненным
Из-за сухого и горячего воздуха слизистая еще больше раздражается, приступы кашля учащаются. Ежедневно проводится влажная уборка без применения моющих средств
Помещение, в котором находится пациент должно быть прохладным, проветренным, увлажненным. Из-за сухого и горячего воздуха слизистая еще больше раздражается, приступы кашля учащаются. Ежедневно проводится влажная уборка без применения моющих средств.
Выполнение простых правил поможет ребенку быстрее избавится от трахеита.
 Мнение Комаровского о трахеите у детей.
Мнение Комаровского о трахеите у детей.
Лечение заболевания
Терапия патологии заключается в назначении лекарственных средств, относящихся к группе антигистаминных (при аллергической форме), антибактериальных и противовирусных препаратов.
При затруднении отхаркивания мокроты лечение проводится муколитическими средствами, разжижающими мокроту и способствующими ее выведению. При затяжных приступах кашля и только в первые дни заболевания применяются противокашлевые препараты.

Лечение трахеита у детей обычно медикаментозное
Снизить рефлекторные порывы кашля позволяют обволакивающие средства в виде сиропов, леденцов, некоторых видов сборов.
С целью быстрого выведения мокроты из организма выписываются отхаркивающие препараты.
Дополнительные средства лечения:
- жаропонижающее;
- группа противовирусных препаратов – назначаются только при трахеите, спровоцированном предшествующими респираторными заболеваниями;
- антибактериальная группа средств – специалист вправе назначать данную группу лекарств только при наличии антибактериальной формы патологии.
При поражении хламидиями наиболее эффективными средствами являются макролиды.
Методы лечения трахеита
Важно, чтобы лечение трахеита проводилось в соответствии с назначениями врача и под врачебным контролем. Самолечение часто оказывается неэффективным. Не принимайте антибиотики, если их Вам не назначил врач
При вирусном или грибковом характере трахеита они Вам не помогут, а только уничтожат полезную микрофлору
Не принимайте антибиотики, если их Вам не назначил врач. При вирусном или грибковом характере трахеита они Вам не помогут, а только уничтожат полезную микрофлору.
Обратитесь в Сеть поликлиник «Семейный доктор», чтобы пройти все необходимые исследования, сдать анализы и получить консультацию высококвалифицированного и опытного врача.
Медикаментозное лечение
При бактериальном характере инфекции применяются антибактериальные препараты, при вирусном – противовирусные (наиболее эффективны в начальной стадии заболевания).
Также при трахеите применяют методы симптоматического лечения. Могут использоваться горчичники, противовоспалительные, жаропонижающие препараты. При мучительном кашле назначаются противокашлевые препараты, а также средства, стимулирующие отхождение мокроты. При вязкой мокроте – отхаркивающие, разжижающие мокроту средства. Также уместны ингаляции (паровые или с использованием ультразвуковых ингаляторов).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Существует ли профилактика
Любую болезнь проще предупредить, чем подвергать малыша воздействию различных препаратов, используемых во время лечения, которые могут быть тяжелы для его неокрепшего организма. Трахеит не исключение. Естественно, стопроцентной гарантии того, что соблюдая профилактические меры, дети не заболеют, не даст никто, но они существенно снижают вероятность попадания в детский организм возбудителя. Поэтому следует прислушаться к следующим рекомендациям:
- Иммунитет нужно укреплять. Для этого дети должны полноценно питаться, вести подвижный образ жизни, закаляться и больше времени проводить на свежем воздухе независимо от погоды и времени года. Если на дворе лето – то походы, природа, водоемы должны стать для малыша лучшими друзьями.
- Соблюдение гигиены. Дети не должны пользоваться чужими предметами личной гигиены, точно так же как и не давать использовать свои.
- Избегать того, чтобы дети вдыхали раздражители. Поэтому нужно избегать помещений, местности, где проводятся ремонтные работы, воздух загрязнен химическими веществами.
- Влажная уборка должна проводиться регулярно. Это препятствует проникновению в помещение возбудителей заболевания.
Уделив должное внимание здоровью малыша с самого рождения, укрепляя его иммунитет, родители делают весомый вклад в его будущее. Ведь уязвимость организма различным заболеваниям существенно снизится
И даже если он заболеет, то перенесет заболевание намного легче, быстрее пойдет на поправку.
Понравился наш контент? Подпишитесь на канал в .
У каких детей чаще развивается инфекция мочевого пузыря
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
- гиперактивный мочевой пузырь, излечимое заболевание, которое часто проходит по мере взросления ребенка;
- неполное опорожнение мочевого пузыря;
- слишком долгое ожидание, чтобы помочиться;
- запор – менее двух испражнений в неделю или жесткие фекалии, которые болезненны или трудны для прохождения;
- пузырно-мочеточниковый рефлюкс (ПМР) – обратный поток некоторого количества мочи из мочевого пузыря по направлению к почкам во время мочеиспускания;
- сужение уретры – проблему, которая ограничивает нормальный поток мочи, например, камень или слишком узкий канал (стриктура). В некоторых случаях это может быть связано с врожденным дефектом;
- нарушения правил гигиены, дефекты ухода за маленьким ребенком;
- семейный анамнез цистита.
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.
Диагностика и ее трудности
Выявить болезнь у ребенка сложнее, чем у взрослого. Причиной является то, что дети, особенно самого младшего возраста, не могут точно и правильно описать свое состояние. При этом диагностика тем труднее, чем умереннее симптоматика и дискомфорт, испытываемый пациентом.
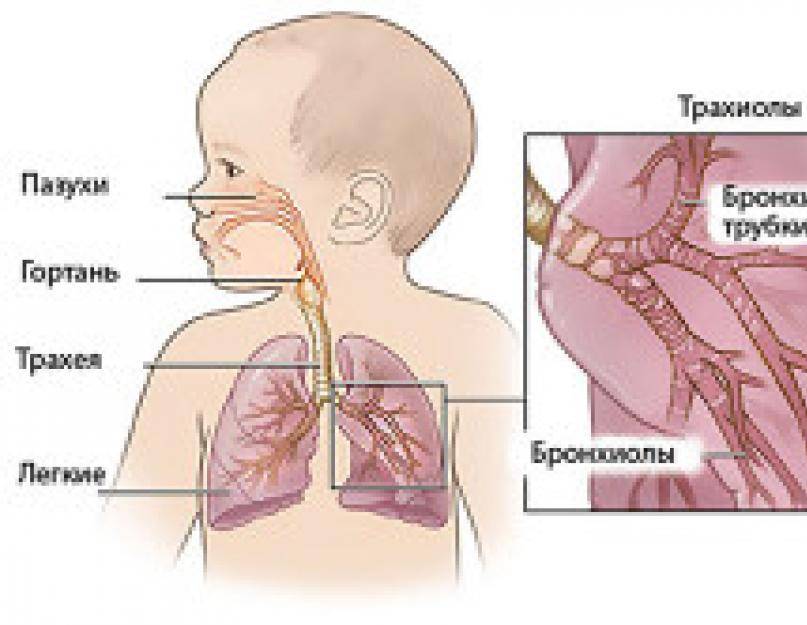
Трудность связана и с особенностью строения бронхов у малыша. До пяти лет они имеют более узкий просвет, а у ребенка в целом менее развиты мышцы. Из-за этого главные проявления болезни – это активный отход густой мокроты и отек слизистой, а не удушье или бронхоспазм. На основе этого бронхиальную астму часто путают с ОРВИ и другими аналогичными заболеваниями не только родители, но и врачи. Зачастую заболевание прогрессирует несколько лет, прежде чем его верно диагностируют.
В целом для диагностики астмы важны следующие главные параметры:
- наличие симптоматики (свистящий хрип, одышка, кашель, ощущение нехватки воздуха и заложенности грудной клетки);
- обратимость приступов;
- чрезмерная активность бронхов;
- локальные воспалительные процессы.
У маленьких детей не всегда возможно объективно оценить все эти параметры
Поэтому наибольшее внимание уделяется:
- сбору анамнеза ребенка и его семьи. Принимают в расчет предрасположенность, частые простудные симптомы, наличие атопического дерматита, аллергии на продукты питания, аллергического насморка;
- анализу симптоматики – ее наличию и интенсивности;
- физиологическим обследованиям (исследование функции легких – пикфлоуметрия, определение их объема, измерение уровня сопротивляемости бронхов и др.);
- лабораторным исследованиям (в первые два года жизни у детей и без астмы часто встречаются кашель и свистящее дыхание, поэтому подтверждение наличия специфических антител к аллергенам может служить поводом для постановки диагноза «бронхиальная астма»);
- пробному лечению в течение 2-3 месяцев – если на фоне него наступает улучшение, а без него – новое ухудшение, это позволяет говорить о наличии астмы;
- рентгенографии грудной клетки – она не дает возможности диагностировать бронхиальную астму, но исключает ряд других похожих заболеваний.
Также проводится дифференциальная диагностика для исключения болезней, сопровождающихся свистящими хрипами: врожденных аномалий, инфекций, механических факторов, например, наличия инородного тела в бронхах.
Характерные симптомы заболевания
Трахеит у ребенка чаще всего протекает в острой форме. Хроническую форму он принимает только при отсутствии лечения. В начале болезни малыш ощущает легкое недомогание, сопровождаемое болью во время акта глотания и насморком. У маленьких детей возможно повышение температуры до 39°С. В более взрослом возрасте температура тела может повышаться до уровня субфебрилитета либо сохраняться в пределах нормы.
Симптомы вирусной формы трахеита
Проявления болезни зависят от типа возбудителя. Если трахеит развивается на фоне поражения вирусом гриппа, что происходит в большинстве случаев, на первый план выходят признаки основного заболевания. К ним относятся:
- мучительный сухой кашель;
- боль в грудной клетке, усиливающаяся во время кашля;
- высокая температура;
- боль в мышцах;
- выраженные признаки интоксикации.



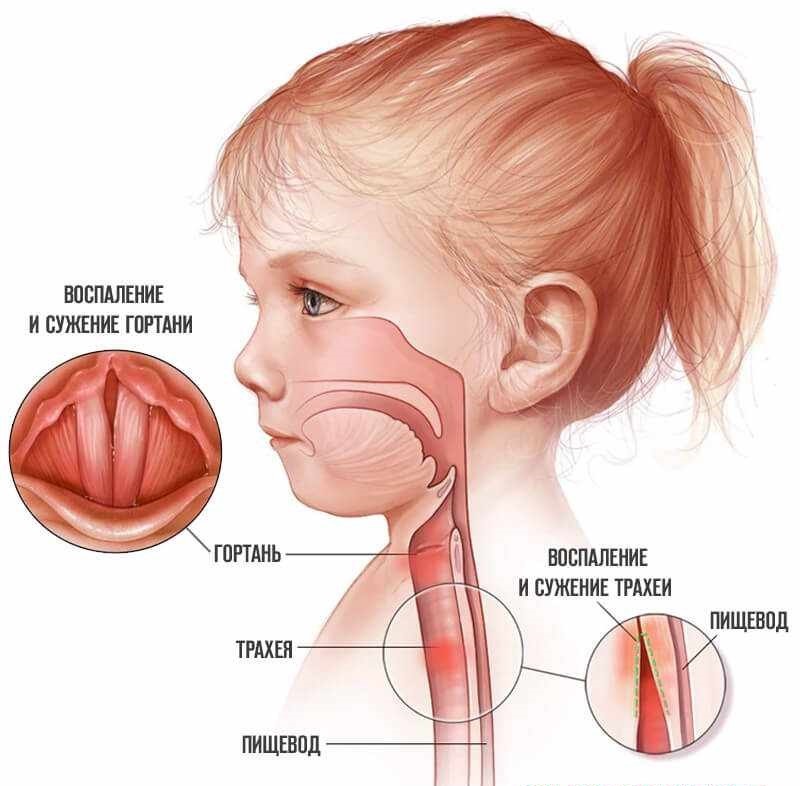
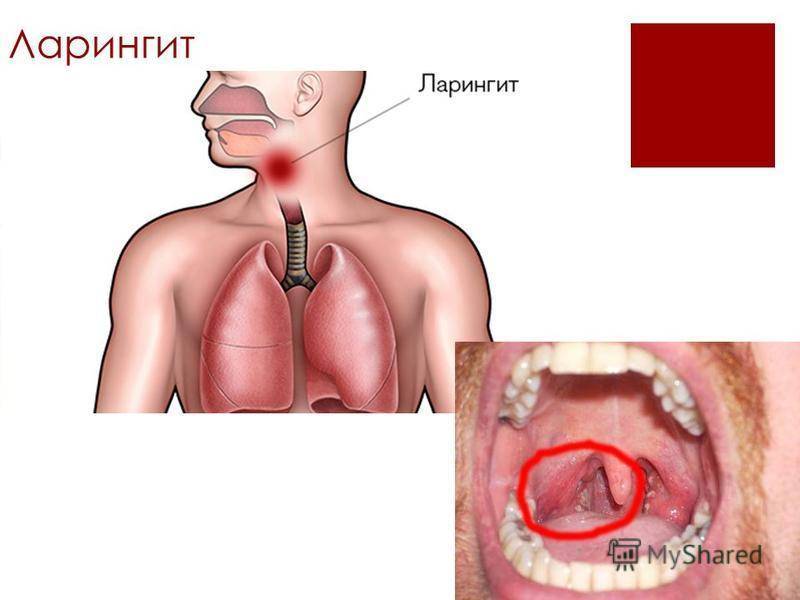
Если причиной острого трахеита у ребенка стал вирус парагриппа, заболевание проявляется симптомами ларинготрахеита:
- нарушением голоса (охриплость, осиплость);
- лающим кашлем.
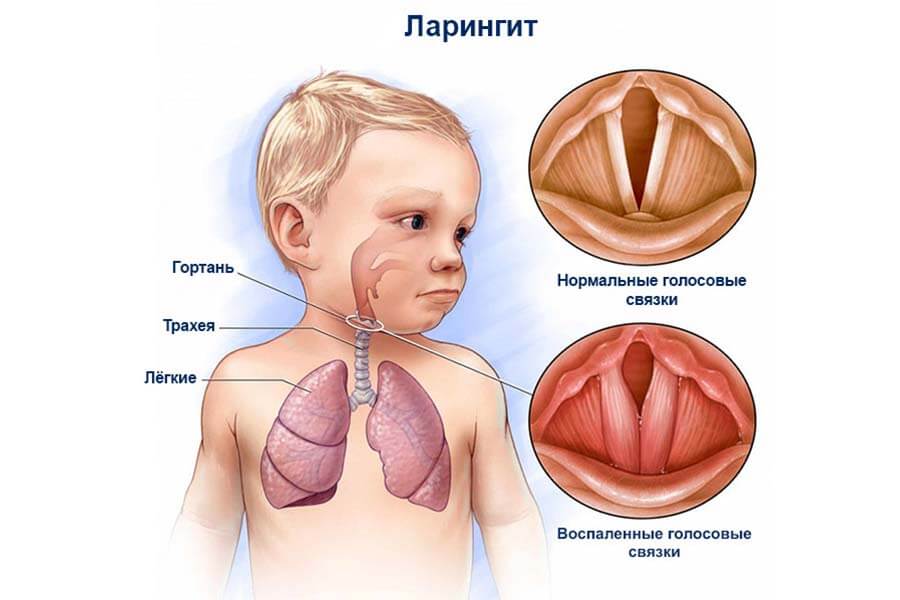
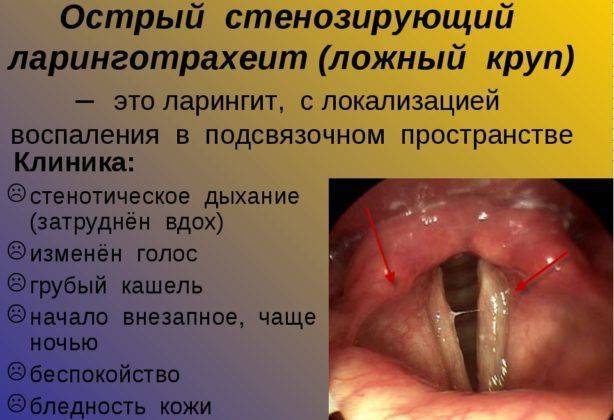 Ларинготрахеит
Ларинготрахеит
Симптомы бактериальной формы трахеита
Бактериальный трахеит чаще всего становится последствием недолеченного ОРВИ. Первым характерным признаком становится кашель, который в начале болезни не приносит облегчения. Мокрота может отделяться в малом количестве или полностью отсутствовать.
 Следует заметить, что цвет мокроты позволяет определить, что именно стало причиной развития трахеита – вирусы или бактерии. Мокрота при вирусном поражении всегда прозрачная. При бактериальном характере болезнь сопровождается отделением гнойной мокроты желтого или желто-зеленого цвета.
Следует заметить, что цвет мокроты позволяет определить, что именно стало причиной развития трахеита – вирусы или бактерии. Мокрота при вирусном поражении всегда прозрачная. При бактериальном характере болезнь сопровождается отделением гнойной мокроты желтого или желто-зеленого цвета.
Трахеит у ребенка всегда сопровождается приступообразным кашлем, усиливающимся при вдыхании холодного воздуха, смехе, испуге, плаче. Кашель усиливается в ночное время суток. Данный фактор объясняется тем, что в лежачем положении происходит застой мокроты. Поэтому утром кашель становится влажным.
Как проявляется хроническая форма болезни
Хроническую форму заболевание принимает при отсутствии адекватного лечения. Хронический трахеит протекает со сменой периодов ремиссий и обострений. В периоды обострений симптомы заболевания идентичны острой форме.
Диагностика
Определить трахеобронхит у ребенка, его этиологию и форму течения позволяет целый ряд диагностических процедур. Первичный осмотр обычно предусматривает аускультацию – прослушивание при помощи фонендоскопа.
Трахеобронхит подозревается при обнаружении сухих, а позже – влажных среднепузырчатых хрипов.
Для определения вида патогенной флоры проводятся анализы крови и мокроты, как общеклинические, так и с посевом на микрофлору.
Следующий этап, целью которого является исключение из возможных диагнозов острой пневмонии — рентгенологическое исследование.
Аллергическую природу трахеобронхита помогают выявить кожные аллергологические пробы.
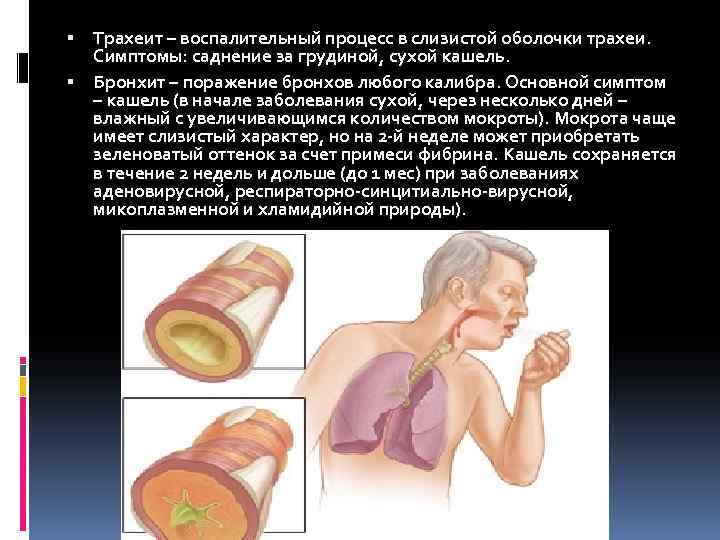
Трахеит у детей: симптомы и лечение
 Симптомы воспаления дыхательного горла
Симптомы воспаления дыхательного горла
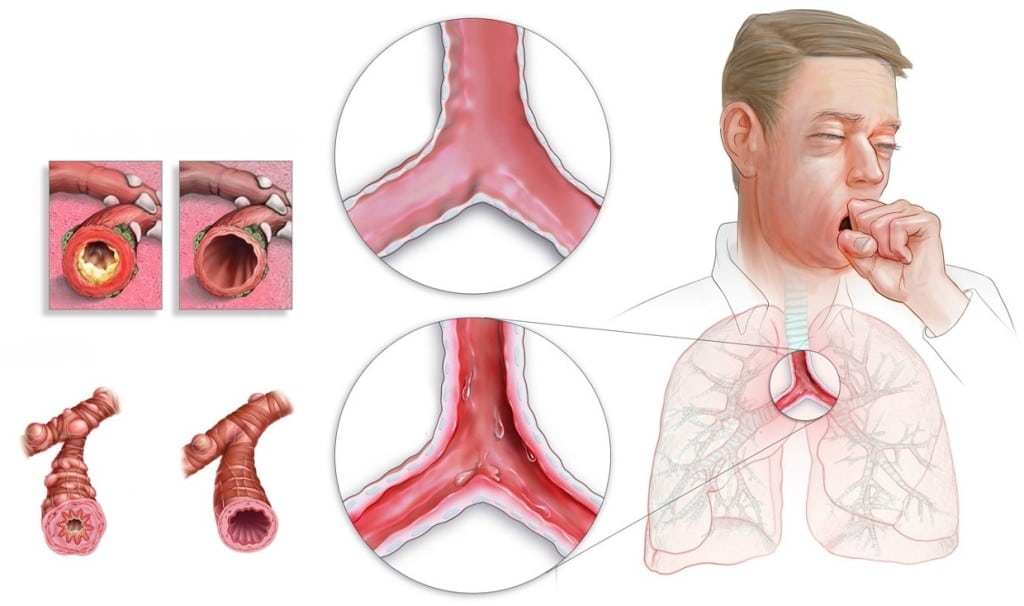
Острый трахеит у детей проявляется достаточно ярко. Характерные признаки:
- Першение в горле;
- Саднение (болезненные, царапающие ощущения) и боль за грудиной;
- Трубный сухой кашель в начале заболевания;
- Трансформация кашля во влажный с постепенным увеличением количества мокроты с 4 – 5 дня болезни;
- Повышение температуры (при инфекционной природе заболевания).
Лечение трахеита у детей
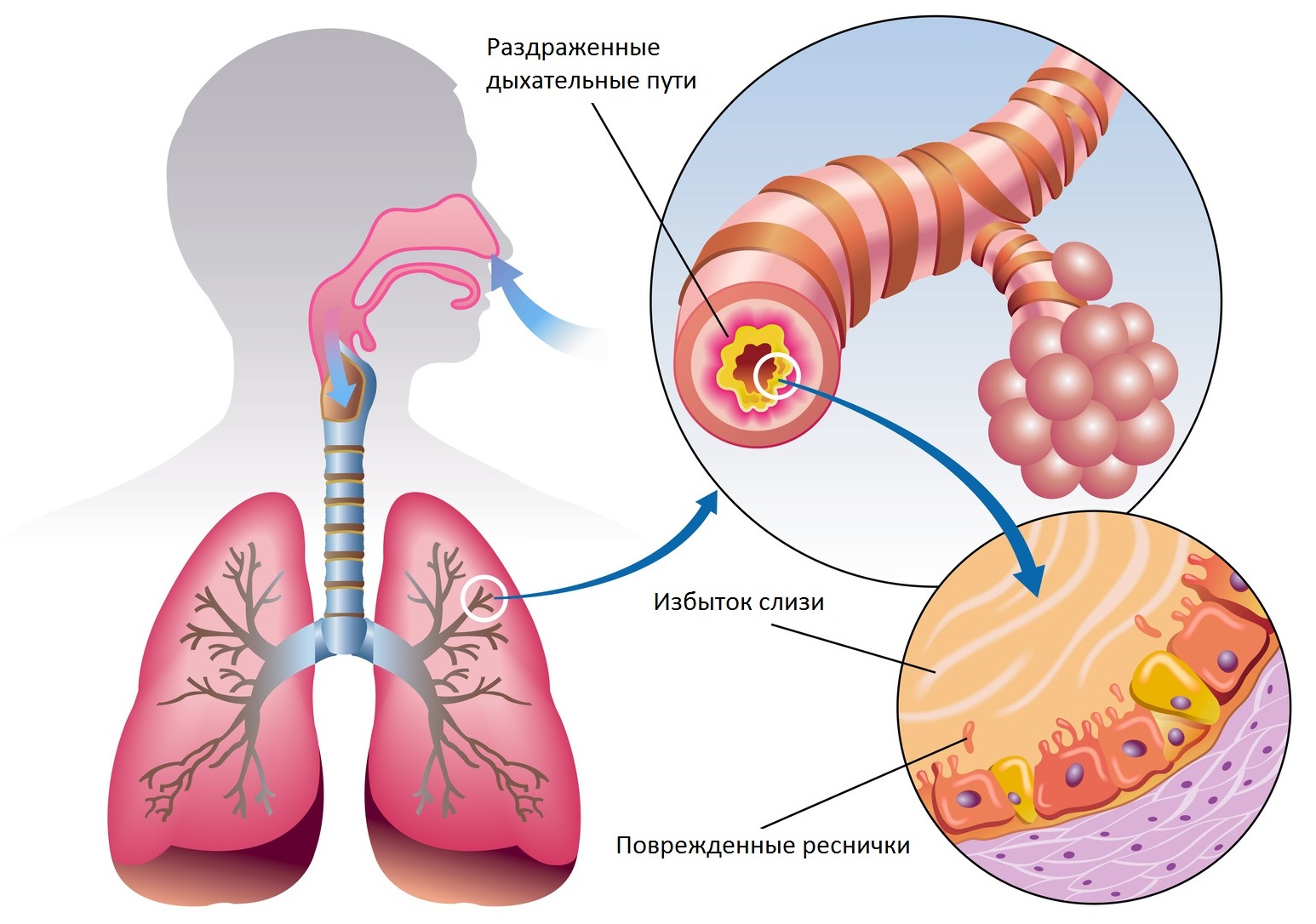
Кашель, доставляющий страдания ребенку при трахеите возникает вследствие раздражения слизистой органа, недостаточным ее увлажнением. Мокрота, продуцируемая бокаловидными клетками, выделяется для дезактивации и выведения из органов дыхания частиц, способных вызвать патологические процессы (вирусы, бактерии, пыль), а также увлажнить пересушенный эпителий. В острый период болезни ее количество недостаточно. Как вылечить трахеит у ребенка и избежать осложнений?
Основные задачи лечения трахеита заключаются в следующем:
- Повысить увлажненность, а значит, эластичность слизистой трахеи;
- Не допустить распространения инфекции на бронхи и легкие;
- Устранить возбудителя инфекции или другие причины воспаления.
К сожалению, местные средства, применяемые при заболеваниях верхних дыхательных путей, не всегда эффективны при трахеите в силу недоступности дыхательной трубки для большинства процедур. Например, полоскание лекарственными средствами никак не помогает облегчить явления трахеита.
Поэтому значение имеет общее воздействие на организм и некоторые манипуляции, направленные на бронхолегочную сферу.
Лекарственные средства
К медикаментам, применяемым внутрь при трахеите, относят следующие:
- Антибиотики – при установлении бактериального происхождения воспаления трубки;
- Жаропонижающие средства – при повышении температуры у ребенка выше 38,5°С;
- Противокашлевые препараты – при мучительном кашле в первые 3 дня, до появления мокроты;
- Муколитики – при недостаточном выделении мокроты с 5-го дня болезни – у маленьких детей чаще в виде сиропов от кашля;
- Отхаркивающие средства – при затруднении с выведением мокроты;
- Антигистамины – при неинфекционной природе трахеита, для снижения аллергического воспаления;
- Противовирусные препараты для укрепления защитных сил организма;
- Средства народной медицины для приема внутрь – особое значение при «глубоких» простудных инфекциях имеет барсучий жир – это средство не только смягчает ощущения в горле, но и с успехом противостоит инфекции.
Физиопроцедуры и лечение в домашних условиях
При трахеите, как ни при каком другом заболевании дыхательной системы важно организовать возможность увлажнения дыхательного горла. Это возможно только с помощью ингаляций. Сегодня для этой процедуры с успехом используют небулайзер
Жидкостью, помещаемой в его капсулу, может быть:
Сегодня для этой процедуры с успехом используют небулайзер. Жидкостью, помещаемой в его капсулу, может быть:
- Физраствор (1 ч.л. соли на стакан воды);
- Минеральная щелочная вода (Боржоми);
- Чистая вода без добавок;
- Лекарственный растворы;
- Отвар или настой из растительного сырья, их используют только при теплой, паровой ингаляции.
Местные процедуры, показывающие хороший результат при трахеите:
- Прогревание ног (ношение шерстяных носков, смазывание стоп барсучьим жиром);
- Компрессы на верхнюю часть груди и шею;
- Согревающие мази на грудину.
Согревающие мази, например, хорошо зарекомендовавший себя барсучий жир, вызывают местное расширение сосудов и просветов дыхательного дерева. Это увеличивает воздухо- и влагообмен, усиливает перистальтику ресничек на слизистой трахеи, а значит, выводит больше патогенных составляющих болезни наружу.
При лечении трахеита важно, чтобы больной ребенок потреблял достаточное количество жидкости. Это предотвратит обезвоживание, весьма вероятное при повышенной температуре и большом количестве выводимой мокроты. Жидкость, выводимая почками и с потом, выносит из тела токсические вещества, неизбежно возникающие в организме при каждой болезни
Жидкость, выводимая почками и с потом, выносит из тела токсические вещества, неизбежно возникающие в организме при каждой болезни.
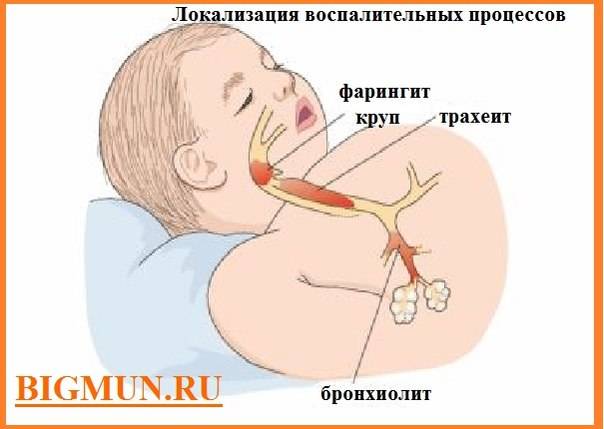
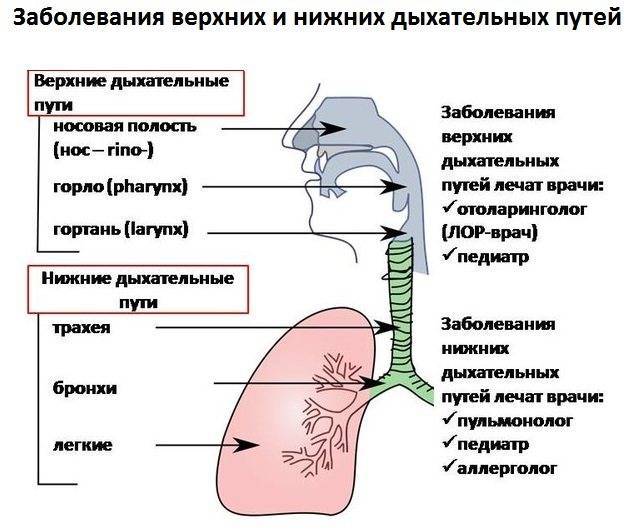
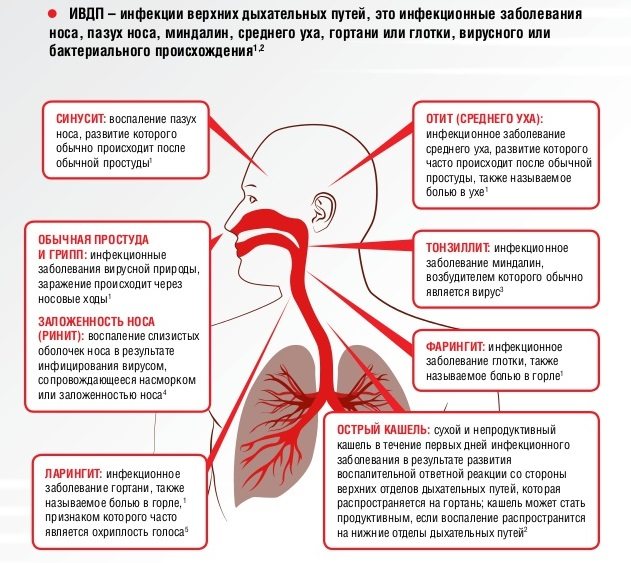
Отличия трахеита у детей от других респираторных и инфекционных заболеваний
При воспалительных реакциях в области трахеи необходимо пройти дополнительные исследования, помогающие отличить одно заболевание от другого, установить точный диагноз и природу происхождения патологии.
Признаки и различия:
- Трахеит и ларингит. При ларингите наблюдается жесткое дыхание. Исследование методом прослушивания хрипов клиническая картина не наблюдается.
- Фарингит. Отсутствие мокроты и влажного кашля. Болезненные ощущения в горле.
- Бронхит. Заболевание характеризуется ярко выраженными симптомами, сопровождающимися интоксикацией организма. При приступах кашля наблюдается обильное выделение мокроты. Процесс может осложниться бронхоспазмами, чего не происходит при развитии трахеита.
- Пневмония. Симптоматика микоплазменной формы пневмонии схожа с проявлениями трахеита. Определяется при исследовании.
- Коклюш. Кашель, характеризующийся долго не проходящими и затяжными приступами, с наличием высокой температуры, сопровождаемой интоксикацией организма.
- Туберкулез. Присутствуют признаки сухого кашля. Происходит побледнение покровов, потеря аппетита и, как следствие, снижение массы тела.
- Инородный предмет. Образование цианоз губ. В тяжелых случаях наблюдается образование асфиксии.
Диагностические процедуры помогут с высокой точностью определить наличие трахеита и других патологических процессов. Высокой результативностью обладает рентгенограмма, ультразвуковое исследование и лабораторные исследования крови и мокроты.
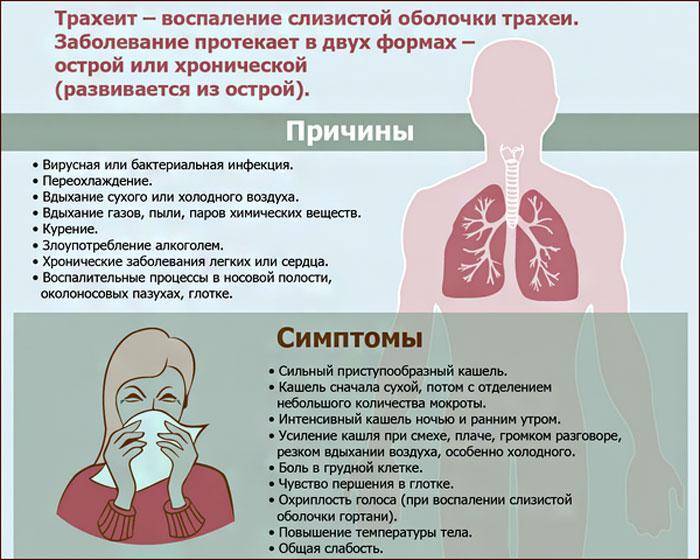
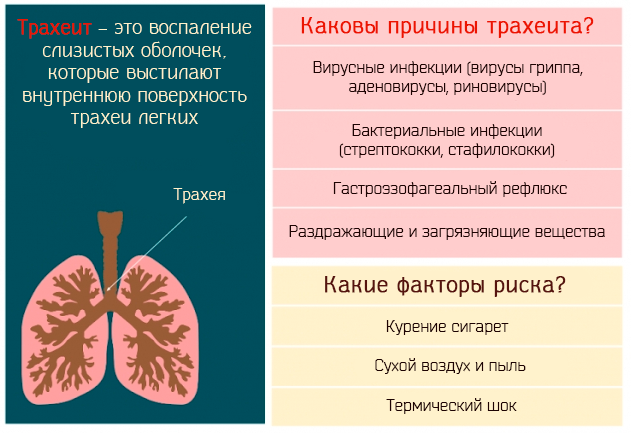
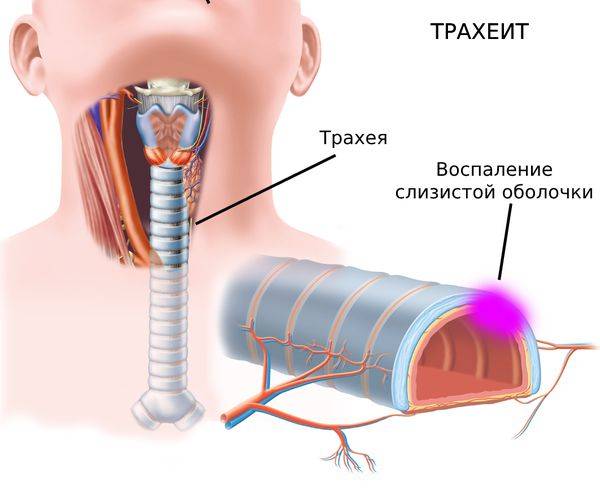
Что такое трахеит?
В основном в детском возрасте такая патология развивается при поражении вирусами гриппа, коклюша, кори и аденовирусами.
Патология бактериального характера в грудном возрасте является редкостью и встречается не более чем в двух процентах случаев, когда к респираторным заболеваниям присоединяется поражение пневмококками, стрептококками, стафилококками и другими анаэробными бактериями.
Происходит поражение слизистой трахеи, на внутренней стороне которой скапливается слой слизи, нередко при осложнении заболевания на поверхности тканей этого органа наблюдаются точечные кровоизлияния.
Лечение
Если у новорожденного налицо все симптомы трахеита, ни в коем случае нельзя пускать заболевание на самотёк или заниматься самолечением. Необходимо сразу же обратиться к врачу для подбора медикаментов. Особенно должна быть обеспокоена мама грудничка. У новорожденных детей даже небольшой приступ ночного кашля может быть признаком трахеита. То есть, ребёнка нужно обязательно показать доктору.
Лечение трахеита у новорожденных осуществляется комплексно. У детей постарше в ходе терапии обычно применяются ингаляции, которые не подходят для грудничков. Терапия патологии у грудных детей, как правило, проводится с помощью различных медикаментов. Например, антибиотиков.
Антибиотики назначаются в зависимости от природы возбудителя, спровоцировавшего патологию. При вирусном трахеите антибиотики не назначаются, они используются только в том случае, если заболевание вызвано микробами.
Также младенцу могут быть назначены препараты для разжижения мокроты, для укрепления иммунной системы. Помимо этого, врач прописывает противовирусные средства, подходящие для грудных детей. Также он может порекомендовать применение различных растираний.
В ходе лечения нужно чётко следовать всем рекомендациям врача. Использовать народные средства в лечении грудничков нецелесообразно, так как они могут навредить младенцу.
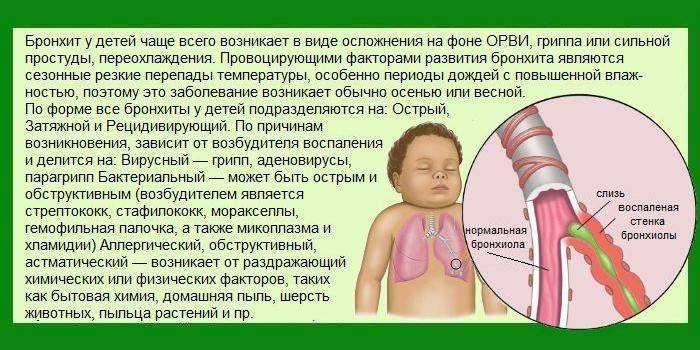
Почему дети болеют
Трахеит – это воспаление трахеи. Как правило, протекает заболевание в изолированной форме. Реже можно столкнуться с тем, что поражены и другие органы. Если так происходит, то диагноз может звучать, как ларинготрахеит, ринотрахеит, трахеобронхит).
Трахеит у детей может быть инфицированным и неинфицированным. В зависимости от его вида причины появления болезни также разные. Спровоцировать появление неинфицированного трахеита может:
- Высокая или низкая температура. Кроме леденящего воздуха, которым дышал малыш, не менее опасным для его организма является пересушенный и очень горячий воздух.
- Аллергены-раздражители, которыми дышал ребенок.
- Воздух, в котором содержатся частички химических веществ.
Развивающийся инфицированный трахеит у детей может стать результатом проникновения в организм таких возбудителей, как:
- Аденовирус.
- Грипп.
- ОРВ.
- Палочка пневмококка или инфлюэнцы.
- Возбудитель кори или коклюша.
- Энтеровирус.
- РС-вирус.
Симптоматика
При воспалении трахеи происходит раздражение рецепторов и вирусов. В связи с этим развивается сильный кашель непродуктивного характера. Он провоцирует болезненность и снижение тембра голоса. Начинается болезнь с обычного першения и частого покашливания. Затем откашливания становятся навязчивыми, заметно усиливаются. Обычно приступы возникают утром и ночью, а после ребенок жалуется на боль за грудиной.
Симптомы трахеита у ребенка такие:
- при кашле не отходит мокрота, или отхождение происходит в минимальном объеме;
- повышается температура;
- появляется осиплость и хрипота, развивается ринит;
- возникает боль в грудной клетке и головная боль.
Самостоятельно принимать какие-либо меры для терапии болезней трахеи запрещается. Есть много похожих болезней, но их лечение разное. Упущенное время усугубит проблемы со здоровьем. Симптомы и лечение трахеита у детей устанавливает только доктор. Он выберет методы лечения, пропишет необходимые лекарственные препараты.
Симптоматика заболевания
Симптомы трахеита у детей могут проявляться по-разному. Зависят они в большей мере от возбудителя, которым было вызвано заболевание. Но есть обобщенные признаки трахеита. К ним можно отнести:
- Слабость.
- Повышение температуры.
- Появление насморка.
- Болезненные ощущения в горле, усиливающиеся во время глотания.
- Возникновение боли в груди.
- Появление сильного кашля после того как ребенок плачет, смеется.
Что касается симптомов заболевания, вызванного определенным видом возбудителя, то они могут быть следующими:
- При гриппе появляется сильный кашель, слабость, ломота в теле, нередко можно столкнуться с интоксикацией.
- При парагриппе у малыша могут развиться симптомы ларингита – сухой кашель и осипший голос.
- При бактериальном трахеите мокрота плохо отходит, кашель непродуктивный. Мокрота похожа на гной, имеет желто-зеленый цвет.
Но и это еще не все. В зависимости от возраста ребенка могут изменяться и симптомы заболевания. Следует отметить, что чаще всего трахеит встречается в возрасте от 5 месяцев до 3 лет. Как может проявляться трахеит у ребенка в зависимости от возраста:
- С рождения и до 5–6 месяцев сигнализировать о заболевании может срыгивание, рвота, слабость и капризность.
- С 6 месяцев до 3 лет. Годовалый ребенок, несмотря на то, что уже умеет кашлять, не может откашлять мокроты. Сигналом о том, что с его организмом не все в порядке может стать высокая температура и вялость.
С 3 до 5 лет. Эта категория детей больше всего подвергается заболеванию. В этом возрасте большинство из них начинают посещать садик, контактировать с другими детьми, в результате чего их организм подвергается ранее незнакомым бактериям, вирусам. О трахеите у дошкольников может свидетельствовать кашель, появляющийся, как правило, по ночам.
Откашляться детям сложно.
- С 6 до 12 лет. Дети переносят заболевание легче, кашель за довольно быстрое время из сухого переходит во влажный, и откашлять мокроты становится проще.
- С 12 лет и старше. Болезнь может протекать без выраженных симптомов.
Осложнения
Мы уже упоминали некоторые опасные осложнения трахеита. Остановимся на них подробнее:
- Развитие бронхиального трахеита и пневмонии. Частое осложнение при неправильной, несвоевременной терапии и у пациентов с ослабленной иммунной системой. Отличие трахеита и бронхита следующие: общее состояние больного ухудшается, нарастает интоксикация, отдышка и другие признаки дыхательной недостаточности, появляется скрип в легком после трахеита. Такое осложнение требует немедленной госпитализации больного в стационар.
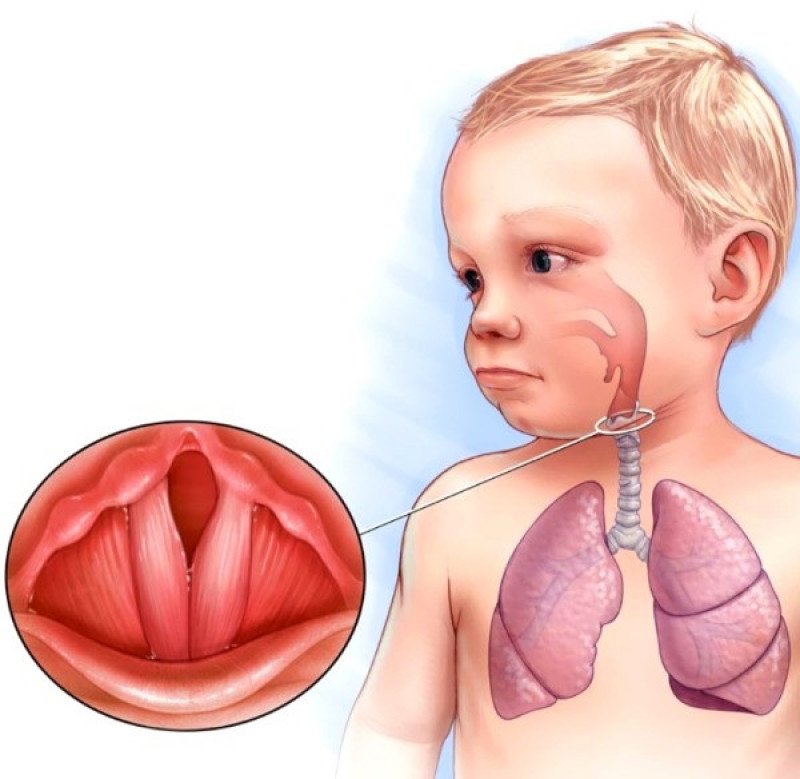
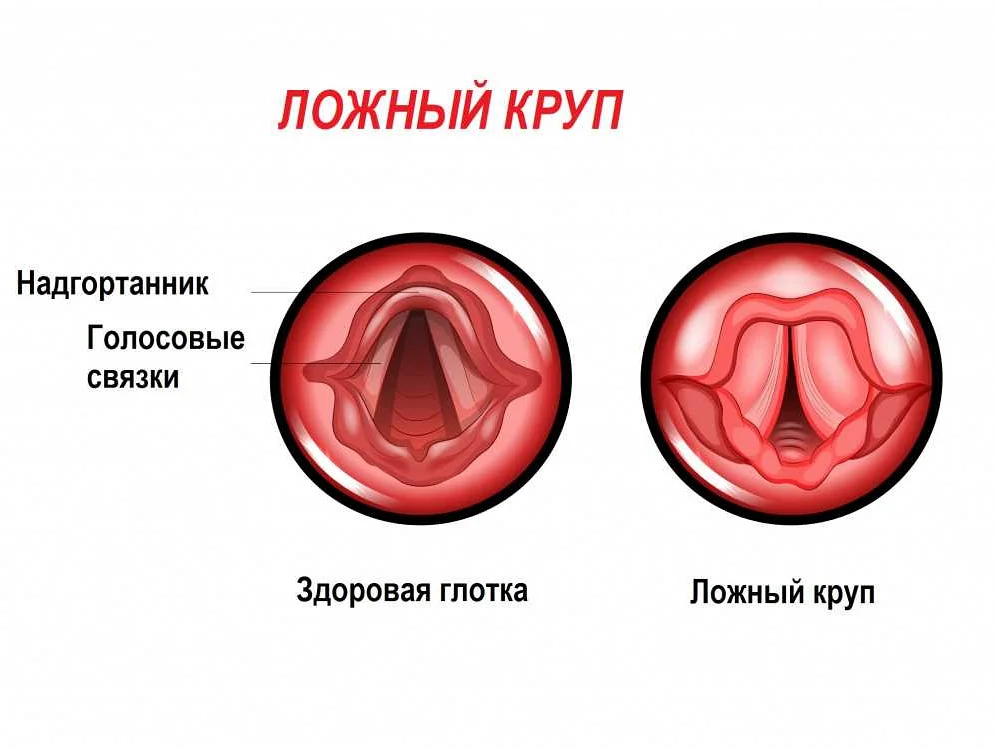
- Ложный круп у детей. Вследствие анатомической узости голосовой щели у ребенка, распространение отека на слизистую оболочку гортани приводит к острым приступам удушья. Такое осложнение — повод немедленного вызова скорой медицинской помощи.
- Бронхиальная астма — тяжелое осложнение аллергического трахеита.
Причины ларингита
| ПРИЧИНЫ | КОММЕНТАРИЙ | ||
| причины: | Инфекции | комментарий: | Причиной возникновения острого ларингита может стать инфекция, которая проникает в слизистую глотки и гортани и легко активизируется на фоне снижения общего и местного иммунитета.К основным возбудителям острого и хронического ларингита относятся преимущественно стрептококки и стафилококки, которые могут активизироваться под влиянием неблагоприятных факторов. |
| причины: | Неинфекционные причины | комментарий: | – курение и алкоголь- химический и термический ожог гортани- аллергия- сильные голосовые нагрузки |
Факторы риска развития острого ларингита:
- снижение иммунитета
- общее и местное переохлаждение
- заболевания глотки и околоносовых пазух
- влияние вредных привычек
Острое воспаление слизистой оболочки гортани может являться следствием катарального воспаления слизистой оболочки носа, околоносовых пазух (синусит) или глотки (тонзиллит, фарингит).
Среди бактерий частыми возбудителями острого ларингита являются:
- гемофильная палочка (H. Influenzae)
- хламидии пневмония (Chlamydia pneumoniae)
- моракселла (Moraxella catarrhalis)
- пневмококк (S. pneumoniae)