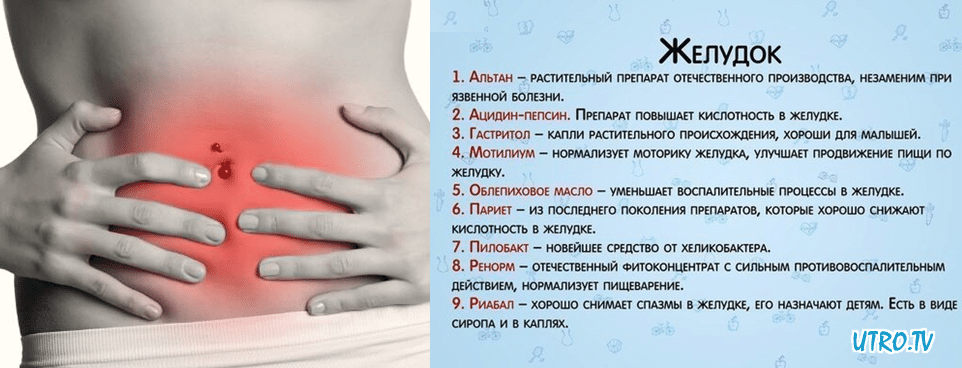
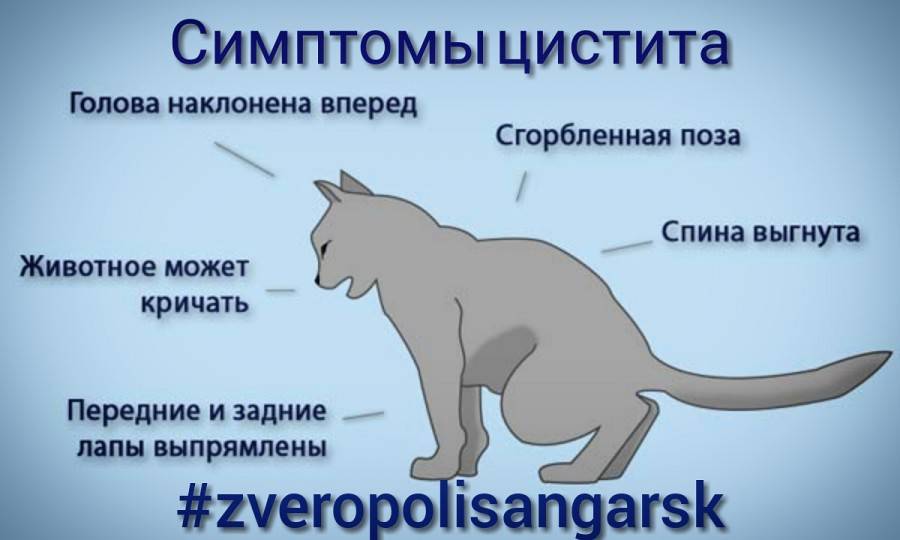
Функциональные боли—как помочь ребёнку?
Развитие функциональных болей является частым явлением для детей в возрасте от 7 до 15 лет. Данное состояние сопровождается выраженным ухудшением самочувствия, но даже при проведении тщательной диагностики и полном обследовании пациента, причину выяснить не удаётся. Их появление не связано с наличием патологии хирургического или инфекционного характера.
К предполагаемым причинам, которые могут вызвать появление функциональных болей, относят:
- Переутомление.
- Воздействие сильных стрессов или нервного перенапряжения.
- Функциональную диспепсию или нарушенную работу желудка, сопровождающуюся болезненным пищеварением.
- Синдром раздражённого кишечника, который связан с нарушением работы пищеварительного тракта без органической патологии.
- Абдоминальную мигрень. Появление болей сопровождается резким ухудшением самочувствия с развитием тошноты, рвоты и бледности кожных покровов.
Рекомендуем видео:
Несмотря на то, что функциональные боли не несут опасности для жизни и здоровья пациента, они в значительной степени могут ухудшать качество жизни. Поэтому, для облегчения состояния ребёнка, необходимо:
Создать спокойную атмосферу и обеспечить заботу со стороны близких, до того, чтобы снизить выраженность воздействия стресса. Исключение негативных реакций поможет восстановиться нервной системе, сняв с неё напряжение.
Соблюдение диеты. Ежедневное потребление злаковых продуктов, свежих овощей и фруктов, а также сухофруктов, с одновременным исключением фастфуда, острых, копчёных и соленых изделий облегчает симптомы, а также нормализует работу пищеварительного тракта.
Правильно подобрать лекарственные средства. При подтверждении функционального характера болей не нужно терпеть болевой синдром. Ребёнку разрешается принять спазмолитики или легкие нестероидные противовоспалительные средства.
Ведение дневника болезни
Ребёнку важно фиксировать наблюдения, которые он отмечает при развитии болевого синдрома. Это поможет устранить причину нарушений, благодаря сопоставлению данных анамнеза, реакции на приём лекарств, а также условий при которых боли стихают.
Как проявляются?

Голодные боли подразделяют на несколько категорий в зависимости от частоты их появления, длительности приступов и их интенсивности. Дискомфорт может быть кратковременным и проявляться крайне редко.
При запущенных стадиях или длительном игнорировании приступов, боль проявляется в виде продолжительных спазмов, жжения или пульсирующего покалывания.
Регулярные голодные боли могут проявляться практически ежедневно в конкретное время суток:
- по утрам;
- по ночам;
- после приема пищи;
- в определенные часы в течение дня.
Голодные боли всегда сопровождаются дополнительными симптомами. Исключением является ситуация, когда человек испытывает дискомфорт в желудке из-за обычного голода. В данном случае причин для беспокойства нет, но лучше не доводить свой организм до такого состояния.
Голодные боли и сопутствующие симптомы:
- снижение или отсутствие аппетита;
- запоры или диарея;
- тошнота и рвота (тошнота может быть слабой, но постоянной, а рвота чаще всего бывает «кислой»);
- тянущие боли в области желудка;
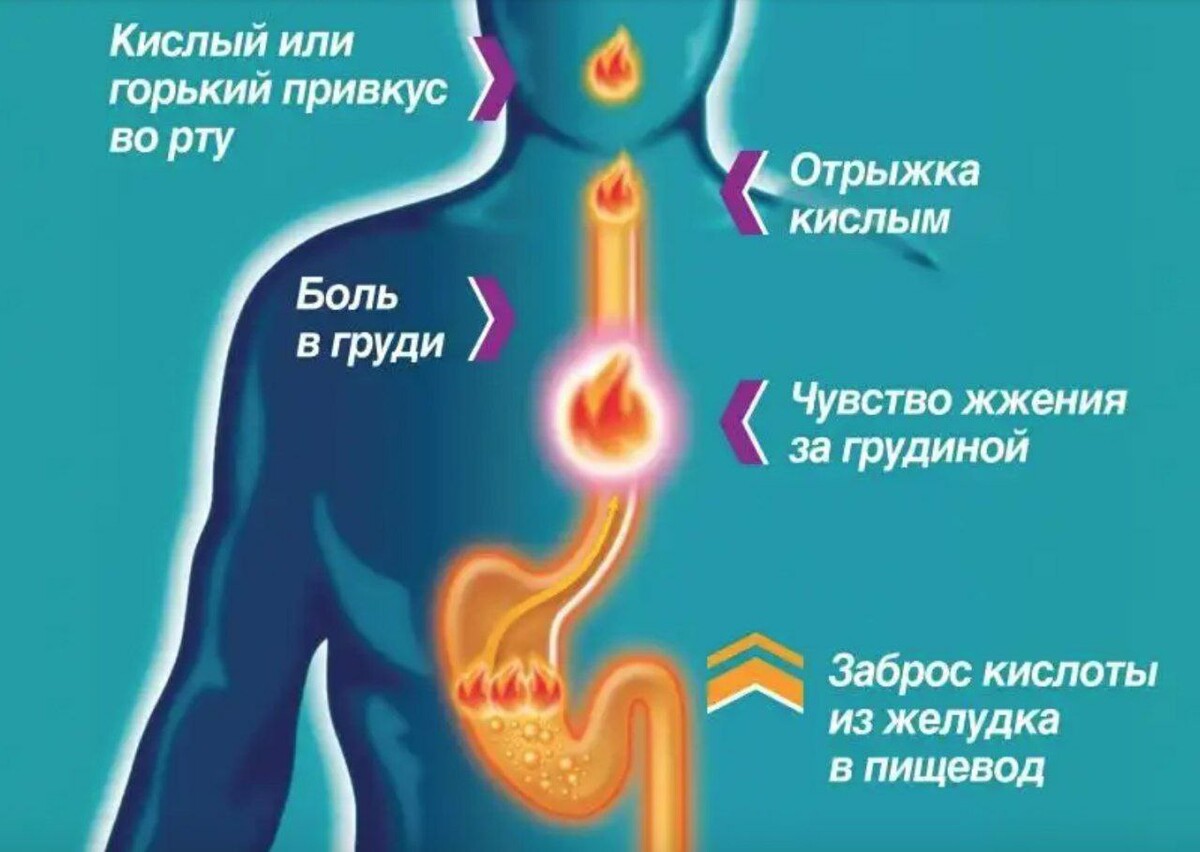
- изжога и отрыжка (до или после еды);
- вздутие живота;
- бессонница;
- дискомфорт в области груди, загрудинной области, а также левого или правого подреберья.
Чем опасен гастрит
Хронический воспалительный процесс может за короткий промежуток времени привести к развитию язвенной болезни желудка и двенадцатиперстной кишки. Формирование эрозивно-язвенного процесса в слизистой органа может послужить причиной возникновения профузного кровотечения и шокового состояния. При хроническом воспалении желудка нарушается процесс образования внутреннего фактора Касла, который необходим для поддержания функции кроветворения. Результатом подобного дефицита становится мегалобластная анемия. Кроме того, длительное течение воспалительного процесса повышает риск формирования рака желудка (аденокарциномы). Такое осложнение хронического гастрита, как аденокарцинома, чаще формируется при сниженной кислотообразующей функции.
Легко сказать, трудно сделать
Даже стараясь придерживаться регулярного питания, мы используем готовые продукты, фастфуд, кондитерские изделия. Получается, что с виду здоровая пища скрывает в себе избыток жиров, консервантов, сахара и других пищевых добавок. Количество клетчатки, белков, медленных углеводов оставляет желать лучшего. На пищеварении это может отражаться не лучшим образом.
Если мы плохо питались в течение дня, вечером хочется наградить себя за трудовые подвиги и устроить небольшой праздник живота. С детства нас учили доедать все до конца. А сейчас это может приводить к дискомфорту в желудке после еды. Хорошо, если это случилось за несколько часов до сна. Но если переедание произошло перед сном, испорчен может быть не только вечер. Тяжесть в животе после еды может помешать выспаться, а на утро вы встаете с «кирпичом» в животе и «чугунной» головой.

Мы начинаем следить за питанием, клятвенно обещаем себе питаться правильно, но только с понедельника, а завтра нас ждет застолье в честь дня рождения или вечеринка с друзьями. Ну как здесь отказаться?
Невыполненные обещания забываются, а дискомфорт в животе, вздутие, метеоризм и другие проблемы могут преследовать нас постоянно. Многие стараются не замечать это или просто говорят, что желудок шалит.
Обострение хронического панкреатита
Хронический панкреатит может почти не проявлять себя буквально до периода обострения. Рецидив болезни, как правило, связан с двумя основными причинами3:
- употребление алкоголя. Даже небольшое количество употребленного спиртного может спровоцировать переход болезни в острую фазу;
- нарушение режима питания, переедание, большое количество жирных, жареных, острых блюд в меню.
Спровоцировать обострение хронического панкреатита у взрослых могут и другие факторы, например, хронический стресс, физическое переутомление, отравление или токсическое воздействие некоторых медицинских препаратов3.
Обострение болезни проявляется такими симптомами3:
- приступ острой или тупой боли в области подреберья. Болезненные ощущения распространяются на подлопаточную область или всю спину;
- прогрессирующая диарея. В таком случае кал имеет характерный жирноватый блеск. В каловых массах часто наблюдаются непереваренные остатки пищи;
- возникновение специфической горечи в полости рта, тошноты и снижение аппетита;
- белесоватый налет на поверхности языка;
- потеря массы тела.
Обострение хронического панкреатита у взрослых может затянуться на одну-две недели. Самостоятельно бороться с болезнью в этот период нельзя: лучшим решением является госпитализация и постоянное наблюдение специалистов.
Диагностика и выявление причин заболевания
Для определения причин режущих и колющих болей в области желудка необходимо провести комплексную диагностику, которая включает в себя следующие методы:
Анамнез (сбор информации о симптомах и истории заболевания)
Врач задает пациенту ряд вопросов, чтобы узнать характер боли, ее продолжительность, наличие сопутствующих симптомов и факторов, которые могли вызвать заболевание. Это позволяет сузить круг возможных причин и облегчить дальнейшую диагностику.
Физикальное обследование
Врач проводит осмотр пациента, оценивая состояние кожных покровов, живота, пальпирует живот для выявления болезненных участков и определения их характера.
Лабораторные исследования
Проводятся общеклинические анализы крови и мочи, биохимический анализ крови. Это позволяет выявить наличие воспалительных процессов, нарушений функций органов и других патологий, которые могут вызывать режущую и колющую боль в области желудка.
Инструментальные исследования
В зависимости от предварительных диагностических данных, врач может назначить рентгенографию желудка и кишечника, УЗИ органов брюшной полости, эндоскопическое исследование (гастроскопию, колоноскопию), компьютерную томографию и другие методы, которые позволяют увидеть состояние органов и выявить патологии.
Консультация специалистов
При необходимости врач может направить пациента на консультацию других специалистов, таких как гастроэнтеролог, хирург, онколог, чтобы исключить или подтвердить определенные заболевания.
Все эти методы помогают выявить причины режущей и колющей боли в области желудка и назначить соответствующее лечение.
Средства для борьбы с желудочными спазмами
Наибольшая эффективность в устранении спазмов была обнаружена у некоторых из народных средств. Лечение травами болей в желудке наилучшим образом проявляет себя в приведенных ниже рецептах.
- Рисовый отвар предотвращает метеоризм и брожения в области кишечника за счет того, что в больших количествах содержит крахмал. Нужно три столовые ложки риса поместить в 600 мл кипящей воды, а затем после закипания смеси варить зерна в течение 50 минут. Следует помнить, что рис потеряет свою эффективность, если пригорит или застынет. Чтобы этого не случилось, лучше всего помешивать отвар каждые пять-семь минут. Готовый продукт выпивается по 120 мл каждые четыре часа. Длительность лечения не превышает одной недели.
- Одуванчиковый сироп хорошо борется со спазмами и купирует болевые ощущения. Процесс приготовления заключается в перемалывании 500 грамм цветов и засыпании их 900 граммами сахарного песка. Полученный сироп в объеме около 10 мл растворяется в стакане теплой кипяченой воды.
- Отвар из зверобоя и золототысячника готовится из 15 граммов каждого растения в совокупности с 600 мл кипящей воды. Настаиваться такое средство будет всего лишь 15 минут. Выпивать отвар следует каждое утро и вечер по одному стакану. Если боль при этом не проходит, то допустимо добавить в раствор столовую ложку тмина.
- Прополис купирует боль и спазмы, а также регулирует уровень кислотности в желудке. Кроме того, при употреблении уничтожаются все вредные бактерии в слизистой оболочке, после чего желудочные стенки начинают заживать. Допускается употребление в спиртовом или масляном растворе. Можно также добавить различные заваренные травяные сборы.
- Если присутствуют спазмы и болит желудок, из народных средств лечения особенно хорошо зарекомендовали себя ягоды черники, крыжовника и смородины. Для начала все ингредиенты промываются проточной водой в течение десяти минут, а после смешиваются с 400 мл воды на каждые 100 грамм. Употреблять лучше всего такой настой несколько раз в день. Купировать болевой синдром можно с помощью лаврового масла, которое пьется перед каждым перекусом.

Факторы, провоцирующие появление боли в области живота
У детей может болеть живот на фоне:
- Глистно-паразитарной инвазии. Помимо болезненных проявлений в области живота, беспокоит тошнота, снижение аппетита, изменение стула, возможно появление сыпи.
- Гастроэзофагеального рефлюкса. У ребёнка в раннем возрасте такое заболевание проявляется в виде частых обильных (фонтанообразных) срыгиваний. У малышей старше годовалого возраста сопровождается кашлем, отолорингологическими заболеваниями, поражением эмалевого покрытия на зубах, отказом от еды, икотой и прочими признаками.
- Инфицирования бактерией Helicobacterpylori. Болезненные ощущения в животе сопровождаются такими симптомами, как отрыжка, тяжесть в желудке, тошнота.
- Запоров.
- Углеводной непереносимости (чаще лактозной).
- Проблем с желчевыводящими путями. В этом случае ребенок предъявляет жалобы на боль ноющего характера в области правого подреберья, тошноту, горечь в ротовой полости и прочие проявления.
- Кишечных инфекций, пищевой интоксикации.
- Кишечных патологий воспалительной природы.
- Гинекологических заболеваний – аднексита, кисты яичников и пр. Обычно эти причины проявляются у девочек в подростковом возрасте.
- Заболеваний органов грудной клетки – пневмонии, плеврита.
- Заболеваний мочевыводящей системы инфекционной природы. Сопровождаются нарушением мочеиспускательной функции, повышением температуры тела.
Кроме того, живот может болеть при хроническом стрессе. Причина стресса кроется в таких факторах:
- повышенных школьных и внешкольных нагрузках;
- нарастании потока получаемой информации;
- нарушении распорядка потребления пищи.
Если болит живот, нужно уменьшить объём потребляемой пищи, причем еду можно только варить, тушить или запекать.От фастфуда, маринадов, копченостей, газировки, жирной, жареной, острой и соленой еды придется отказаться.
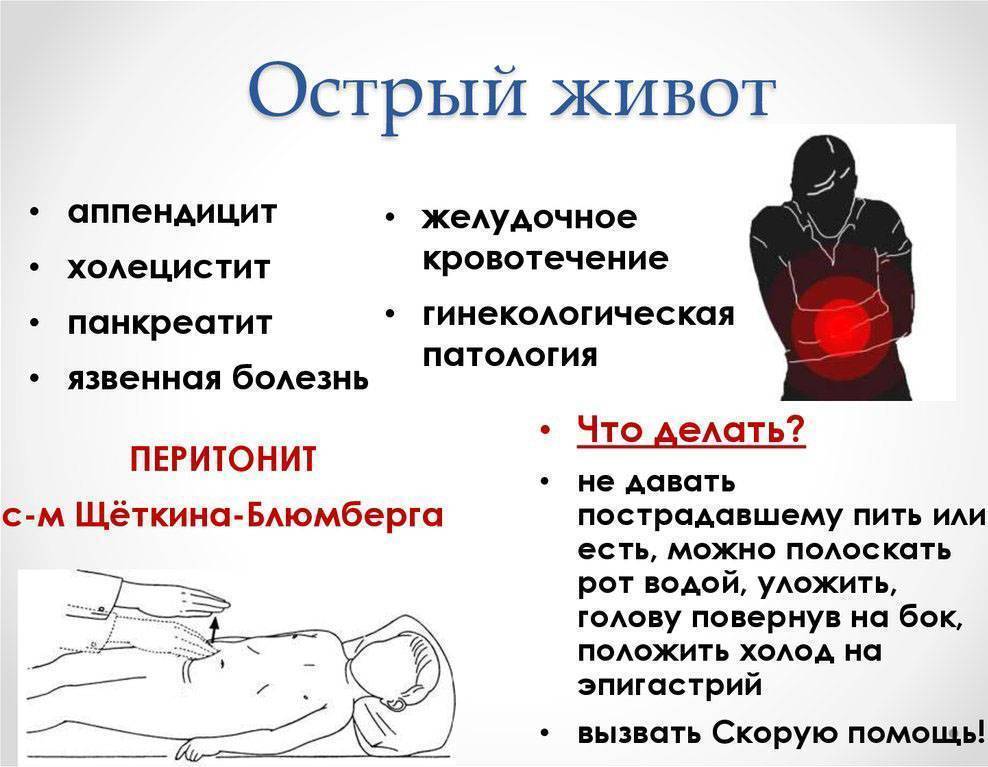
Если у ребёнка появилась острая боль в животе, первоочередное требование – исключение ряда болезней, которые объединены в понятие «острый живот». Сюда относится острое заболевание органов брюшины, при котором требуется оказание экстренной помощи.
Незамедлительно обратиться к помощи специалиста следует:
- при острых болезненных проявлениях, беспокоящих ребёнка дольше 2 часов;
- при болях схваткообразного характера, продолжающихся больше 12 часов;
- при появлении рвоты, включая выделения с примесью крови и желчи;
- при обнаружении крови в каловых массах;
- при отказе от пищи, а также если малыш не позволяет касаться живота;
- при локализации болезненных ощущений в правой части живота снизу;
- если боль появилась после получения травмы;
- если из-за боли ребёнок просыпается по ночам и не может заснуть;
- при болях в области живота в сопровождении затруднённого или болезненного мочеиспускания;
- при выраженной бледности кожных покровов, появлении холодного пота, повышении температуры, высыпаниях, сонливости и вялости;
- при продолжительном запоре, жидком стуле, отсутствии газов;
- при резких болях, возникающих в процессе еды либо непосредственно после неё.
Возможные причины
Какие обследования можно и надо пройти при регулярных болях?
При регулярном появлении голодных болей следует незамедлительно обратиться к гастроэнтерологу. Врач назначает специальные обследования для выявления заболеваний и определения стадий их развития, а также составляет индивидуальный график диеты. При болезнях органов пищеварения множество продуктов питания становятся запретными для употребления в пищу. Игнорирование правильного рациона может привести к осложнениям.
Для диагностики причин возникновения голодных болей проводятся следующие виды обследований:
- фиброгастродуоденоскопия (эндоскопический способ обследования желудка, пищевода и двенадцатиперстной кишки, проводимый при помощи специального оборудования, позволяющий специалисту визуально оценить состояние органов пищеварения);
- лабораторное исследование анализов (в лабораторных условиях исследуются не только общие анализы, но и желудочный сок);
- физикальное обследование (методы, которые использует гастроэнтеролог при изучении состояния пациента у себя в кабинете);
- УЗИ желудка (метод позволяет составить общую клиническую картину состояния пациента);
- МРТ желудочно-кишечного тракта (самостоятельным методом диагностики такое обследование не является, но считается эффективным дополнительным этапом исследования состояния органов пациента);
- гастропанель (специалисты проводят исследование крови пациента и реакцию его организма на специальные стимуляторы);
- рентгеноскопия (метод позволяет выявить множество заболеваний желудочно-кишечного тракта, в том числе язву, гастрит и наличие опухолей).
Если голодные боли возникают регулярно, то следует обратить внимание на некоторые нюансы образа жизни и питания

Во-первых, первые блюда не стоит употреблять в холодном виде.
Во-вторых, от жареных, соленых, острых и жирных продуктов надо отказаться.
В-третьих, при нарушении работоспособности органов пищеварения нельзя экспериментировать с диетами для похудения.
В-четвертых, прием пищи должен быть полноценным и соответствовать определенному рациону.
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать2,3:
- внешний смотр больного. О хроническом панкреатите могут свидетельствовать посиневшие участки кожного покрова на передней и боковой стенке живота. У некоторых пациентов становятся заметными ярко-красные пятна кожных покровов на груди и спине. Прощупывание может выявить болезненность в левом подреберье и верхней трети живота;
- общий и развернутый анализ крови, который показывает наличие воспалительного процесса, исходя из увеличения концентрации лейкоцитов;
- лабораторный анализ крови на предмет выявления маркеров нутритивного статуса;
- анализ на фекальную эластазу кала;
- ультразвуковое исследование. В некоторых случаях ультразвуковое исследование (УЗИ) может выполняться через стенки желудка и двенадцатиперстной кишки, что существенно увеличивает точность обследования. Подобный метод носит название эндоУЗИ и сочетает в себе возможность эндоскопической и ультразвуковой диагностики желудочно-кишечного тракта (ЖКТ);
- компьютерная томография: применяется для определения осложнений панкреатита, связанных с уплотнением поджелудочных тканей.
Профилактика отравления у детей
Отравление у детей может произойти в любом возрасте, поэтому важно принять меры предосторожности, чтобы предотвратить возможные опасности. Вот несколько рекомендаций, которые помогут вам предотвратить отравление у вашего ребенка:
- Храните опасные вещества в недоступном для детей месте: Лекарства, бытовые химикаты, яды и другие опасные вещества должны быть храниться в закрытых шкафах или ящиках, недоступных для детей. Убедитесь, что дети не могут достать к ним даже с помощью стула или лестницы.
- Отделите опасные вещества от пищевых продуктов: Опасные вещества, такие как бытовые химикаты или моющие средства, должны храниться отдельно от продуктов питания. Не храните их в той же комнате или шкафу с продуктами, чтобы избежать возможного путаницы и случайного употребления.
- Обучите детей правилам безопасности: Регулярно обсуждайте с детьми правила безопасности и объясняйте им, какие вещи опасны и не могут быть тронуты без разрешения взрослых. Учите детей, что лекарства и химические вещества не являются игрушками.
- Не оставляйте детей без присмотра: Никогда не оставляйте детей без присмотра в помещении, где есть опасные вещества. Даже если вам нужно выйти на несколько минут, убедитесь, что ваш ребенок находится в безопасном месте, где он не сможет достать к опасным веществам.
- Проверяйте срок годности и состояние продуктов: Регулярно проверяйте срок годности продуктов питания и лекарств, а также их состояние. Используйте только продукты, которые находятся в хорошем состоянии, и утилизируйте просроченные продукты.
Следование этим рекомендациям поможет вам снизить риск отравления у вашего ребенка. Однако, если все же возникнет подозрение на отравление, немедленно обратитесь к врачу или вызовите скорую помощь.
Неотложная помощь при язвенной болезни желудка и двенадцатиперстной кишки. Перфорация язвы желудка – о симптомах, неотложной помощи, лечении
- острую боль, не стихающую на протяжении 12 часов;
- повышение температуры;
- неукротимую рвоту с примесями крови;
- напряженность мышц брюшной полости;
- бледные кожные покровы;
- черный цвет кала;
- снижение артериального давления;
- спутанность сознания;
- сухость слизистых оболочек полости рта;
- холодные конечности;
- учащенное сердцебиение.
Трехкомпонентный вариант
- блокатор протонной помпы — два раза в день, согласно рекомендуемой инструкцией дозировке;
- «Амоксициллин» — по 2000 мг в день, разбивая на 2 или 4 приема;
- «Кларитромицин» — по 1000 мг в день или «Нифурател» — по 800 мг в день, дозировку делят на два приема.
Четырехкомпонентный вариант
- «Амоксициллин» — по 2000 мг в день, можно разбить на 2-4 приема;
- «Кларитромицин» — по 1000 мг в день или «Джозамицин» — по 2000 мг в день, дозировку делят на два раза;
- один из блокаторов протонной помпы, согласно инструкции;
- «Висмута трикалия дицитрат» — по 480 мг в день, разбивая на 2 или 4 приема..
Усеченная схема для возрастных пациентов
- блокатор протонной помпы — согласно инструкции;
- «Амоксициллин» — по 20000 мг в день, делят на 2-4 раза;
- «Висмута трикалия дицитра» — по 480 мг в день, дозировку делят на 2 или 4 приема.
Схема для пациентов с аллергией на антибиотики
- блокатор протонной помпы — в дозе, указанной инструкцией;
- водный раствор прополиса 30% — по 100 мл дважды в день, перед утренним и вечерним употреблением пищи.
Схема № 1
- блокатор протонной помпы — дозировка, согласно инструкции;
- «Метронидазол» — по 1500 мг сутки, делят на 3 приема;
- «Тетрациклин» — по 2000 мг в сутки, делят на 4 приема;
- «Висмута трикалия дицитрат» — по 480 мг в сутки, разделяют на 4 приема.
Схема № 2
- блокатор протонной помпы — дозировка, согласно инструкции;
- «Амоксициллин» — по 2000 мг в сутки, принимают 2-4 раза;
- «Рифаксимин»— по 800 мг в сутки, делят на 2 приема;
- «Висмута трикалия дицитрат» — по 480 мг в сутки, делят на 4 приема.
Доврачебная помощь
- Помочь человеку принять удобную позу;
- Не давать есть и пить;
- Обеспечить физический и (по возможности) эмоциональный покой;
- Не оставлять больного без присмотра;
- Вызвать скорую помощь.
Медицинская помощь
- Провести кислородотерапию через маску, носовые канюли;
- Ввести спазмолитики (Папаверин 2%-ный раствор 0,1 мл/кг внутримышечно);
- Устранить гипертермический синдром (Димедрол 1%-ный раствор 0,1 мл/кг внутривенно или внутримышечно);
- Снять выраженное беспокойство (Диазепам 10 мг внутримышечно);
- Оценить параметры артериального давления, пульса;
- Ввести катетер в мочевой пузырь для учета часового диуреза;
- Транспортировать в лечебное учреждение.
Где и что болит?

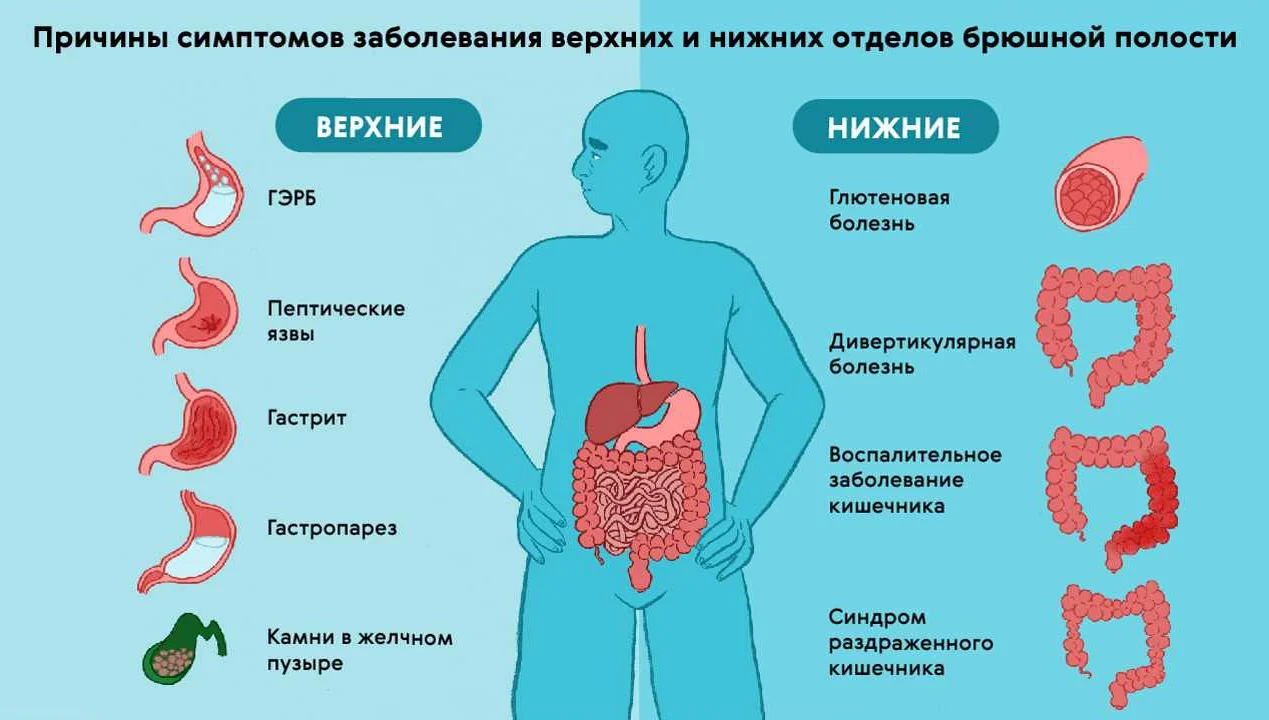
Интенсивные боли в области желудка могут быть причиной проблем не только с самим желудком, но также с другими органами, находящимися поблизости:
- Боль ниже ребер может указывать на нарушения в кардиальном отделе, аномалии пищевода или проблемы с печенью.
- Режущие боли в правом подреберье могут свидетельствовать о холецистите или желчнокаменной болезни.
- Дискомфорт справа от эпигастральной области может быть связан с дуоденитом.
- Схваткообразные боли в желудке и около пупка могут указывать на проблемы с кишечником или пангастриты.
- Если желудок резко заболел, это может быть признаком гастрита или язвенной болезни. Чтобы убедиться в диагнозе, рекомендуется пройти тест.
Причины и проявления
Болезни, вызывающие боль
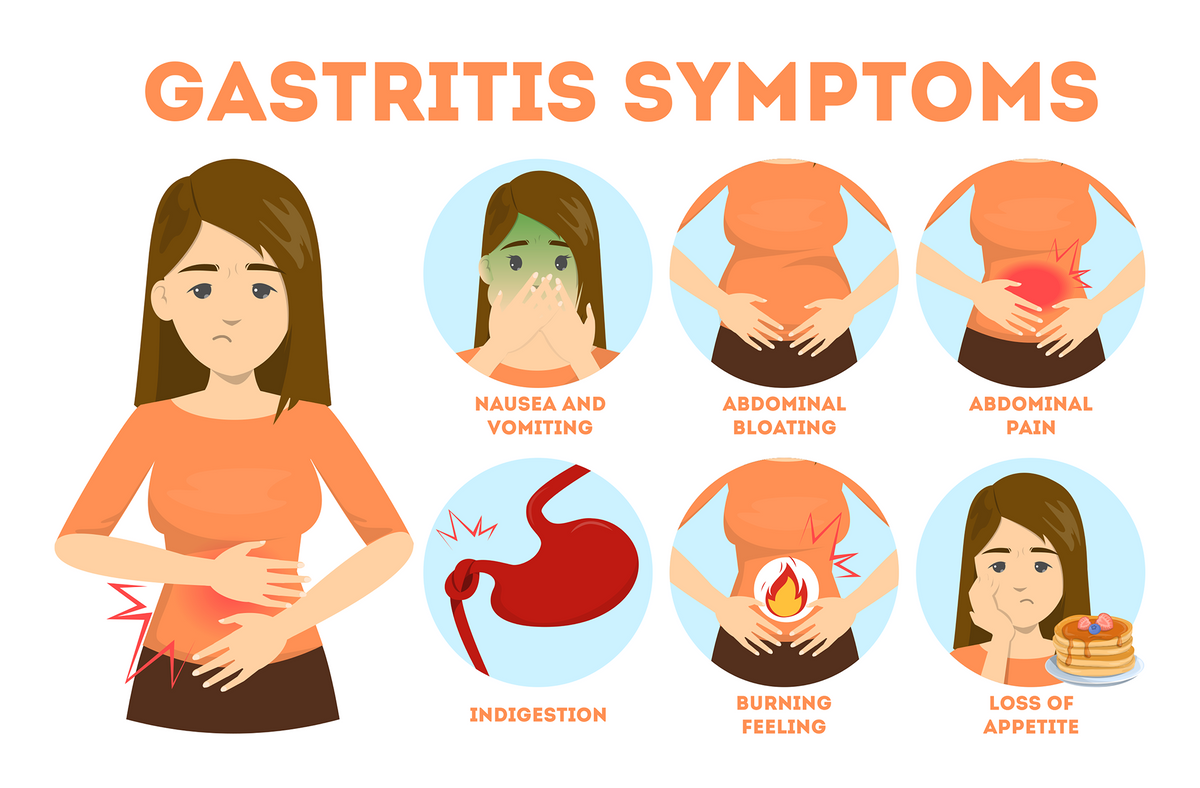
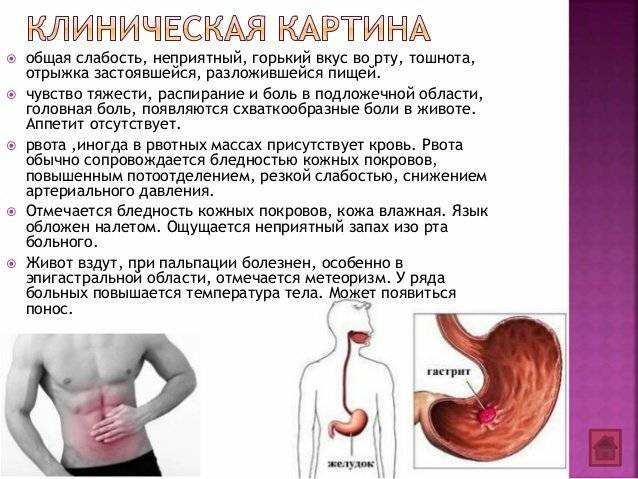
Гастрит – самая распространенная болезнь, вызывающа боль в области желудка. Обострение гастрита могут вызвать разные причины.
Острый гастрит может проявиться на фоне стресса или развиться вследствие деятельности бактерий.
Если гастриту не уделять должное внимание, то он может перерасти в язву желудка и даже вызвать опухолевые заболевания. Одновременно с обжигающей острой болью гастрит может вызывать следующие симптомы:
Одновременно с обжигающей острой болью гастрит может вызывать следующие симптомы:
- тошнота;
- рвота (может быть с примесью крови);
- вздутие живота;
- икота;
- тяжесть после приема пищи.
Чтобы снять боль при гастрите, можно принять таблетку Но-шпы и дождаться врача.
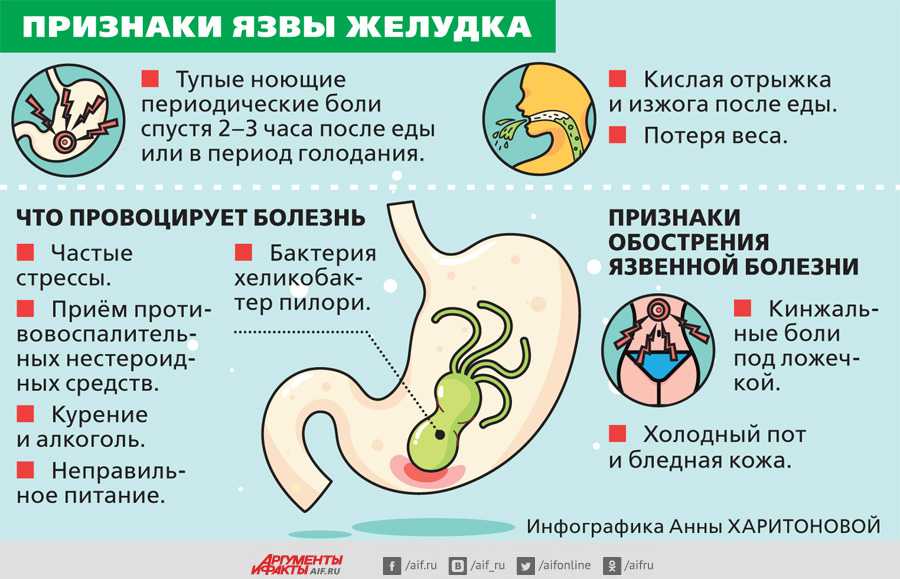
Язва желудка или двенадцатиперстной кишки чаще проявляется ночной схваткообразной болью. Такая «голодная» боль может утихнуть, если больной выпьет стакан воды. Можно снять боль, немного поев.
Могут быть спазмы и сразу после еды, часто сопровождающиеся отрыжкой и изжогой. Боль может спровоцировать острая, кислая, соленая пища, свежие фрукты и овощи.
Видео:
Обострения язвенной болезни чаще происходят в межсезонье. Язва сопровождается всеми симптомами, свойственными гастриту. В рвотных и каловых массах могут быть примеси крови.
Одним из осложнений язвенной болезни желудка является стеноз привратника. При стенозе место соединения желудка и двенадцатиперстной кишки сильно сужается.
В результате этого переварившаяся пища не продвигается дальше, что, в свою очередь, провоцирует спазм и тяжесть в области желудка. Снять приступ боли до приезда врача можно, вызвав рвоту.
При запущенной язве может произойти сквозное прободение стенки желудка. Через полученное отверстие содержимое желудка вместе с соляной кислотой вываливается в брюшную полость.
Происходит ожог брюшной стенки, сопровождаемый острой режущей болью. От интенсивности боли человек может потерять сознание. В течение нескольких часов после прободения развивается перитонит.
В случае прободения язвы желудка чем раньше будет оказана помощь, тем быстрее восстановится пациент. Делать операцию нужно в срочном порядке – с каждым часом возрастает риск развития тяжелых осложнений.
Псевдоабдоминальный синдром не имеет прямого отношения ни к желудку, ни к другим органам желудочно-кишечного тракта, однако тоже вызывает боль в подложечной области. Это явление имеет место при воспалении легких, бронхиальной астме, инфаркте.
У больного происходит падение артериального давления, выступает холодный пот, человек впадает в шоковое состояние. Причины этого явления – выпячивание органов ЖКТ в отверстие диафрагмы.
Тромбоз кишечных артерий сопровождается резкой болью под ложечкой, рвотой, поносом с кровью, вздутием живота. Происходят эмболия и коллапс кишечника. Больному требуется срочное оперативное лечение.
Приступ острого панкреатита тоже начинается с острой опоясывающей боли в районе желудка. Чаще всего боль начинается ночью, после употребления жирной пищи или переедания.
Снять боль сложно, обычные средства не помогают. Приступ может продолжаться до нескольких дней. Единственный способ облегчить состояние – полностью отказаться от еды.
Спазмы в области желудка могут вызывать и опухолевые заболевания. Опухоли желудка могут быть доброкачественными (полипы) или злокачественными (рак). В случае любых видов опухолей резкая боль возникает в том случае, когда опухоль уже существенно разрослась.
Какие анализы и обследования может назначить врач при боли в желудке?
- Общий анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови (мочевина, креатинин, холестерин, триглицериды, билирубин, АсАТ, АлАТ, ЛДГ, щелочная фосфатаза, амилаза, липаза и т.д.);
- Копрологический анализ кала (в том числе реакция Грегерсена на скрытую кровь);
- Анализ кала на дисбактериоз ();
- Анализ кала на гельминты (глисты);
- Анализ на наличие Хеликобактер пилори () (например, уреазный тест (), определение в кусочке ткани желудка, забранном в ходе гастроскопии и т.д.);
- УЗИ органов брюшной полости ();
- Внутрижелудочная рН-метрия ();
- Электрогастроэнтерография (позволяет оценить моторику и активность движений желудка и кишечника);
- Эзофагогастродуоденоскопия;
- Колоноскопия ();
- Ректороманоскопия ();
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) ();
- Ирригоскопия ();
- Рентгеноскопия желудка () и тонкой кишки;
- Сцинтиграфия желудка и кишечника;
- Обзорный рентген брюшной полости ();
- Компьютерная томография;
- Гистологическое изучение материала, полученного при биопсии ().
синдром раздраженного кишечникаэндоскопии ()отеком ног
- Общий анализ крови;
- Общий анализ мочи;
- Определение газового и электролитного состава крови;
- Определение показателей кислотно-щелочного равновесия крови;
- Биохимический анализ крови (мочевина, креатинин, общий белок и его фракции, глюкоза, ЛДГ, АсАТ, АлАТ, КФК, КФК-МВ, миоглобин и т.д.);
- Выслушивание тонов сердца стетофонендоскопом;
- Рентген грудной клетки () для определения границ сердца;
- Электрокардиография (ЭКГ) ();
- Холтеровское мониторирование ЭКГ в течение суток ();
- Функциональные пробы (велоэргометрия () и тредмил-тест ());
- Эхокардиография (Эхо-КГ, УЗИ сердца) ();
- Сцинтиграфия миокарда ();
- Коронарография ();
- Чреспищеводная электрокардиография.
- Общий анализ крови с лейкоформулой;
- Анализ крови на концентрацию IgE;
- Выявление повышенной чувствительности к различным аллергенам пищи при помощи кожных проб () (методом скарификации или прик-теста);
- Выявление повышенной чувствительности к различным аллергенам пищи при помощи определения концентрации специфических IgE в крови (на апельсин, киви, манго, ананас, банан, яблоко, персик, клубнику).
эозинофиловбактерийПЦР ()
- Общий анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови;
- Коагулограмма (анализ свертывания крови) ();
- Анализ кала на скрытую кровь;
- Гастроскопия ();
- Рентген желудка с контрастным веществом;
- УЗИ органов брюшной полости;
- Рентген легких ();
- Мультиспиральная компьютерная томография;
- Позитронно-эмиссионная томография;
- Гистологическое исследование кусочка тканей, взятого в ходе биопсии.
Болевые ощущения в районе желудка, обусловленные поражениями других внутренних органов
Панкреатит
панкреатитДругие симптомы, свидетельствующие о развитии панкреатита:
- вздутие живота;
- повышение чувствительности передней брюшной стенки при прикосновениях;
- тошнота и рвота;
- повышение температуры тела;
- учащение пульса;
- снижение массы тела;
- испражнения с содержанием большого количества жиров.
обезвоживаниеподжелудочная железаферменты
Поражения тонкого кишечника
ДуоденитдуоденитПомимо боли в эпигастральной области, для острого дуоденита характерны:
- тошнота и рвота;
- общая слабость;
- болезненность при ощупывании в эпигастральной области;
- повышение температуры.
кишечнике
- ощущение распирания и полноты в верхних отделах живота, возникающее после приема пищи;
- тошнота, и иногда рвота;
- снижение аппетита;
- болезненность при ощупывании, которая локализуется глубоко в эпигастральной области.
Голодные боли в области желудка при язве двенадцатиперстной кишки
- овощных маринадов;
- грубой растительной пищи;
- черного хлеба;
- консервированных продуктов и т.д.
- жидкие молочные каши;
- картофельное пюре;
- рыбные и мясные отварные фарши;
- пищевая сода;
- некоторые минеральные воды.
Поражения толстого кишечника
КолитКолитом
- урчание и вздутие живота;
- постоянные позывы к дефекации;
- поносы, иногда содержащие примеси крови и слизи.
Неспецифический язвенный колитСимптомы неспецифического язвенного колита:
- частые поносы или кашицеобразная консистенция стула;
- испражнения с примесью слизи, крови, гноя и слизи;
- ложные позывы к дефекации;
- обязательные (императивные) позывы к дефекации;
- повышение температуры тела от 37 до 39оС, в зависимости от тяжести патологии;
- снижение аппетита;
- потеря веса тела при тяжелом и длительном течении;
- нарушения водно-электролитного баланса различной степени выраженности;
- общая слабость;
- суставные боли.
Синдром раздраженного кишечникаСиндром раздраженного кишечника (СРК)
Характерные для СРК симптомы – это:
- боль и/или дискомфорт в животе;
- редкий (менее трех раз в неделю) или частый (более трех раз в день) стул;
- изменение консистенции испражнений в виде “овечьего” и твердого стула, или наоборот – неоформленного и водянистого;
- натуживание при дефекации и императивные позывы к ней;
- ощущение неполного опорожнения кишечника;
- вздутие живота;
- наличие слизи в испражнениях;
- заброс желудочного содержимого в пищевод;
- синдром хронической усталости;
- боли в мышцах;
- головная боль;
- боль в спине;
- тревожность и депрессии.
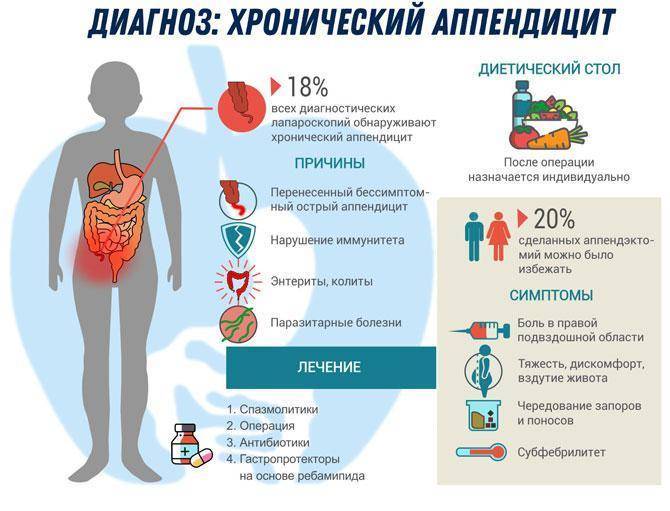
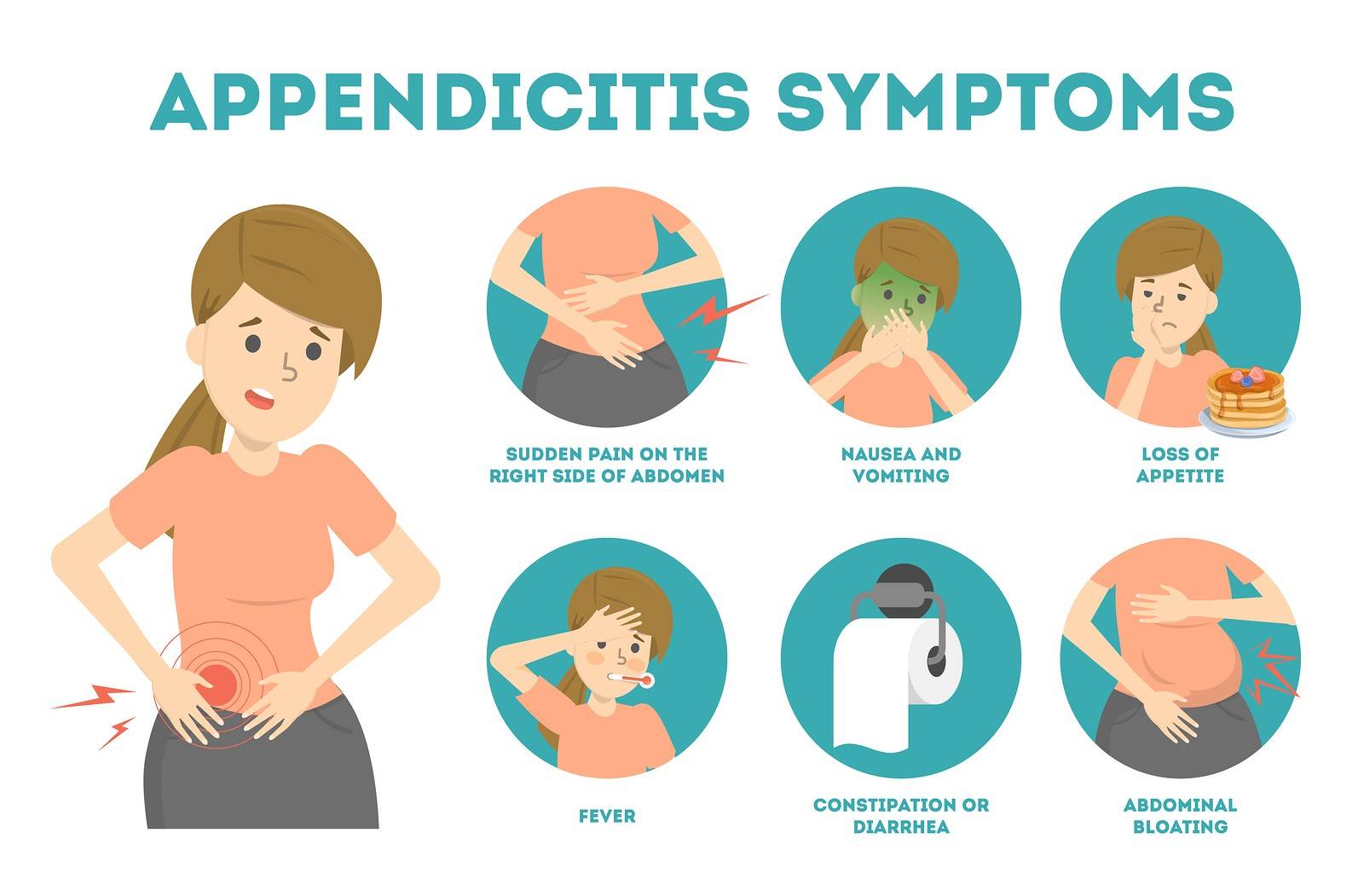
АппендицитАппендициткашлеПомимо болевого синдрома, воспаление аппендикса проявляется следующими признаками:
- отсутствие аппетита;
- тошнота;
- одно- или двукратная рвота;
- увеличение температуры тела до 37-38oС;
- иногда возможно появление жидкого стула, учащение мочеиспусканий, повышение ритма сердечных сокращений и рост артериального давления.
Боль в области желудка при поражениях сердечно-сосудистой системы
Расслоение брюшной аортыИшемическая болезнь сердцаишемическая болезнь сердцаТакже характерные жалобы при ишемической болезни сердца – это:
- одышка;
- перебои в работе сердца;
- слабость;
- ощущение нарушений сердечного ритма;
- отеки нижних конечностей;
- вынужденное сидячее положение.