Меры профилактики
Для того, чтобы предупредить или снизить риск появления болей у детей в возрасте 5 лет, родителям необходимо соблюдать правила профилактики. Они включают:
- Правильное питание. Ежедневное меню для ребенка подбирается с учетом необходимого количества белков, жиров, углеводов и витаминов. Питание должно быть дробным и регулярным. Непродолжительные перерывы и небольшие по общему порции предупреждают не только функциональные расстройства, но и воспалительные процессы. Из рациона исключается жирная, жареная, экстрактивная еда и пища, содержащая большое количество сахара.
- Включение в ежедневный рацион блюд с высоким содержанием клетчатки для стимуляции моторной деятельности кишечника, предупреждения запоров и газообразования.
- Поддержание достаточного уровня физической активности.
- Создание благоприятной психологической атмосферы в семье.
- Укрепление общего иммунитета путём закаливания, пребывания на свежем воздухе.
Боль в животе у ребенка 5 лет – это тревожный признак, который родители не должны оставлять без внимания. Он может быть как признаком стресса, так и первым симптомом тяжелой патологии, требующей экстренного лечения. Своевременное обращение к врачу – залог скорого выздоровления ребенка.
Рекомендуем видео о причинах боли живота у ребенка (когда срочно нужен врач):
Лактазная недостаточность
Еще одна из причин – лактазная недостаточность. Характеризуется нехваткой фермента лактазы, расщепляющего молочный сахар лактозу. В результате непереваренный сахар подвергается брожению и вызывает газообразование.

Лактазная недостаточность может спровоцировать колики, но не является первопричиной их возникновения у большинства детей, поскольку встречается довольно редко – примерно 1 случай на 100 000 новорожденных. Лактазную недостаточность нельзя установить на одном лишь описании. Необходимо провести обследование, которое подтвердит или опровергнет диагноз. В дальнейшем ребенку назначаются необходимые препараты в сочетании со специальными смесями, после которых приступы обычно проходят.
Рекомендации
В соответствии со всеми возможными причинами необходимо принять меры по облегчению состояния ребенка.
Прежде всего, нужно создать благоприятную обстановку для мамы и малыша. Спокойное состояние будет способствовать если не исчезновению симптомов полностью, то хотя бы снижению их интенсивности. Когда маме тяжело справляться со всеми обязанностями самой, можно обратиться за помощью к близким.
На первое время кормящей женщине нужно скорректировать питание, исключив из рациона продукты, вызывающие повышенное газообразование. Продукты стоит убирать постепенно, по одному в неделю, и следить за реакцией малыша. Возможно, удастся вычислить именно тот вид пищи, на который у ребенка возникает подобная реакция.
Позаботиться о соблюдении техники правильного кормления. Малыши, находящиеся на грудном вскармливании, должны правильно захватывать грудь – сосок вместе с ареолой. Вследствие чего у мамы не должно возникать болевых ощущений. Для малышей, питающихся из бутылочки, нужно подобрать подходящие соски, при которых питание будет вытекать по капле, а не струей. Обязательно следите, чтобы в соске не было воздуха во время кормления во избежание заглатывания его малышом.
Существуют препараты, способные уменьшить газообразование и облегчить состояние ребенка. Но их стоит принимать только после консультации с врачом. Препараты на основе симетикона считаются безопасными для приема в младенческом возрасте. Их принцип действия основывается на расщеплении пузырьков газа в кишечнике и выведению его естественным путем. При этом сам препарат не взаимодействует с ферментативной системой, не всасывается в пищеварительном тракте и полностью выводится из организма. Подобное лекарство способно облегчить состояние, но не устранить причину. Врач должен порекомендовать, в какой дозировке и сколько времени можно применять подобный препарат.
Некоторые врачи рекомендуют растительные препараты на основе фенхеля. Эфирное масло фенхеля снимает спазм и способствует выведению скопившихся газов. Однако такие препараты часто содержат лактозу в качестве подсластителя и противопоказаны детям с лактазной недостаточностью. Почему и не стоит злоупотреблять этим лекарством, а перед использованием проконсультироваться с врачом.
Для облегчения состояния рекомендуется чаще выкладывать ребенка перед кормлением на живот, чтобы он мог отрыгнуть скопившийся воздух. Отхождению газов способствуют веерообразные поглаживания животика в направлении часовой стрелки. Прохождению пищи помогает ношение малыша в слинге – так еда быстрее проваливается под воздействием гравитации. К тому же тактильный контакт с мамой улучшает эмоциональное состояние малыша.
Нужно понимать, что колики – неопасное состояние для здоровья ребенка, хоть и неприятное. В возрасте 3-4 месяцев они полностью проходят без какого-либо лечения. Поскольку причины до сих пор остаются невыясненными, специфическое лечение подобрать невозможно. Стоит запастись терпением и подождать, когда ребенок достигнет определенного возраста, и приступы пройдут сами собой, а до этого времени – стараться оказывать малышу адекватную помощь.
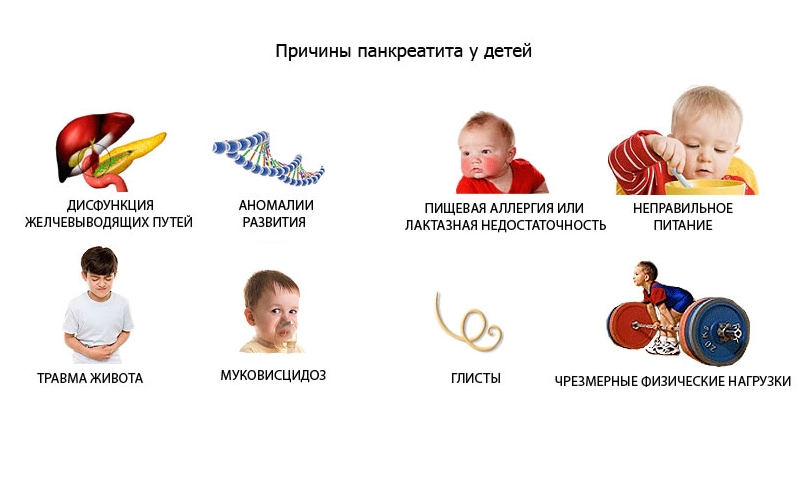
Наиболее частые причины появления болей в животе у детей
Колики
Это неприятные ощущения, которые наблюдаются, как правило, у грудничков в возрасте до 4 месяцев. При коликах малыш поджимает ножки, громко кричит, ворочается из стороны в сторону и напрягает мышцы живота. Снять колики можно при помощи тёплой пелёнки, положенной на животик, или укропной воды. Многие родители знают и о таком способе, как поносить ребёнка в вертикальном положении. Если боли особенно сильные и малыш не может уснуть ночь, то педиатр может прописать лекарство.
Запор
Такое недомогание характеризуется не только коликами, но и вздутием живота. Для устранения неприятных ощущений понадобится клизма или ректальная свечка (с глицерином или облепихой).
Растяжение мышц
В этом случае малыш ощущает острую боль в процессе ходьбы или когда пытается сесть прямо. Растяжение мышц происходит из-за сильного перенапряжения (например, после рвоты или приступа кашля). При этом в остальном ребёнок чувствует себя хорошо и ест с аппетитом, т.е. других неприятных симптомов у него нет.
Непроходимость кишечника
Встречается у малышей 5-9 месяцев и сопровождается тошнотой, рвотой и появлением крови в стуле. Требуется незамедлительно обратиться к врачу.
Метеоризм (вздутие живота) и газообразование
Малыш начинает капризничать и становится беспокойным, его сон ухудшается. Во время кормления ребёнок то и дело отвлекается, а по окончании кормления часто срыгивает. Зачастую газообразование свидетельствует о наличии других, более неприятных нарушений в организме малыша.
Глисты
При заражении аскаридами ребёнок испытывает не очень сильные, но всё же регулярные боли. Помимо этого, малыш может ощущать головную боль или вздутие. Есть поверье, что скрип зубами во сне у детей говорит о появлении глистов, но это не более чем миф.
Индивидуальная непереносимость продуктов питания
Наиболее часто дети страдают непереносимостью молока и его производных. Примерно через полчаса после употребления такого продукта состояние ребёнка ухудшается: он начинает испытывать резкие боли и вздутие, страдает поносом, а иногда и рвотой.
Желтуха
Это заразная и довольно серьёзная детская болезнь, при которой ребёнок ощущает сильную боль в правом боку. Дополнительные симптомы – пожелтение белков глаз и потемнение мочи. При появлении подобных признаков необходимо срочно обратиться к врачу.
Воспаление яичек
Этим недугом иногда страдают маленькие мальчики. Как правило, ребёнок ощущает боли внизу живота и в области паха. Такая проблема может быть вызвана травмой паховой зоны, грыжей или перекрутом яичек. В любом случае, требуется оперативная помощь педиатра.
Пиелонефрит
Эта болезнь, напротив, встречается у девочек и провоцируется воспалением почечных лоханок. Пиелонефрит характеризуется острой и интенсивной болью в пояснице, боку или животе. При этом ребёнок часто ощущает жар, слабость и озноб, жалуется на тошноту и сильно потеет. В данном случае требуется срочный визит к врачу, поскольку при тяжёлой форме пиелонефрита помочь может только хирургическое вмешательство.
Гастроэнтерит
Это воспаление слизистых оболочек желудка и тонкой кишки, носящее вирусный, паразитарный или бактериологический характер. Ребёнок ощущает тупую боль в животе, жалуется на понос, тошноту и жар. Гастроэнтерит также требует срочного похода к доктору.
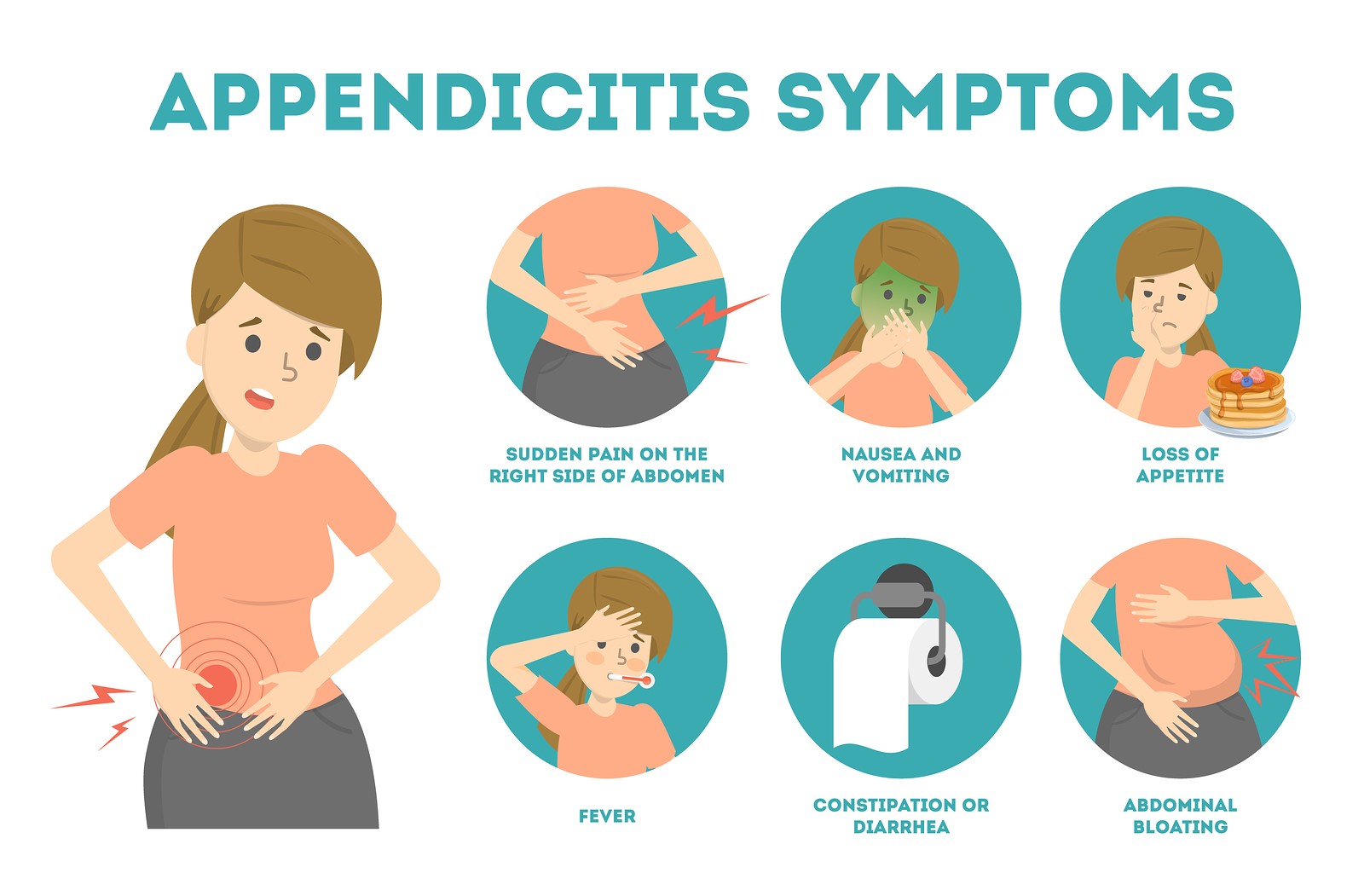
Аппендицит
Аппендицит (или воспаление аппендикса) – это недуг, которым страдает примерно 15% детей. Болезнь обычно не активизируется до наступления двухлетнего возраста, но наиболее часто аппендицит встречается у детишек в возрасте от 8 до 14 лет. На начальной стадии заболевания ребёнок чувствует тянущую боль в правой или нижней части живота, отказывается от еды, жалуется на слабость, рвоту и жар. Болезнь прогрессирует достаточно быстро, и вскоре боль в животе становится острой. В конце концов, стенки аппендикса разрушаются, и его содержимое попадает в брюшную полость ребёнка, что несёт в себе угрозу для жизни. Необходима срочная госпитализация и оперативное вмешательство.
Боль в животе ночью
Трудно связать боль в верхней части живота с болью, исходящей от желудка
Хотя термины “живот” и “живот” обычно используются как синонимы, важно различать боль в анатомической области живота и боль в верхней части живота в целом
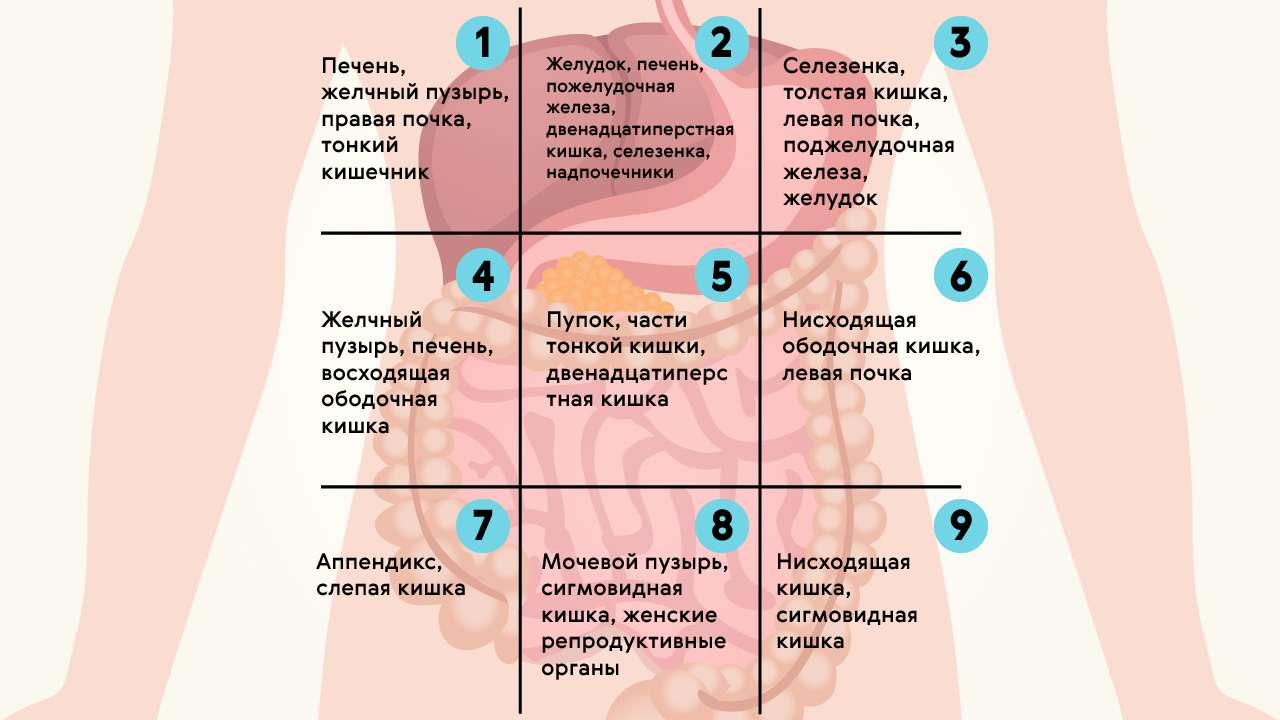
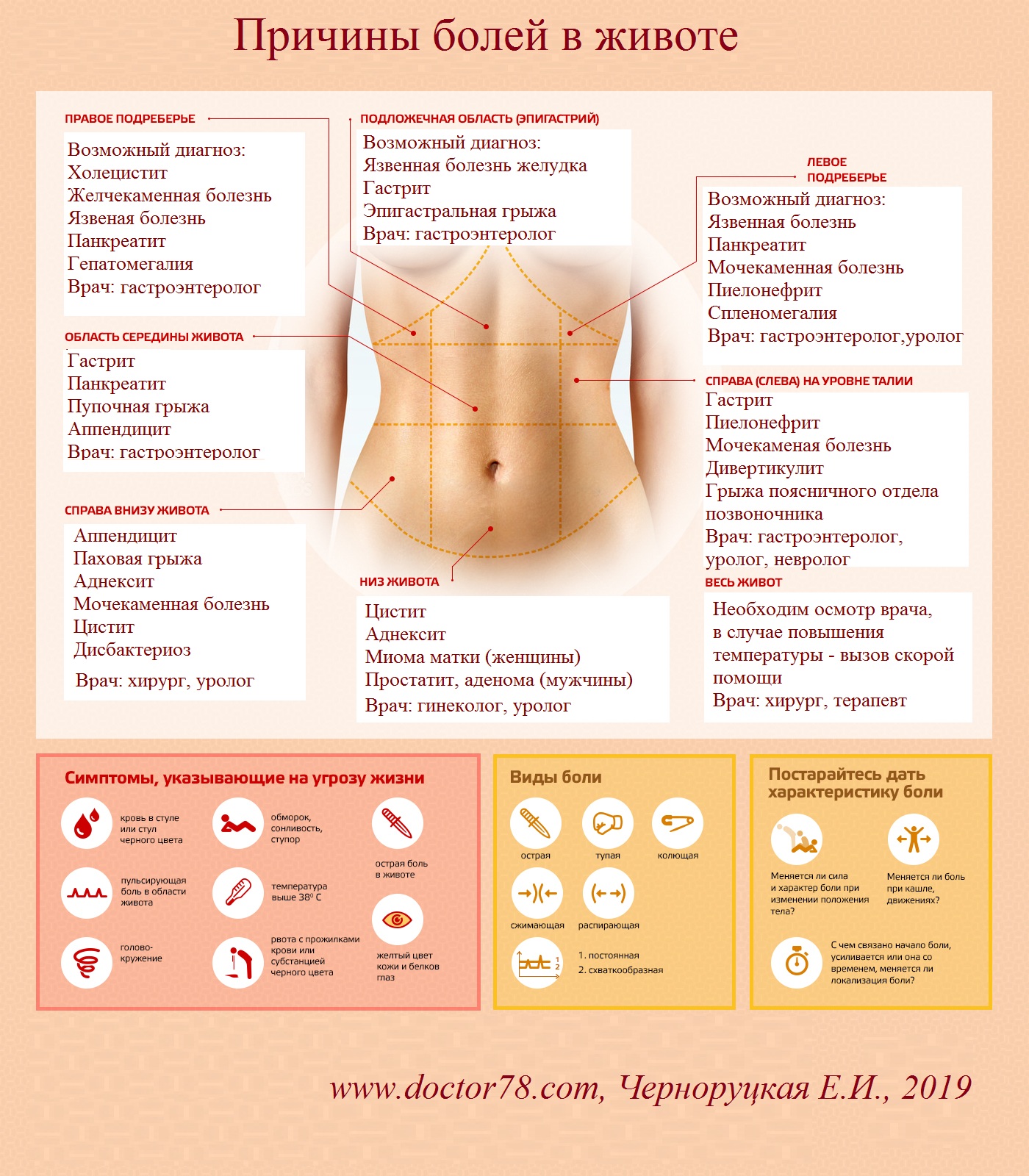
Расположение желудка
Верхняя часть живота включает правый верхний квадрант (RUQ) и левый верхний квадрант (LUQ). Более конкретно, это включает правое подреберье (RH), эпигастрий (E), левое подреберье (LH) и верхнюю (верхнюю) часть правого бокового (RL), пупочного (U) и левого бокового квадрантов, как показано на рисунке ниже.
 Боль в желудке по ночам – это симптом, который может быть специфическим для определенных заболеваний, но обычно проявляются другие клинические признаки
Боль в желудке по ночам – это симптом, который может быть специфическим для определенных заболеваний, но обычно проявляются другие клинические признаки
Боль в животе ночью симптомы
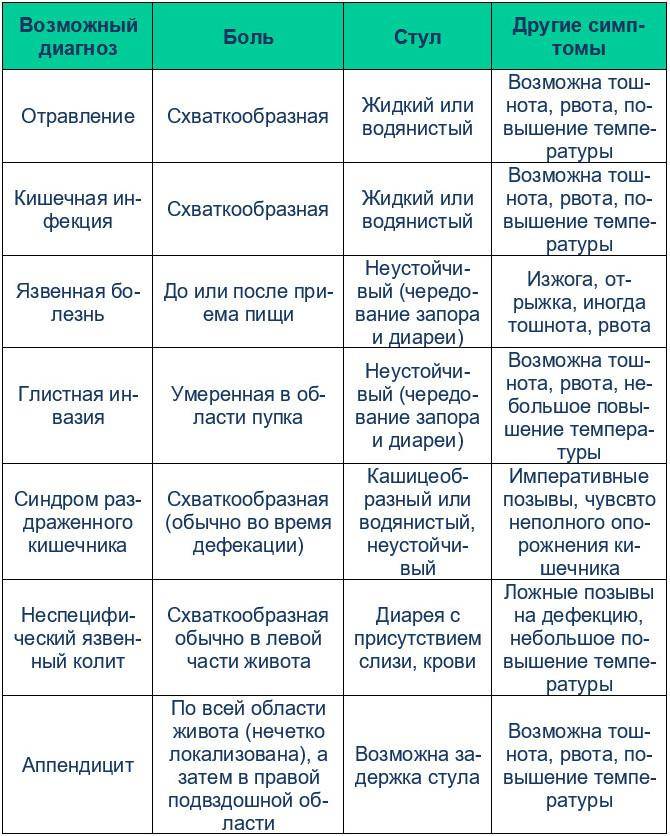
Состояния, связанные с кислотностью желудочного сока, с большей вероятностью будут ухудшаться ночью из-за повышенной секреции кислоты и возможного ретроградного кровотока, если нарушен нижний сфинктер пищевода. Наиболее частые причины боли, которая усиливается или начинается ночью, включают:
Гастрит. Воспаление стенки желудка, которое чаще вызывается инфекцией H.pylori или НПВП. Обычно она проявляется грызущей и тянущей болью, которая может усиливаться после еды и ночью во время сна. Также можно отметить тошноту, рвоту, несварение и отрыжку.
Пептические язвы. Открытые язвы в желудке и/или двенадцатиперстной кишке (первая часть тонкой кишки). Боль, как правило, более сильная, чем при гастрите, и может в некоторой степени уменьшаться во время еды (язва желудка) или усиливаться через короткое время после еды (язва двенадцатиперстной кишки). Другие симптомы, такие как тошнота, несварение желудка, рвота и отрыжка, являются обычными.
Кислотный рефлюкс. Обратный поток содержимого желудка в пищевод, что обычно вызывает изжогу (жгучую боль в груди). Острый кислотный рефлюкс чаще связан с чрезмерным употреблением алкоголя, перееданием, физическими упражнениями или лежанием на полу после еды. При хроническом рефлюксе (ГЭРБ ~ гастроэзофагеальная рефлюксная болезнь) обратный поток желудочной кислоты в пищевод может происходить независимо от приема пищи. Поскольку при ГЭРБ поражается нижний сфинктер пищевода, лежа на горизонтальной поверхности, даже незначительное количество кислоты может попасть в пищевод и вызвать боль. Другие симптомы могут включать тошноту, рвоту или срыгивание, утреннюю боль в горле, отрыжку и ощущение давления в груди (вздутие живота).
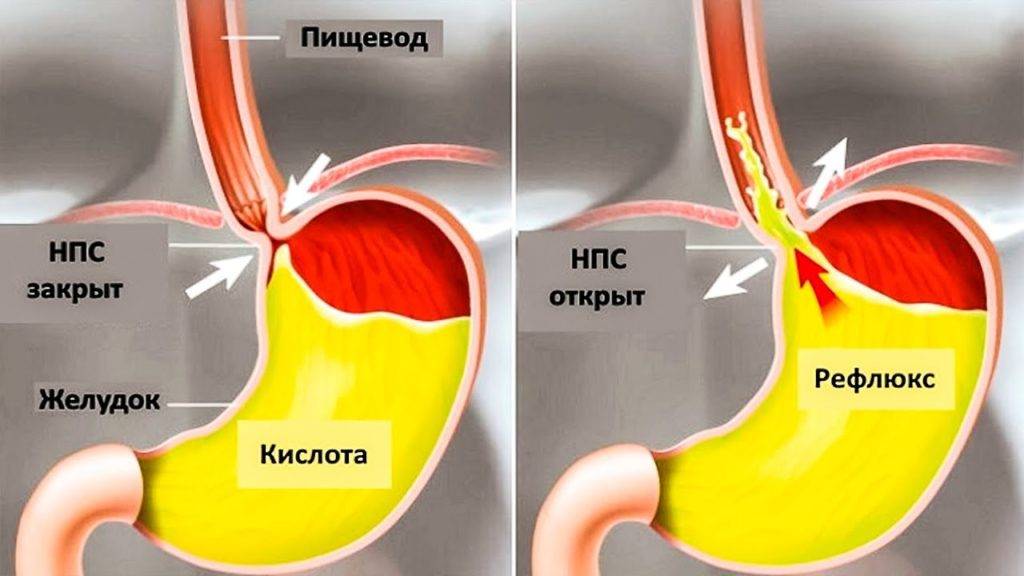 Кислотный рефлюкс может вызывать ночные боли
Кислотный рефлюкс может вызывать ночные боли
Камни в желчном пузыре. Боль, связанная с желчнокаменной болезнью, обычно возникает при приступах, когда камни попадают в желчный проток. Это чаще возникает после жирной еды, а также ночью. Боль обычно мучительная, больше в правой верхней части живота и распространяется до плеча. Тошнота, рвота, лихорадка, желтуха и бледный стул – это другие признаки, которые могут присутствовать в разной степени.
Панкреатит. Острое воспаление поджелудочной железы (острый панкреатит) обычно начинается внезапно с сильной болью, тошнотой, рвотой и лихорадкой. Боль имеет тенденцию распространяться в спину и умеренно облегчается при наклоне или лежании в положении плода. Острый панкреатит чаще наблюдается в связи с чрезмерным употреблением алкоголя, а у алкоголиков часто возникают повторные приступы.
Заболевания, которые чаще встречаются в нижних отделах желудочно-кишечного тракта, могут распространяться вверх в проксимальные части тонкой кишки и желудка. Однако расположение толстой кишки, в частности поперечной ободочной кишки, может проявляться болью в верхней части живота.
Воспалительное заболевание кишечника. Хроническое воспаление кишечника характеризуется двумя основными состояниями – болезнью Крона и язвенным колитом. Боль в животе чаще встречается при болезни Крона, которая также проявляется водянистой диареей большого объема и потерей веса. Боль заметна при острых эпизодах как болезни Крона, так и язвенного колита и обычно усиливается во время еды или дефекации при болезни Крона, но временно уменьшается при дефекации (кровянистая, слизистая диарея) при язвенном колите.
Синдром раздраженного кишечника. Несмотря на название, синдром раздраженного кишечника (СРК) имеет тенденцию вызывать множество симптомов в верхних отделах желудочно-кишечного тракта. Это может включать чрезмерную отрыжку, вздутие живота и вздутие живота, помимо изменения привычки кишечника и кишечных спазмов, если они есть. Как правило, симптомы СРК облегчаются ночью во время сна и усиливаются днем, но симптомы могут усиливаться ночью, особенно когда они связаны с приемом продуктов и напитков, вызывающих раздражение, курением сигарет или стрессом.
Советы педиатров
В большинстве случаев колики – это нормальный физиологический процесс. Предотвратить заселение кишечника микроорганизмами невозможно. Но при соблюдении женщиной основных правил по кормлению и уходу за младенцем риск чрезмерных спазмов мышечной ткани снизится.
Для облегчения прохождения малыша через период коликов педиатры рекомендуют следующее:
- мама должна правильно питаться, не употреблять вредные продукты, никотин, алкоголь и запрещенные лекарственные препараты;
- частые прогулки на свежем воздухе всегда идут на пользу ребенку;
- ежедневно перед сном следует купать младенца в теплой воде (температура не должна превышать 36°С);
- проходить курсы массажа у детского специалиста (начинать приблизительно с первого месяца жизни грудничка);
- поддерживать оптимальный температурный режим и влажность в помещении.
Профилактика стоматитов
Снизить риски развития стоматита можно с помощью следующих рекомендаций:
- регулярное мытье игрушек, бутылочек, сосок, гигиена груди, если малыш находится на грудном вскармливании;
- общеукрепляющие мероприятия: прогулки, влажная уборка, сбалансированный рацион, умеренное закаливание, соблюдение режима дня;
- борьба с вредными привычками грызть ногти, карандаши и пр.;
регулярные осмотры стоматолога и своевременные вмешательства в случае травм зубов.
Лечением и профилактикой стоматитов у детей занимаются стоматологи клиники «Семейный доктор». Передовое оснащение позволяет нам быстро и точно оценивать состояние полости рта, выполнять необходимые исследования в короткие сроки. Мы практикуем современные подходы к лечению воспалительных заболеваний полости рта, придерживаемся индивидуального подхода к каждому маленькому пациенту. Консультация детского стоматолога проводится по предварительной записи.
+7 (495) 775 75 66
Как понять, что болит животик у новорожденного
Когда у ребенка появляются кишечные колики, это можно распознать по следующим сигналам:
- малыш начинает плакать сразу, как поест;
- никакие отвлекающие действия не могут успокоить ребенка;
- когда у новорожденного болит живот, он начинает прижимать ножки к телу или дергать ими, будто пытается бежать;
- появляется вздутие живота.
Кишечные колики — частая проблема, которая встречается у 70% грудничков. Чаще всего они возникают на третьей недели жизни ребенка и продолжаются до полугода. Причиной возникновения колик является отсутствие двигательной функции кишечника и обильное газообразование.
Мнения о причинах, почему у новорожденных болит животик, у специалистов разные. Одни считают, что заболеванию, в первую очередь, способствует превышение нормы еды. Другие утверждают, что переутомление женщины и ее нестабильное психическое состояние после тяжелых родов могут отразиться на здоровье малыша. Но все же среди самых распространенных факторов развития кишечных колик выделяют:
- неправильное положение ребенка во время кормления (грудничок не должен лежать на спине с повернутой на бок головой; его голова и тело должны находиться в одной плоскости, а самого малыша необходимо плотно прижать животом к животу кормящей мамы);
- употребление кормящей женщиной продуктов, которые способствуют повышенному метеоризму (бобовые и мучные продукты, напитки с газом, некоторые овощи в сыром виде и др.);
- отсутствие смены груди, в результате чего малыш получает только переднее молоко (оно хоть и насыщено лактозой, но в больших дозах может стать причиной метеоризма);
- ошибки и неверные дозировки при разведении готовых молочных смесей;
- кишечные колики могут возникнуть, если малыш слишком быстро сосет грудь и при этом заглатывает воздух.
Характеристики состояния
С момента проникновения вируса в организм и до момента появления клинических симптомов кишечного коронавируса проходит от 2 до 5 суток. Данное состояние не протекает в бессимптомной форме. В отличие от респираторной формы, после того как человек переболел кишечной формой коронавируса, в его организме вырабатывается неустойчивый иммунитет. Клиническая картина данного состояния во многом напоминает гастроэнтерит.
У пациентов, имеющих хронические заболевания желудочно-кишечного тракта, клиническая симптоматика кишечного коронавируса выражена в большей степени.
Причины
Диарея при коронавирусной инфекции может быть как первичной, так и вторичной, Первичный вариант заболевания развивается от непосредственного влияния вируса на организм. При передаче вируса фекально-оральным способом, в просвете кишечника патогенный микроорганизм прикрепляется к клеткам эпителия слизистой оболочки органа и провоцирует развитие воспалительного процесса.
Болит верх живота по ночам? Подозревайте язву
Любой студент-медик знает, что ночные боли в животе – это характерный и классический признак язвенной болезни. Они наиболее типичны для язвы двенадцатиперстной кишки, которая встречается преимущественно у лиц молодого и среднего возраста.
Язва – это дефект стенки полого органа (желудка, кишки, пищевода), дно которого уходит глубоко за пределы слизистой оболочки. Дном язвы могут быть рыхлый подслизистый слой, волокна мышечной оболочки и даже внешняя оболочка органа – брюшина. Размеры язвенного дефекта могут варьировать от нескольких миллиметров до 3-4 и более сантиметров, однако крупные повреждения встречаются преимущественно в желудке, поскольку площадь слизистой оболочки этого органа значительно больше.
Язва желудка
В активной фазе язвенной болезни вокруг язвы всегда развивается воспалительная реакция. С одной стороны, она играет защитную роль: причиной заболевания более чем в 90% случаев является бактерия Helicobacter pylory, и с помощью воспаления организм пытается ее уничтожить. С другой стороны, не бывает воспаления без разрушения нормальных клеток и тканей, которые волею судьбы оказались в регионе язвенного поражения.
Именно воспалительный процесс в границах язвы и является основной причиной появления типичных симптомов язвенной болезни двенадцатиперстной кишки:
- Боль в верхней части живота («под ложечкой»), возникающая спустя 1,5-2 часа после еды.
- Голодные боли, обусловленные раздражением оголенных нервных окончаний в дне язвы кислым содержимым желудка, которое неминуемо поступает в двенадцатиперстную кишку, образно говоря, в «фоновом режиме».
- Боли в животе ночью, возникающие по той же самой причине (поскольку по ночам люди обычно не едят).
- Повышенный аппетит, потому что прием пищи заглушает болезненные ощущения в эпигастрии.
Единственный полноценный способ обнаружить язву двенадцатиперстной кишки – сделать гастроскопию. Это не очень приятная процедура, но длится она не более пары минут, и если соблюдать все рекомендации врача во время обследования (в особенности касающиеся дыхания), то она пройдет наиболее комфортно. Лечить заболевание нужно обязательно, поскольку при дальнейшем прогрессировании язва приведет к серьезным осложнениям, которые потребуют экстренной операции.
Причины возникновения кишечных колик
- Нарушения рациона питания у кормящей мамы. Колики у малыша возникают, если мама поела капусты или других овощей, злоупотребляет мучными изделиями и кофе.
- Перекармливание.
- Нарушение техники кормления. Совет! После кормления подержите грудного ребенка вертикально. Малыш срыгнет лишний воздух, который заглотнул во время сосания.
- Неподходящая смесь. Детский кишечник не может переработать некоторые составляющие смеси, поэтому необходимо ее поменять. Совет! Соску на бутылочку тоже нужно правильно выбирать. Фирма «AVENT» выпускает соски с бутылочками, которые специально отводят лишний воздух.
- Пищеварительная система малыша в течение первого месяца жизни еще не адаптирована к окружающей среде. Она начинает заселяться множеством бактерий, полезных для пищеварения. Моторика толстого и тонкого кишечника еще не сформирована до конца. Поэтому колики у новорожденных детей – неотъемлемая часть их жизни.
- Спазмы гладкой мускулатуры кишечника.
- Существует такой стереотип, что колики чаще возникают у мальчиков. Это не так. Колики у девочек, так же, как и у мальчиков, возникают с одинаковой частотой и не зависят от нации и характера вскармливания.
Кишечные колики у новорожденных начинаются с недельного возраста и проходят к 4 месяцам. У недоношенных новорожденных колики приходят позднее на 1-2 недели.
Говорит доктор! Кишечные колики встречаются у 70 % детей, поэтому ошибочно считать, что они бывают у всех.
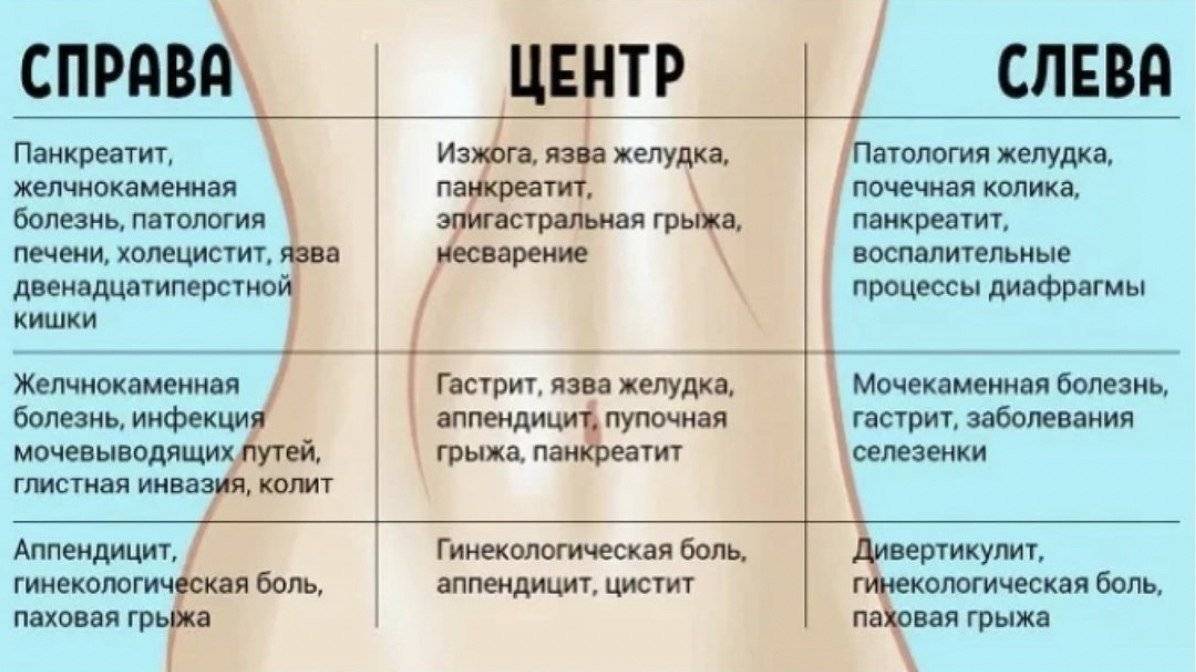
Основные причины и определяющие симптомы
Боль может подступить внезапно после плотного ужина, тяжёлых физических нагрузок, болезни. Случается, причиной становится инфекционное заболевание. Факторов множество, как и симптомов. Сталкиваться с дискомфортом в животе у детей приходится большинству родителей.
Рассмотрим популярные причины возникновения боли в животе:
- Колики – заболеванием страдают малыши до года. Обычно сильно плачут, поджимают ножки. Лечить колики укропной водой или приложить нагретую пеленку к животику, поносить столбиком. Если болезненные ощущения мучительные, беспокоят малыша по ночам, полагается обратиться к педиатру, принять специальное лекарство, снимающее болезненные ощущения. К примеру, Плантекс. Колики проходят без осложнения, без температуры.
- Запор – вздутие кишечника. Поможет клизма, специальная свечка. Встречается у годовалого младенца.
- Растяжение мышц – бывает у детей постарше. Обычно растяжение связано с тяжёлыми физическими нагрузками либо наступает после тяжёлого простудного заболевания. К примеру, когда ребёнок 4, 5 лет сильно кашлял, его рвало. Развиваются резкие боли внизу живота малыша. Больше его ничего не беспокоит, он не отказывается от еды, спит ночью.
- Непроходимость кишечника. Обычно страдают дети в год. Заболевание серьёзное, требует незамедлительного обращения к врачу. Симптомы, сопровождающие заболевание – тошнота, рвота, кровь в стуле. Может потребоваться операция на кишечнике.
- Вздутие (метеоризм) – скопление газов в организме у детей. Проявляется болезнь следующим образом: малыш постоянно капризничает, отказывается от еды, плохо спит. После кормления появляется отрыжка, срыгивание. Самостоятельно лечить запрещается, заболевание расценивается как первый сигнал к началу прочих болезней.
- Глисты. Периодически встречается у детей 3 лет. Частый контакт со сверстниками, немытые руки во рту, игрушки без санитарной обработки, контакты с животными. Всё это способствует появлению паразитов в кишечнике. Болевые ощущения не сильные, как при коликах, но зато проявляются постоянно. Симптом – болит голова, зуд в заднем проходе, метеоризм. Не вздумайте скрип зубов относить к симптомам появления глистов. Это ошибочное мнение.
- Непереносимость организмом определённых продуктов питания. Часто проявляется у детей 4 лет. Принятие неподходящей пищи вызывает спазм в животике. Обычно это продукты, содержащие лактозу, газированные напитки. Плохое самочувствие проявляется через 30-40 мин, начинается вздутие, диарея, иногда тошнит. Спазматическая боль порой переходит в колики. Не заставляйте кушать, особенно нелюбимые продукты. Это правило поможет избежать заболевания и осложнений в дальнейшем.
- Желтуха – заразное, опасное заболевание. Место локации – область печени. Проявляется болезнь так – пожелтевшие глаза, моча имеет тёмный оттенок, резкий запах. Необходима срочная госпитализация, обращение к врачу. Болезнь заразная, заканчивается порой серьёзными последствиями вплоть до летального исхода.
- Воспаление области яичек. Проявляется болезненный синдром внизу живота, отдает в область мошонки, боль острая. Возникновение связано с ушибом или грыжей. Необходима помощь врачей.
- Пиелонефрит проявляется у девочек, сопровождается острыми режущими болями в боку, внизу живота, пояснице. Повышается температура, появляется головная боль, сильная слабость, повышенная потливость. Причина такого состояния – бактерии, попавшие в мочевую систему, нарушение оттока мочи из почек. Лечение препаратами, в экстренных случаях обратиться к врачу, сделать операцию.
- Гастроэнтерит. Страдает от воспаления слизистой желудок, тонкая кишка. Причиной становятся вирусы, бактерии. Симптомы, сопровождающие болезнь – тошнота, рвота, жар, диарея. Если диагноз подтверждается, срочно полагается обратиться к врачу.
- Аппендицит. Проявляется в 8-14 лет, болевые ощущения внизу живота тупые, ноющие, переходящие в схваткообразные. Полная потеря аппетита, рвота, жар. Требуется срочная госпитализация, операция по удалению аппендикса. Если отказаться от госпитализации, состояние ухудшится, всё может закончиться смертельным исходом.
Когда следует обратиться за помощью к врачу?
1 Высокая температура, с кашлем и хрипами в груди, сильное потоотделение;
2 Сильная рвота, понос с примесью крови, боли в абдоминальной области;
3 На смену агрессивности пришло сонное состояние. Ребенка невозможно разбудить, произвольное калоотделение;
4 Странное поведение, судороги, «страшный» взгляд;
5 Сухая кожа лица и век, губ, заостренные черты лица.
Заболевания органов, которые могут быть чреватыми для малыша, сопровождаются рядом симптомов: диарея ночью, гипертермия, тошнота и боли в области живота каждый день. Нужно проявлять внимание к ребенку и заботится о нем, а как только ему станет плохо успеть оказать помощь
Как и чем кормить ребёнка при «несварении» желудка?
Есть целый ряд рекомендаций, которые могут помочь при проблемах с пищеварением у детей3,4:
- Постоянный режим дня и приёма пищи, когда организм привыкает и своевременно вырабатывает ферменты для переваривания пищи.
- Дробное питание – приём пищи маленькими порциями до 5 раз в день, чтобы не допустить переедания и соблюдать режим.
- Тщательное пережёвывание и размеренный приём пищи.
- Сбалансированный состав пищи или соблюдение рекомендаций врача при наличии таковых.
- Постепенный ввод новых продуктов.
- Достаточное количество воды.
Естественно, выполнить всё это удается далеко не всегда. Но лучше постараться следовать этим правилам, чтобы наладить пищеварение у ребёнка.
Возможные причины
Причины и проявления
Что происходит при колике в животе у новорожденного?
Может показаться удивительным, но врачи так и не нашли точного объяснения. Многие пользуются термином «кишечная колика у детей», но ученые предполагают, что дело не только в пищеварении.
Предполагают, что при коликах в животе у ребенка поселяются нормальные полезные бактерии, кишечник «учится двигаться». Другое объяснение — это избыточное или неупорядоченное возбуждение нервной системы, как при мигрени у взрослых, что также проявляется болями. 4
В любом случае при коликах у новорожденных не требуется дополнительных обследований (снимков, анализов крови, кала и т. п.). Не нужно искать причины в своем поведении, ведь причина не в том, что родители что-то делают или не делают. Это такой вариант нормального развития.
Как помочь ребенку и себе?
Что делать во время приступов? Можно попробовать следующее:
Создайте равномерный шум (пылесос, стиральная машина, звук биения сердца),
Плавно покачайте в гамачке, кроватке или коляске,
Возьмите в слинг,
Нетуго запеленайте (однако педиатры не рекомендуют, чтобы ребенок спал в пеленках, особенно если он может перевернуться на живот. Это повышает риск внезапной смерти младенца),
Смените обстановку: кому-то слишком много впечатлений, ему лучше приглушить свет и побыть без посторонних, кто-то наоборот успокаивается на прогулке, когда смотрит вокруг;
Уменьшайте заглатывание воздуха:
Используйте специальные соски,
Правильно прикладывайте к груди,
Держите вертикально несколько минут после кормления);
Обсудите с педиатром изменение вашего питания и смеси ребенка.
Советуют попробовать на несколько дней исключать из рациона по одному сильные аллергены (молоко, яйца, пшеницу, орехи). Но это считают нужным только если врач находит у вас или ребенка признаки аллергии или непереносимости продуктов. Современные рекомендации обычно не подразумевают изменение диеты при грудном вскармливании (например, не требуется исключить все овощи и фрукты).
Если малышу сразу становится легче после дефекации, вы можете ее стимулировать газоотводной трубкой, свечами с глицерином или микроклизмой (эффективность у них одинаковая). Можно использовать только мягкие трубки размеров для новорожденных, со смазкой (вазелином, растительным маслом или другими). Вряд ли вы захотите делать это слишком часто, но если это помогает снять острые приступы, не переживайте, ребенок не приобретет «зависимости» от этих процедур.
Детям на грудном вскармливании могут помочь пробиотики (доказан эффект бактерий L. reuteri) 1 .
Есть методы, которые в исследованиях не отличались от «пустышки» 2 , поэтому врач не будет рекомендовать их как эффективные. При этом они достаточно безопасны, чтобы можно было попробовать их самостоятельно, если это вас успокоит.
Препараты с симетиконом (если ребенку назначен тироксин, перед этим посоветуйтесь с врачом 3 ).
«Воды» с растительными компонентами (укропная, изюмная).
Если «средство от коликов» содержит множество непонятных растительных и других компонентов, его следует избегать. Этот состав может быть недостаточно изучен для применения у грудных детей.
Пробуйте разные способы, но тратьте ресурсы только на те, от которых заметен какой-то эффект. Иногда лучше просто ждать.