Чем лечить кашель и насморк у младенца
Если появился кашель и насморк у грудничка, необходимо обратиться к врачу. Только он подскажет, что делать родителям, так как самолечение опасно. Главная сложность — правильно подобрать лекарства, поскольку масса тела грудничка очень мала, и избыток препаратов может нанести вред их здоровью.
Новорожденные дети болеют редко. У них насморк и кашель без температуры являются следствием физиологической особенности или реакции на аллергены.

Облегчить состояние грудничка можно, если своевременно удалять слизь из носовых ходов. Для этого используются резиновые груши, специальные аспираторы.
Лечение простуды у грудного ребенка пройдет легче, если пользоваться небулайзером. Это специальный ингалятор, который разработан с учетом физиологических особенностей малышей. Вдыхание лекарственных и травяных растворов благоприятным образом сказывается на самочувствии ребенка, устраняет насморк и кашлевые приступы.
Если у ребенка 4 месяцев и старше (до 1 года) возникает кашель с насморком, назначают:
- Сосудосуживающие капли для носа (Виброцил, Називин), которые блокируют выделение соплей. Нельзя использовать дольше 5 дней.
- Солевые растворы для промывания носа при насморке (Физраствор, Аквамарис, Салин, Аквалор Бэби). Они разжижают слизь, после чего она выводится с помощью аспираторов.
- Лекарства от кашля (Лазолван, Геделикс, Проспан, Амброксол), которые помогают выводить мокроту у грудничков. При сухом кашле назначается Синекод.
Когда кашель влажный, хорошо помогает дренажный массаж, в процессе которого малыша похлопывают ладонью по спине. При насморке полезно массировать крылья носа, лоб, чтобы облегчить отхождение слизи. Сухой кашель можно лечить посредством растираний спины и груди барсучьим либо медвежьим жиром.
Для устранения кашля и насморка у грудничка помогают народные средства:
- Слабый ромашковый чай (1 ч.л. цветков на 0,5 л кипятка). Давать по 5-6 ч.л. отвара в сутки.
- Отвар из ромашки, шиповника, зверобоя и крапивы (по 1 ст.л. смеси трав на 200 мл воды).
- Класть в кроватку малыша салфетку, смоченную в эфирном масле эвкалипта (пару капель).
- Прикладывать на область груди компресс из картофеля, камфорного масла, соли.

Некоторые советуют капать в нос сок каланхоэ или алоэ. С этими продуктами надо быть осторожными, так как они могут вызвать у грудничка аллергию.
Не стоит использовать от насморка материнское молоко, поскольку оно является питательной средой для размножения болезнетворных бактерий. Количество соплей может только увеличиться.
Помощь при кашле в домашних условиях
Первая помощь при кашле у ребенка заключается в применении местных средств и народных рецептов.
Если двухмесячный ребенок кашляет, хороший эффект оказывает растирание Эвкабалом. С 2 лет применяют эвкалиптовый бальзам.
Кашель у ребенка 3 года жизни и старше можно облегчить, используя наружные согревающие средства, например, Доктор Мом, Викс Актив бальзам. Растирать малыша можно два раза в сутки.
Что делать родителям для облегчения состояния крохи до врачебного осмотра:
- включить увлажнитель воздуха;
- не менее 2 раз в сутки проветривать помещение;
- делать легкий массаж груди и спинки малыша.
Перед сном хорошо помогает растирание животным жиром. Также дома можно сделать паровую ингаляцию с растворами соды, отварами отхаркивающих трав. При хорошей переносимости такую процедуру можно делать 2 раза в сутки. Если у ребенка присутствует остаточный кашель после бронхита, тепловые процедуры тоже показаны. Перед сном можно сделать ингаляцию, согревающий компресс на грудную клетку.
Можно ли купать ребенка при кашле? Это решается индивидуально, в зависимости от состояния крохи. В первые дни болезни при лихорадке этого делать не стоит. Через 2-3 суток после нормализации состояния разрешен теплый душ.
Ребенок давится соплями во сне
Основной
11.01.2020
После рождения ребенка новые родители должны быть готовы к тому, что их малыш часто будет болеть в первые годы жизни. Нет ничего необычного в том, что ребенок тонет в соплях во время простуды.
Это явление особенно опасно во время сна.
Это в основном потому, что в организме ребенка еще не сформировался собственный иммунитет, и любой контакт с инфекциями и бактериями приводит к заболеванию.
Почему появляется рвота во время насморка у ребенка?
По неизвестным причинам многие родители находят своего ребёнка преследуемым соплями во сне. Это явление чаще всего происходит во время простуды. Причин для этого может быть много, и чтобы точно понять, за что малыша сжимают сопли и рвота, нужно срочно обратиться к педиатру.
Общие причины рвоты носа у младенца:
Раздражение гортани. Ребенок начинает подавиться железами до тех пор, пока не возникнет рефлекс тошноты, когда железы попадают в гортань и раздражают стенки гортани и пищевода. Даже если рвота произошла только один раз, она не может избежать предупреждения ответственных родителей. Тем более, что такие ситуации с простудой редко бывают изолированными. Если ринит носит инфекционный характер, слизь также может попасть в пищевод, заразив тем самым внутренние органы. Единственная опасность рвоты — сильное обезвоживание. Тем не менее, проблема должна быть решена как можно скорее. Иначе могут возникнуть осложнения.
Подробнее: Видео прививки от полиомиелита
Прыжки. Если ребенка вырвет, проблема в срыгивании. После кормления грудью ребенка необходимо поместить в вертикальное положение, чтобы в мембране не было избыточного воздуха. Однако, если малыша рвет между приемами пищи, это может быть связано с инфекционными процессами в организме. Наиболее распространены аппендицит, кишечная инфекция, заболевания нервной системы, различные нарушения обмена веществ. Высокие температуры также приводят к рефлексу рвоты у младенцев.
- Неспособность высморкаться. Новорожденный ребенок просто еще не научился правильно капать, он начинает его душить. Если у тебя насморк, твои родители должны сами высасывать слизь из носа. В противном случае слизь начинает поступать в гортань, что приводит к сильному кашлю и инфицированию желудка и кишечника. В этих случаях ребенка рвет.
- задний ринит. Рвота может быть вызвана задним ринитом. Если малыша тошнит, и даже не раз в день, причина скрыта в этой болезни. Одним из признаков заднего ринита являются характерные ‘хрюкающие’ звуки, издаваемые ребенком при дыхании.
Но каковы бы ни были причины рефлекса рвоты ребенка, необходимо немедленно обратиться к врачу или вызвать скорую помощь на дому. Если ребенок задохнется из-за заложенного носа, то без своевременного лечения это приведет к серьезным проблемам со здоровьем в будущем. Особенно, если ребенок задыхается перед сном или особенно во время сна.
Что делать, если ребенок во сне захлебывается соплями?
Если ребенок подавился простудой, рвота из-за соплей — это только симптом, а не причина. Чтобы решить эту проблему, дети должны сначала пройти скрининг и, при необходимости, все тесты. Это поможет точно определить, что вызвало обильное количество слизи в гортани.
Подробнее: Ребенок скучный и много спит
Если ребенка тошнит долгое время, нужно вызвать врача домой. Прежде чем приедет скорая помощь, ее нужно опустить и дать больше жидкости. Не кормить грубую пищу, которая раздражает кишечник.
Нежелательно предпринимать какие-либо действия до прибытия педиатра. Даже если температура тела повысится.
Когда детей прижимают к накопленной слизи, лечение должно быть направлено на очистку слизистой оболочки носа. Несколько раз в день нос промывают купленными в аптеке травяными отварами или солевыми растворами. Полоскание носа не только смывает накопленную слизь, но и снимает воспаление и отеки. Также во время стирки некоторые бактерии вымываются раствором.
Младенец во сне, нажатый соплями Ссылка на основную публикацию
Общие рекомендации

Если ребенок постоянно покашливает и нет видимых объяснений такому явлению, стоит первым делом озаботиться созданием комфорта для его горла и носа:
- Давать малышу пить побольше тепленькой воды.
- Исключить употребление пищи, способной раздражать горло. Это касается соленых, острых, жареных, горячих продуктов питания. Также не стоит давать крохе печенья, орешки и прочую пищу, способную усугубить проблему першения.
- Внеочередной раз провести влажную уборку во всем доме и хорошенько проветрить.
- Проанализировать уровень влажности в помещении и при необходимости поднять его до 55%, используя увлажнитель, емкости с водой, мокрые полотенца на батареях и пр.
- Беречь ребенка от криков, переохлаждения и эмоциональных потрясений.
Иногда только перечисленных мер оказывается достаточно для того, чтобы першение в горле малыша исчезло без следа. В частности, такая терапия поможет справиться с кхыканьем, возникшим после сильного крика или после раздражения слизистых дымом.
Если постоянное кхыканье – это результат простуды, это совсем скоро станет ясно. Ведь при ОРЗ состояние малыша ухудшается постепенно, вслед за першением может появиться явный кашель, также к симптомам часто добавляется насморк, несколько повышенная температура, отсутствие аппетита и слабость.
Столкнувшись с простудой у ребенка, стоит проконсультироваться с врачом о целесообразности применения разных медпрепаратов. Облегчить першение в горле помогут:
- Полоскания, к примеру, обыкновенным слабым солевым раствором (чайная ложечка соли на стакан подогретой воды) либо травами (только при отсутствии аллергии).
- Ингаляции над толченым картофелем, настоем шалфея или ромашки.
- Рассасывание леденцов с шалфеем и аскорбиновой кислотой (их можно приобрести в любой аптеке).
- Орошение горла спреями с обезболивающими, противовоспалительными и антисептическими составляющими (только после достижения ребенком трех-пяти лет и с одобрения врача).
Обычно першение в горле при простуде проходит достаточно быстро. Правильная первая помощь заболевшему поможет избавиться от недомогания за неделю.

Достаточно часто кхеканье становится одним из первых проявлений аллергии. Ребенок может таким образом реагировать на:
- Пыль.
- Стиральный порошок.
- Недостаточно качественные игрушки, одежду, предметы быта.
- Краску (например, после приобретения новой мебели).
- Шерсть животных, перья.
- Пыльцу растений и пр.
Аллергические реакции могут прогрессировать и дополняться слезотечением, насморком, покраснением конъюнктивы. Нейтрализовать такие проявления можно только путем исключения контактов с аллергеном. Для временного избавления от неприятной симптоматики можно использовать различные антигистаминные лекарства в возрастной дозировке. Лучше всего, чтобы их подобрал врач-аллерголог.
На сегодняшний день аллергия у детей – это достаточно распространенная проблема. Поэтому, если ребенок постоянно кхыкает горлом, стоит задуматься о вероятности ее развития.
Нервное покашливание типично для детей, которым пришлось перенести стресс или которые постоянно находятся в эмоционально напряженном состоянии. При психогенной природе першения ребенок постоянно подкашливает днем, а ночью симптом пропадает без следа. Кхыканье может появляться эпизодически, например, при необходимости идти в школу или сад, выполнять задания и пр. Часто подобная ситуация наблюдается у деток:
Нейтрализовать проблему психогенного першения в горле очень непросто. Часто малышам с такой проблемой недостаточно наладить обстановку дома и в учебном заведении, может понадобиться также:
- Прием седативных средств на растительной основе (валерианы, пустырника).
- Использование медикаментов (к примеру, Глицина).
- Консультации и работа с психологом или даже психотерапевтом.
- Отказ от использования гаджетов, просмотра телевизора и пр.
Комплексная терапия поможет нормализовать психологическое состояние ребенка и забыть о проблеме психогенного першения в горле.
Механизм возникновения кашля
Чтобы понять причину возникновения кашля без простуды, необходимо знать, как он образовывается. Он является безусловным, то есть возникает автоматически при определенных обстоятельствах. При кашле человек рефлекторно глубоко вдыхает. У него перекрывается голосовая щель и напрягаются дыхательные мышцы (межреберные, диафрагма). При выраженном кашле вовлекаются мышцы шеи и плечевого пояса. После этого приоткрывается голосовая щель, а воздух в виде толчков под большим давлением высвобождается из дыхательных путей и выносит с собой инородные частицы.
Сокращения мышц, участвующих в формировании кашлевых толчков, поддаются волевой регуляции. Поэтому кашель может быть вызван произвольно или подавлен (если стимуляция рецепторов и возбуждение кашлевого центра не очень сильные).
Роль кашлевых рецепторов при возникновении кашля
При кашле механизм запускается с раздражения чувствительных рецепторов. Наибольшее количество кашлевых рецепторов расположено в слизистой оболочке дыхательных путей (в полости носа и пазухах, носоглотке, гортани, в трахее, бронхах всех калибров, плевре). Только альвеолы и легочная ткань не содержат рецепторов.
В верхних дыхательных путях рецепторы наиболее чувствительны к механическому воздействию. Они раздражаются при попадании на слизистую оболочку инородных частиц и запускают кашлевой рефлекс.
Рецепторы могут раздражаться различными биологически активными веществами. Одно из них – гистамин, который является одним из медиаторов иммунного воспаления (при аллергическом рините, бронхиальной астме). Рецепторы нижних дыхательных путей в большей степени чувствительны к химическим веществам.
Кроме дыхательных путей, рецепторы располагаются и в других органах – в наружном слуховом проходе, в слизистой оболочке желудка, в диафрагме и перикарде (сердечной «сорочке»). За счет раздражения рецепторов этой локализации кашель может возникнуть при заболевании не только органов дыхания, но и при других болезнях – отите, перикардите, заболеваниях желудка.
Участие дыхательного центра и нервных волокон
При раздражении рецепторов импульс передается по нервным волокнам в мозг – в кашлевой центр. Эта группа нервных клеток расположена в продолговатом мозге. Рядом расположен рвотный центр. Этим объясняется связь между рвотным и кашлевым рефлексом – человек может «закашляться» до рвоты.
Импульс в кашлевой центр поступает по нервным волокнам, входящим в состав блуждающего, диафрагмального, языкоглоточного и других нервов. Поэтому при раздражении этих нервов также появляется кашель, например, при диафрагмальной грыже или опухоли средостения.
Причины возникновения частого кашля у ребенка
Причины частого кашля у ребенка достаточно разнообразны. К ним относят:
Вирусные и бактериальные инфекцииПри проникновении в дыхательные пути вирусов или бактерий повышается температура и усиливается выработка бронхиального секрета – мокроты, призванной вывести инфекционного возбудителя вместе с продуктами его жизнедеятельности. Именно она и раздражает слизистые оболочки дыхательных путей, провоцируя развитие кашля. Вначале у ребенка может появляться частый сухой кашель или с трудноотделяемой мокротой, сопровождающийся повышением температуры тела. В этом случае для облегчения отхаркивания можно применять натуральные средства, такие как сироп от кашля Доктор МОМ. Его «формула FITO BRONHO 10»1 способствует устранению причины кашля – воспаления, а также разжижению и выведению мокроты.Хронические заболеванияИногда частый кашель без температуры у ребенка бывает вызван проявлением хронического воспаления лор-органов (ринита, ринофарингита, ларингита, синусита или аденоидита). Также подобная симптоматика может быть признаком бронхиальной астмы. Вместе с тем длительно непрекращающийся кашель на фоне нормальной температуры тела может быть вызван сердечно-сосудистыми или желудочно-кишечными заболеваниями. Более редкой причиной развития кашля у ребенка является хроническое воспаление среднего уха или патологии наружного слухового прохода.Аллергическая реакцияЕще одной причиной частого влажного или сухого кашля является неадекватная иммунная реакция организма на внешние раздражители (пыль, дым, шерсть животных, средства бытовой химии и прочее). Аллергический кашель чаще всего проявляется ночью и не сопровождается повышением температуры и другими признаками простуды.Инородные предметы и механические поврежденияЧастый, внезапно возникший сухой кашель без температуры может быть сигналом попадания в дыхательные пути ребенка инородного тела. Это достаточно опасное состояние, требующее срочного врачебного вмешательства. Помимо этого, непродуктивные кашлевые толчки нередко развиваются на фоне механических повреждений респираторного тракта.Физиологический кашельРефлекторный физиологический кашель – это нормальный рефлекс, направленный на выведение скопившейся мокроты и инородных частиц. Здоровый ребенок с нормальной температурой тела может прокашливать 15–20 раз в сутки.
Почему ребенок подкашливает?
Все люди появляются на свет с кашлевым рефлексом. Но именно осознанное откашливание мокроты может начаться лет с 4-5. А до этого возраста подкашливание происходит непроизвольно и исключительно по необходимости.
Нос и глотка у маленьких детей так устроены, что практически все отделяемое из носовых путей попадает по задней стенке глотки на голосовые связки. Слизь вызывает их раздражение, а потому ребенок реагирует подкашливанием.
Аналогично происходит при прорезывании зубов, когда отделение слюны усилено.
Когда у вашего ребенка диагностировано какое-либо хроническое заболевание, скажем, астма или бронхит, то периодически в дыхательных путях накапливается много мокроты с вязкой консистенцией. И такому малышу давать лекарства, которые останавливают кашель, ни в коем случае нельзя — может стать только хуже.
Во всех описанных случаях давать противокашлевые лекарства бессмысленно или даже вредно.
Когда обратиться к врачу, если ребенок кашляет
Кашель у ребенка может быть обычным проявлением простуды или результатом краткосрочного раздражения. Однако, иногда кашель может быть признаком серьезного заболевания
В таких случаях важно обратиться к врачу
Если ваш ребенок кашляет и у него есть одно или несколько следующих симптомов, обратитесь к врачу:
- Кашель длится более двух недель;
- Кашель сопровождается высокой температурой;
- Ребенок отказывается кушать или пить из-за кашля;
- Кашель сопровождается затруднением дыхания или свистом в груди;
- Кашель сопровождается болью в грудной клетке;
- Кашель усиливается ночью или приводит к нарушению сна;
- Кашель сопровождается хрипами или потерей голоса;
- Ребенок выкашливает кровь;
- У ребенка проблемы с дыханием после кашля.
Эти признаки могут указывать на наличие более серьезного заболевания, такого как бронхит, пневмония, астма или даже туберкулез. Только врач может провести необходимое обследование и определить точную причину кашля у ребенка.
Помимо вышеупомянутых симптомов, всегда есть некоторые общие правила, когда следует обратиться к врачу:
- Если ребенок кашляет сильно и продолжительно;
- Если кашель ухудшается или не улучшается с течением времени;
- Если ваш ребенок имеет проблемы с дыханием или странное дыхание;
- Если наличие кашля затрудняет повседневные активности ребенка;
- Если кашель стимулируется определенными факторами, такими как физическая активность, пища или контакт с животными;
- Если у вашего ребенка есть другие необычные симптомы, такие как высыпания, ухудшение аппетита или общего состояния, слабость или быстрое истощение.
Помните, что только врач может предоставить точный диагноз и назначить необходимое лечение для вашего ребенка. Не откладывайте визит к врачу, если у вас есть подозрения или волнения относительно кашля вашего ребенка.
Если покраснело горлышко
Правила лечения просты. Спреи, пастилки, таблетки для рассасывания маленьким детям не дают. Горлышко смазывают ватным тампоном с раствором йодинола. Подойдет лекарство с эвкалиптом на масляной основе. Его можно также закапать в носик, откуда оно попадет в носоглотку и сработает как антисептик. Ребенка в 2 месяца и старше поят отваром ромашки или смазывают им горлышко, пропитав ватную палочку. По назначению врача возможно применение растворов с хлоргексидином.
Некоторые средства лечения простуды грудным детям противопоказаны.
Осторожно следует использовать гомеопатию.
Паровые ингаляции и те, что проводятся на ультразвуковых приборах, грудничкам запрещены.
Горчичники для детской кожи агрессивны.
Растирания и компрессы с эфирными маслами, раздражающими компонентами могут привести к ожогу кожи.
Питье с медом, малиной, липой – сильнодействующие средства. Мед – выраженный аллерген, а малина и липа в горячем напитке стимулируют потоотделение
Лишняя потеря жидкости для малыша опасна. И аллергия ни к чему.
Особенно внимательно нужно относиться к лечению простуды у новорожденных. Маленькая ошибка, не то лекарство дано — возрастает риск осложнений (отит, ангина, пневмония, бронхит).
Важно! Если при простуде у младенца из ушка выделяется гной, на теле выступает сыпь, малыша лихорадит, есть судороги, рвота – все это признаки состояний, которые родителями своими силами вылечить не смогут. В таких случаях вызывают врача “скорой помощи” или незамедлительно доставляют ребенка в стационар
Как понять, что ребенок выздоровел? Прежний аппетит, бодрость, крепкий сон укажут на начало выздоровления.
Симптомы сухого кашля у детей при различных заболеваниях дыхательных путей
Сухой детский кашель сигнализирует о том, что дыхательные пути не освобождаются от мокроты, а значит, происходит ее застой, который может привести к бронхиту или пневмонии. Распознать его легко: першение в горле, невозможность откашляться, приступы сухого кашля у ребенка, которые повторяются снова и снова. Такой кашель усиливается в теплой комнате и непосредственно после того, как малыш ложится спать.
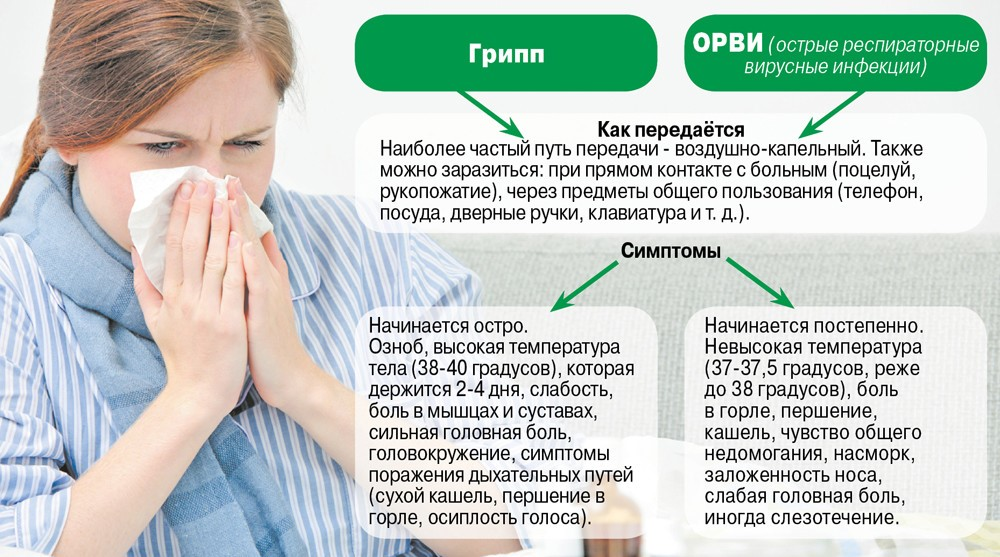
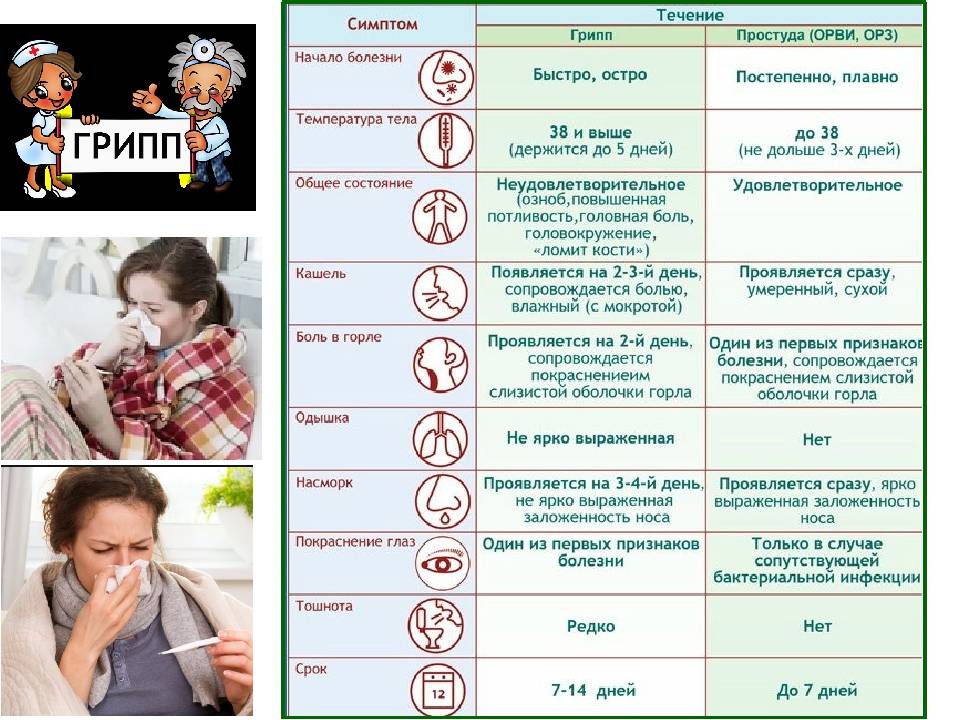
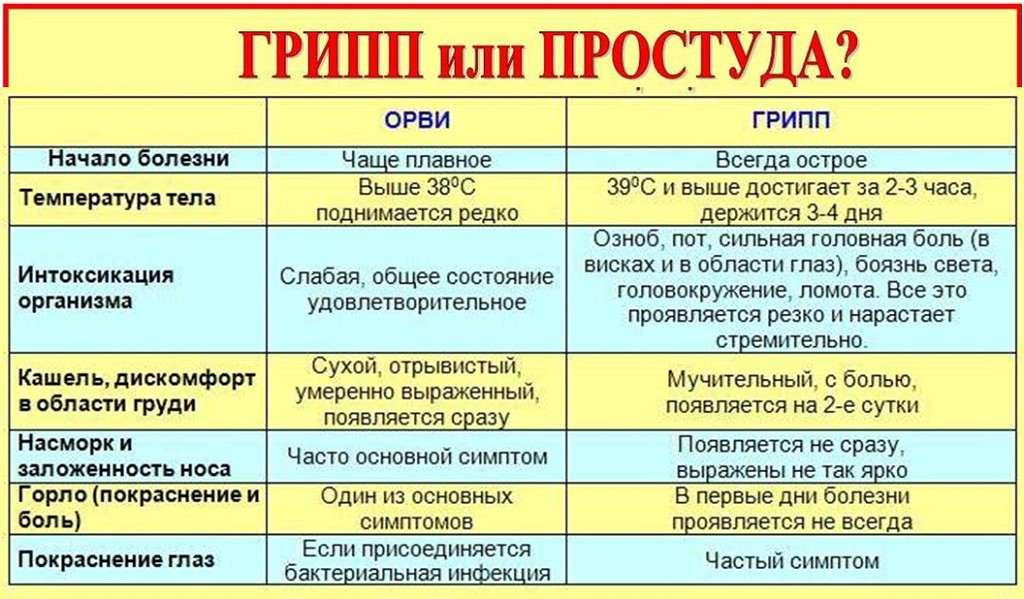
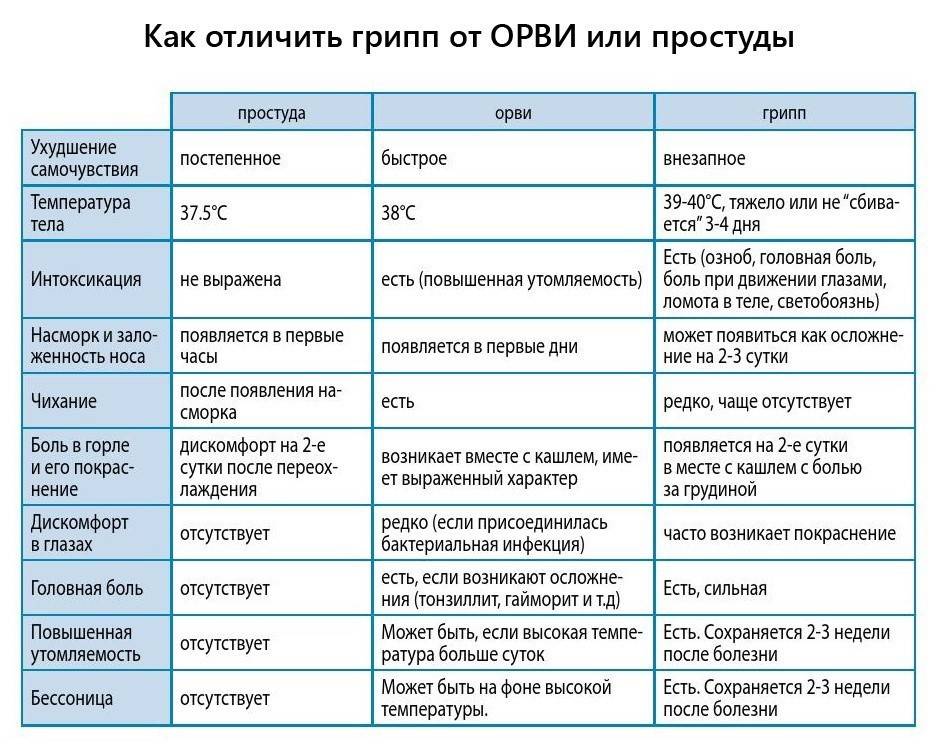
ОРЗ и ОРВИ
При ОРЗ, ОРВИ сухой непродуктивный кашель причиняет ребенку много страданий. Может повышаться температура до высоких значений, и тогда родителям приходится вызывать неотложную помощь, чтобы нормализовать состояние малыша. Сухой кашель раздражает слизистую глотки, от него повышается давление.
- ломотой в теле;
- головными болями;
- расстройством стула;
- насморком;
- осиплостью голоса;
- увеличением глоточных миндалин;
- заложенностью носа;
- повышением температуры;
- увеличением аденоидов;
- ознобом, признаками лихорадки;
- потерей аппетита;
- покраснением горла, появлением белого налета на языке.
Чем младше ребенок, тем сложнее он переносит вирусные инфекции наподобие ОРВИ и ОРЗ, которые без лечения могут осложняться болезнями верхних дыхательных путей, протекающими, как правило, хронически, с частыми обострениями и упорным кашлем. Вылечить его бывает довольно сложно. Каждый родитель стремится помочь своему ребенку, приобретая средства от сухого кашля у детей, но с медикаментами лучше не шутить. Назначать их должен только врач.
Бронхиты и трахеиты
Трахеит и бронхит — распространенные осложнения ОРЗ, гриппа, ОРВИ и других вирусных инфекций. Иногда заболевания протекают самостоятельно, но это случается редко. При трахеите инфекционные возбудители вызывают воспаление трахеи — трубочки, соединяющей бронхи и гортань. Кашель при этом заболевании сухой, мучительный, усиливается ночью и утром. Температура остается в пределах нормы, могут возникать боли за грудиной.При бронхите кашель сухой обычно первые дни болезни, а потом он становится влажным, и мокрота начинает активно отходить. Дополнительно у ребенка наблюдаются насморк, першение в горле, головные боли, слабость, повышенная утомляемость.
Ларингит и фарингит
При ларингите (воспаление слизистой гортани) кашель у ребенка сухой, приступообразный и мучительный, мокрота плохо отделяется из-за ее повышенной вязкости. При этом может развиться саднение в горле, нередко появляется головная боль. При обострении ларингита температура тела часто повышается, миндалины могут быть отечными и красными, как и голосовые связки.Фарингит (воспаление глотки) протекает с сухим кашлем, покраснением задней стенки глотки, повышением температуры и чувством першения в горле. Мокрота в большинстве случаев не выделяется, если только заболевание не протекает на фоне других инфекций.
Когда обращаться к врачу при кашле у ребенка?
Если это неосложненное вирусное респираторное заболевание, нет необходимости, особенно у детей старшего возраста, немедленно спешить к врачу. При правильном лечении кашель обычно проходит сам по себе через несколько дней вместе с другими симптомами простуды.
Но обратитесь за медицинской помощью, если:
- ребенок — новорожденный и младенец;
- кашель сохраняется более 7 дней после начала лечения;
- приступообразный и очень изнурительный;
- у малыша есть какие-либо трудности с дыханием — хрипы, одышка;
- ребенка рвет или он откашливает кровь при кашле;
- высокая температура.
Лучшей профилактикой кашля у детей является укрепление иммунной системы.

10.03.2023
Услуги

Терапевт
Врач общей практики и наиболее широкого профиля поможет произвести необходимые исследования и выполнит диагностику текущего состояния пациента. Подберет подходящие варианты лечения, направит в случае необходимости к более узким специалистам.
Узнать больше
Педиатр
Педиатр проведет диагностику состояния здоровья ребенка, выполнит оценку развития, физиологии малыша. В случае необходимости врач выявит имеющиеся заболевания и назначит подходящее лечение. Педиатр проконсультирует по вопросам грудного вскармливания и составит список профилактических мер по сохранению здоровья ребенка в возрасте от 0 до 18 лет.
Узнать больше

Медицинские анализы
Лабораторные исследования и проведение медицинских анализов в клинике:
Свыше 3000 видов анализов.
Высокое качество произведенных исследований.
Расшифровка результатов.
Квалифицированные консультации профильных специалистов.
Узнать больше

Педиатрия
Специалист широкого профиля педиатр выполнит тщательную диагностику и в случае необходимости назначит подходящее лечение ребенку в возрасте от 0 до 18 лет. Помимо этого расскажет родителям о профилактических мерах, которые помогут избежать возникновения различных заболеваний и патологий у детей.
Узнать больше
Острый кашель
Начало воспалительного процесса дыхательных путей при респираторных заболеваниях характеризуется сухим кашлем у ребенка. Он начинается с незначительных покашливаний из-за першения в горле – реакция на раздражение слизистой дыхательных путей в процессе их воспаления. Сухой кашель называют непродуктивным, поскольку он не очищает дыхательные пути от слизи, а является лишь реакцией на раздражающий фактор.
Острый кашель у ребенка характерен для таких заболеваний как ларингит, трахеит, бронхит и пневмония. Более того, поскольку ларингит и трахеит сопровождаются воспалением и отечностью гортани и трахеи, сужая пространство в них, кашель у ребенка становится лающим, отрывистым и довольно изматывающим.
Бронхит и пневмония, как правило, есть результат запущенной простуды или осложнения инфекционных респираторных болезней. Если бронхиту свойственен переход кашля из сухой формы во влажную, с выделением густой, желтоватой мокроты, то пневмония уже в первой фазе сопровождается влажным кашлем у ребенка. Опытный врач определит развитие пневмонии даже без рентгеновского исследования – с помощью стетоскопа внимательно прослушав работу легких. Для этого заболевания характерны особенности дыхания и наличие в легких различных видов хрипов. Разумеется, при постоянном кашле у ребенка длительное время на фоне респираторной инфекции, необходимо исключить другие причины, для чего проводится дифференциальная диагностика. Постоянный кашель у ребенка без выраженных симптомов простуды и респираторно-вирусной инфекции, может свидетельствовать о бронхиальной астме. Спастический кашель у ребенка, сопровождающий бронхиальную астму, имеет хрипловатую окраску и продолжительный выдох со свистящим звуком. Кроме того, подобная симптоматика характерна для бронхиолита и обструктивного бронхита у детей первого года жизни.
Не исключен вариант присутствия инородного тела в дыхательных путях малыша. Такая вероятность тем более велика, если спастический кашель развился стремительно, без каких-либо сопутствующих признаков заболевания. В этих случаях нужно немедленно обратиться к врачу!