Лечение
Мышечную гипотонию у новорожденных способны выявить только высококвалифицированные специалисты: врач-генетик, педиатр, невропатолог, кардиолог, ортопед, детский физиотерапевт. Неопытный врач может только навредить здоровью грудничка длительным и неэффективным лечением.
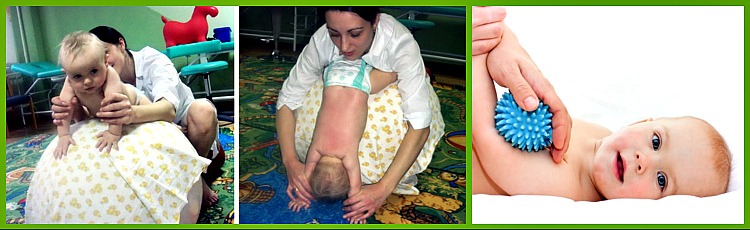
Терапия заболевания состоит из специальной гимнастики и массажа. Первое время процедуры должны проходить под присмотром профессионалов, но после получения необходимых навыков, родители это могут делать самостоятельно.
В случае гипотонуса прописывается препарат Элькар, прием которого способствует правильному росту мышечной ткани ребенка и стабилизирует развитие нервной системы.
Массаж
 Системные упражнения, массаж помогут справиться с проблемой
Системные упражнения, массаж помогут справиться с проблемой
Массаж при гипотонусе должен проводиться с применением высокой физической нагрузки. Это приводит к стимулированию кожного покрова, разогреву мышечных тканей.
К тому же процедуры благоприятно влияют на работу всех внутренних органов.
Массажные движения конечностей и всего тела положительно влияют на нервную систему. В зависимости от состояния ребёнка, его нужно уложить на живот или спину
Очень важно следить, чтобы все части тела были задействованы в процедуре
Длительность одного сеанса составляет примерно десять минут. При необходимости лечащий врач может увеличить время. Массажные движения начинают с пальчиков рук, медленно переходя на поверхность спинки. При этом необходимо слегка надавливать на определённые участки тела, чтобы простимулировать биоактивные точки.
Во время сеанса мышцы прорабатываются посредством растираний, поглаживаний, лёгких пощипываний, постукиваний. В видео вы сможете посмотреть как делать массаж ребенку, в том числе при неврологических проблемах.
В процессе массажа необходимо следить за поведением малыша. Если он ведёт себя неспокойно, то сеанс нужно перенести на другое время. Некоторые действия могут принести ему дискомфорт. В этом случае стоит проконсультироваться с врачом. Он сможет подобрать другие не менее эффективные движения.
Лечебная физкультура
Известный доктор Евгений Олегович Комаровский считает лечебную гимнастику при гипотонусе у грудничка эффективным методом лечения. Кроме этого водные процедуры благоприятно влияют на работу и укрепление всех групп мышц.
 Водные упражнения должны быть в обязательном порядке, т.к. как нельзя лучше укрепляют мышцы грдничка
Водные упражнения должны быть в обязательном порядке, т.к. как нельзя лучше укрепляют мышцы грдничка
Их можно сочетать с контрастным закаливанием. Но сеансы должны строго контролироваться специалистами. Какая температура воды должна быть при купании младенца – читайте здесь.
Некоторые гимнастические упражнения при гипотонусе мышц у грудничка можно проводить самостоятельно:
- Грудничка укладывают на спинку. Ручки сначала разводят в стороны, а затем правую заводят за левую и наоборот.
- В том же положении ребёнка берут за верхние конечности, медленно сгибают и разгибают их в локтях.
- Взяв младенца за руки, нужно поднять его до сидячего положения. Это упражнение делают медленно и аккуратно, чтобы мышцы успели напрячься.
- Ножки аккуратно крутят, имитируя езду на велосипеде.
- Нижние конечности нужно выпрямить и проделать упражнение «ножницы», медленно набирая амплитуду.
В специализированных учреждениях при лечении используют большой резиновый мяч (фитбол), который благоприятно воздействует на мышцы:
- Младенца кладут на спинку и, придерживая за животик, проделывают отпрыгивающие движения вверх-вниз.
- Ребёнку придают положение лёжа на животе. Мяч аккуратно катают вперёд-назад. Упражнение повторяют до тех пор, пока малыш не начнёт сгибать ножки при движении вперёд.
Данные упражнения необходимо проделывать ежедневно совместно с массажем. Это позволит за короткое время восстановить тонус мышц – ножки и ручки станут более сильными, ребёнок начнёт держать головку.
Не только массаж и лечебная гимнастика могут улучшить состояние грудничка. В некоторых случаях врач может посоветовать пройти физиотерапевтические процедуры и медикаментозный курс лечения.
Благоприятно на укрепление мышечной ткани влияют водные процедуры, которые должен проводить только высококвалифицированный специалист. В обязательном порядке должны быть прогулки на свежем воздухе. Когда начинать гулять с новорожденным зимой и какие при этом должны соблюдаться правила – тема данной публикации.
Причины
Нарушенный мышечный тонус у новорожденных может быть следствием действия различных факторов, возникших как во время беременности, так и после появления на свет. Частые причины:
- Проблемы во время беременности – заболевания будущей мамы, резус-конфликт, поздний токсикоз, неправильное питание, вредные привычки, стрессы, неблагоприятная экологическая обстановка. Это приводит к внутриутробной гипоксии и недостаточному питанию тканей организма будущего ребенка. В результате наблюдается дистрофия (атрофия) его мышц, провоцирующая гипотонус, либо повреждение ЦНС, сопровождающееся гипертонусом.
- Прием лекарств во время беременности. Ряд средств (некоторые антибиотики, сульфат магния) вызывают нарушения в развитии нервной системы ребенка, впоследствии мозг не может достаточно регулировать работу мышц.
- Дефицит веса малыша, который обычно наблюдается при многоплодной беременности, преждевременных родах, выраженной внутриутробной гипоксии. Он приводит к гипотонусу.
- Сложности во время родов – травмы, экстренные или затяжные роды, использование стимуляторов. Данные факторы провоцируют повреждение ЦНС разной степени.
- Врожденные и приобретенные заболевания младенца. Для гипотонуса – миопатия (синдром Гийена-Барре), полиомиелит, ботулизм, тяжелые инфекционные патологии. Для гипертонуса – перинатальная энцефалопатия, повышенное внутричерепное давление, менингит, ДЦП.
- Нехватка полезных веществ в рационе ребенка. В результате кроха теряет или недобирает вес, его мышцы не развиваются, и возникает гипотонус.
Одной из причины нарушения тонуса может быть избыток витамина D. Этот препарат назначается грудничкам для профилактики рахита. Гипервитаминоз сопровождается мышечными спазмами и судорогами.
Лечение гипертонуса и гипотонуса мышц у младенцев
Чтобы назначить адекватное лечение гипер- или гипотонуса у малыша, необходимо обратиться к врачу-неврологу, который проведет детальное исследование и назначит комплекс процедур, в которые входят:
- массаж;
- остеопатическое лечение;
- гимнастика;
- плавание;
- физиотерапевтические процедуры, водо- и грязелечение, магнитотерапия, электрофорез, ультразвук, теплолечение;
- препараты, чтобы снять спазмы мышц, витамины, травяные сборы, гомеопатические средства.
Для лечения гипертонуса необходимо снять лишнее напряжение мышц. При несложных формах гипертонуса рекомендуется чередовать ванны с расслабляющими травяными сборами и массаж. Если родители освоили основные приемы массажа, они могут проводить его дома самостоятельно: массажные движения включают поглаживания (при помощи ладоней и обхватываний), легкие растирания, покачивания на фитболе. Ни в коем случае нельзя применять резкие (хлопающие, рубящие) движения, раньше времени помешать малыша в прыгунки и ходунки — все это только усилит мышечное напряжение и нагрузку на позвоночник.
При гипотонусе, наоборот, все вышеназванные «запрещения» являются разрешенными, ведь главная цель массажа — стимуляция работы мышц. Помимо тонизирующего массажа, врач может рекомендовать занятия плаванием и специальные упражнения на фитболе, чтобы привести мышцы в тонус.
Методы лечения и необходимые обследования
Для лечения нарушений мышечного тонуса у детей первого года жизни мы применяем следующие методы:
- миофасциальная коррекция (коррекция мышечного тонуса),
- специальный комплекс лечебной гимнастики,
- физиотерапия,
- кинезиотейпирование.
Для выявления причин нарушений тонуса и составления программы лечения могут понадобиться данные нейросонографии (УЗИ головного мозга через родничок).

Всем известно, что мамам просто жизненно необходим отдых (впрочем, как и другим людям, регулярно ухаживающим за маленьким ребенком). Сегодня поднимем тему о том, что может произойти, если мама длительное время не отдыхает и, как следствие, выгорает.
Малыши в первый год жизни очень много плачут. Иногда мамы не выдерживают и в ответ на длительный плач начинают делать вещи, о которых ранее не могли даже подумать: сильно трясут ребенка или обо что-то его кидают.
После этого может последовать 2 варианта развития событий:
1. Малышу повезет – он отделается лишь небольшим испугом, парой синяков и ссадин.
2. Малышу не повезет – у крохи возникнет синдром детского сотрясения, представляющий угрозу для его здоровья и жизни.
Что такое синдром детского сотрясения?
Маленький ребенок имеет слабые мышцы шеи, и если малыш подвергается тряске, его голова начинает свободно болтаться, а ее содержимое – биться о черепную коробку. От этого возникают множественные повреждения ткани мозга и питающих сосудов.
Отметим, что последствия от встряхиваний значительно серьезнее, чем от удара при падении ребенка с небольшой высоты.
Безусловно, синдром детского сотрясения также может развиться при усиленном качании, подбрасывании вверх и других ситуациях из повседневной жизни. Однако это встречается несравнимо реже в сравнении с тем, что определяется, как жестокое обращение с детьми.
Что следует дальше?
У ребенка нарушается дыхание, проявляются судороги, вялость и сонливость. При обращении родителей в медицинское учреждение правильный диагноз ставится, в лучшем случае, через сутки.
Поздняя диагностика, как правило, связана со следующими причинами:
1. Родители даже не поняли, что возникшие у ребенка симптомы могли быть следствием тряски, поэтому они умолчали об этом факте.
2. Родители осознали, что от тряски у ребенка возникли симптомы и, опасаясь последствий, умолчали об этом факте.
Без правдивых показаний диагностировать патологию довольно трудно, ведь при сотрясении обычно никаких наружных повреждений нет. Но именно на этом этапе потерянное время может стать причиной летального исхода.
Малыша обычно привозят в больницу с неспецифическими симптомами: нарушением дыхания, сонливостью, рвотой, судорогами, потерей сознания. При этом факт наличия травмы отрицается, и отсутствуют какие-либо внешние повреждения.
Значительно позже все-таки выясняется, что симптомы появились сразу же после тряски (более чем в 90% случаев) и трясли ребенка далеко не в первый раз (в 70% случаев).
Какая диагностика необходима?
Для диагностики синдрома детского сотрясения используются следующие методы:
1. Методы нейровизуализации (МРТ или КТ) – необходимы для выявления кровоизлияний и участков ишемии.
2. Анализ ликвора – используется для подтверждения наличия кровоизлияния и исключения менингита (из-за схожести симптомов).
3. Общий и биохимический анализ крови.
4. УЗИ и рентгенография – необходимы при подозрении на наличие дополнительных повреждений.
Самая главная и в то же время сложная задача врача – доказать, что повреждения головного мозга связаны с актом жестокого обращения, а не просто с травмой, полученной в результате падения (например, когда кроха только учится ходить и часто ударяется).
И невозможно определить, что страшнее – не распознать взрослого человека, приносящего вред ребенку или обвинить невиновного, тем самым разрушив семью.
Как помочь ребенку?
Синдром детского сотрясения нередко сопровождается кровоизлиянием в сетчатку глаз, а также другими проявлениями домашнего насилия – переломами, гематомами, повреждениями внутренних органов и т.д.
Ребенок, подвергшийся сотрясению, должен лечиться в реанимации. Врачам необходимо при первых же минутах постараться сохранить как можно больше мозговой ткани (убрав скопление крови, иногда хирургическим путем, устранить нарушения дыхания и кровообращения). Отметим, что около 39% детей нуждаются в экстренных реанимационных действиях уже по приезду в медицинское учреждение.
К большому сожалению, медицинская помощь далеко не всегда может помочь избежать трагедии:
- около 23% детей с синдромом детского сотрясения погибают;
Таким образом, самый лучший вариант – не доводить до такого состояния и стараться находить достаточно времени для полноценного отдыха.
Гипотонус у детей – симптомы
Дети с гипотонусом считаются удобными или спокойными — они много спят, мало плачут и не очень активны во время бодрствования. При сниженном тонусе, необходимые навыки ребенок приобретает позже сверстников или вовсе отстает в развитии. Он просит помощи в обращении с игрушкой, ему сложно самостоятельно сидеть. Национальный календарь посещения специалистов именно для этого и создан, чтобы выявить проблему и сразу приступить к решению. Обязательно проконсультируйтесь с педиатром, если:
- ребенок, лежа на животе, не пытается поднять головку
- малышу не нравится смена положения тела
- ведет себя вяло, не интересуется окружающим миром
- неохотно сосет грудь.
Что вызывает мышечную гипотонию
Сниженный мышечный тонус – это, скорее, симптом, нежели состояние. Гипотония мышц может быть следствием разных заболеваний, в том числе и наследственных.
У детей сниженный тонус мышц возникает при церебральном параличе, а также как осложнение после тяжелых инфекционных болезней, таких как менингит. Малыши, рожденные раньше срока (до 37 недели беременности), также страдают мышечной гипотонией, так как их мускулы до этого времени еще просто не успели полностью сформироваться. Но если нет никаких других основополагающих причин, то опорно-двигательный аппарат недоношенного малыша имеет все шансы правильно сформироваться (но на это, как правило, потребуется немного больше времени, чем здоровым доношенным детям).
Причины центральной гипотонии:
- церебральный паралич (врожденные неврологические нарушения, которые влияют на движение и координацию ребенка);
- повреждения головного или спинного мозга (в том числе инсульт);
- серьезные инфекционные заболевания, такие как менингит (воспаление мягкой мозговой оболочки) или энцефалит (воспаление вещества головного мозга).
Причины периферического гипотонуса:
- мышечная дистрофия (группа генетических состояний, которые постепенно приводят к ослаблению мышц, что в итоге заканчивается инвалидностью);
- миастения (у взрослых такое состояние обычно вызывает ненастоящую гипотонию мышц, а повышенную утомляемость мышц, но у ребенка, рожденного от матери с миастенией, возможна гипотония);
- спинальная мышечная атрофия (генетическое заболевание, вызывающее прогрессирующее снижение тонуса мышц, вплоть до невозможности передвигаться).
Возможные причины гипотонуса у новорожденных и малышей:
- синдром Дауна (генетическое расстройство, которое влияет на физическое развитие человека и его когнитивные способности);
- синдром Прадера-Вилли (редкое генетическое заболевание, которое вызывает широкий спектр симптомов, включая постоянный голод, замедленный рост и трудности с обучением);
- болезнь Тея-Сакса (очень редкое генетическое заболевание, которое вызывает непоправимый ущерб нервной системе);
- врожденный гипотиреоз (сниженная активность щитовидной железы);
- синдром Марфана и синдром Элерса-Данлоса (наследственные болезни, которые проявляются разрушением соединительной ткани, которая отвечает за поддержание структуры других тканей и органов в теле);
- проблемы с соединительной тканью (возникает, если в организме не хватает коллагена, который обеспечивает прочность разных видов тканей, в том числе связок и хрящей);
- рождение до 37 недели (на этом этапе развития у плода мускулы еще не полностью развиты).
Причины гипотонуса у взрослых (встречается крайне редко):
- рассеянный склероз (возникает, когда миелин, покрывающий нервные волокна, поврежден, из-за чего теряется способность передавать нервные импульсы от головного и спинного мозга к другим частям тела);
- боковой амиотрофический склероз, или болезнь моторных нейронов (редкое заболевание, которое повреждает нервные клетки, отвечающие за сокращение мышц).
Лечение гипотонуса у детей
Для выявления признаков мышечной гипотонии педиатр привлекает таких специалистов, как невропатолог, врач-генетик, ортопед, кардиолог, детский физиотерапевт. На основе полноценного обследования принимается решение о тактике лечения патологии.
Лечение гипотонуса включает в себя сеансы массажа и специальную гимнастику. Для обеспечения нормального развития мышечной ткани и стабилизации нервной системы младенцам назначают прием Элькара.
Физические упражнения
Доктор Е. О. Комаровский относит лечебную гимнастику к одним из действенных методов лечения гипотонуса у детей. Первые несколько занятий, проводимые специалистом, помогают родителям освоить технику упражнений, что позволяет им заниматься с ребенком дома. Комплекс лечебной гимнастики состоит из следующих упражнений:
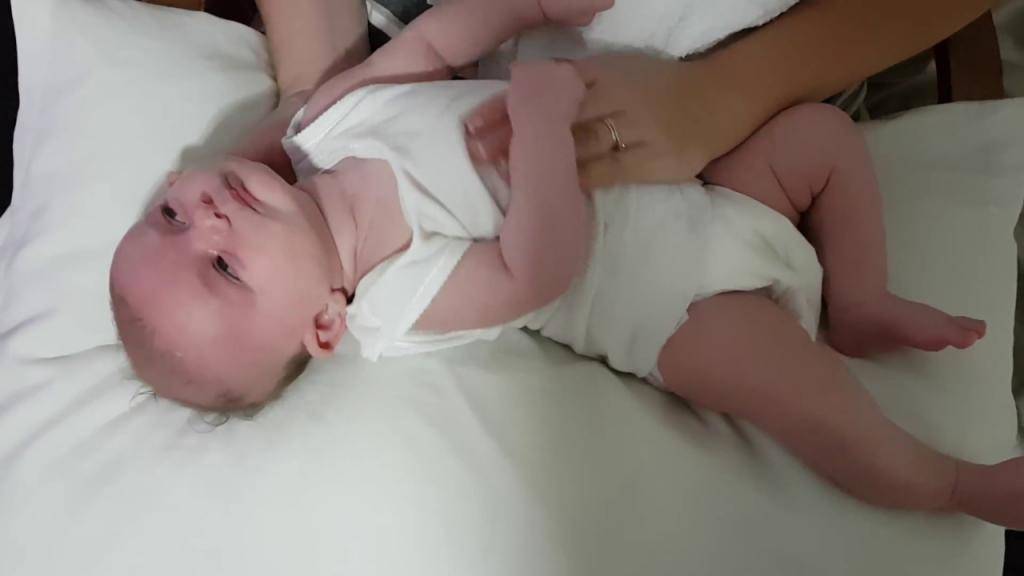
- Младенца кладут на спину. Разводят руки в стороны, затем левую ручку заводят за правую. Повторяют то же упражнение, меняя руки.
- Берут малыша за руки и начинают сгибать и разгибать их в локтях. Движения должны быть настойчивыми, но не резкими.
- Оставляя ребенка на спине, поднимают его за ручки в положение сидя. Упражнение следует выполнять медленно, чтобы дать возможность мышцам напрячься.
- Переходят к упражнениям с ножками. Взяв младенца за стопы, приподнимают ножки и крутят «велосипед».
- Делают ножками «ножницы», постепенно увеличивая амплитуду движений.
Грудничкам с гипотонусом показаны водные упражнения. Схему занятий разрабатывает врач. Плавание сочетают с контрастным закаливанием
Важно точно соблюдать температурный режим воды, чтобы не простудить малыша и не нанести ему лишний вред. Водная среда естественна для ребенка первых месяцев жизни, и он с удовольствием занимается плаванием
Выполняемые им с помощью родителей движения в воде отлично укрепляют мышечные ткани и улучшают их кровоснабжение. На видео показаны водные занятия с ребенком.
Общеукрепляющий массаж
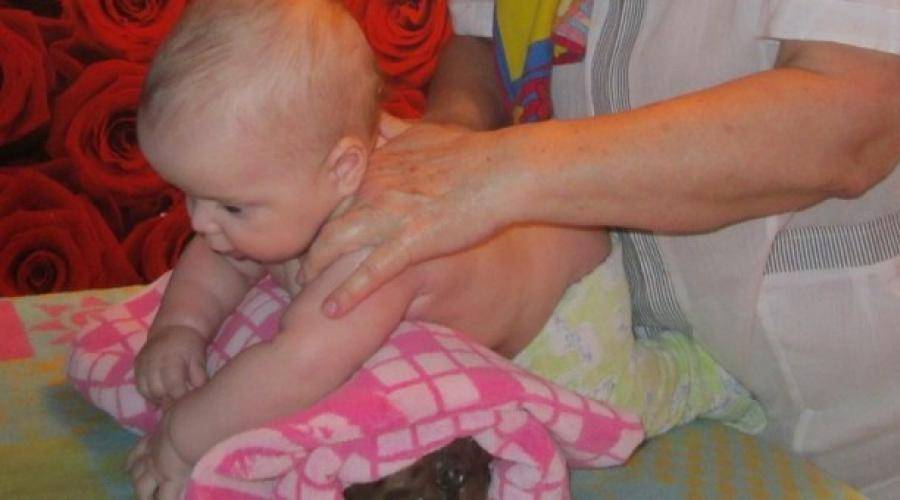
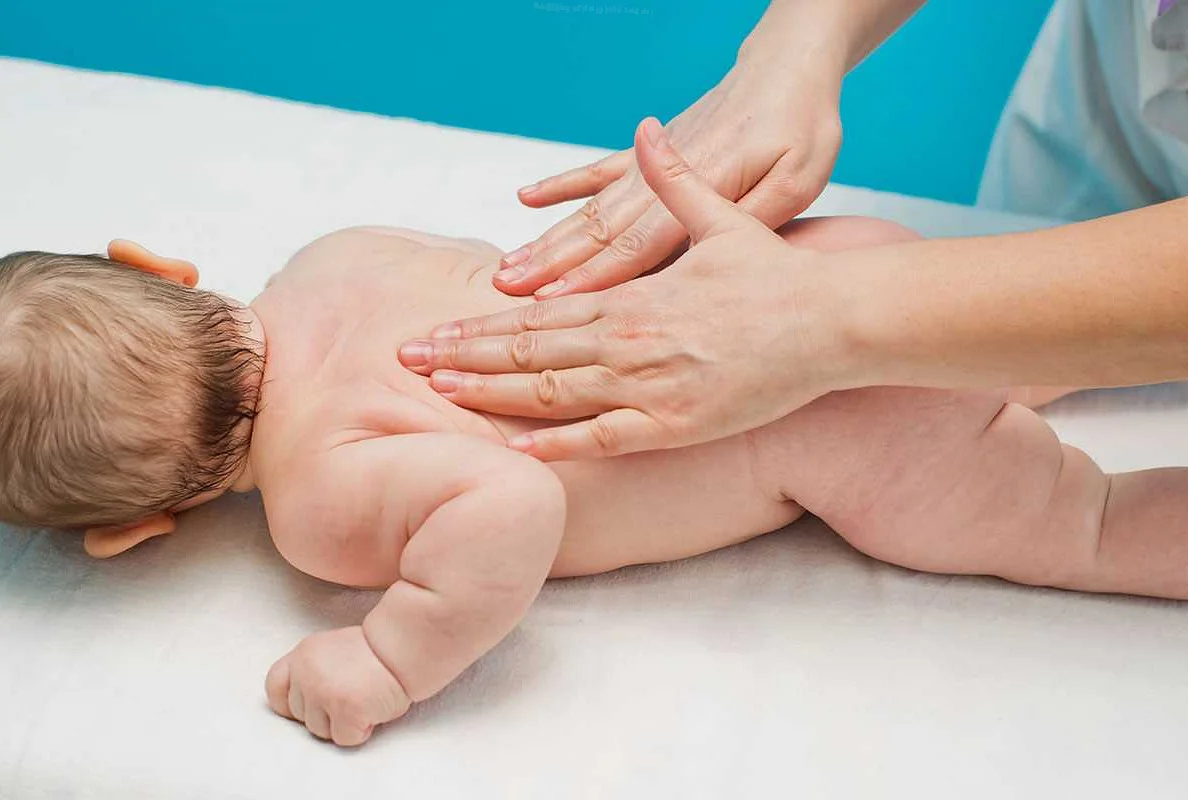
При гипотонусе массаж проводится с повышенной физической нагрузкой, поэтому делать его должен специалист. Цель процедуры – разогрев мышечных тканей и стимуляция кожного покрова. Ориентируясь на состояние маленького пациента, врач может положить его на спину или животик. Во время массажных манипуляций воздействуют на все части тела грудничка. Длится процедура около 10 минут.
Массаж начинают с пальчиков рук, постепенно переходя на другие участки тела ребенка. Проработка мышц ведется путем растирания, поглаживания, пощипывания и постукивания. Одновременно врач надавливает в определенных местах, чтобы простимулировать биоактивные точки тела. Если во время массажа малыш выказывает недовольство, сеанс переносят на другой день или подбирают другие движения.
Лечение нарушений тонуса
При отсутствии серьезных заболеваний у ребенка ранняя диагностика и лечение приводит к полному выздоровлению.
Воздействие на проблему должно быть комплексным и включать следующие способы:
- специальный массаж для грудничков;
- гимнастика;
- лечение движением;
- назначение медикаментозных средств.
Медикаментозную терапию назначает невролог при дистонии, гипертонусе и ассиметрии. При гипертонусе лечение медицинскими препаратами назначают только после достижения детьми возраста 1 год.
Основой лечения нарушений тонуса мышц является детский массаж, стоимость которого делает процедуру доступной для каждой семьи.
При гипертонусе массаж направлен на расслабление мышц, при гипотонусе – на укрепление и стимуляцию их активной работы. На смену патологическому состоянию мышц приходит их нормализация.
Проведение массажа при гипертонусе и гипотонусе
Для устранения гипертонуса назначается массаж облегченной формы с успокаивающим и расслабляющим эффектом.
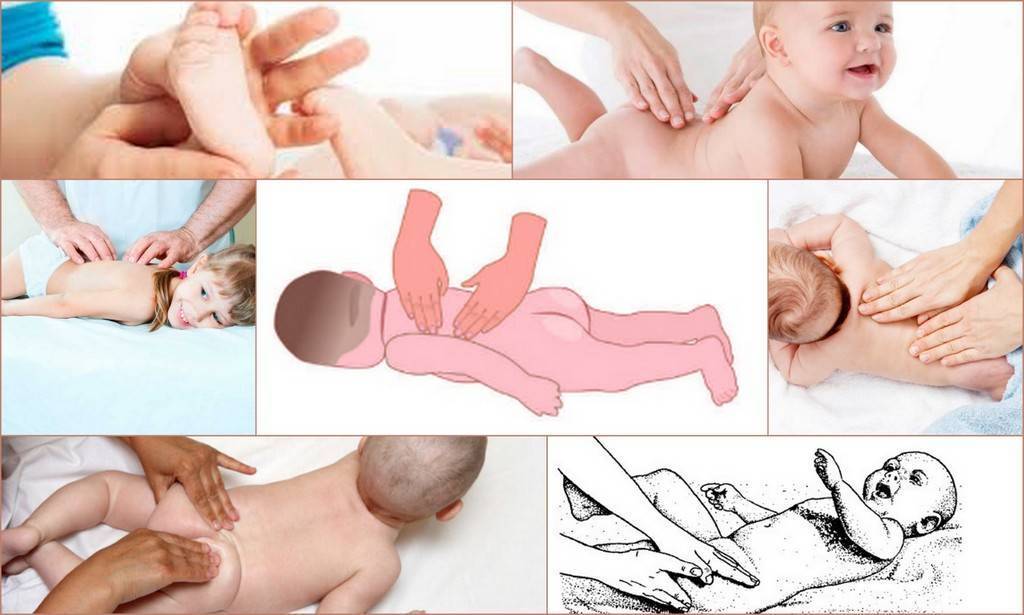
При проведении сеансов массажист использует следующие приемы для расслабления мышц:
- мягкое плавное растирание кистью и пальцами;
- осторожные поглаживания;
- легкие покачивания и осторожные потряхивания конечностей;
- точечный массаж.
В качестве дополнительной процедуры врач может назначить электрофорез, плаванье, гимнастику или парафиновые обертывания.
Для устранения гипотонуса проводится более интенсивный массаж.
Во время сеансов специалист применяет следующие манипуляции для нормализации тонуса мышц:
- глубокое поглаживание с надавливанием кистью на участки воздействия;
- легкое поколачивание;
- интенсивное растирание;
- постукивание кончиками пальцев и боковым участком ладони;
- пощипывание;
- точечный массаж биологически активных точек, оказывающий стимулирующее и возбуждающее действие.
При выполнении малыша можно развлекать ребенка любимыми игрушками, петь песенки и разговаривать с ним. В таком случае все манипуляции будут восприниматься как игра или приятный способ контакта и не вызовут негативный эмоций у вашего чада.
Лучшее время дня для массажа – период перед дневным сном, за 30 минут до еды или после 40 минут с момента принятия питания. Температура воздуха должна быть выше 20 градусов. Для выполнения процедуры подойдет присыпка или масло для детей.
Начинать курс массажа для грудничков рекомендуется с возраста 2 недель. Все действия специалиста в этот период заключаются в легких поглаживаниях и растираниях, постепенно манипуляции становятся интенсивнее и в дополнение проводятся специальные упражнения для максимального эффекта.
Следить за состоянием ребенка после лечения рекомендуется до 6-8-летнего возраста, совершая регулярные визиты к невропатологу, занимаясь физическим развитием вашего чада и проводя профилактические курсы массажа. Полезно для детей и принятие специальных витаминных комплексов.
Преимущества проведения массажа как метода лечения
К плюсам этого способа избавления от проблемы с тонусом является:
- безболезненность процедур;
- полная безопасность и только польза для организма крохи в отличие от медикаментов.
Кроме воздействия на патологию тонуса после процедур отмечается общее улучшение здоровья и состояния грудничков – массаж положительно влияет на кожу, улучшает кровообращение, приводит в норму деятельность желудочно-кишечного тракта, легких и сердца, нормализует сон, оказывает благотворное воздействие на центральную нервную систему.
Опасности гипотонуса
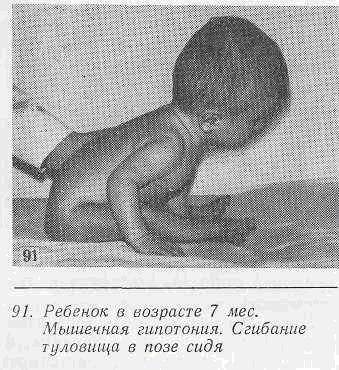
Каковы последствия гипотонуса? Снижение мышечной активности приводит к более позднему овладению умением удерживать голову, держать игрушки (рекомендуем прочитать: как в норме должен держать голову ребенок в 2 месяца?). Отсутствие достаточной мышечной силы отдаляет процесс освоения ходьбы и сидения. Внутренние органы испытывают сильное напряжение в связи с тем, что грудничок не может удержать себя в вертикальном положении. Нет сил – нет движения, а значит рост костей будет замедляться, а также мышцы не получат необходимой для развития нагрузки. Физическое развитие такого малыша отстает от среднестатистических данных. Все выше перечисленное способствует возникновению сколиозов или иных деформаций скелета. Детки могут получить неправильную походку.
ЧИТАЕМ ТАКЖЕ: когда грудничок начинает сам ползать?

Своевременное лечение в состоянии предотвратить развитие более серьезных нарушений. Формирование детского организма в целом будет замедлено из-за данного синдрома. Страдает осанка, искривляется позвоночник. Дети, перенесшие гипотонию в детстве, во взрослом возрасте чрезвычайно пластичны и гибки. Прогрессирование заболевания приводит к полному расслаблению опорно-двигательного аппарата. Одним из самых опасных последствий может быть полная дистрофия мышц.
Симптомы
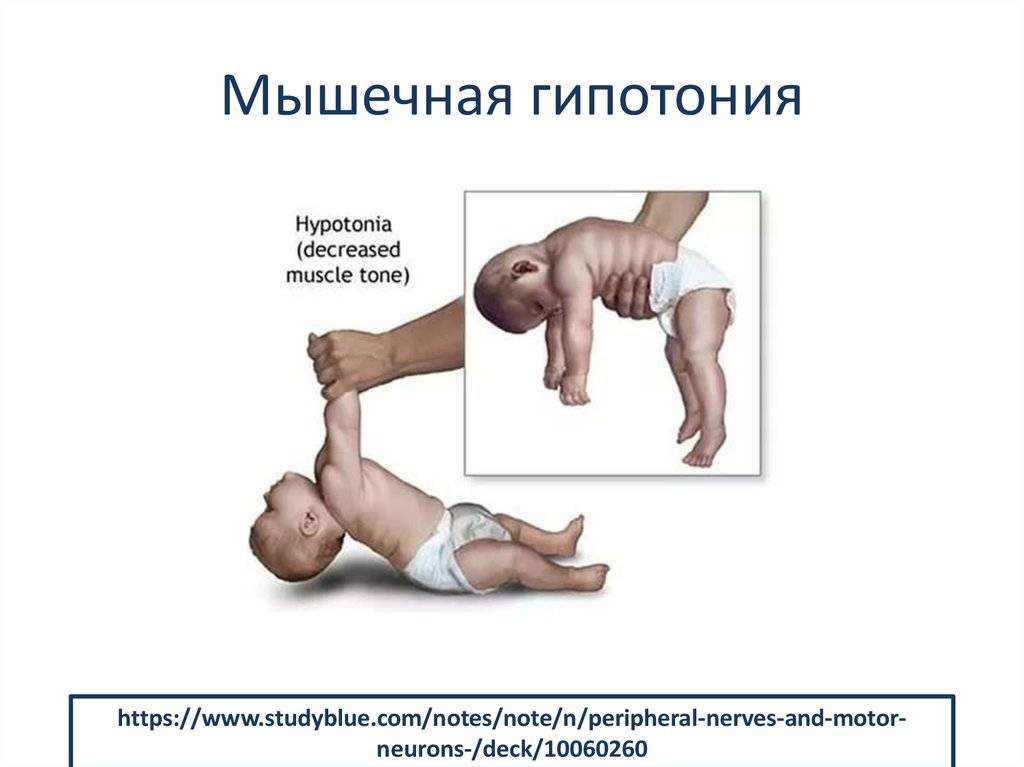
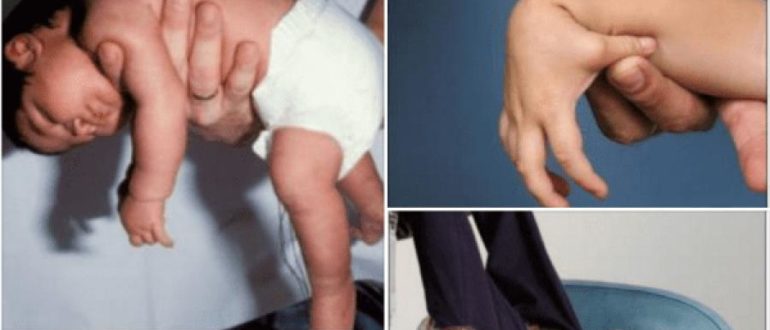
Всем знакомы проявления гипертонуса. Это сжатые в кулаки ладошки. В противовес этому при гипотонусе пальцы на ладонях разжаты, ладони раскрыты, руки расслаблены, разведены.
Ноги полностью раскрываются в стороны, лежат на кровати, как у лягушонка. Такой ребенок вял, апатичен, неактивен. Он плохо сосет молоко, может засыпать во время кормления. Как правило, такие дети не доставляют своим родителям никаких хлопот.
Отмечается задержка в моторном развитии: ребенок поздно начинает удерживать голову, ползать, сидеть, ходить.
Такие детишки много спят, мало капризничают, плохо едят, да и двигаются тоже мало.

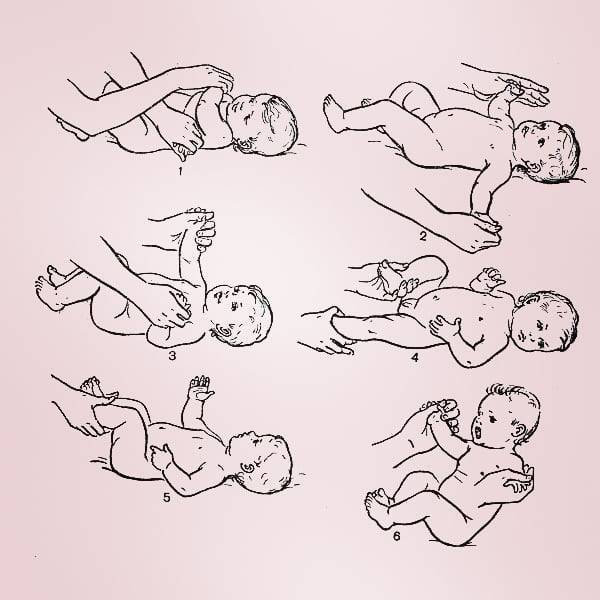
Определить гипотонус можно с помощью рефлексов:
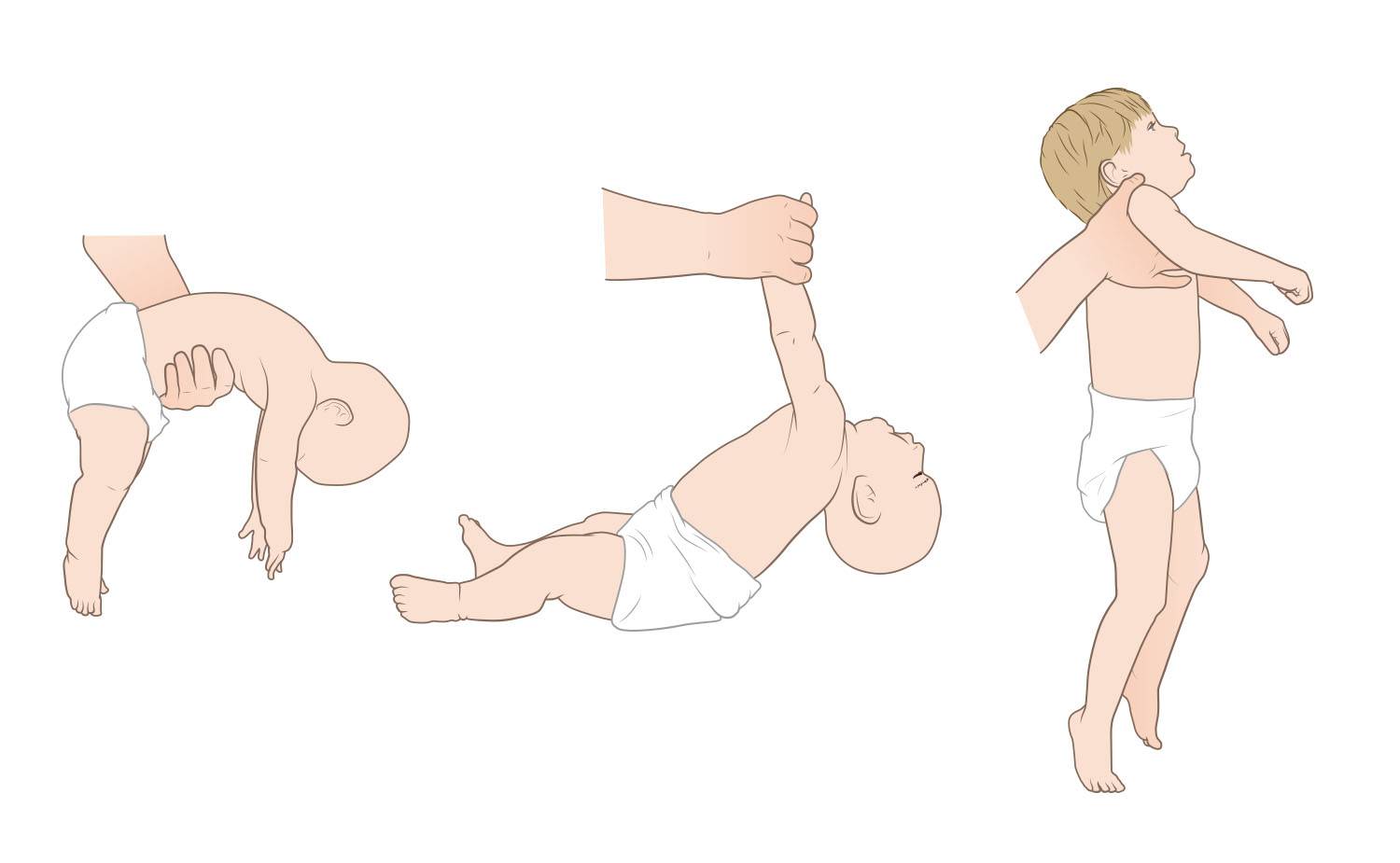
- Шаговый рефлекс или проверка опоры. При опускании на твердую поверхность ребенок опирается на стопы, пытается делать шаги. При гипотонусе эта реакция отсутствует, малыш присаживается на ножки. Проверяется у детей до 2-х месяцев.
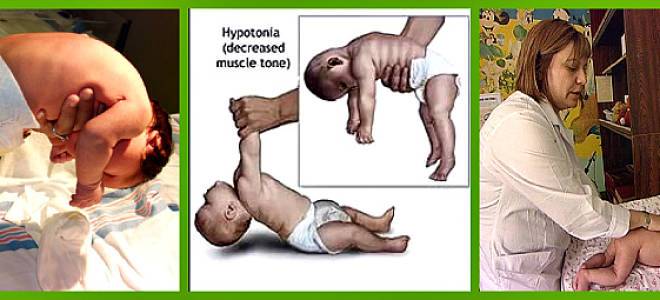
- Подтягивание на ручках. Когда младенец лежит на спине, его тихонечко подтягивают за ручки. Здоровый ребенок сам при этом начинает тянуться, пытаясь присесть. При гипотонусе грудничок обвисает на руках, не может оказать мышечного сопротивления.
Как проявляется мышечная дистония?
Клиническая картина зависит от преобладания признаков гипер- или гипотонуса мышц. Симптомы дистонии у детей могут быть односторонними или ассиметричными.
Мышечная дистония по гипертоническому типу проявляется такими признаками:
- расстройствами сна;
- беспокойством, чрезмерной возбудимостью, немотивированными капризами;
- частыми срыгиваниями;
- дрожанием подбородка;
- медленным развитием моторных навыков;
- плачем при воздействии внешних раздражителей (яркий свет, звуки);
- поворотом головки лишь в одну сторону или переворотом тела только на один бок;
- ограниченной подвижностью ребенка или полной скованностью;
- выкручиванием, выгибанием конечностей и туловища;
- неестественной походкой или аномальным положением тела и конечностей.
При гипотоническом типе дистонуса дети вялые, апатичные, много спят, долго сосут грудь или соску.
Признаки и симптомы
Независимо от причины, вызвавшей повышенный тонус мышц у грудничка, необходимо вовремя принять меры. В противном случае возможны негативные последствия в виде задержки двигательного развития, влекущей за собой нарушение осанки и походки, расстройство координации
Вот почему так важно для родителей своевременно заметить типичные симптомы гипертонуса и предотвратить его возможные последствия
Высокий мышечный тонус проявляется следующими характерными признаками:
- регулярными и сильными срыгиваниями после кормления;
- во время плача ребенок запрокидывает голову и весь выгибается;
- беспокойным и прерывистым сном, во время которого малыш часто просыпается от любого постороннего звука;
- кисти рук практически всегда сжаты в кулачки и их трудно разжать;
- голова наклоняется в одну и ту же сторону (кривошея);
- при попытках разогнуть конечности ребенок реагирует плачем.
Срыгивание – это естественная реакция на перегрузку пищеварительного тракта, таким образом удаляются излишки пищи. Если малыш при этом нормально спит и не капризничает, а прибавка в весе соответствует возрасту, все в порядке. В противном случае срыгивание может быть сигналом о неблагополучии
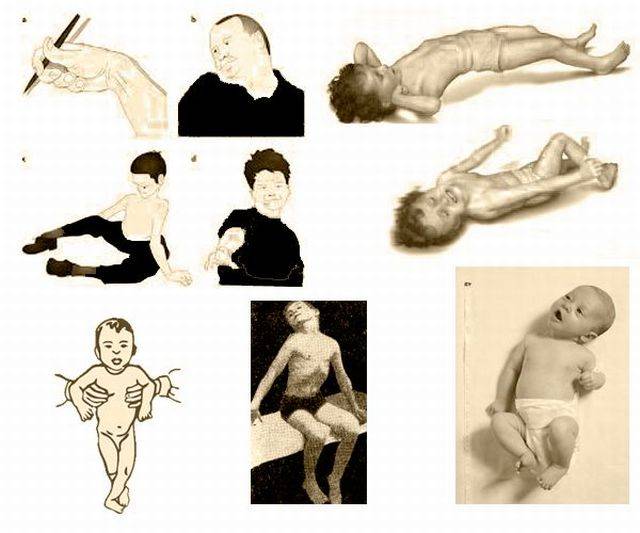
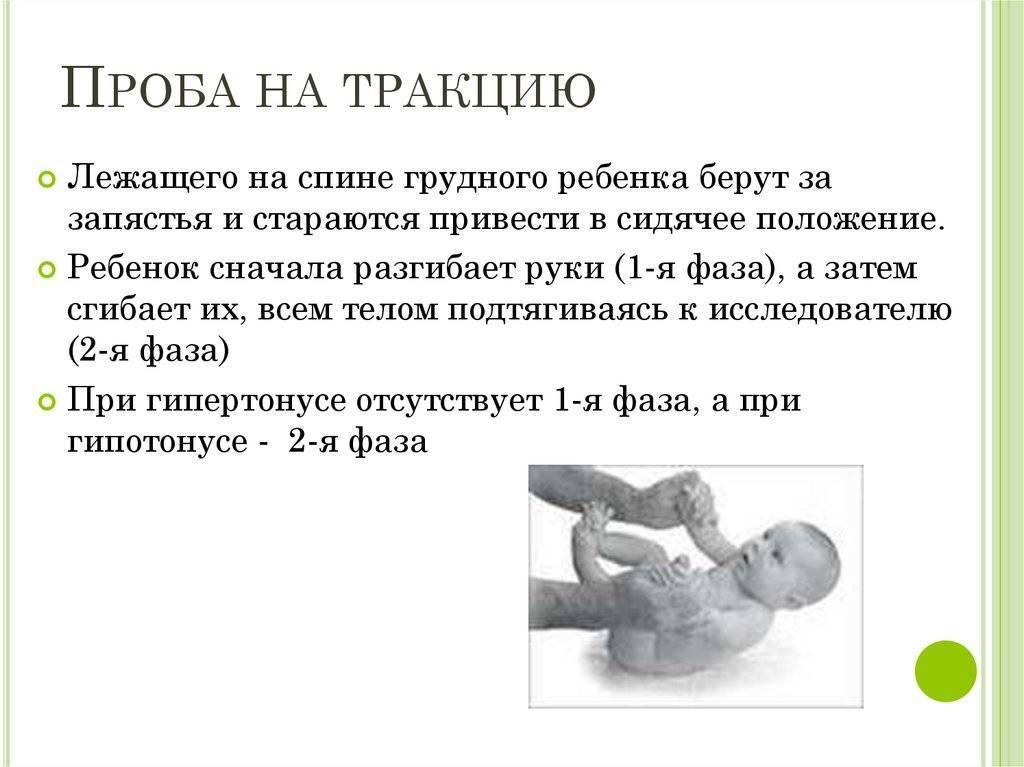
Определить синдром мышечной гипертонии можно с помощью нескольких тестов. Если положить ребенка на спину и плавно потянуть его на себя, взявшись за запястья, руки так и останутся согнутыми в локтевых суставах (гипертонус рук). При нормальном тонусе ребенок будет стараться подтянуться, слегка разгибая локти, и сесть.
Шаговый рефлекс. Нужно взять ребенка под мышки, и, придерживая его, поставить ногами на стол. Затем слегка наклонить малыша вперед, как бы заставляя шагнуть. Если он скрещивает ноги и стоит на носочках, – это верный признак гипертонуса мышц. Здоровый ребенок ставит ноги на всю стопу и пытается имитировать ходьбу.
Следующий тест поможет понять, есть ли гипертонус у малыша, которому исполнилось 2 месяца. Для этого нужно проверить наличие симметричного и асимметричного рефлексов. Симметричный рефлекс проверяется так: ребенка кладут на ровный стол, ладонью придерживают затылок и медленно наклоняют голову к груди. При выполнении этого движения руки ребенка рефлекторно сгибаются, а ноги разгибаются.
Для проверки асимметричного рефлекса голову ребенка нужно повернуть к плечу. При этом его рука и нога на стороне плеча, к которому повернута голова, распрямятся, а противоположные конечности рефлекторно согнутся.
И симметричный, и асимметричный рефлекс пропадают к возрасту 2-3 месяцев. Если этого не произошло, и рефлексы сохраняются, – значит, тонус все еще повышен.
Для подтверждения гипертонуса используется также тонический рефлекс: ребенка просто кладут на спину, и он инстинктивно выпрямляет руки и ноги, «раскрывается». Если же перевернуть его на живот, то конечности почти сразу же сгибаются и подтягиваются к центру тела. За счет увеличения тонуса мышц-сгибателей ребенок как будто снова пытается принять позу эмбриона.
Тонический рефлекс постепенно снижается и пропадает совсем через 2 – 2.5 месяца. Его наличие у 3-хмесячного ребенка говорит о сохраняющемся повышенном тонусе.
Рефлексы Бабинского и Моро присутствуют наиболее долго и исчезают только в 4 месяца. Рефлекс Бабинского – это рефлекторное разгибание пальцев стоп в ответ на прикосновение и щекотку. Рефлекс Моро представляет собой резкое отведение рук в стороны при возбуждении.
Что такое гипертонус мышц