Причины высыпаний
Причины бывают физиологические, которые предусмотрены природным ответом на внутренний процесс в организме. Также могут быть патологические причины, развивающиеся на фоне:
- нарушений под влиянием паразитов;
- химических и токсических веществ;
- нарушения метаболизма;
- недостатка определённых витаминов;
- дисбактериоза;
- расстройства желудочно-кишечной и почечной функции;
- внешних и внутренних факторов.
Как следствие, можно сделать вывод, что высыпания в детском возрасте не появляются без причины.
Родителям кажется, что все высыпания почти одинаковые. Однако выделяется первичная сыпь, образовавшаяся первой, и вторичная, которая развилась со временем, вместо первичной или возле неё.
Основные меры действий
Очень важно соблюдение последовательности действий, если родители обнаружили у своего малыша высыпания на кожи характерных форм. В первую очередь необходимо встретиться с врачом
Наша клиника предлагает вызвать специалиста на дом или записаться на прием в любое для вас время. В том случае, если высыпание несет инфекционный характер, кроху нужно постараться изолировать. Доктору необходимо убедиться, что малыш не страдает краснухой или другой опасной болезнью
В первую очередь необходимо встретиться с врачом. Наша клиника предлагает вызвать специалиста на дом или записаться на прием в любое для вас время. В том случае, если высыпание несет инфекционный характер, кроху нужно постараться изолировать. Доктору необходимо убедиться, что малыш не страдает краснухой или другой опасной болезнью.
Выявив причину образования высыпаний на туловище у ребенка, врач назначает пациенту использование антигистаминных средств, глюкокортикостероидов и прочих препаратов. Возможно, потребуется прием таблеток, уколов и специальных мазей.
| Цены на прием в Москве | |
| Первичный прием | 900 pублей |
| Повторный прием | 700 pублей |
| Анализы крови на RW | 600 pублей |
| Вызов дерматолога на дом | 2800 pублей |
| Назначение схемы лечения | 600 pублей |
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Формирование гормонального фона
Гормональная сыпь у новорожденных (неонатальный пустулез) – следствие гормонального криза. В последние месяцы внутриутробного развития в организм ребенка попадают гормоны матери.
При их избытке на теле грудничка появляются красноватые пустулы – мелкие гнойничковые высыпания. Чаще всего они выглядят, как незначительное изменение рельефа кожи. Локализируются на голове, щеках, носу, подбородке. Характерный признак пустулеза – возможность мигрировать с одного места на другое. Конкретного лечения или специального лечения не требуют, и проходят сами собой к трем месяцам после рождения.
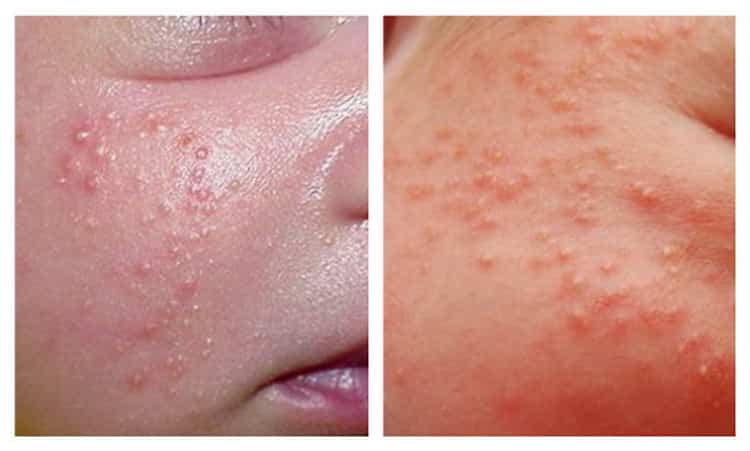
Процедуры, которые помогают при аллергической сыпи у новорожденного
Для облегчения состояния ребенка с аллергической сыпью могут быть применены следующие процедуры:
- Принятие ванной с добавлением специальных средств. Вода должна быть теплой, но не горячей, чтобы не вызвать дополнительного раздражения кожи. В качестве добавок в ванну можно использовать специальные препараты, содержащие экстракты ромашки, календулы или других трав, успокаивающих кожу.
- Использование местных противовоспалительных средств. Если сыпь очень зудит и вызывает дискомфорт, можно наносить на кожу местные препараты, содержащие гормоны или антигистаминные вещества. Но перед использованием любых препаратов нужно проконсультироваться с врачом.
- Определение и исключение возможных аллергенов. Если у вас есть подозрения на то, что аллергическая сыпь вызвана неправильным питанием, использованием новых средств гигиены или приспособлений, нужно провести анализы и определить возможные аллергены. После этого нужно исключить контакт с ними.
- Избегать сильного потения ребенка, что может усугублять симптомы аллергической сыпи. Детей нужно одевать в свободную одежду и избегать пребывания в жарких и душных помещениях.
Важно помнить, что самолечение аллергической сыпи у новорожденного может привести к нежелательным последствиям. Лучше всего обратиться к педиатру, который подберет наиболее эффективный и безопасный метод лечения
Скарлатина
Скарлатина – это острое инфекционное заболевание, которое вызывается β-гемолитическим стрептококком группы А и протекает с симптомами острого тонзиллита.
Источником заболевания может быть больной человек или бессимптомный носитель стрептококковой инфекции. Передача бактерии происходит преимущественно воздушно-капельным путем. Место входа инфекции – полость рта. Алиментарный путь заражения (через пищу) наблюдается при несоблюдении гигиенических норм при приготовлении продуктов. А контактно-бытовой путь передачи инфекции актуален только для маленьких детей. Одна из опасностей стрептококка – это высокая выживаемость во внешней среде, на бытовых предметах и в молочных продуктах они могут сохраняться до нескольких месяцев.
Наиболее часто скарлатиной болеют дети в возрасте от 2 до 10 лет, особенно если они пребывают в скученных коллективах. После болезни формируется стойкий иммунитет, а повторные случаи заболеваемости возможны при развитии иммунодефицита.

Скарлатина начинается с резкого повышения температуры до 39 С°, появляется головная боль, рвота. Уже в первый день заболевания появляется боль в горле, которая усиливается при глотании. Близлежащие лимфатические узлы уплотняются и становятся болезненными.
Мягкое небо при осмотре ярко-красного цвета, а на миндалинах появляется фибринозно-гнойный налет. К 4-5 дню заболевания налет на языке сменяется явлением «малиновый язык» (ярко-красный с крупными сосочками).
Сыпь на теле у ребенка появляется на 1-2 день заболевания. Это ярко-розовые пятна на фоне общей гиперемии кожи. Сыпь появляется одномоментно по всему телу, единственный участок, который не поражается ей, – это треугольник Филатова (носогубный треугольник). К 4-5 дню заболевания сыпь становится бледной, а затем начинает активно шелушиться.
У новорожденных случаи заболевания скарлатиной наблюдаются редко. Однако, при отсутствии лечения они могут осложняться стрептодермией (гнойно-воспалительным поражением кожи), пневмонией, сепсисом и менингитом. У детей старшего возраста также могут развиваться серьезные осложнения при этом состоянии:
- инфекционно-токсический шок;
- острая ревматическая лихорадка;
- кардит;
- артрит;
- хорея;
- PANDAS-синдром;
- Гломерулонефрит.
Многие из этих осложнений развиваются не сразу, а спустя несколько месяцев после выздоровления.
Диагностика скарлатины основана на данных анамнеза и лабораторных исследований. Для быстрой диагностики стрептококка и выбора подходящей антибиотикотерапии даже существует специальный тест.
Лечением скарлатины занимается детский врач-инфекционист. Терапия может проводиться как в домашних условиях, так и в стационаре. Этот выбор основывается на степени тяжести заболевания. Для борьбы со стрептококковой инфекцией используются антибиотики, а для облечения самочувствия подбирается симптоматическая терапия. Лечить скарлатину народными методами нет смысла, это лишь приведет к развитию серьезных осложнений.
В настоящее время нет прививки против скарлатины, а единственные методы профилактики – это частое мытье рук и объяснение ребенку правил личной гигиены.
Уход за кожей после купания
После водной процедуры накройте младенца полотенцем и вытрите его3,9. Нельзя тереть кожу полотенцем, можно только промакивать, поэтому используйте полотенце, которое хорошо впитывает влагу: подойдет махровое из пористой ткани, лучше, если оно будет с капюшоном5.
По рекомендациям европейских педиатров сразу после купания ребенка нужно не одеть, а укутать3. Укутывание предотвращает резкое снижение температуры тела в первые 10 минут после купания, при этом малыш все еще может ощутить телесный контакт с мамой3.
Уход за кожей новорожденного предполагает не только полноценное купание, но и ежедневный гигиенический уход. Для улучшения защитных свойств кожного барьера после купания рекомендуется использовать смягчающую косметику, которая разработана специально для новорожденных3. Средства по уходу — масло, лосьон, молочко, крем3,8 — нужно наносить тонким слоем на детскую кожу не реже 2-3 раз в неделю. Есть масла, которые можно использовать как во время купания, так и после3. Особого ухода требует область контакта с подгузником. Для предупреждения пеленочного дерматита она должна оставаться сухой и чистой3.
В линейке JOHNSON’S для новорожденных «Нежность хлопка» есть средства по уходу после купания— JOHNSON’S Детское масло «Нежность хлопка» и JOHNSON’S , Детское молочко для лица и тела «Нежность хлопка». Они не содержат парабенов, фталатов, сульфатов и красителей, а их «аромат счастья»11 дарит приятные эмоции и ребенку, и маме во время купания и увлажнения кожи12.
Ребенок «дышит кожей», а чистая кожа «дышит» свободно6,9, поэтому правильно подобранные средства для купания и ухода за кожей помогают поддерживать нежную кожу новорожденного здоровой.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Вам так же может быть интересно:
Уход за новорожденным с первых дней
Литература:
- Е. С. Кешишян, Е. С. Сахарова, Н. В. Афанасьева. Консультирование по уходу за кожей детей первых лет жизни. Медицинский совет, №17, 2018, с. 48-50.
- С. В. Зайцева, А. К. Застрожина, О. А. Муртузаева. Особенности кожного барьера у ребенка раннего возраста. Профилактика дерматита. Медицинский совет, 2015, №6, с. 18-23.
- Блуме-Пейтави У., Лавендер Т, Дженерович Д. и другие. Рекомендации европейского круглого стола по уходу за кожей здоровых младенцев. Pediatric Dermatology. 2016: 33 (3): 311–21.
- И. Н. Захарова, А. Н. Касьянова, Е. Б. Мачнева. Уход за кожей детей раннего возраста. Новые инновационные подходы. Медицинский совет, 2018, №2, с. 42-51.
- О. В. Гончарова. Образовательные программы по уходу за ребенком в кабинетах здорового ребенка детских лечебно-профилактических учреждений. Медицинский совет, 2013, №1, с. 73-80.
- О. А. Солнцева. Уход за кожей новорожденного. Медицинский совет, 2014, №1, с. 35-40.
- И. В. Василевский. Оптимизация ухода за кожей новорожденных и детей грудного возраста. Международные обзоры: клиническая практика и здоровье, 2015, №1, с. 5-19.
- Н. Л. Рыбкина. Современные подходы к уходу за кожей новорожденного: тактика педиатра. Вестник современной клинической медицины. 2014, том 7, выпуск 6, с. 84-90.
- JOHNSON’S Забота с первых дней. Информационно образовательное пособие по уходу за ребенком с первых дней жизни. Разработано совместно с ведущими экспертами России.
- Изучение клинических эффектов «Нежность хлопка» Johnson’s для детей на микробиом здоровой кожи новорожденного. Кимберли Капоне, доктор философии, Диана Фрисия, Лорена Телофски, Янета Николовски, доктор философии, Пьерлуиджи Кумо.
- Художественный образ. По мнению родителей миллениалов. Все свойства подтверждены внутренними данными компаниями
- Глобальный опрос о линейке “Нежность хлопка”: шампунь и пенка, лосьон, масло, присыпка. Количество опрошенных: 316 мам. срок проведения опроса: 2016-2017.
Как лечится аллергия на кабачок у грудничка?
Если младенец страдает от такой аллергии, то необходимо убрать кабачок из его рациона. Детям составляют специальную диету, учитывая индивидуальность организма. Прикорм в этом случае останавливают до исчезновения признаков диатеза. Также учитывают психосоматическое состояние детей.
Родителям после введения прикорма следует начинать вести пищевой дневник. Особенно если ребенок имеет склонность к аллергиям.
Иммуннотерапия
Иммуннотерапию назначают ребенку для профилактики пожизненной аллергии. Известно, что 80% иммунитета формируется в кишечнике. Поскольку дети рождаются с не до конца сформированной пищеварительной и иммунной системой, им нужна дополнительная терапия.
Для повышения иммунитета используют лакто- и бифидобактерии, пробиотики и пребиотики. Они помогают лучше расщеплять сложные белки и усваивать полезные вещества. Такие бактерии можно применять детям с первых дней рождения. Главное правило здоровья малыша – правильно сбалансированное питание.
Когда применяется медикаментозное лечение?
Лекарственную терапию редко применяют, чтобы устранить аллергическую реакцию. Острая реакция или тяжелое состояние возникает довольно редко. В таких случаях необходимое медикаментозное лечение:
- антигистаминные препараты (Фенистил, Эриус);
- глюкокортикостероидные мази;
- сорбенты;
- противовоспалительные препараты.
Антигистаминные лекарства бывают в виде капель или фруктового сиропа. Это очень удобно, поскольку грудной ребенок с трудностью выпивает медикаменты. Детям такого возраста предназначено среднее количество лекарств. Антигистаминные препараты обычно можно использовать детям от 3-х месяцев.
Правила ввода прикорма для грудничка-аллергика
Наличие аллергического диатеза возникает обычно у грудничков в период прикорма. Введение кабачка является первым и редко возникает реакция на него
Важно отметить, что введение прикорма для малыша-аллергика ведется под контролем педиатра
Рекомендуют соблюдать гипоаллергенную диету. Если ребенок находиться на грудном кормлении, то мама в свой рацион должна постепенно вводить новые продукты. Это поможет определить, на что может быть аллергия у малыша.
Для введения нового продукта рекомендуют самостоятельно приготовить детское пюре. Изначально дают 0,5 чайной ложечки и наблюдают 3 дня за ребенком. Если реакция не появилась, то количество постепенно увеличивают до 100 граммов.
В готовом детском питании бывает скрытый аллерген, который обычному человеку трудно определить. В овощных и фруктовых пюре они могут не встречаться, но лучше готовить их самостоятельно.
Прикорм без аллергии. Мамина школа. ТСВ
Инфекционные заболевания с высыпанием у ребенка
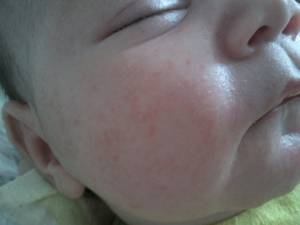 Многие инфекционные заболевания сопровождаются высыпаниями на теле, которые появляются не только после рождения, но и бывают у детей старшего возраста. К таким неприятным болезням относится скарлатина. Во время болезни, на коже грудничка возникают красные прыщи, повышается температура, кожа ладой и стоп шелушится, а горло и язык приобретают малиновый окрас.
Многие инфекционные заболевания сопровождаются высыпаниями на теле, которые появляются не только после рождения, но и бывают у детей старшего возраста. К таким неприятным болезням относится скарлатина. Во время болезни, на коже грудничка возникают красные прыщи, повышается температура, кожа ладой и стоп шелушится, а горло и язык приобретают малиновый окрас.
Еще одно заболевание – корь. Для болезни характерно появление высыпаний по дням на определенных участках тела новорожденного. Сначала новообразования можно увидеть на лице и шее, затем инфекция поражает плечи и туловище, а в окончании руки и ноги.
Сначала высыпания красные, а через несколько дней темнеют и шелушатся. Все это приводит к сильному зуду, неспокойному сну и поведению малыша.
Высыпания при ветряной оспе поражают не только лицо и тело ребенка, но и волосяной покров. Сначала прыщик имеет красный окрас, затем наполняется прозрачной или гнойничковой жидкостью. Обычно заболевание сопровождается высокой температурой, расстройством желудочно-кишечного тракта и воспалениям дыхательных путей. В этот период болезни нельзя купать ребенка, ведь любой контакт с водой приведет к ухудшению состояния.
Самым опасным заболеванием является менингит с большим количеством прыщей на теле новорожденного. Пораженных участков тела может быть настолько много что они сливаются друг с другом в большие воспаленные очаги. Болезнь проходит с высокой температурой, воспалением мозговых оболочек и общим тяжелым состоянием.
Если на лице ребенка обнаружены высыпания, не стоит заниматься самолечением, необходимо посетить педиатра для консультации.
Виды сыпи
Высыпания на кожном покрове малыша могут быть разных размеров, формы и цвета. В зависимости от причины возникновения, это могут быть и маленькие точки, пятна побольше, бесцветные образования либо прыщики розового и красного цвета. Сыпь может выглядеть как шелушение кожи или как мелкие гнойнички либо пузырьки с прозрачным содержимым
Помните, что нередко разные состояния организма малыша могут проявляться одинаковыми на первый взгляд высыпаниями, потому так важно при их появлении не медлить с консультацией у доктора
Белые прыщики на лице у новорожденного
Такие высыпания не причиняют дискомфорта малышу, поскольку они являются лишь свидетельством того, что в маленьком организме налаживается работа сальных желез и происходит гормональная перестройка. Так, милии у грудничка даже не ощущаются на ощупь, а просто видно скопление кожного сала, которое вскоре самостоятельно выйдет на поверхность кожи. Как следствие скачка гормонов, лицо малыша может покрыться мелкими белыми акне, но такие гнойнички не надо лечить и тем более выдавливать, ведь они вскоре пройдут сами и без осложнений при условии соблюдения гигиены.
Красные пятна на лице у ребенка
Эти изменения кожного покрова малыша могут иметь разную природу. Например, они могут появиться в результате родовой травмы, если от надавливания лопнули капилляры. Такие последствия ничем малышу не грозят и постепенно исчезают с поверхности кожи в его первый год жизни. Другие же причины, которые вызывают красные пятна на лице у грудничка, значительно более опасны для его здоровья. Такие изменения могут говорить об аллергическом раздражении или об инфекционных болезнях:
- скарлатине;
- кори;
- ветряной оспе;
- краснухе;
- импетиго.
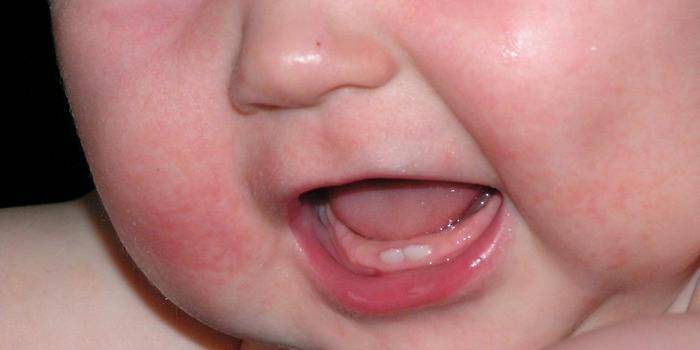
Бесцветные
О чем свидетельствует сыпь на лице у грудничка, проявляющаяся в потере кожей нормального тона? Нередко так может проходить аллергическая реакция, например, при непереносимости ребенком цельного молока. Иногда бесцветные пятна говорят о нарушение синтеза в коже меланина – гормона, который должен защищать организм ребенка от вредного влияния внешней среды. Такая же реакция может появиться от гормональной перестройки, поражения грибковой инфекцией и даже при излишней возбудимости ребенка.
Мелкие прыщики
Такую сыпь можно увидеть на лице у малыша очень часто. Например, пока в теле малыша настраиваются механизмы теплорегуляции, мелкие прыщики на лице у грудничка зачастую будут сигнализировать о потнице. О том, что в организме активно происходят гормональные изменения, свидетельствуют маленькие гнойнички – пустулез. Сыпь мелкими прыщами может быть и первым симптомом заражения инфекцией, поэтому с походом к врачу для точного установления причин ее появления медлить нельзя!
Шершавая кожа
Такие изменения кожного покрова лица грудничка никогда не должны оставаться без внимания. Самые безобидные факторы, способные сделать кожу шершавой – это влияние окружающей среды: холодная погода, сухой воздух, жесткая вода для купания и т. п. Эти же проявления могут указывать и на серьезные заболевания у ребенка:
- атопический дерматит;
- авитаминоз;
- глистную инвазию;
- врожденный сахарный диабет;
- гипотиреоз – снижение активности щитовидной железы;
- генетическую патологию – ихтиоз, гиперкератоз.
Что делать, если на лице у младенца появилась сыпь, и чего делать нельзя
При проявлении физиологической или аллергической сыпи важна правильная организация ухода за кожным покровом. Когда родители замечают формирование точек на кожном покрове у малыша, первая помощь может заключаться в следующих действиях:
- ежедневное умывание утром и вечером кипяченой водой;
- купание новорожденного с добавлением в воду раствора ромашки или слабого раствора марганцовки;
- протирание лица и других мест высыпаний отваром череды или ромашки;
- ежедневная смена постельного белья и вещей, в которые одевают новорожденного;
- ежедневная уборка комнаты, где находится ребенок, проветривание;
- прогулки с малышом не в людных местах, так как иммунитет его может быть сильно ослаблен.
Кремы и мази от зуда при высыпаниях может назначать только врач, самолечение для грудничка недопустимо.
Чего делать нельзя:
- Мазать высыпания на лице у новорожденного йодом, зеленкой и т.п. – это может сильно осложнить диагностику и стать причиной ошибочной постановки диагноза.
- Выдавливать мелкие прыщики.
- Вскрывать пузыри.
- Протирать кожу спиртовыми настойками или лосьонами.
- Не соблюдать указаний врача.
- Ставить диагноз самому и заниматься самолечением.
Бепантен от сыпи на лице у новорожденного
Действующее вещество мази декспантенол, стимулирует регенерацию кожного покрова, заживляет мелкие ранки подойдет в том случае, если сыпь на лице у ребенка чешется. Соответственно появляются мелкие повреждения и расчесы. В таком случае гель будет эффективным. Также часто используется как крем под подгузник, это стимулирует заживление кожных покровов.
Особенности использования Бепантена:
- Такого рода средства будут неэффективны в том случае, если сыпь вызвана аллергией или атопическим дерматитом. В таких случаях требуется специфическое лечение специальными препаратами от аллергии. Бепантен является универсальным средством, которое можно использовать для нанесения на лицо, а также в область гениталий, ягодиц ребенка.
- Имеется в арсенале каждой мамы и наносится на кожу ребенка перед тем, как надеть на него чистый подгузник. Стимулирует регенерацию кожи, заживляет мелкие ранки, также способствует уменьшению проявление пеленочного дерматита. Не рекомендуется мазать Бепантеном акне новорожденных.
- Также Бепантен часто наносится на участки с чрезмерной сухостью. Если вы заметили, что кожа у ребенка шелушится, на некоторое время отмените ванночки с чередой, которые часто рекомендуют педиатры. Именно эта трава способствует чрезмерному пересыханию и шелушению кожи.
Бепантен
Причины появления
Подкожный жир — защитное средство организма, так кожа защищается от воздействия извне. Как бы вы ни следили за гигиеной, на появление прыщиков это не окажет никакого влияния. Спровоцировать прыщики могут обстоятельства:
Гормоны в организме грудничка. Эстрогены, попавшие в организм ребенка от матери, провоцируют усиленную работу сальных желез, поры закупориваются кожным жиром и результатом является воспаление волосяного фолликула и железы. Через несколько месяцев гормоны младенца придут в норму, и сыпь сойдет.
Адаптация ребенка к окружающему миру, условиям, в которых содержится ребенок, изменениям климата. Весь период беременности кожа малыша находилась в водной среде, после родов кожные покровы приспосабливаются к воздуху и перепадам температуры. Этот процесс требует времени, поэтому активная работа сальных желез естественна.
Аллергическая реакция на питание мамы, если ребенок вскармливается грудью. А также прыщики могут появиться в результате реакции на неправильно подобранную адаптированную молочную смесь.
Использование косметических средств. Те или иные мази, кремы, масла могут содержать компоненты с индивидуальной непереносимостью организма или вовсе быть запрещенными для детей первого года жизни, поэтому неудивительно, что у новорожденного на лице высыпали маленькие прыщики.
Прорезывание зубов. Частая причина образования прыщей на лице. Такие прыщи концентрируются вокруг рта вследствие усиленного слюноотделения. Прыщи исчезнут, когда завершится прорезывание и слюнотечение.
Реакция на прививку. Кожа может дать реакцию на тот или иной компонент вакцины. Если сыпь появились после вакцинации, то следует показаться врачу.
Акнеформная сыпь. Это прыщики у младенца, проявившиеся в результате того, что мать в период беременности принимала некоторые лекарства: препараты с фенитоином или литием, стероиды.
Укусы насекомых. Прыщи красного цвета, которые расположены неравномерно, могут быть результатом укусов комаров, мошек
Важно не допускать появления сыпи и использовать репелленты, иногда укусы приводят к аллергиям и заражению болезнями и паразитами.
Дисбактериоз. В большинстве стран дисбактериоз не признается заболеванием
Это состояние организма, при котором нарушается микрофлора кишечника. У новорожденного слизистая оболочка стерильна, после первых капель молока постепенно заселяется микроорганизмами. Они помогают переварить пищу, выделяя ферменты. При перекорме может возникнуть дисбактериоз, а далее жидкий стул или запор, вздутие живота, колики, сыпь на теле.
Инфекционные причины. Прыщики на лице у грудного ребенка также могут сигнализировать об инфекции. Чаще у детей до года случается внезапная розеола. Это одно из проявлений вируса герпеса, и опасности оно не представляет. Такие высыпания дискомфорта не причиняют, малыш весел и активен. Через 3−5 дней кожа очищается сама. Если к красным прыщикам присоединяются другие симптомы (насморк, красное горло, температура, конъюнктивит, потеря аппетита, диарея, слабость, рвота, гнойнички), то обязательно нужно обратиться к врачу. Это может быть: скарлатина, ветрянка, молочница, корь, краснуха.
В результате незрелости сальных желез возможно появление прыщиков на лице у новорожденного. 1 месяц уходит на то, чтобы они бесследно ушли.
Почему появляется сыпь: основные причины
Причин появления сыпи у младенца помимо гормональной перестройки может быть множество.Аллергия (или диатез)

Это, пожалуй, одна из самых распространенных причин детской сыпи. Аллергию вызывает неправильное меню кормящей мамы. Для многих деток аллергенами являются:
- цитрусовые;
- коровье молоко;
- орехи;
- мед;
- шоколад;
- маринады и соления;
- некоторые ягоды и фрукты.
Потница
Если на лице и теле крохи появились розоватые выпуклые прыщики, значит, малыш страдает потницей. Это — последствие недостаточной гигиены, жаркого и пересушенного воздуха.
Почаще проветривайте комнату, но избегайте сквозняков. Косметику выбирайте максимально натуральную, без содержания минерального масла и других нефтепродуктов, так как они не позволяют коже дышать.
Контактная аллергия
В этом случае аллергенами служит не пища, а окружающие вещи: одежда, косметика, игрушки и т/д
- Смените уходовые средства (кремы, масла, присыпки).
- Стирайте постельное белье и одежду хозяйственным мылом или специальными (экологичными) средствами, которые не содержат фосфатов, ароматизаторов и отдушек.
- Покупайте вещи только из натуральных неокрашенных (или слабо окрашенных) тканей.
В случае если сыпь не проходит несколько дней, обязательно проконсультируйтесь с врачом.
Сальные кисты
Скарлатина
Это заболевание опасно и требует лечения стационарно. Характеризуется скарлатина покраснением тела и лица малыша, бледной остается лишь область носа и губ.
Розеола
Это заболевание часто сопровождается повышением температуры. Как только температура падает, на личике крохи появляются красно-розовые пятна, которые исчезают максимум через неделю.

Высыпания на лице не нужно обрабатывать тальком, присыпкой или спиртосодержащими составами
Когда прыщики белые
Акне
У грудного ребенка за время вынашивания в плаценте и гипофизе был накоплен гормон, который передался плоду. Избыток этого гормона вызывает так называемую гормональную сыпь, похожую на маленькие жемчужинки белого или желтого цвета. Такие акне возникают также на фоне адаптации к изменившимся вокруг условиям. Эта сыпь чаще всего встречается на лице, но может локализоваться на любом участке тела.
Милиум
Имеет схожий вид с акне и возникает по причине незрелых сальных желез. Эти белые точки совершенно нормальны и проходят через несколько дней после возникновения.
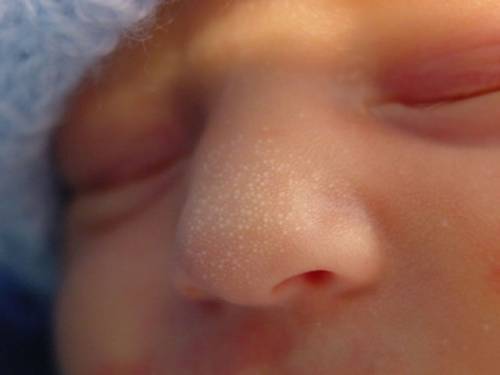 Белые прыщики после рождения не опасны и не требуют особого лечения
Белые прыщики после рождения не опасны и не требуют особого лечения
Оба вида белых прыщиков не опасны, не заразны, особого ухода и лечения не требуют. Неонатальная угревая сыпь (акне) пройдет за 2 месяца, а милиумы исчезнут с открытием сальных протоков грудничка.
Крапивница
Симптомы
У малыша может возникать сыпь в виде волдырей размером от нескольких миллиметров до нескольких сантиметров. На фоне острой аллергической реакции может развиться отек. Иногда отдельные волдыри сливаются между собой и поражают большие участки кожи.
Лечение
Врач выбирает курс лечения в зависимости от причины этого состояния. Так, крапивница нередко выступает как реакция на укусы насекомых, лекарственные средства, пыльцу, продукты и пр. Это состояние может быть тесно связано с системными болезнями, а иногда возникает спонтанно. В основе терапии лежит исключение фактора, провоцирующего эту специфическую реакцию. Врач может рекомендовать гипоаллергенную диету, даже если крапивница возникла не из-за продуктов питания. При возникновении реакции на холод, тепло, ультрафиолет нужно надежно защищать кожу малыша от этого фактора. Врач может назначить лечить аллергию на щеках ребенка антигистаминными препаратами.
Причины акне у новорожденных
Акне у новорожденных — это обычное явление, которое происходит у многих младенцев. Появление акне у новорожденных связано с гормональными изменениями в организме ребенка. Во время беременности у матери в организме ребенка происходит передача гормонов, которые могут стимулировать работу сальных желез и вызывать появление акне.
Основной причиной акне у новорожденных являются гормональные изменения, связанные с адаптацией организма ребенка к новым условиям жизни вне матки. В течение первых нескольких недель жизни ребенка, уровень гормонов в организме постепенно снижается, и акне обычно исчезает самостоятельно без какого-либо лечения.
Важно помнить, что акне у новорожденных является временным явлением и не требует особого лечения. При этом, не рекомендуется самостоятельно выдавливать или лечить высыпаниями
Рекомендуется регулярно очищать кожу ребенка мягкими средствами и избегать использования агрессивных средств, которые могут раздражать кожу.







