Особенности насморка у грудных детей
Грудничок еще не умеет дышать ртом, поэтому насморк протекает сложно и утомительно. Он не может полноценно дышать, спать и сосать молоко. Интересно, что для детей до 2,5-3 месяцев характерен физиологический насморк, который является естественным процессом адаптации маленького организма и не является заболеванием.
Причины физиологического насморка кроются в том, слизистая оболочка новорожденного формируется и начинает полноценно функционировать только после десяти недель с момента рождения. Лечение такого насморка проводить не требуется, нужно лишь обеспечить комфортный воздух в детской комнате.

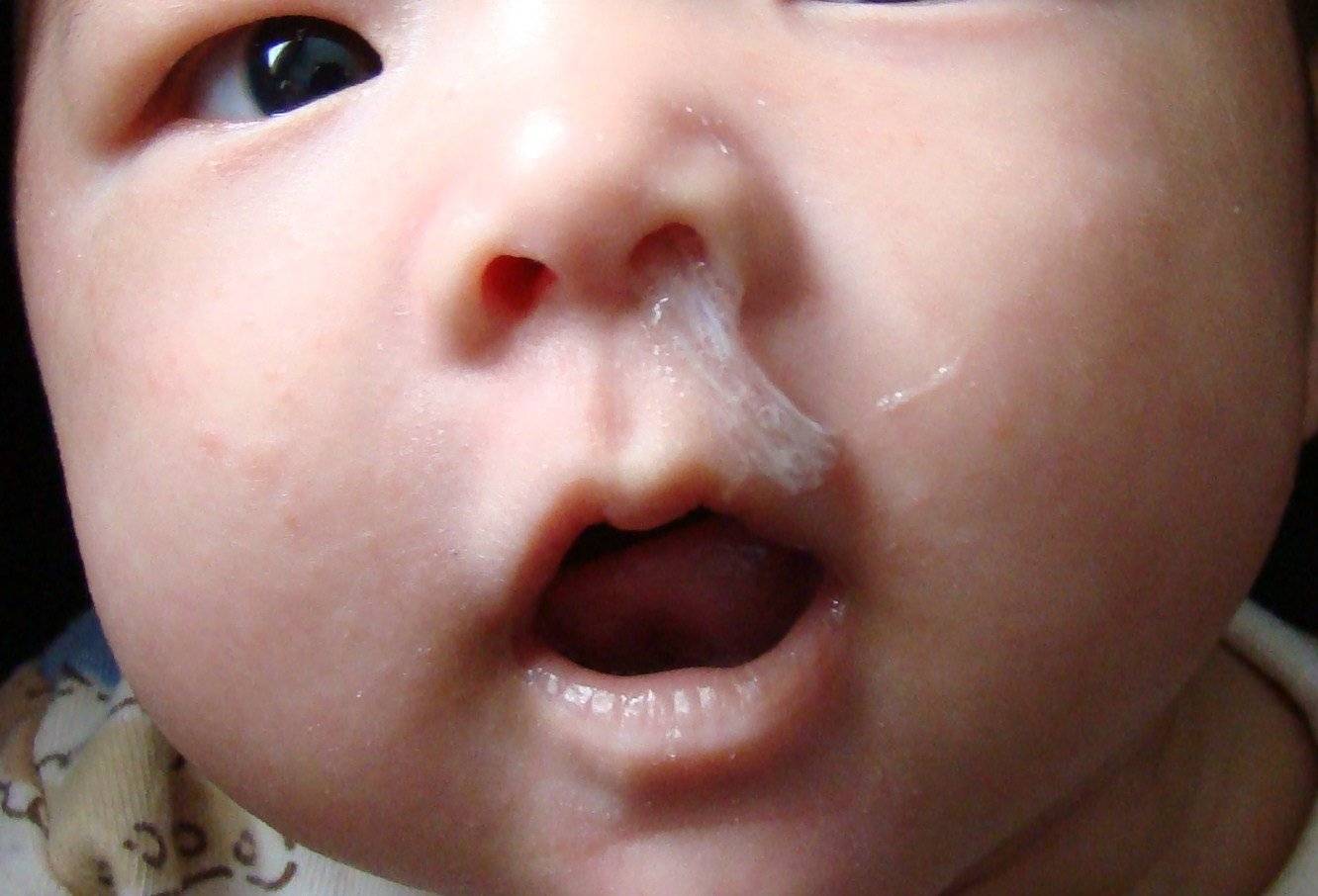
Вирусный или инфекционный насморк нередко встречаются у детей. Причины недуга состоят в вирусной или бактериальной инфекции. Иными словами, насморк является одним из симптомов простуды, гриппа и других болезней, которые требуют комплексное лечение. В первые дни такой насморк сопровождают обильные сопли и повышенная температура. При сильных водянистых выделениях вокруг носа и верхней губы часто возникают раздражение и припухлости.
Среди симптомов подобного заболевания кроме температуры и насморка выделяют отказ от еды и ухудшение аппетита, одышку, нарушение дыхания и сна. Такой насморк продолжается до двух недель
Важно вовремя начать и правильно подобрать лечение
Кроме того, у ребенка может возникнуть аллергический насморк. Это может быть реакция на пыль, шерсть и косметику. Наиболее частыми раздражителями становятся молочные смеси и пища, которую употребляет кормящая мама. При аллергическом насморке также возникает зуд и чихание, глаза краснеют и слезятся.
В редких случаях у детей появляется вазомоторный насморк, который возникает из-за проблем с сосудами слизистых покровов носа. При таких заболеваниях необходимо обследование у врача, который затем подберет правильное лечение.
Медикаментозное лечение включает:
- антибиотики («Аугментин», «Ампициллин», «Цефиксим» и др. – лекарство назначает исключительно оториноларинголог);
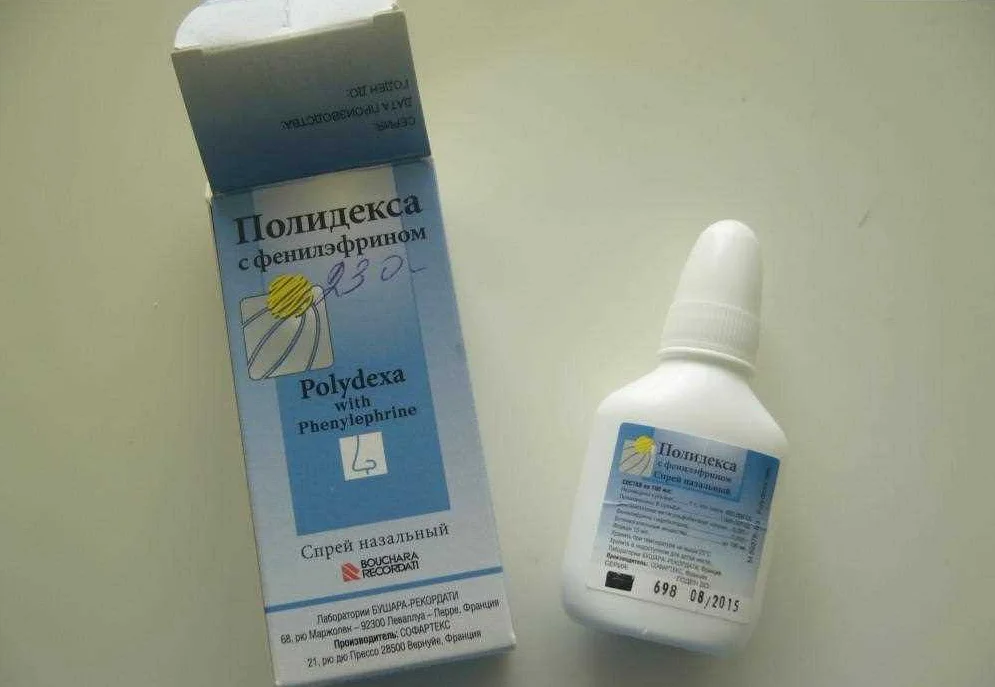
- местные антибактериальные препараты («Изофра», «Полидекса»);
- сосудосуживающие капли для носа – применяются для снятия отёчности носовых ходов и соустий («Отривин», «Ринофлуимуцил» и др.);
- антигистаминные препараты («Зиртек», «Супрастин» и др.);
- растворы для промывания носовых ходов («Аквамарис», «Долфин» и т.п.);
- жаропонижающие средства при высокой температуре у больного («Нурофен», «Парацетамол»).

Важный этап лечения – качественно промыть пазухи от гноя. Промывание выполняет лор-врач в клинике. Методов два: методом перемещения жидкости (промывание по Проетцу, или «кукушка») и промывание ЯМИК-катетером. Очищенные от гноя пазухи можно подвергать физиотерапевтическому воздействию. Хорошо зарекомендовали себя такие процедуры, как:
- инфракрасная лазерная терапия;
- виброакустическая терапия;
- ультрафиолетовое облучение;
- фотодинамическая терапия;
- магнитотерапия.
В особо тяжёлых случаях, когда пациенту не становится лучше, так как гнойные массы не промываются, лор-врач проводит пункцию гайморовой пазухи («прокол»). С помощью иглы Куликовского прокалывается стенка пазухи и с помощью шприца с антисептическим раствором гной вытягивается наружу. Уже после первой процедуры больному становится гораздо легче.
Виды соплей у грудничка
Сопли у грудного ребенка могут возникать по различным причинам, в зависимости от этого выделяют несколько разновидностей насморка:
- Физиологический. До двухмесячного возраста у малышей еще не до конца налажено функционирование слизистых желез, поэтому могут выделяться жидкие прозрачные сопли, что является вариантом нормы.
- Инфекционный ринит. При контакте с вирусом и его проникновении в организм происходит заражение, из-за чего в носу развивается воспалительная реакция: наблюдается отечность слизистой оболочки, ее покраснение и отделение вязкой слизи.
- Вазомоторный ринит. Клиническая картина имеет сходство с насморком при гиперсенсибилизации организма, однако причиной являются сосудистые нарушения, из-за чего может закладывать одну или две ноздри.
- Аллергический насморк. Развивается в ответ на контакт с аллергеном. Помимо признаков ринита, могут возникать покраснение и отек лица, а также слизистых оболочек глаз, губ или ротовой полости.
- Насморк на фоне прорезывания зубов. Его сложно диагностировать и не перепутать с другими разновидностями ринита. Обычно выделения из носа не продолжаются более 3-4 дней и представляют собой водянистую прозрачную слизеподобную жидкость.
У грудничка иногда бывают густые сопли с кровью, что заставляет родителей беспокоиться. При таком симптоме необходимо в срочном порядке посетить педиатра или детского ЛОР-врача.
Зелёные сопли — почему возникают?
Зеленые сопли, так же, как и желтые свидетельствуют об инфекции и воспалительном процессе в организме. Только зеленый цвет указывает на то, что их (бактерий) очень много. И тут, как и в предыдущем случае, без помощи доктора никак не обойтись.
Но есть одно «НО»: зеленые сопли могут быть следствие адаптации ребенка к другой окружающей среде. Например, вы переехали в другой город с совершенно другим климатом, да и переезд в новый дом может послужить поводом для появления таких соплей. Часто у ребенка появляются зеленые сопли, когда он начинает ходить в детский сад или школу. Организм ребенка не готов к такому количеству людей (детей) в одном месте: заболел один ребенок, следом и другие подхватили инфекцию и как результат зеленые сопли. Особенно часто и легко можно заболеть в осенне-зимний период, когда иммунитет ослаблен и маленький организм не готов и не приспособлен пока бороться, как взрослый.
Также, как желтые, зеленые сопли лечить самостоятельно не рекомендуется. Консультация доктора лишней никогда не будет, тем более в случае с ребенком.

Можно и нужно промыть нос физраствором или морской водой. Если никаких других симптомов не наблюдается, и нет повышенной температуры, можно сделать ингаляцию. Лучше всего с эфирным маслом эвкалипта. В масле эвкалипта содержится около 40 компонентов, которые обладают целым спектром различных свойств: антибактериальные, противовирусные, противовоспалительные, болеутоляющие, антипаразитарные, ранозаживляющие, регенерирующие, успокаивающие. Кроме того, отлично стимулирует восстановление и укрепляет защитные силы организма после болезни или стресса.
Личный опыт: в осенне-зимний период и в периоды эпидемий простудных заболеваний и гриппа, я один-два раза в неделю наливаю немного теплой воды в керамическую пиалу и добавляю туда 5-6 капель эфирного масла эвкалипта, затем ставлю на батарею. Запах испаряется, и мои домашние дышат эвкалиптом в целях профилактики. Так же я поступаю и если уже кто-то заболел.
Для ингаляций можно также использовать эфирные масла лимона или пихты. Ингаляции со всеми вышеперечисленными маслами не только помогут быстрее вывести из носа всю ненужную слизь, но и предотвратят развитие новых бактерий.
Преимущества детской серии Аквалор Беби
Для ухода за полостью носа новорожденного желательно использовать готовые препараты, стерильность которых гарантирована. Капли и спрей с насадкой «мягкий душ» Аквалор беби содержат натуральную морскую воду, в их состав не входят искусственные добавки, поэтому они без вреда могут применяться с первых дней жизни как для гигиенической процедуры, так и для лечения ринитов различной этиологии.
Природные микроэлементы морской воды стимулируют процессы формирования местного иммунитета, повышая резистентность назальной слизистой к микроорганизмам.
Как промыть нос ребенку солевым раствором? При использовании капель малыша укладывают на спину и, не погружая глубоко в нос наконечник флакона, выдавливают 2-3 капли в каждую ноздрю. При использовании спрея раствор вводят ребенку в полость носа при вертикальном положении тела, лучше сидя на руках у взрослого (если ребенок уже умеет сидеть). При этом голова ребенка должна располагаться прямо и быть несколько наклонена вперед. Наконечник баллона вставляют в одну из половин носа, нажимают на распылитель и удерживают в течение нескольких секунд, таким образом промывая данную половину носа. Затем повторяют процедуру с другой половиной носа.
Процедура может предшествовать аспирации либо проводиться утром и вечером в порядке ежедневной гигиены. В условиях сухого, разогретого воздуха целесообразно периодически орошать носовые ходы с помощью спрея.
Ринит (насморк, сопли) – что это?
Понятие «насморк» для обычных людей далеких от медицины – это появление слизи или соплей из носовых ходов.
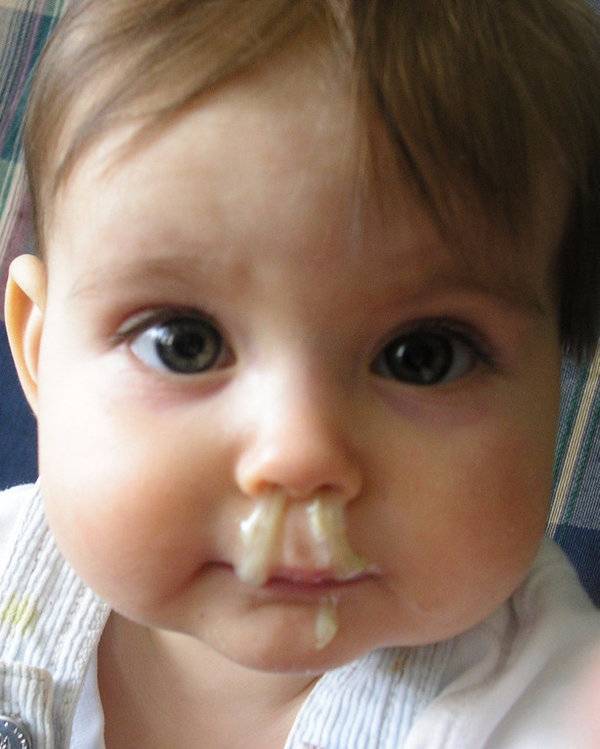
Иногда вытекает прозрачная водичка, раздражая кожу вокруг носа, но, бывают и более «тревожные» сопли, например, желтые, зеленые, белые, с примесью крови.
С медицинской точки зрения насморк – это воспалительный процесс в полости носа, сопровождающийся отечностью, покраснением слизистой и выделениями различного характера. Причиной такого состояния являются патогенные микроорганизмы – вирусы, бактерии, грибы и другие. Симптоматика ринита напрямую связана с причиной, чем агрессивнее бактерия или аллерген, тем сильнее проявления болезни.
В начале ринита, как правило, появляются жидкие сопли и частое чихание.
Ребенок чешет нос, трет глаза, хнычет. Иногда насморк начинается с заложенности носа, а выделения приходят спустя сутки от начала воспалительного процесса.
Грудничкам проблематично выполнять сосательные движения, т.к. нос «не дышит», а дети постарше отказываются от еды. Во время заложенности носа резко ухудшается обоняние, поэтому пища становится для малышей безвкусной.
К насморку некоторые родители относятся халатно, не считая его болезнью, мол пройдет семь дней, и сопли исчезнут. Так откуда тогда появляются синуситы и другие осложнения? Ответ простой – от нелеченного насморка.
Родители должны обязательно наблюдать за ребенком, и оценивать характер и цвет соплей. Заложенность носа следует срочно устранять, т.к. можно получить такое осложнение, как отит.
Признаки насморка у младенцев
В среднем малыш первого года жизни переносит насморк до 10 раз. При физиологическом насморке выделения из носа бесцветные, не сопровождаются лихорадкой и не нарушают самочувствия ребенка. Патологический ринит вызывает беспокойство, плач, капризы, от которых устает не только маленький пациент, но и остальные домочадцы, борющиеся с недомоганием у малыша.
Симптомами патологического насморка у грудничка считаются:
- Бесцветные, белые, желтые или зеленые выделения из носовых ходов, которые могут быть обильными жидкими или густыми зелеными, в небольшом количестве;
- Затрудненное частое дыхание, одышка во время кормления, храп во сне, чихание;
- Краснота конъюнктивы, зуд в глазах;
- Сухой кашель;
- Дыхание ртом, когда через нос воздух не проходит совсем;
- Лихорадка в случае инфекционной природы заболевания;
- На фоне повышения температуры и интоксикации — беспокойство, беспричинный плач, снижение аппетита, капризы, нарушение привычного режима сна, кормления и игр;
- Покраснение слизистой носа и кожи вокруг носовых ходов из-за раздражения ее соплями, которые вызывают зуд и попытки малыша почесать нос.
Сопли у грудничка опасны:
- Кратковременными остановками дыхания во сне;
- Попаданием холодного воздуха через рот в бронхи, как результат — бронхит, пневмония;
- Обильным срыгиванием из-за того, что во время кормления ребенок пытается вдохнуть ртом;
- Усугублением колик, метеоризмом, рвотой.
Длительно протекающий насморк может перейти в хроническую форму с атрофией слизистой, дать осложнения в виде отита, гайморита, синусита. В особенно тяжелых случаях, когда насморк принимает затяжной или хронический характер, возможно замедление набора веса ребенком из-за проблем с кормлением, беспокойства, плохого сна, замедление физического и умственного развития. Проблемы с иммунитетом и инфекционная природа соплей способны стать причиной поражения других органов.
Для того, чтобы самостоятельно отличить естественную гиперсекрецию слизи от патологии, следует обращать внимание на характер выделений из носика и иные изменения в организме крохи. В частности:
- Обильные желтые, кровянистые, зеленые сопли — всегда признак патологии, как правило — инфекционной;
- Наличие красноты слизистых носоглотки и полости носа, конъюнктивит говорят в пользу инфекции или аллергии и не характерны для физиологического насморка;
- Увеличение температуры тела, признаки недомогания, потеря аппетита, беспокойство, вялость — симптомы патологии, тогда как адаптационный насморк протекает без температуры и нарушения общего состояния;
- При физиологическом насморке дыхание периодически становится «хрюкающим», когда нос пытается очистить себя от избытка слизи, но во сне наличие хрипов не прослеживается, кроме случаев патологического ринита;
- Слишком сухой воздух в помещении, где спит грудничок, приводит к заложенности носа и затруднению дыхания в утренние часы, по ночам трудности с носовым дыханием возникают из-за избытка образования слизи носовой слизистой.
Внешний вид выделений может косвенно указывать на причину их появления. Так, прозрачные сопли у грудничка могут быть как физиологическим явлением, так и симптомом аллергии либо вирусной инфекции. При патологии их станет больше, появятся общие признаки заболевания в виде лихорадки, беспокойства и др. Белые сопли бывают следствием как респираторной инфекции, так и обезвоживания при кишечной инфекции, например.
Желтые либо зеленые сопли — признак гнойного микробного воспаления. Чаще всего — это микробы, присоединившиеся после ОРВИ, но возможно, и аденовирус, который помимо зеленых соплей вызовет конъюнктивит, боли в животе, повышение температуры. Сопли оранжевого цвета, примесь крови — результат чрезмерно активного сморкания, неаккуратного очищения, травмы слизистой. Если такие выделения появились однократно, паниковать не нужно, но систематическое их образование может говорить о прогрессировании инфекции и развитии осложнений.
Если у ребенка на фоне затруднения носового дыхания появилась лихорадка, он отказывается от еды, заметно покраснение слизистых носа, горла, конъюнктивы, а выделения из носа становятся зелеными, желтоватыми, красноватыми — самое время показать кроху врачу для исключения инфекционного воспаления в дыхательных путях.
Лечение
Чтобы быстро и без последствий избавиться от недуга, необходимо установить причину его возникновения, поэтому очная консультация у специалиста обязательна.
Медикаментозная терапия
Как правило, воспаление бактериального происхождения устраняется с помощью антибактериальных и антисептических средств. Выбор препарата и схему приема подбирает врач с учетом состояния пациента, данных инструментального и лабораторного исследований.
В процессе терапии также применяются:
- Жаропонижающие и обезболивающие препараты, включающие Парацетамол и Ибупрофен.
- Муколитики — лекарства, которые разжижают слизь и способствуют ее оттоку.
- Антимикробные средства местного действия.
- Сосудосуживающие капли и спреи, облегчающие носовое дыхание, обеспечивающие отток слизи из околоносовых пазух. Их принимают параллельно с этиотропным препаратом, но не более недели. Бесконтрольный и длительный прием ведет к развитию побочных эффектов.
Физиотерапия
Физиопроцедуры позволяют активизировать процессы регенерации в тканях носа и активизировать местный иммунитет. При бактериальном рините и гайморите широко применяются луч лазера, УВЧ-установка, магнитотерапия, электрофорез с лекарственными препаратами. Выбор конкретной процедуры, ее частота и дозы, стадия заболевания для физиотерапии определяются лечащим врачом.
Народные средства
Лечение бактериального насморка у взрослых в домашних условиях предполагает целый комплекс процедур, повышающих эффективность основной терапии. К ним относят: промывание носа растворами антисептиков, поваренной соли, травяными отварами; закапывание сока свеклы, лука, петрушки, алоэ (пропорции с водой 1 : 2); прогревающие процедуры (ингаляции паром, синяя лампа, парафиновые аппликации, мешочки с разогретой солью).
Важно! Разогревание тканей носа в острую фазу заболевания, при гипертермии или наличии гнойного процесса может спровоцировать серьезные осложнения. Применение прогревающих средств необходимо согласовывать с доктором
Прозрачные сопли — что с ними делать?
Самой частой причиной появления прозрачных соплей у ребенка являются вирусные инфекции. А сопли – это один из способов борьбы организма с вирусами.

Дело в том, что в слизи огромное количество особых полезных веществ, которые уничтожают вирусы. Но эти вещества активны только в жидкой слизи, если же она становится густой или высыхает (высокая температура, слишком сухой воздух в комнате), то она становится настоящим рассадником для бактерий. А это значит, что обычная вирусная инфекция плавно перерастает в вирусно-бактериальную. Соответственно цвет и консистенция соплей тоже изменятся – они станут густыми, и будут желтыми или зелеными.
Отсюда делаем вывод: сопли при вирусной инфекции необходимы! И нужно не бороться с соплями, а наоборот: сделать всё, чтобы они не стали сухими. Проветривать комнату, давать много пить ребенку, мыть пол, использовать увлажнитель воздуха. Можно дополнительно воспользоваться и лекарственным препаратом для увлажнения слизистой носа. Нам отлично помогал «Пиносол». Или сделать физраствор самостоятельно: одна чайная ложка соли на литр кипяченой воды. По полпипетки в каждую ноздрю с интервалом в один час.
Вторая по частоте причина – аллергия (аллергический ринит). Она может быть на что угодно: домашнее животное, бытовая химия, цветение какое-либо растения и т.п. В первую очередь нужно попытаться выяснить, на что конкретно у ребенка развилась аллергическая реакция и устранить источник аллергии. Если же устранить невозможно, то придется идти к доктору за назначением. Никогда не давайте ребенку лекарство от аллергии (антигистаминный препарат) без консультации с доктором! Если слышите, что у ребенка голос становится сиплым – СРОЧНО звоните в неотложку!
Другой вопрос, если у ребенка это не первый случай аллергической реакции и врач уже назначал какой-то препарат. Тогда — пожалуйста
В качестве облегчения дыхания и заложенности носа можно воспользоваться любыми сосудосуживающими средства, будь то «Нафтизин» или «Галазолин» — не важно, облегчение наступит обязательно

Детям до 2-х лет закапывать носик такими средствами противопоказано (только по назначению доктора)!
Обратите внимание, что при аллергическом рините помимо прозрачных соплей должны присутствовать и другие симптомы, свойственные аллергии:
- Сыпь и покраснения на коже.
- Покраснение и слезоточивость глаз.
- Отек слизистых носа.
- Зуд.
- Возможно незначительное повышение температуры.
- Частое чихание.
Прорезывание зубов также является причиной появления прозрачной жидкости из носа малыша. Дело в том, что кровоснабжение в носоглотке и деснах тесно связано между собой. При прорезывании зубов усиливается приток крови к деснам, а значит и к носу, что способствует ускорению выработки слизи и является причиной появления прозрачных соплей. С таким насморком бороться бесполезно и невозможно. Нужно просто контролировать и своевременно удалять слизь из носа. Это единственное, что вы можете сделать в данном случае.
Причины проблем при прорезывании
Как и симптомы прорезывания зубов, причины возникновения осложнений можно объединить в две группы, в порядке значимости. К первой группе причин относятся следующие проблемы, которые могут возникнуть у будущей мамы в первые триместры беременности:
- ОРЗ и любое другое заболевание с перенесённой высокой температурой
- Заболевания почек
- Краснуха, герпес или токсоплазмоз
- Различные токсикозы, особенно – до II триместра
- Частые стрессовые ситуации
Группой риска, из-за которой у младенца также могут возникать различные осложнения с прорезыванием зубов, многие врачи называют:
- Резус-конфликт матери и плода
- Недоношенность
- Перенесённые рахиты
- Сердечнососудистые проблемы у ребёнка
- Отказ матери от кормления грудью
Дополнительные рекомендации
Помимо выполнения медицинского лечения существуют и другие требования, которые способствуют успешному лечению. Среди них:
- Регулярное проветривание комнаты малыша, поддержание влажности на постоянном уровне;
- Следите, чтобы ребенок промывал нос солевыми растворами, если малыш маленький, то делайте это самостоятельно;
- Соблюдайте питьевой режим – обильно поите детей. Они должны пить часто, но понемногу;
- Гуляйте с ребенком на свежем воздухе, даже если заложен нос или долго текут зеленые сопли. Единственное противопоказание для прогулок – повышенная температура тела;
- Правильно соблюдайте рекомендации врача – не изменяйте дозировку и длительность применения препаратов.
Заключение
Зеленые сопли у детей – довольно частое явление. Их вызывает скопление клеток мертвых бактерий. Организм выводит микробы с помощью слизи. Нейтрофилы выделяют секрет, который при взаимодействии с бактериями окрашивает их в зеленый цвет. Основное лечение проводится антибиотиками местного применения. Если они неэффективны, то врачи прописывают комплексные антибиотики (для приема внутрь) и гормональные капли.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом. Будьте здоровы!
Лечебные мероприятия
Как только у ребенка появились первые симптомы насморка, следует предпринимать меры.
- Чаще делать влажную уборку в комнате.
- Следить за температурой и влажностью воздуха в комнате.
- Если нет температуры, то рекомендовано бывать на улице. Гулять можно, если на улице безветренная, сухая погода.
- Носик ребенка обязательно промывать солевыми растворами.
- Специальным аспиратором следует удалять накопившуюся слизь.
Если насморк у ребенка сопровождается температурой, кашлем и обильными выделениями из носа, то гулять на улице нельзя. Особенно, когда мороз, дождь, ветер. Нельзя купать малыша.

Когда малыш хорошо кушает, веселый, нет кашля и выделения не интенсивные, гулять на улице не только можно, но и нужно.
Если возникла потребность обратиться к врачу, то могут быть назначены следующие лекарственные средства:
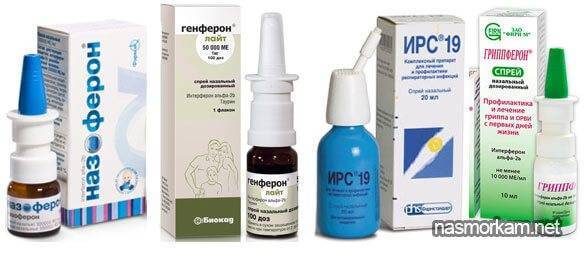
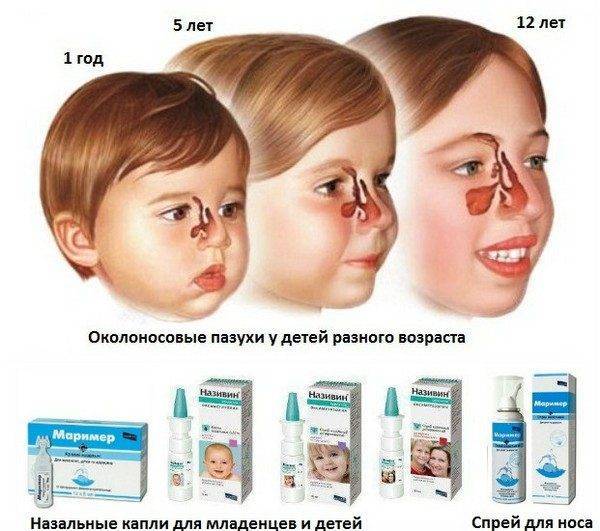
- противовирусные местные капли (Гриппферон, Интерферон);
- сосудосуживающие капли (Називин, Отривин) нельзя капать больше трех дней;
- средства, повышающие иммунитет (капли Деринат, свечи Генферон);
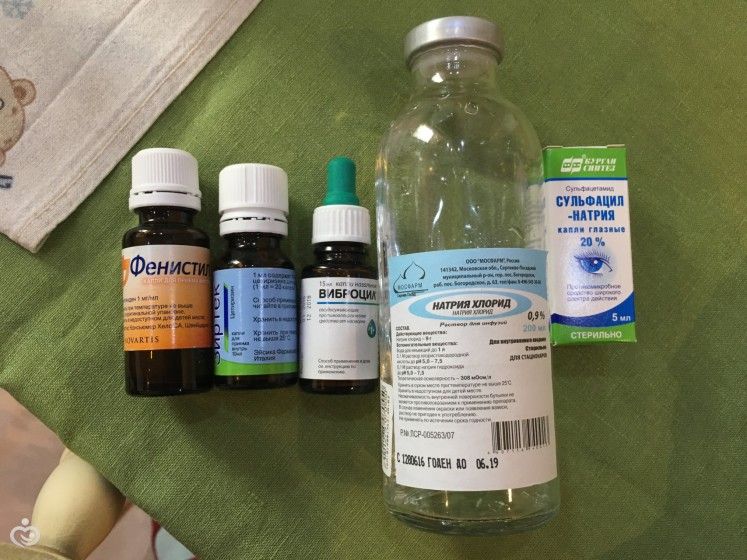
- антисептические препараты (Мирамистин, Альбуцид, Протаргол);
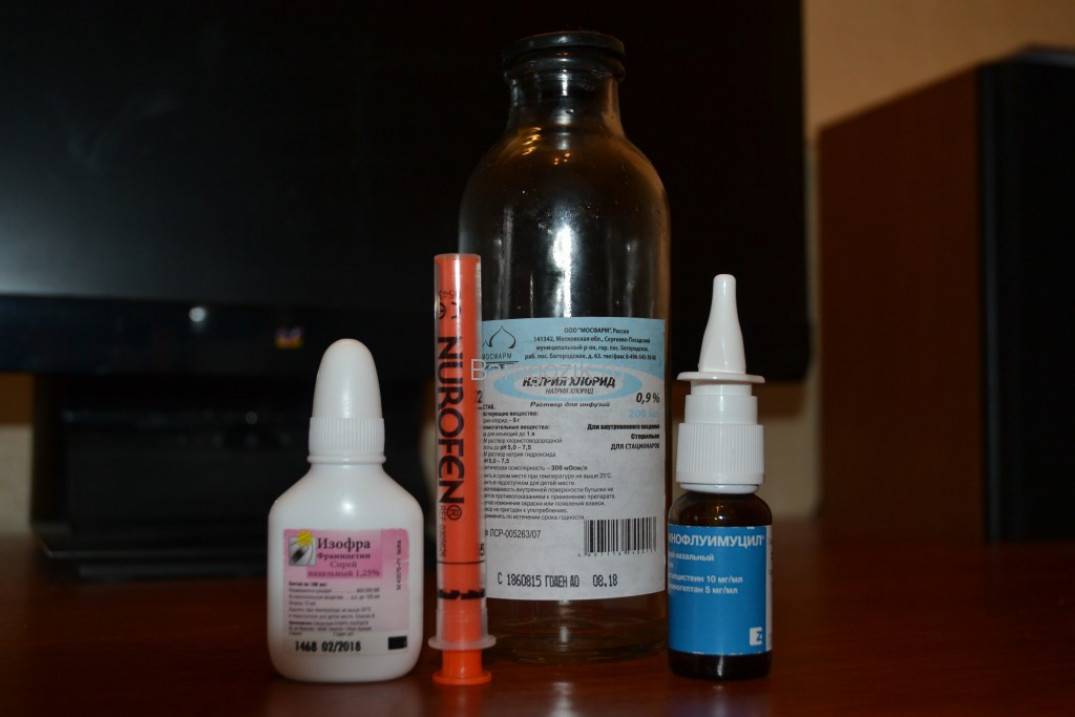
- местные антибиотики (Изофра);
- капли на основе морской воды (Аква Марис, Аквалор);
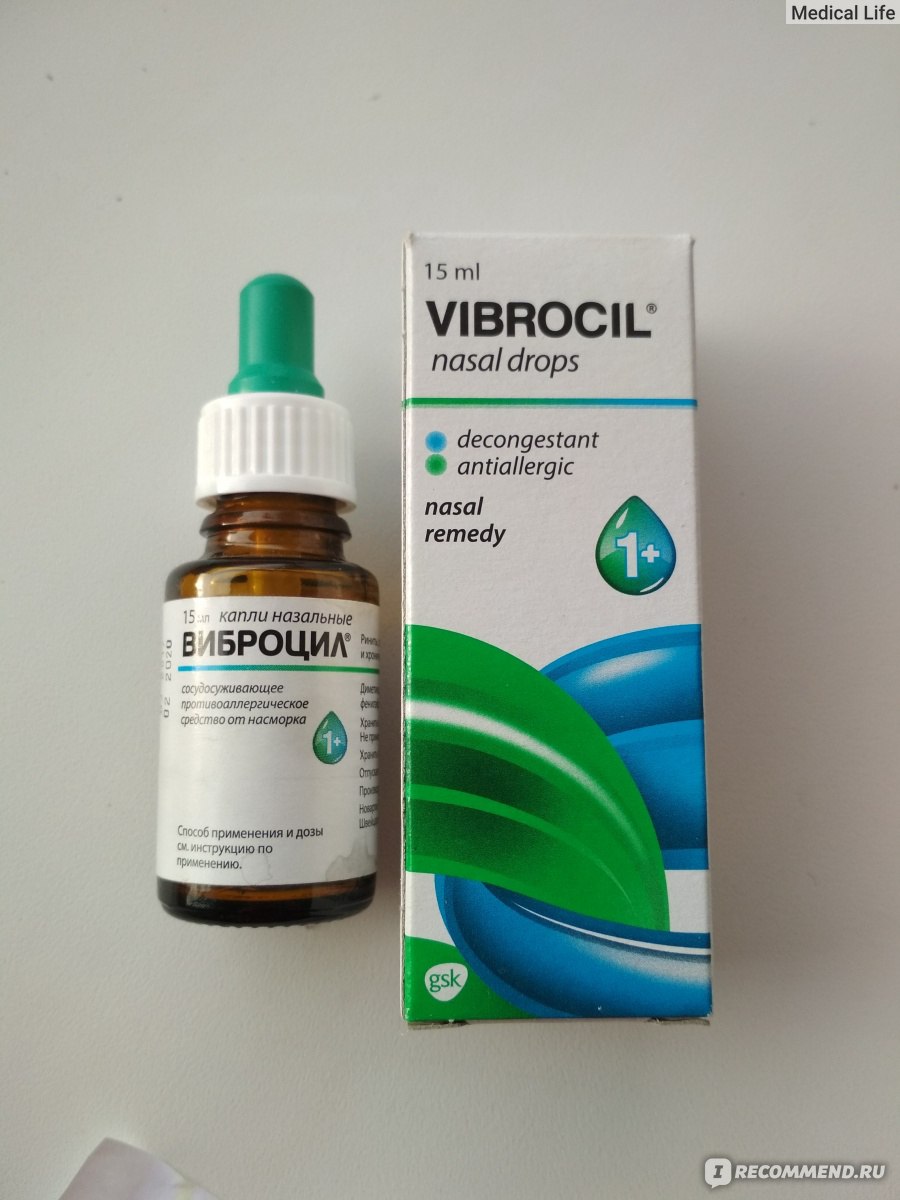
- антигистаминные капли в нос (Виброцил);
- жаропонижающие средства.
Причины их появления у детей
Детский организм чувствителен перед респираторными инфекциями больше, чем взрослый из-за несовершенства иммунной системы. В период с 2 до 7 лет у ребятишек часто появляется насморк.
Если малыш сам справляется с инфекцией, а каждая болезнь не сопровождается использованием антибиотиков, то повода для беспокойства нет. С помощью болезней организм формирует иммунитет.
Если у ребенка зеленые сопли, это не значит, что нужно срочно принимать системные противомикробные лекарства. Иногда бывает достаточно правильной организации условий пребывания и соответствующего ухода. Достоверно определить, что стало причиной такого насморка, может врач-отоларинголог после осмотра и лабораторных исследований.
Как правильно чистить
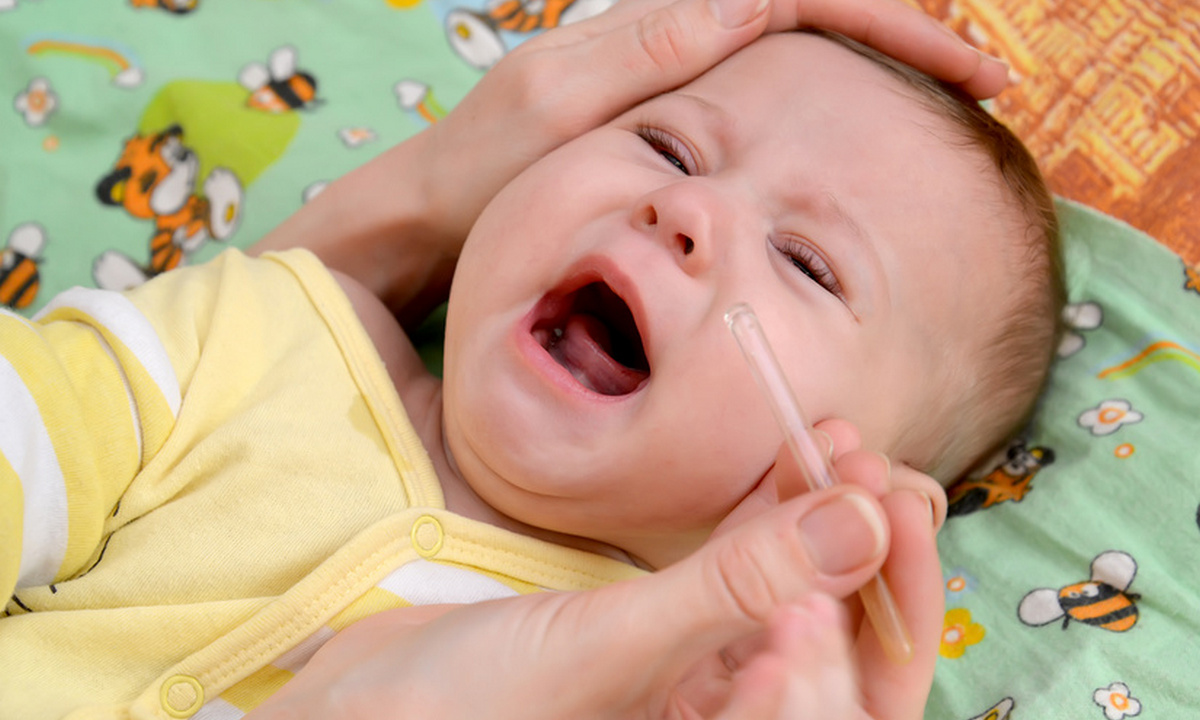
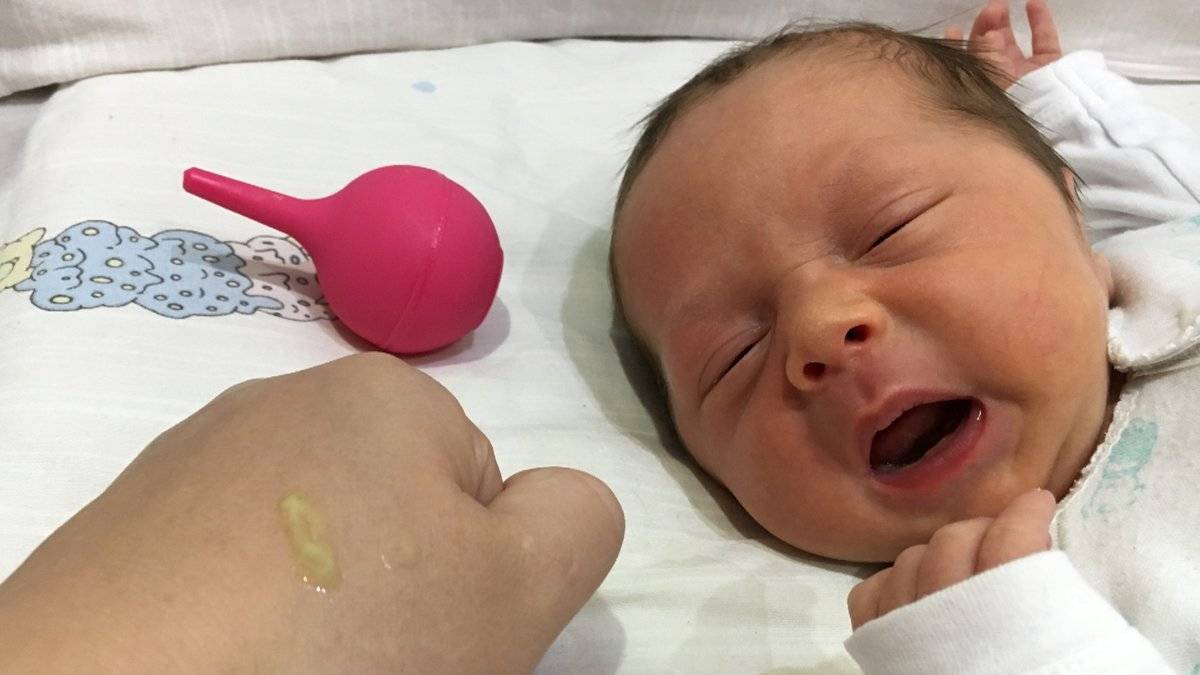
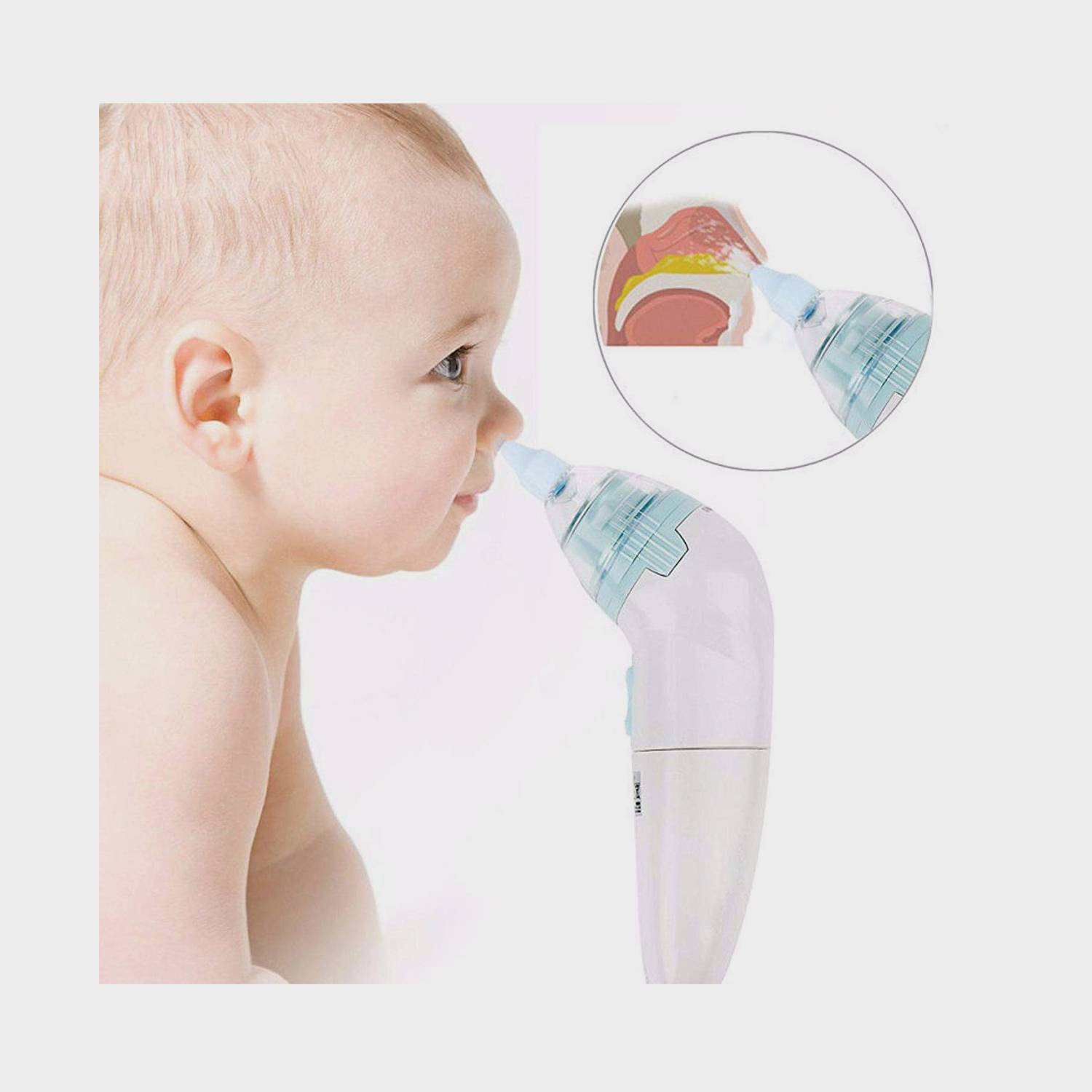
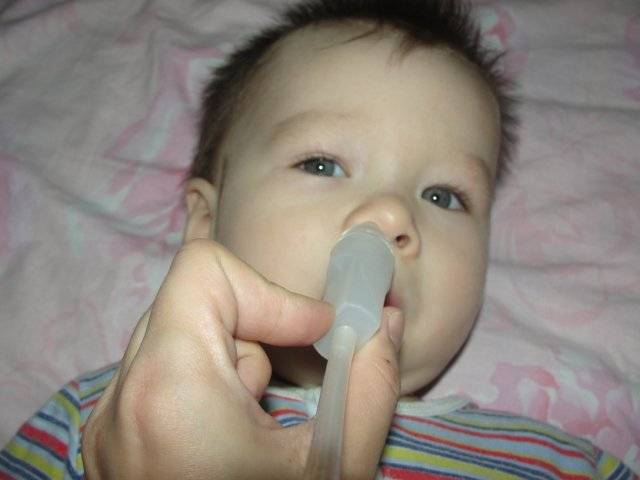
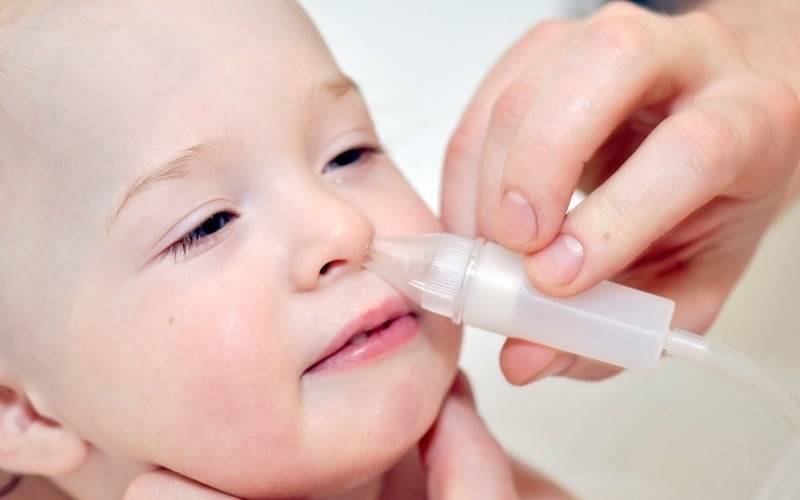
При возникновении насморка у новорожденного ребенка, в носике скапливается достаточно большое количество назального секрета, благодаря чему нарушается полноценный процесс дыхания. Скопившиеся в носовых ходах сопли, следует обязательно отсасывать при помощи специальных приборов, ведь малыш испытывает постоянный дискомфорт. Чтобы высосать избытки слизистого отделяемого можно использовать детский аспиратор или же резиновую грушу небольших размеров.
Аспиратор для отсасывания соплей должен быть с мягким резиновым наконечником, чтобы во время проведения процедуры не травмировалась тонкая слизистая оболочка носа ребенка. Лучше, если медицинский отсасыватель будет представлен единым целым, то есть без специальной насадки.
При проведении процедуры очищения носа с помощью аспиратора, ребенок должен обязательно находиться в вертикальном положении, чтобы скопления назального секрета не стекали по гортани. Прикрывая пальцем одну ноздрю грудничка, аккуратно ввести наконечник аспиратора в другую, постепенно нажимая на резиновую грушу. После того, как кончик медицинского отсасывателя будет введен в носовой проход ребенка, следует потихоньку отпускать грушу, таким образом отсасывать сопли.
Альтернативой аспиратору, может стать обычная резиновая клизма не больших размеров. Часто мамы отдают свое предпочтение именно этому медицинскому прибору. Отсасывать сопли у новорожденного при помощи клизмочки, необходимо, так же как и при проведении процедуры с помощью соплеотсоса. После проведения очистки носика грудничка, следует обязательно из клизмы или медицинского отсасывателя. Для этого можно просто нажать на основание прибора.
Аэрозольтерапия при слизисто-гнойных выделениях

Ингаляции способствуют экономному, точно дозированному распылению медикаментов, влияющих непосредственно на патологическую микрофлору в носовой полости, разжижающих слизь.
Детям назначают ингаляции муколитиками. Эти препараты можно и закапывать, но при таком способе:
- невозможно точно дозировать лекарство,
- средство долго не задерживается в полости, стекает в носоглотку.
Для разжижения и выведения слизисто-гнойного вязкого содержимого рекомендуют такие муколитики:
- Гипертонический раствор поваренной соли (20 г хлорида натрия разводят в 100 мл горячей воды). Такое средство размягчает корочки, снимает отёк и способствует выведению гнойного содержимого.
- Амброгексал. Препарат облегчает отхождение вязкой слизи, способствует восстановлению мерцательного эпителия.
- Флуимуцин. Лекарство выводит гнойное содержимое вместе с бактериями. Доза зависит от степени болезни, возраста ребёнка.
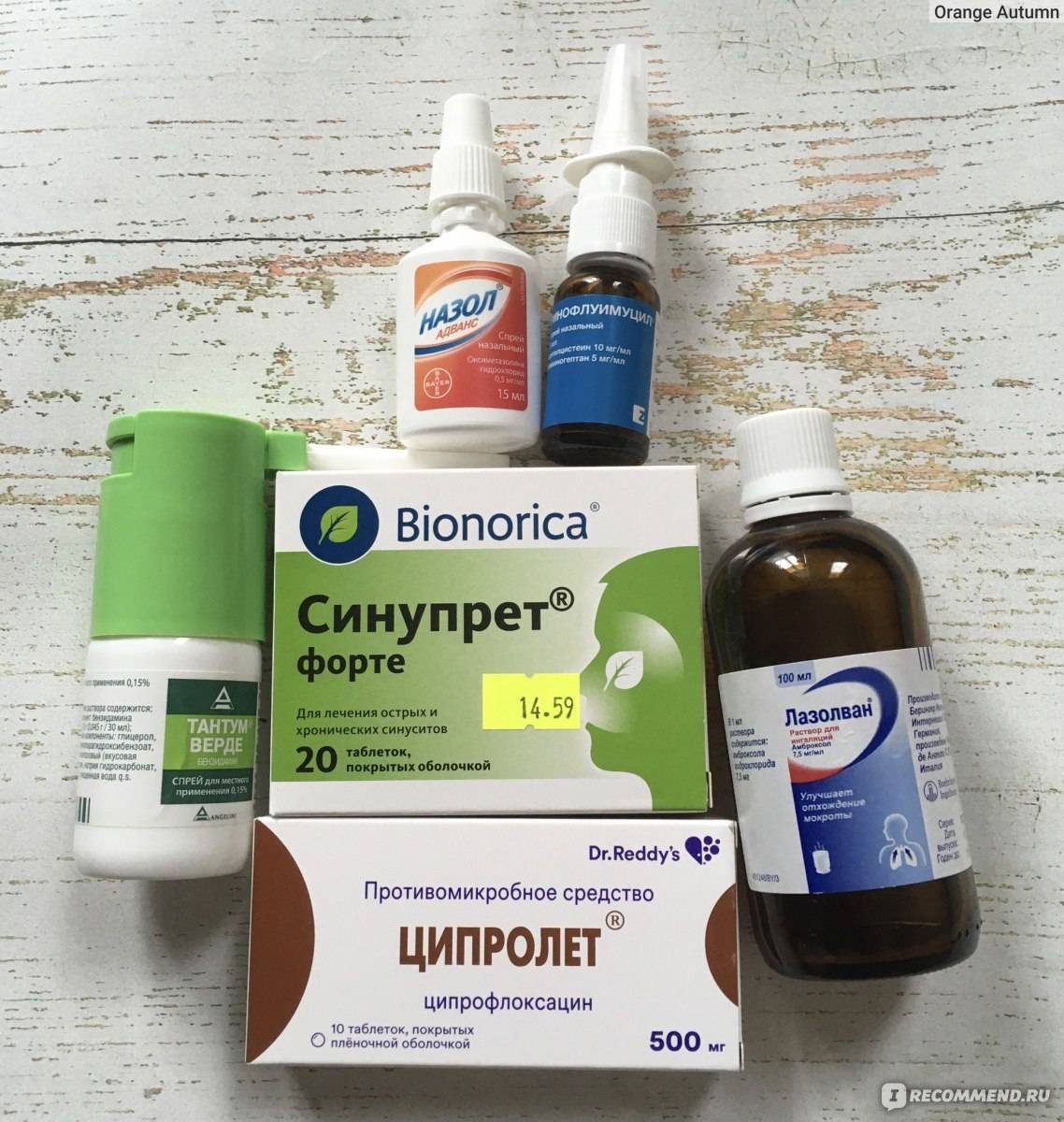
- Ринофлуимуцил. Обладает не только муколитическим действием. Он способствует уменьшению выработки секрета, снимает отёк. Его назначают при гнойных формах синусита, ринита.
- Лазолван. Его рекомендуют детям старше 6 лет. Препарат способствует разжижению мокроты, его можно применять с антибиотиками и кортикостероидами.
Если ингалятора нет, марлевые турунды смачивают препаратом и вводят в нос. Дабы не повредить слизистую, желательно, чтобы эту манипуляцию проводил специалист.
С помощью аэрозольтерапии при зелёных выделениях из носа, особенно если ринит сопровождается повышением температуры, обязательно вводят противобактериальные препараты:
- Изофра (применяют для лечения даже новорожденных),
- Полидекса (с 2,5 лет),
- раствор фурацилина,
- Биопарокс (с 2,5 лет),
- 1% раствор йодинола (с 5 лет).
Подробнее о препаратах Полидекса и Изофра.
Как лечить антибиотиками зелёные сопли у детей, порекомендует врач. В тяжёлых случаях необходимо будет внутривенное капельное вливание препаратов.
Но чтобы зелёные сопли больше не появлялись, надо проводить все процедуры последовательно. Для начала промывают нос, и только после того как слизисто-гнойное содержимое выведено, вводят антибиотики, сосудосуживающие препараты. Муколитики применяют перед промыванием, в том случае, если экссудат слишком вязкий.
После того как удалось спасти ребёнка от гнойных выделений, заложенности носа, расслабляться рано. Болезнь может вернуться, особенно если инфекцию только слегка придавили. Увы, но микробы быстро адаптируются к самым разным препаратам, и избавиться от них не так-то просто. Поэтому необходимо принимать меры для предотвращения рецидивов.
Как убрать сопли у новорожденного
Нужно ли пить антибактериальные таблетки при зеленых соплях?
По всем правилам назначения антибиотиков, предварительно необходимо определить бактерию путем бактериологического посева, и подобрать антибиотик, к которому инфекционный агент будет чувствителен.
К сожалению, результаты посева с антибиотикограммой приходят только через 10 дней, а в лучшем случае – через 5 дней. Что же выходит? Сидеть и ждать результаты, а инфекция пусть себе распространяется?
Конечно, нет. Врач назначит антибактериальное средство. В большинстве случаев удается справиться с инфекцией наугад. Зато, если препарат не подойдет, можно уже точно будет знать, что вызвало зеленые сопли и какой антибиотик на 100% будет эффективным.
Важно! Главное – бактериальный посев из носа и зева берут до применения антибактериальных средств. При затяжных зеленых соплях назначают антибактериальные средства системно (в виде таблеток или инъекционно). Для этого применяют антибиотики различных рядов и поколений
Чаще всего при бактериальном насморке прибегают к следующим антибактериальным препаратам:
Для этого применяют антибиотики различных рядов и поколений. Чаще всего при бактериальном насморке прибегают к следующим антибактериальным препаратам:
При затяжных зеленых соплях назначают антибактериальные средства системно (в виде таблеток или инъекционно). Для этого применяют антибиотики различных рядов и поколений. Чаще всего при бактериальном насморке прибегают к следующим антибактериальным препаратам:
- амоксиклаву;
- ампициллину;
- флемоксину-солютабу;
- аугментину (популярный антибиотик в детской практике);
- сумамеду;
- зиннату;
- макропену;
- цефуроксиму или цефазолину или цефтриаксонуцефазолину или цефтриаксону;
- офлоксацину;
- ципрофлоксацину;
- моксифлоксацину.
Системный антибиотик назначает только врач, учитывая возраст, вес и состояние пациента. При зеленых соплях, как правило, антибиотик применяют не менее 7 дней.
Статья по теме — список аналогов сумамеда.
Можно ли вылечить бактериальный насморк без антибиотиков?
Зеленые сопли у грудного ребенка
 У новорожденного может возникнуть физиологический насморк: он протекает без высокой температуры, детки хорошо кушают и не капризничают. В этом случае необходимо удалять слизь из носа с помощью маленькой груши или аспираторов и хорошо проветривать комнату.
У новорожденного может возникнуть физиологический насморк: он протекает без высокой температуры, детки хорошо кушают и не капризничают. В этом случае необходимо удалять слизь из носа с помощью маленькой груши или аспираторов и хорошо проветривать комнату.
Зеленые сопли у месячного ребенка лечат с помощью Аква Мариса и других препаратов на основе морской воды. В 2 месяца младенцы постоянно лежат, слизь стекает по задним стенкам и мешает дыханию. Ее необходимо постоянно удалять из носа. Детям с 3 месяцев показан Називин, с пяти месячного возраста – Виброцил, с 7 месяцев – Гриппферон. Малышам с 8 месяцев разрешается пользоваться согревающими мазями (при отсутствии воспаления), в 9 месяцев уже можно делать легкий массаж у глазниц носа.
Если у ребенка выявлена серьезная вирусная или бактериальная инфекция с сопутствующими симптомами (зеленые сопли, кашель, температура), то необходимо комплексное лечение. Все препараты назначает педиатр. Запрещается заниматься самолечением.
Возрастные особенности лечения
- Если ребенку уже исполнился 1 год, то можно применять небулайзер для ингаляций. Малыш должен дышать раствором хлорида натрия или травяным сбором.
- Детям с 3 лет разрешают применять местные антибиотики – например Полидекса.
- Малышам с 5 лет можно давать большинство местных и системных антибактериальных препаратов.
- Школьникам с 7 лет необходимо регулярно промывать нос, делать ингаляции и тепловые компрессы.
Особые указания по применению препарата Назонекс
Применение препарата у детей младшего возраста должно проводиться с помощью взрослых. Назонекс нельзя применять при наличии местной инфекции с вовлечением в процесс слизистой оболочки полости носа
В связи с тем, что ГКС замедляют заживление ран, препарат не следует назначать больным, которые недавно перенесли оперативные вмешательства или травму носа до полного заживления ран
Назонекс следует назначать с осторожностью или не назначать вовсе больным с активной или латентной туберкулезной инфекцией, а также при нелеченных грибковых, бактериальных, системных вирусных инфекциях, при офтальмологических инфекциях, вызванных вирусом простого герпеса. После 12-месячного лечения Назонексом не возникало атрофии слизистой оболочки полости носа; кроме того, при применении мометазона фуроата отмечена тенденция к нормализации гистологической картины при исследовании биоптатов слизистой оболочки полости носа
Тем не менее больные, которые используют Назонекс на протяжении нескольких месяцев и дольше, должны проходить периодический осмотр с целью выявления возможных изменений слизистой оболочки полости носа
В случае развития локальной грибковой инфекции носа или глотки может понадобиться прекращение терапии Назонексом и проведение специальной терапии. Раздражение слизистой оболочки полости носа и глотки, которое сохраняется в течении продолжительного времени, также может быть показанием к прекращению лечения Назонексом. При длительном лечении Назонексом признаков угнетения гипоталамо-гипофизарно-надпочечниковой системы не отмечено. Больные, которые переходят на лечение Назонексом после продолжительной системной терапии ГКС, должны находиться под врачебным наблюдением. Отмена системных ГКС у таких больных может привести к недостаточности функции коры надпочечников, что может требовать проведения соответствующих мер. В период перехода от лечения ГКС системного действия к лечению Назонексом у некоторых больных могут возникнуть симптомы отмены ГКС (артралгия, миалгия, повышенная утомляемость и депрессия). Изменение терапии может также выявить аллергические заболевания, которые ранее маскировались применением системной терапией ГКС (аллергический конъюнктивит, экзема и др.) Больные, которые получают терапию ГКС, имеют потенциально сниженную иммунологическую реактивность и должны быть предупреждены о повышенном риске заражения в случае контакта с больными некоторыми инфекционными заболеваниями (например ветряной оспой, корью), а также о необходимости консультации врача, если подобный контакт произошел. Следует предупредить пациентов о необходимости немедленного обращения к врачу в случае возникновения признаков или симптомов тяжелой бактериальной инфекции, таких как повышение температуры тела, сильная односторонняя боль в области лица или зубная боль, орбитальная или периорбитальная припухлость/отек, или ухудшение состояния после начального улучшения.Дети. При проведении плацебо-контролируемых клинических исследований у детей, у которых Назонекс применялся в суточной дозе 100 мкг в течение 1 года, задержки роста не отмечалось. Не исследована безопасность и эффективность Назонекса при лечении назальных полипов у детей и подростков в возрасте до 18 лет, симптомов риносинусита — у детей в возрасте до 12 лет, сезонного или круглогодичного аллергического ринита — у детей в возрасте до 2 лет.Применение в период беременности и кормления грудью. Специальные исследования действия препарата в период беременности не проводились. После интраназального назначения препарата в максимальной терапевтической дозе мометазон не определяется в плазме крови даже в минимальной концентрации. Следовательно, можно ожидать, что влияние препарата на плод будет несущественным, а потенциальная токсичность относительно репродуктивной функции — очень низкой. Тем не менее, как и другие ГКС для интраназального применения, Назонекс следует назначать в период беременности или кормления грудью только в том случае, если ожидаемые преимущества его назначения оправдывают потенциальный риск для матери, плода или грудного ребенка. Дети, матери которых в период беременности получали ГКС, должны быть обследованы для выявления возможной гипофункции надпочечников.