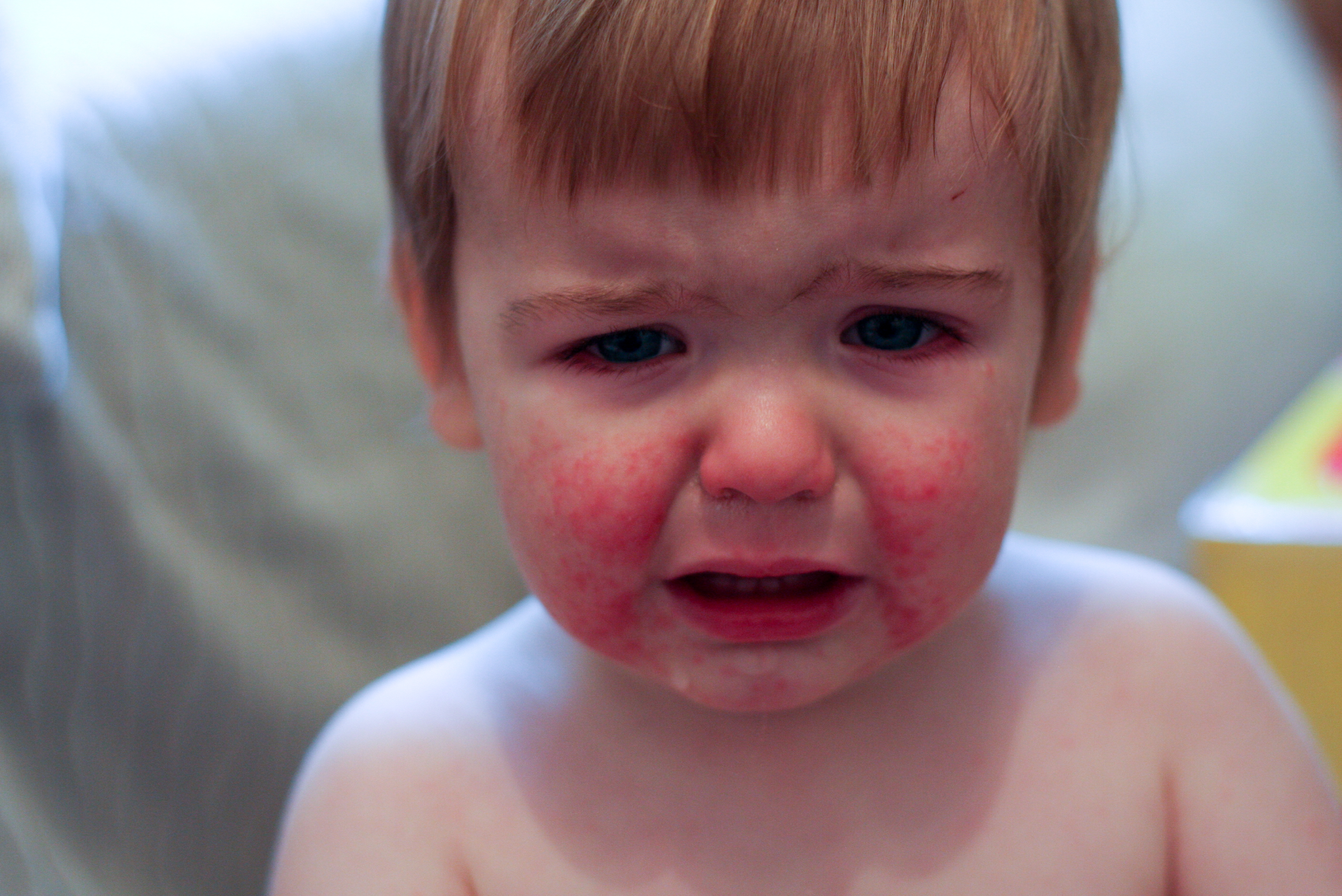
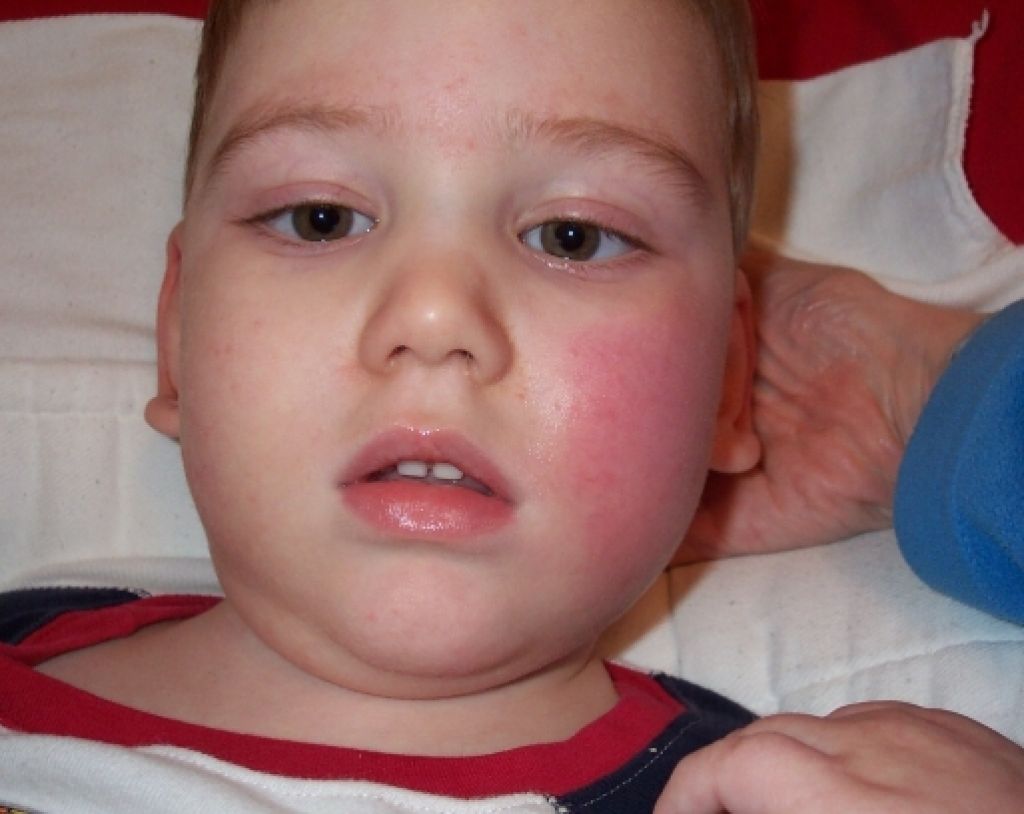
Симптомы рака, на которые можно обратить внимание: кровь в моче
Кровь в моче или гематурия — один из симптомов рака у детей. Это может быть связано с различными видами рака, включая рак почек, мочевого пузыря и простаты.
Если вы обнаружили кровь в моче своего ребенка, необходимо немедленно обратиться к врачу. Раннее выявление рака у детей может повысить шансы на успешное лечение и выздоровление.
Врач проведет обследование и назначит дополнительные исследования, такие как ультразвук, компьютерная томография и биопсия, чтобы определить наличие рака и его стадию.
Никогда не стоит подвергать риск здоровье вашего ребенка
Будьте бдительны и обращайте внимание на любые изменения в его состоянии. Если вы заметили кровь в моче, сразу обратитесь к врачу!
Отлив испуга, как отлить испуг
Наши предки часто лечили испуг у детей с помощью отливания воском. Этот метод считался весьма эффективным и применялся в качестве спасительного средства от испуга практически в каждой семье.

Для отлива испуга с помощью воска потребуется вот что:
- миска;
- чистая вода с колодца;
- восковые свечи — 3 штуки;
- тара для плавки свечей.

Также потребуется и помощь кого-то из родных, потому что в одиночку этот обряд проводить крайне неудобно и опасно. Вы рискуете обжечься раскаленным воском сами, а также и можете случайно обжечь им малыша.
Итак, сначала надо расплавить свечи. Для этого помещает их в какое-то эмалированное блюдо, и ставим на водяную баню.
Затем миску с водой размещаем над головой малыша и вливаем туда расплавленный воск со словами: «Лейся, лейся ты свеча. Как растопилась ты, да течешь теперь, так пусть и вытекает из моего чада (имя) страх злобный да уходи прочь от дома нашего. Да будет крепко слово мое, да помогут мне силы всевышние».
 Потом надо воск, который стек в воду, закопать под ближайшим деревом. Процедуру следует повторять дважды в день. Это делается утром, как только просыпается солнышка и вечером, когда происходит закат. Не менее 9-ти дней подряд надо совершать подобный ритуал.
Потом надо воск, который стек в воду, закопать под ближайшим деревом. Процедуру следует повторять дважды в день. Это делается утром, как только просыпается солнышка и вечером, когда происходит закат. Не менее 9-ти дней подряд надо совершать подобный ритуал.
При этом надо смотреть на обратную сторону фигуры, которая образуется при отливании воска. Обычно над испуганным ребенком в ней есть какие-то вкрапления и пятна. Когда испуг уходит, то фигурка эта постепенно становиться чистой.
У ребенка мешки под глазами: причины
При нормальном режиме дня (достаточный сон, правильное питание и отдых) отек глаз у ребенка является поводом для беспокойства о его здоровья у родителей. Является ли этот дефект проявлением какой-либо болезни?
Чтобы приступить к лечению, в первую очередь нужно выявить причины появления данного дефекта.
Отек глаз у ребенка, причины могут быть не только косметической направленности, но и неполадками в здоровье малыша: • Водно-солевой дисбаланс.
Нарушение режима снаБольшая нагрузка на глазаПериод болезни при воспалении околоносовых пазухах и глаз (конъюнктивит)Аллергическая реакцияНарушения в работе почекСердечная недостаточность
Также отеки под глазами могут быть причиной конъюнктивита и ячменя у грудничка
Важно своевременно исключить появление данной проблемы и принять меры для лечения
Как видите, имеются различные причины появления отечности под глазами, которые свойственные именно для детской категории.
Мешки под глазами у ребенка: предпосылки к появлению
Почему у ребенка мешки под глазами? В любом случае требуется консультация врача-специалиста, устранение причин появления мешков под глазами и исключение хронических заболеваний
Очень важно отрегулировать режим дня и питание ребенка, а также обеспечить достаточный отдых и ежедневные прогулки на свежем воздухе
У ребенка мешки под глазами, причины их вызывающие, как отмечают родители, – простудные, вирусные или почечные заболевания, а также период ремиссии.
Это легко объяснить:• во-первых, ОРВИ затрагивают назальные пазухи, которые находятся в тесной связи с сосудами около глаз; • во-вторых, наличие различных болезней дает осложнение на работу почек, из-за чего и появляются отеки вокруг глаз; • в-третьих, на работу внутренних органов оказывают негативное воздействие принимаемые для лечения лекарства, что также провоцирует появление данного дефекта.
Мешки под глазами у грудничка и детей до года могут провоцировать:• повышенное внутричерепное давление; • прорезывание зубов; • частый плач; • неправильный режим дня; • аллергия.
Если причина в нарушении работы внутренних органов у ребенка, тогда следует обратиться к специалисту (гастроэнтерологу, нефрологу, кардиологу или эндокринологу). После сдачи соответствующих анализов, УЗИ и полного обследования врач назначит дальнейшее лечение. Чаще всего достаточно просто выполнить УЗИ почек и все станет понятно.
Своевременное обращение к специалисту поможет предотвратить развитие более серьезных заболеваний. Врач проведет обследование и пропишет соответствующее лечение.
Как убрать мешки под глазами у ребенка
Если у ребенка помимо отеков под глазами, выявлены и другие болезненные признаки, родителям следует обратиться незамедлительно к врачу:• Боли в животе, в боку, пояснице • Резкое покраснение глаз и слезотечение • Головные боли и утомляемость • Отечность и других частей тела • Нарушение мочеиспускания.
У ребенка отек глаз что делать?
После того, как была выявлена причина появления мешков под глазами, нужно действовать. В первую очередь необходимо отрегулировать режим дня, правильное питание, оптимальную температуру в детской комнате и ограничить потребление жидкости. Следует также исключить авитаминоз у ребенка и пропить комплекс витаминов для кожи. Далее, если причина в аллергии, выявить и исключить аллерген.
Местные отёки
Однако на возникновение местных отёков у грудничка оказывает влияние множество факторов, среди которых можно отметить:
- генетическая предрасположенность, особенность строения органов зрения (прозрачные кожные покровы, через которые просвечивает капиллярная сетка, создающая эффект тёмных кругов);
- нехватка сна, переутомление;
- чрезмерное употребление солёных продуктов (соль способна удерживать воду в организме);
- проникновение инородного предмета в глаза.
Мешки вокруг глаз могут спровоцировать различные патологии:
- заболевания почек и урогенитального тракта;
- болезни сердца;
- вегетососудистая дистония;
- низкий гемоглобин в крови;
- нарушение метаболизма;
- гельминтоз;
- увеличение внутричерепного давления;
- насморк;
- конъюнктивиты;
- ОРВИ;
- гайморит, воспалительные явления в пазухах носа, заложенность и др.;
- нарушение функции слёзовыводящих каналов;
- аллергические реакции. При этом припухлость образуется внезапно, глаза становятся красными, наблюдается усиленное слезотечение и выделения из носа.
Как часто дети заболевают раком?
Рак детей — это редкое явление, и оно составляет около 1% всех случаев рака. Каждый год в США диагностируется примерно 16 000 новых случаев рака у детей младше 19 лет.
Существует несколько типов рака, которые чаще всего встречаются у детей, например, лимфомы, головно-мозговые опухоли и рак почек.
Стоит отметить, что вероятность заболеть раком у детей варьируется в зависимости от возраста. Например, рак младенцев редок, но у детей в возрасте 15-19 лет он становится более частым.
Несмотря на то, что рак детей — это редкое явление, важно знать, на что обратить внимание, чтобы вовремя обнаружить любые необычные симптомы и своевременно начать лечение. Носите контактные линзы?
Да 33.33%
Нет, делал(а) операцию по коррекции зрения 66.67%
Нет, у меня хорошее зрение 0%
Носите контактные линзы?
Да 33.33%
Нет, делал(а) операцию по коррекции зрения 66.67%
Нет, у меня хорошее зрение 0%
Синдром Зудека
В большинстве случаев к синдрому Зудека приводит травма или несчастный случай
. Он вызывает сильную боль, даже при небольшом прикосновении к коже.
Синдром Зудека может быть ограничен только одной конечностью, хотя боль может поражать и другие органы.
Люди, страдающие от этого синдрома, чувствуют жгучую острую боль
, либо мучительные, пульсирующие ощущения. У больных могут возникать обострения из-за смены температуры, либо при ударе, область поражения опухает, становится болезненной и ригидной и даже может измениться в цвете.
Хотя болезнь лечится, как правило, путь к выздоровлению достаточно долгий и сложный, что включает в себя физиотерапию и иногда операцию.
Диагностика
Даже после единичного приступа важно провести диагностику и разобраться в вопросе, почему возникли конвульсии. Это позволит избежать рецидива, назначить лечение и просто успокоиться
Судороги могут возникнуть не только при температуре, эпилепсии. У грудничков они могут быть первыми признаками ДЦП или задержки психического развития.
После выздоровления педиатр дает направление на анализы и посещение невропатолога или эндокринолога. Анализы включают общую картину мочи, крови и биохимию. В большинстве случаев потребуется сделать электрокардиограмму и пройти консультацию кардиолога.
Педиатр и невропатолог соберут историю приступа, задавая вопросы о следующем:
- наследственность;
- что могло послужить причиной приступа;
- особенности беременности и родов;
- особенности первого года жизни;
- продолжительность атаки;
- симптомы;
- характер судорог;
- сколько раз повторились спазмы;
- была ли потеря сознания.
В некоторых случаях невролог отправит на так называемую люмбальную пункцию – пробу спинномозговой жидкости. Обязательно назначается электроэнцефалограмма. При подозрении на новообразования или сосудистые нарушения врач дает направления на УЗИ головного мозга и шеи, МРТ или компьютерную томографию. Возможно, потребуется проверка глазного дна и консультация окулиста.
Судороги при температуре также требуют диагностики, несмотря на то, что причина их возникновения кажется ясной. Только у 5% маленьких детей при гипертермии появляются конвульсивные приступы, поэтому лучше убедиться, что никаких органических патологий у ребенка нет.
Кожные проявления
Если при описании болезни использовать медицинские термины, то Арлекина синдром проявляется как компактное ороговение кожи. На ней отсутствует так называемый зернистый слой, вместо этого заметны бляшки, формирующиеся при растрескивании эпидермиса. Эти образования имеют шестигранную форму, часто они разделены глубокими красными трещинами. Цвет кожи при этом серый или желтушный.
Дети, рождённые с этим синдромом, часто имеют другие отклонения: у них может наблюдаться деформация рта (он напоминаем рыбьи губы), выворот век, неправильно развитые, слишком плоские уши. В некоторых случаях диагностируют микроцефалию, когда у малыша недоразвита черепная коробка: в результате он рождается с очень маленьким мозгом. Такие дети погибают в неонатальном периоде или при появлении на свет.
Нервная система
Обычно родители обращают внимание на температуру тела: нормальная — значит, все хорошо, высокая — нужно дать аспирин. Но даже и с этим все не так просто
Например, температура повышается, а руки — как лед. Это говорит о спазме периферических кровеносных сосудов.
Если руки у малыша постоянно холодные, это сигнал, что у него повышена возбудимость нервной системы. Вообще нарушение терморегуляции говорит об уязвимости детского организма, неспособности его нервной системы справиться со стрессами. Это относится и к такой особенности ребенка, как потливость. Постоянно влажные ладони, вечно взмокшее нижнее белье, даже если не было бурных игр, — сигнал о неполадках в нервной регуляции организма.
О состоянии, близком к неврозу, свидетельствуют и другие признаки — малыш любит теребить что-нибудь в руках, грызть ногти, часто внезапно вздрагивает, разговаривает во сне (ничего страшного, если это бывает время от времени, а вот если повторяется каждую ночь, имеет смысл проконсультироваться у невропатолога).
Если ребенок постоянно взвинчен, возбудим, если его трудно увлечь игрой, а начав играть, он уже не может остановиться, забывается, агрессивно реагирует на попытки вмешаться, устраивает длительные истерики, то не стоит списывать все на дурной характер — возможно это симптомы повышенного внутричерепного давления. Такого ребенка рекомендуется показать невропатологу.
К чрезмерной возбудимости нервной системы могут привести и нарушения в работе щитовидной железы. При этом у малыша может быть учащенное сердцебиение. Об избытке гормонов щитовидной железы говорят также слегка выпуклые глаза. В этом случае необходима консультация у эндокринолога.
Кружки из банановых кожур: кулинарные эксперименты юного гурмана
Если ваш ребенок любит экспериментировать в кухне и вы ищете интересные и полезные рецепты для него, то рекомендуем попробовать приготовить кружки из банановых кожур. Это не только вкусное, но и веселое блюдо, которое позволит вашему юному гурману раскрыть свой творческий потенциал.
Для приготовления кружек из банановых кожур вам понадобятся несколько спелых бананов, нож и некоторые дополнительные ингредиенты по вашему выбору. Сначала необходимо аккуратно отделить кожуру от банана, оставив ее целой. Затем можно начинать экспериментировать с начинкой.
Одной из вариаций начинки может быть простое сочетание меда и орехов. Вырезайте кружки из банановых кожур и немного иссушите их на солнце или в духовке. Затем нанесите на каждую кружку небольшое количество меда и посыпьте измельченными орехами. Поверх можно добавить еще немного меда, чтобы все хорошо склеилось.
Еще одним интересным вариантом начинки является комбинация творожной массы с ягодами. Приготовьте творожную начинку из творога, сметаны и сахара. Вырежьте кружки из банановых кожур и аккуратно заполните их творожной массой. Добавьте свежие или замороженные ягоды на ваш выбор — это может быть клубника, малина, черника или другие ягоды.
Если ваш юный гурман любит шоколад, то вы можете использовать начинку из шоколадного крема и бананов. Нагрейте шоколадный крем на водяной бане или в микроволновке до состояния плавленой массы. Вырежьте кружки из банановых кожур и поместите в каждую кружку небольшое количество шоколадного крема. Оставьте на некоторое время до застывания.
Таким образом, приготовление кружек из банановых кожур — это увлекательное и полезное занятие для вашего ребенка. Он не только научится готовить самостоятельно, но и разовьет свою творческую мысль, экспериментируя с различными начинками. А в конечном итоге сможет насладиться вкусным и оригинальным блюдом.
Особенности парасомний

- Ночные страхи. Характеризуются внезапным пробуждением, сопровождающимся криком или плачем.
Эпизодическое проявление приступа увенчивается частыми сокращениями сердечной мускулатуры, иногда отмечается учащенное дыхание или его остановка.
Расстройства обладают амнезирующей формой и тенденцией к самостоятельной ликвидации. Лечение обычно не требуется, если не отмечается постоянных рецидивов и прогресса расстройства.
- Ночная миоклония. Расстройство сна, для которого присуще повышение двигательной активности в ночное время. К данному нарушению, прежде всего, относят синдром беспокойных ног, судорожные состояния и ритмические двигательные расстройства. При легких формах пациент может даже не подозревать наличие у себя отклонений. Дифференциальная диагностика проводится с помощью полисомнографического исследования.
- Снохождение. Нарушение отличается нехарактерными поведенческими актами во сне — хождением без пробуждения, невнятным разговором, в самых редких случаях — прием пищи без пробуждения. Больной может садиться на кровати, производить патологические двигательные акты, издавать странные звуки.
Расстройство часто встречается у детей, однако может начаться и в пожилом возрасте. Сомнамбулизм — достаточно опасное явление. В медицинской практике отмечались случаи смерти и механических травм во время непроизвольного хождения во сне. При этом пробуждение пациента становится усложненным, а сами приступы амнезируются.
- Эпилепсия сна. Эпилептические приступы, отмечающиеся в ночное время. Нередко сопровождаются апноэ и энурезом.
- Бруксизм. Громкий интенсивный скрежет зубами, наступающий во сне. Раньше люди ошибочно считали ночной бруксизм проявлением наличия паразитических червей, однако это никак не связано с глистной инвазией. Сам больной не замечает проявлений болезни, но близкие люди часто просыпаются от характерных звуков.
Отмечается преимущественно во второй фазе сна. Имеет свойство прогрессировать, и даже нарушать целостность зубов. Расстройство бывает связано не только с неврологическими, но и со стоматологическими проблемами пациента.
- Наследственный сонный паралич. Для данного расстройства характерно внезапное пробуждение, сопровождающееся резким оцепенением конечностей. Часто заболевание имеет наследственную этиологию и плохо поддается терапии.
- Недержание мочи. Часто наблюдается в ночное время у детей, однако может сохраняться и по достижении взрослого возраста. Расстройство связано с психосоматическими и нервными расстройствами, бывает наследственным и приобретенным в результате тяжелой механической травмы, сильного шока или психоэмоционального потрясения.
Мицетома (мадурская стопа)
Мицетома – это грибковая инфекция, которая чаще всего встречается в Африке, Индии, Центральной и Южной Америке. Симптомы включают в себя опухание стоп и ног
, хотя болезнь может распространиться и по всему телу.
Позже из опухших частей тела может начать выходить гной. Как правило, состояние не болезненное
, поэтому пациенты часто не сразу обращаются за медицинской помощью.
В настоящий момент лечения от этой болезни не существует, и в тяжелых случаях она может привести к потере конечности. Однако болезни можно избежать, если следить за чистотой рук и ног, особенно, находясь в поле или на природе.
Профилактика спазмофилии
Она сходна с профилактикой рахита и должна начинаться ещё в утробе матери. Беременная женщина обязательно должна принимать поливитаминные комплексы, которые содержат в своём составе витамин Д. После рождения малыша их приём продолжается.
Хотя бы до 6 месяцев ребёнок должен получать грудное молоко, а при невозможности – адаптированную молочную смесь. Вскармливание грудничков цельным коровьим молоком запрещено. Его лучше ввести в рацион малыша после достижения 12 месяцев. Следует также своевременно и правильно вводить ребёнку блюда прикормов.
Согласно национальной программе союза педиатров России, разработанной в 2017г, все дети до 3-х лет должны получать холекальциферол. Для малышей до 12 месяцев его доза составляет 1000 МЕ в сутки, с 12 до 36 месяцев – 1500 МЕ в сутки. Также рекомендован приём витамина Д детям более старших возрастов по 1000 МЕ в сутки. Для детей северных регионов дозировки увеличены и составляют до 6 месяцев – 1000 МЕ в сутки, с 6 месяцев – 1500 МЕ в сутки.

Содержание витамина Д в продуктах невелико. Им богат только жир печени трески и нескольких глубоководных рыб, а также желток куриного яйца и сливочное масло.
Витамин Д выпускается в форме капель для приёма внутрь. Существуют современные водо- и жирорастворимые формы холекальциферола в одной капле которого содержится 500 МЕ витамина Д.
В настоящее время взрослым людям также рекомендован приём витамина Д с целью профилактики различных заболеваний, в том числе атеросклероза.
Что такое спазмофилия
По-другому спазмофилию называют ещё рахитогенная тетания. Наверное, правильнее будет говорить о спазмофилии не как об отдельной болезни, а как об одном из симптомокомплексов недостаточности витамина Д.
Спазмофилия — это состояние, которое связано с рахитом по механизму развития. Оно обусловлено нарушением минерального обмена и снижением работы паращитовидных желёз, полигиповитаминозом. Для спазмофилии характерной чертой является склонность малышей первых 6– 18 месяцев жизни к приступам судорог и другим проявлениям повышенной нервно-мышечной возбудимости, например, к внезапному напряжению мышц скелета, дыхательных путей. Такие симптомы возникают в результате того, что в организме малыша резко снижается уровень ионизированного кальция.
Спазмофилия у детей может возникать в том случае, если вдруг в организме ребёнка, который переносит рахит, резко повышается уровень витамина Д- холекальциферола. Связанные с этим изменения обмена веществ запускают механизмы развития тетании.

По статистике спазмофилия проявится у 3-4% малышей, страдающих тяжёлой и средней тяжести формами рахита. Чаще всего это будут мальчики, чем девочки. Время года, когда резко возрастает количество случаев спазмофилии – весна.
Некоторые исследователи обозначают термином «спазмофилия» тетанию разного происхождения: при нарушении всасывания минеральных веществ в кишечнике, болезнях почек, нарушении функции некоторых эндокринных желёз и при различных других патологических состояниях.
Как бороться с детскими страхами: советы психологов
Универсального ответа на вопрос о том, как помочь ребенку преодолеть страх, конечно, не существует. Для начала попробуйте выяснить, что могло стать причиной возникновения страха. Малыш увидел страшный сон? Испугался, услышав сказку о Бабе-Яге? Будьте терпеливы и деликатны:
Не высмеивайте страхи малыша и не обсуждайте их с посторонними людьми.
Откажитесь от запугивания как метода воспитания.
Постарайтесь поговорить с ребенком о его страхах в спокойной и дружелюбной манере. Обсудите с ним, что может уменьшить страх? Толчком к такому разговору может стать, например, детская книга на похожую тему.
Относитесь бережнее к психике малыша, оградите его от страшных фильмов, историй и новостей.
Подайте личный пример. Не секрет, что маленькие дети часто копируют поведение родителей
Поэтому взрослым важно преодолеть собственную тревожность и разобраться с фобиями.
Последствия
Возникновение судорожного синдрома у новорожденных, особенно недоношенных, может привести к смерти. Отмечается, что при неустановленных причинах повторных приступов у таких детей развивается энцефалопатия или ишемический инсульт. Часто летальный исход возможен при менингококковой инфекции.
Припадки, возникающие из-за нарушения обмена веществ, и фебрильные судороги обычно поддаются лечению. Последние проходят, не оставив и следа, особенно у грудничков. Но если приступы возникают у детей постарше, появляются неоднократно, то возникает риск кислородного голодания, задержки психического развития и грубого поражения всех сфер личности.
Важно помнить, что появление приступа сопровождается нарушением координации движений и потерей сознания. При падении на асфальт, твердые поверхности, острые предметы можно получить травму, в том числе черепно-мозговую
Первая помощь должна включать меры безопасности для пострадавшего.
Детей, склонных к эпилепсии, лучше не оставлять одних ночью. Во время ночного отдыха, когда за дитем никто не наблюдает, возможно падение с кровати, защемление и откусывание языка.
КОРЬ У ДЕТЕЙ В СОВРЕМЕННЫХ УСЛОВИЯХ.
Корь – острое инфекционное заболевание, вызываемое вирусом кори, которое передается воздушно-капельным путем, с каплями слюны и слизи, при кашле и разговоре.
Корь — «детская чума». Она затрагивает все слои населения, начиная с периода новорожденности (возможна даже врожденная корь), вплоть до взрослых любого возраста различных социальных и профессиональных групп.
По данных ВОЗ за период с 2000-2010гг противокоревая вакцинация привела к снижению глобальной смертности от кори на 74%.
Источником заражения является больной человек. Он становится заразен уже в последние 2 дня инкубационного периода, когда еще нет признаков болезни. Вирус выделяется из организма до 4 дня высыпаний, т. е. человек остается опасным для окружающих 7-10 дней.
Как вирус кори ведет себя в организме
Вирус попадает в организм здорового человека через слизистую оболочку дыхательных путей. Оттуда выходит в кровь, которая заносит его в лимфатические узлы и селезенку, где он активно размножается. Это происходит во время инкубационного периода, который длится 7-17 дней. После этого новое поколение вирусов второй раз выходит в кровь и рассеивается по организму. Они поражают кожу, конъюнктиву, слизистую оболочку полости рта, дыхательных путей, кишечника и ЦНС.
Симптомы и признаки кори у детей.
1. Повышается температура тела до 39.
2. Ребенок капризничает, плачет, плохо спит.
3. Может присоединиться боль в голе, чихание, громкий «лающий» кашель, гнойные выделения из глаз, светобоязнь. Стул становится учащенным, может присоединиться рвота.
4. Появляется одутловатость лица из-за воспаления шейных лимфатических узлов, которые поражаются вирусом.
5. На 2-4 день болезни на слизистой оболочке твердого и мягкого неба появляются плоские красные пятна 0,5 см в диаметре. Через 1-2 дня у ребенка горло становится красным, и пятна сливаются на этом фоне.
6. На слизистой оболочке щек возле жевательных зубов появляются небольшие белые пятна, напоминают крупинки манной каши. Пятна – Филатова — Коплика-Бельского. Они являются характерным симптомом кори и появляются на 3-5 день болезни. У детей до года они могут отсутствовать.
2. Период высыпаний продолжается 4-5 дней
Сыпь появляется на 3-4 день после начала болезни. Первые высыпания на лице и за ушами. Затем они распространяются на шею, верхнюю часть груди и спины. На 2-й день сыпью покрывается туловище, а на 3-й день ноги и пальцы на руках.
На фоне здоровой неизмененной кожи появляются розовые узелки неправильной формы, возвышающиеся над кожей. Папулы кори имеют плоскую поверхность и окружены красноватыми пятнами. Они быстро увеличиваются в размерах и сливаются между собой.
Новые высыпания сопровождаются высокой температурой, кашлем, насморком. С четвертого дня сыпи состояние начинает улучшаться, и ребенок считается незаразным.
Через пять дней после высыпаний пятна светлеют, затем шелушатся. Чешуйки по виду напоминают «муку». Температура нормализуется, уменьшается кашель и насморк.
Корь истощает иммунную систему и на протяжении нескольких месяцев после болезни защита от инфекций ослаблена. В этот период ребенок часто болеет, поэтому постарайтесь не посещать с малышом массовые скопления людей. Кормите его белковой и витаминной пищей, больше гуляйте на свежем воздухе.
Какой врач лечит испуг
Если ваш малыш перенес испуг, то в первую очередь, вы можете обратиться к участковому педиатру. Он даст рекомендации по лечению испуга.
 Также хорошо помогают и беседы с детским или семейным психологом. На прием можно родителям пойти вместе с ребенком. Также практикуются и разговоры психолога с малышом наедине.
Также хорошо помогают и беседы с детским или семейным психологом. На прием можно родителям пойти вместе с ребенком. Также практикуются и разговоры психолога с малышом наедине.
В крайних случаях на помощь приходит и гипнолог, если ситуация не поддается разрешению ни педиатру, ни психологу. Этот специалист приходит на помощь в тех случаях, когда другим специалистам не удается внушить малышу, что бояться уже нечего.
 Теперь вам известно все о способах лечения малыша от испуга. Пусть ваш ребенок не болеет и радует вас каждый день новыми достижениями!
Теперь вам известно все о способах лечения малыша от испуга. Пусть ваш ребенок не болеет и радует вас каждый день новыми достижениями!
Пикацизм
Пикацизм – это расстройство, которое вызывает необъяснимый аппетит к несъедобным вещам
, начиная от таких, например, как бумага и древесина до экскрементов и мочи. Это не включает людей с психическими расстройствами либо тех, кто ест несъедобные вещи по культурным или религиозным причинам, что затрудняет диагностику.
Последствиями пикацизма могут стать проблемы с здоровьем, особенно при потреблении в пищу экскрементов или грязи, а также токсичных веществ, например, краски или свинца, что приводит к отравлению свинцом.
Так, был задокументирован случай, когда в желудке мужчины обнаружили 1400 предметов.
Какие виды спазмофилии бывают
В зависимости от внешних проявлений спазмофилия бывает скрытой, или латентной. Дети в таком случае имеют только признаки рахита той или иной степени тяжести. Для того, чтобы определить скрытую спазмофилию, нужно провести специальные пробы.
Явная спазмофилия проявляется мышечными спазмами, которые могут быть безобидными, или наоборот, угрожающими жизни ребёнка: ларингоспазмом, бронхоспазмом, генерализованными судорожными припадками.
Оба вида тетании могут переходить друг в друга. Латентная спазмофилия всегда предшествует явной тетании. Если её вовремя заметить и провести соответствующее лечение, страшных симптомов и последствий явной спазмофилии можно избежать.





















![Детские страхи по возрастам [чего и почему боится ребенок] – причины и способы преодоления](https://detivmagazine.ru/wp-content/uploads/3/7/a/37a97328e83d7a9fd6c8bb3e639b8285.jpeg)