Симптомы заболевания
В большем проценте случаев болезнь Шарко Мари поражает мужчин.
Манифест заболевания, как правило, относится к возрасту 15 – 30 лет. Очень редко болезнь развивается в дошкольном периоде.
Для начала болезни характерны такие проявления, как слабость в мышцах, быстрая утомляемость в ногах. Больные не могут стоять на одном месте и для уменьшения напряжения в мышцах начинают топтаться на одной точке.
Бывают случаи, когда начало заболевания сопровождается острыми болями в мышцах, различными неприятными ощущениями, чувством ползания мурашек в ногах.
Остальные симптомы:
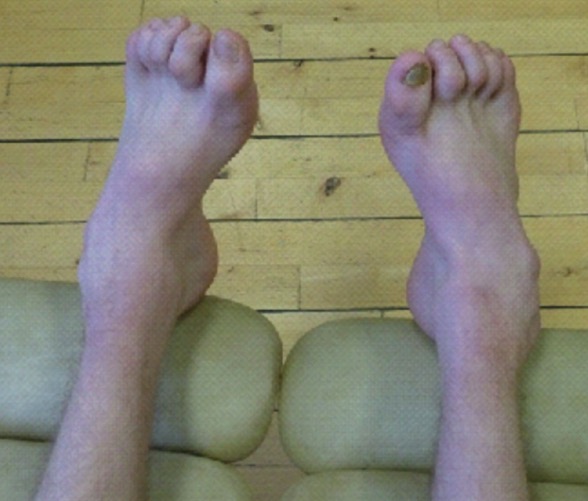
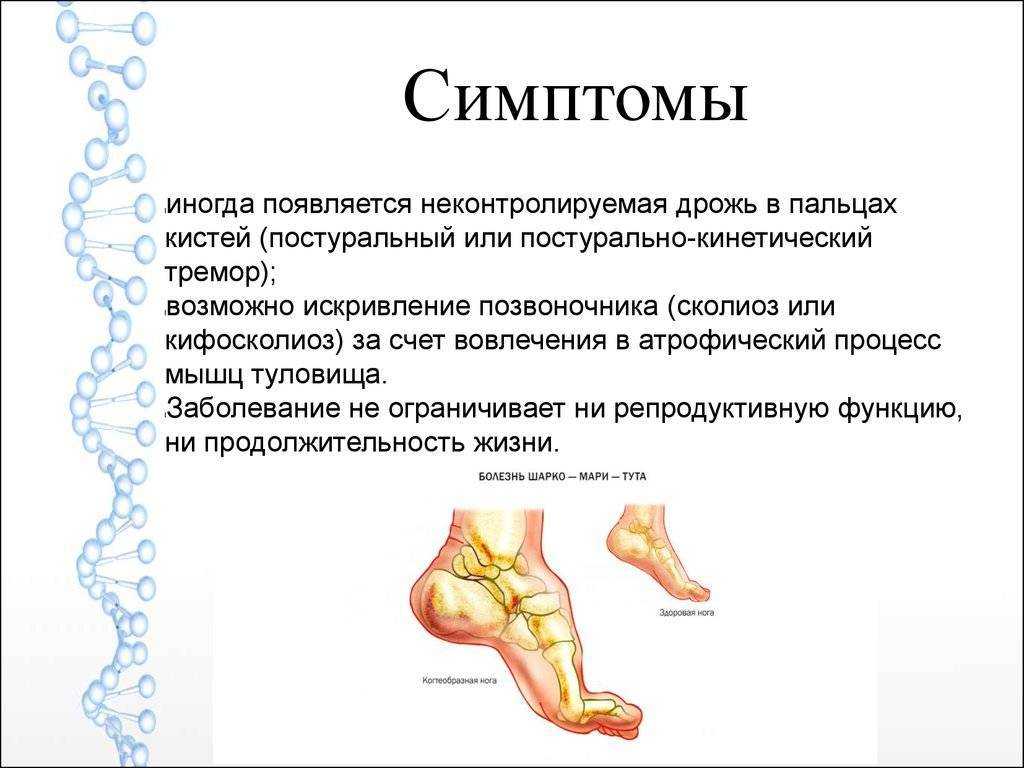
- форма пальцев ног согнутая, похожа на молоток;
- снижение чувствительности в области ног и ступней;
- судороги мышц в нижних конечностях и предплечье;
- человек не может передвигать ноги в горизонтальном направлении;
- часто встречаются такие проявления, как растяжение лодыжки и переломы в стопах;
- падение чувствительности: невозможность различить вибрацию, холодное и горячее прикосновение;
- нарушение письма;
- нарушение мелкой моторики: больной не может застегнуть пуговицу.
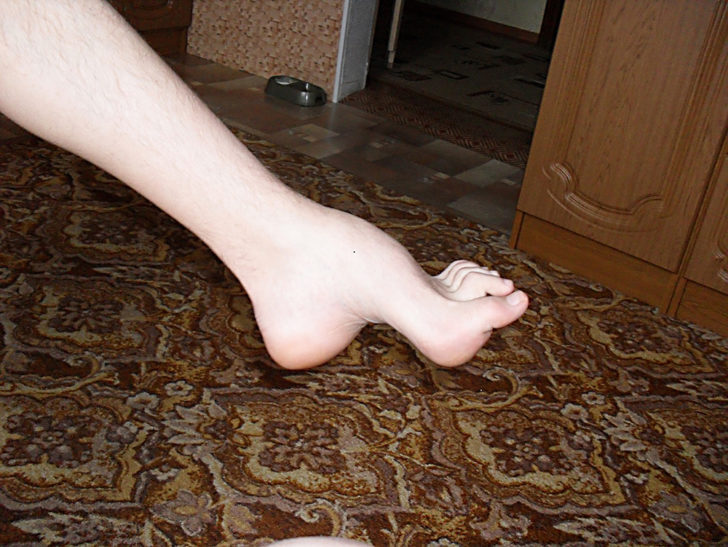
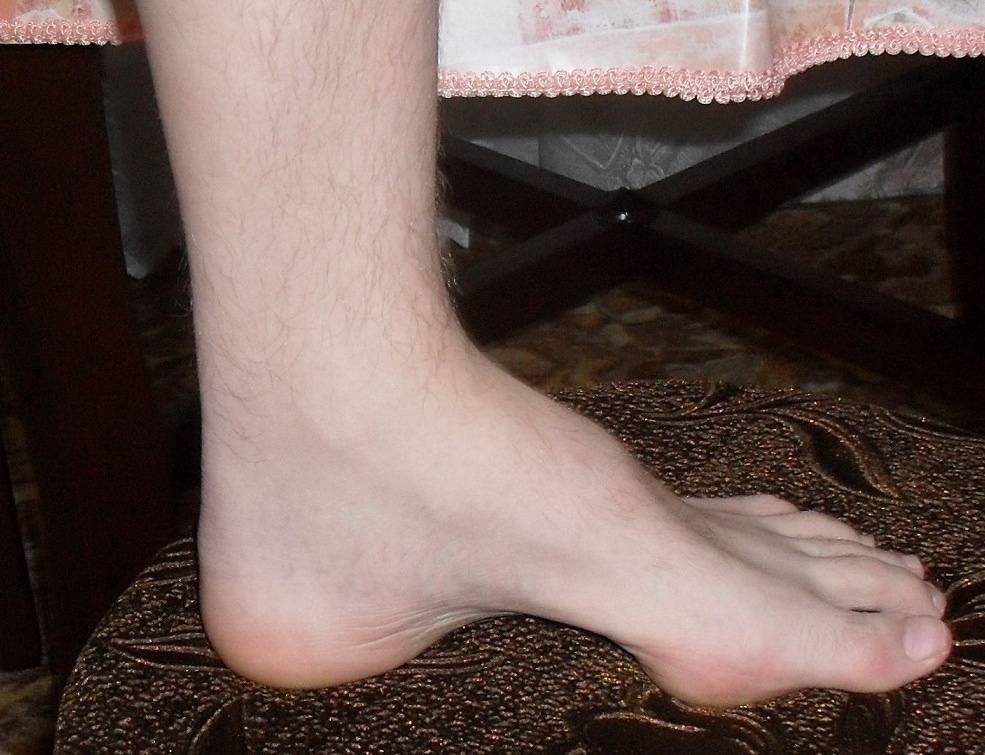
Первично дегенерация затрагивает мышцы голеней и стоп по симметричному типу. Атрофируются и мышцы в берцовом отделе. В ходе таких процессов форма ноги резко сужается в дистальных отделах.
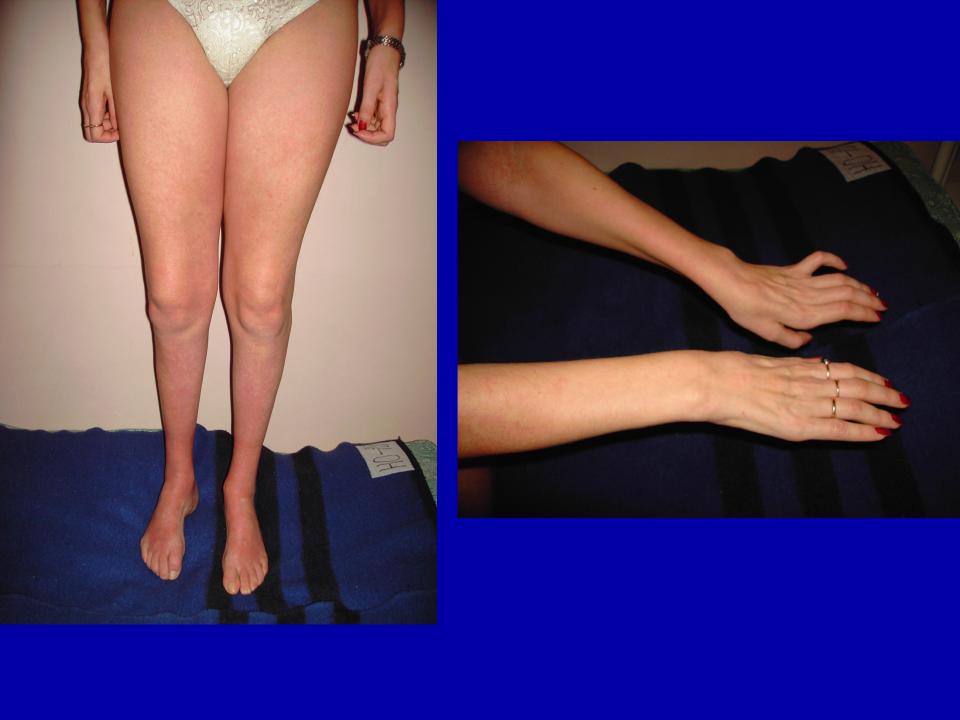
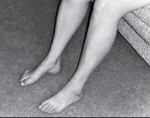
Ноги становятся похожими на форму перевернутой бутылки. По-другому их называют «ноги аиста». Происходит деформация стоп. Парезы в стопах существенно меняют характер походки.
Больной не может ступать на пятки и при ходьбе высоко поднимают ноги. Такую походку называют степпажем, что с английского переводится как «трудовая лошадь».
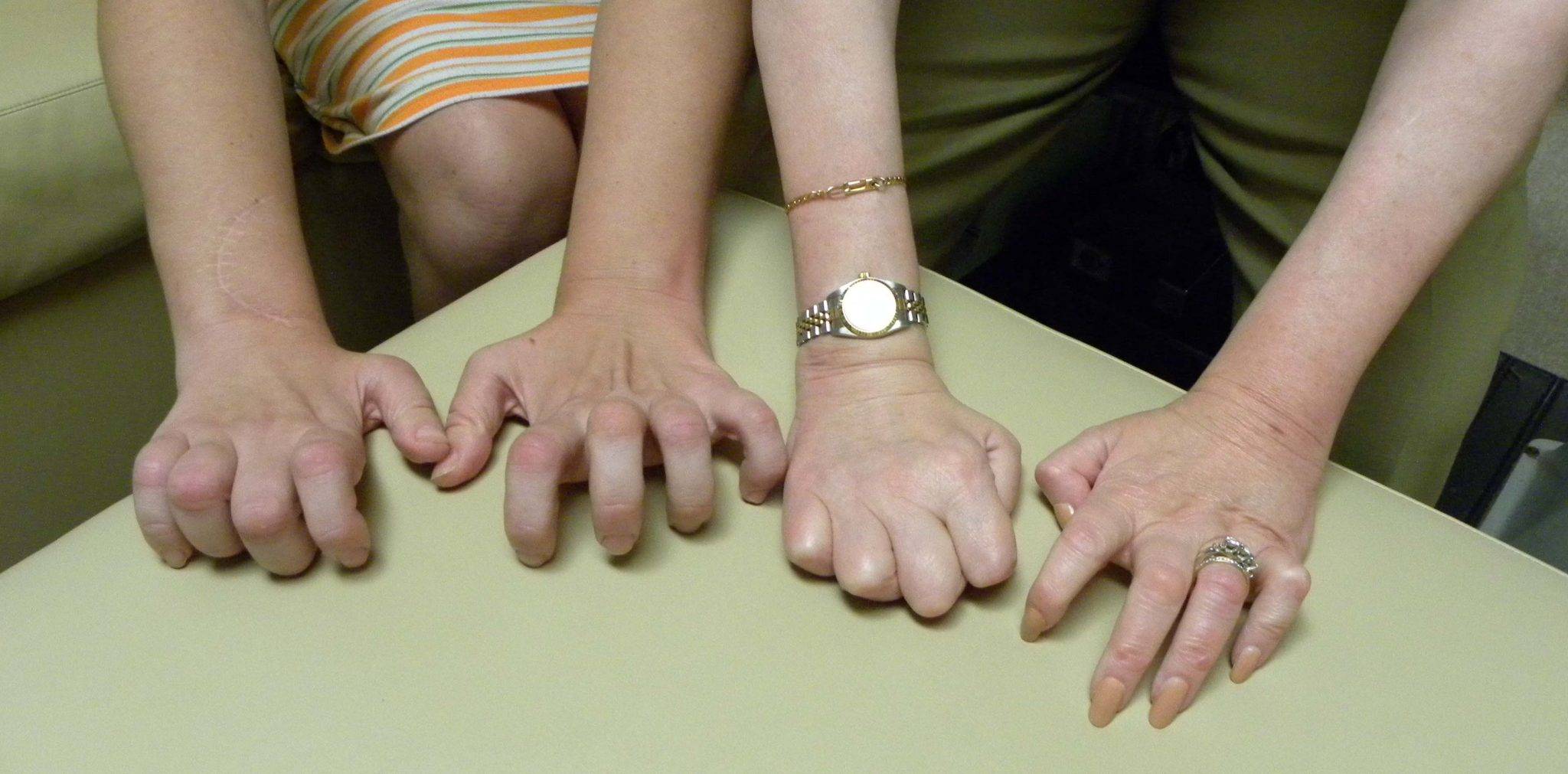
Через несколько лет после начала дегенерации стоп болезнь выявляется и дистальных отделах рук, а также в мелких мышцах кистей.
Руки больного становятся похожими на кривые руки обезьяны. Мышечный тонус ослаблен. Сухожильные рефлексы имеют 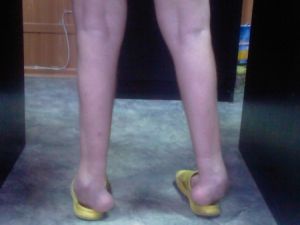 неравномерное проявление.
неравномерное проявление.
Отмечается патологический симптом Бабинского
. Уровень ахилловых рефлексов заметно падает. Сохранными на протяжении длительного времени остаются лишь коленные рефлексы и рефлексы трех– и двуглавой мышц плеча.
Отмечаются такие трофические нарушения, как гипергидроз и гиперемия кистей и стоп. Интеллект пациента, как правило, не страдает.
Не подвержены дегенеративным изменениям проксимальные отделы конечностей. Атрофический процесс не распространяется на мышцы туловища, шейный отдел и голову.
Тотальная атрофия мышц голени приводит к синдрому болтающейся стопы.
Интересно, что несмотря на выраженную дегенерацию мышц, больные еще какое-то время могут сохранить способность к труду.
Клиника невральной амиотрофии Шарко-Мари-Тута
Чаще всего заболевание манифестирует в 15-30 лет, реже признаки заболевания возникают в дошкольном возрасте. Сначала появляются быстрая утомляемость и слабость мышц дистальных отделов нижних конечностей. Больные жалуются на быстрое появление слабости при длительном стоянии на одном месте, что заставляет их прибегать к ходьбе на месте (симптом топтания). Иногда заболевание начинается с появления боли, парестезий, ощущения ползания мурашек в нижних конечностях. Патологический процесс начинается с мышц голеней и стоп, протекает симметрично. Далее происходит поражение перонеальной группы мышц и передней большеберцовой мышцы.
Резкая атрофия приводит к сужению дистальных отделов, ввиду чего ноги приобретают форму «перевернутых бутылок» или «ног аиста». Происходит деформация стоп, свод становится высоким, что меняет походку пациента. Ввиду невозможной ходьбы на пятках, пациенты с невральной амиотрофией Шарко-Мари-Тута ходят, высоко поднимая ноги.
Спустя несколько лет после начала заболевания патологический процесс затрагивает и дистальные отделы рук – развивается атрофия мышц тенара, гипотенара и мелких мышц кистей. Тяжёлая атрофия приводит к тому, что кисть приобретает форму «когтистой», «обезьяньей» лапы.
При невральной амиодистрофии Шарко-Мари-Тута отмечается неравномерность изменения рефлексов – в начале заболевания снижаются ахилловы рефлексы, коленный рефлекс, рефлексы с трех- и двуглавых мышц плеча длительное время остаются сохранными. При данном заболевании нарушение чувствительности протекает по типу «перчаток и носков». При развитии вегетативно-трофических нарушений пациенты жалуются на гипергидроз, гиперемию кистей и стоп.
Интеллект при невральной амиодистрофии Шарко-Мари-Тута сохранён.
Заболевание, как правило, прогрессирует медленно, прогноз для жизни благоприятный.
Диагностика заболевания
Диагноз опирается на исследование генетики заболевшего и особенности проявления болезни. Врач должен внимательно расспросить о симптоматике и истории заболевания, осмотреть больного.
Обязательно проверяются нервные и мышечные рефлексы. С этими целями применяется ЭМГ для фиксирования показателей проводимости нервов.
Назначается анализ ДНК и общий анализ крови. При надобности проводится биопсия нервных волокон.
Редкая и очень опасная имеет неблагоприятный прогноз и практически не поддается лечению. Подробности в нашей статье.
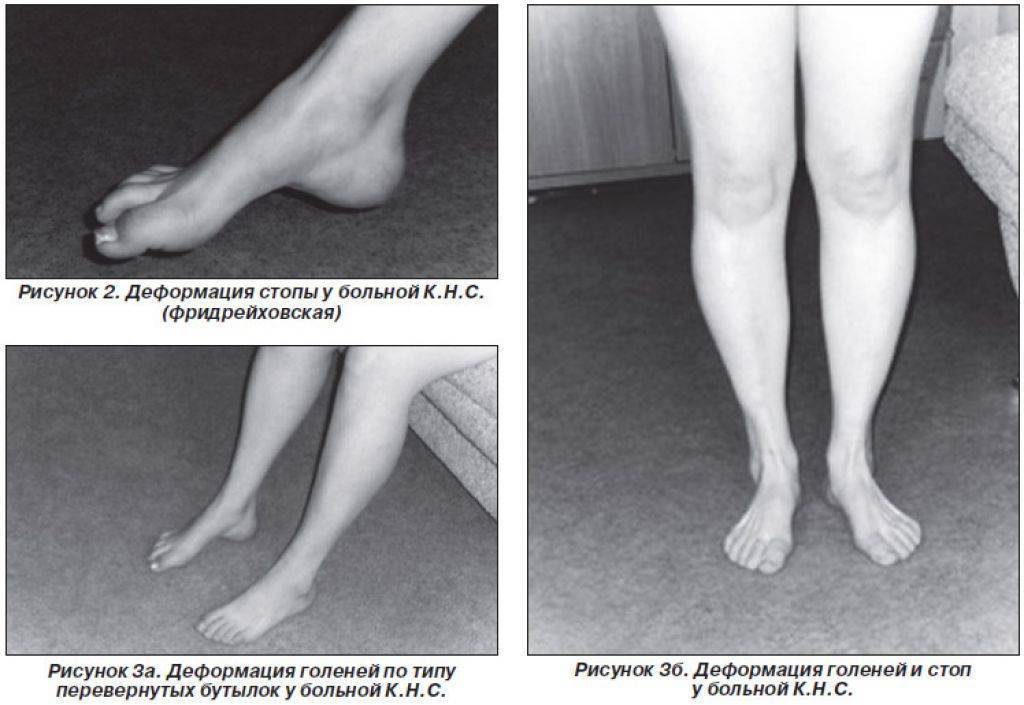
Схожее заболевание наследственная атаксия Фридрейха имеет схожие симптомы и подход к лечению. Что о заболевании?
Лечение болезни Шарко-Мари-Тута
Лечение назначается только после подтверждения диагноза врачом-специалистом. Показаны дозированная ЛФК и массаж, ортопедические мероприятия, витаминные препараты, средства нейротрофического действия, улучшающие микроциркуляцию, антихолинэстеразные препараты.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

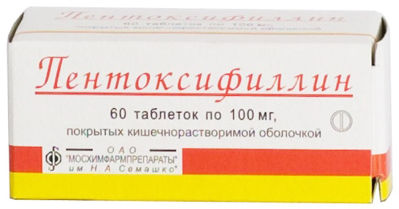

- (средство, улучшающее метаболизм и энергообеспечение тканей). Режим дозирования: в/м, в первые 2-3 дня вводят 1 раз в день по 1 мл 1%-ного раствора, в последующие дни 2 раза в день или сразу 2 мл 1%-ного раствора 1 раз в день. На курс лечения — 30-40 инъекций.
- (средство, улучшающее микроциркуляцию). Режим дозирования: внутрь, проглатывая целиком, во время или сразу после приема пищи, запивая достаточным количеством воды, в дозе 100 мг 3 раза в сутки с последующим медленным повышением дозы до 200 мг 2-3 раза в сутки.
- (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
- (анаболическое стероидное средство). Режим дозирования: внутрь, перед едой в дозе 0,005-0,01 г 1-2 раза в день. Курс лечения у взрослых длится 4-8 недель. Перерывы между курсами 4-8 недель.
- (ноотропное средство). Режим дозирования: применяют парентерально в виде в/м инъекций (до 5 мл) и в/в инъекций (до 10 мл). Препарат в дозе от 10 мл до 50 мл рекомендуется вводить только посредством медленных в/в инфузий после разведения стандартными растворами для инфузий. Продолжительность инфузий составляет от 15 до 60 мин. Вводят парентерально в дозе от 5 мл до 30 мл/сут. Рекомендуемый оптималь-ный курс лечения — ежедневные инъекции в течение 10-20 дней.
- (антихолинэстеразное средство). Режим дозирования: внутрь, суточная доза для взрослых составляет 10-40 мг в 2-4 приема.
Как диагностировать ШМТ?
Врач спросит о семейном анамнезе, и выявит признаки мышечной слабости — снижение мышечного тонуса, плоскостопие или высокий свод стоп (кавус).
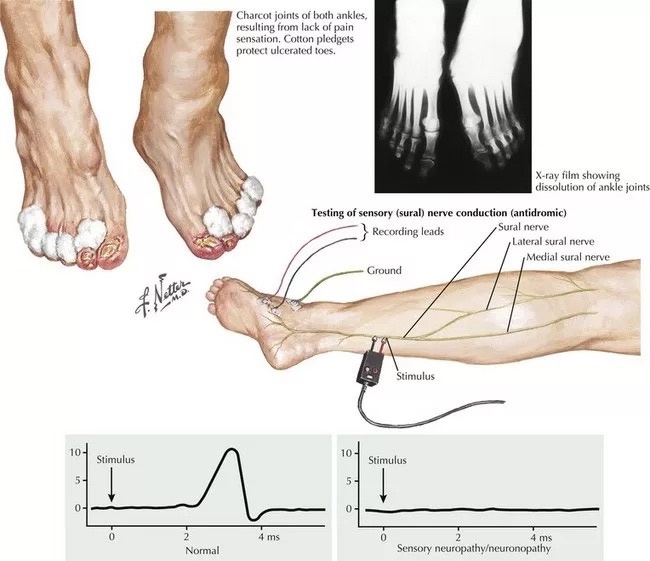
Для исследования нервной проводимости проводится измерение силы и скорости электрических сигналов, которые проходят через нервы (Электромиография). Электроды помещаются на кожу, и вызывают слабые поражения электрическим током, которые стимулируют нервы. Задержанный или слабый ответ предполагает расстройство нервной системы, и, возможно, ШМТ.
При электромиографии (ЭМГ) тонкую иглу вводят в мышцы. Когда пациент расслабляет или сокращает мышцы, измеряется электрическая активность. Тестирование различных мышц покажет, какая из них страдает.
Генетическое тестирование проводится с помощью пробы крови, которая может показать, имеет ли пациент мутации гена.
Симптомы ШМТ у взрослых людей
- Слабость в мышцах ног и лодыжек;
- Искривление пальцев ног;
- Трудности подъема стопы из-за слабых мышц голеностопного сустава;
- Онемение в руках и ногах;
- Изменение формы голени, при этом нога становится очень тонкой ниже колена, в то время как бедра сохраняют нормальный объем мышц и форму (нога аиста);
- Со временем руки ослабевают и пациентам трудно выполнять повседневную работу;
- Появляются боли в мышцах и в суставах, человеку тяжело ходить. Нейропатическая боль возникает вследствие поврежденных нервов;
- В тяжелых случаях пациент может нуждаться в коляске, в то время как другие могут использовать специальная обувь или другие ортопедические устройства.
Профилактика заболевания
Профилактика заключается в обращении за консультацией к врачу-генетику
. Следует своевременно делать вакцины против полиомиелита и клещевого энцефалита.
Профилактикой развития ранней деформации стопы является ношение удобной ортопедической обуви.
Больные должны посещать специалиста по заболеваниям стоп – подиатра, который сможет вовремя предупредить изменения в трофике мягких тканей, а при надобности назначить соответствующую лекарственную терапию.
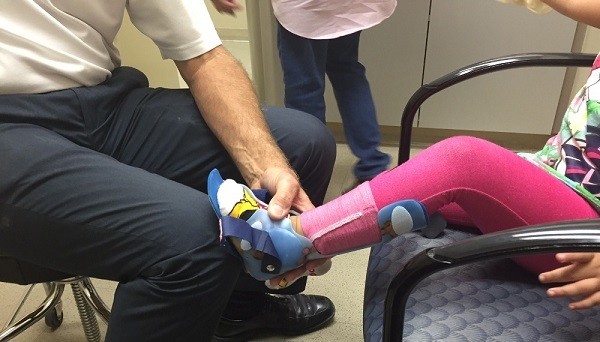
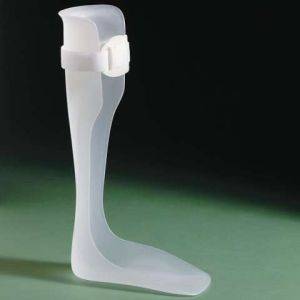 Трудности ходьбы в ходьбе могут быть подкорректированы ношением специальных подтяжек
Трудности ходьбы в ходьбе могут быть подкорректированы ношением специальных подтяжек
(ankle-foot orthoses). Они могут контролировать сгибание ноги и голени с тыльной стороны, устраняют нестабильность голеностопного сустава и улучшают равновесие тела.
Подобное приспособление дает возможность больному передвигаться без помощи других и предотвращает нежелательные падения и травмы. Фиксаторы стопы используются при синдроме свисающей стопы.
Заграницей широко развита система мероприятий по оказанию помощи больным и их семьям «мир без болезни Шарко Мари Тута».
Функционируют различные специализированные организации, общества и фонды. Постоянно проводятся исследовательские работы по поиску новых методов лечения этого заболевания.
К сожалению, на территории Российской Федерации подобные учреждения отсутствуют, но исследования в области изучения и поисков оптимальных методов лечения проводятся и достаточно активно.
Такие программы работают в исследовательских институтах Башкортостана, Воронежа, Красноярска, Новокузнецка, Самары, Саратова и Томска.
(ШМТ) является генетическим заболеванием нервов, которое приводит к мышечной слабости, особенно в руках и ногах. Название болезни происходит от врачей, которые впервые описали его: Жан Шарко, Пьер Мари, и Говард Генри Тута.
Болезнь поражает периферические нервы, находящиеся за пределами центральной нервной системы, которые контролируют мышцы и позволяют человеку чувствовать прикосновение. Симптомы усугубляются постепенно, но большинство людей с заболеванием имеют нормальную продолжительность жизни.