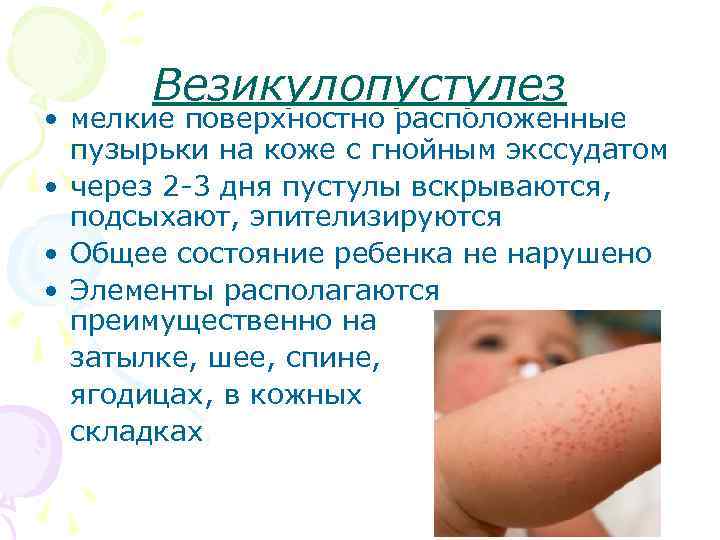
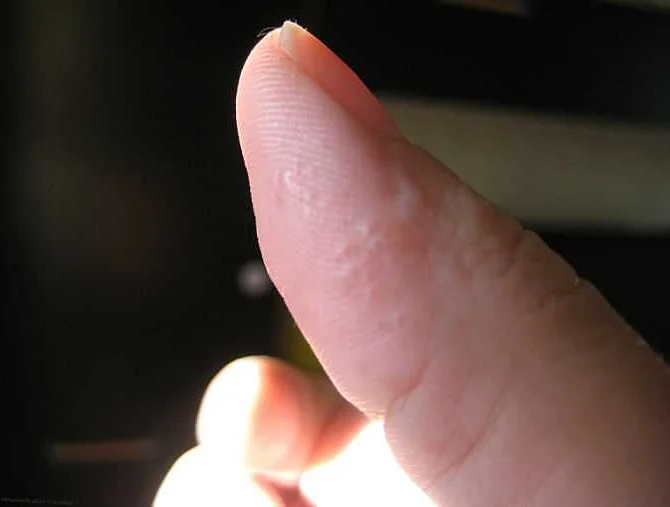
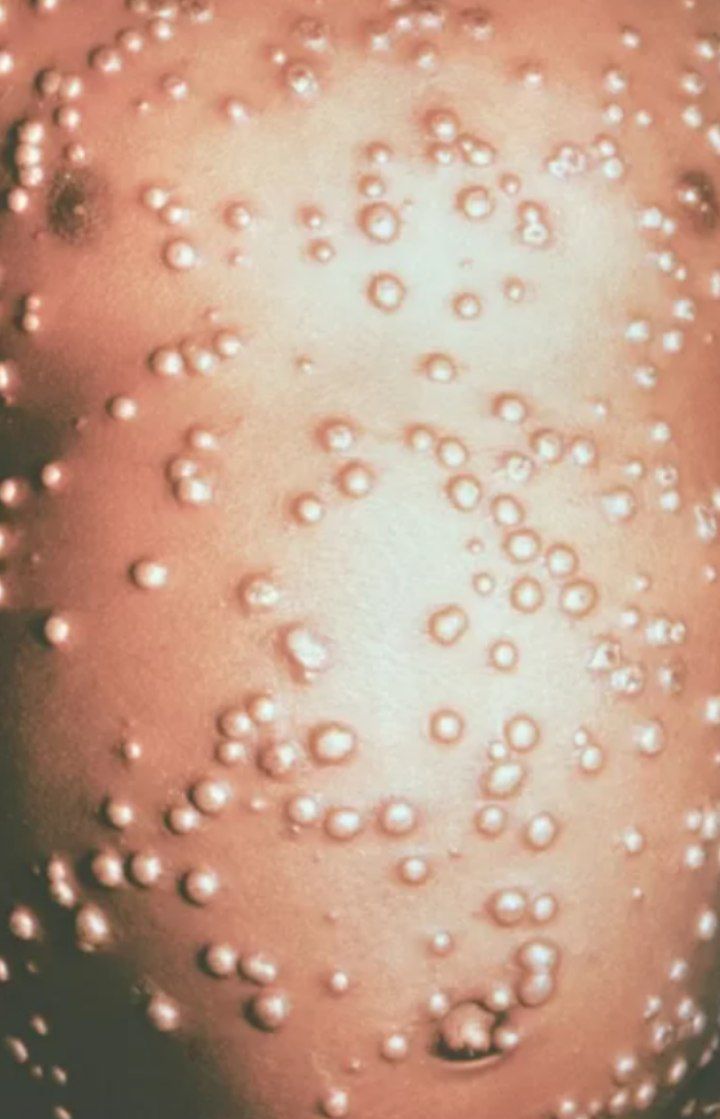
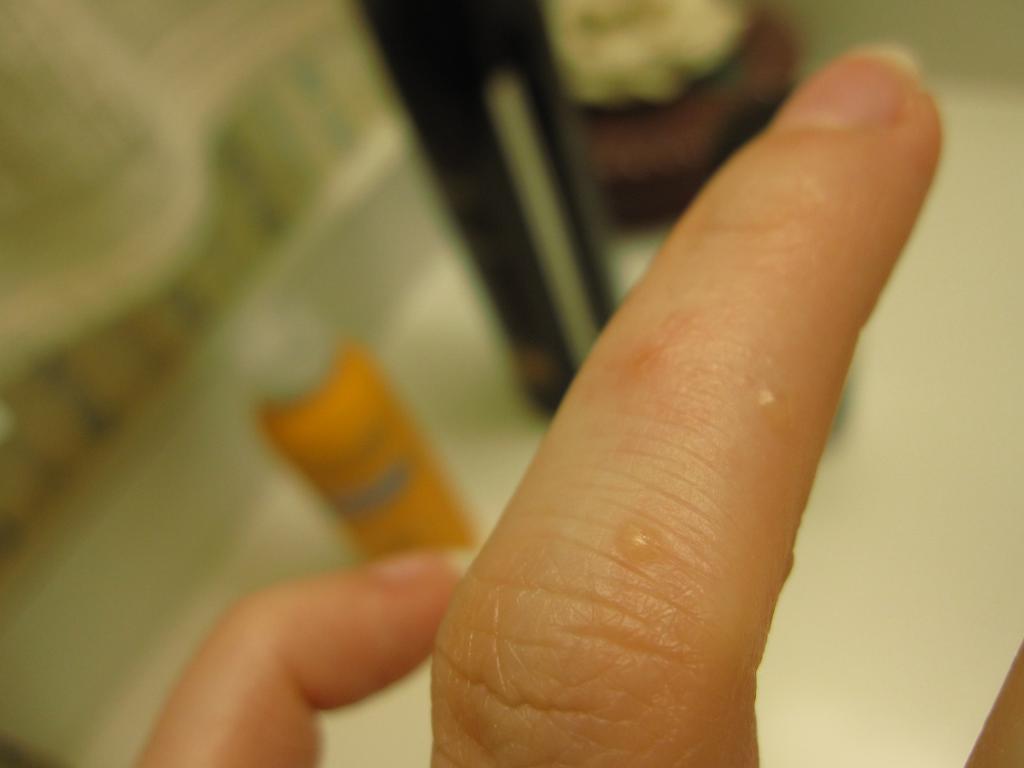
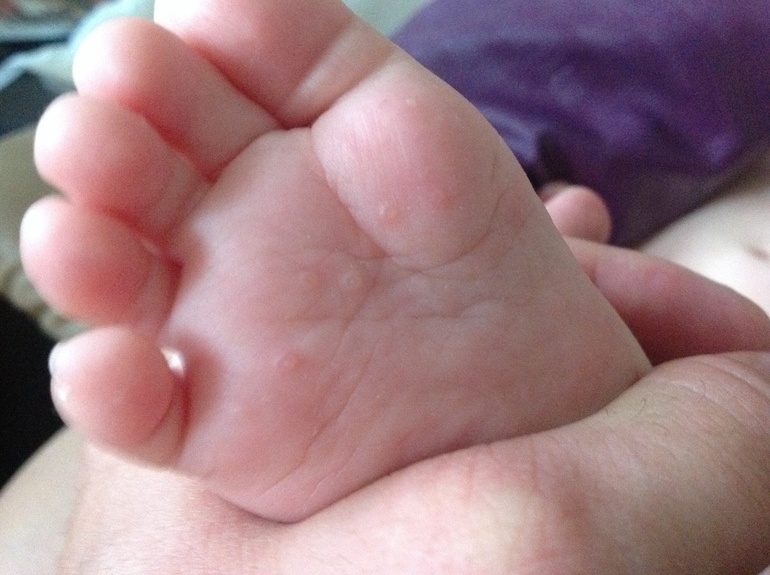
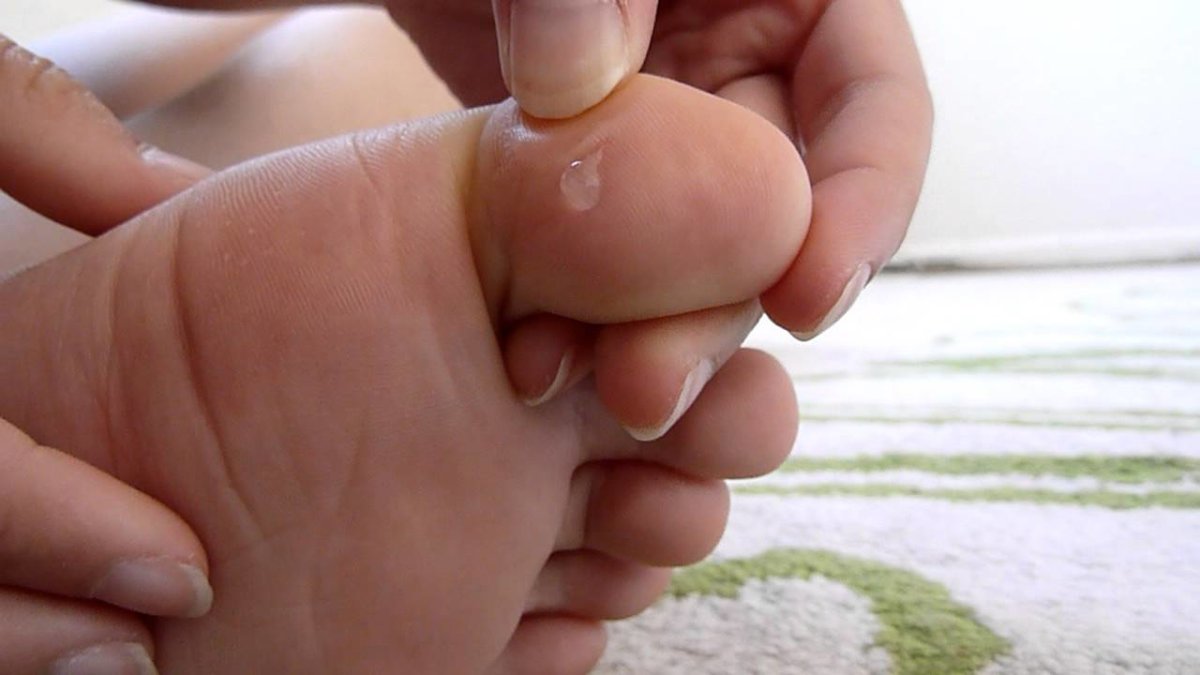
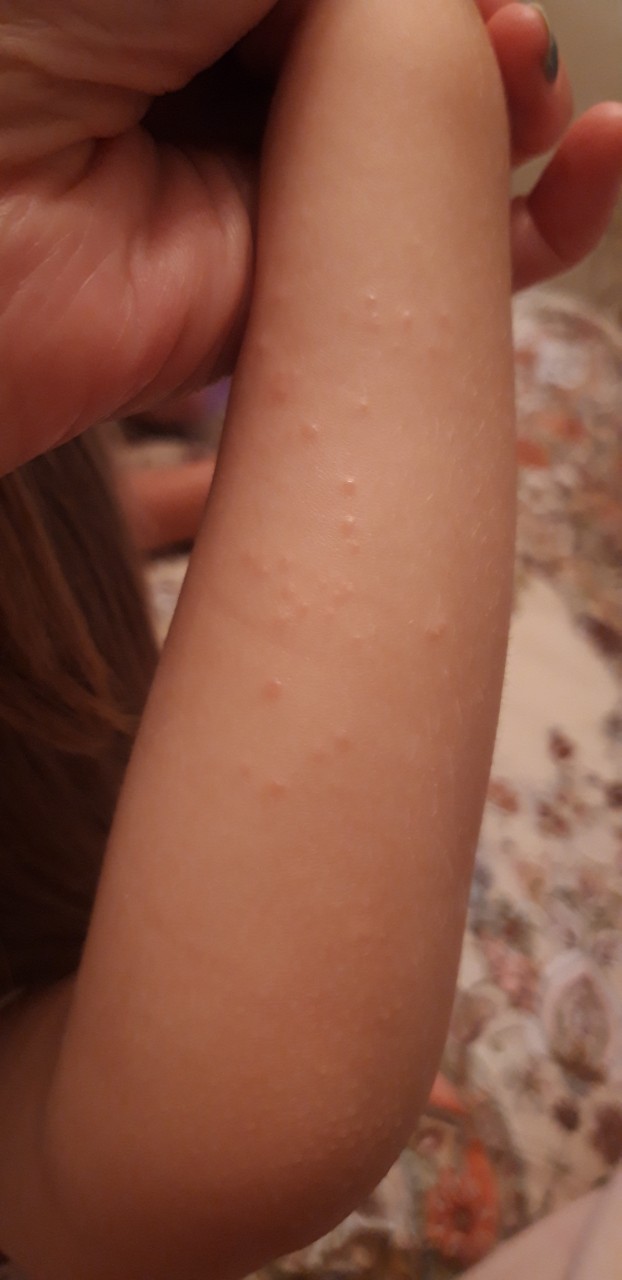
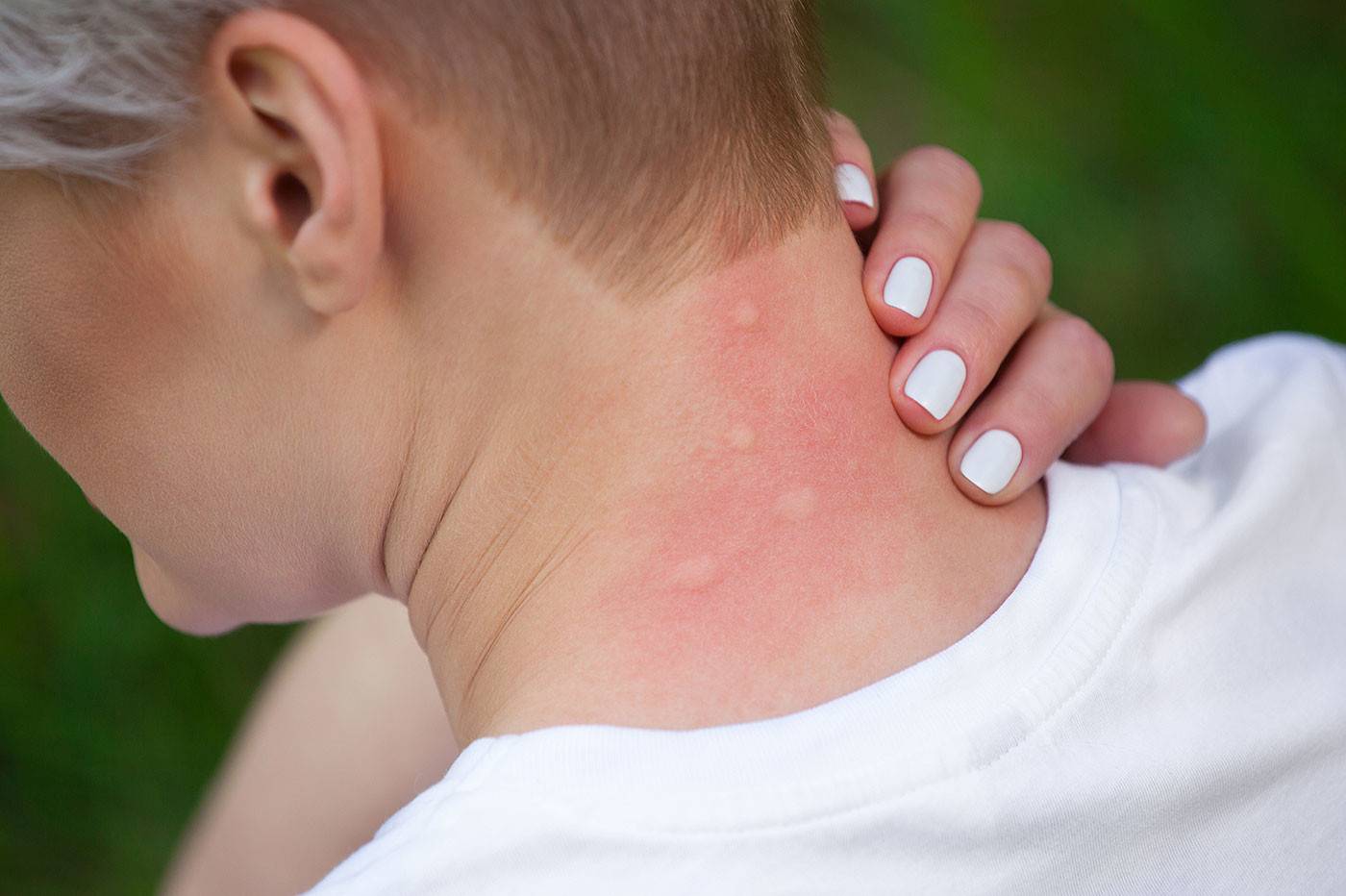
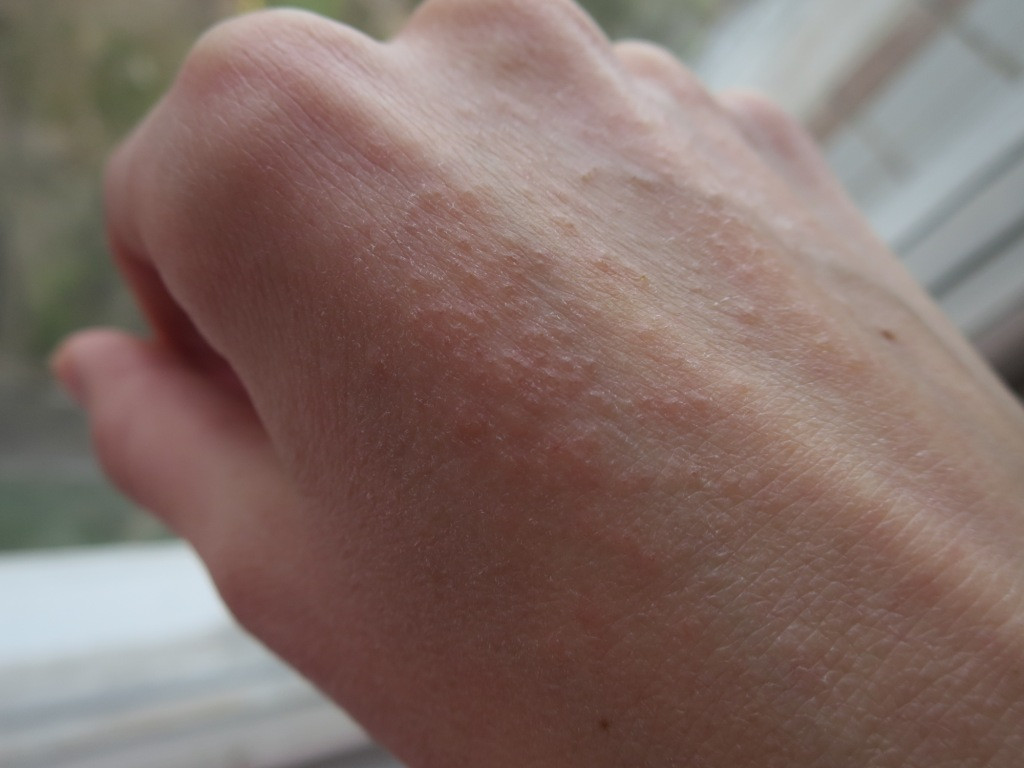
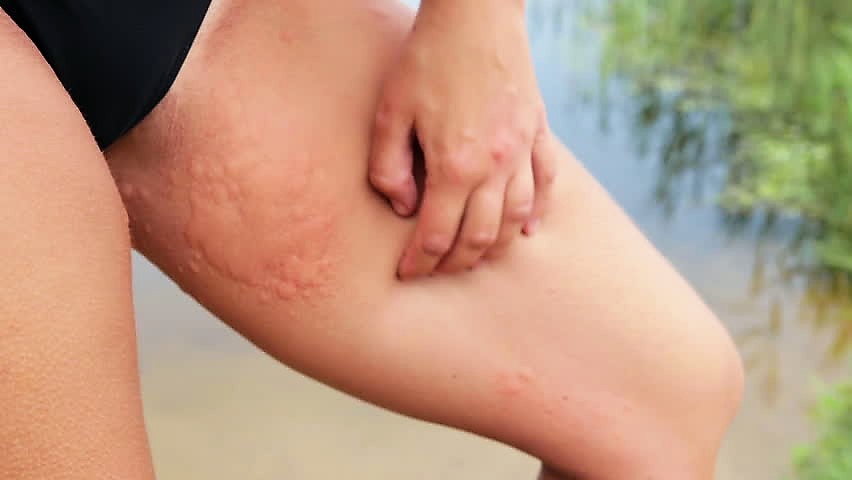
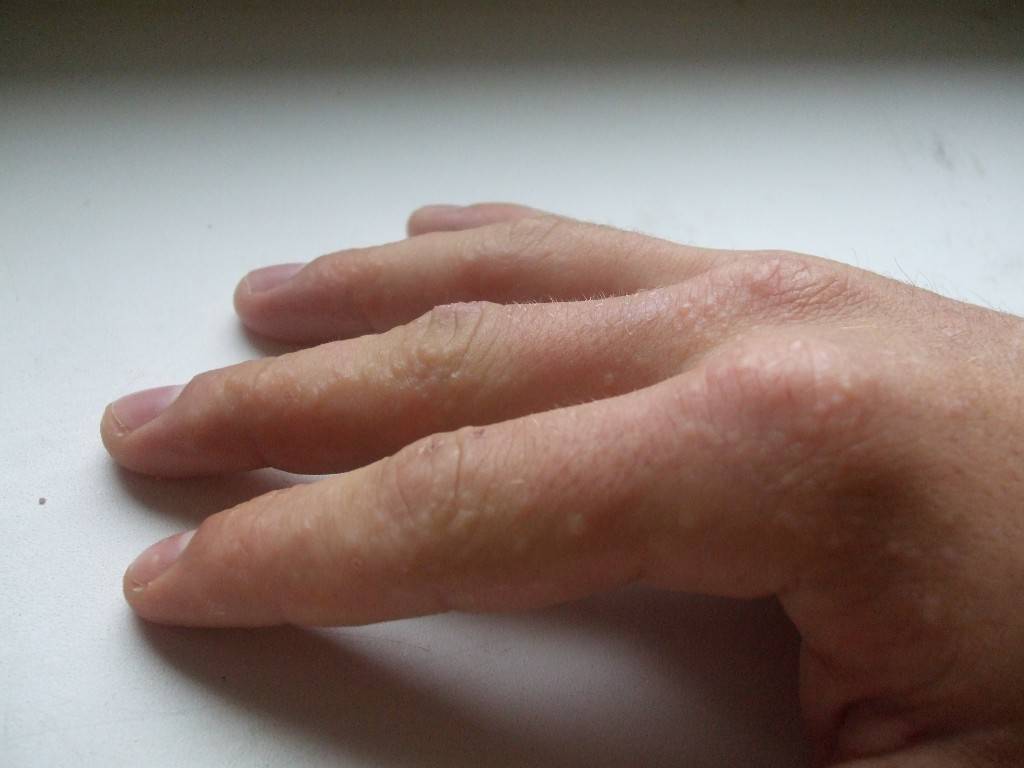
Профилактика высыпаний
Существуют простые правила, которые помогут избежать инфицирования кожи. Что следует делать, так это:
Проявлять осторожность при контакте с больными людьми (например, избегать рукопожатий).
Пользоваться личными средствами гигиены.
Дозировано принимать солнечные ванны. Ультрафиолет полезен для кожи: он подсушивает эпидермис и убивает болезнетворные микробы.
Регулярно ухаживать за кожей тела, очищая ее с помощью скрабов
Если готового косметического продукта в наличии нет, можно использовать подручные средства — морскую соль, молотый кофе. В качестве основы подходят растительные масла, мед, сметана. Очищая тело, скраб избавляет кожу от патогенных микроорганизмов.
Конечно, эти рекомендации не обеспечат полную защиту, ведь причиной сыпи могут быть патологии внутренних органов или гормональный сбой. Все же, такие профилактические меры значительно снизят риск заболеваний и предотвратят развитие водянистых прыщей.
Профилактика и уход
Чтобы в дальнейшем избежать появления волдырей на коже, необходимо соблюдать определенные меры предосторожности, которые зависят от причин, спровоцировавших болезнь:

вирусную инфекцию можно победить только при помощи здорового и крепкого иммунитета. Для этого стоит отрегулировать режим дня, сбалансировать питание и чаще отдыхать. Также помогут в этом витаминные комплексы и добавки;
грибковая инфекция не появиться у тех, кто соблюдает правила гигиены и периодически делает ванночки с содой, солью или уксусом;
аллергическое проявление волдырей можно избежать, не контактируя с раздражителем;
чтобы не получить ожег, нужно пользоваться специальными средствами, защищающими кожу от уф-лучей и регулировать длительность пребывания на солнце, а также правильно выбирать время для загара.
Диагностика
Если у ребенка появляются мелкие пузырьки или большие волдыри, требуется проведение лабораторной диагностики. После осмотра доктор может назначить:
- анализы крови и мочи;
- микроскопическое исследование содержимого пузырьков.
В этих пробах выявляются признаки воспаления или иммунные клетки, антитела, которые провоцируют появление высыпаний. При необходимости проводятся специальные тесты.
Когда проводят диагностику, провоцирующие факторы разделяют на несколько групп – аллергические, инфекционные и аутоиммунные. Если анализы в норме, предполагают местные микротравмы.
1 Причины
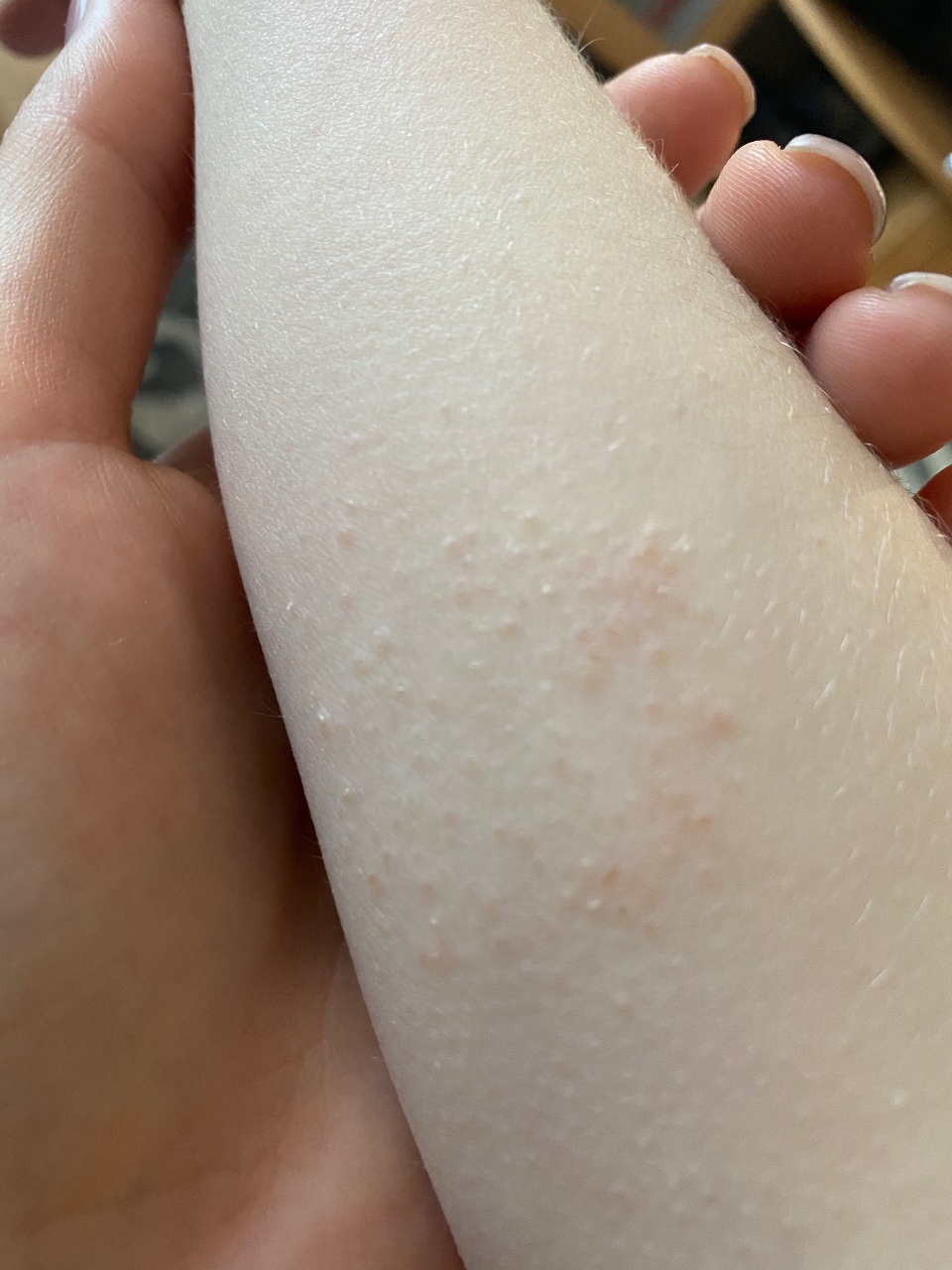
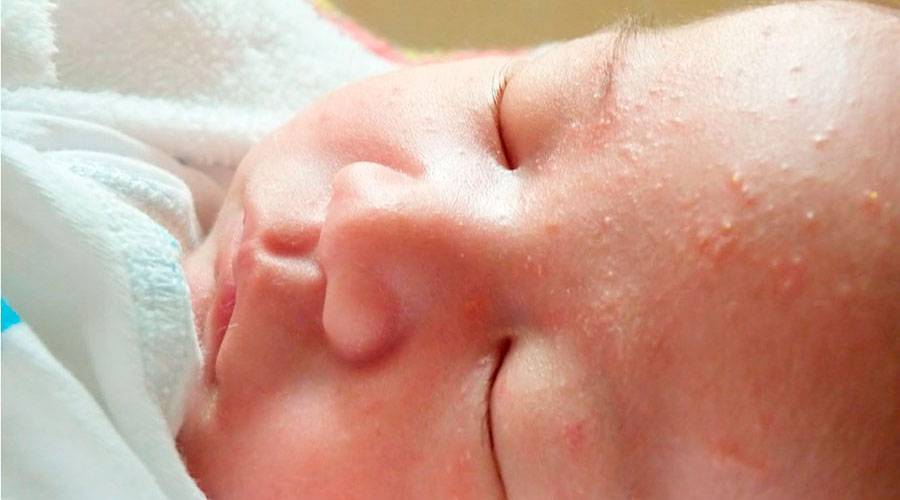
Водянистые прыщи на теле свидетельствуют о снижении иммунитета или возникают в результате переохлаждения или перегрева организма. Также они могут появиться из-за нервных расстройств, вызванных постоянными стрессами. Сыпь с водянистыми пузырьками часто возникает после солнечного ожога. Кожа после загара начинает шелушиться, на ней появляются болезненные прыщи.
Существуют и более серьезные причины образования водянистых прыщей:
- Ветряная оспа. Возбудители инфекции – вирусы, которые передаются воздушно-капельным путем. Одним из симптомов ветряной оспы является сыпь в виде пузырьков с прозрачной жидкостью. Чаще всего ею болеют дети, но и взрослый человек может заразиться, если его организм не выработал иммунитет к этому заболеванию. Волдыри при ветрянке появляются не только на ногах и руках, а распространяются по всему телу.
- Герпетические инфекции. При снижении иммунитета, вызванном переохлаждением, перенесенными заболеваниями и другими неблагоприятными факторами, на коже возникают мелкие высыпания, наполненные прозрачной жидкостью, которые сильно чешутся. Чаще всего они появляются на половых органах, в области носогубного треугольника, на губах и слизистой рта. Волдыри бывают единичными и множественными, сопровождаются жжением, зудом и ухудшением общего самочувствия.
- Аллергический дерматит. При таком заболевании часто появляются водянистые прыщи. Причиной высыпаний становится реакция на определенные раздражители, с которыми контактирует человек. Аллерген может присутствовать в конкретных продуктах питания, медицинском препарате, химическом средстве. Реакция возникает даже от травы. Волдыри обычно локализуются в тех местах кожи, где она соприкасалась с провокатором аллергии. Они сильно чешутся и зудят, доставляя дискомфорт. Высыпания трогать нельзя, поскольку при повреждении они лопаются, возникают мокнущие эрозии, которые становятся входными воротами для проникновения вторичной инфекции (бактериальной, грибковой).
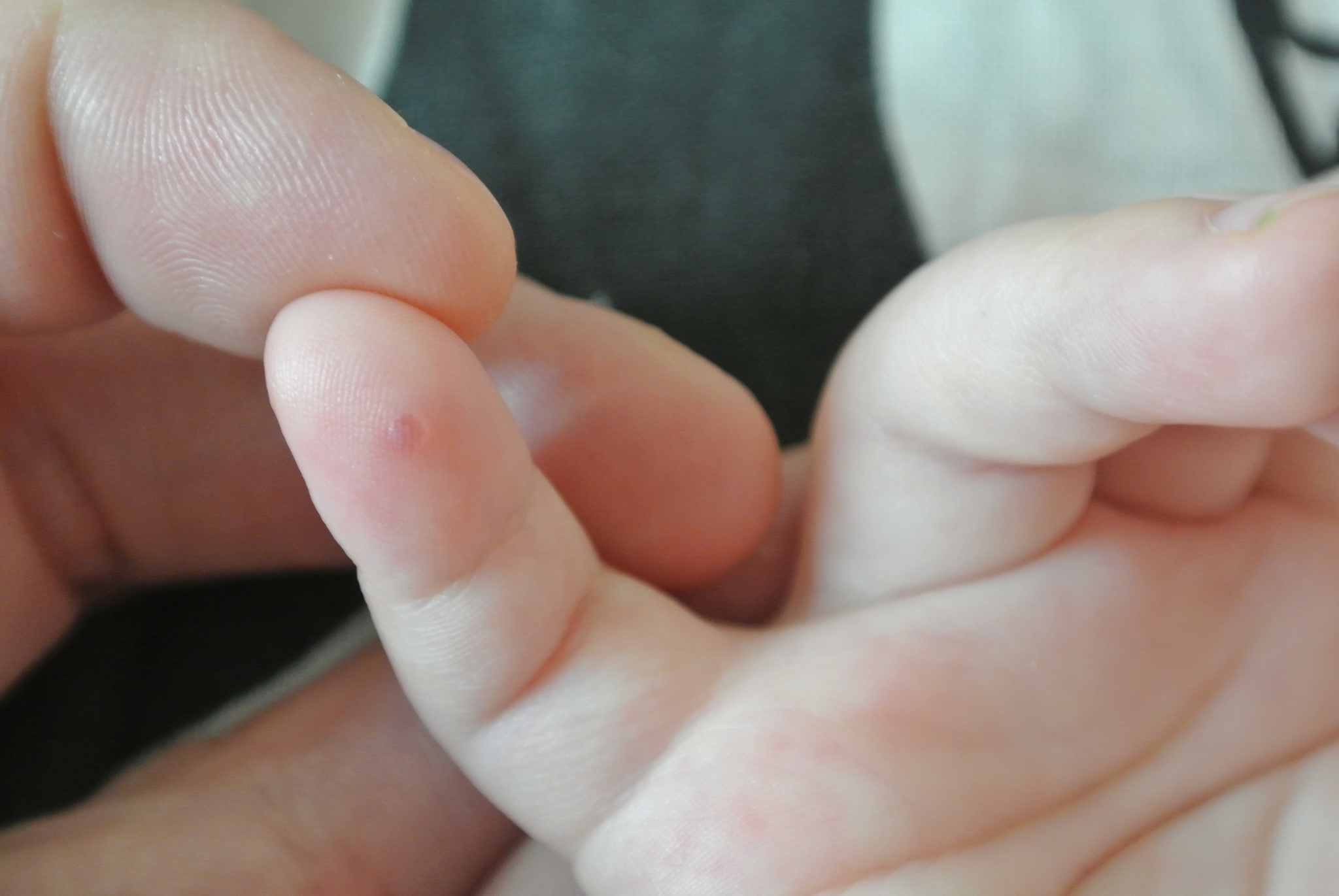
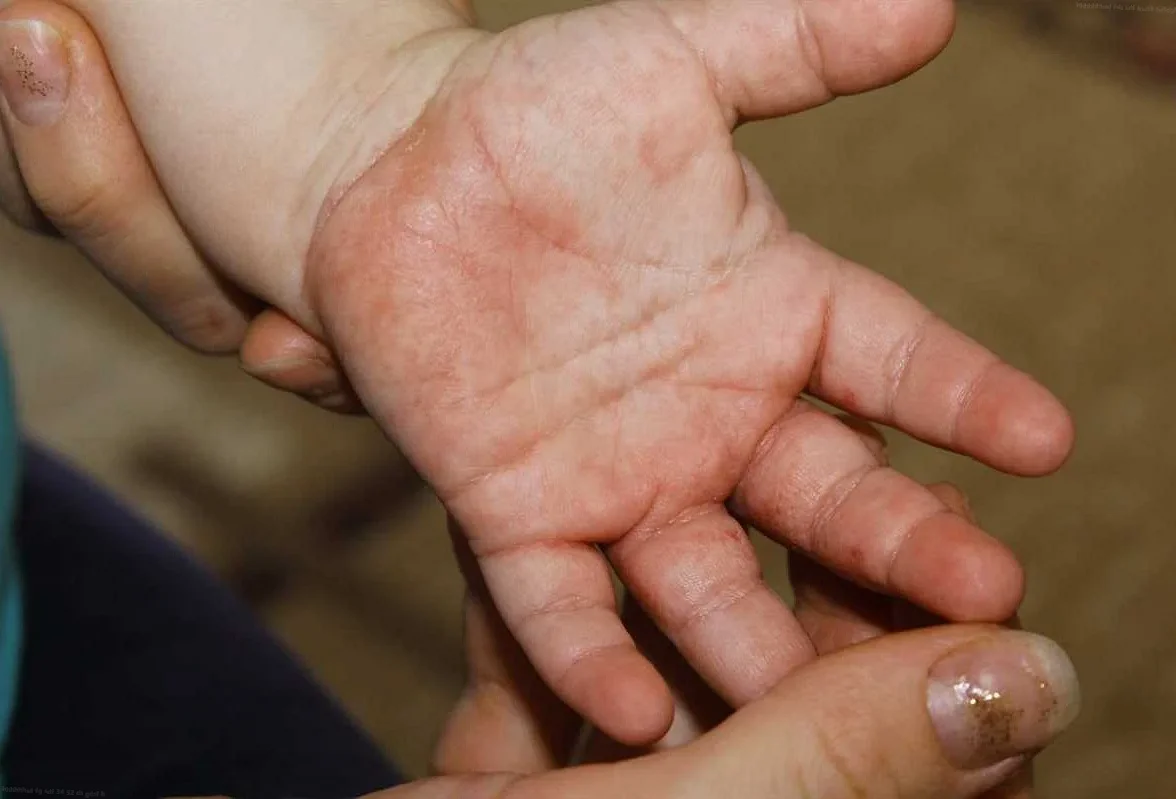
- Дисгидроз. Это заболевание нервно-эндокринной природы, от которого чаще всего страдают руки. Водянистые прыщи появляются на ладонях и пальцах при контакте с моющими средствами, водой и в результате стресса. Сопровождается заболевание зудом и жжением. Когда волдыри вскрываются и вытекает жидкое содержимое, через некоторое время появляется сухая корочка.
- Грибковые инфекции. Их особенностью являются водянистые волдыри на ногах, что свидетельствует о заражении. На кожу грибок попадает чаще всего в общественных местах – сауне, бассейне, душе, спортзале. Водянистые пузырьки чешутся очень сильно. Однако воздействовать на них нельзя, так как в результате этого они сливаются, образуя большие волдыри.
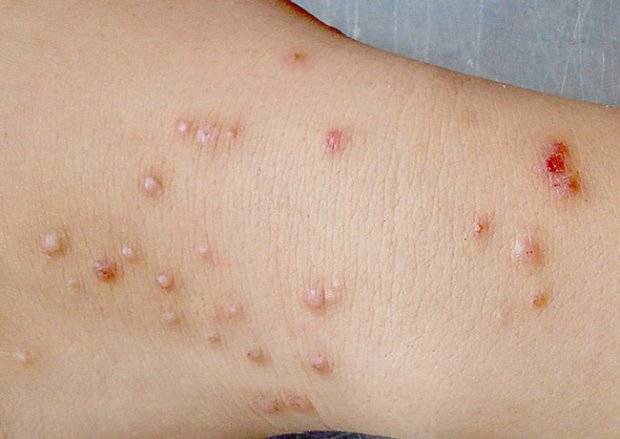
Волдыри и пузырьки на ладонях: лечение народными средствами
Для их устранения народная медицина советует использовать растительные отвары и компрессы, домашние мази, сок растений, эфирные и растительные масла. Народные средства могут быть использованы только после консультации с доктором. Следует знать, что «бабушкины» методы – это не панацея. Использование средств народной медицины может дать неплохие результаты только в том случае, если:
- причина появления высыпаний не относится к вирусным, инфекционным или аутоиммунным заболеваниям;
- у пациента нет аллергии на компоненты народных рецептов.
Какими же рецептами можно воспользоваться для ускорения процесса восстановления кожи?
- Настой цветков календулы обладает антисептическими, противовоспалительными и регенерирующими свойствами. Для его приготовления берут 1 ст. л. цветков, заливают стаканом кипятка и оставляют настаиваться в течение часа. Полученным настоем протирают ладони.
- Для подсушивания водянистых пузырьков на ладонях и пальцах рекомендуется протирать кожу ватным диском, смоченным в эфирном масле чайного дерева.
- Сок алоэ обладает отличными антисептическими и регенерирующими свойствами. Можно ежедневно протирать пораженные участки кожи листом алоэ, разрезанным вдоль.
- Смазывание водянистых пузырьков ряженкой способствует их скорейшему исчезновению.
- Пищевая сода обладает смягчающими свойствами, поэтому ее можно применять при волдырях и пузырьках на ладонях. Для приготовления компресса берут 2 ч. л. соды, заливают их 1 ч. л. воды и размешивают до состояния кашицы. Полученной смесью смазывают места высыпаний и оставляют на час, после чего смывают.
- Если высыпания сопровождаются сильным зудом, можно приготовить ванночку для рук с молотыми овсяными хлопьями. Для этого следует взять 2 ст. л. хлопьев, измельчить их в кофемолке, блендере или мясорубке и добавить в 0,5 л теплой воды. В полученную ванночку опускают руки и держат до остывания воды.
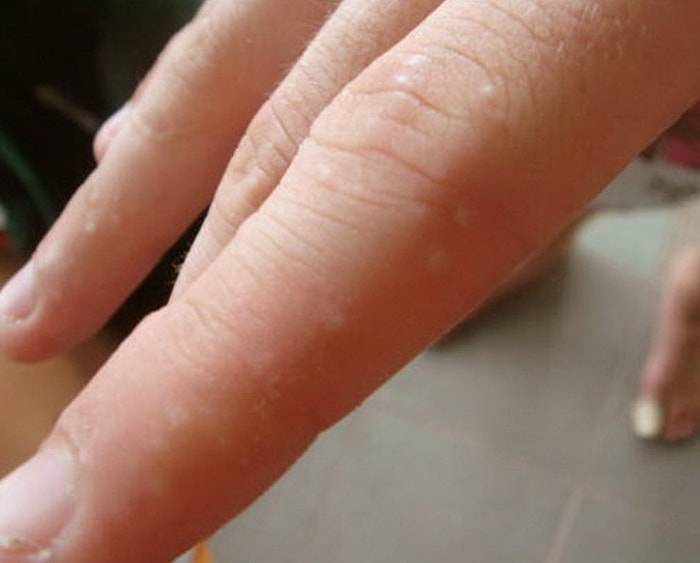
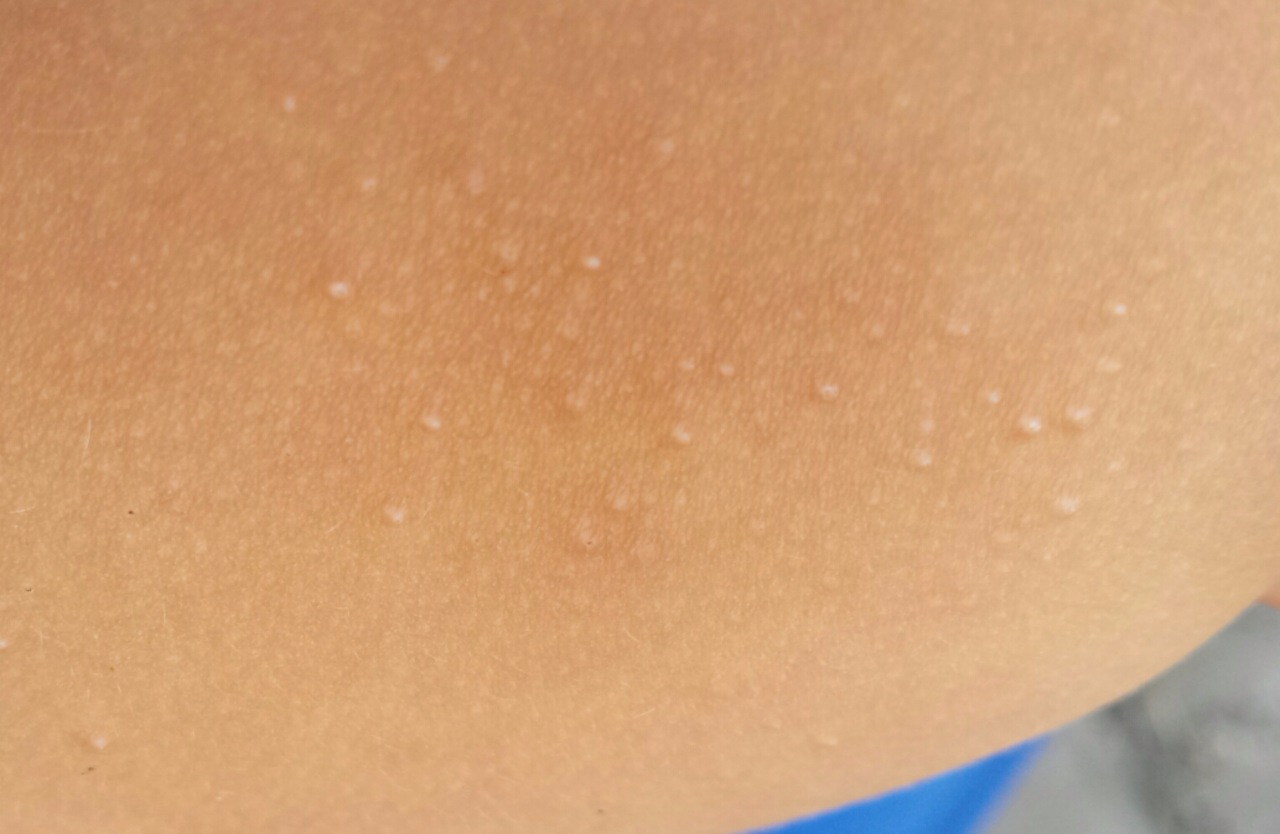
Виды и места локализации высыпаний
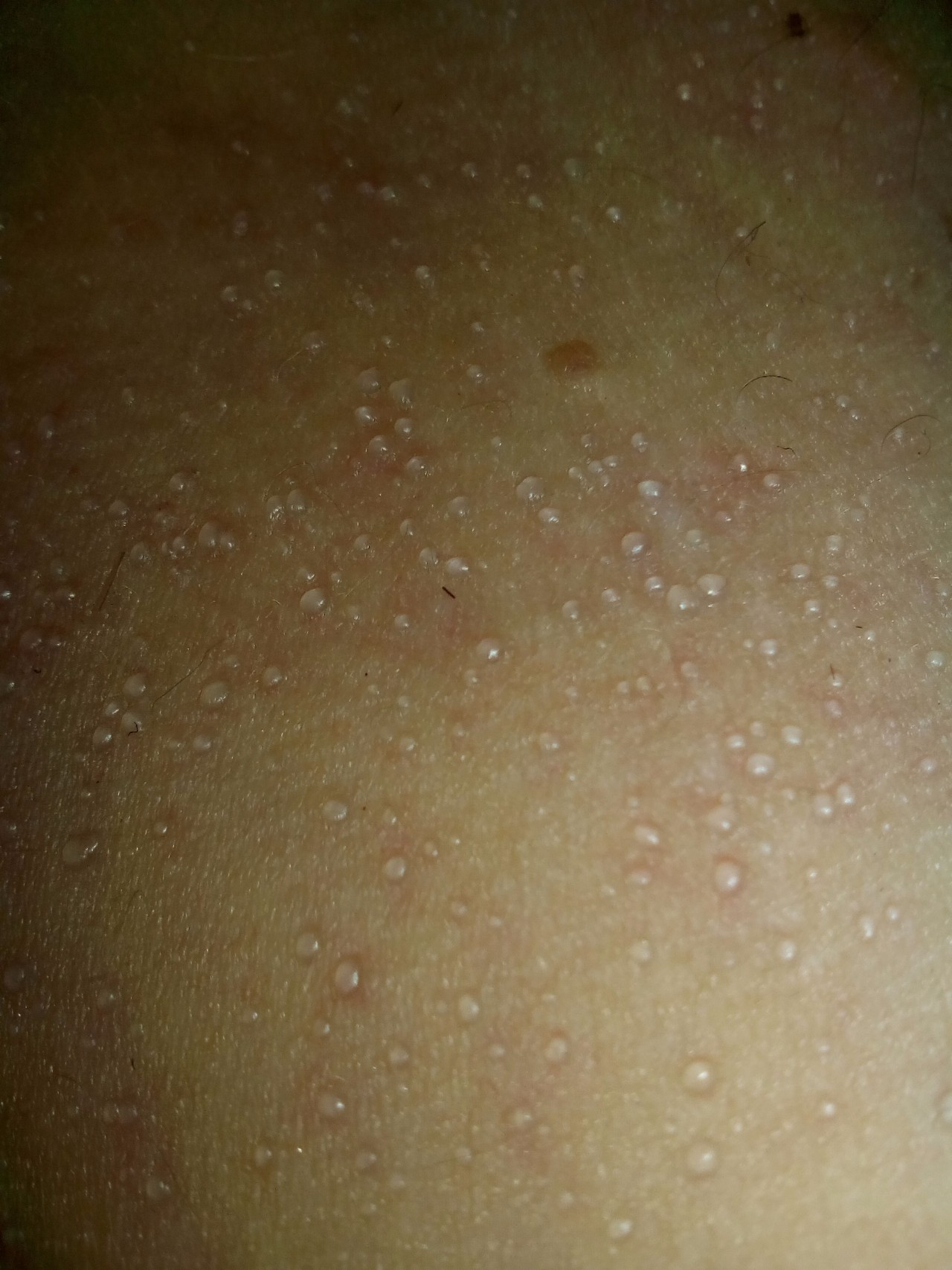
Волдыри представляют собой своеобразные высыпания, которые, помимо покраснения, сопровождаются образованием пузырьков, наполненных жидкостью. Часто они сопровождаются постоянным желанием почесать, а иногда и болезненными ощущениями. Кожа после того как пузырьки лопнули или исчезли, обычно бывает чувствительной или покрывается корочкой.
Проявляться они могут повсеместно, но чаще локализуются в местах, кожа на которых тоньше и нежнее.
Однако, расположение, как и форма, во многом зависит от причины, вызвавшей появление пузырьков:
- При аллергических реакциях волдыри могут располагаться по всему телу, чаще на лице, особенно на щеках, шее и животе.
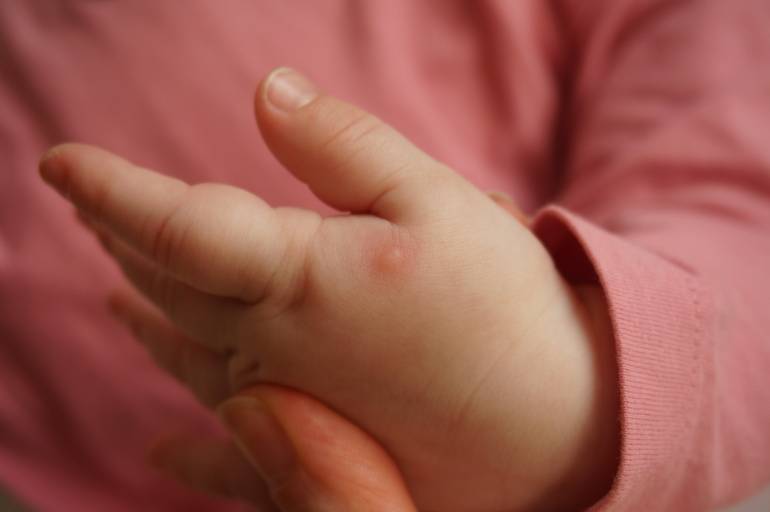
- Пеленочный дерматит провоцирует появление высыпаний на попе малыша и в паховых складках.
- В результате опрелостей высыпания появляются в местах, где имеются кожные складки (шея, пах) или волосы (на голове).
- Инфекционные пузырьки высыпают в месте локализации инфекции, или ее выхода, так, стрептодермия чаще появляется в области носогубного треугольника, а герпес может «выйти» возле рта или при ослаблении иммунитета высыпать на теле вдоль основных нервных стволов.
- Ветрянка распространяется на коже по всему телу, образуя розовато-красные прыщики, постепенно наливающиеся жидкостью.
- Ожоги, вызванные воздействием солнца, горячих предметов или химических веществ, возникают на участках, подверженных данному действию, и имеют ограничение в распространении.
- Появление пузырьков во рту может быть спровоцировано стоматитом, имеющим инфекционную природу или другими заболеваниями слизистой рта.
- Поражение грибками может вызвать появление пузырьков на стопе и пятках, при отсутствии лечения симптомы распространяются по всей стопе, а через личные предметы может произойти заражение другого ребенка.
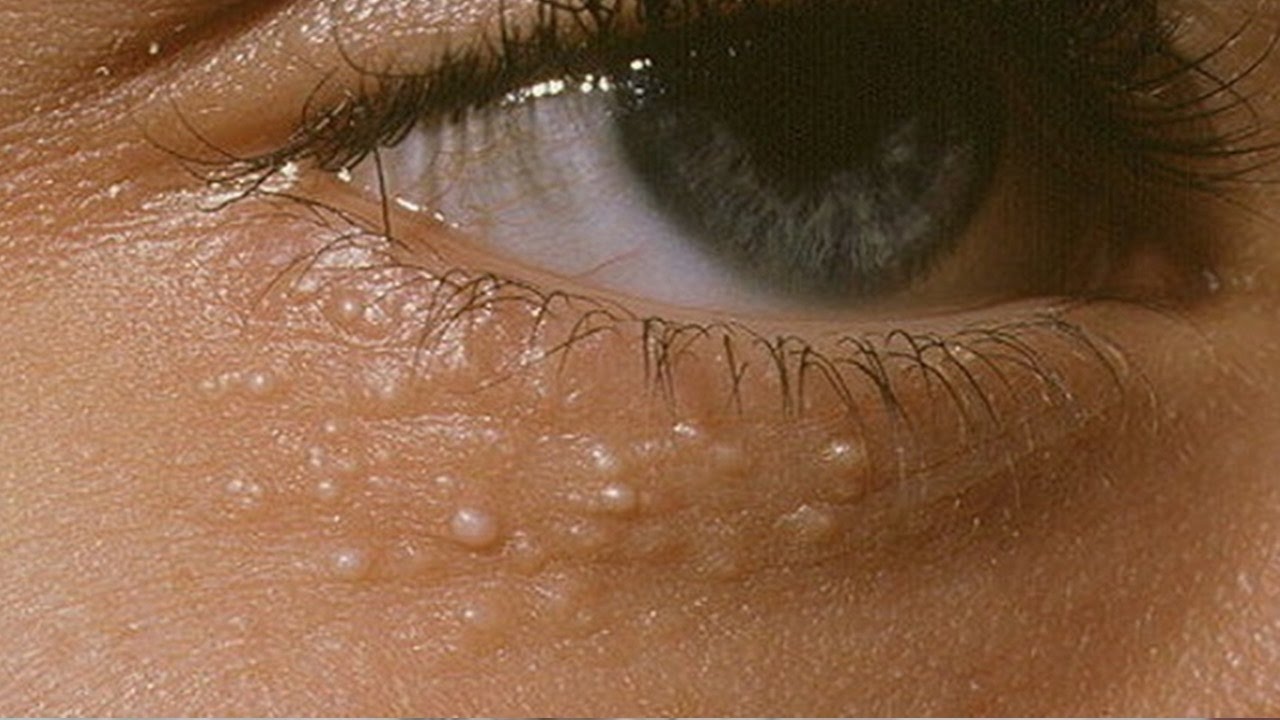
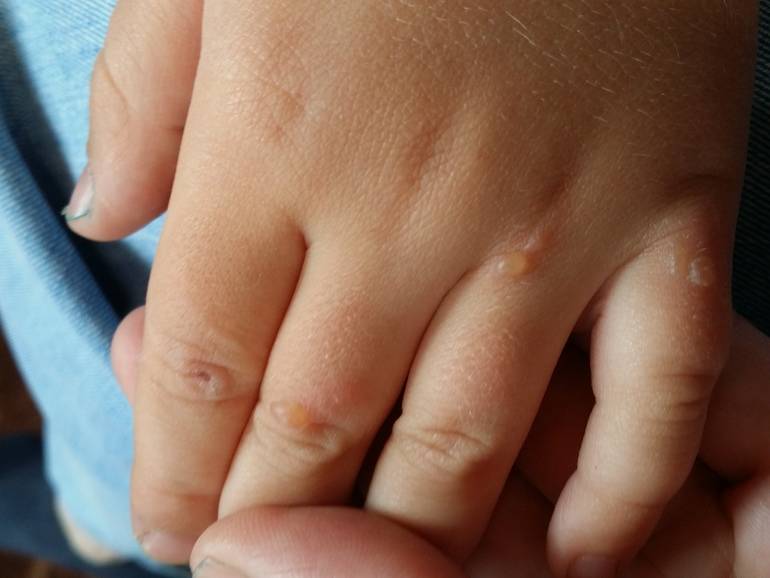
- Заражение контагиозным моллюском приводит к появлению водянистых пузырьков, которые активно распространяются по всему телу.
- Дисгидроз способствует образованию водянистых высыпаний на руках, как правило, это заболевание имеет сезонный характер, обостряясь в весенний период.
Вызвать появление волдырей могут и другие причины, так, неудобная обувь способствует образованию натертостей на стопе и появлению пузырьков мозолей. Некоторые заболевания сопровождаются специфическими симптомами с формированием пузырьков на ладошках, ушах или в волосистой части головы. Каждую отдельную ситуацию необходимо рассматривать подробно, выясняя причину появления высыпаний, только после этого можно приступать к лечению.
Видео от доктора Комаровского:
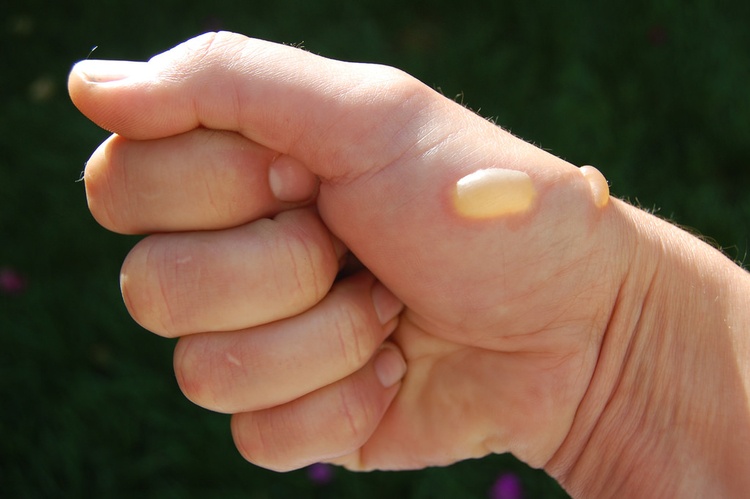
Выявление пузырей на теле
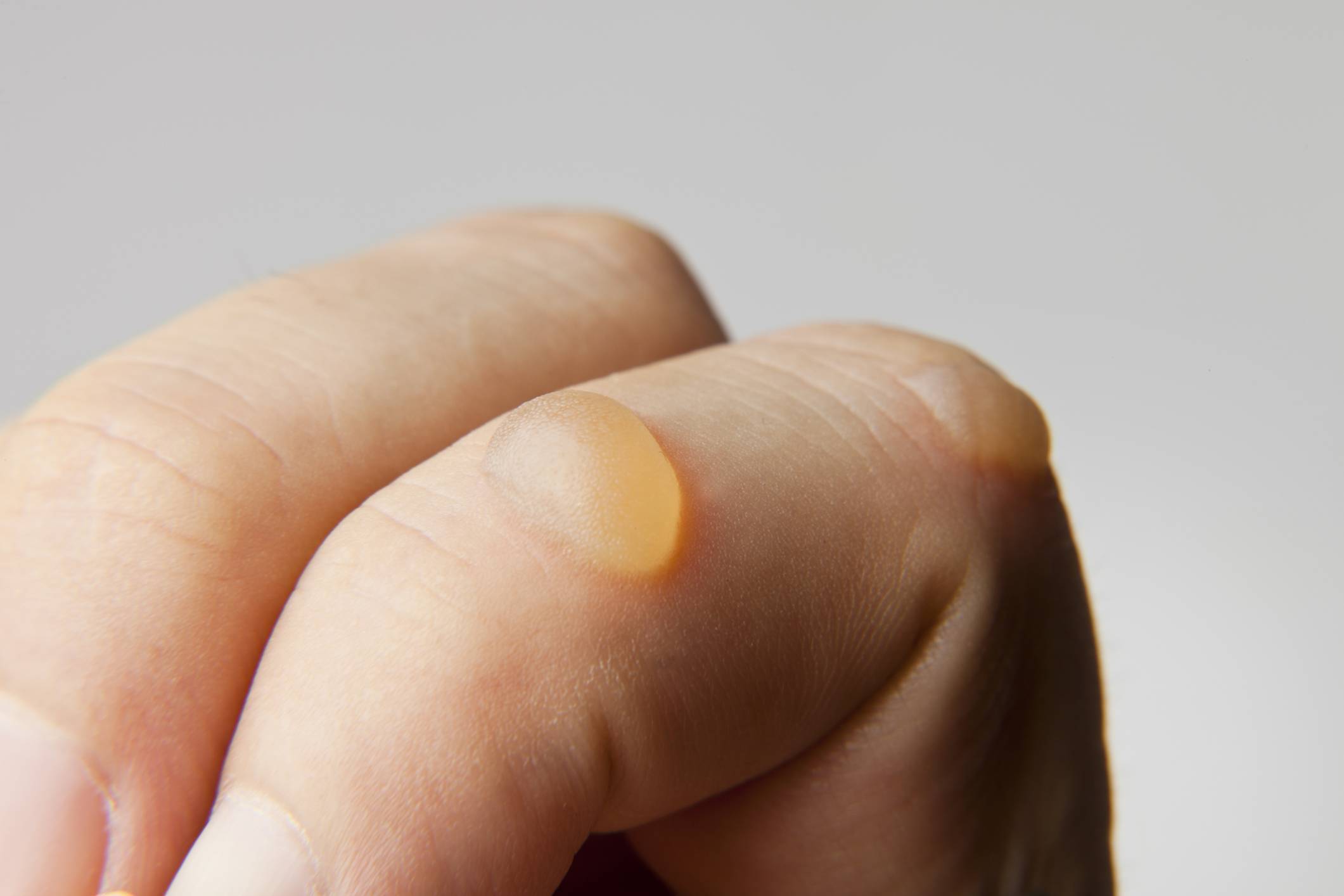
Определить буллу можно даже на первый взгляд, для этого необязательно быть специалистом в медицинской сфере. Кожа в месте травмирования приподнята серозной жидкостью. Иногда, если причиной ее образования стала травма, внутри имеются примеси крови. Сам пузырь гладкий, возвышается над кожей. Если произойдет его вскрытие, то на месте него останется эрозивная поверхность. Немного позднее она покроется коркой и постепенно заживет.
Некоторые симптомы зависят сугубо от причины, побудившей дерматит. Так, при каждой форме присутствует свой характерный перечень признаков:
- При акродерматите буллы развиваются на конечностях (в дистальном отделе), на губах, у рта или глаз.
- Солнечный ожог. В зоне поражения ощущается сильная боль, заметная эритема, повышение местной температуры кожи. После восстановления кожного покрова на нем с большой долей вероятности останется участок гиперпигментации.
- Аллергия. Симптом дополняется зудом, слабостью.
- При ожоге пузырь имеет неровную поверхность (морщинистую). Сам он имеет большие размеры.
- Пузырчатка. Длительный период процесс протекает хронически и главный признак — это частые рецидивы.
- Обморожение. Возникает спазм сосудов, но в после они восстанавливают свою работу и это приводит к появлению жжения, красноты. Сами буллы «вялые», в них есть примесь крови. Место травмы болит.
- Контактный дерматит. Пузыри этого вида появляются вместе с везикулами.
- Дерматит, возникающий при контакте с растениями, ограничен только той площадью тела, с которой они соприкасались.
При буллезном дерматите на фоне диабета пузыри располагаются на конечностях. Если причиной стал любой химический реагент, то вначале они появляются только на том участке кожи, который непосредственно с ним контактировал. Спустя некоторый период процесс способен принять генерализованный характер. При наследственной форме дерматита пузыри способны возникнуть даже при легких травмах кожного покрова.
Про болезни, симптомом которых могут быть буллы, расскажем ниже.
Методы избавления от недуга
Заболеваний, при которых образуются волдыри на шее у взрослого (или других частях тела), множество. Назвать точный препарат для лечения не сможет ни один доктор без проведения осмотра и результатов анализов. В первую очередь надо исключить контакт с аллергеном и уменьшить механическое воздействие на больную кожу. На время терапии лучше отказаться от тесной одежды и синтетического белья. Заменить такие вещи можно более просторными изделиями из натуральных тканей.
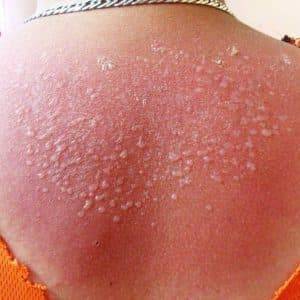
Снять болезненные или дискомфортные ощущения помогут болеутоляющие и антигистаминные средства. Если нет ран, то эпидермис допускается смазывать успокаивающими кремами на основе натуральных компонентов. Красные пятна на теле при ожогах обрабатывают Д-Пантенолом, Бепантеном или Пантодермом. Несколько раз в сутки промывают раствором Фурацилина или Мирамистином в случае прорыва пузыря.
При крапивнице или другом проявлении аллергии в обязательном порядке назначают антигистаминные препараты в виде таблеток, капель, гелей и кремов. Они бывают нескольких поколений и имеют разные показания, наиболее популярные описаны в таблице.
| Наименование | Активное вещество | Противопоказания | Средняя цена |
| Диазолин | Мебгидролин | Индивидуальная непереносимость компонентов, заболевания сердца, почек и печени | 30-50 рублей |
| Тавегил | Клемастина | Детский возраст до 6 лет, наличие бронхиальной астмы и аллергии на компоненты средства. Беременность и грудное вскармливание | 220-260 рублей |
| Зиртек | Цетиризина | Период вынашивания ребенка и кормления грудью, почечная недостаточность, детский возраст до 6 лет | 180-210 рублей |
| Зодак | Цетиризина | Беременность, грудное вскармливание, возраст до двух лет | 140-180 рублей |
| Лоратадин | Лоратадин | Непереносимость составляющих лекарства, беременность и лактация | 100-120 рублей |
| Цетрин | Цетиризина | Патологии почек, детский возраст до 6 лет. Беременность и кормление грудью | 150-180 рублей |
| Эбастин | Эбастин | Возраст до 12 лет, беременность и лактация, аллергия на компоненты препарата | От 250 до 500 рублей |
Пациентам назначают лекарства в виде мазей, растворов, гелей и кремов. Для обеззараживания мокнущих экзем используют Цинковую мазь (или любую другую на основе оксида цинка), которая наносится на пораженные участки 2–3 раза в сутки. Чтобы избавиться от грибковой инфекции, применяют Ламизил, Дифлюкан, Пимафуцин, Флюкостат или Клотримазол. В тяжелых случаях требуется прием таблеток и комплексная терапия, но она проводится под контролем доктора. Через некоторое время после терапии следует вновь сдать соскоб с пораженных областей, чтобы убедиться в полном выздоровлении.
Во время обострения аллергии советуют принимать антигистаминные препараты – Лоратадин, Тавегил, Супрастин. Допускается также обрабатывать пятна на теле у взрослого охлаждающими гелями, чтобы снять зуд. Токсидермия лечится гормональными мазями, к примеру, Адвантаном или Синафланом.
Невозможно самостоятельно вылечить вирусную инфекцию, так как требуется использование анальгетиков, лекарств от аллергии, противовоспалительных и антивирусных средств. Хорошим эффектом обладает Валтрекс, Ацикловир, Фамвир или Валацикловир. В запущенных случаях или при ослабленном иммунитете рекомендуется пропить курс иммуномодуляторов.
Длительность терапии зависит от заболевания и его тяжести, а также способа лечения. Обычно первые улучшения заметны уже через 2–3 дня регулярного использования лекарства. Полное выздоровление занимает около двух недель. Помимо основного лечения возможно применять средства народной медицины, однако они не всегда приносят желаемый результат.
Мелкие водянистые пузырьки на дерме образовываются из-за инфекции, травм покрова или патологий внутренних органов. В большинстве они сопровождаются зудом или болью, которая нарушает привычный образ жизни. Принимать какие-либо препараты без назначения дерматолога не рекомендуется, чтобы не вызвать ухудшение состояния.
Способы лечения
Если на теле появились водянистые пузырьки, необходимо обратиться к дерматологу. Он подберет корректную схему лечения, предварительно проведя лабораторные исследования. Исходя из результатов, станет понятно, чем лечить болезнь.
При аллергической реакции показаны сорбенты. Чаще всего используют активированный уголь или Энтеросгель. Среди антигистаминных лекарств наибольшую эффективность имеют: Фенистил, Фенкарол, Кларотадин, Рупафин и Зиртек.
Для лечения грибка используются средства, предназначенные для наружного использования.
К ним относят:
- Дифлюкан;
- Клотримазол;
- Флюкостат;
- Микоспор;
- Пимафуцин;
- Экзодерил.
Проявления лишая и герпеса устраняются антибактериальными препаратами. Бактерии нейтрализуют следующие лекарства:
- Ацикловир;
- Зовиракс;
- Панавир;
- Валацикловир;
- Валтрекс.
Врачи утверждают, что контагиозный моллюск лечить не обязательно. При хорошем иммунитете заболевание отступает самостоятельно. Удалению подвергаются только моллюски на половых органах. Это объясняется их не эстетичным видом.
https://youtube.com/watch?v=5KaDOd-xzws
Заключение
Соблюдение профилактических мер не отнимает столько времени и сил, как лечение недуга. Чтобы избежать появления пузырьков на коже, нужно соблюдать правила гигиены, укреплять иммунитет и ограничить контакт с источниками аллергии.
Диагностика
После проведения внешнего осмотра дерматолог устанавливает предварительный диагноз.

Подтвердить развитие патологических процессов поможет дополнительное обследование ребенка:
| Название | Описание |
| Серологические исследования (анализ кала, ликвора и крови). | Диагностический метод, позволяющий выявить антитела. |
| Цитологические исследования. | Специалисты изучают в лабораторных условиях содержимое пузырей. |
| Проба Никольского. | Метод диагностики пузырчатки, позволяющий дифференцировать заболевание. |
Терапия зависит от результатов диагностики, поскольку обследование помогает определить вид пузырчатки и степень распространения патологических процессов. В некоторых ситуациях понадобится также консультация терапевта, аллерголога, невропатолога, гастроэнтеролога и эндокринолога.
Методы диагностики герпеса
Диагностика герпеса проводится, прежде всего, на основании осмотра пациента, поскольку герпетические высыпания имеют определённую специфичность. Однако врач может назначить лабораторные исследования. Лабораторные исследования позволяют выявить инфекцию даже при отсутствии явных проявлений.
Анализ на герпес
Будьте готовы, что при подозрении на герпетическую инфекцию, врач выпишет направление на сдачу анализа крови, который позволит установить наличие антител к вирусу герпеса в крови. По результатам анализа можно будет судить не только о наличии возбудителя, но и о его активности.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
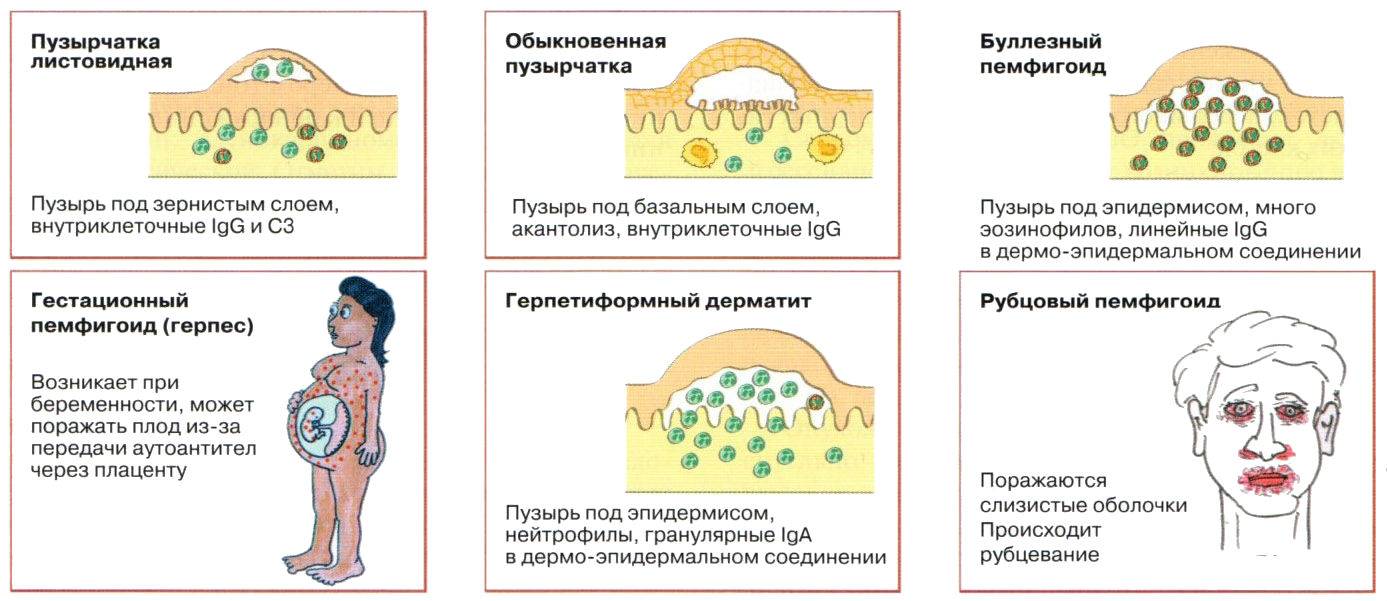
Симптомы и виды
Симптомы пузырчатки обычно хорошо видны, их сложно не заметить. Правда, многие родители упускают из виду предвестники болезни, так как они напоминают обыкновенное ОРВИ. У ребенка поднимается температура, снижается иммунитет, он становится слабым и вялым. Лишь через некоторое время после проявления этих симптомов у младенцев на кожном покрове появляются пузырьки.
Выделяют разные виды пузырчатки грудничков, имеющие свои особенности и признаки.
Вульгарная
Вульгарная пузырчатая болезнь – это самая распространенная форма. Ей подвержены все дети, независимо от пола и национальности. Предпосылкой к формированию симптомов могут стать сильное облучение УФ-лучами, ожоги, использование некоторых медикаментов.
Прыщи у ребенка – не единственный симптом при этом заболевании. Родители отмечают:
- образование после прорыва кожных дефектов неприятных эрозий, склонных к кровоточивости, медленному заживлению;
- возможность образования пузырьков не только на коже, но и на слизистых;
- при значительном проценте поражения ребенок теряет способность нормально двигаться из-за выраженных болевых ощущений;
- пузырек представляет собой бугорок на коже, нередко покрытый корочкой.
Вульгарная пузырчатка у новорожденных считается самой злокачественной формой болезни. Она тяжело поддается коррекции, требует тщательного соблюдения врачебных рекомендаций, если родители хотят избавить своего ребенка от проблем.
Вегетирующая
Вегетирующая форма выбивается из общего описания болезней этой группы. Дело в том, что вместо прыщей и пузырьков у малыша на коже начинают формироваться кожные разрастания, называемые вегетациями. Выделяют две формы болезни: Аллопо и Ноймана.
Форма Наймана сопровождается следующими жалобами:
- поражаются в основном кожа головы в волосистой зоне, подмышки, гениталии;
- сначала образуется пузырек, который потом лопается, под ним начинается разрастание;
- процесс заживления идет медленно;
- подсохшая вегетация напоминает бородавку.
Форма Аллопо сопровождается образованием гнойных пустул, из которых разрастаются вегетации. Болезнь нередко перерождается в более злокачественную вульгарную пузырчатку.
Эксфолиативная
Эксфолиативная форма также известна под названием листовидной. Отличается хроническим типом течения, тяжелыми осложнениями. Симптомы следующие:
- сыпь на теле локализуется под волосяным покровом на голове;
- вскрытие пузырей ведет к образованию очагов шелушения;
- появляется резкий, неприятный запах;
- длительный процесс регенерации ведет к появлению новых волдырей;
- образования наслаиваются друг на друга;
- возможно повышение температуры, если болезнь запущена;
- нередко развивается выпадение волос.
Себорейная
Себорейная пузырчатка у новорожденных встречается довольно редко. Чаще всего ее развитие спровоцировано длительным, нерациональным приемом некоторых лекарственных средств. Врачи отмечают, что при правильном лечении болезнь проходит благоприятно, без осложнений.
Заболевание симптомами напоминает себорею. На кожных покровах (в основном на голове) образуются корки, перед которыми сначала обнаруживаются очаги покраснения, а затем полноценные пузыри. После отрыва корок кожный покров оказывается покрыт эрозиями.
Игнорирование симптомов может окончиться переходом заболевания в классическую пузырчатку.
Вирусная
Вирусная, или энтеровирусная пузырчатка не всеми врачами рассматривается как отдельная форма болезни. Развивается она под действием энтеровируса или вируса Коксаки. В первом случае пузыри покрывают все тело. Во втором – локализуются в основном на ладонях.
Вирусная форма болезни сопровождается жалобами на сильный зуд очагов поражения, легкую их болезненность, нередко сопровождающуюся экзантемой. После того как пузырьки вскроются, их место занимают эрозии. Они могут зажить без изменения кожного покрова.
Причины возникновения и возможные заболевания
Наиболее часто подобные прыщи, которые чешутся и заполнены жидкостью, говорят о травме кожного покрова. Например, после термического или химического ожога надувается болезненный волдырь. Аллергическая реакция проявляется как высыпания, но внутри них ничего нет. Кожный покров приобретает красноватый оттенок, отекает и сильно зудит. Подобное может провоцировать долгое нахождение в солярии или на открытом солнце.
Стоит обратить внимание на место, где появляются водянистые пузырьки. На руках или ногах они нередко образовывают вследствие натирания обувью и инструментами. Ладони покрываются мозолями после работы лопатой в огороде или физических нагрузок, а стопы – из-за ношения неудобных тесных туфель
Ладони покрываются мозолями после работы лопатой в огороде или физических нагрузок, а стопы – из-за ношения неудобных тесных туфель.
Однако если внешние факторы не могли спровоцировать появление проблемы, нужно задуматься о состоянии организма. Нередки случаи возникновения прыщей на теле взрослого или малыша по причине недостатка витаминов, заболеваний внутренних органов и стресса. Специалисты говорят, что негативно отражаются на состоянии кожных покровов следующие факторы:
- Контактный дерматит. Вызван бытовой химией, косметикой, медикаментами, одеждой из некачественного материала, пыльцой растений и животными. У некоторых людей зудящая сыпь является реакцией организма на холод или жару. Водяные волдыри быстро проходят после прекращения контакта с раздражителем.
- Аллергический дерматит. Нарушения в работе иммунной системы заставляют организм думать, что привычные вещи (продукты питания, косметические средства, лекарства) являются опасными. Защитные функции пытаются бороться с раздражителем, поэтому возникает реакция в виде красных пятен, напоминающих крапивницу.
- Токсидермия. С легкостью можно отнести ее к аллергии, так как организм реагирует на вдыхание или употребление непереносимого компонента. Врачи насчитывают более 120 видов пищевых аллергенов, множество препаратов, металлов и растений, на которые может отреагировать организм. Отличительная черта токсидермии – недуг исчезает самостоятельно при отсутствии раздражителя, но с новой силой возвращается при малейшем повторном попадании в организм.
- Инфекции, вызванные бактериями, грибами и вирусами. Большинство подобных патологий характеризуется возникновением гнойничков на теле у ребенка. В зависимости от вида, они могут чесаться, быть мокнущими или сухими, покрываться коркой или отмершими частичками кожи, иметь разные цвета. Зачастую пациентам ставят такие диагнозы, как: герпес (опоясывающий лишай), пиодермия, импетиго, эктима и различные виды микозов.
- Аутоиммунные заболевания. Агрессия защитного тельца вступает в борьбу с белковыми соединениями и вызывает различные поражения в организме (простыми словами, иммунитет отторгает клетки собственного тела). Заболевшего сопровождают покраснения на дерме, большие волдыри по телу при развитии буллезного пемфигоида, нарушения в работе желудочно-кишечного тракта. Высыпания занимают всегда большую площадь.
- Патологии эндокринной системы. Нарушение уровня гормонов негативно отражается на здоровье, провоцируя сбои в работе многих внутренних органов. Кроме того, затяжные депрессии и сильный стресс вызывают дисфункцию щитовидной железы, а также нарушают обмен веществ. Все это способствует ослаблению защитных функций и появлению водянистых пузырьков на теле.
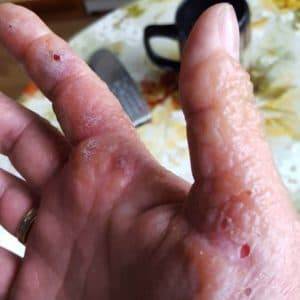
Лечить любой тип сыпи нужно обязательно, так как для нее характерно быстрое распространение. Пренебрежение правилами личной гигиены, натирание одеждой или обувью, несбалансированное питание, пагубные привычки и использование неподходящей косметики способствует присоединению гнойной инфекции. В таком случае водянистые пузыри увеличиваются в размерах, приносят сильную боль и вызывают заражение внутренних органов грибками или бактериями.
Первая помощь при волдырях
Как помочь, если волдыри у ребенка распространились по всему телу? В независимости от того, каким образом были получены волдыри, рекомендации по осуществлению первой помощи в этом случае одинаковые. В первую очередь, необходимо промыть пораженное место холодной водой.
После этого, если у вас имеется мазь, которая поможет справиться волдырями, нанесите ее достаточно плотным слоем, а сверху положите марлевую повязку.
Если же у вас нет подобных мазей, то выложите марлевую повязку поверху смоченной поверхности участка кожи.
Можно протирать пораженные волдырями места отваром целебных трав, таких как ромашка или календула. Они обладают антисептическим действием. Раз в несколько часов промахивается кожу ватным диском, с наличием Мирамистина.
Приобретите соответствующую мазь, которая поможет бороться с данной проблемой.
Аллергическая реакция — первая помощь и дальнейшие действия
Одно из проявлений аллергии – крапивница – образование небольших красных пузырьков на теле, которые расположены чаще на запястьях, локтевых сгибах, под коленками, на лодыжках и тыльной стороне стоп. У детей нередко встречаются на животе.
Название говорит само за себя: маленькие волдыри похожи на те, что возникают при ожоге крапивой. Они немного окрашены, формируют небольшие припухлости, заполненные жидкостью. Основным компонентом этого содержимого является гистамин – компонент иммунной реакции организма.
Поскольку волдыри зудят, ребенок их расчесывает, что приводит к увеличению их размера и слиянию в один большой. Подобные травмы только ухудшают состояние больного, поэтому их необходимо избегать.
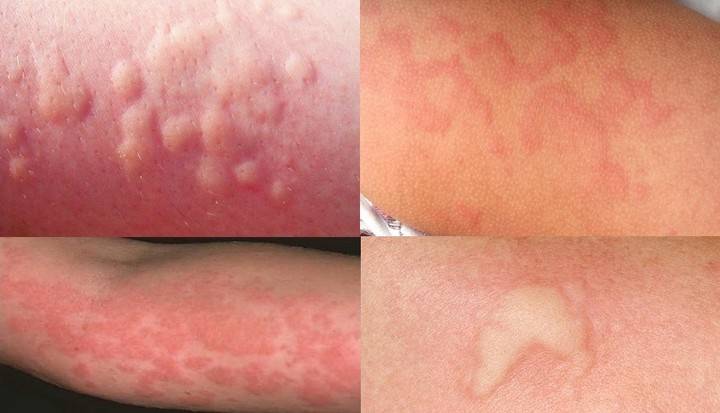
Разновидности крапивницы
При появлении подобной симптоматики необходимо обратиться к специалисту. Из пищи нужно устранить продукт, вызывающий реакцию, и все, что из него приготовлено.
Важно в случае сильной реакции, которая может сопровождаться отеками дыхательных путей, оказать первую помощь малышу. Для этого используются антигистаминные препараты, которые принимаются внутрь (для детей это обычно сиропы) или наружно в виде мазей
Последние помогают снять зуд и предотвратить расчесывание высыпаний.
Это могут быть:
- Цетрин;
- Тавегил;
- Фенкарол;
- Зодак;
- Телфаст;
- Эриус;
- Ксизал;
- Кларитин и другие.
Если средство не помогает и отек увеличивается, необходимо вызвать скорую.
Для снижения аллергической реакции назначаются кальцийсодержащие препараты, которые уменьшают проницаемость кровеносных сосудов и повышают их устойчивость к действию гистамина. В сложных ситуациях назначаются гормональные препараты.