Каким бывает стул у детей, находящихся на искусственном вскармливании
У детей–искусственников кал бывает таким же желтым и кашицеобразным, как и у малышей, растущих на грудном молоке. Но питание смесями способно спровоцировать появление стула более темного и густого. Это считается нормой. Цвет кала может меняться, в зависимости от состава смеси, от бледного желтого до коричневого.
Так как на переваривание искусственной смеси затрачивается больше времени, то, соответственно, количество испражнений снижается, примерно вдвое. Объем кала больше. У искусственников вполне допустима задержка стула до 2-х суток. Если малыш проявляет спокойствие, у него отсутствуют газики, то у родителей нет особого повода для беспокойства.
Диарея у детей
Во многих случаях диарея является своеобразной защитной реакцией. С ее помощью организм стремится быстро избавиться от патогенных микробов, паразитирующих в желудочно-кишечном кишечном тракте. Прием закрепляющих средств приведет к активному размножению бактерий, стремительному прогрессированию инфекции. Поэтому первой задачей врача становится обнаружение причины расстройства перистальтики.
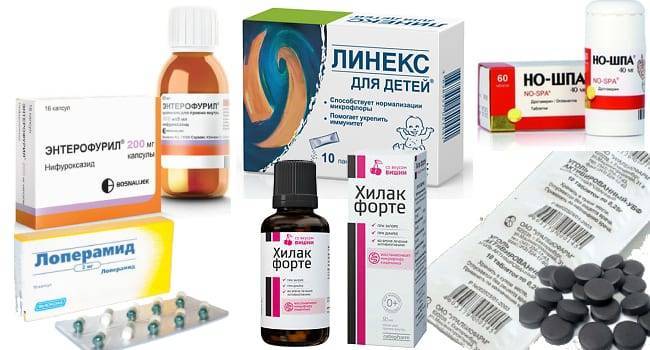
Для устранения поноса у детей применяются препараты различных клинико-фармакологических групп. Они отличаются механизмами действиями, активными и вспомогательными ингредиентами, частотой приема. Одни средства предназначены исключительно для симптоматического лечения, другие — уничтожают патогенных возбудителей или оказывают влияние на гладкую мускулатуру кишечника.
Противодиарейные средства
Противодиарейные средства, такие как лоперамид, – это то, что можно давать при поносе ребенку исключительно с разрешения врача. Лоперамид противопоказан при тяжелом течении и инфекционной природе диареи1,2. В легких случаях врачи прибегают к нему как к вспомогательному средству4.
ИМОДИУМ Экспресс содержит лоперамид, который способствует нормализации кишечной моторики и процессов всасывания воды и электролитов5. Противодиарейное действие начинает развиваться в течения часа6, что благотворно сказывается на консистенции стула и частоте дефекации. Препарат разрешен к использованию для детей с 6 лет5.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
“Имодиум противопоказан для применения у детей младше 6 лет”.
Узнайте, чем лечить понос у ребенка, из нашего видео!
- Литература
- Белоусова О. Ю. Синдром диареи у детей и подростков: особенности патогенетической терапии / О. Ю. Белоусова // Здоровье ребенка. — 2018. — Т. 13. — № 1 (дод.). — С. 1-6.
- Тепаев Р. Ф., Цимбалова Е. Г. Терапия диареи и дегидратации у детей // ПЕДИАТРИЧЕСКАЯ ФАРМАКОЛОГИЯ. — 2011. — Т. 8. — № 1. — С. 23-29.
- Лазарева Т. С. Острая диарея у детей // Вопросы современной педиатрии. 2008; 7(2):131-138.
- Ивашкин В. Т., Лапина Т. Л. Гастроэнтерология // Национальное руководство. – 2008. – С. 355.
- Инструкция по применению препарата ИМОДИУМ Экспресс.
- Исследование Амери и соавт. «Мультицентровое двойное-слепое исследование: сравнение эффективности применения лоперамида при острой диарее с двумя популярными противодиарейными агентами и плацебо», 1975 г.
- Понос с кровью у ребенка
- Как остановить диарею?
- Коричневый понос
Почему возникает
Прежде чем начать лечение, необходимо разобраться с причинами, вызывающими понос у грудничков первых месяцев жизни, и определиться, что такое норма стула для самых маленьких деток. Нормальный стул у новорожденных черно-зеленого или очень темного зеленого цвета. Это так называемый меконий. Через пару дней стул у грудничка становится желтого цвета, кашицеобразного характера. Он неоднороден, чаще всего родители видят на пеленках или памперсе белые комочки, которые представляют собой частички непереваренного грудного молока. Не стоит пугаться — это вполне нормально, если грудничок набирает вес, согласно современным рекомендациям всемирной организации здравоохранения, и здоров. А комочки исчезнут после трехмесячного возраста.
Остается понять, какая частота стула считается для грудничка нормальной. У деток на грудном вскармливании количество дефекаций может доходить до 6-8 раз, а в некоторых ситуациях, если мама нарушила диету, – до 10 раз в сутки. Но это не понос у новорожденного, а незначительное учащение стула, не требующее лечения. Понос у новорожденного сопровождается значительным увеличением количества дефекаций и изменением нормального цвета и консистенции кала. Как выглядит нормальный стул и понос у грудничков, можно увидеть на многочисленных фото в интернете.
Что вызывает понос у новорожденных на грудном вскармливании:
- Нарушение диеты кормящей мамой. В таком случае непереносимость определенных продуктов или аллергическая реакция проявляется поносом у новорожденного первых месяцев жизни. Если кормящая мама переборщила, например, с яблоками, каловые массы у грудничка могут стать даже зеленого цвета.
- Понос может возникнуть у грудничка после неправильного введения прикорма. Развивается вследствие незрелости ферментных систем грудного ребенка.
- Дисбактериоз, который развивается у новорожденного после приема антибиотиков или на фоне незрелости бактериальной микрофлоры кишечника.
- Инфекции и вирусы. Сопровождаются различными изменениями стула. Меняется его цвет (каловые массы могут стать зеленого, темного цвета), консистенция (жидкий, пенистый), запах (зловонный).
- Понос может быть, если у малыша первых месяцев жизни развивается острая хирургическая патология.

Что нужно делать родителям после возникновения поноса у новорожденных, мы расскажем ниже. А также поясним, какие признаки, появившиеся у ребенка на любом типе вскармливания, должны насторожить родителей.
Кишечные инфекции
Кишечные инфекции довольно часты у детей грудного возраста. Даже самым аккуратным и чистоплотным родителям не всегда удается избежать развития у малыша кишечной инфекции. Дело в том, что защитные функции кишечника (кислотность желудочного сока, местные иммунные факторы) у грудных детей еще не сформированы окончательно, и часть возбудителей, не опасных для взрослых, может вызвать серьезные нарушения у грудного ребенка.
Как правило, инфекция начинается внезапно — с болей в животе (ребенок плачет, сучит ножками) и поноса (иногда с включениями слизи, зелени, крови и других примесей). Кишечные инфекции могут сопровождаться подъемом температуры, однако это происходит не всегда. При появлении каких-либо из описанных симптомов обязательно вызовите врача, а до его прихода постарайтесь облегчить состояние ребенка следующими мероприятиями:
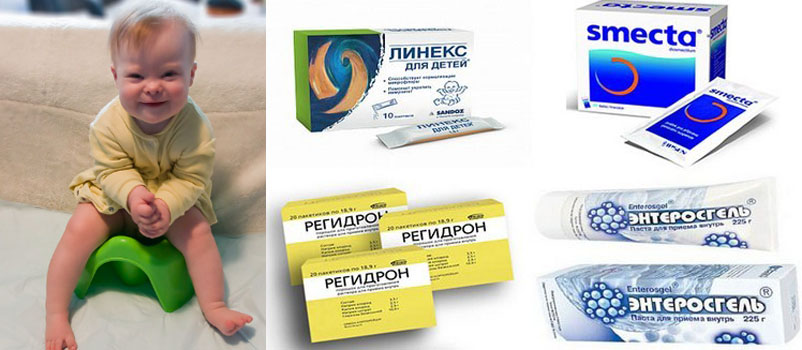
С жидким стулом ребенок теряет много воды и солей, и у него может развиться обезвоживание. Чтобы этого не произошло, малыша надо поить одним из солевых растворов — например оралитом, регидроном. Препарат энтеродез, помимо солей, содержит еще и активированный уголь, адсорбирующий токсины из кишечника. Один из этих препаратов следует постоянно держать в домашней аптечке
Очень важно полностью возместить ребенку тот объем жидкости который он теряет со стулом и рвотой (желательно этот объем измерить). Если малыш не пьет из бутылочки, жидкость можно давать из ложечки или даже из пипетки — маленькие порции жидкости не так сильно провоцируют рвоту, как большие
Обычной кипяченой водой поить ребенка нежелательно, поскольку с кишечным содержимым теряется много солей — если давать жидкость без солей, этот дефицит будет усугубляться.
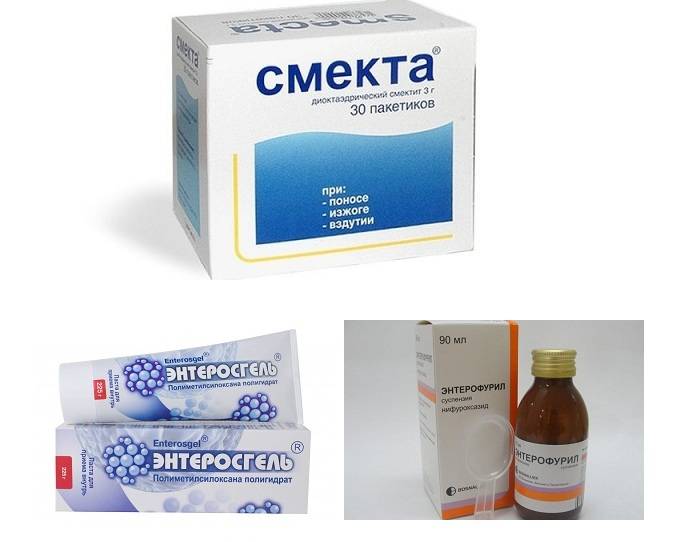
Помимо растворов для восполнения жидкости, ребенку можно дать адсорбенты (смекту, полифепан, энтеросгель) — препараты, поглощающие, подобно губке, токсины, содержащиеся в кишечнике. Но имейте в виду, что, поглощая токсины, эти препараты не уничтожают патогенные бактерии. В больших количествах они могут привести к запору.
Кормить ли ребенка в разгар кишечной инфекции? Да, кормить. Но объем питания за сутки следует снизить на 1/3-2/3 по сравнению с нормальным (в зависимости от того, какое максимальное количество пищи не приводит к рвоте). Если ребенок находится на грудном вскармливании, то продолжайте кормить его грудным молоком, искусственникам же в таких ситуациях лучше давать кисломолочные смеси. Кормите почаще, но мелкими порциями. В каждое кормление можно добавить 1/4 таблетки ферментного препарата Мезим-Форте. Вот, пожалуй, все меры, которые можно принять до прихода врача.
Ни в коем случае не давайте грудному ребенку антибиотики без назначения врача: некоторые из антибиотиков, часто используемые при кишечных инфекциях у взрослых, противопоказаны новорожденным (например левомицетин)
Большую осторожность следует соблюдать при использовании в грудном возрасте таких препаратов, как Имодиум и другие симптоматические средства, — непременно посоветуйтесь с врачом
Как защитить ребенка от кишечных инфекций?
В первую очередь следует обратить внимание на посуду из которой вы кормите ребенка. Она должна быть сухой
Некоторые мамы подолгу кипятят бутылочки, но затем оставляют в них часть влаги. Влага способствует размножению бактерий.
Во-вторых, не следует часто переливать питание из одной посуды в другую — чем реже вы это делаете, тем лучше. Именно поэтому к современным молокоотсосам сразу пристыковывается бутылочка для кормления.
Наконец, не стоит облизывать пустышки, ложки и другую детскую посуду. Микробы, содержащиеся в полости вашего рта, не всегда безопасны для ребенка (например, бактерия хеликобактер, вызывающая язвенную болезнь или микробы, вызывающие кариес). Болезнетворные бактерии передаются главным образом от человека к человеку, поэтому упавшую на пол пустышку лучше просто ополоснуть водой (на самый худой конец даже не мыть вообще), чем облизать.
От чего возникает понос у детей?
К развитию диареи у детей могут предрасполагать анатомо-физиологические особенности детского кишечника и процесса пищеварения. В силу незрелости и нежности пищеварительной системы у детей чаще всего возникают проблемы пищеварения, что быстро может приводить к расстройствам пищеварения и формированию грозных осложнений, таких как обезвоживание, электролитные расстройства и токсикозы, нарушения в работе внутренних органов. Но из-за чего эти нарушения возникают, и почему страдают именно дети?
Прежде всего, относительно роста кишечник у детей гораздо длиннее, чем у взрослых, при этом область слепой кишки подвижнее из-за более длинной брыжейки. За счет этих особенностей у детей труднее диагностируется аппендицит, который может быть смещен в область малого таза, в левую часть живота. На момент рождения секреторный аппарат в кишечнике малыша сформирован еще неполноценно, кишечные соки имеют те же наборы ферментов, что и у взрослых, но при всем этом активность ферментов резко снижена. В результате воздействия кишечных соков и секретов поджелудочной железы происходит переваривание пищи и расщепление белков, жиров и углеводов. При этом в кишечнике обычно создается нейтральная или слабо-кислая среда, что приводит к затруднению переваривания белков и жиров. Особенно сложно переварить жиры искусственникам, так как в грудном молоке состав жиров более простой и есть ферменты для его переваривания (липазы).
Поэтому дети на искусственном вскармливании чаще дают расстройства пищеварения, особенно при перекорме.
Поверхность всасывания в кишечнике детей больше, чем таковая у взрослых, поэтому у детей быстрее и активнее всасываются питательные вещества. Но при всем этом барьерная функция кишечника у детей недостаточна, и слизистые кишок гораздо проницаемее для микробов, токсинов и аллергенов.
В результате поражения слизистой оболочки кишечника выздоровление происходит медленно, так как регенерация миллионов ворсинок слизистой – процесс небыстрый. Эти ворсинки увеличивают всасывающую поверхность кишки, но и при поражении страдают одними из первых. В результате повреждений страдает и активность кишечных ферментов, что приводит к тому, что пища проходит по кишечнику, практически не перевариваясь. Именно по этой причине при расстройствах питания возникают диареи с частицами не переваренной пищи.
В каких случаях следует срочно обратиться к врачу?
Домашнее лечение поноса у ребенка может стать опасным в следующих случаях:
- появляется сильная боль в животе, независимо от места её локализации;
- резко повышается температура до 38 градусов и выше — это может свидетельствовать об инфекционной причине диареи, а значит, требуется вмешательство врача;
- если есть вероятность, что ребёнок отравился лекарствами, заведомо токсичными веществами или грибами;
- моча темнеет или отсутствует мочеиспускание в течение 5 часов;
- у ребёнка появляется слабость, головокружение, пересыхают слизистые или западают глаза;
- чёрный кал или появление кровяных сгустков в каловых массах;
- частая диарея в течение суток, несмотря на предпринятые меры.
Не следует тянуть с обращением к врачу, если появился хотя бы один из этих симптомов. До приезда скорой нужно продолжать давать ребёнку воду, регидратационные растворы и сорбенты.
Понос у ребёнка можно лечить дома с помощью медикаментозных и народных средств
Важно соблюдать щадящую диету и питьевой режим. При ухудшении состояния или появлении тревожных симптомов нужно немедленно обратиться к врачу
Предыдущая запись Заболевания, при которых возникают понос и рвота с желчью
Следующая запись Что такое желчный понос, и как с ним бороться?
Профилактика поноса

Прием пробиотиков пару раз в месяц станет отличной профилактикой от диареи.
В завершение сегодняшнего материала обратим внимание на то, какие профилактические меры стоит предпринимать родителям для того, чтобы не допустить развитие диареи у своего ребенка. Согласитесь, что отсутствие заболевания посредством профилактики заметно лучше, чем его наличие даже в самой легкой форме протекания. Итак, в общем виде профилактические меры детского поноса таковы:
Итак, в общем виде профилактические меры детского поноса таковы:
Согласитесь, что отсутствие заболевания посредством профилактики заметно лучше, чем его наличие даже в самой легкой форме протекания. Итак, в общем виде профилактические меры детского поноса таковы:
- Полное соблюдение личной гигиены. Запомните, что еда и посуда, которой пользуется ваш ребенок в процессе приема пищи должны быть чисты и обеззаражены, ведь даже незначительная бактерия способна нарушить отлаженный баланс микрофлоры ЖКТ. Помимо этого, малышу перед каждым приемом пищи стоит тщательно мыть руки.
- Минимизация контакта с животными, немытыми фруктами, ягодами и подобными вещами. Суть этой профилактической меры полностью аналогична описанной в пункте о соблюдении личной гигиены.
- Организация здорового питания. Конечно, не стоит кормить малыша чистейшим мясом и сельдереем, например. Однако отказаться от поедания гастрономического «мусора» и фаст-фуда желательно.
- Поддержание иммунитета малыша на должном уровне. Тут поможет и периодический курс витаминами, иммуностимуляторами, и обычные закаливания. Главное – чтобы иммунитет был на уровне и организм ребенка не был ослабленным.
- Прием пробиотиков и пребиотиков. Здесь достаточно выбрать наиболее слабые препараты и раз в 2-3 месяца понедельно давать их ребенку. Особенно такая профилактика актуальна для тех детей, которые имеют некоторые патологии ЖКТ.
Как видите, детская диарея – не столь опасное и сложное к разбору явление. Лечению подобный недуг поддается, поэтому бояться его не стоит. Главное в организации терапии – грамотный подход и использование представленной выше информации. Надеемся, статья была для вас полезна. Здоровья вам и вашим детям!
Подробно о поносе у ребенка можно узнать из видеосюжета:
https://www.youtube.com/watch?v=97NpP6QW-w4&t=5s
Методы лечения диареи у детей
Пероральная регидратация
Заболевший нуждается в обильном питье, чтобы восполнить жидкость, потерянную при поносе и рвоте. Вместе с жидкостью организм теряет соли, микроэлементы, витамины, необходимые для нормальной жизнедеятельности. Поэтому пить надо не чистую воду, а водно-солевые растворы. Для этой цели можно купить в аптеке препараты для регидратации: Регидрон, Гастролит.
Содержимое пакетика растворяют в 1 литре кипяченой воды и дают выпить небольшими порциями. Солевой раствор можно сделать дома: в 1 литр воды добавить чайную ложку соли и половину чайной ложки соды, 2 столовые ложки сахара. Калий, нормализующий работу сердца и солевой баланс крови, содержится в апельсиновом соке, отваре кураги. Такие напитки можно рекомендовать детям, у которых нет аллергии на эти фрукты. В случае, если малыш не может или отказывается пить, его надо госпитализировать и вводить солевые растворы внутривенно.
Самое частое осложнение, которое развивается при обезвоживании, – пневмония, т.к. легкие не могут выполнять свои функции, если кровь становится предельно густой. Повышение температуры, потоотделение тоже приводят к потере жидкости, поэтому если у ребенка понос и рвота сопровождаются повышением температуры, её надо сбивать с помощью жаропонижающих средств (Парацетамол, ректальные свечи).
Помощь при отравлении
В тех случаях, когда признаки отравления появились через 30-40 минут после еды, первая помощь – вызвать у пострадавшего рвоту. Ему дают выпить пару стаканов воды или молока, вводят пальцы (или ложку) в ротоглотку и слегка давят на корень языка. Очистить кишечник можно активированным углём в расчете 1 г/кг веса. После отравления не надо давать детям еду, средства, закрепляющие кишечник, ведь с помощью поноса организм выводит яды из пищеварительного тракта. Необходимо в то же время постоянно поить больных солевым раствором, негазированной минеральной водой, чаем, отваром кураги, чтобы не допустить потери жидкости и солей.
Терапия кишечных инфекций у детей
Лечение поноса у детей во время кишечных инфекций родители обычно связывают с применением антибиотиков. Но это ошибочное представление. Применение антибиотиков при кишечных инфекциях ограничено несколькими особо опасными заболеваниями. Дело в том, что эта группа лекарств агрессивна по отношению к микрофлоре кишечника, вызывает дисбактериоз. Восстановить нормальные функции пищеварения даже с помощью пробиотиков не удается спустя долгое время после диареи.
Всемирная организация здравоохранения рекомендует применять антибиотики в особо серьезных случаях:
- при бактериальных инфекциях, вызывающих гемоколит – появление крови в испражнениях больного;
- при тяжёлых формах холеры или не исключается возможность её развития;
- при лямблиозе – поражении тонкого кишечника простейшими паразитами.
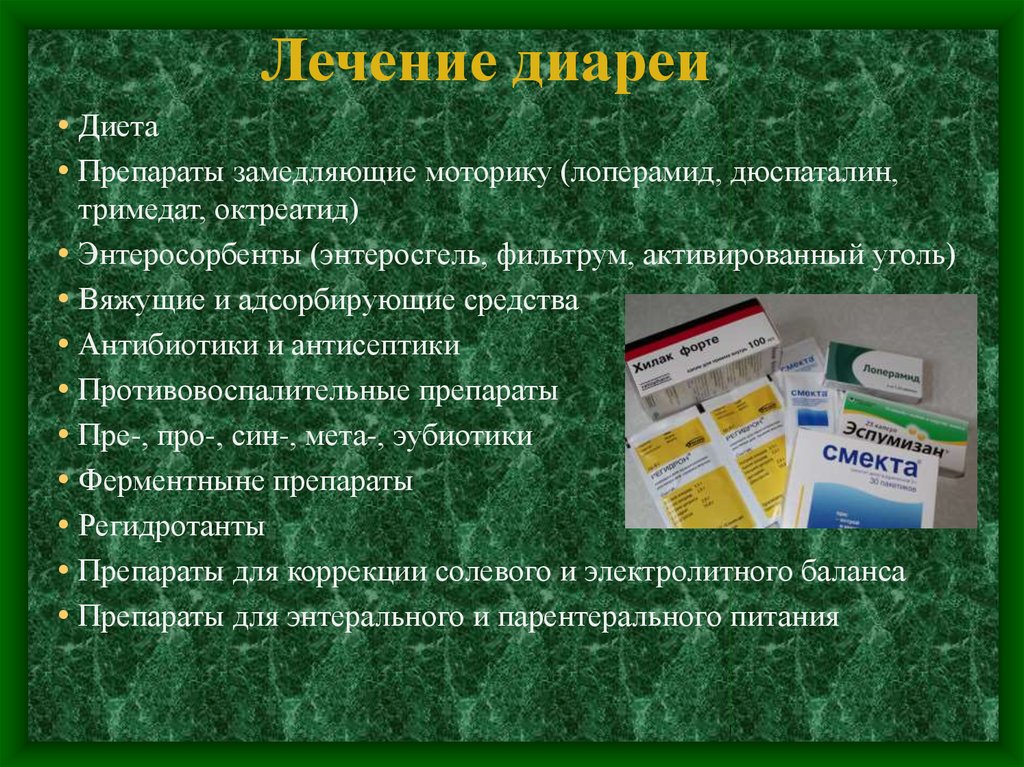
Медикаментозная терапия
Для лечения кишечных инфекций используют препараты:
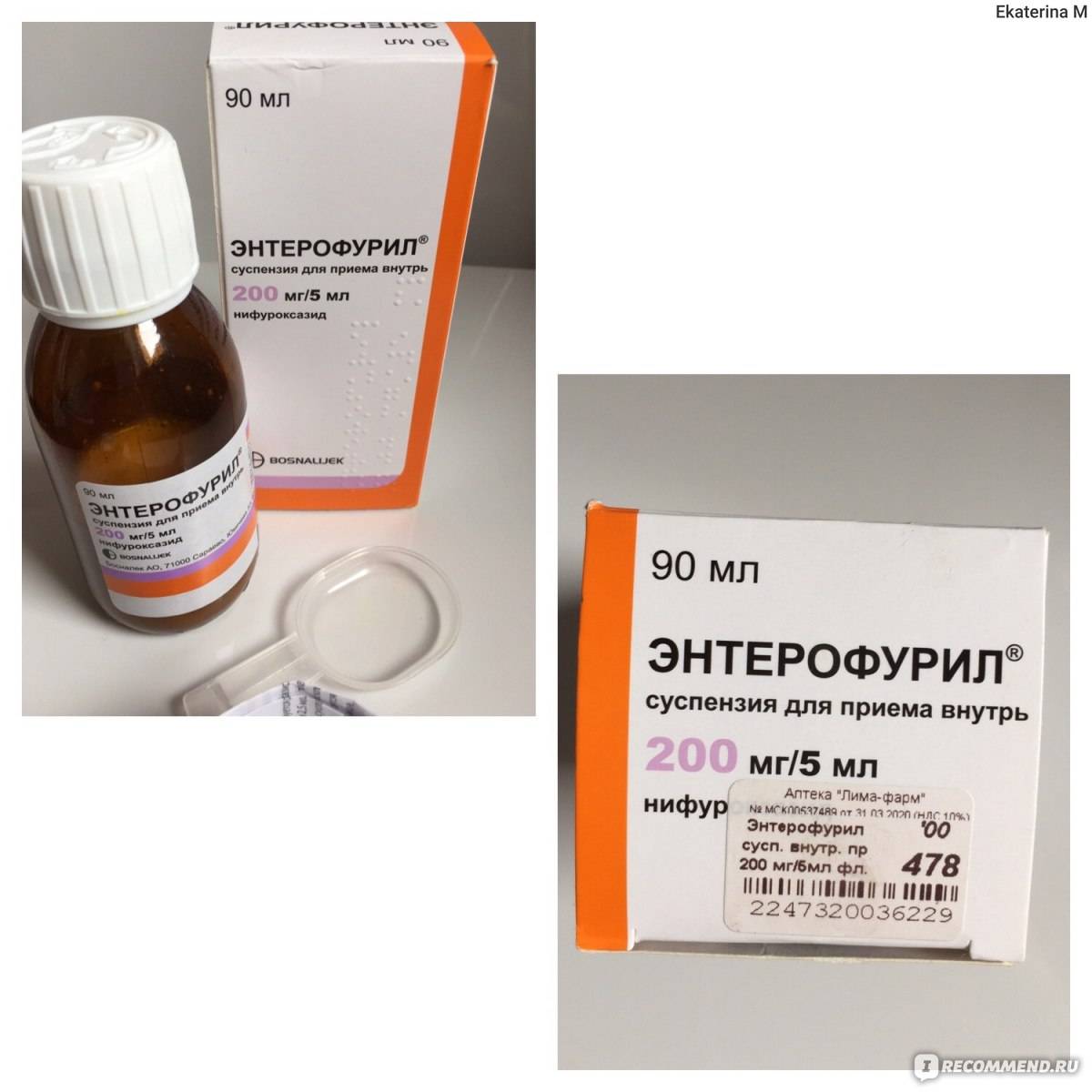
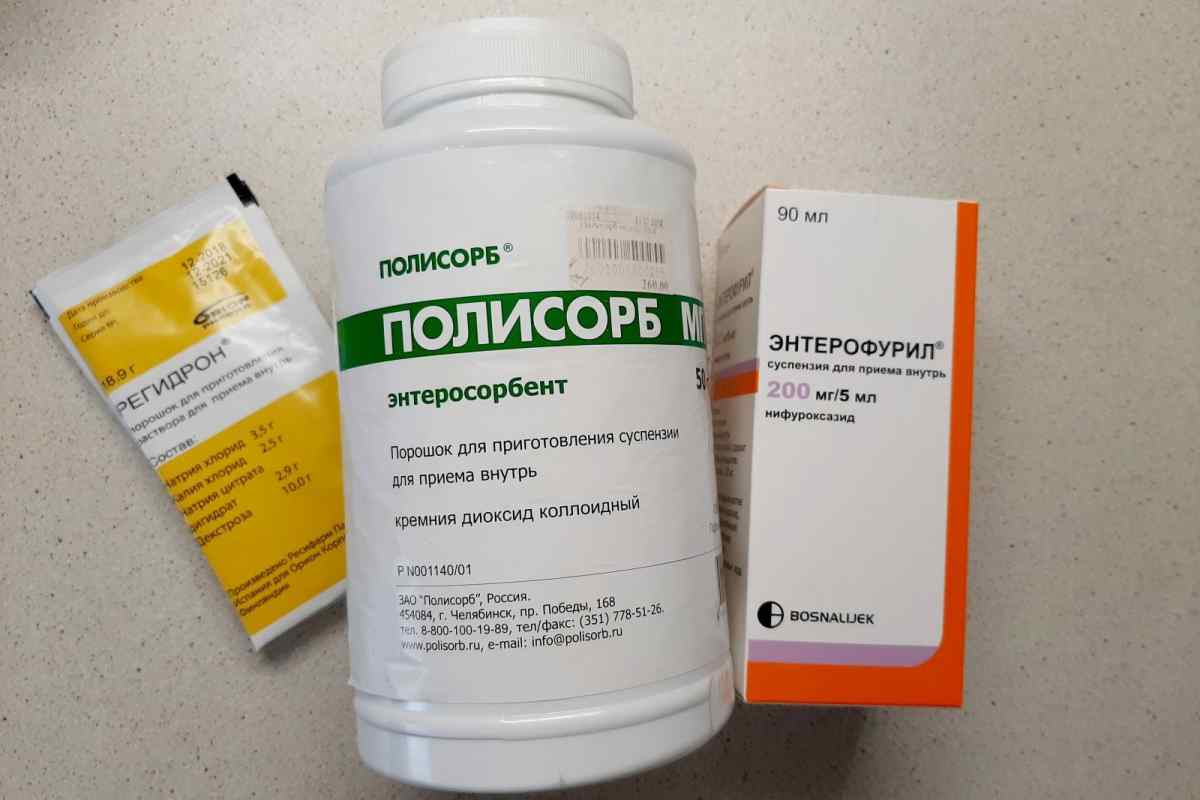
- Энтерофурил – кишечный антисептик;
- Энтерол, регулирующий жизнедеятельность микрофлоры в кишечнике;
- Энтеродез – препарат для пероральной регидратации.
- Энтеросорбенты: Полисорб, активированный уголь, Энтеросгель.
При ферментной недостаточности врачи назначают:
- Креон;
- Мезим;
- Абомин.
При поносе, вызванном аллергией на продукты, применяются средства:
- Зиртек;
- Эриус.
Питание детей при поносе
Правильное питание при диарее позволит быстро остановить расстройство и наладить нормальную функцию кишечника. Воздержание от пищи при поносе в первые сутки показано лишь в ситуациях, когда произошло отравление продуктами питания. В остальных случаях больной должен получать пищу, но меньшими порциями и чаще, чем обычно.
Грудных младенцев кормят через каждые 2-3 часа. Дети на искусственном питании получают по 60-100 мл смеси 7-8 раз в сутки. Рекомендуется готовить смеси на рисовом отваре. Новый прикорм следует вводить через 2-3 недели после диареи.
Диета во время диареи для детей после года сокращает употребление углеводов и жиров. Источники белка (мясо, творог, яйца) принимаются в обычном количестве. Это связано с тем, что белок способствует задержке жидкости в организме. На период поноса исключаются из рациона:
- сладости;
- фрукты и овощи, не подвергшиеся тепловой обработке;
- жирное мясо и рыба;
- молочная продукция;
- свежий хлеб и выпечка;
- пшенная и перловая крупа, макароны;
- капуста, бобовые, чеснок, лук.
Соблюдение гигиенических мер при диарее у ребенка 1 год

Игрушки малыша нужно ежедневно мыть хозяйственным мылом.
Если у малыша частый стул, нужно обратить особое внимание на гигиену области вокруг анального отверстия. Она раздражается, появляются покраснения, зуд, ребенок болезненно воспринимает попытки притронуться к коже
Чтобы это раздражение не возникало, нужно чаще подмывать малыша или протирать область вокруг ануса влажными салфетками, смазывать детским кремом или подсушивать кожу присыпкой.
Взрослые, ухаживающие за малышом с проявлениями диареи, должны чаще мыть руки с мылом после гигиенических процедур, перед кормлением, приемом лекарств. Белье ребенка надо стирать отдельно от белья взрослых. Постельное и нательное белье проглаживается горячим утюгом. В комнате, где находится ребенок, регулярно проводится проветривание и влажная уборка с дезинфицирующими средствами.
Игрушки малыша ежедневно моются с хозяйственным мылом, его посуда на время болезни обдается кипятком. Желательно по максимуму ограничивать контакты ребенка с посторонними людьми, не посещать вместе с ним различные мероприятия
Эти меры предосторожности продиктованы тем, что иммунитет малыша после диареи и связанных с ней заболеваний снижен, и организм не в состоянии дать адекватный ответ дополнительным источникам инфекции
Симптомы
Сначала подумайте о том, что нормально для вашего ребёнка. Для некоторых детей характерно несколько дефекаций за день, у других стул отсутствует несколько дней – и это нормально. Случайное однократное послабление стула — не причина для волнения. Но если характер испражнений кишечника малыша внезапно меняется, то есть он тужится больше, чем обычно, и выходит более рыхлый, более водянистый стул — тогда это, вероятнее всего, диарея.
Хотя серьёзный приступ диареи может показаться тревожным, будьте уверены, что большинство случаев не представляют серьёзной угрозы здоровью, пока у вашего малыша не появятся признаки обезвоживания.
Если ребёнок в целом здоров и получает много жидкости, поносы в большинстве случаев проходят через пару дней.
Что делать при обезвоживании у детей
Обезвоживание — это недостаток воды в организме. Различают несколько степеней обезвоживания — от умеренного до полного
При обезвоживании важно восполнять недостаток не только воды, но и жизненно важных солей и минералов
Основные причины обезвоживания — понос и рвота. При диарее стул становится частым и жидким, но при отсутствии поноса стула у малыша может вообще не быть. Другие причины — чрезмерное потоотделение и мочеиспускание. При повышенной температуре организм также теряет влагу посредством кожных испарений.
Дети на ГВ реже страдают от обезвоживания; помните, что вы можете и должны кормить грудью во время болезни.
Признаки обезвоживания у грудничка:
- Очень сухие губы и рот.
- Запавшие глаза и родничок (мягкий участок на голове).
- Головокружение.
- Вялость.
- Сухая морщинистая или слишком рыхлая кожа.
- Малыш реже и меньше писает.
- Малыш плачет почти без слез.
- Повышенная температура.
- Потеря веса.
Когда обращаться к врачу
- Если у малыша наблюдаются все вышеперечисленные симптомы, при этом он слишком сонный или чересчур возбужденный.
- У него не прекращается рвота или понос, и он не может пить воду.
- Лечение в домашних условиях не помогает.
- У малыша начинается обезвоживание на фоне диабета.
Лечение обезвоживания
Кормите малыша грудью и смесью чаще обычного, предлагайте больше жидкости (лучше готовые электролитные растворы). Если у новорожденного рвота, поите его по чайной ложке (5 мл) как можно чаще и постепенно увеличивайте объемы жидкости. Не предлагайте малышу лекарство сразу после приступа рвоты, дайте ему отдохнуть. Ребенок обязательно должен восполнять жидкость, которую теряет при поносе или рвоте. Общий объем зависит от его веса.
| Вес | Ориентировочный объем раствора |
| 2,7–4,5 кг | 470 мл / сутки |
| 5–10 кг | 680 мл / сутки |
| 10,5–11,8 кг | 1200 мл / сутки |
Рвота у грудничка: когда обращаться к врачу
Рвота, или рефлекторное извержение содержимого желудка через рот или иногда и нос, — частый симптом разных болезней. Чаще всего рвота возникает при кишечной инфекции вирусного происхождения. Респираторные инфекции, инфекции мочевыводящих путей, отравления или менингиты тоже могут вызывать рвоту.
Неинфекционные заболевания, например обструкции, повышенное внутричерепное давление и проблемы с обменом веществ хоть и реже, но тоже могут провоцировать рвоту. В этих случаях требуется осмотр врача.
Младенцы нередко срыгивают. Это не рвота. При срыгивании есть звук отрыжки, а содержимое желудка выходит без особых усилий.
Основная опасность рвоты — обезвоживание.
Рвота у малыша в первые месяцы жизни может возникать по следующим причинам:
- Если это происходит менее чем через 15–30 минут после каждого кормления, возможно, у ребенка стеноз привратника желудка — обструкция, при которой пища не может перейти из желудка в тонкий кишечник. Обычно такое состояние диагностируется в возрасте 2–6 недель и требует хирургического вмешательства.
- Слабые мышцы на входе в желудок провоцируют развитие гастроэзофагального рефлюкса (ГЭР), когда содержимое желудка может вернуться в ротовую полость. Если подобные симптомы сопутствуют ГЭРБ, существуют различные методы лечения.
Когда обращаться к врачу при рвоте у младенца
- Рвота не прекращается в течение суток (для новорожденных — 12 часов) или сопровождается вялостью, раздражительностью, сильной болью в животе, высокой температурой и затрудненным дыханием.
- В рвотных массах неоднократно присутствует кровь, они желтого или зеленого цвета.
- Малыша сильно рвет сразу после кормления.
- Ребенок отказывается есть и пить в течение нескольких часов.
- У новорожденного не только рвота, но и кровь в кале.
Что делать родителям при рвоте у грудного ребенка
- Внимательно наблюдайте за малышом, когда у него началась рвота, особенно если ему еще не исполнилось 5 месяцев. Звоните врачу, если рвота не проходит.
- Через некоторое время после приступа тошноты начните давать малышу по одной чайной или столовой ложке (5-15 мл) грудного молока или электролитного раствора через каждые несколько минут. Врач посоветует, какой раствор стоит купить. Не давайте ребенку соки и другие сладкие напитки. И не надо поить малыша куриным бульоном — в нем содержится много жира, и ребенку будет трудно его переварить.
- Постепенно увеличивайте объем жидкости, которую вы даете малышу. Пусть он пьет чаще. Но не кормите и не поите его насильно.
- Когда малыш сможет удерживать в себе воду (и электролитный раствор), начинайте постепенно вводить еду. Наблюдайте за ребенком и кормите его тем, к чему он сам проявляет интерес. И внимательно следите за признаками обезвоживания — такими, как вялость, сухой рот, запавшие глаза и родничок, плач без слез и редкие мочеиспускания.