Виды конъюнктивита у детей
Конъюнктивиты различной этиологии находятся в числе самых частых недугов у малышей.
В этой статье
Возбудители заболевания распространяются контактно-бытовым и воздушно-капельным путем, а младенцы первого года жизни имеют еще очень слабый иммунитет и не способны сопротивляться инфекциям в достаточной мере. Вирусное заражение может произойти при посещении общественного места, от родителей, бактерии же с грязных рук легко попадают на слизистую оболочку глаз. В зависимости от причины, вызвавшей развитие конъюнктивита у ребенка до года, выделяют несколько видов.
- Аллергический. Воспаление глаз развивается при раздражении конъюнктивы различными веществами. В таком возрасте это чаще всего происходит, например, при введении нового вида пищи. Аллергия также может возникнуть на лекарства, средства гигиены, от укуса насекомых.
- Бактериальный. Наиболее распространенный вид конъюнктивита у детей, которым они нередко заражаются от больной матери при родах (бленнорея новорожденных, хламидийный конъюнктивит), а также при попадании в глаза различных микроорганизмов.
- Вирусный. Его провоцируют различные микроорганизмы, в частности, аденовирусы, энтеровирусы и пр.
- Дакриоцистит. Возникает вследствие непроходимости слезного канальца. Данная глазная патология вполне успешно лечится при своевременно принятых мерах.
Общий признак для всех видов воспаления глаз — покраснение и отек внутренней оболочки века, однако для каждого из них также характерны свои особенности. Рассмотрим причины и симптомы различных видов конъюнктивита, а также дакриоцистита у малышей до года.
Лечение чесотки: виды и принципы
Терапия чесотки должна проводиться строго по определённым правилам. Цель лечения должна быть направлена на полное уничтожение паразита, а также его продуктов жизнедеятельности и не активных форм
Также важно предотвратить развитие осложнений и инфицирование здоровых лиц
Виды терапии
Принято выделять несколько видов терапии:
- специфическая;
- пробная;
- лечение с профилактической целью.
Характер лечения определяет доктор на приёме, исходя из ситуации. Специфический вид терапии назначается больным чесоткой, диагноз у которых не вызывает сомнений. Профилактический вид лечения направлен на контактных лиц, находящихся в очаге.
Как правило, это люди, которые длительное время прибывали в тесном контакте с болеющим (члены семьи, коллектив в группе детского сада, в классе школы)
Также необходимо уделить внимание наличию половых контактов во время болезни и назначить профилактическое лечение партнёру
Бывают случаи, когда присутствуют клинические симптомы чесотки и в то же время лабораторно выявить возбудителя не удаётся. Тогда доктор назначает пробное лечение. Такой вид терапии протекает под тщательным присмотром специалиста, при наличии положительного эффекта диагноз подтверждается.
https://youtube.com/watch?v=RHo4b6NSKTM
Принципы лечения
Принципы лечения чесотки должны быть строгие и их необходимо выполнять независимо от вида терапии:
лечение должно начинаться в одно и то же время, как для больных, так и для контактных;
в связи с тем, что максимальная активность возбудителя регистрируется в ночное время, поэтому лечение начинается после 19 часов;
перед началом лечения необходимо принять душ с жёсткой мочалкой, для более эффективного действия лекарственных средств;
младенцам и детям до 3 лет препараты наносятся на весь кожный покров, тогда как в более старшем возрасте избегают нанесения на лицо и волосистую часть головы;
наносить лекарственные средства следует голыми руками и особенно тщательно втирать в области кистей и ладоней. В случае, если ребёнок не в состоянии выполнить данную процедуру, в силу своего возраста, то родителям дают рекомендации, исходя из их инфицирования;
руки после обработки кожного покрова мыть нельзя;
постельное и нательное бельё меняют в первый день начала терапии и после окончания курса лечения;
лекарственный препарат, равномерно нанесённый на кожный покров, должен находится весь ночной период на теле;
лечение осложнений чесотки проводится одновременно с терапией основного заболевания;
при регистрации заболевания у беременных женщин, необходимо оценивать риски и пользу для плода и матери. В случае заражения кормящей женщины, на период лечения лактацию рекомендуется прекратить;
после прохождения курса лечения постельное, нательное бельё, одежду необходимо прокипятить, обувь обработать, в комнате провести влажную уборку. Одежду и бельё больного с двух сторон рекомендуется прогладить
Важно не забывать об игрушках. Если вещи невозможно прокипятить, то их необходимо изолировать от обработанных чистых вещей более чем на 3 суток, за данный промежуток времени паразит погибнет;
при наличии зуда после проведения полноценного курса терапии, назначают антигистаминные препараты, так как данный клинический симптом носит аллергический характер и не требует продолжения специфического лечения;
контроль проводимого лечения оценивается не ранее чем через 2 недели;
лечение в большинстве случаев проводится в амбулаторных условиях.
Показания к госпитализации
Сюда можно отнести следующие показания:
- при отсутствии физического лица, оказывающего непосредственный уход за пациентом во время заболевания;
- дети, проживающие в детских домах, интернатах. Одним словом, в местах, где изоляция больного невозможна. В таких случаях ребёнка госпитализирует, дабы предотвратить дальнейшее распространение заболевания;
- тяжёлое течение болезни с наличием осложнений;
- дети, у которых заболевание протекает с высокой температурой, увеличением лимфатических узлов.
Возбудитель чесотки и его особенности
Заболевание возникает из-за внедрения под кожу паразита – чесоточного клеща (зудня). Болезнь заразна и распространяется быстро, поскольку зудень уже через 15-20 мин. оказывается под кожей человека. Размеры паразит имеет небольшие: самка – 0,5 см, самец в 2 раза меньше.
Спаривание взрослых особей происходит снаружи на кожном эпидермисе, после чего самцы гибнут, а самки внедряются в кожу, проделывая в ней ходы и откладывая яйца. Поскольку ходы находятся неглубоко под кожей, то внешне они похожи на небольшие царапины. Наиболее активный образ жизни клещи ведут в вечерние часы, именно в это время человек испытывает неприятные ощущения в виде зуда.

На 4-е сутки из яиц появляются личинки, которые прокладывают свежие ходы, растут, линяют и становятся половозрелыми через 2 недели. Период спаривания приходится на прохладное время суток, поэтому заболевание прогрессирует в осенне-зимний период. За счет слюны они растворяют кератиновый слой кожи, питаясь им и чешуйками эпидермиса.
Передвигаются зудни под кожей со скоростью до 1 мм в сутки. По поверхности преодолевают расстояние до 3 см в минуту. Заболевание, которое на медицинском языке называется скабиес, поддерживают исключительно самки. На протяжении жизни, которая длится месяц, они способны отложить до 90 яиц.
У новорожденных заболевание обнаруживается только в том случае, если чесотка есть у родителей и близких людей. Инкубационный период начинается с момента попадания паразита на кожу и продолжается до проявления первых признаков болезни. Его временной промежуток значительно отличается и зависит от многих факторов.
Первые признаки становятся заметны только через 2 недели или месяц, когда организм начинает реагировать на продукты жизнедеятельности (токсины) паразитов. Но если на кожу попало много клещей, то продолжительность инкубационного периода значительно сокращается. Когда заражение происходит повторно, достаточно 24 часов, чтобы иммунная система отреагировала на внедрение паразита.
Как лечить чесотку у детей?

У детей чаще всего лечение чесотки проводится дома.
Цель лечения чесотки – полностью уничтожить возбудителя болезни. Современные медикаменты негативно воздействуют как на взрослых особей, так и на яйца с личинками.
Выбирая схему лечения, доктор учитывает возраст и состояние здоровья ребенка, площадь поражения кожных покровов, а также восприимчивость пациента к различным медикаментам.
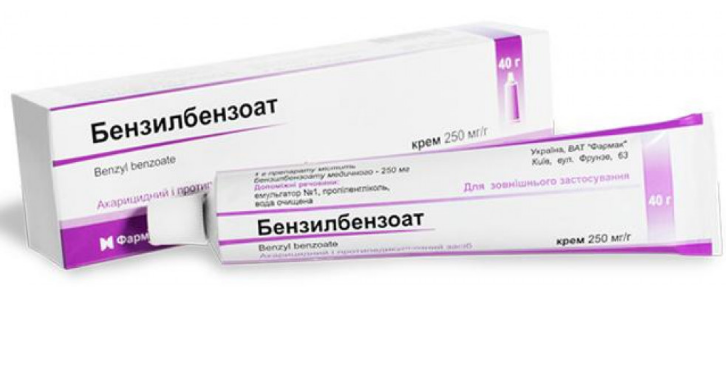
Чаще всего для лечения чесотки назначают последующие медикаменты:
- Аэрозоль Спрегаль. Используется однократно. Баллончик необходимо держать на расстоянии 20 см от кожи. Через 12 часов средство смывается. К сожалению данный препарат не избавит от зуда, который может мучить малыша еще неделю.
- Бензилбензоат. Суспензия 10% без запаха, высыхает довольно быстро. Для лечения необходимо равномерно нанести на пораженную кожу. Перед применением средства ребенка нужно искупать. Применять только два раза: в первый, а потом на четвертый день. На 6 день ребенка вымыть. Назначают детям старшим трехлетнего возраста.
- Перметрин. Из препарата готовится специальная эмульсия. Дляэтоготретьсодержанияфлаконаследуетсмешатьс0, 5 стаканом кипяченой воды. Средство наносится только раз в день. Длительность терапии 3 дня. После лечения на 4 день лекарство смывают. Препарат не назначается детям младшим 2 месяцев.
Важным моментом в терапии чесотки является своевременная замена одежды и постельного белья.

Рекомендации при лечении для получения положительных результатов:
- Вода способствует разрушению тоннелей, поэтому перед обработкой кожи лекарственными средствами ребенка следует выкупать.
- Кожные покровы рекомендуется обрабатывать в следующей последовательности: руки, лицо, шея, туловище, ноги.
- Обрабатывание кожи желательно проводить вечером перед сном. Маленьким деткам одеть на ручки варежки, чтобы защитить кожу от расчесывания. Медикаменты наносить только руками, без использования салфеток либо тампонов.
- Белье необходимо кипятить на протяжении 5 минут. После высыхания обязательно прогладить утюгом на высокой температуре.
- Следует проводить каждодневную влажную уборку в квартире, используя 1-2% мыльно-содовый раствор.
- Замену белья нужно проводить вначале терапии и после ее окончания.

Чтобы облегчить состояние инфицированному ребенку прописывают противоаллергические лекарства либо средства для увлажнения кожных покровов (Топикрем).
Лечебный эффект станет заметным через неделю. Зуд обычно пропадает уже через 2 дня. В некоторых ситуациях он может продолжаться до 2 недель.
Профилактика чесотки
Чтобы не заболеть чесоткой, каждый должен соблюдать некоторые меры предосторожности. Вот несколько правил, если есть опасность заражения:
- принимать ванну или душ с использованием дегтярного мыла не менее 2 раз в день;
- следить за состоянием ногтей, подстригать их вовремя;
- избегать случайные половые связи;
- пользоваться только личными средствами гигиены;
- избегать контактирования с больными;
- после посещения общественных мест тщательно мыть руки с мылом;
- регулярно проводить влажную уборку в жилом помещении;
- избегать использования многоразовых полотенец, мыла в общественных местах;
- если в семье больной, надо изолировать его в отдельное помещение.
Профилактика со стороны медицинских и карантинных служб строится с учетом особенностей возбудителя и масштабов очага заражения.
Она состоит из нескольких этапов:
- Выявление больных. Это можно сделать во время профилактических осмотрах в детских садах, школах, на производствах.
- Установление очага заражения. Врач интересуется, где произошло возможное заражение, с кем заболевший был в контакте. Определяется круг лиц, которым рекомендовано профилактическое обследование. А это в первую очередь члены семьи больного.
- Организация и проведение дезинфекции в очагах болезни входит в обязательный план мероприятий. Необходимо обеззаразить полотенца, постельные принадлежности, одежду. Это достигается путем кипячения, использования стирального порошка, хлорсодержащих средств. Используются также специальные распыляющие средства для уничтожения клеща на поверхности мебели, дверных ручках, стульях. Двусторонней обработке подвергают подушки, матрасы, одеяла.
При использовании аэрозолей для обработки бытовых предметов, важно, чтобы дети, животные и даже растения были временно удалены из помещения
Лечение содой, уксусом, другие народные средства
Ни одно народное средство не способно уничтожать чесоточных клещей. Возможно ослабление признаков на короткое время из-за некоторого противовоспалительного действия мазей или растворов. Но спустя несколько дней они только значительно усиливаются. Это объясняется увеличившимся количеством клещей, прокладыванием ими множества ходов в дерме и эпидермисе.
Использование уксуса, эфирных масел, этилового спирта, травяных настоек и настоев врачи разрешают исключительно в период реабилитации. Они несколько усиливают действие препаратов, ускоряют восстановление кожи.

Вот самые эффективные из них:
- четверть стакана 3% яблочного уксуса разводят равным количеством воды. Смазывают кожу любым растительным маслом. В уксусном разведении смачивают стерильную салфетку, слегка отжимают, протирают тело;
- в кастрюлю всыпают по 5 столовых ложек сухого чабреца, эвкалипта, перечной мяты, девясила, душицы, календулы. Вливают 3 литра горячей воды. Доводят до кипения, томят под крышкой час. Остужают, процеживают, смешивают с водой для ванны;
- в стакане теплой воды развести 2 столовые ложки соды. Смочить в растворе широкую стерильную салфетку, протереть тело. Повторять процедуру 2-3 раза в день.
Ускорить выздоровление поможет употребление настоев с успокаивающим эффектом. Для их приготовления чайную ложку пустырника или корней валерианы заливают 1,5 стаканами кипятка. Через пару часов процеживают, пьют в течение дня.
При отсутствии врачебного вмешательства повышается вероятность серьезных осложнений — пиодермий, микробной экземы и дерматитов различной природы. Избежать их поможет своевременной диагностирование и грамотное лечение заразной патологии.
Симптомы
На стадии «инкогнито» чесотку обнаруживают редко. Оставаясь не диагностированным и не леченым, заболевание прогрессирует. В конце концов болезнь перетекает в обычную форму, сопровождаясь появлением классических симптомов: невыносимого зуда, сыпи, расчесов и корок.
Первые признаки
Первые проявления чесотки «инкогнито» выглядят как симптомы дерматита или крапивницы. О заболевании говорят:
- слабый кожный зуд, начинающиеся по вечерам, и продолжающийся всю ночь;
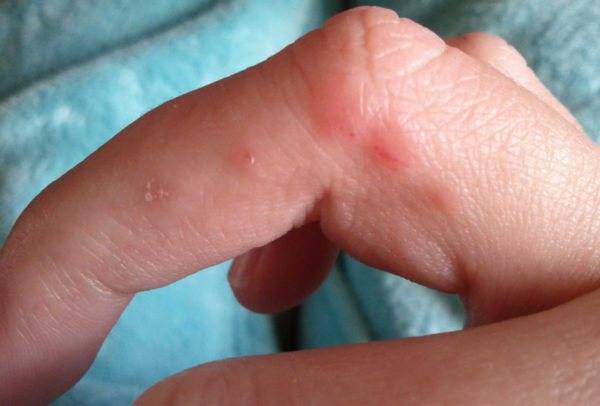
- немногочисленные чесоточные ходы – причудливо извилистые, светлые выступающие линии, похожие на царапины длиной 1-2 см;
- небольшое количество мелких прыщиков вокруг пупка или на груди;
- единичные расчесы и воспаление кожи вокруг них.
При скабиесе чистоплотных зуд прекращается после растирания тела ладонями. Кожу не требуется расчесывать ногтями, поэтому на ней не появляются потертости и царапины, как при обычном варианте протекания болезни.
Наиболее часто поражаемые участки тела
В начале болезни из-за частого мытья рук кожа между пальцами и на запястьях может быть неповрежденной. Зуд наиболее выражен на:
- ягодицах;
- пояснице;
- межлопаточной области;
- локтях;
- кистях;
- коленях;
- животе;
- в подмышечных впадинах.
Диагностика
Чтобы поставить точный диагноз и отличить чесотку от других кожных заболеваний, необходимо провести несколько лабораторных исследований:
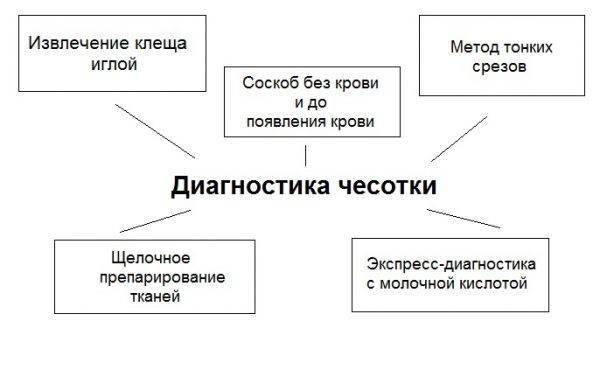
Методы диагностики чесотки
- микроскопическое изучение клеща после извлечения его из чесоточного хода с помощью специальной иглы;
- срез верхнего слоя кожи в области чесоточных ходов для выявления яиц клеща;
- соскабливание кожного покрова рядом с чесоточным ходом вплоть до появление следов крови. Затем проводится микроскопическое исследование материала. Специалисты рекомендуют проводить соскоб эпидермиса в области между пальцев;
- аспирация пораженной кожи путем ее щелочного препарирования и дальнейшая микроскопия материала;
- применение гидрохлорида натрия. Данная процедура помогает выявить паразитов, но продукты их жизнедеятельности под воздействием вещества растворяются;
- нанесение чернила или йодной настойки на пораженную кожу. Это позволяет выявлять следы чесоточных клещей.

Дифференциальная диагностика чесотки
Осмотр ребенка на чесотку – это сложная процедура, поэтому в процессе диагностики врачи могут использовать специальные приборы, например, видеодерматоскоп. Он способен увеличивать изображение более, чем в 500 раз, что позволяет выявить чесоточные ходы на теле безошибочно. Также дерматолог сможет определить место, где ребенок мог бы заразиться.
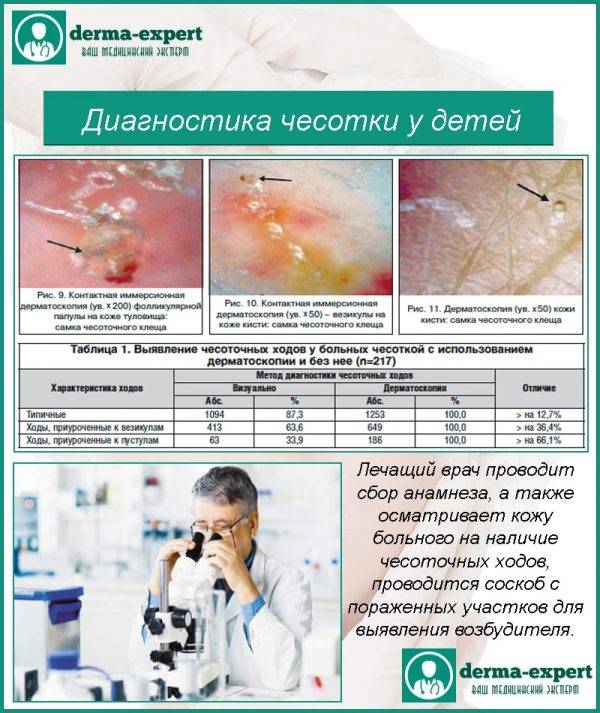
Диагностика чесотки у детей
При необходимости проверку на наличие паразитов проходят все члены семьи. Это позволяет предупредить распространение болезни. Если диагноз подтвержден, тогда врач составляет соответствующий курс терапии.
Причины чесотки у детей
Чесотка это кожное заболевание, развивается после попадания на кожу чесоточного клеща. Чесоточный клещ (Sarcoptes scabiei)– паразит, который проникает в слои кожи и питается их клетками.
Увидеть его самостоятельно не представляется возможным, чесоточный клещ очень маленький и виден только под микроскопом. Подвержены поражению клещом больше дети, в силу не достаточно сформировавшейся защитной функции кожи.
Чесотка очень заразное заболевание, зачастую заражение происходит контактным путем:
- От инфицированного человека или животного;
- Через предметы обихода – полотенце, постельное белье, игрушки;
- Через личные вещи зараженного;
Возможно попадание чесоточного клеща через кожные повреждения. Часто заражения происходят в дошкольных учреждениях и внеклассных занятиях, где большое скопление детей. Выделены факторы, которые повышают риск заражения чесоточным клещом:
- Низкий уровень иммунитета;
- Хронические заболевания в анамнезе;
- Плохое питание;
- Болезни крови и кровеносных сосудов.
Инкубационный период (время от попадания паразита в слои эпидермиса до проявления первых симптомов) у чесотки очень маленький, клещ проникает в слои кожи в течение часа.
Симптомы патологии
Начальная стадия заражения бессимптомна. В это время попавшие на тело паразиты держатся на коже и не раздражают ее. Этот период может продолжаться от нескольких дней до 2 недель. Его длительность может варьироваться в зависимости от количества клещей, попавших на кожу.
Первые признаки патологии появляются, когда самка начинает прогрызать в коже ходы и продвигаться вглубь для откладывания яиц. На этом этапе появляются главные признаки чесотки:
- зуд. Кожа у ребенка чешется в строго определенных местах, где паразит прокладывает тоннель. Зуд значительно усиливается ночью, поскольку именно в это время суток клещи проявляют максимальную активность;
- сухость и шелушение кожи. Они появляются из-за расчесов и поражения эпителия с нарушением его свойств;
- покраснение и сыпь. Папулы и язвочки наблюдаются там, где находятся входы и выходы из тоннелей, а также в местах образовавшихся кладок. Покраснение формируется и в результате расчесов.
Симптомы чесотки могут отличаться, в зависимости от возраста заразившегося ребенка. У детей до 3 лет к признакам болезни относятся:
- необоснованное беспокойство во время сна;
- беспричинная плаксивость;
- постоянное отсутствие аппетита и отказ от любой пищи;
- периодическое повышение температуры тела;
- расслаивание ногтей и их огрубевание;
- появление кожных высыпаний различного характера.
Первые высыпания возникают в области рук, ступней, а также на голове, в зоне роста волос. Но такие элементы могут появиться и на спине, груди или лице. У младенцев сыпь напоминает крапивницу. У детей более старшего возраста она чаще мелкая, внешне похожа на проявления острой экземы. В запущенных случаях болезни сыпь распространяется по всему телу.
У малышей в возрасте старше 3 лет при заражении чесоткой не наблюдается повышение температуры тела. При этом сыпь чаще появляетсяв таких местах:
- на руках. Обычно клещи поселяются между пальцами;
- в области подмышек;
- под коленями и на локтевых сгибах;
- на боках, ягодицах и животе.
Чем больше клещей находится у инфицированного ребенка под кожей, тем сильнее и обширнее сыпь.
Аллергическая реакция
Лекарства и препараты для лечения чесотки за 1 день
Целью лечения любой формы чесотки в домашних условиях является полное уничтожение клеща и его личинок. Поэтому лекарственные препараты должны разрыхлять роговой слой кожи, проникая вглубь чесоточных ходов.
В настоящее время для быстрого лечения чесотки используются следующие препараты, мази и аэрозоли которые могут избавиться от неприятных симптомов чесотки за 1 день:
- Бензилбензоат (мазь 20- 30 руб, эмульсия 100 руб.) противопоказан детям до 3 лет, при беременности и лактации. Перед натиранием мазью обязательно купание пациента. Мазь наносят на все тело кроме головы и лица на ночь, втирают руками, руки не моют до утра. Только на 4 день повторяют обработку и на 5 день производят смену постельного и нательного белья.
- Линдан. Выпускается в виде мази, крема, лосьона. Этот препарат наносят на сухую кожу на 6-24 часов, а затем смывают. Применяют однократно или двукратно.
- Кротамитон. Используется для лечения беременных женщин и новорожденных. Курс лечения – 5 дней.
- Эсдепаллетрин (А-Пар аэрозоль 600 руб., Спрегаль аэрозоль 800-900 руб). Синтетический препарат, выпускается в виде аэрозоля, применяют однократно и считается очень удобным и малотоксичным. Противопоказан при бронхиальной астме, при грудном вскармливании.
- Перметрин (Медифокс флакон, гель 100-140 руб., Никс крем 320-400 руб., педикулезное средство Хигия 180 руб.) втирают в кожу всего тела, и смывают через 8-14 часов. Применяют однократно.
- Ивермектин. Применяется однократно перорально. Противопоказан женщинам при беременности и детям до 5 лет.
Принципы лечения чесотки у человека
Также во время лечения стоит придерживаться следующих рекомендаций:
Всем больным из одного эпид. очага нужно лечиться одновременно.
Втирать препарат голыми руками, потому что кисти рук чаще всего поражаются чесоткой.
Подстричь ногти: под ними из-за расчесов могут находиться яйца клещей.
Помнить про дезинфекцию белья и одежды: клещ надежно убивается при кипячении 5-10 минут в растворе соды или стирального порошка, можно еще проглаживать одежду горячим утюгом, но для самых ленивых есть очень простой способ: белье снимается и на 5 дней упаковывается в полиэтиленовый пакет или развешивается на открытом воздухе. Через 5 дней одежда считается продезинфицированной, т.к
голодные клещи так долго не выживают.Обратите внимание, что нужно обрабатывать все ткани, которые соприкасаются с телом — одежду и постельное белье. Если вы не хотите снимать постельное белье, хорошенько пройдитесь по простыни, наволочке и пододеяльнику горячим утюгом. Если дезинфекция проведена некачественно, оставшиеся клещи могут вас заразить снова.
Лечение осложненной чесотки лучше проводить мазью бензилбензоата или Спрегалем.
Норвежскую чесотку лечат в стационаре.
Если дезинфекция проведена некачественно, оставшиеся клещи могут вас заразить снова.
Лечение осложненной чесотки лучше проводить мазью бензилбензоата или Спрегалем.
Норвежскую чесотку лечат в стационаре.
Для лечения чесотки у пациентов старше 12 лет можно использовать серную мазь (33%). Она применяется для обработки тела на ночь в течение 5-7 дней. Для детей 2-7 лет применяют 10-15% серную мазь двукратно с интервалом в три-четыре дня.
Обязательно следует использовать для лечения чесотки антинистаминные препараты, среди них Кларитин, Цетрин, Зодак, Зиртек, Эриус и пр., препараты 2 и 3 поколения обладают более продолжительным действием и имеют незначительный седативный эффект.
В основе метода Демьяновича также лежит акарицидное действие серы. Он заключается в последовательном нанесении 60% раствора гипосульфита натрия и 6% раствора соляной кислоты (для детей концентрации снижают до 40% и 4% соответственно). Между применением первого и второго растворов делают перерыв в 10 минут. После процедуры меняют всю одежду. Душ можно принимать только на четвертый день после лечения.
Эффект от проводимой терапии во многом определяется не самим препаратом, а правильностью его применения, поэтому при лечении чесотки важно соблюдать несколько правил:
- Прием душа, полную смену постельного белья и одежды проводят до и после курса лечения;
- Обработку кожи необходимо проводить вечером перед сном;
- Обработке нужно подвергать не только пораженные участки, но и всю поверхность тела;
- Необходимо регулярно проводить санитарную обработку личной одежды и помещений;
- Противопаразитарные мази не следует использовать дольше, чем указал врач (даже если продолжается зуд кожи), поскольку препараты могут вызвать передозировку. При продолжающемся зуде после лечения следует продолжить прием антигистаминных препаратов.
Чесоточный клещ – знакомимся с виновником
Для того, чтобы в полной мере представлять механизм инфицирования и клинические проявления болезни, необходимо знать о строении и способностях возбудителя. В природе существует большое количество, а именно, более 20 видов чесоточных клещей. Они могут паразитировать как у людей, так и у животных.
Но более тщательного изучения требует Sarcoptes scabie, так как только этот вид паразитирует на людях. Для животных данный возбудитель не актуален. Чесоточный клещ в окружающей среде погибает через 2 суток, паразитирует он в роговом слое кожного покрова.
Строение клеща
Как и у большинства возбудителей, самка клеща имеет большие размеры по сравнению с самцами. Последние (самцы) не оказывают паразитического действия на человека, у них существует единственная функция — оплодотворение.
Самец реализует её на поверхности кожи, затем погибает спустя 2 суток. Для реализации оплодотворения самцы имеют в своём строении присоски, с которыми они могут передвигаться по коже для достижения своей цели. Скорость движения достигает 3 см в минуту.
Самки продвигаются внутрь кожи, прокладывая за собой чесоточные ходы, которые видны не вооружённым глазом на кожном покрове хозяина. Такие ходы нужны для дыхания клеща. А чтобы их производить, возбудитель имеет специальные приспособления: множественные щетинки и выросты на всём теле, шипы и присоски для передвижения и фиксации в толще кожи, а самое главное — клещи имеют грызущий аппарат, чтобы делать эти самые ходы.
Самка по мере продвижения в глубину кожи откладывает по 50 яиц, которые спустя 3 недели превращаются в половозрелые особи.
Жизненный цикл чесоточного клеща
Жизненный цикл чесоточного клеща можно разделить на 2 стадии: накожную, которая имеет весьма короткий промежуток, необходимый лишь для оплодотворения, и внутрикожную — длительную. Последняя стадия также делится на 2 части: репродуктивная и метаморфическая.
Репродуктивная составляющая заключается в прогрызании чесоточных ходов и откладывании яиц. За сутки самка может откладывать до 2 яиц. В месте локализации последних, клещ прокладывает ход на поверхность кожи. Спустя время из яиц выходят личинки, которые сразу расселяются на кожном покрове, в основании волоса. Именно в этом месте происходит метаморфоз (линька). Личинки превращаются во взрослые особи, и процесс запускается заново.
В жизненном цикле возбудителя немаловажную роль играет температура и влажность окружающей среды. При благоприятных условиях (высокая влажность и низкая температура) самки сохраняют свою подвижность длительное время. При высоких температурах клещ погибает.
Довольно интересным является факт, что для возбудителя характерен определённый суточный ритм активности, который важен для специалиста во время диагностики. В ночное время возбудитель занимается воспроизведением себе подобных, а также прогрызает чесоточные ходы, тем самым питается. В дневное время самка отдыхает.
Такой суточный ритм объясняет клинические симптомы: появляется мучительный зуд в вечернее и ночное время, а также данный факт обуславливает более высокую степень заражения ночью. Специалист может отследить ночную работу самки по длине чесоточных ходов.
За период существования самка способна проложить дорожку длиной до 6 см.
Излюбленная локализация возбудителя — кожа кистей, стоп, запястья. В таких местах отмечается большая толщина рогового слоя эпидермиса. Также клещи предпочитают кожу с более низкой температурой и с отсутствием волосяных фолликулов.
Как передаётся чесоточный клещ
Всем без исключения важно знать как передаётся чесоточный клещ, чтобы не допустить заражения. Источником заболевания является только больной человек. Животные могут быть причиной болезни, но оно несёт другое название — псевдосаркоптоз, а также при таком варианте клиническая картина и соответствующие лечебные мероприятия будут иными
Животные могут быть причиной болезни, но оно несёт другое название — псевдосаркоптоз, а также при таком варианте клиническая картина и соответствующие лечебные мероприятия будут иными.
Инкубационный период, как правило, отсутствует. Если произошло заражение личинками, то клинические симптомы проявляются по мере превращения возбудителя в половозрелые особи (примерно через 2 недели). Инфицирование происходит через тесный контакт, общие предметы обихода. Наблюдается это чаще в общественных местах, а также в семье.
Немалую роль при заражении чесоткой играют половые контакты. Исследования показали, что заболевание чаше встречается у лиц, имеющих частые беспорядочные половые связи. Интересно то, что чесотка на ряду с инфекциями, передаваемые половым путём, имеет одинаковую динамику заболеваемости.
Лекарственные препараты для лечения чесотки
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов. Вот некоторые из них.
Бензилбензоат, эмульсия (20% – для взрослых, 10% – для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии – хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Втирают суспензию во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Для эффективного лечения чесотки ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. На третий день больной должен вымыться и вновь поменять белье. Иногда, при сильных формах заболевания курс продлевают до 3 дней или проходят повторный курс через 3 дня.
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза.
Бензилбензоат, входящий в состав водно–мыльной суспензии хорошо проникает в кожу и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения чесотки. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу.
Мази, содержащие серу или деготь (мазь Вилькинсона, 20–30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд на ночь. Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово–бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой.
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0–20,0 г порошка втирают в кожу 2–3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1–2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12–24 часа для полного излечения. Линдан обладает высокой эффективностью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом. Препарат токсичен! Он может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89–98%. Препарат оставляют на 8–12 часов, после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время на кожные покровы от шейной области до подошв. Обрабатывают зараженного, а также и других членов семьи. Через 12 часов необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10–12 дней после первичной обработки. Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней. При лечении детей и новорожденных во время распыления препарата необходимо прикрыть им рот и нос салфеткой.





































