Вводим фруктовые соки
Соки предлагают малышу в возрасте 6 – 12 месяцев. В качестве самого первого нового вкуса рекомендуется давать малышам однокомпонентный сок из зеленого яблока без мякоти. Такой сок, как правило, является наименее аллергенным. Детские диетологи советуют начинать с соков промышленного выпуска, так как и сами ингредиенты, и процесс производства этих продуктов проходят очень строгую проверку. Сказанное относится к сокам и компотам «Агуша», созданным из отборных натуральных ингредиентов. Они содержат полезные минеральные вещества (такие как калий), пищевые волокна (в пюре и соках с мякотью), которые станут ценным дополнением к повседневному рациону малыша и мамы.

Правильное количество.
Давать попробовать яблочный сок малышу следует после утреннего кормления, по одной чайной ложечке. Если маленький гурман хорошо отреагировал на свой первый «взрослый» напиток, на следующий день крохе можно дать на одну ложечку сока больше. В течение второй недели объем сока можно увеличить до 30 г в сутки, а число приемов — до 2 – 3 в день. К 12 месяцам в ежедневном рационе ребенка может быть около 100 г напитка.
- Через 2 – 3 недели после яблочного сока ребенку можно дать другие однокомпонентные соки без мякоти: грушевый, банановый, персиковый, абрикосовый, сливовый, тыквенный. Эти продукты не должны содержать в своем составе сахар, который не рекомендован для питания грудничков. Если малыш хорошо воспринимает новый продукт, то его меню можно разнообразить соками из вишни, черной смородины.
- Еще через 2 – 3 недели можно вводить соки из нескольких ингредиентов: яблоко – груша, яблоко – тыква, яблоко – абрикос и т. д. Соки с мякотью — яблочный, абрикосовый, персиковый, сливовый — содержат в составе пищевые волокна и способны участвовать в поддержании работы кишечника. Малыши очень любят их густой и насыщенный вкус!
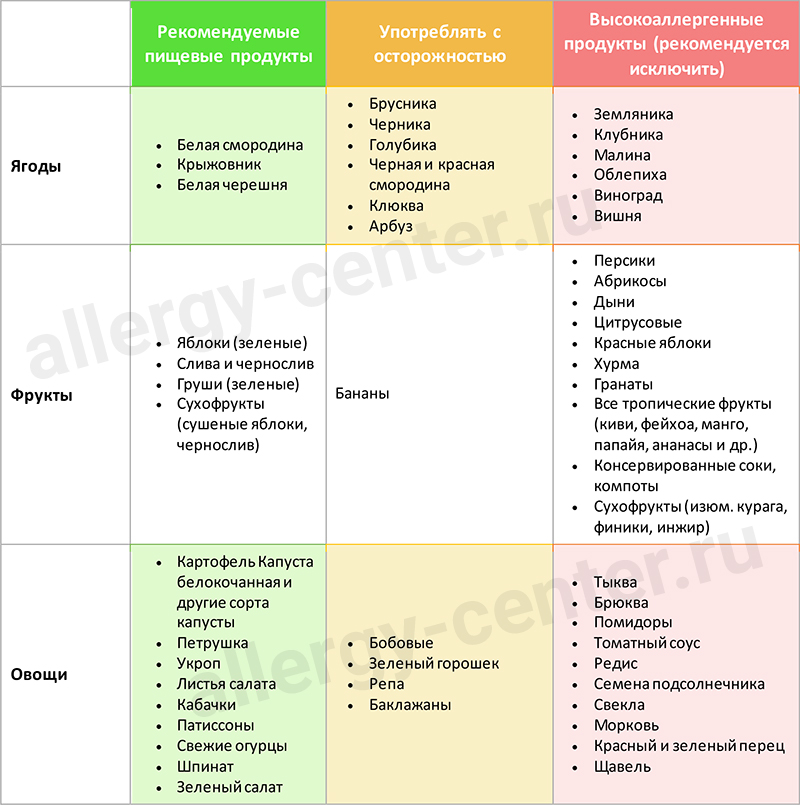
- Будьте осторожны с соками из фруктов-, овощей- и ягод-аллергенов: клубники, цитрусовых, малины, томатов, — их вводят в рацион детей не раньше года. Если после употребления любого сока у малыша появилась аллергическая реакция (диатез, сыпь, крапивница), то его следует тут же исключить из рациона.
Главные принципы питания
Пища должна содержать необходимое количество белков, жиров и углеводов
Чтобы быстрее нормализовать работу органов пищеварения, важно придерживаться основных правил:
- Питайтесь дробно, не менее 5–7 раз в сутки. Интервалы между приемами пищи не должны превышать трех часов. Пусть первые несколько дней порции будут небольшими: не более 200 г. Это снизит нагрузку на пищеварительный тракт, повысит усвояемость пищи, активизирует работу желудка и кишечника.
- Соблюдайте питьевой режим. Пейте не менее 2 л в сутки. Выпивайте по 50–100 мл воды каждые полчаса. Рекомендуется употреблять минеральную или фильтрованную воду без газа.
- Ешьте измельченные блюда. Протертая пища легче усваивается. Еда должна быть отварной или приготовленной на пару. Все пищевые продукты и жидкости должны быть теплыми: от 15 до 50 °C.
- Откажитесь от продуктов, усиливающих секрецию желудка и кишечника. К ним относятся сложные углеводы в сыром виде: кислые ягоды, фрукты, крахмалистые овощи, растительная клетчатка.
- Полностью исключите спиртные напитки. Алкоголь тормозит процессы регенерации, нагружает почки и печень. Сократите количество соли. В день разрешается употреблять не более 6 г, то есть меньше одной чайной ложки.
После пищевого отравления диета должна быть особенно строгой. Добавляйте новые блюда в рацион постепенно, внимательно следите за самочувствием.
Запреты в питании
Ограничения в питании становятся актуальными примерно после 6 месяцев, то есть тогда, когда ребёнка начинают прикармливать. У родителей и бабушек всегда велик соблазн побаловать малыша сладким, удивить его, дать попробовать новые продукты и ощутить новые вкусы. Этот порыв лучше ограничивать, ведь ребёнку младше года можно кушать далеко не все. В помощь мамам – список продуктов, которые нельзя давать малышу.
К этой категории можно отнести конфеты, шоколад, пирожное и торты, сладкую магазинную выпечку. Сахар действительно нужен и допустим в питании, но кондитерские изделия опасны не столько наличием сахара, сколько тем, что они содержат вредные кондитерские жиры, растительные масла низкого качества (пальмовое, рапсовое), разные искусственные добавки и красители. В этом смысле ребёнку лучше просто съесть кусочек сахара, чем конфетку.
Отдельно стоит остановиться на употреблении шоколада. Какао – очень аллергенный продукт, поэтому его необходимо исключить из рациона малыша. Кроме того, шоколад бодрит и может провоцировать перевозбуждение.
2. Соль и соленья.
Важно не только не подсаливать то, что в тарелке, но и исключить из питания все солёные продукты, например, солёные крекеры и соломку, не говоря уже о солёных огурчиках или, тем более, рыбе. 3
Колбасные изделия
3. Колбасные изделия.
4. Жирные сорта мяса.
Жирным мясом считает свинина, баранина, а так же мясо водоплавающих птиц (гусь, утка). Дело в том, что жирное мясо очень тяжело переваривается и создаёт большую нагрузку на печень. Учитывая незрелость детской пищеварительной системы, употребление жирного мяса может привести к срыву пищеварения.
5. Потенциально аллергенные ягоды, фрукты и овощи.
Традиционно к аллергенным относятся ягоды, фрукты и овощи с красным пигментом: клубника, красные яблоки, помидоры, красный перец и другие. Кроме того, аллергенными считаются цитрусовые и любые экзотические фрукты, чуждые нашему климату.
6. Продукты, усиливающие газообразование.
7. Морепродукты.
Невозможно поспорить с тем, что морепродукты очень богаты полезными веществами и белком, однако даже рыба в схеме введения прикорма находится на последних позициях, а морепродукты и вовсе должны отсутствовать в рационе малыша. Причина – высокая степень риска развития аллергической реакции. В частности, речь идёт о креветках, кальмарах, мидиях.
8. Грибы.
9. Магазинные приправы, соусы, маринады и пряности.
Состав магазинных соусов к блюдам, кетчупа и майонеза совершенно противоречит правилам здорового питания: основу этих продуктов составляют красители, вкусовые добавки, усилитель вкуса. Так же усилители вкуса и очень много соли содержат сухие приправы. С пряностями тоже нужно быть очень осторожными: некоторые из них раздражают пищеварительный тракт (лук, чеснок), а некоторые и вовсе могут вызвать аллергию. Если есть желание улучшить вкус блюда, можно ограничиться свежей зеленью укропа или петрушки со своего огорода, не теряя при этом чувства меры.
10. Газированные и сладкие напитки.
11. Цельное коровье молоко.
Белок коровьего молока чужероден нашему организму, поэтому может вызвать аллергию у ребёнка. Кроме того, коровье молоко трудно усваивается. Использовать цельное коровье молоко в питании детей до года не рекомендуется ни в качестве питья, ни в качестве жидкой составляющей при варке каш или приготовлении смесей.
По теме: коровье молоко для ребенка (можно или нет)
12. Куриное яйцо.
Многие считают куриное яйцо очень питательным и полезным продуктом. Это действительно так, но для ребёнка до года яйца – сомнительное питание. Куриный белок является сильным аллергеном, а желток содержит очень много жиров, поэтому полезен лишь в очень маленьких дозах.
13. Глютеносодержащие каши.
Глютен – это растительный белок, содержащийся практически во всех злаках. Он считается очень аллергенным, поэтому детям до года лучше не давать глютеносодержащие каши. К ним относятся практически все, кроме кукурузной, гречневой и рисовой. Особенно нежелательной в детском питании является манная каша. Наши мамы и бабушки любят рассказывать о 5% кашке, которую малыш должен сосать из бутылочки, но по факту манная каша, во-первых, содержит очень много глютена, а во-вторых, она очень бедна по составу и в ней нет многих необходимых для роста и развития веществ.
Недетская еда. 10 продуктов, которые нельзя давать дошкольникам
Эксперт рассказал, почему нельзя кормить маленьких детей жареной картошкой, майонезом, грибами и копчёной колбасой.
Многие родители считают, что как только ребёнку исполнился год, его можно переводить на общий стол. То есть разрешать есть всё, чем питаются остальные члены семьи. Однако педиатры уверяют — это большое заблуждение.
Рассказывает Елена Павловская, старший научный сотрудник клиники лечебного питания ФГБУН «Федеральный исследовательский центр питания и биотехнологии», кандидат медицинских наук:
— Родители забывают о том, что если у ребёнка так называемый общий стол со взрослыми, то и вся семья должна питаться правильно, следовать принципам здорового питания. Если это будет общий стол с жареной картошкой, солёными огурцами и майонезом, то на такое питание ребёнка переводить нельзя. Ни годовалого, ни 5-летнего.
Жареные блюда, особенно с корочкой. Допустимо включать их в детское меню не более одного раза в неделю. Готовить лучше на пару, в духовке или тушить. Можно слегка обжарить, а потом довести до готовности в духовке.
Консервы, не предназначенные для детского питания. Это касается и мясных, и рыбных консервов типа обыкновенной сайры. Исключение — красная рыба. Консервы из лосося, горбуши можно использовать для приготовления супов детям старше 3 лет.
Полуфабрикаты: замороженные котлеты, пельмени, рыбные палочки в панировке, куриные наггетсы и т. д. Чтобы они дольше хранились и имели привычный вкус, в них добавляют гораздо больше жира и соли, чем положит хозяйка, когда готовит сама для своей семьи.
Готовые соусы: кетчуп, майонез и прочие соусы на их основе. В них очень много лишних компонентов — ароматизаторов, консервантов. Прежде всего, они могут вызвать аллергию. Плюс из-за высокой жирности проблему с желудочно-кишечным трактом. Лёгкий майонез — это не выход. Снижение процента жира достигается за счёт добавления других компонентов, вредных для детей.
Копчёные колбасы, копчёное мясо. К ним ребёнка лучше вообще не приучать опять же из-за большого количества жира, соли и неполезных добавок.
Грибы. Жареные, варёные, самостоятельно собранные или купленные детям до 7 лет давать нельзя. Исключение — грибной суп с добавлением шампиньонов, грибной суп-пюре, его разрешается давать старшим дошкольникам.
Если ребёнку нет ещё 3 лет, то к перечисленному добавляется ещё один «запретный» список:
Икра и деликатесная солёная рыба, как красная, так и белая. Бутербродики с икрой стараются давать детям мамы и бабушки, думая, что в ней много ценных для организма веществ. Однако польза икры для маленького ребёнка много меньше, чем вред от избытка соли и жира в этом продукте. Кроме того, икра часто служит причиной аллергии.
Сладкие газированные напитки. Они раздражают незрелый желудочно-кишечный тракт ребёнка, особенно желудок. А кроме того, способствуют формированию неправильных пищевых привычек — дети пьют их, как воду. Однако их можно употреблять лишь в минимальных количествах как десерт. И не использовать для утоления жажды. Если ребёнок хочет пить, предлагайте обычную воду.
Булочки, пирожки, пирожные со сливочным кремом. Лучше выбирать выпечку с фруктовыми начинками, желе, суфле.
Разноцветные конфеты, жевательный мармелад, которые продаются в супермаркетах на кассах. Это сладости с большим количеством красителей и ароматизаторов. А вот шоколад с 2–3 лет в небольших количествах допускается.
Шоколад
Еще один сильный аллерген, который не рекомендуется давать детям до 3-х лет. К тому же если в шоколадки или конфеты добавлены искусственные вкусовые компоненты, риск аллергии становится еще выше. А содержащийся в шоколаде теобромин возбуждает нервную систему и вызывает тревогу, рассеянность и бессонницу. Кроме того, в шоколаде очень часто можно обнаружить пальмовое масло. А жиры малышам тоже без надобности: для детского желудка – это настоящее испытание. Шоколад можно заменить натуральным какао. Чем меньше примесей содержит порошок какао, тем больше он полезен для детского здоровья.
Что и как есть с брекетами сразу после их установки

Самым тяжелым считается период адаптации к брекетам. Сразу после установки ощущения могут быть не из приятных: незнакомый привкус во рту, боль в зубах по всему зубному ряду, дискомфорт во время еды и пр. Адаптационный период длится неделю или две, в течение которых ограничения по питанию максимально жесткие. Пациент должен отказаться от всех твердых продуктов. Собственно, их употребление становится практически невозможным. Оно будет приводить к болям и еще больше дискомфорту, особенно в случаях, когда брекеты установлены на обеих челюстях.
В первые дни после установки ортодонтической конструкции следует питаться мягкой или жидкой пищей: бульонами, супами-пюре, молочными коктейлями, йогуртами, смузи, жидкими кашами, творожной массой и пр. Также врачи советуют есть детские продукты, в которых содержатся витамины и микроэлементы.Стоит отметить, что адаптационным считается не только период после установки брекетов, но и период после подтягивания лигатур. В течение нескольких дней после этой процедуры нужно снова перейти на мягкую и жидкую пищу, включая в рацион твердые продукты на основе своих субъективных ощущений. Если какая-то еда вызывает дискомфорт, травмирует десны и пр., лучше от нее отказаться.
Рекомендуемые блюда и режим питания
Сильная рвота может быть симптомом ротавирусной инфекции
Самое главное – не нужно кормить ребенка насильно. Воздержание от пищи – один из приемов для скорейшей реабилитации организма после перенесенной рвоты. Ребенку предлагают еду каждые 2-2,5 часа, общее число приемов пищи может доходить до 6 -7 раз. Объем порций также изменяется по сравнению с привычным рационом, порции становятся меньше.
Спустя 3-5 дней возможно возвращение к прежнему количеству пищи, если проблем со рвотой больше не возникает. Щадящая диета и режим питания должны соблюдаться в течение 1-3 недель после рвоты. Основные требования к рациону детей:
- продукты должны быть легкоусвояемыми,
- богатыми по содержанию белков и витаминов,
- содержать минимальное количество жиров и углеводов,
- быть насыщенными минеральными веществами.
Диету после рвоты нужно согласовать с педиатром или лечащим врачом. Начинать нужно с кисломолочных продуктов без ароматических и вкусовых добавок, по-крайней мере, в первый день появления проблемы. Если у ребенка есть желание погрызть сухарик из белого хлеба, ему это не возбраняется.
На следующий день предложите ему жидкой гречневой, овсяной или рисовой каши, приготовленной на молоке, разведенном водой. Через 1-2 дня детям дают некрепкий куриный бульон с сухариками из пшеничного хлеба, кисель. Немного позднее в рацион вводят супы-пюре, приготовленные на пару мясные и рыбные котлеты, тефтели. Предпочитаемые сорта мяса – курятина, кролик.
Рыба должна быть нежирной. Гарниром для тефтелей и котлет может быть рис или гречка. Масло лучше употреблять оливковое или рафинированное кукурузное, подсолнечное в небольших количествах. От употребления сливочного масла лучше временно воздержаться, заменив его топленым. Допускается употребление печеных яблок, которые являются незаменимым источником углеводов для организма ребенка.
Хорошим продуктом для диетического питания после рвоты можно считать кисель благодаря его обволакивающему действию на слизистую оболочку желудка. Дополнительно можно предлагать:
- отварную морковь, капусту брокколи,
- пюре из бананов или свежие бананы,
- однодневный кефир,
- картофельное пюре без масла,
- йогурты, не содержащие добавок.
Углеводы могут стимулировать процессы брожения, тем самым создавая нагрузку на желудок. Животные жиры оказывают на печень дополнительную нагрузку, а ей и без того приходится справляться с продуктами интоксикации. К тому же, для переваривания и расщепления жиров необходимы дополнительные ферменты, а детский организм и так работает в режиме повышенной нагрузки после рвоты.
А вот белки, наоборот, активизируют жировой и холестериновый обмен. Они снимают с печени дополнительную нагрузку, помогают вывести продукты токсического поражения и жиры. Это происходит за счет образования липотропных веществ, источником которых белки и являются. Витамины и микроэлементы должны как можно скорее восполнить утраченный запас этих веществ, возникший в результате обезвоживания.
Общие правила ввода прикорма по срокам

- С 4 – 6 месяцев вводят овощное пюре. Если у ребенка недостаточная прибавка веса, частый стул, то начинать вводить прикорм лучше с безглютеновой безмолочной каши.
- Не нужно начинать первый прикорм с фруктов и соков: познакомившись со сладкими вкусами, малыш может потерять интерес к овощным и любым другим.
- Второй прикорм следует предлагать ребенку спустя 3 – 4 недели после первого.
- Такое же время должно пройти до того, как вы предложите малышу третий прикорм.
- Вот как можно вводить в рацион основные продукты: каша, затем овощи и мясо; каша, затем мясо и овощи; овощи, затем каша и мясо; овощи, затем мясо и каша.
- Конечно, во время введения прикорма новорожденного нужно продолжать грудное вскармливание, оно по-прежнему на первом месте.
- Фрукты и соки малыш может попробовать после первого или второго прикорма — но лишь в качестве угощения, а не основной еды.
- Желток яйца желательно предлагать малышу, когда ему будет почти год.
- Адаптированные кисломолочные смеси — это «детский» вариант кефира, их можно давать малышу в 9 месяцев.
- Сколько раз в день можно давать прикорм ребенку в 8-9 месяцев? В этом возрасте вы можете давать ему в день 3 порции прикорма в день, а общий вес «взрослой еды» в этом возрасте составляет 400 – 600 г в сутки.
Растения
Многие русские с осторожностью пробовали продукты чужеземные, недавно привезенные в страну. Кулинария – явление традиционное, и всякие новшества перенимает не сразу
Особенно сурово ко всему непривычному относились староверы
Они долго отказывались от употребления в пищу картофеля, томатов, других «новых» овощей и фруктов. Например, картошка считалась творением Дьявола, который так неудачно пытался воссоздать райские яблоки. Но Бог якобы проклял эти плоды, и они стали расти под землей, при этом почернев. Некоторые поборники традиций презрительно называли клубни картофеля «собачьи яйца», имея в виду их неблагородное происхождение. Поговаривали даже, что из клубней можно при желании высидеть мышей. Привозимый из Индии чай тоже не угодил староверам. Они связывали его название со словом «отЧАЯнье». Репутация кофе была еще хуже. Архангельские староверы, например, думали, что эти зерна возникли из утробы предателя Иуды. Хрен, табак и хмель тоже имели плохую историю: они якобы не поклонились Христу. По другой версии, эти растения расцвели после распятия, тогда как другие представители флоры завяли, горюя о смерти Спасителя. А все потому, что создателем хрена, табака и хмеля в народе считали Сатану.
Примерное меню
Так как данное заболевание имеет хроническую форму, необходимо научиться с этим жить и привыкнуть к особому режиму питания. Имеет смысл составлять меню на неделю. Так больному проще выбирать продукты, и осуществлять самоконтроль.
Ниже приведем пример, как может выглядеть рацион диабетика по дням недели.
Понедельник
- Утро — овсяная каша, сыр, хлебец, несладкий чай;
- Обед — борщ, котлета, приготовленная на пару, тушеная капуста, кусочек ржаного хлеба;
- Полдник — яблоко, несладкий чай;
- Ужин — винегрет, отварное куриное мясо.
Вторник
- Завтрак — яйца всмятку, овощной салат, чай;
- Обед — овощной салат, рыбный суп, запеченное куриное мясо, хлеб, компот из сухофруктов;
- Полдник — кефир, апельсин;
- Ужин — фасоль, отварная или запечённая рыба.
Среда
- Завтрак — каша гречневая, нежирный творог, кофе;
- Обед — рассольник, тушеные баклажаны, рыба или мясо отварное;
- Полдник — натуральный йогурт без добавок, грейпфрут;
- Вечер — творожная запеканка.
Четверг
- Утро — омлет из двух яиц, овощной салат, чай;
- Обед — голубцы, борщ, хлеб;
- Полдник — отвар из шиповника, печенье не сладкое;
- Ужин — рыба или курица, стручковая фасоль, морс.
Пятница
- Завтрак — кефир, сыр;
- Обед — салат из овощей, запеченные овощи, компот;
- Полдник — сухие хлебцы, йогурт;
- Ужин — котлета на пару, тушеная капуста.
Суббота
- Завтрак — малосоленая семга, омлет, несладкий морс;
- Полдник — нежирный творог;
- Обед — овощной суп, мясной гуляш, овощная икра, компот;
- Ужин — отварное филе индейки, молодой свежий горошек, тушеные кабачки.
Воскресенье
- Завтрак — сырники творожные, ветчина, чай;
- Обед — щи, котлета куриная, тушеные кабачки, хлеб;
- Полдник — немного слив, ряженка;
- Вечер — тефтели из мяса, овощи тушеные, хлеб, отвар шиповника;
Предлагаем вашему вниманию рецепты приготовления диетических блюд при диабете.
Фасолевый суп
Ингредиенты:
- 1,5 л овощного бульона;
- горсть стручковой фасоли;
- небольшой пучок петрушки;
- картофель 3 шт.
Приготовление:
Вскипятить бульон, положить порезанные кубиками лук и картофель, поварить 20 минут положить фасоль. Довести суп до кипения, подождать 5 минут, снять кастрюлю с огня, добавить мелко порезанную зелень.
Запеченный лосось
Ингредиенты
- 5 кг филе лосося;
- головка чеснока;
- зелень;
- 50 мл оливкового масла;
- приправы – по вкусу
Как приготовить:
Почистить и измельчить чеснок, смешать с порезанной зеленью и оливковым маслом. Филе помыть, обсушить, уложить на смазанный маслом противень кожицей вниз. Лосось покрыть чесночной смесью и убрать в холодильник на полтора часа. После разогреть духовку до 190С. Запекать не более 15 минут.
Сахарным диабетом могут страдать не только взрослые, но и дети, которым гораздо сложнее переносить ограничения в питании.
Предлагаем рецепты нескольких блюд, которые можно приготовить детям.
Овсяное печенье
Ингредиенты:
- 0,5 стакана сухофруктов;
- 0,5 стакана овсяных хлопьев;
- 0,25 стакана фруктозы;
- 2 яйца;
- 0,5 стакана овсяной муки.
Как приготовить:
Белки смешать с фруктозой и ванилином. Отдельно смешать овсяные хлопья, муку, положить сухофрукты. В полученную сухую смесь ввести белки и аккуратно перемешать. Массу выложить небольшими порциями на противень. Выпекать при температуре 200С до золотистой корочки.
Шарлотка из яблок
- 3 яблока;
- 4 яйца;
- 1/2 стакана подсластителя;
- 2 стакана муки.
Как приготовить:
Яйца взбить с сахарозаменителем. Добавить муку и размешать с помощью миксера. Нарезать яблоки и положить их в тесто. Перелить в посуду для выпечки. Выпекать 30 минут при температуре 200С.
Чечевица с овощами
Чечевица очень полезна при диабете! Для данного рецепта нам понадобится:
- Вода — 4 стакана
- Коричневая чечевица (промытая) — пол стакана
- Лук нашинкованный — 1/4 шт.
- Морковь — 1 шт.
- Чеснок — 2 зубка
- Сушенный лавровый лист — 1 шт.
- Шпинат (порезанные и промытые листья) — 250 г.
- Масло оливы — 1 ст.л.
- Немного молотого черного перца.
Блюдо готовится по принципу плова. В кастрюле смешать все компоненты кроме шпината и черного перца, и довести до кипения. Затем убавить огонь, накрыть и варить примерно 15 минут. Слить лишнюю воду, а лавровый лист убрать. Добавить черный перец и шпинат, накрыть кастрюлю, и на медленном огне тушить еще минуты 2-3. Выложить содержимое в глубокую миску. Полезное диетическое блюдо с чечевицей готово, наслаждайтесь!
Соблюдать правильный режим питания для диабетиков очень важно, так как это состояние угрожает не только их здоровью, но и жизни. Полезная информация?. Полезная информация?
Полезная информация?
Или прокомментируйте
- Правильно готовим кальмаров в сметанном соусе
- Эффективная диета на овсяной каше, рецепты и методы её приготовления
- Как правильно сделать мелирование для женщин с русыми волосами
ul
Правила питания при гастрите
Питание — один из важнейших элементов успешного лечения гастрита. Диету при гастрите составляет врач в зависимости от вида гастрита, его стадии, общего состояния здоровья пациента, его возраста и ряда других особенностей.
Существует несколько важных правил питания при гастрите, которых нужно строго выполнять. Главное правило — пищу нужно тщательно пережевывать. Процесс пищеварения начинается уже в ротовой полости, где еда измельчается и частично переваривается ферментами. Если не пережеванная пища попадает в желудок, то она может раздражать слизистую.
При данной патологии нужно отказаться от питания «всухомятку». Нужно быть осторожнее с сухарями, сушками и прочей твердой и сухой пищей, чтобы избежать раздражения слизистой желудка. Пища должна быть мягкой и теплой.
Режим питания
При воспалительных патологиях ЖКТ крайне важен режим питания — количество приемов пищи и время приема. Забудьте о 2-3 разовом питании. При гастрите так редко есть нельзя. Врач порекомендует принимать пищу минимум 5 раз в сутки. Это значит, что, помимо завтрака, обеда и ужина, будет еще, по меньшей мере, 2 приема пищи. Это могут быть небольшие перекусы
Важно, чтобы при гастрите не было сильного чувства голода. В желудке должна находиться пища, иначе кислота будет разъедать слизистую желудка. Соблюдая 5-6 разовое питание, важно следить и за калорийностью пищи — она не должна быть чрезмерной
Соблюдая 5-6 разовое питание, важно следить и за калорийностью пищи — она не должна быть чрезмерной. Питаться лучше всего в одно и то же время
Соблюдение режима питания нормализует выделение желудочного сока. Организм будет знать, когда человек обычно принимает пищу и надлежащим образом подготовится к этому. При этом по составу (белки, жиры, углеводы) еда должна быть примерно одинаковой. Другими словами, если человек по утрам ест яйца, то лучше всего будет не нарушать эту привычку
Питаться лучше всего в одно и то же время. Соблюдение режима питания нормализует выделение желудочного сока. Организм будет знать, когда человек обычно принимает пищу и надлежащим образом подготовится к этому. При этом по составу (белки, жиры, углеводы) еда должна быть примерно одинаковой. Другими словами, если человек по утрам ест яйца, то лучше всего будет не нарушать эту привычку.
Суточный рацион: меню на неделю
У всех диет при гастрите есть много общего. При этом существует разница между диетическим питанием при остром и хроническом гастрите. Рассмотрим эти особенности.
При остром течении заболевания в первые сутки у человека почти нет аппетита из-за болевых ощущений и тошноты. В первый день острого гастрита от приема пищи лучше воздержаться. Разрешено теплое питье (вода, чай).
Уже со второго дня при остром гастрите пациенту показан стол № 1А. Эта диета разрешает жидкую пищу, картофельное и мясное пюре, суп с крупами, молочные супы, яйца всмятку, а также кисель, желе и мед. Вся пища отваривается или готовится на пару. Такая еда доставит меньше всего проблем слизистой желудка.
При острой форме не рекомендованы сырые овощи и фрукты, мясные бульоны, хлебобулочные изделия, сладости, сыр и кофе. Следует ограничить потребление соли (поваренная соль усиливает секрецию желудочного сока), а лучше на период лечения отказаться от нее вовсе. Также нельзя употреблять специи, острые и кислые блюда. Пища должна быть нейтральной на вкус.
Диетическое питание при гастрите. Фото: yuliyafurman / freepik.com
Примерное меню на неделю:
- Завтрак — жидкая каша c маслом. Допускаются все виды каш, кроме пшенной.
- Перекус — творог.
- Обед — котлеты с тушеными овощами, компот.
- Перекус — яйцо всмятку.
- Ужин — рыба на пару, чай.
- Перед сном — стакан молока.
Как правило, такое меню при гастрите нужно выдержать несколько дней, пока длится острый период болезни. После стабилизации ситуации не стоит отменять диетическое меню. Дальнейший режим питания и меню поможет составить врач исходя из динамики выздоровления.
Что касается хронического гастрита, то меню подбирается в зависимости от ряда факторов, таких как кислотность (повышенная или пониженная), а также вид и стадия гастрита. Подробнее о питании при различных видах гастрита — далее.