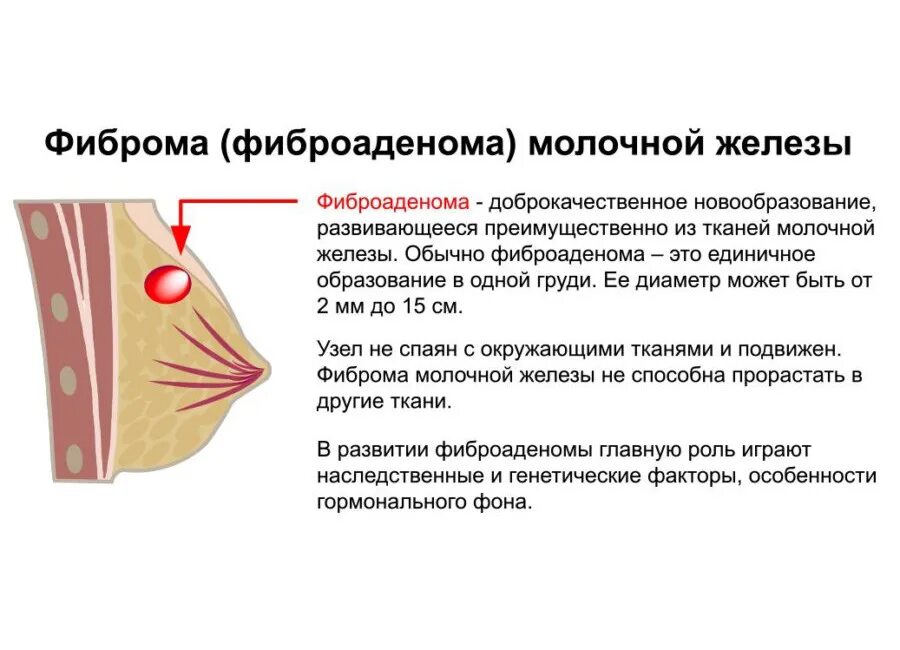
Фиброз молочной железы – УЗИ
С помощью ультразвукового сканирования можно оценить состояние молочных желез и поставить предварительный диагноз. К стандартным признакам фиброза при УЗИ относятся:
- Уменьшение количества железистой ткани и жировых долек;
- Утолщение куперовых связок с формированием фиброзных тяжей;
- Обнаружение междольковых линейных структур.
УЗИ поможет выявить первые признаки инволютивных изменений, но точный диагноз можно поставить на основе рентгеновских снимков и биопсии. В сложных случаях и по показаниям врач назначит магнитно-резонансную томографию, с помощью которой можно уверенно исключить или подтвердить рак груди.
Причины развития
Часто пациенты не знают, что такое фиброз легких. Существует несколько заблуждений по этому поводу. Например, некоторые думают, что фиброз в легких – это признак рака. Это неверно, так как злокачественные новообразования не могут спровоцировать разрастание соединительной ткани в органе. При раке легкого фиброзу развиться не дает разрастание опухолевой ткани.
В легких фиброз может быть вызван рядом факторов, которые неблагоприятно влияют на состояние органа. В зависимости от причины, запускающей патологический процесс, выделяют следующие типы заболевания:
- Инфекционный легочный фиброз. Склеротические изменения в ткани органа могут развиваться в ответ на длительное течение легочных инфекций, которые способствуют замещению нормальной легочной паренхимы на соединительную ткань. Наиболее часто признаки возникают при длительном течении такого заболевания, как туберкулез легких, или после пневмонии.
- Пылевая форма. Данная форма относится к профессиональным заболеваниям, так как она возникает у людей, работающих на тяжелых производствах. В их легкие попадают частицы производственной пыли, что приводит к развитию склеротических процессов. Они характерны для таких патологий, как силикоз, асбестоз, карбокониоз и прочих болезней, которые входят в группу пневмокониозов.
- Лекарственный линейный фиброз легких. Некоторые лекарственные средства, особенно при длительном приеме, провоцируют разрастание соединительной ткани в легких.
- Аутоиммунная форма. У некоторых пациентов склеротические процессы в легких могут быть спровоцированы извращенной реакцией иммунитета на собственные ткани органа. Это характерно для таких болезней соединительной ткани, как, например, саркоидоз.
- Идиопатическая форма. В отдельную группу выделяются случаи фиброза легкого, причину появления которого установить не удалось. Если даже после исключения всех возможных факторов непонятно, почему возникает соединительнотканный тяж в легких, то врач диагностирует идиопатическую форму заболевания.
Кроме того, выделяют ряд факторов риска, воздействие которых вызывает фиброзные изменения в легких при пневмосклерозе. К ним относятся:
- Неблагоприятная экологическая обстановка;
- Генетическая предрасположенность к легочным заболеваниям;
- Курение, особенно многолетнее;
- Вдыхание токсичных веществ.
К факторам риска, провоцирующих тяжистый перибронхиальный фиброз, может стать также возраст пациента. Болезнь чаще возникает у людей старше 40-50 лет.
Причины возникновения
Патологические разрастания фиброзной ткани происходят на фоне гормональных сбоев. В организме происходит накопление повышенного количества эстрогенов, которое способствует развитию фиброза груди.
Отклонения происходят под воздействием предрасполагающих факторов:

- дисфункция гипофиза и щитовидной железы;
- бесконтрольный длительный прием лекарственных препаратов на основе эстрогенов;
- нарушение метаболизма и связанные с ним ожирение, сахарный диабет;
- воспаления и опухоли в органах половой системы;
- преждевременное половое созревание;
- первая беременность после 35 лет;
- чрезмерные физические и эмоциональные нагрузки;
- избыточное употребление эстрогенсодержащих продуктов.
Чаще фиброз диагностируют у женщин в возрасте 35-50 лет. Происходит физиологическое старение яичников, в норме уровень эстрогенов падает. Но повышаются риски гиперэстрогении, которой способствуют многие факторы.
Медикаментозное лечение
Фиброзные изменения в легких являются необратимыми, поэтому полного выздоровления не происходит. Медикаментозная терапия направлена на устранение симптомов и улучшения качества жизни пациента. Консервативное лечение считается эффективным лишь на начальных стадиях развития недуга.
Лечение фиброза на начальных этапах проводится комплексное, поэтому в сочетании с приемом лекарственных препаратов врачи назначают кислородную терапию, дыхательную гимнастику и диету. Только такой подход способен предотвратить развитие серьезных осложнений.

В зависимости от состояния больного и выраженности симптомов врачи могут проводить вакцину от пневмонии.
Медикаментозное лечение включает прием стероидных лекарственных препаратов. Эти средства за короткий промежуток времени избавляют больного от неприятных симптомов заболевания. Курс лечения назначает лечащий врач, поскольку стероидные препараты могут вызывать побочные эффекты. Если вероятность ожидаемого результата лечения не оправдывает возможные риски, то лечение стероидными препаратами не проводится.
Консервативное лечение подразумевает прием бронхолитиков, муколитиков и глюкокортикостероидов. К группе этих лекарственных препаратов входит Эуфиллин, Сальбутамол, Амброксол, Дексаметазон и Преднизолон. Если такое лечение не приносит желаемого результата, то врачи назначают Преднизолон в комбинации с Азатиоприном или Циклофосфамидом. Но такое лечение может вызвать побочные эффекты, например, остеопороз, расстройство нервной системы, артериальную гипертензию.
Если фиброзные изменения в легких сопровождаются бронхитом или пневмонией, то медикаментозное лечение проводится с помощью антибактериальных и противомикробных препаратов, например, Стрептомицином, Изониазидом и Рифампицином. Противопаразитарное действие оказывает Метронидазол и Мебендазол.

Для укрепления иммунной системы и восстановления защитных сил организма врачи проводят курс лечения витаминами и назначают общеукрепляющие мероприятия.
Лечение заболевания
Пациенту с данным диагнозом назначают комплексное лечение, в которое входят медикаментозная терапия и немедикаментозное лечение с реабилитационными мероприятиями. В тяжелых случаях применяется и трансплантация легкого. Основная цель лечебных мероприятий – улучшить качество жизни больного.
 В медикаментозную терапию при фиброзе обязательно входят глюкокортикостероиды, цитостатики и антифиброзные препараты. Самым назначаемым глюкокортикостероидным препаратом является Преднизолон. Лечебный курс этим лекарством обычно составляет 12 недель. Но данный препарат применяется и для поддерживающей терапии, длительность которой составляет минимум 2 года.
В медикаментозную терапию при фиброзе обязательно входят глюкокортикостероиды, цитостатики и антифиброзные препараты. Самым назначаемым глюкокортикостероидным препаратом является Преднизолон. Лечебный курс этим лекарством обычно составляет 12 недель. Но данный препарат применяется и для поддерживающей терапии, длительность которой составляет минимум 2 года.
Если Преднизолон не дает должного эффекта, то в комплекс к нему включают цитостатики. В их качестве врачи могут назначить Азатиоприн и Циклофосфамид. Комбинированный прием Преднизолона и цитостатиков обычно длится около полугода.
Нужно принимать во внимание тот факт, что длительный прием глюкокортикостероидов может нанести вред организму, например, вызвать остеопороз, язву желудка, нарушения нервной системы, миопатию. Поэтому в течение всего времени приема лекарств, больному необходимо регулярно посещать врача и соблюдать диету №9
 В качестве антифиброзного препарата в большинстве случаев прописывается Колхицин. Вещества, содержащиеся в данном препарате, не дают образовываться амилоидным фибриллам. Также эффективным лекарством является Верошпирон. Он имеет свойство снижать скорость образования соединительной ткани. Такой препарат нужно принимать в течение длительного времени.
В качестве антифиброзного препарата в большинстве случаев прописывается Колхицин. Вещества, содержащиеся в данном препарате, не дают образовываться амилоидным фибриллам. Также эффективным лекарством является Верошпирон. Он имеет свойство снижать скорость образования соединительной ткани. Такой препарат нужно принимать в течение длительного времени.
Фиброз корней легких и других участков органа лечится и при помощи немедикаментозной терапии. Она включается в себя лечение кислородом, помогающее бороться с одышкой и улучшить состояние во время физических нагрузок. Если болезнь находится в тяжелой стадии, то пациенту следует пройти такие процедуры как плазмаферез и гемосорбция.
Положительный эффект оказывают и реабилитационные программы с физическими упражнениями. Подбираются они, каждому человеку индивидуально, учитывая общее состояние и особенности организма.
В некоторых случаях больному может требоваться пересадка легких. Показаниями к такой операции являются:
- гипоксия при физической нагрузке,
- уменьшение жизненного объема легких,
- тяжелая дыхательная недостаточность,
- сильное снижение диффузной способности легких.
По статистике выживаемость в течение 5 лет после данной операции составляет около 60%. Полностью фиброз легких вылечить нельзя, но можно постараться приостановить процесс образования фиброзной ткани. Для этого нужно постоянно посещать специалистов и выполнять все их рекомендации.
https://youtube.com/watch?v=dNI8XVntd-o
Характерные симптомы
Диагностировать фиброз легких на ранней стадии развития достаточно трудно, потому как симптомы заболевания остаются срытыми. Патологические изменения могут длительное время активно развиваться и при этом ни как себя не проявлять. Согласно статистике, выявить фиброз легкого на начальной стадии удается лишь у 2-х пациентов из 10-ти.
Признаки заболевания проявляются в виде сильной одышки и приступов кашля. Как правило, многие пациенты игнорируют первые проявления фиброза и не обращаются к врачу. Такое поведение может привести к развитию серьезных осложнений.

В связи с активным развитием патологических изменений у больного поднимается температура тела, и нарушается ритм дыхания. Дыхание становится частым и не глубоким. В некоторых случаях возможны проявления сердечной недостаточности и развитие бронхита.
На поздних этапах развития патологии слизистая ротовой полости и пальцы приобретают синюшный оттенок.
Сухой кашель со временем становится мокрым. Больной может испытывать болевые ощущения в области груди. Фиброз легких сопровождается повышенной потливостью и наличием хрипов в легких.
При тяжелых формах течения недуга клиническая картина распространяется за пределы дыхательной системы. Изменения могут наблюдаться в утолщении пальцев и выпуклости ногтевой пластины. Кроме этого, у больного набухают вены на шее и появляется оттек в нижних конечностях.
Общее состояние пациента постепенно ухудшается. Трудоспособность уменьшается, появляется слабость и вялость. Если своевременно не оказать больному медицинскую помощь, то велика вероятность развития инфекционных патологий.

Что будет если не лечить фиброз легких? Это может привести к развитию эмфиземы легкого, нарушению кровообращения, сердечной недостаточности, легочной гипертонии и раку.
Симптоматика
Клиническая картина заболевания на ранних стадиях его развития практически не проявляется. Это связано с тем, что болезнь имеет довольно медленное течение. На начальных стадиях изменения в легких компенсируются с помощью резервных возможностей организма.
При прогрессировании склеротических процессов человек начинает замечать первые симптомы, но из-за их слабой выраженности просто игнорирует все неприятные проявления заболевания. Обычно пациенты с линейным фиброзом легких обращаются к врачу уже тогда, когда симптомы становятся ярко выраженными, и не обращать на них внимания уже невозможно.
Клиническая картина включает следующие симптомы фиброза легких:
- Сильная одышка на выдохе, которая сначала возникает при физических нагрузках, а затем сохраняется и в покое;
- Появление сухого кашля, не сопровождающегося отделением мокроты;
- Сильная боль в груди;
- Учащенное поверхностное дыхание;
- Быстрое снижение веса пациента, характерный «изможденный» внешний вид;
- Повышенная утомляемость, снижение работоспособности, постоянная слабость;
- Учащение сердцебиения, иногда появляются ощущения перебоев в работе сердца;
- Бледность кожных покровов, в некоторых случаях – синюшность рук и ног.
Фиброз легких неблагоприятно влияет на работу сердца, что приводит к появлению симптомов сердечной недостаточности. Внешне она может проявляться изменением формы фаланг пальцев в виде «барабанных палочек». Этому способствует и туберкулез легких, который может быть причиной развития патологического процесса.
Как проявляется диффузная мастопатия?
Так как основной причиной диффузной мастопатии являются гормональные изменения в организме, то и её проявления нарастают и стихают волнообразно, вслед за менструальным циклом. Уплотнения в груди, боли, выделения из сосков, прозрачные или темно-зеленого цвета — все эти проявления усиливаются перед очередными месячными и уменьшаются после них.
Если гормональный дисбаланс очень сильный, нарушаются и сами месячные.
Впервые обнаружив у себя в груди уплотнения, многие женщины испытывают сильную тревогу, и не без оснований. Ведь так проявляются не только доброкачественные новообразования, но и рак. Поэтому визит к врачу в таких случаях обязателен. Нужно разобраться в причинах симптома, исключить онкологическое заболевание и понять, как лечить патологию.
Методы обследования

При посещении врача первоначально проводится опрос пациентки о наследственной предрасположенности к патологии, перенесенных заболеваниях молочных желез, болевых ощущениях, обнаруженных уплотнениях, выделениях, изменениях кожных покровов и т.д.
В дальнейшем специалист осматривает и прощупывает молочные железы в положении пациентки стоя и лежа – наиболее оптимальных для выявления малозаметных симптомов. Врач проводит оценку размеров, консистенции, подвижности новообразования, а также деформации, сосудистого рисунка и других изменений в пораженном органе. Также необходима пальпация подмышечных, подключичных и надключичных лимфатических узлов.

В дальнейшем назначают рентгенографию молочных желез – маммографию, выполняемую с использованием специального аппарата – маммографа. Данная методика может применяться не только для диагностики, но и профилактики заболеваний.
УЗИ также относится к эффективным диагностическим исследованиям, отличающимся простотой и безвредностью. К его недостатку относят частые ложноположительные и ложноотрицательные результаты, преимущественно при жировой перестройки железистых тканей.
С помощью дуктографии изучают патологические изменения внутрипротокового характера, допплеросонографии – исследуют кровеносные сосуды.

Не исключено назначение компьютерной и магнитно-резонансной томографии.
При малейшем подозрении на злокачественные процессы пациентке проводят тонкоигольную биопсию – забор определенной части патологического образования с целью дальнейшего изучения с использованием увеличительных приборов.
Также женщине необходимо сдать кровь на анализ уровня гормонов.
Терапевтические методы лечения болезни
Симптомы фиброза могут различаться у разных женщин. Самый частый диагностический критерий — появление доброкачественного образования, расположенного в верхнем или внешнем сегменте (по направлению к подмышке). Однако наличие узелков не обязательно указывает на заболевание. Эти очаги, миомы, пальпируются за неделю до менструации и обычно исчезают при кровотечении. Иногда они присутствуют в течение месяца, но в последнюю неделю цикла они теряют чувствительность и выраженность при пальпации.
Заболевание следует лечить после проведения необходимых диагностических исследований. План лечения составляется с учетом причины фиброза, расположения очага, индивидуальных физиологических и анатомических особенностей организма. Лечебные методы включают фармакологическое и хирургическое лечение.
Медикаментозное лечение
Вы можете лечиться народными средствами (сельдерей, капустный сок), но только после получения согласия врача на такое лечение!
- На начальных стадиях заболевания достаточно консервативных методов лечения. Во время лечения используются следующие препараты:
- обезболивающие — для снятия боли
- Гормональные препараты — напрямую влияют на причину заболевания
- мочегонные средства — для снятия отечности
- гомеопатические средства — положительный гормональный эффект
- успокаивающие
- гепатопротекторы — для уменьшения поражения печени другими препаратами
Комплекс витаминов и минералов — для поддержки иммунитета
Относительно часто при лечении локализованного фиброза используется натуральный препарат — Мастодинон. В состав препарата входят экстракты цикламена, ириса, тигровой лилии и других. Дозировка препарата и продолжительность курса устанавливаются врачом индивидуально с учетом прогрессирования заболевания и состояния женщины. Минимальная продолжительность курса — 3 месяца.
Вспомогательная терапия
Реже (в запущенных случаях) принимается решение о хирургическом лечении. Во время операции иссекают соединительнотканные узлы — очаги заболевания.
- Питание влияет на эффективность лечения местного фиброза. Во время терапии следует исключить следующие продукты:
- жареная, жирная пища
- крепкий чай
- шоколад
- Специи
- какао
- кофе
- колбаса
алкоголь
При наличии сопутствующего гипотиреоза рекомендуется прием йодида калия. Гепатопротекторные препараты (Гепабене, Эссенциале, Карсил и др.) Рекомендуются для поддержки функции печени, которая отягощена приемом лекарств. Желательно дополнять витаминами (витаминными комплексами).
Из диуретиков (для устранения набухания груди) больше всего подходят препараты растительного происхождения. Для снятия нервного напряжения врач прописывает препараты с легким седативным действием.
Во время лечения важно соблюдать режим работы-отдыха, избегая чрезмерных физических и эмоциональных нагрузок. Высыпаться необходимо.
Для успешного лечения по вашему выбору важно поддерживать здоровую функцию кишечника
Правильное функционирование желудочно-кишечного тракта предотвратит реабсорбцию эстрогенов, метаболизирующихся в печени. Для этого необходимо исключить животные жиры, включить в рацион больше пищевых волокон (овощей, фруктов)
Для успешного лечения по вашему выбору важно поддерживать здоровую функцию кишечника. Правильное функционирование желудочно-кишечного тракта предотвратит реабсорбцию эстрогенов, метаболизирующихся в печени. Для этого необходимо исключить животные жиры, включить в рацион больше пищевых волокон (овощей, фруктов)
Для этого необходимо исключить животные жиры, включить в рацион больше пищевых волокон (овощей, фруктов).
Причины мастопатии
ВОЗ считает причиной мастопатии или фиброаденомотоза дисгормональные изменения, которые могут возникать при:
- нарушении синтеза гормонов при нестабильном менструальном цикле
- при проблемах со щитовидной железой
- при нарушении обмена веществ с избытком массы тела (жировая ткань сама синтезирует эстрогены – гормоны яичников I-й фазы цикла).
- поздние роды и небольшая продолжительность кормления грудью.
ВОЗ не рассматривает варианты дисгормональных изменений вследствие употребления в пищу дешёвых продуктов с гормонами – мясо бройлеров, животных и рыбы, получавших гормональные стимуляторы роста; тканей животных с высоким содержанием эндогенных гормонов – вымя, жировая ткань, матка, яичники, молоки – которые не выбрасываются, а перерабатываются и используются для изготовления дешёвых полуфабрикатов. Ряд растительных продуктов содержит вещества не являющиеся в действительности гормонами, но которые наш организм воспринимает как гормоны – хмель в пиве, соя, составные пальмового масла.
При регулярном употреблении их в пищу они тоже способны вызывать дисгормональные изменения и провоцировать не только мастопатию.
В норме в молочной железе осуществляется пассаж секрета: гормоны желтого тела – II фазы цикла инициируют пролиферацию клеток долек молочной железы (которые секретируют молоко при кормлении) – как подготовка к возможной беременности – без беременности наступает их регресс. Клетки долек гибнут и продукты их гибели движутся по протокам в сторону соска, где в синусах всасывается то, что от них осталось.
При мастопатии за счёт дисгормональных изменений процесс пролиферации в дольках более выражен. В результате больше возникает и продуктов регресса этих клеток, который формирует скопления (кисты). Выраженный регресс способствует асептическому воспалению и формированию соединительной ткани. При дефиците витаминов А, Е и Д на месте регресса образуется грубая рубцовая ткань, нарушающая движение секрета и усугубляющая проблему при следующих циклах.
Беременность и кормление грудью – способствует нормализации состояния молочных желёз, тогда как аборты провоцируют нефизиологичную гормональную встряску ткани молочной железы.
Синтез всех гормонов происходит преимущественно ночью с 23:00 до 3:00 при условии, что человек в это время уже спит. Для нормального этого процесса спать необходимо укладываться после 22:00. Считается, что на этот процесс негативно влияет и избыточное освещение. Ночью, во сне происходит восстановление всех поломок, происшедших с организмом за день. Недосыпание, световое загрязнение искусственным освещением – нарушают естественный процесс синтеза гормонов и восстановления организма, провоцирует болезни.
Также избыточное содержание Na+ тоже способствует задержке жидкости в организме. Каждый ион натрия способен удерживать до 4 молекул воды. Ионы натрия входят в состав натрия глутамата (усилителя вкуса – пищевой добавке для дешёвой еды) и соли (NaCl), которая в избытке содержится в полуфабрикатах, соусах и приправах.
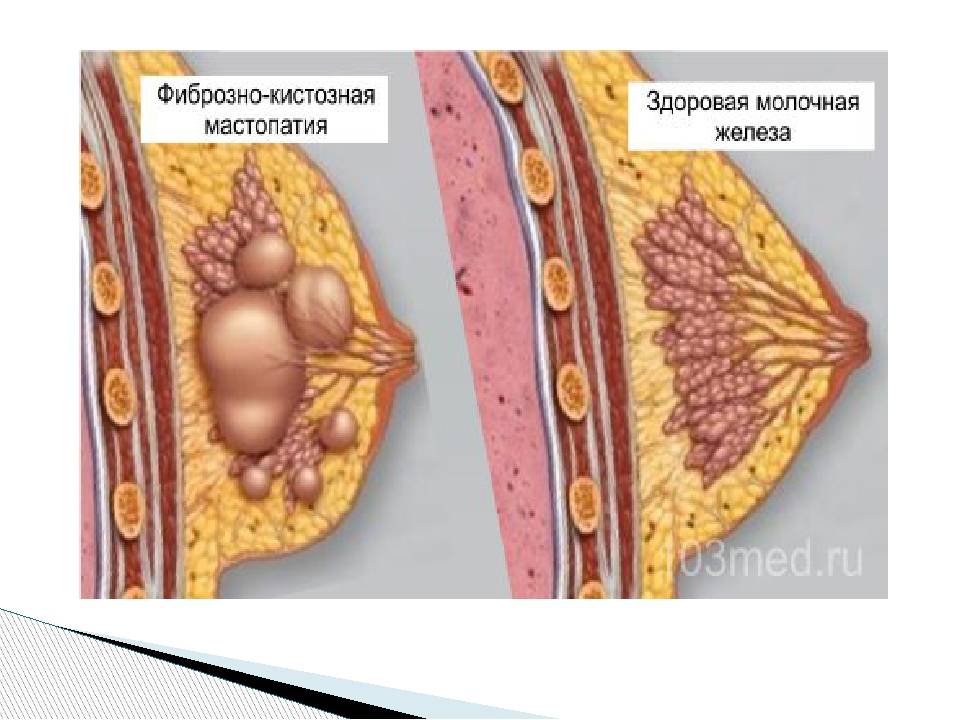
ФАМ (фиброаденомотоз) или ФКМ (фиброзно-кистозная мастопатия)
ФАМ расшифровывается как фиброаденомотоз. Это то же самое, что и ФКМ – фиброзно-кистозная мастопатия. Этим термином называется паталогический процесс в молочной железе (груди), характеризующийся появлением кист и фиброзной ткани. Больше кист – кистозный ФАМ или ФКМ, больше фиброзной ткани – фиброзный ФАМ или ФКМ.
Если процесс равномерно затрагивает всю ткань железы – диффузная форма. Если процесс локальный – очаговый ФАМ или локальный. Локальный фиброзный ФАМ нередко принимают за рак. Подозрения исключается по МРТ и биопсии, либо операцией по удалению подозрительной опухоли.
Очень часто диагноз ФАМ ставится не по причине наличия патологии, а для того, чтобы на приёме в бюджетной поликлинике надлежащим образом заполнить документы на пришедшего пациента: если в карточке написать, что “патологии не выявлено” – страховая компания не оплатит явку в поликлинику.
Наиболее частая причина ФАМ – изменения гормонального фона (подробнее смотрите ЗДЕСЬ).
Меры профилактики

Специфических мероприятий, которые предотвращают развитие фиброза, не существует. Ни одна женщина не может быть уверена в том, что у нее не возникнут патологические изменения в тканях органа. Необходимо регулярно проходить профосмотр, чтобы своевременно обнаружить проблемы в груди. 1-2 раза в год женщинам до 40 лет нужно проходить плановое УЗИ грудных желез, после 40 лет – маммографию. Также необходимо контролировать уровень половых гормонов в крови.
- не откладывать рождение ребенка после 30 лет;
- не делать аборты;
- принимать гормоны только под контролем специалиста;
- как можно дольше кормить ребенка грудью;
- обеспечить полноценный сон;
- правильно и сбалансированно питаться;
- избегать стрессов.
Фиброз молочной железы – часто встречающееся явление, которое существенно влияет на состояние здоровья женщины. Грудь очень чувствительна к воздействию разных факторов и изменений в организме. Необходимо постоянно следить за ее состоянием, своевременно проходить обследование, при необходимости обращаться за врачебной помощью.