Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
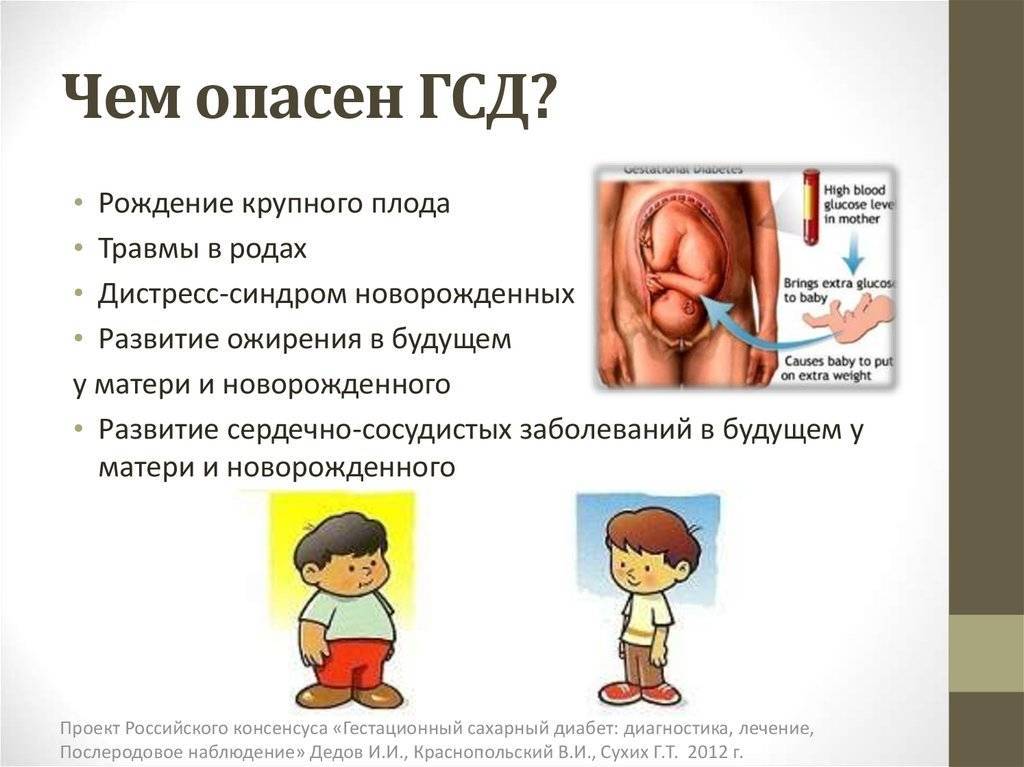
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
Что такое гестационный диабет и почему он возникает?
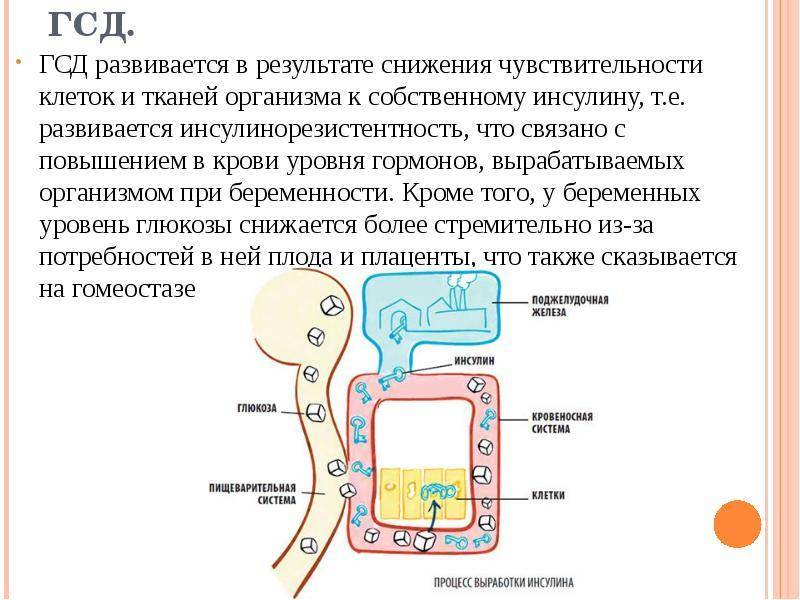
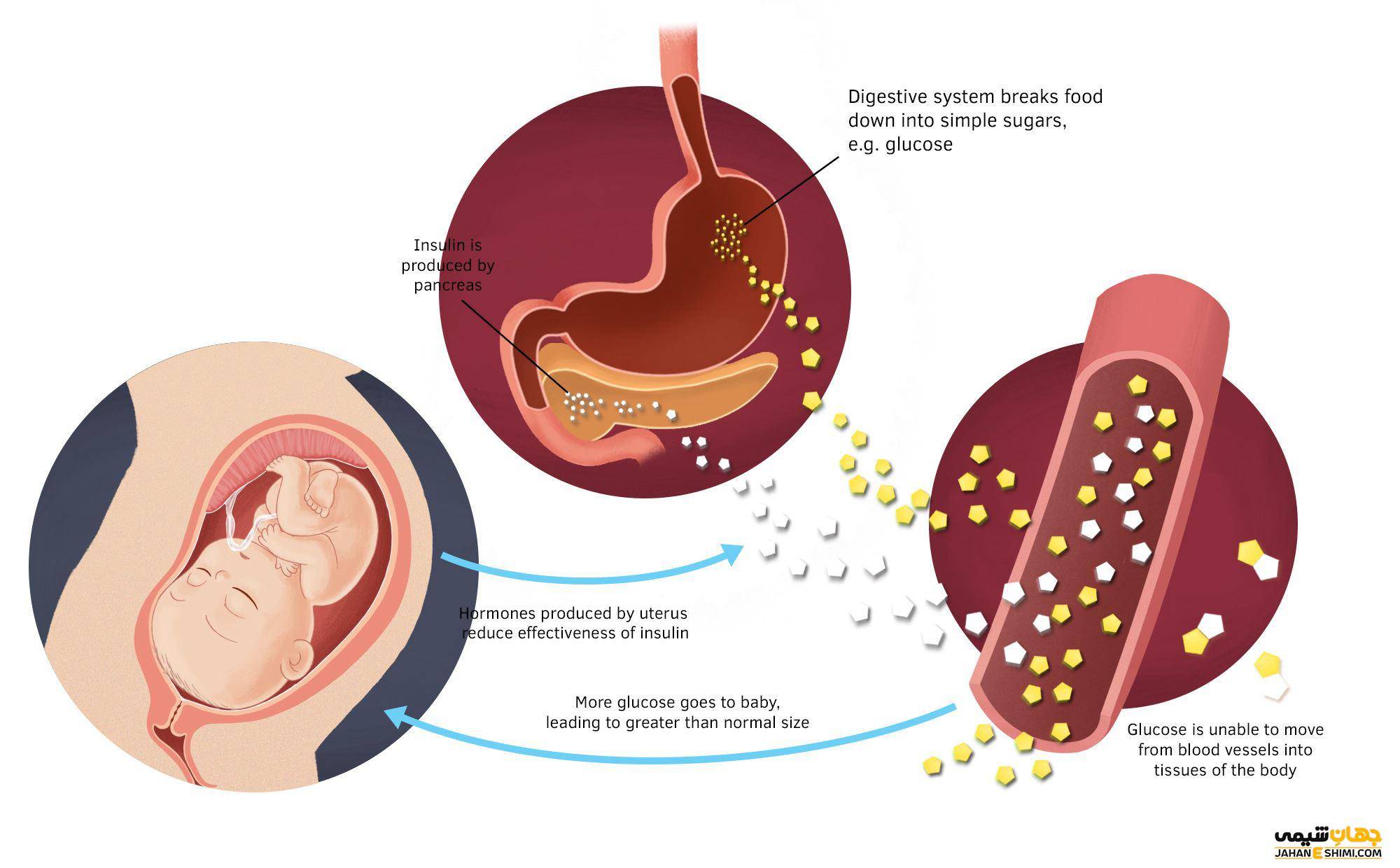
Во время беременности гормональный статус женщины сильно меняется. Повышается уровень гормона прогестерона, кортизола, пролактина. Все эти гормоны повышают сахар крови. Чтобы сохранить уровень сахара нормальным, поджелудочная железа вырабатывает больше инсулина — единственного гормона, снижающего сахар крови. Но не у всех женщин поджелудочная железа справляется с такой повышенной нагрузкой, и тогда развивается сахарный диабет. Гестационный диабет появляется только во время беременности, и проходит сразу после родов.
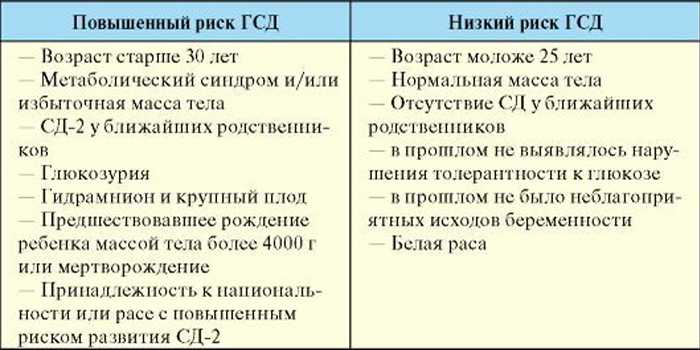
Риск развития диабета во время беременности не у всех беременных женщин одинаков. Он гораздо выше, если:
- у женщины есть избыточный вес,
- в предыдущие беременности был гестационный диабет,
- ближайшие родственники (родители, братья и сестры, дети) страдают диабетом,
- в предыдущих родах рождались дети с массой тела больше 4 кг.
А зачем лечить диабет беременных, если он сам пройдет после родов?
Лечить нужно обязательно! Гестационный диабет без лечения приводит к развитию осложнений у ребенка — так называемой диабетической фетопатии. Ребенок рождается крупнее нормы, это сопровождается высоким риском травм во время родов, как ребенка, так и матери. После родов у детей, рожденных матерью с сахарным диабетом, гораздо чаще бывают дыхательные нарушения, требующие интенсивного лечения, часто развиваются гипогликемии — резкое снижение сахара в крови. Предотвратить проблемы со здоровьем новорожденного ребенка может только тщательный контроль сахара крови матери, поддержание нормальных значений всю беременность.
Причины возникновения

Гормональные изменения в организме беременной приводят к большой выработке кортизола и прогестерона. Они в свою очередь не дают инсулину эффективно работать, поэтому возрастает концентрация глюкозы. Тогда же поджелудочная железа начинает вырабатывать еще больше инсулина, чтобы справиться с избыточным сахаром. И если инсулина все же не хватает, то в крови появляется избыток глюкозы. Так образуется гестационный диабет.
Что увеличивает вероятность появления диабета беременных:
- Лишний вес, ожирение и существенное прибавление в весе за эту беременность;
- Диабет у близких родственников;
- Гестационный диабет в прошлых беременностях;
- Глюкоза в анализах мочи в период предыдущей или текущей беременности;
- Использование препаратов глюкокортикоидов в период беременности;
- Возраст — больше 30 лет;
- Крупный плод или в прошлом рождение ребенка весом больше 4 кг;
- Большое количество околоплодных вод;
- Беременность, при которой развиваются несколько плодов;
- Роды раньше срока, гестоз в прошлых беременностях;
- Минимум физических упражнений;
- Беременность в результате ЭКО;
- Большое количество быстрых углеводов в еде (сладости, картофель, сладкие напитки, белый хлеб).
Как влияет на мать и ребенка диабет беременных

Последствия гестационного диабета затрагивают как женщину, так и ребенка.
У плода могут развиться следующие болезни:
- Избыток или недостаток околоплодных вод, из-за чего есть риск гибели плода или роды начнутся преждевременно;
- Плод становится массивным: увеличивается размер плеч и живота. При родах плечи плода могут застрять, возможна травма матери и ребенка;
- Легкие плода развиваются позже, поэтому так опасны роды раньше срока;
- Нарушается кровообращение в плаценте, появляется кислородное голодание у плода.
Все эти осложнения называются диабетическая фенопатия. Они возникают с 12 недели беременности.
У детей, которые родились с диабетической фенопатией, есть нарушения в организме:
- Ребенок крупный, но при этом незрелый даже при доношенной беременности;
- Нарушения дыхания, возможно состояние удушья;
- Могут увеличиться в размерах печень, селезенка, сердце, поджелудочная железа;
- Сниженное содержание глюкозы в анализах крови новорожденного;
- Желтуха;
- Нарушение развития мышцы сердца;
- Низкое содержание в крови микроэлементов: калия, кальция, магния;
- Большое количество эритроцитов, что ведет к нарушению свертываемости крови.
В организме беременных с гестационным диабетом происходят изменения:
- Отеки и повышенное артериальное давление во второй половине срока;
- Роды раньше срока;
- Травмы в процессе родов;
- Отклонение от нормы родового процесса;
- Преэклампсия — возникновение высокого артериального давления в сочетании с белком в моче. Эклампсия — повышенное артериальное давление, угрожающее жизни матери и плода, также сопровождается судорогами;
- Невозможность естественных родов, как следствие кесарево сечение.
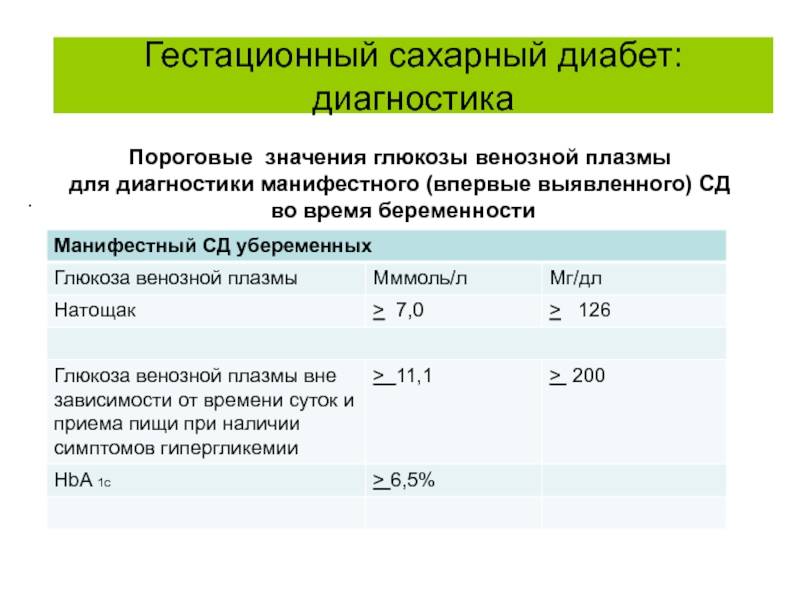
Диагностика гестационного диабета и нормы сахара в крови
Первично анализ на сахар назначается всем беременным женщинам при постановке на учет в женской консультации. По выбору врача проводится исследование капиллярной крови (из пальца) или венозной. Расхождение в показаниях анализов незначительное (в пределах 12%). Забор крови осуществляется строго на голодный желудок, поскольку пища, при расщеплении на составляющие, образует глюкозу, которая благополучно всасывается в кровь.
После еды уровень сахара в крови всегда выше. Нормальные показатели глюкозы натощак должны укладываться в рамки от 3,5 до 5,5 ммоль/л (миллимоль на литр – принятая величина измерения). Женщинам из «группы риска» базовый анализ на содержание сахара в крови должен проводиться еженедельно. Со второй половины беременности сахар контролируется более тщательно.
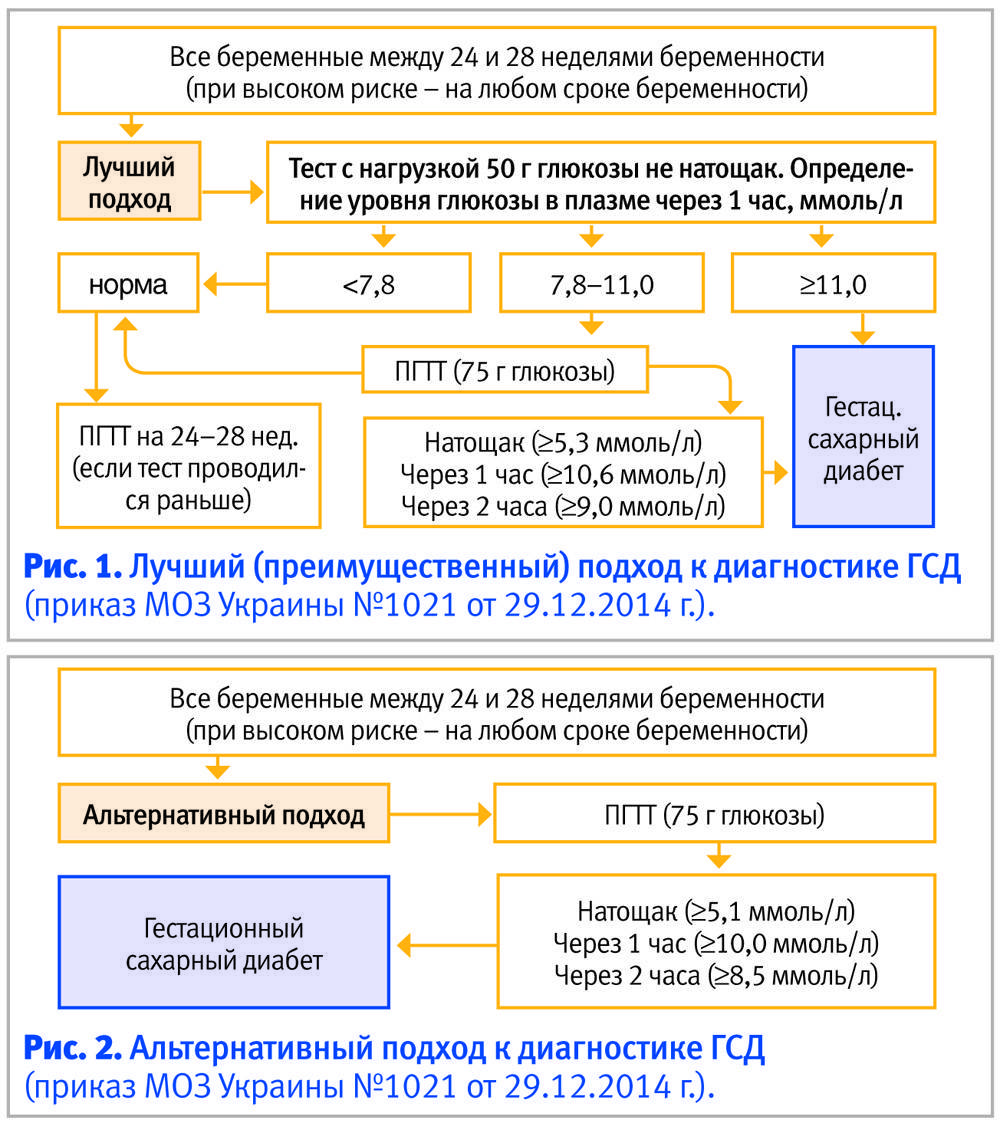
На сроке гестации от 24 до 28 недель (в конце второго – начале третьего триместра) назначается ГТТ (глюкозотолерантный тест). Суть исследования заключается в определении степени усваивания сахара клетками организма будущей мамы. Тестирование на глюкозотолерантность производится в три этапа:
Тест: на определение риска сахарного диабета 2 типа
Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
- анализ натощак,
- спустя час после «нагрузки»,
- спустя 2 часа.
Роль нагрузки исполняет водный раствор глюкозы, в пропорции 75 гр. вещества на 200 мл воды. Норма сахара после второго забора составляет 10,0 ммоль/л. После третьего анализа показатели не должны превышать границу в 8,5 ммоль/л. Оценочная таблица результатов скрининг-теста на глюкозотолерантность при беременности ниже.
Однократное превышение значений нормы не может быть трактовано, как гестационный диабет. При отклонениях от нормативов, назначается повторное исследование через 7-10 дней. Причиной искаженных результатов может быть нестабильное психоэмоциональное состояние пациентки, либо некорректная подготовка накануне исследования:
- обильное употребление простых углеводов,
- поздний ужин,
- несоответствующая положению физическая активность.
Стабильно высокие показатели гликемии указывают на развитие ГСД. В таких случаях, женщину ставят на специальный учет. Ей назначается дополнительная микроскопия крови на определение уровня HbA1C (гликированного гемоглобина). Данное вещество образуется при взаимодействии гемоглобина и глюкозы, и сохраняется в крови на протяжении жизни эритроцитов (120 дней). Таким образом, анализ на HbA1C позволяет определить уровень сахара в крови в ретроспективе за прошедшие 4 месяца. После диагностических процедур доктор определяет тактику ведения гестационного диабета.
Лечение гестационного сахарного диабета
1. Изменение образа жизни:
Питание с полным исключением легко усваиваемых углеводов и ограничением жиров.
Углеводы распределяются на 3 основных приема пищи и 2-3 перекуса в день. Каждый прием пищи должен содержать медленно усваиваемые углеводы (крупы, макароны «аль денте», цельнозерновой хлеб), белки, моно- и полиненасыщенные жиры, пищевые волокна. Суточное количество пищевых волокон должно быть не менее 28 граммов суммарно из клетчатки, разрешенных фруктов и овощей, листовых салатов, злаковых и отрубей.
Дозированные аэробные физические нагрузки в виде ходьбы не менее 150 минут в неделю, плавание в бассейне, акваэробика и йога для беременных, скандинавская ходьба.
2. Контроль глюкозы в крови
Ежедневный самоконтроль сахара в крови с помощью глюкометра, откалиброванного по плазме (сейчас таких большинство, об этом написано в инструкции): натощак, через 1 час от начала основных приемов пищи, если пациентка находится только на диетотерапии.
При назначении инсулинотерапии – ежедневный самоконтроль сахара в крови: не менее 7 раз в сутки (перед и через 1 час после приемов пищи, на ночь), при плохом самочувствии, при необходимости (риск гипогликемии, титрация дозы пролонгированного инсулина) – в 3 часа ночи и 6 часов утра.
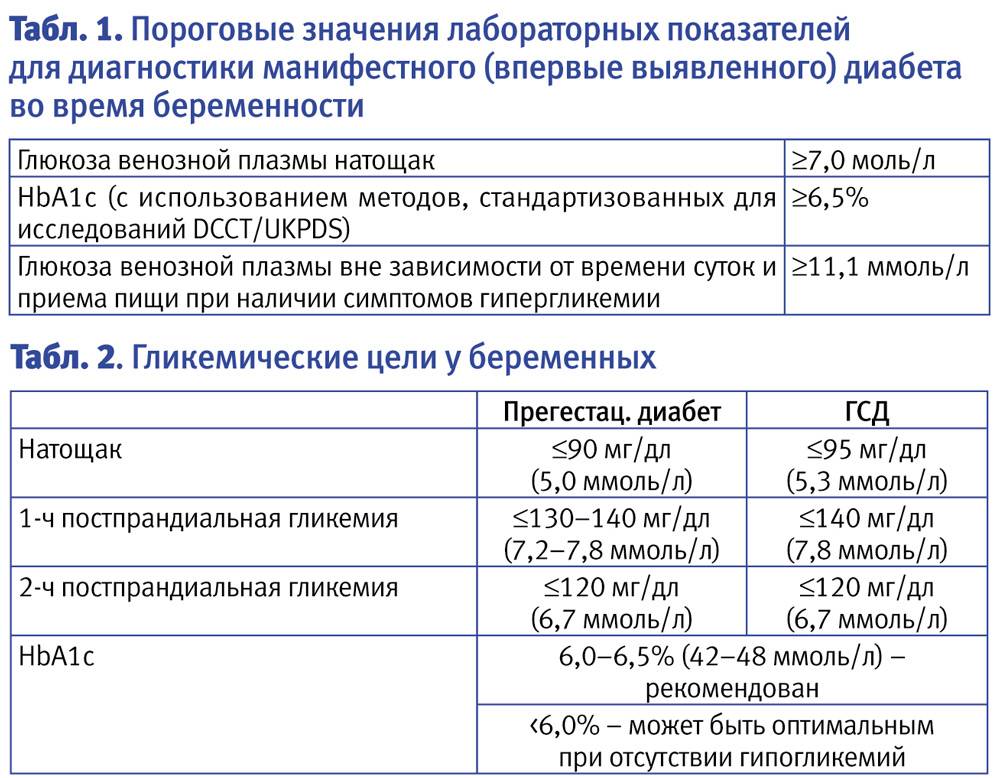
Целевые показатели гликемического контроля каких значений необходимо достичь по результатам самоконтроля по глюкометру:
- глюкоза плазмы натощак/перед едой/на ночь/ночь < 5,1 ммоль/л
- глюкоза плазмы через 1 час после еды < 7,0 ммоль/л
3. Контроль кетонов в моче
Самоконтроль кетонурии (кетоны моче, также измеряются полосками, которые продаются в аптеках) 1 раз в 2 недели.
В норме их быть не должно.
4. Инсулинотерапия
Показания к инсулинотерапии: невозможность достижения целевых показателей сахара (два и более нецелевых значений при соблюдении рекомендаций по диетотерапии) в течение 1–2 недель самоконтроля.
Схема инсулинотерапии подбирается индивидуально.
Категория риска
Гестационный диабет развивается не более, чем у 10% женщин. Триггерами («спусковыми механизмами») для этого, служат следующие факторы:
- высокий ИМТ (индекс массы тела), иначе, ожирение,
- нарушение толерантности к глюкозе (преддиабет) в анамнезе,
- синдром Штейна-Левенталя (поликистоз яичников) – доброкачественное разрастание яичников, с изменением их функциональности,
- избыток околоплодных вод (многоводие),
- возрастная категория будущей мамы 35+,
- неблагополучный исход предыдущих беременностей (самопроизвольное прерывание, замирание, мертворождение),
- осложненное родоразрешение предшествующей беременности, вследствие большого веса плода (>, 4-х кг).
Существенную роль играет наличие сахарного диабета у родственников. При наследственной предрасположенности, риск развития ГСД повышается в несколько раз. К категории риска принадлежат женщины, у которых при первичном анализе мочи выявлено наличие глюкозы (глюкозурия).
Важно! Гестационный диабет нельзя предсказать со 100% гарантией. Не факт, что заболевание обязательно возникнет, даже при наличии факторов риска
Однако при планировании беременности, нельзя игнорировать наличие у матери склонности к диабету.
Гестационный диабет: течение родов и послеродовой контроль
В период родовой деятельности проводится контроль уровня глюкозы каждые 2-3 часа. Если уровень поднимается до критической отметки ― вводят инсулин, а если падает ― глюкозу. Также следят за сердцебиением и ритмом дыхания плода. При осложнениях делают экстренное кесарево сечение.
Определяется показатель глюкозы после родов у малыша. Избыток вырабатываемого инсулина не сразу приходит в норму, поэтому у малыша присутствует сниженное количество сахара. Чтобы стабилизировать состояние ребенка, ему вводят раствор глюкозы внутривенно.
Гестационный диабет указывает на предрасположенность женщины к диабету 2 типа. После родов уровень глюкозы падает до нормальных показателей за несколько часов, но проверять его количество рекомендуется через 6 недель, а потом каждые 3 месяца.

Полностью исключить возможность появления гестационного диабета у беременных женщин невозможно. Поэтому, если вы находитесь в зоне повышенного риска развития инсулинорезистентности, сразу сообщайте об этом врачу и устраняйте все провоцирующие факторы этого заболевания. Помните, что ГСД не является приговором и при соблюдении рекомендаций не оказывает влияния на беременность.
Сахарный диабет и беременность
Нарушения обменных механизмов у беременных могут появиться на различном этапе гестации и вызвать следующие осложнения:
- воспаление мочеполового тракта,
- многоводие,
- преэклампсия (тяжелая форма гестоза),
- преждевременный выход околоплодных вод,
- патологии при родовой деятельности,
- нарушения в развитии ребенка,
- врожденные пороки,
- макросомия (значительное превышение нормы массы тела при рождении малыша),
- мертворождение.
Вышеперечисленные осложнения могут возникнуть при любой степени нарушений обменных механизмов в организме, независимо от типа СД, будь то впервые выявленный при беременности, либо диагностированный до.
Одним из осложнений СД у беременных является преждевременный отход околоплодных вод.
Но, несмотря на все возможные последствия, женщинам при сахарном диабете беременность может принести только радость. Если это прегестационный диабет, то существует большой процент вероятности беспроблемного вынашивания и рождения здорового малыша. Методика ведения беременности с патологией данного типа широко распространена в медицинской практике, и нужно отметить, она довольна успешна.
Важно. В период беременности женщинам с диагнозом СД требуется регулярно посещать врача и четко следовать его рекомендациям
Что касается гестационного СД, его еще ошибочно именуют дистанционный сахарный диабет, при беременности он диагностируется на этапе гестации у тех женщин, у которых нет никакой предрасположенности к заболеванию. Развивается на фоне кардинальной перестройки в организме.
В этот самый удивительный период организм требует больших дополнительных нагрузок, и как следствие, поджелудочная железа просто не справляется со своими функциями и перестает вырабатывать необходимое количество инсулина.
Совет
Ранняя постановка на учет беременной позволяет на первых этапах обратить внимание на недостаток инсулина и своевременно начать лечебные мероприятия
Стоит поддержать будущих мамочек и сказать, что гестационный СД в 30 случаях из 100 совмещается с беременностью, и в большинстве все симптомы диабета после родов бесследно проходят. Но, в течение первых месяцев следует регулярно проходить осмотры врача и сдавать все необходимые анализы.
Диагностика
Главная задача диагностики – это правильно провести анализ крови на содержание сахара, при этом из ежедневного рациона нельзя исключать и менять обычные для пациентки продукты.
Таблица №7. Норма сахара для беременных:
| Период сдачи крови | Показатель нормы, ммоль/л |
| Натощак | 4-5,19 |
| Спустя 2 часа после приема пищи | 7 |
Если есть некоторые отклонения от нормы, чтобы убедиться в диагнозе врач назначает дополнительный анализ с нагрузкой глюкозы.
Правильно сдаем кровь
Контроль содержания сахара проводится несколько раз в сутки (от 5 до 8). Чем чаще делать анализ, тем легче врачу будет назначить соответствующую терапию.
Рекомендации к проведению анализа крови:
- проверять уровень сахара натощак,
- проверять спустя 2 часа после приема пищи,
- вечером перед сном,
- при необходимости анализ проводится в 3 часа ночи.
Это самая оптимальная частота проведения анализа, соответственно, лечащий врач, учитывая состояние пациентки и наличие симптоматики, самостоятельно подбирает частотность проверки крови.
Кроме показателя уровня сахара в плазме крови, контроль состояния больной проводится при помощи иных методик. Так, например, кетонурия позволяет определить наличие кетоновых (ацетоновых) тел в моче. Анализ проводится ежедневно натощак, либо когда уровень глюкозы повышается до показателя 11-12 ммоль/л.
Внимание. Если у женщины кетонурия натощак показала наличие ацетона, это свидетельствует о сбоях азотовыделительной функции печени и почек
При определении наличия ацетона в моче каждый день, пациентку следует незамедлительно госпитализировать.
Отклонения от нормы
Показатели нормы содержания сахара мы привели выше, если показатель имеет отклонения, то это уже по предварительной оценке определяется как развитие сахарного диабета. Повторные анализы позволяют точно определить содержание вещества и поставить диагноз. В медицинской практике различают три степени СД.
Таблица №8. Показатели содержания глюкозы в зависимости от степени тяжести СД:
| Степень СД | Показатель, ммоль/л | Компенсирование |
| Легкая (1 степень) | Менее 7,7 | Диетотерапия |
| Средняя (2 степень) | Менее 12,7 | Инсулинотерапия в дозе не более 60 ЕД/сут. |
| Тяжелая (3 степень) | Более 12,7 | Инсулинотерапия в дозе более 60 ЕД/сут. |
Легкая степень диабета в основном диагностируется при СД II типа, а средняя и тяжелая характерны для СД I типа.
Сахарный диабет II типа характеризуется легкой степенью тяжести и компенсируется за счет диетотерапии.
Лечение ГСД
Как лечить диабет беременных, решает врач. Но применяемые к беременным женщинам методы контроля при диабете давно выработаны:
- Диета: это первый и самый действенный метод лечения, которого чаще всего бывает достаточно. Основная цель диеты – контроль количества глюкозы, которая попадает в кровь, поэтому в рацион включаются так называемые медленные углеводы – фрукты, каши, цельнозерновые продукты, овощи. Быстрые углеводы вроде мучного и сладкого, газированных напитков следует исключить из питания. Контролирует соблюдение диеты наблюдающий беременную врач, также может потребоваться помощь эндокринолога или диетолога.
- Физическая активность: ежедневные упражнения длительностью около получаса снижают сахар в крови и способствуют нормальному течению беременности.
- Уколы инсулина: к ним прибегают при недостаточной эффективности вышеуказанных мер. Инсулин не вредит плоду, потому что не контактирует с ним напрямую.
Препараты, назначаемые больным сахарным диабетом, обычно противопоказаны для беременных. Их можно заменить травяными настоями, которые укрепляют иммунитет и оказывают благотворное воздействие на состояние важных систем организма.
Ведение беременности при ГСД
Диагностированный гестационный сахарный диабет вносит изменения в ведение беременности. Появляется потребность в амбулаторном и стационарном наблюдении, и при нормальном течении беременности стационар нужен только три раза:
- Начало беременности: все начинается с полного медобследования, после которого решается вопрос о целесообразности сохранения беременности. Если риск осложнений высок, беременность становится смертельно опасной. Если же плод решено сохранить, разрабатывается лечение гестационного диабета;
- 20–24 недели: характеризуется ухудшением течения заболевания и возможностью развития осложнений, поэтому беременной нужно повторное исследование. На этом сроке потребуется сделать ультразвуковое исследование с выяснением биофизического профиля плода. Это позволит получить подробные данные о его состоянии и размерах.
- 32–34 недели: в это время в условиях стационара наблюдают за состоянием ребенка и лечат осложнения, также решается вопрос о сроке и методе родоразрешения. При макросомии роды, вероятнее всего, перенесут на более ранний срок. Также врач может назначить кесарево сечение вместо обычных родов.
Так как у каждой беременной с гестационным сахарным диабетом заболевание протекает по-разному, необходимо пристальное наблюдение врача на протяжение всего срока беременности. Дома, чтобы контролировать сахар в крови, необходимо пользоваться глюкометром.
Профилактика ГСД
Если женщина в группе риска заболеваемости диабетом, профилактические меры помогут избежать его возникновения:
- Правильное питание: обычно оно сводится к исключению быстрых углеводов. Сбалансировать питание поможет диетолог, которого необходимо посещать регулярно. Зачастую этой простой меры бывает достаточно.
- Физические упражнения: показаны и при нормальном течении беременности, также они эффективно предупреждают возникновение и развитие диабета. Лучше отдать предпочтение специальной гимнастике для беременных.
- Прогулки на улице: желательно выбрать для них место в удалении от автомобильных дорог.
- Контроль веса при планировании беременности и на ее протяжении: лучше заручиться поддержкой диетолога.
- Посещение врача: нельзя недооценивать помощь врача, который подскажет, как лучше избежать развития ГСД.
- Прием лекарств: следование указаниям врача снизит риск развития болезни.
- Отказ от вредных привычек: курение, алкоголь и другие вредные привычки не только вредят развитию плода, но и повышают риск возникновения гестационного сахарного диабета.
При любых непонятных симптомах и недомоганиях необходимо сразу обращаться за врачебной помощью Те же рекомендации актуальны для женщин, у которых уже был диагностирован один из видов сахарного диабета. Профилактические меры исключат или сведут к минимуму влияние диабета на течение беременности.
Клиническая картина
Период гестации и сопутствующие изменения в организме тесно взаимосвязаны с течением сахарного диабета.
Отмечается такая закономерность:
- В первом триместре у пациенток отмечается улучшение, выраженное уменьшение содержания глюкозы, благодаря чему доза инсулина снижается на 1/3 часть от принимаемой.
- С началом второго триместра состояние больной ухудшается и дозировку препарата приходится повышать.
- Третий триместр характеризуется появлением гипогликемии, при этом состояние женщины становится лучше. В связи с развитием гипогликемии дозу инсулина требуется снизить на 30%.
- Период родов характеризуется нестабильностью. Уровень глюкозы может повышаться или понижаться. Под эмоциональным воздействием (страхом, болью) содержание глюкозы увеличивается, но длительный физически тяжелый процесс родов вызывает утомляемость организма, что приводит к резкому падению уровня сахара.
С учетом закономерности падения и повышения сахара при родовой деятельности врачи обязаны контролировать его уровень каждые 2 часа. Стоит указать, что уровень глюкозы достигает значения, которое было у пациентки до беременности, только на 10 сутки после родоразрешения.
Этиология
Причиной развития ГСД у беременных могут быть самыми разнообразными
Очень важно в этот период женщине особе внимание уделять своему здоровью и эмоциональному состоянию
Таблица №6. Этиология СД у беременных:
| Тип диабета | Причины |
| Диабет I типа | Аутоиммунный фактор, спровоцированный инфекцией вирусной природы. Также его развитие происходит под влиянием катастрофических острых стрессорных факторов. |
| Диабет II типа | Развитие заболевания вызвано генетической предрасположенностью. Провоцирующими факторами могут стать:
|
Общая симптоматика
На развитие эндокринного заболевания у будущих мамочек указывают следующие симптомы:
- чувство сильной жажды,
- постоянное чувство голода, либо обратное явление – отсутствие аппетита,
- падение зрения (полное или частичное),
- частое мочеиспускание.
Частое мочеиспускание – это повод забить тревогу и провести анализ крови на содержание глюкозы.
Если женщина наблюдает у себя один из вышеперечисленных симптомов, это является поводом для беспокойства. В первую очередь пациентка обязана сообщить о них своему гинекологу. Точно диагностировать патологию можно по результатам анализа крови на сахар.
Клиническая картина СД I типа
Патология нередко изначально проявляет себя тяжелым ацидозом или диабетической комой, многие просто не обращают внимания на первые признаки, и поднимают тревогу уже, когда отмечается запущенная стадия болезни. Но в некоторых ситуациях симптоматика не настолько выражена, что определить ее просто невозможно.
Клиническая картина, как правило, следующая:
- частые мочеиспускания,
- снижение веса,
- преобладание в моче кетоновых тел (ацетона).
Симптоматика может появиться и прогрессировать от нескольких дней до нескольких месяцев.
Содержание в моче кетоновых тел предполагает наличие сахарного диабета.
Внимание. Адекватная и своевременная инсулинотерапия позволяет улучшить ситуацию и добиться отмены инсулина на несколько лет
Клиническая картина СД II типа
СД II типа характеризуется постепенным нарастанием признаков. Зачастую пациенты в первую очередь обращаются к дерматологу или гинекологу, так как у них образуются грибковые заболевания и фурункулезы, в частности половых органов.
Женщины ощущают такие симптомы:
- зуд во влагалище,
- боли в ногах,
- падение зрения,
- пародонтоз.
Течение заболевания стабильное, не наблюдается предрасположенности к гипогликемической коме или кетоацидозу, но это только в случае применения диетотерапии в сочетании таблетированных препаратов, снижающих сахар.
Гестационный сахарный диабет при беременности: диета и распорядок дня
Первостепенное лекарство от гестационного диабета при беременности ― диета. Поскольку снижение веса — не самый подходящий способ лечения для беременных женщин, нужно правильно питаться. Составляется меню при диабете так, чтобы оно было максимально питательным, и в то же время низкокалорийным.
Составление рационального меню
- Контролируйте углеводы. Количество углеводов должно составлять менее 45 % от общей калорийности дневного рациона. Предпочтительнее употреблять продукты, в которых много клетчатки (цельнозерновые крупы, бобовые). Вместо употребления крахмалосодержащих продуктов (хлеб, картофель, печенье, спагетти) лучше восполнять резерв углеводов при помощи овощей (морковь, брокколи).
- Ешьте маленькими порциями по 200-250 г. Принимать пищу нужно дробно по 5-6 раз в день. К каждому приему пищи добавляйте небольшую порцию салата или овощные фреши. Выбирайте зеленые и желтые виды овощей (тыква, морковь, салат, шпинат, болгарский перец, кабачки).
- Исключите жареные блюда с высоким содержанием жира. Употребляйте вареные или запеченные блюда без острых и жирных соусов. Также избегайте продуктов с высоким гликемическим индексом (сдоба, кондитерские изделия, макароны с обычных сортов пшеницы, сладкие фрукты).
- Укрощайте утреннюю тошноту с помощью крекера и галетного печенья, завтракая в постели.
- Не покупайте продукты быстрого приготовления. Эта категория продуктов помимо горы консервантов, содержит быстрые углеводы. Поэтому введите табу на своей кухне для лапши быстрого приготовления и сублимированного картофельного пюре.
- Количество насыщенных жиров не должно превышать 10%. Готовьте только постные виды мяса: птицу, кролика, говядину, нежирную свинину, рыбу. Доступные жировые прослойки удаляйте, а с птицы снимайте кожу.
- Выпивайте 1.5 л чистой воды в день если нет противопоказаний.
Категорически запрещены такие продукты: маргарин, спред, майонез, сметана, сливки, сливочное масло, орехи и семечки (ограничено), соусы, сладкие газированные напитки, подслащенные соки.
Без ограничений позволяются: огурцы, имбирь, кабачки, редис, фасоль, салат, цуккини, всевозможные грибы, все листовые овощи, капуста, помидоры, цитрусовые.
Ранняя диагностика

Предпосылкой для вынесения такого заключения, как диабетическая фетопатия, могут быть записи о выявленной патологии в истории болезни будущей матери.
У беременных с гестационной формой диабета выявить фетопатию можно с помощью:
- ультразвуковой диагностики (УЗИ), позволяющей отследить и визуализировать процесс развития плода в утробе;
- КТГ (кардиотокографии);
- исследования показателей биофизического состояния развивающегося в утробе плода, отображающие нарушения в развитии мозга;
- доплерометрии;
- исследования крови с пробы мочи на маркеры фетоплацентарной системы, определяющего степень выраженности фетопатии.
Что можно выявить благодаря УЗИ:
- признаки макросомии;
- диспропорцию тела;
- симптомы отечности тканей, а также излишнее скопление подкожного жира;
- эхонегативную область в зоне костей черепа и кожи плода;
- двойной контур головы;
- признаки многоводия.
КТГ позволяет оценить частоту сокращений сердца при нахождении в покое, в момент движений, сокращения матки, а также под влиянием окружающей обстановки.
Сопоставление результатов этого исследования и УЗИ дают возможность оценить биофизическое состояние плода и выявить возможные нарушения в развитии мозга.
Доплерометрия определяет:
- частоту сокращений миокарда;
- состояние кровотока в пуповине;
- работу нервной системы в целом.
Периодичность проведения каждого из методов ранней диагностики фетопатии определяет врач, исходя из особенностей течения беременности, а также результатов предыдущих исследований.