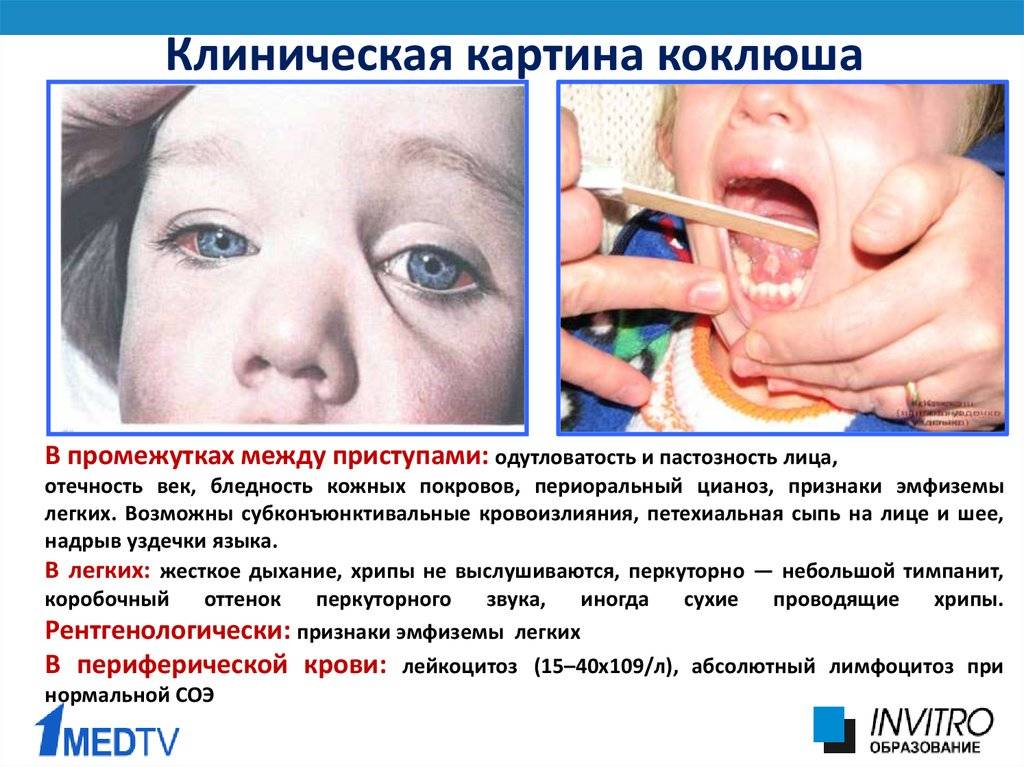
Симптомы коклюша
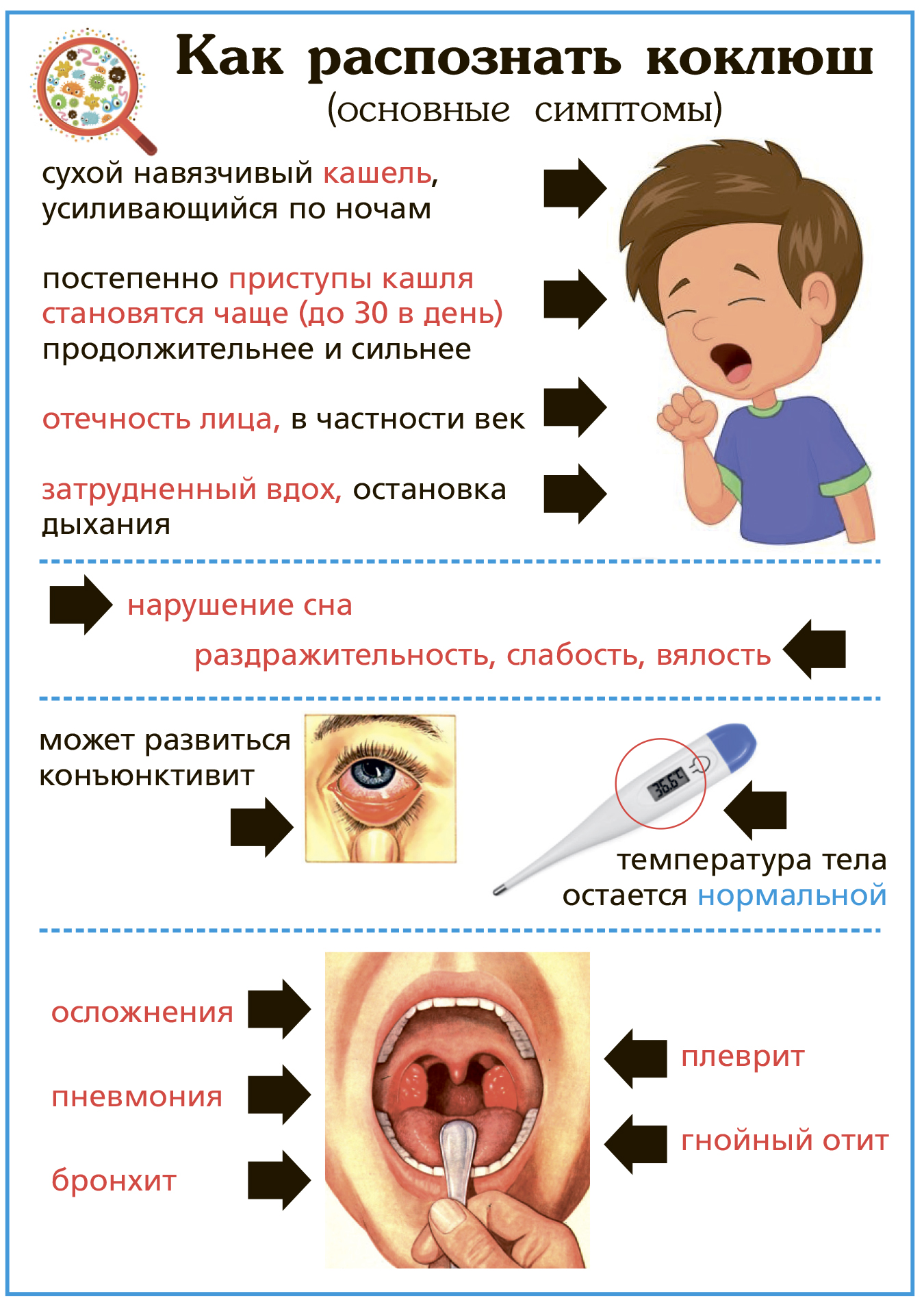
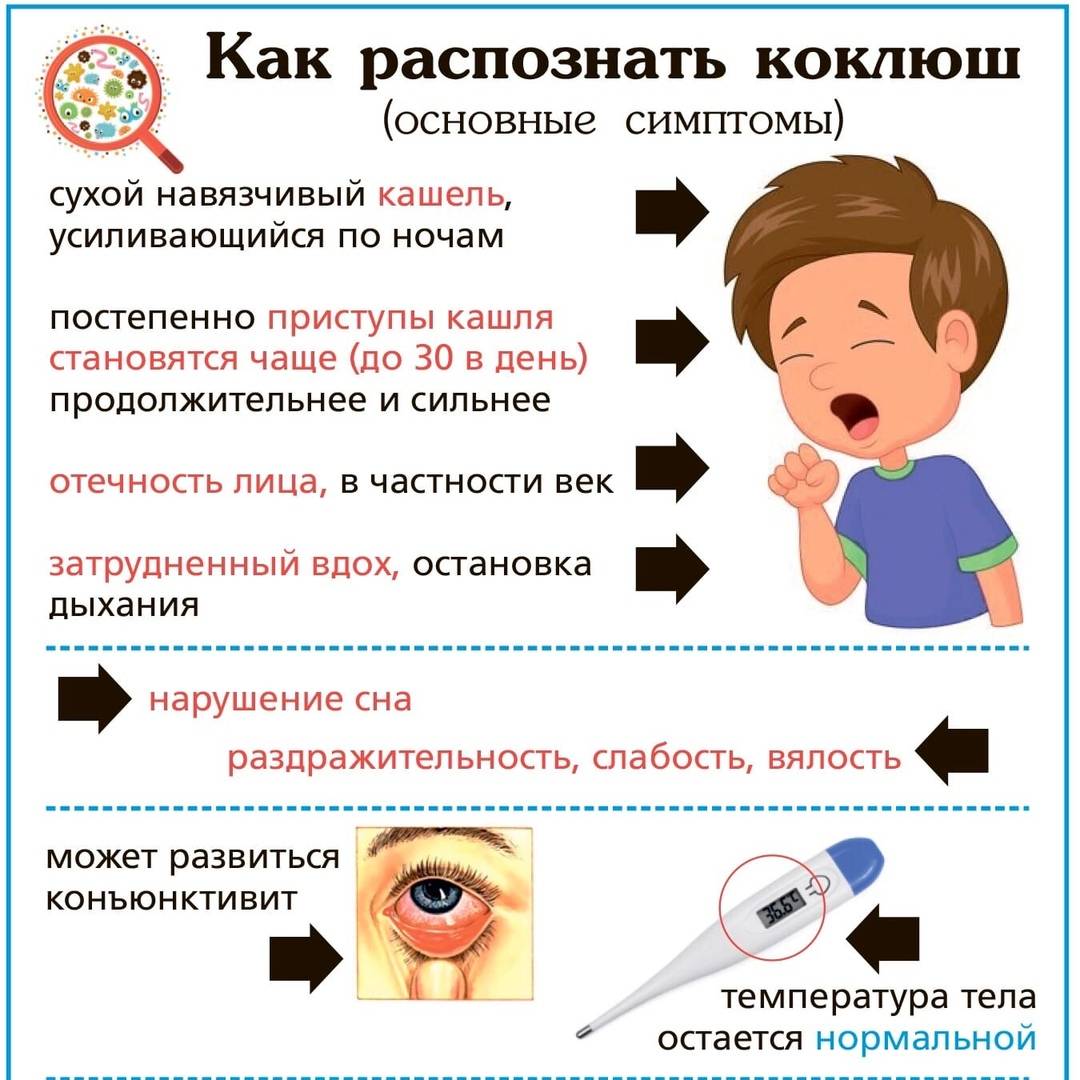
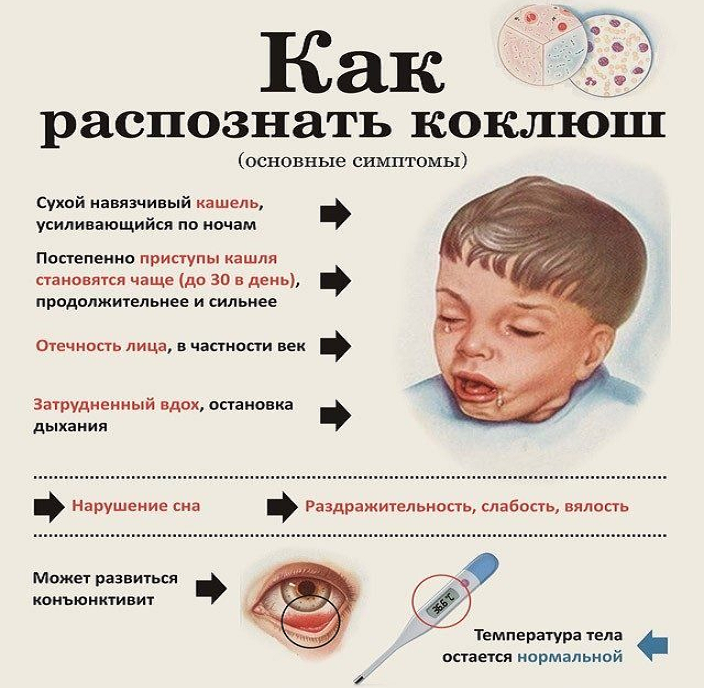
Инкубационный период коклюша составляет 6-20 дней (как правило, 7 дней). В случае возникновения коклюша у ребенка, главным симптомом являются приступы сильного спазматического кашля, повторяющиеся в течение длительного времени (см. фото).
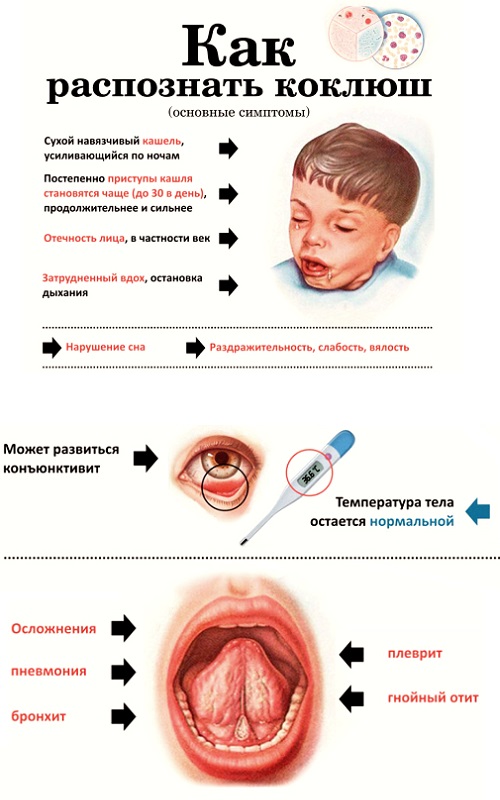
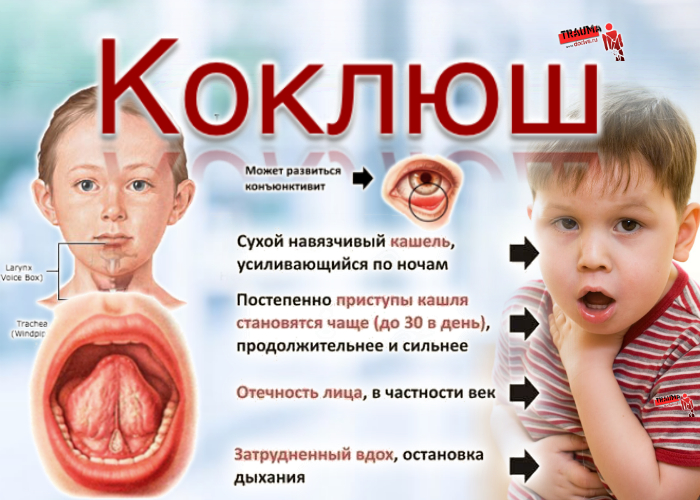
День за днем кашель усиливается, на 12-14 день заболевания он носит спазматический, приступообразный характер. Ночью приступы кашля, как правило, учащаются, мешая малышу спокойно спать. В зависимости от течения заболевания, приступы могут длиться по 4-5 минут и повторяться до 20 раз в день. По окончании приступа кашля ребенок может жаловаться на боль в области груди и живота. В ряде случаев болезнь сопровождается рвотой.
Заболевание протекает в три стадии (катаральная, пароксизмальная и стадия выздоровления). В целом, болезнь длится 6-8 недель.
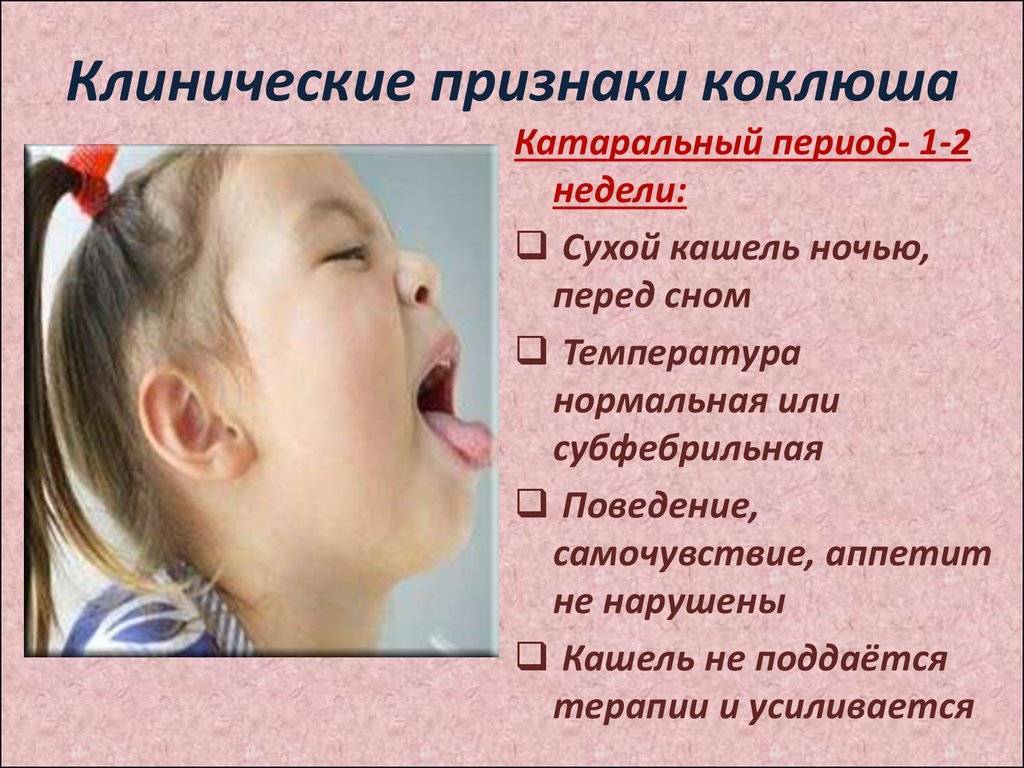
- Катаральная. Общее состояние ребенка остается без выраженных изменений. Температура тела может повышаться до субфебрильных цифр (37,5оС). Появляется сухой кашель, усиливающийся вечером и ночью. Кашель постепенно становится навязчивым, постепенно переходит в приступообразный. Может быть насморк, снижение аппетита, беспокойство и раздражительность. Симптомы напоминают проявления фарингита, ларингита, трахеита. Чем тяжелее заболевание, тем короче катаральная стадия. Так у детей на первом году жизни длительность катарального периода составляет 3-5 дней, у старших деток – до 14 дней.
- Пароксизмальная. Признаки ОРЗ отсутствуют вообще, а кашель становится навязчивым, спазматическим. Это происходит на второй или третьей неделе болезни. Именно на этой стадии удается распознать коклюш у ребенка по характерному кашлю. Опытный педиатр по типу кашля сразу определит: коклюш это или нет. И для этого не потребуется какая-либо диагностика, лабораторные исследования. Признаки коклюша у привитого ребенка на этой стадии проявляются гораздо мягче. Часто бывает, что коклюш переносится без постановки диагноза: покашлял, и все прошло без какого-либо лечения.
- Период разрешения (от 2 до 4 недель). В этот период иммунитет организма мобилизует свои силы и с помощью антибиотиков побеждает агрессора. Кашель стихает, приступы становятся реже. Проходит «петушиный» характер кашля. Состав мокроты меняется – она становится слизисто-гнойной и постепенно прекращает выделяться. Со временем постепенно проходят все симптомы заболевания и малыш выздоравливает.
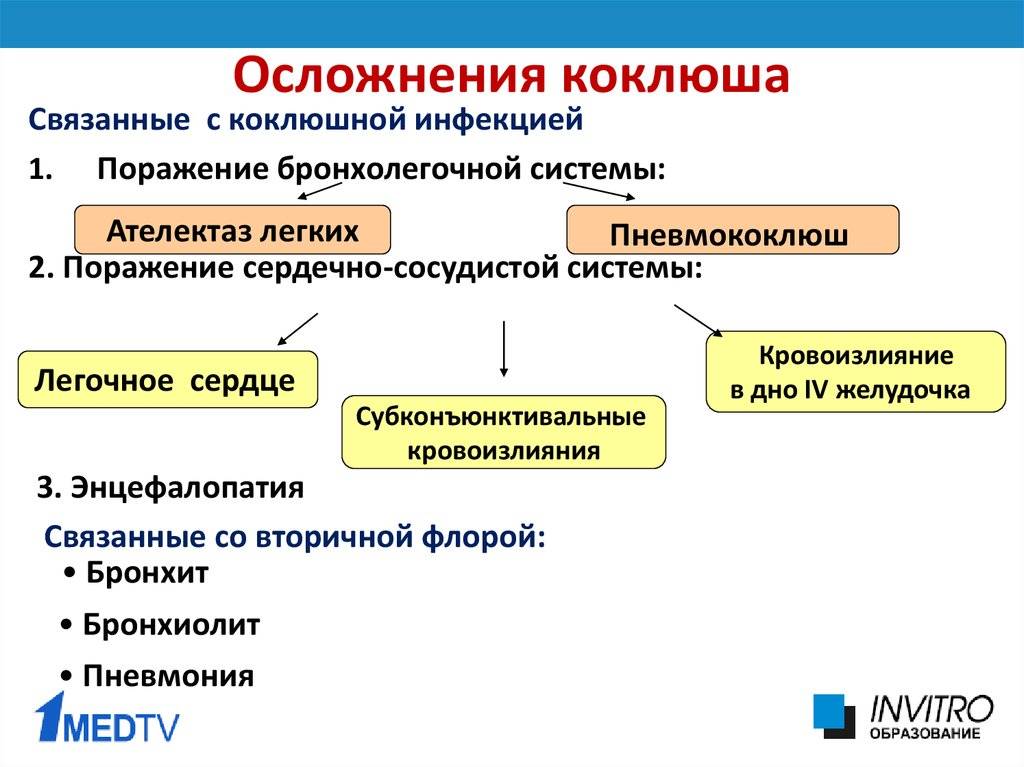
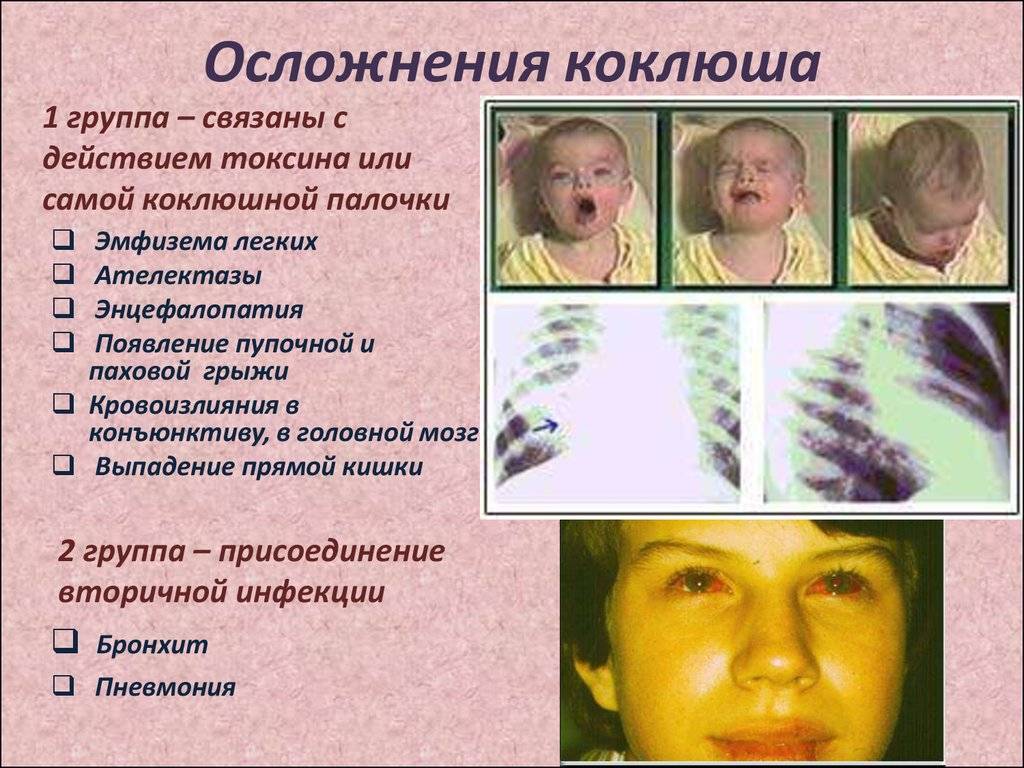
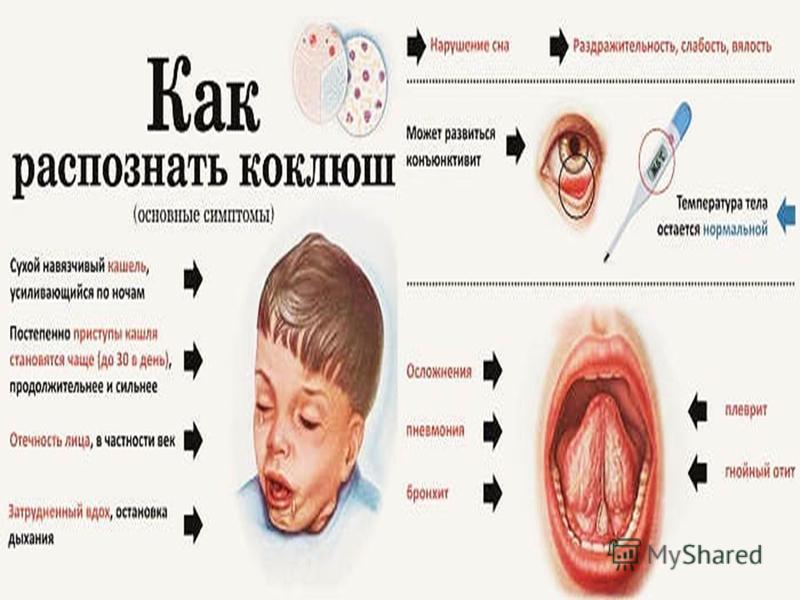
Тяжелое течение коклюша у детей может привести к серьезным последствиям и осложнениям, в частности развивается гипоксия, в результате которой нарушается кровоснабжение мозга и сердечной мышцы. При неправильной методике лечения коклюша у детей могут быть осложнения в работе органов дыхательной системы, развивается плеврит, эмфизема, пневмония. Так же в застоявшейся легочной ткани могут развиваться другие бактерии.
Как действует возбудитель? И что происходит в организме ребёнка?

Коклюш вызывается коклюшной палочкой Bordetella pertussis. Этот микроорганизм по своим морфологическим признакам сходен с возбудителем паракоклюша (инфекции с похожей, но наименее выраженной симптоматикой) – Bordetella parapertussis. Эта палочка плохо устойчива к воздействиям внешней среды, она сохраняет свою жизнеспособность при действии на неё прямого солнечного света на протяжении не более часа, а погибает при температуре 56°С через 15 – 30 минут и довольно легко уничтожается различными дезинфицирующими средствами. В сухой мокроте палочка жизнеспособна до нескольких часов.
Источником и резервуаром инфекции является больной коклюшем человек. Наибольшую эпидемиологическую опасность представляют люди, которые страдают стёртыми, маловыраженными формами заболевания.
Коклюш преимущественно передаётся воздушно-капельным путём. Обильное выделение возбудителя инфекции происходит при чихании или кашле. Больной человек, как источник заражения, достаточно опасен уже с самых первых дней клинических проявлений или даже сутками раньше. Возбудитель распространяется на довольно небольшое расстояние (не более двух метров), поэтому заражение возможно лишь при тесном контакте с больным. А поскольку возбудитель не сохраняется во внешней среде длительное время, то контактный путь передачи, как правило, не реализуется.
Человек обладает достаточно высокой восприимчивостью к коклюшу. Наиболее часто им заболевают дети, поэтому коклюш относится к детским инфекциям. После перенесённого заболевания формируется стойкий и пожизненный иммунитет, но антитела, полученные от матери ребёнком через плаценту, не обеспечивают иммунной защиты в достаточной мере. Иногда наблюдаются случаи повторного заражения коклюшем в пожилом возрасте.
Попадая в организм, возбудитель стремится проникнуть в определённые места. Он не похож на обычный вирус, который вызывает боль при глотании и насморк, оседая и размножаясь в носоглотке. Его основная цель – органы, которые покрыты эпителием с ресничками. К этим органам относятся гортань, трахея и бронхи.
После прикрепления бактерии размножаются и выделяют токсины, вследствие чего клетки эпителия выделяют большее количество слизи. Однако, её выведение из дыхательных путей из-за повреждения ресничек значительно нарушено. Слизь скапливается и провоцирует раздражение и возникновение кашля.
Попадая в сосудистую сеть, с током крови токсины разносятся по всему организму. Затем, проникая в ткани и органы, они нарушают работу на биохимическом уровне. Во всех клетках развивается гипоксия (кислородное голодание), в результате этого страдают почти все системы.
При попадании возбудителя в центральную нервную систему (ЦНС) в дыхательном центре мозга образуется очаг постоянного возбуждения (так называемая доминанта). Именно поэтому кашель затягивается. Он возникает рефлекторно в ответ на разные раздражители (смех, боль, прикосновение, разговор и т.п.). Возбуждение нервного центра может провоцировать аналогичные процессы и в соседних областях продолговатого мозга, способствуя возникновению рефлекторной рвоты и сосудистой дистонии (спазм сосудов, повышение артериального давления) после приступа кашля. У детей даже могут отмечаться судороги.
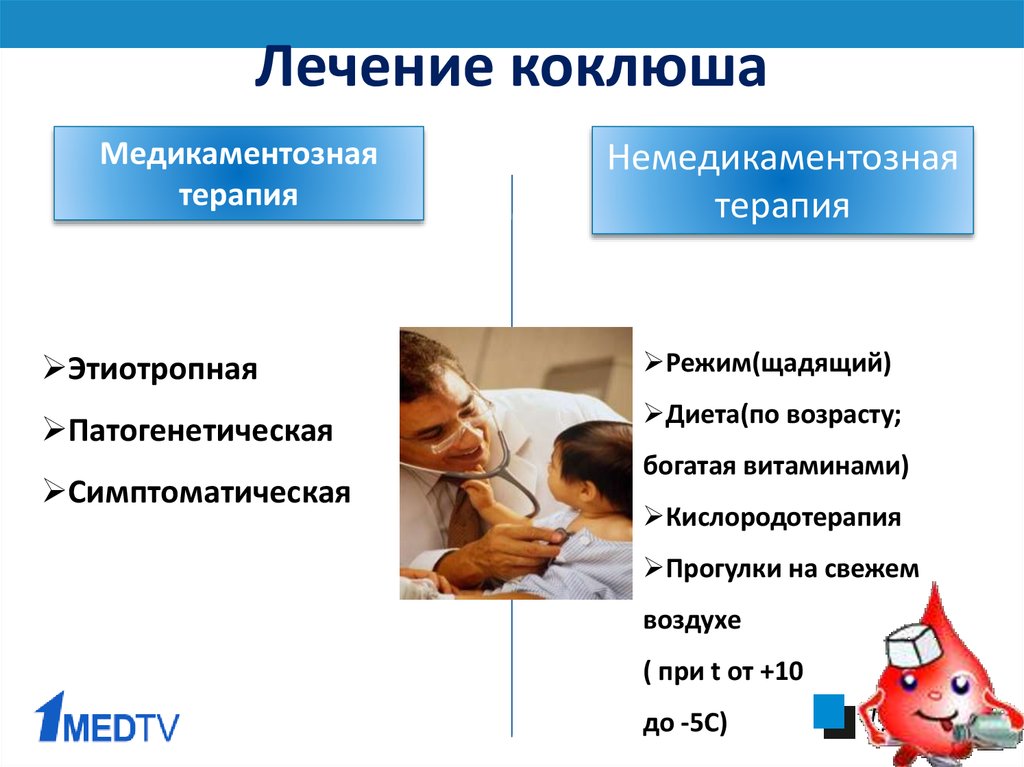
Лечение коклюша
Детей с тяжелыми формами коклюша, а также детей первых двух лет жизни, не привитых против коклюша, следует госпитализировать.
При лечении на дому постельный режим не назначается, рекомендованы многочасовые прогулки и сон на свежем воздухе. В комнате, где находится больной, ежедневно должны проводиться влажная уборка и частое проветривание. Диета должна соответствовать возрасту, пищу лучше давать протертой, так как грубая пища может спровоцировать приступ кашля со рвотой. После рвоты рекомендуется докармливать ребенка.
Детей первого года жизни с тяжелыми формами коклюша рекомендуется помещать в затемненных тихих комнатах, как можно реже их беспокоить, поскольку воздействие внешних раздражителей может вызвать тяжелый пароксизм кашля с развитием апноэ. Температура воздуха в комнате, в которой находится ребенок, не должна превышать 21-23 °С.
B холодное время года прогулки не показаны при морозе ниже -10 °С и сильном ветре. Также учитывается состояние больного ребенка – при поражении носоглотки, при пневмонии с выраженными нарушениями сердечно-сосудистой системы – прогулки исключить или лграничить.
Антибиотики назначаются со дня диагностики коклюша, начиная с катарального периода, и в течение 2-4 недель судорожного кашля. В более поздние сроки антибиотики назначать не следует. Лучше всего помогают эритромицин, ампициллин и гентамиции, которые назначаются врачом курсом на 5-7 дней.
Необходимо назначение препаратов, подавляющих кашель: либексин, тусупрекс, стоптус, бромкриптин. На ночь рекомендуется назначать седуксен, пипольфен. Полезен прием успокаивающих отваров лекарственных трав — валерианы, пустырника, пиона и др.
Горчичники и тепловые процедуры на грудную клетку нежелательны, они могут провоцировать приступы кашля. Но дыхательная гимнастика и массаж желательны.
При тяжелом приступе кашля возможна остановка дыхания. При этом необходимо:
• Очистить полость рта ребенка от слизи, рвотных масс.
• Фиксировать язык, выдвинуть вперед нижнюю челюсть.
• Начать искусственное дыхание “рот в рот” или “рот в рот и нос” до появления самостоятельного дыхания.
• Вызвать “скорую помощь”.
• После восстановления самостоятельного дыхания обеспечить доступ свежего воздуха.
• После восстановления дыхания ребенка надо немедленно отправить в больницу.
Больной коклюшем заразен для окружающих до 25-го дня от начала заболевания. При рано начатом лечении антибиотиками освобождение организма от коклюшной палочки может произойти раньше. Клиническое выздоровление означает полное прекращение приступов кашля и отсутствие осложнений. Сроки клинического выздоровления разные, после тяжелых форм болезни полное выздоровление может наступить только через 6-8 месяцев. Профилактические прививки можно проводить через 1-2 месяца после выздоровления. Изоляция больного проводится дома или в стационаре на протяжении 25 дней от начала заболевания. Карантин на контактных детей накладывается только до 7- летнего возраста. Всем контактным, в том числеи взрослым, следует сделать посев на коклюшную палочку.
Активная иммунизация против коклюша проводится вакциной АКДС трехкратно с интервалом в 1,5 месяца, начиная с 3-месячного возраста. Ревакцинация —однократно, через 1,5 года после последнего введения вакцины АКДС. Коклюш особенно тяжело переносят дети первых месяцев жизни: часто наблюдаются приступы одышки, судороги. Тяжелое течение и смертельные исходы регистрируются главным образом у непривитых детей в раннем возрасте.
Читайте еще
Коклюш опасен также осложнениями, например воспалением легких, а у маленьких детей возможно поражение головного мозга с судорожным синдромом. Из заболевших непривитых детей каждый пятый в возрасте до 1 года может умереть. По данным специалистов ВОЗ в 2003 году в мире зарегистрировано 17,6 миллионов случаев коклюша, 90% которых приходятся на развивающиеся страны.
Лечение коклюша
Детей до 2-ух лет, а также тех, у кого заболевание протекает в тяжелой форме обычно госпитализируют в больницу. В остальных случаях, как правило, можно лечиться дома. У детей старшего возраста и у взрослых коклюш обычно проходит гораздо легче, и его можно лечить в дома, под контролем врача.
Антибиотики
Если коклюш был диагностирован в первые три недели (21 день) с момента заражения, врач может назначить курс антибиотиков. При приеме антибиотиков вы перестанете быть заразным через пять дней, в то время как без антибиотиков вы можете оставаться заразным в течение трех недель после начала приступов сильного кашля.
Если коклюш был диагностирован только на поздней стадии, маловероятно, антибиотики уже не эффективны, потому что коклюшная палочка к этому времени в организме будет уничтожена. На этом этапе антибиотики не помогут снять симптомы.
Если вашего ребенка положили в больницу для лечения коклюша, его будут держать отдельно от других больных, чтобы не допустить распространения болезни. Вашему ребенку могут давать антибиотики внутривенно (прямо в вену через капельницу). Если болезнь протекает тяжело, помимо антибиотиков ему могут также назначить кортикостероиды. Кортикостероиды – это лекарства, которые содержат стероиды. Это мощные гормоны, которые снимают воспаление (отек) дыхательных путей, и вашему ребенку становится проще дышать. Как и антибиотики, кортикостероиды могут вводиться внутривенно.
Если вашему ребенку требуется помощь при дыхании, ему могут дополнительно давать кислород через дыхательную маску
Также с помощью спринцовки (резиновой груши) можно осторожно отсасывать мокроту, которая блокирует дыхательные пути
Тяжелая форма коклюша у маленьких детей
Маленькие дети могут быть особенно подвержены коклюшу, и у них он может вызывать тяжелые повреждения легких. Поэтому им требуется тщательное лечение в больничных условиях, включающее в себя:
- вентиляцию легких;
- внутривенное введение лекарств для поддержания кровяного давления.
Если эти меры не помогли, ребенку может потребоваться экстракорпоральная мембранная оксигенация (ЭКМО). Аппарат ЭКМО, напоминающий аппарат искусственного кровообращения, насыщает кровь кислородом.
У старших детей и у взрослых коклюш обычно протекает легче. Врач скорее всего порекомендует вам лечиться в домашних условиях и соблюдать следующие простые указания:
- много отдыхать;
- пить больше жидкости во избежание обезвоживания;
- следить за тем, чтобы ребенок выплёвывал мокроту после приступов кашля и своевременно очищать его рот от рвотных масс, чтобы они не заблокировали дыхательные пути;
- можно принимать ибупрофен и (или) парацетамол, чтобы облегчить прочие симптомы, такие как высокая температура и боль в горле; детям до 16 лет не следует давать аспирин.
Как избежать передачи заболевания
Коклюш очень заразен, поэтому заболевшего нужно изолировать от других людей на то время, пока бактерия будет оставаться в организме. Срок карантина определяет врач в зависимости от ваших симптомов, лечения и результатов анализов. Чаще всего детей с коклюшем необходимо изолировать на 25 дней.
Профилактическое лечение может быть рекомендовано членам вашей семьи и другим людям, которые живут с вами по соседству. К ним относятся:
- новорожденные;
- дети возрастом до полутора лет, не прошедшие полный курс вакцинации от коклюша;
- дети младше 10 лет, которым прививка не делалась;
- женщины на последнем месяце беременности;
- люди с ослабленным иммунитетом, например, люди с ВИЧ или проходящие курс химиотерапии;
- люди с хроническими заболеваниями, например, с астмой или сердечной недостаточностью.
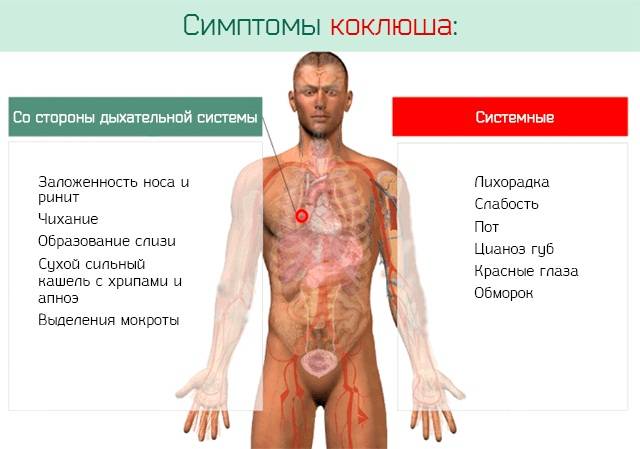
Симптомы и характер протекания заболевания
После инкубационного периода, составляющего 9-10 дней (с амплитудой 6-20 дней), у заболевших развиваются катаральные симптомы, включая кашель. В течение 1-2 недель могут наблюдаться приступы затяжного приступообразного спазматического кашля. В типичных случаях кашель, особенно сильный ночью, часто сопровождается рвотой. У детей раннего грудного возраста коклюш может первоначально проявляться в виде апноэ (остановка дыхания) и цианоза без кашля, а у подростков и взрослых единственным проявлением заболевания может быть только стойкий кашель нехарактерный для коклюша, что в значительной мере затрудняет диагностику. Катаральный, пароксизмальный периоды и период выздоровления могут длиться до нескольких месяцев.
Осложнения после перенесенного заболевания
Проявления болезни хоть и очень неприятны, но не особенно страшные. Прежде всего следует опасаться осложнений, наиболее частым из которых является воспаление легких (пневмония). Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Даже в развитых странах такое осложнение после коклюша, как бронхопневмония, может наблюдаться среди приблизительно 6% детей, заболевших коклюшем, среди детей грудного возраста младше 6 месяцев уровень осложнений в четыре раза выше.
Особенно тяжело протекает коклюш у детей первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше. Тяжелые формы коклюша, протекающие с нарушением мозгового кровообращения, с выраженной гипоксемией, остановками дыхания, судорогами, неблагоприятны в отношении отдаленного прогноза. После них часто наблюдаются различные расстройства нервной системы.
При коклюше могут возникнуть и другие осложнения: эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, кровоизлияние в мозг или в оболочки глаза.
У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпасть прямая кишка. Причиной смерти, как правило, являются тяжелые проявления коклюша с нарушением мозгового кровообращения, осложненные пневмонией. Крайне неблагоприятно наслоение острых респираторных, стафилококковой инфекций, которые усиливают патологические процессы, развившиеся в результате коклюша, что в свою очередь приводит к более тяжелому течению воспалительных процессов – создается порочный круг.
Антибиотики в каплях
Конъюнктивит других форм лечится гораздо эффективнее каплями и мазями. Местное лечение способствует наиболее быстрому выздоровлению, нежели таблетки.
В лечении бактериального конъюнктивита наиболее эффективными являются капли и мази. В аптечной сети сегодня нетрудно найти глазные капли с антибиотиком. На фармацевтическом рынке представлено множество препаратов. Перечислим самые эффективные из них:
- «Офлоксацин». Оказывает действие на большинство бактериальных агентов. Препарат имеет ограничения по возрасту. Его не прописывают детям до одного года.
- «Ципрофлоксацин». Антибактериальные капли широкого спектра бактерицидного действия. Тормозят размножение бактерий, приводят к их гибели. Борются с большинством известных микроорганизмов, в том числе с энтерококками, стрептококками, стафилококками.
«Ломефлоксацин». Активным веществом служит фторхинолон — одно из самых эффективных средств для лечения инфекционных заболеваний. Средство уничтожает большинство грамотрицательных и грамположительных бактерий, вызывающих воспаление конъюнктивы. Капли не применяются в детском и подростков возрасте. Могут вызывать жжение.
- «Левомицетин». Глазные капли на основе хлорамфеникола, борющегося с многими болезнетворными микроорганизмами. Привыкание бактерий к препарату происходит медленно. Недорогое, но очень эффективное средство. Максимальный срок применения препарата 14 дней.
- «Офтаквикс». В составе глазных капель основной компонент — левофлоксацин. Вещество эффективно борется с многими возбудителями глазных инфекций. Допускается для детей старше года.
- «Тобрекс». Антибиотик бактериальный, в основе которого лежит компонент тобрамицин, имеющий широкий спектр действия. Имеет безопасный состав, поэтому может применяться при лечении новорожденных детей и грудничков.
- «Флоксал». Одно из наиболее мощных лекарств. Убивает бактерии, на которые не действуют другие медикаменты. Борется со стафилококками, стрептококками, кишечной палочкой, клебсиеллой, энтерококками и другими микроорганизмами.
- «Альбуцид». Средство характеризуется высокой эффективностью. Активным веществом в составе препарата является сульфацетамид, который подавляет развитие патогенных бактерий. Дополнительный эффект средства заключается в быстром устранении воспалительных процессов.
Конкретные препараты назначает только врач после осмотра. Капли взрослым стоит закапывать каждые четыре часа.
Отметим, что глазные капли могут иметь побочные эффекты, вызывая зуд и жжение. На некоторые компоненты препаратов у пациентов может возникнуть аллергия. В этом случае средство после консультации с офтальмологом следует заменить. Когда вместе применяются разные средства, их действие снижается, а риск побочных реакций возрастает.
Если воспаление сопровождается гнойными выделениями, промывать глаза следует антисептическими растворами.
Питание при коклюше
Особое внимание нужно уделить рациону больного. Несмотря на ухудшение аппетита, необходимо соблюдать режим приема пищи и разделить ее на мелкие порции.. Каждые полчаса ребенок должен съедать хотя бы по одной ложке.
Каждые полчаса ребенок должен съедать хотя бы по одной ложке.
Что нужно исключить:
- продукты с ярко-выраженными или резкими вкусами;
- аллергены;
- кислую и острую пищу;
- твердую сухую еду (сухари, печенье, хлопья).
Лучше всего подойдут блюда с мягкой консистенцией и нейтральным вкусом. В этом случае выручит миксер или блендер, с помощью которого можно довести пищу до консистенции пюре.
Во избежание обезвоживания необходимо следить за водным балансом и давать как можно больше жидкости, а при регулярной рвоте – вводить ее инъекционно.
Причины заболевания
Запор, или констипация, — это нарушение естественной проходимости кишечника в связи с действием определенных факторов. Причин этого заболевания может быть несколько:
- дисбактериоз, несбалансированное питание, нехватка потребляемой жидкости;
- системные заболевания, эндокринные патологии, опухоли кишечника;
- заболевания желудочно-кишечного тракта (гастрит, язвенная болезнь и пр.);
- сознательное или неосознанное сдерживание позывов к дефекации;
- геморрой, анальные трещины (страх посещения туалета);
- прием некоторых лекарственных средств, изменяющих моторику кишечника и вмешивающихся в процессы пищеварения и др.
Исследователи Кляритская И.Л. Максимова и Е.В. в своей работе по исследованию функционирования ЖКТ пишут, что «у большинства пациентов с заболеваниями органов пищеварения имеются симптомы, которые свидетельствуют о нарушении моторно-эвакуаторной функции желудка и двенадцатиперстной кишки» (Кляритская, Максимова, 2008, с. 9).
Нарушение моторики пищеварительного тракта может быть первичным и вторичным. Первичные патологии зачастую обусловлены проблемами с вегетативной и центральной нервной системой, а также психосоматическими расстройствами и кишечными инфекциями. Вторая группа обусловлена течением заболеваний других органов и систем, например, сахарным диабетом, системной склеродермией, расстройством двигательной активности желудочно-кишечного тракта и пр. В этом случае потребуется консультация специалиста узкого профиля.
Запор в течение недели у взрослого может говорить, что неблагоприятные факторы, вызывающие затруднения дефекации, продолжают влиять на состояние кишечника и его функции. Пищеварительные расстройства могут проявляться на фоне гормонального дисбаланса, гормонотерапии.
Среди многочисленных факторов, провоцирующих проблемы с дефекацией, можно выделить недостаточный питьевой режим, избыточное употребление пищи, несбалансированный рацион, низкая физическая активность. Нарушение моторной функции кишечника очень часто возникает на фоне приема лекарственных средств: антидепрессантов, гормональных препаратов, спазмолитиков и др.
В зависимости от характера моторных нарушений кишечника выделяют разные виды запоров. К ним относятся гипокинетические, гиперкинетические, кологенные и ректоперинеальные. Некоторые из них возникают на фоне замедления продвижения содержимого по толстой кишке, нарушения функционирования анального сфинктера, ослабления мышц тазового дна.
Вакцинация
В данный момент в России существуют импортные комбинированные препараты, в составе которых находится 4, 5, 6 вакцин в шприце (Инфанрикс Гекса, Пентаксим, АДАСЕЛЬ и т.д), они содержат в себе бесклеточный коклюшный компонент. Несмотря на то, что вакцина таким образом становится дороже, переносится она гораздо легче.
В российском Национальном календаре прививок предполагается вакцинация цельноклеточной вакциной АКДС. Эта вакцина переносится детьми тяжелее, но иммунитет к коклюшу становится более надёжным, поэтому ВОЗ считает эту вакцину «золотым стандартом» вакцинации против коклюша.
Не важно, какую вакцину вы выберете для своего ребёнка, главное не отказываться от вакцинации совсем и не затягивать с прививкой. Коклюш – тяжёлое, длительное и изнуряющее заболевание, которое в некоторых случаях способно привести к смертельному исходу
В России всё ещё сохраняется неблагоприятная эпидемическая обстановка, каждый педиатр ежегодно не однократно сталкивается с коклюшем у детей. Коклюш – это самая частовстречающаяся инфекция, после гриппа, от которых защищает нацкалендарь. И не стоит слушать антипрививочников – их доводы не имеют под собой рационального обоснования.
Как долго длится эффект от прививки?
В среднем длительность защиты от коклюша после вакцинации против дифтерии-столбняка-коклюша с бесклеточным компонентом (DTaP, АаКДС, АКбДС) составляет всего 3 года. Об этом говорится в последнем обзоре и мета-анализе десятков исследований.
В докладах, опубликованных недавно, говорится об ухудшении эпидемиологической обстановки по коклюшу в ряде стран, при этом делая акцент на то, что возможной причиной этому может быть очень быстрое угасание прививочного иммунитета после АаКДС.
Чтобы оценить продолжительность защитного иммунитета против коклюша после 3х и 5ти доз АаКДС, Ashleigh McGirr, MPH и David N. Fisman, MD, MPH, FRCPC провели обзор и мета-анализ. В научной работе были сопоставлены данные шести исследований, проведённых после иммунизации пятью дозами, и шести исследований, проведённых после введения трёх доз. Эти исследования были проведены в США, Германии, Италии, Швеции и Сенегале.
Заключительная модель регрессии уровня напряжённости иммунитета показала, что ежегодно, начиная с последней дозы АКДС, риск заболевания коклюшем у отдельно взятого человека увеличивается на 33% без сильных различий между трёхдозовой схемой и пятидозовой.
По результатам модели средней продолжительности защиты вакцины АаКДС, учёные утверждают, что по истечении трёх лет после последней иммунизации АаКДС вакцина эффективна на 85%, и только к 10% детей, которым ставили вакцина АаКДС, иммунитет к коклюшу сохраняется и через 8,5 лет после введения последней дозы препарата.
Коклюш. Современные средства профилактики
К счастью, современная наука смогла изобрести и внедрить в амбулаторную практику бесклеточные вакцины против коклюша.

В чем их отличие от АКДС?
Такие вакцины, как: Пентаксим, Инфанрикс (Инфанрикс гекса), Адасель являются бесклеточными! То есть они не содержат коклюшной палочки, составляющей основу вакцины АКДС. В современных бесклеточных вакцинах нет самого (хоть и мертвого) возбудителя коклюша, нет большинства его токсинов, а есть только антиген – белковая молекула, характерная только для коклюшной палочки.
Кроме того, не в целях рекламы, а исключительно для полноты информации сообщаем, что теперь нашим детям стала доступна и бесклеточная вакцина с уменьшенной дозой коклюшного анатоксина – Адасель, разработанная для вакцинации детей школьного возраста и взрослых.
Важно понимать, что нельзя делать прививку Адасель вместо всех, положенных по календарю вакцинаций АКДС, так как она содержит меньшее количество антигенов столбняка, дифтерии и коклюша, и для выработки первичного иммунитета не подходит. Вместо вакцины АКДС с целью проведения первичной иммунизации используются вакцины Пентаксим и Инфанрикс. Вакцина Адасель предназначена для ревакцинации детей от столбняка, коклюша и дифтерии в возрасте 6-7 и 14 лет, то есть уже в то время, когда у них больше нет защитных антител против анатоксина коклюшной палочки, так как с момента последней ревакцинации против коклюша прошло уже больше 5-ти\10-ти лет
Вакцина Адасель предназначена для ревакцинации детей от столбняка, коклюша и дифтерии в возрасте 6-7 и 14 лет, то есть уже в то время, когда у них больше нет защитных антител против анатоксина коклюшной палочки, так как с момента последней ревакцинации против коклюша прошло уже больше 5-ти\10-ти лет.
Таким образом, если мы хотим защитить своих детей от заболевания, которое приводит к развитию длительного, от 2-х до 6 – 10 месяцев, мучительного кашля, и при этом обезопасить их от серьезных побочных явлений, необходимо обратиться в специализированную клинику и составить индивидуальную программу вакцинации против коклюша, дифтерии и столбняка, исходя из современных научных достижений.
Образцов Андрей Сергеевич (врач педиатр, аллерголог-иммунолог, кандидат медицинских наук)
Профилактика Коклюша у детей:
Специфическая профилактика против коклюша осуществляется с 1959 года. Активный иммунитет создается с помощью тетракока, АКДС, инфанрикса.
Заболевшего коклюшем ребенка разобщают с одногодками на 25-30 суток с начала болезни. Для детей в возрасте до 7 лет, бывших в контакте с больными и ранее не болевших коклюшем и не привитых (если у них не наблюдается кашля), устанавливается карантин сроком на 14 суток с момента последнего контакта с больным.
Если лечение больного коклюшем ребенка проводится дома, дети до 7 лет, которые имели контакт с ним, не болевшие коклюшем, должны быть разобщены на 25 дней от начала кашля у первого заболевшего ребенка.
Дети, которые переболели коклюшем, и дети от 7-ми лет, не должны быть разобщены, но их ставят под медицинское наблюдение на протяжении 25 суток с начала кашля у заболевшего ребенка. Заключительная дезинфекция не проводится.
В очаге следует провести общие профилактические мероприятия, такие как обеззараживание посуды, проветривание и др.
Детям до 12-ти месяцев, которые не болели коклюшем и не получили прививку, при контакте с заболевшем рекомендуется введение иммуноглобулина человека нормального в дозе 6 мл (по 3 мл через сутки).