Разновидности крапивницы
Различается несколько видов крапивницы, помимо этого, существуют состояния, которые раньше также считались типами крапивницы, но сейчас стали выделять в отдельные болезни. К ним относится уртикарный васкулит, кожный мастоцидоз (пигментная крапивница) и некоторые другие проявления.
При воздействии на кожу больного разных факторов развивается физическая крапивница, ее способны вызывать многие аллергены. К раздражающим факторам могут относиться:
- Трение или сдавливание участков кожи. В этих случаях происходит механическое раздражение кожи;
- В виде реакции организма на свет солнца происходит развитие солнечной крапивницы. Эта болезнь – разновидность фотоодерматоза. Чаще проявляется у пациентов с нарушенным обменом веществ, хронические заболеваниями печени, при повышенной чувствительности к УФ-лучам. Этот вид носит сезонный характер, развивается после пребывания на ярком солнце, в отдельных случаях сопровождается крапивной лихорадкой, в некоторых случаях возможно развитие ангионевротического отека.
- Аквагенная крапивница. Довольно редкое проявление, когда появление симптомов болезни происходит в контакте с водой, независимо от ее температуры;
- Физическая нагрузка, стрессовая ситуация провоцируют развитие холинергической крапивницы (зудящего диатеза). По проявлениям заболевание схоже с острой крапивницей, но причины его возникновения до конца не выявлены. Предположительно, в его основе лежат отклоненные от нормы реакции организма на изменяющуюся температуру тела. Либо приступ крапивницы этого типа провоцирует усиленное потоотделение, в результате чего происходит выброс аллергенов. Развивается она обычно при лихорадке, сопровождающей инфекционные заболевания, либо при посещении бани, горячей ванны, после физических нагрузок, при эмоциональных стрессах. Размер волдырей не превышает 3 мм, большинство высыпаний образуется на верхней половине туловища и обнаруживаются при возникновении сильного зуда сразу после воздействия провоцирующих факторов.
- Тепловая крапивница – нечасто встречающийся вид, развивается при контакте кожных покровов больного с теплыми, горячими предметами или объектами;
- Крапивница холодовая – нередко встречающийся вид, ее развитие провоцируют нахождение больного на холоде, холодные напитки и еда, контакт кожных покровов с холодными предметами;
- Контакты кожного покрова с раздражителями, к которым относятся пищевые продукты, медикаментозные препараты, укусы насекомых приводят к развитию контактного и папулезного вида крапивницы. Ее отличие – образование на коже мелких высыпаний в форме «папул» – узелков;
Прочие виды крапивницы возникают достаточно редко. При определенных физических состояниях больного течение заболевания может нести определенные особенности, которые необходимо учитывать при назначении терапии. К таким состояниям относятся беременность и детский возраст.
Крапивница у детей: симптомы и лечение
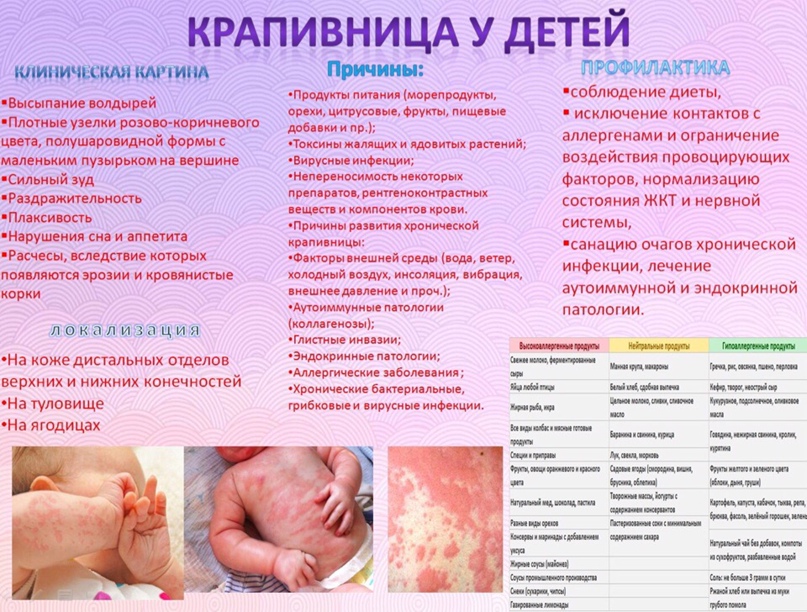
Крапивница у детей (фото ниже) — заболевание, характеризующееся появлением на коже волдырей и/или ангиоотеков. Оно является острой реакцией и может развиться у ребенка за несколько минут-часов.
Крапивница (фото) у детей: симптомы, и фото это показывает, могут быть разными:

- волдыри могут возникать на любом участке тела ребенка;
- красного или розового цвета с четкими границами;
- размером от нескольких мм до нескольких см;
- возвышаются над поверхностью кожи;
- бледнеют при надавливании;
- исчезают без следа, как правило, до 24 часов (реже дольше), однако новые элементы могут возникать поочередно в новых местах до 6 недель (при остром течении заболевания);
- сопровождаются зудом, усиливающимся к вечеру.
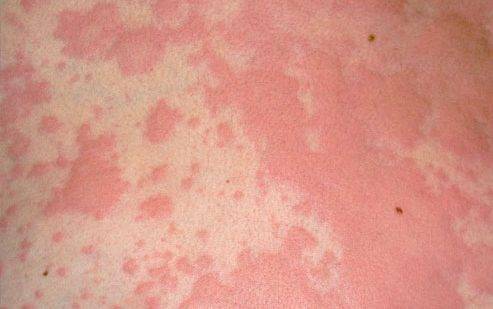
Как выглядит крапивница у детей.
По внешнему виду высыпания похожи на следы от контакта с крапивой, по аналогии с которой и возникло название.
Причин возникновения заболевания множество:
1. Самым частым пусковым механизмом у детей является инфекция (вирусная, бактериальная, паразитарная).
2. Пищевые продукты и пищевые добавки.
3. Прием лекарственных препаратов (нестероидные противовоспалительные средства, антибиотики, витамины).
4. Укусы насекомых.
5. Системные заболевания.
6. Физические факторы (холод, солнечные лучи, вода, физические нагрузки).
К сожалению, более чем в 50–70% случаев причину возникновения таких высыпаний у ребенка выяснить не удается.
Если удалось выявить четкий аллерген, приведший к возникновению заболевания у ребенка, следует иметь в виду, что, как правило, следующая подобная аллергическая реакция на него будет сильнее и разовьется быстрее.
По течению выделяют:
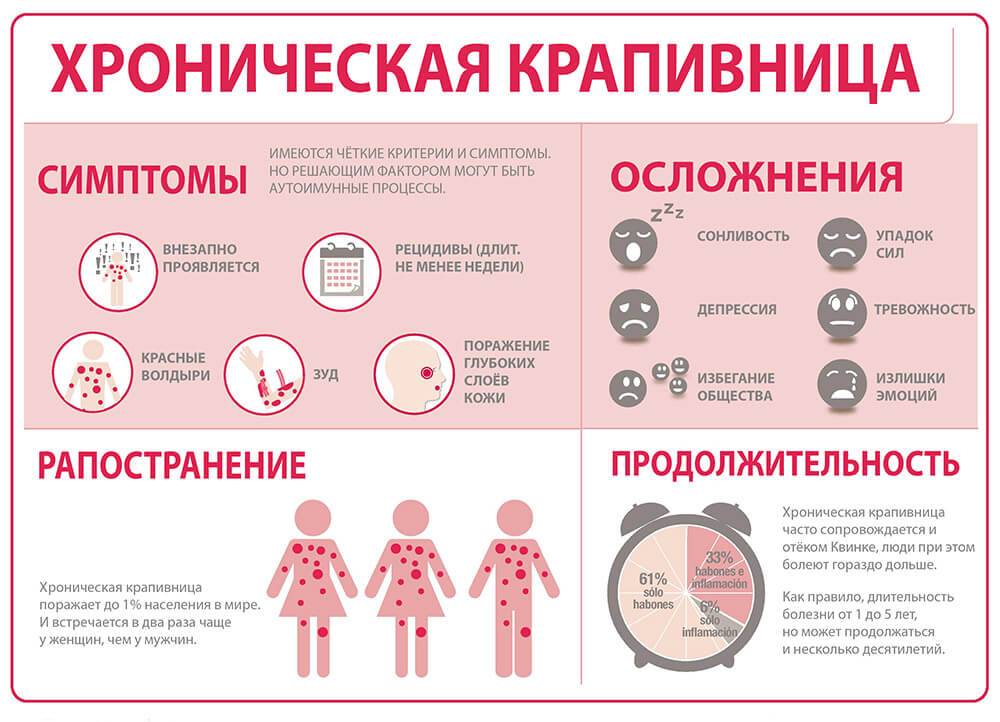
- острую крапивницу, когда элементы сыпи возникают на разных участках тела до 6 недель;
- хроническую крапивницу, когда элементы сыпи продолжают появляться и спустя 6 недель от начала заболевания.
Диагностика
Диагноз ставится на основании сбора анамнеза и осмотра педиатра. При повторяющихся эпизодах заболевания показан осмотр аллерголога. При хроническом течении — осмотр аллерголога обязателен. Дополнительные обследования при остром течении, как правило, не информативны и поэтому не целесообразны (за исключением случаев, если точно известен провоцирующий фактор). При хронической крапивнице рекомендован клинический анализ крови и кровь на СРБ. Определение уровня общего IgE — малоинформативно и не должно использоваться как скрининговый метод диагностики. Проведение диагностических тестов всем детям с перенесенной крапивницей не показано. Объем необходимого обследования назначает врач, т. к. нет смысла «сдавать на все подряд».
Лечение крапивницы у детей:
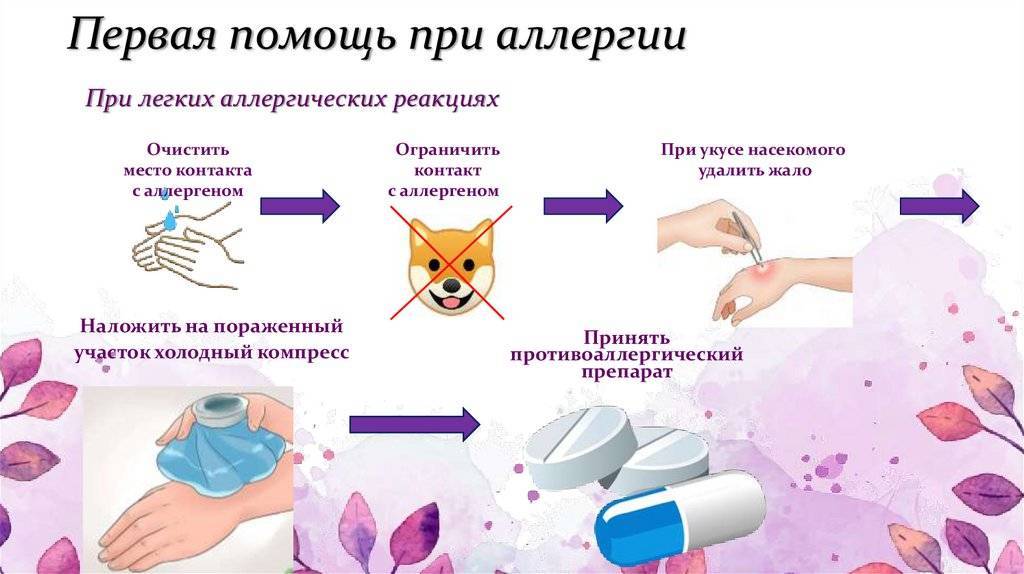
1. Если известен провоцирующий фактор (аллерген) — исключить его. Например, при реакции на жаропонижающее — не давать этот препарат. При солнечной крапивнице — избегать воздействия солнечных лучей, не носить открытую одежду на солнце. При реакции на холод — исключить длительное пребывание в условиях холода, не носить легкую одежду. В случае доказанной пищевой аллергии рекомендуется исключить из употребления в пищу виновных продуктов. Однако соблюдать строгую гипоаллергенную диету более 1 месяца не рекомендуется.
2. Прием антигистаминных препаратов второго поколения («Дезлоратадин», «Цетиризин», «Лоратадин», «Эбастин» и т. д.). Не рекомендован прием антигистаминных препаратов первого поколения в качестве стартовой терапии («Супрастин», «Фенистил», «Фенкарол», «Тавегил», «Диазолин»).
3. При тяжелых формах заболевания или при сочетании ее с ангиоотеком: системные глюкокортикоиды (дексаметазон, преднизолон).
4. Имеются и другие препараты для лечения крапивницы (иммунодепрессанты), но они назначаются только врачом и только при неэффективности приема вышеперечисленных средств.
5. Прием энтеросорбентов («Смекта», «Энтеросгель» и пр.), широко рекомендуемых при крапивнице, не показан (согласно многочисленным исследованиям) и не включен в стандарты лечения данного заболевания ни в Европейские, ни в Российские рекомендации.
Обычно ангиоотек сохраняется от 2-х часов до нескольких дней и проходит бесследно. Может сочетаться с уртикарными высыпаниями (волдыри) при крапивнице, а может проявляться изолированно. Всегда отмечается связь аллергена и острого развития ангиоотека (обычно не позднее 15–30 минут).
Что делать и как лечить
Есть несколько этапов, которые очень важно соблюсти, чтобы ребенок выздоровел, и на долгие годы забыл о такой неприятной болезни. Что делать?
- Посетить врача. Для начала педиатра. Пройти обследование. После получения анализов вас перенаправят к специалисту более узкого профиля: к аллергологу, иммунологу или гастроэнтерологу.
- Выполнить все предписания врача. Ни в коем случае не лечить малыша самостоятельно. Существует очень узкий круг медикаментов, которые можно применять в лечении маленьких детей.
Общие методы лечения, которые назначает врач:
- средства (мази, крема) способные снять отечность и зуд: первым делом нужно устранить внешние проявления, чтобы дать малышу комфортно существовать;
- карапузу выпишут успокаивающее средство для детей: в основном рекомендуется добавлять в ванну перед сном лаванду, отвар череды или ромашки, но это все индивидуально — если есть аллергия на пыльцу растений, можно сделать только хуже;
- устранить главный фактор, влияющий на появление сыпи: если это аллерген, поступающий, с материнским молоком, то женщине следует сесть на очень жесткую диету и не позволять себе никаких вольностей.
Медикаментозные средства у младенцев часто не дают положительного результата. Антигистамины назначают при сильных проявлениях.
- Зодак применяют детям от шести месяцев. Однако, может применять у новорожденных по предписаниям врача в меньшей дозировке.
- Супрастин можно применять с двухмесячного возраста.
- Фенистил в каплях можно давать деткам с первого месяца жизни. В основном выписывают мазь. Она снимает зуд и отечность.
- Эриус. Назначается с шести месяцев. Эффективно устраняет симптомы аллергии, но велик риск проявления побочного действия.
- Глюконат кальция. Очень часто назначают с препаратами данной группы лекарств. Новорожденным, по необходимости, вводят только внутривенно. Разрешено принимать с рождения.
Для устранения сыпи, внешних ее признаков и симптомов назначают препараты наружного применения. Гистан — крем, который можно применять для устранения крапивницы даже новорожденным. Он разработан на основе вытяжек череды и календулы. Прекрасно успокаивает и питает кожу, мягко снимая отечность и зуд. Эпидел доступен для использования деткам в возрасте от трех месяцев. Не подходит тем, у кого иммунитет ослаблен.
Фенистил в каплях поможет от крапивницы
Деситин активно используется для устранения таких видов сыпи, как: потница, опрелости, ожоги, крапивница. Мазь на основе оксида цинка. факторы, которые не позволяют использовать данное средство: если присутствуют еще инфекционные заболевания, а также личная непереносимость. Судокрем прекрасно заживляет и восстанавливает кожу. В составе содержит спирт, поэтому более 6 раз в день его использование не рекомендовано.
Бепантен — средство, которое можно применять с самых первых дней жизни. Быстро избавляет от кожных проявлений аллергии и заживляет микроповреждения. Аналогом является препарат Д-пантенол. Также понадобятся средства, способные вывести накопившиеся токсины.
- Энтеросгель. Можно применять с первых дней жизни. Препарат адсорбирует вредные вещества, собирает их и выводит из организма естественным путем. Благоприятно влияет на стенки кишечника, делая их менее проницаемыми и менее восприимчивыми к аллергенам.
- Полисорб. Этот порошок можно применять также с первых дней. Быстро выводит из организма все вредные вещества и не всасывается в кровь.
Чтобы восстановить микрофлору кишечника, прописывают пробиотики. БиоГая — прием можно начинать с самого начала жизненного цикла ребенка. При различных аллергических проявлениях выписывают именно его. Бифиформ Беби — принимать можно с рождения. Линекс — есть одно противопоказание. Это непереносимость лактозы. Бывает так, что малыши рождаются уже сразу с таким диагнозом. Поэтому, происходит много проблем с выкармливанием таких деток. Материнское молоко тоже им не подходит. Покупают специальные безмолочные смеси.
Если проявления аллергии на крапивнице не заканчиваются, а имеет место еще и насморк, то выписывают сосудосуживающий препарат, который способствует оттоку слизи, и лекарства интерфероновой группы для поддержания иммунитета.
Какие последствия может иметь крапивница у детей?
Крапивница — это кожное заболевание, которое часто проявляется у детей и возникает благодаря аллергической реакции организма на различные раздражители, такие как пищевые продукты, лекарства, животные, растения и другие. Несмотря на то, что в большинстве случаев, крапивница не представляет серьезной угрозы для здоровья, она может иметь некоторые последствия.
- Одышка: у детей, которые имеют аллергическую реакцию на пищевые продукты и лекарства, может возникнуть серьезный вид крапивницы, который называется ангионевротический отек. Этот тип крапивницы может привести к отеку горла и гортани, что может вызвать нарушение дыхания. Если такие симптомы появятся, нужно немедленно вызвать скорую помощь.
- Нарушения сна: интенсивный зуд, который сопровождает крапивницу, может привести к сильным нарушениям сна у детей, которые старше 2 лет. Это может привести к утомлению, изменению настроения и ухудшению школьных успехов.
- Психологические проблемы: у части детей, которые имеют частые и интенсивные приступы крапивницы, может возникнуть депрессия и тревога. Это может привести к снижению учебных успехов и социальной изоляции.
В целом, крапивница у детей редко вызывает серьезные проблемы и обычно проходит через несколько дней. Но если симптомы становятся интенсивными и появляются тяжелые симптомы, которые потенциально могут угрожать жизни, то необходимо обратиться за медицинской помощью.
Диета при крапивнице
Лечение крапивницы будет недостаточно эффективным без коррекции питания ребенка. Диета при пищевой крапивнице – это наиболее рациональный и доступный метод эффективного лечения.
При появлении высыпаний у детей грудного возраста не рекомендовано введение нового прикорма. У детей, которые находятся на искусственном вскармливании, нужно заменить используемую смесь на гипоаллергенную. При обострении крапивницы грудного ребенка по возможности нужно перевести полностью на грудное вскармливание до полного излечения.
В дальнейшем при введении нового продукта в меню ребенка нужна консультация врача. С его помощью можно подобрать наиболее сбалансированный рацион, который обеспечит ребенка необходимыми витаминами и будет способствовать нормальному набору веса.
Диета при крапивнице у детей старшего возраста
Детей старше двух лет на все время лечения переводят на преимущественно молочно-растительную диету с ограничением соли. Рекомендованы блюда из тушеных или отварных овощей, кисломолочные продукты, творог. В течение 2-4 недель ограничивают употребление крепкого чая, сдобных мучных изделий, сладостей. Диета при крапивнице у детей предполагает исключение из меню основных аллергенов, а именно:
- копченые продукты и соленья;
- рыбные и мясные консервы;
- куриные яйца;
- колбасные изделия;
- земляника, клубника, цитрусовые;
- молоко;
- грибы, орехи;
- шоколад и какао;
- острые приправы (уксус, горчица, майонез).
Детей, склонных к аллергии и крапивнице, нельзя купать в горячей воде с использованием косметических средств для взрослых. При холодовой крапивнице ребенок может находиться в холодное время года на улице с соответствующей защитой рук и лица.

Крапивница – диагностика причины
Определение причин крапивницы позволяет провести ее лечение, которое во многом основано на их устранении. В зависимости от подозрений относительно типа заболевания дерматолог рекомендует соответствующие анализы:
- Аллергические пробы – кожные пробы проводятся, когда врач подозревает, что крапивница вызвана аллергеном. В случае гиперчувствительности к лекарствам – это внутрикожные тесты. Иногда также необходимо провести более специализированные тесты для определения уровней специфических антител IgE (белков иммуноглобулинов, участвующих в реакциях гиперчувствительности) и других антител. Такие обследования проводятся в основном при хронической обычной крапивнице, а также при подозрении на контактную крапивницу.
- Элиминационная диета – помогает определить, вызывает ли крапивницу какая-либо конкретная пища. Для этого больной несколько дней употребляет только рис, картофель и минеральную воду, а затем медленно и постепенно вводит в рацион новые продукты, наблюдая за реакциями организма. Если аллергическая реакция крапивница развивается после введения определенного продукта, можно предположить, что этот продукт вызывает кожную реакцию. Также возможно проведение провокационных тестов: через несколько дней на элиминационной диете в контролируемых условиях вводят пищу, которая может вызвать крапивницу. Все эти анализы должны проходить под наблюдением врача.
- Базовые исследования – информацию о типе и потенциальных причинах крапивницы также можно получить с помощью таких анализов, как анализ крови и СОЭ. Повышенные параметры СОЭ и лейкоцитоз могут указывать, например, на давление крапивницы. С другой стороны, симптомы крапивницы у детей являются показанием к паразитологическим исследованиям (на наличие желудочно-кишечных паразитов).
- Физические тесты – полезны для выявления физической крапивницы. Это может быть, например, тест на работоспособность (на холинергическую крапивницу), тест на провокацию путем расчесывания кожи или прикладывания к ней кубика льда (холодная и индуцированная крапивница), а также тест на блокировку. Его применяют при подозрении на сдавленную крапивницу: пациент два часа сидит на специальных подушечках размером 4 х 5 см, а затем проверяет, нет ли изменений на ногах или ягодицах.
- Гистопатологическое исследование – проводится в основном при подозрении на сосудистую крапивницу. Этот тип связан с воспалением кровеносных сосудов в результате накопления иммунных комплексов в их стенках.
- Гематологические и онкологические исследования – проводятся при диагностике отека Квинке.
В большинстве случаев крапивница определяется как острая или хроническая идиопатическая крапивница. В этом случае проводится симптоматическое лечение. Один эпизод крапивницы не обязательно означает ее повторение. Многие люди в какой-то момент своей жизни переживают эпизод простой острой крапивницы. Если эпизоды не повторяются, в тщательной диагностике нет необходимости.
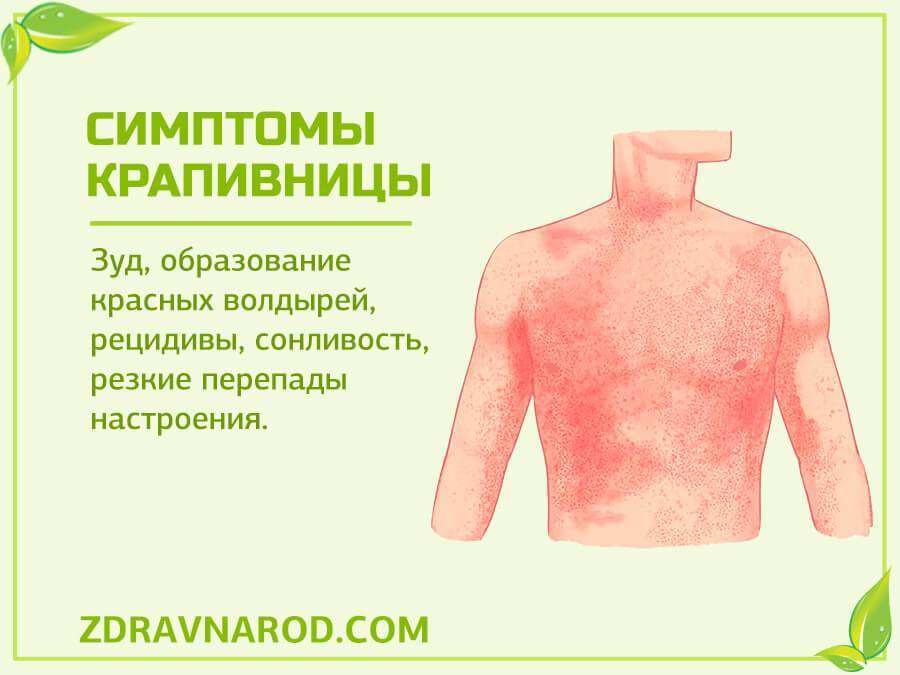
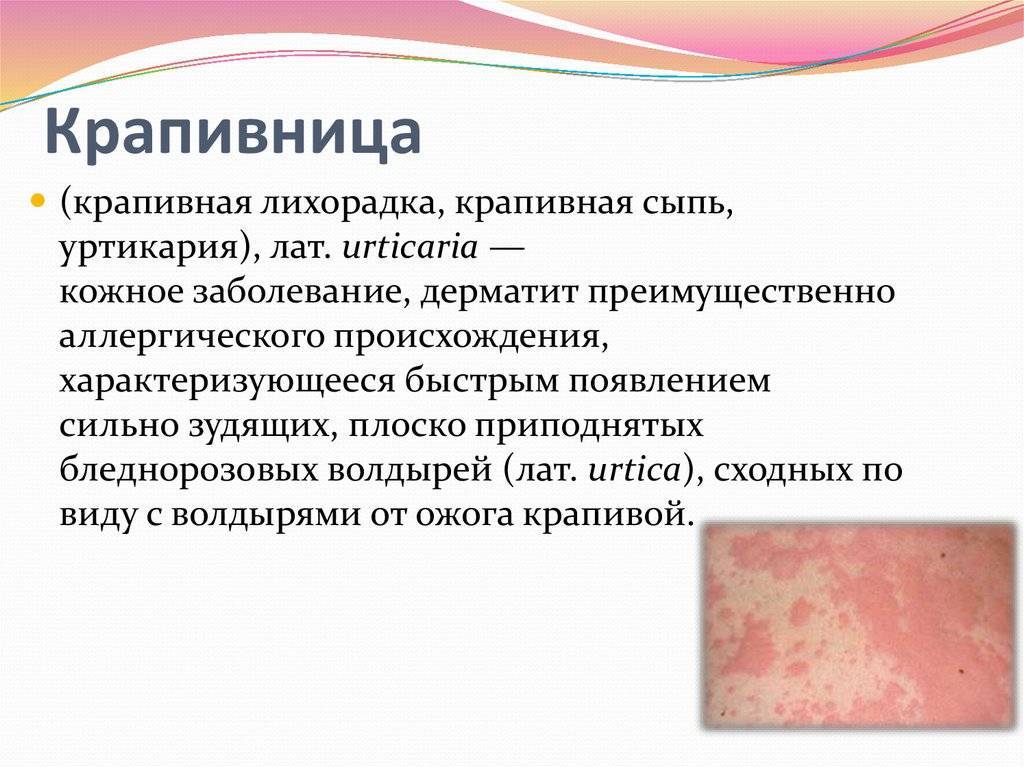
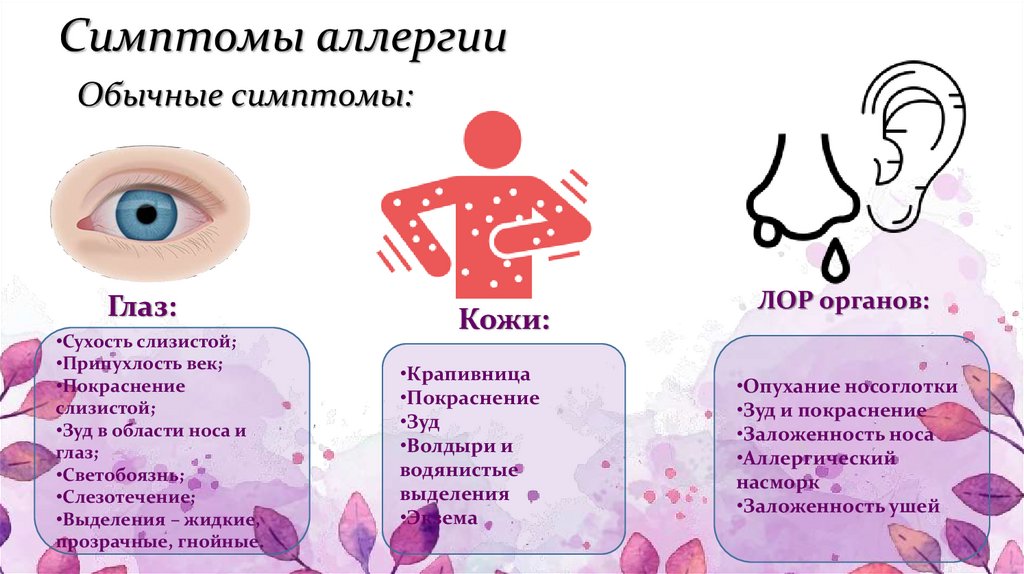
Симптомы крапивницы
Основным проявлением этой патологии является крапивная сыпь, также могут появляться папулы с прозрачным содержимым. В этом случае большинство элементов расположены на волосистой части головы, лице, шее и верхней части тела.
Но сыпь может формироваться не только в вышеуказанных местах, но и на коже ладоней, подошв и слизистых оболочках. Начало болезни обычно внезапное. Первичным проявлением крапивницы выступает значительный кожный зуд, ее покраснение и отек. Затем на измененном фоне образовываются пузырьки.
При тяжелом течении сыпь может сопровождаться сильной болью, нарушением общего состояния ребенка, лихорадкой. Отек также может локализоваться вокруг суставов, на веках и губах.
Отек Квинке, или же ангионевротический, является серьезным осложнением крапивницы. Он характеризуется глубоким отеком дермы и подкожного волокна в области трахеи и гортани. Подскладочное пространство гортани может отекать, и это приводит к затрудненному прохождения воздуха.
Распознать это осложнение можно по таким симптомам: цианоз кончиков пальцев или области под глазами, носогубного треугольника, затруднение и свист при дыхании, пароксизмальный тяжелый кашель. При этом осложнении необходима неотложная медицинская помощь, поскольку при отсутствии патогенетической терапии возможен смертельный исход.
Появление у ребенка таких симптомов, как тошнота, многократная рвота, диарея может указывать на поражение слизистых пищевого тракта (пищевода, желудка). Поражение органов слуха и оболочек головного мозга проявляется слабостью, головокружением, тошнотой, головной болью.
Начинают обследование со сбора анамнеза болезни, а именно данных о начале болезни и возможной ее причине. Также врач спрашивает семейный анамнез и наличие у близких родственников аллергических заболеваний. Анамнестический поиск бывает довольно сложный, иногда приходится ретроспективно анализировать эпизоды болезни.
Для диагностики и определения этиологических причин крапивницы у детей необходимо выполнить ряд лабораторных и инструментальных анализов. Для постановки диагноза вначале выполняют общеклинические исследования, и при выявленных отклонениях проводят специфические анализы. К обязательным относят общий анализ крови и мочи, глюкозу крови, определение гельминтов и посев кала на микробный спектр.
Всем детям с сыпью необходимо проводить физикальный осмотр. Врач-дерматолог определяет локализацию элементов крапивницы, их размеры и форму, наличие пигментации или шелушения.
Активность болезни оценивают с помощью специальной шкалы Urticaria Activity Scale. Для определения специфического антигена, который провоцирует высыпания, необходимо провести ряд диагностических тестов:
- Определение общей и специфической фракции иммуноглобулина Е,
- Качественное и количественное выявление антител к иммуноглобулинам G и Е.
- Кожный тест с использованием специфических антигенов (бытовых, пищевых, биохимических, а также растительных и животных).
- При развитии хронической крапивницы дополнительно проводится определение фракций комплемента С3 и С4.
Для постановки диагнозов холинергической или адренергической крапивницы проводят ряд провокационных проб:
- возникновение крапивницы после механического раздражения кожи указывает на дерматографический вариант болезни;
- холодовую крапивницу можно диагностировать после теста по Дункану (помещения кубика льда на кожу предплечья);
- акватестированием (приложением компресса с прохладной водой) диагностируют аквагенную крапивницу;
В качестве дополнительных методов, используют биохимический анализ венозной крови, определение количества ферментов печени, мочевины и креатинина. Из инструментальных выполняют рентгенографию легких, УЗИ брюшной полости, ЭКГ. Может понадобится также расширенная диагностика инфекций для установления точной причины крапивницы. Когда после полноценного исследования причина не будет обнаружена, крапивница расценивается как идиопатическая.
Лечение крапивницы
1. Диета.
Исключаются продукты с высокой аллергезирующей активностью:
- шоколад;
- орехи;
- томаты;
- консервы;
- ферментированные сыры;
- цитрусовые;
- клубника, земляника.
После единичного эпизода высыпаний достаточно избегать употребления в пищу продуктов — гистаминолибераторов, на срок до двух недель.
Обязательно исключаются выявленные пищевые аллергены. В некоторых случаях необходимо вести пищевой дневник (по назначению доктора).
Пищевой дневник представляет собой тетрадь, куда родители записывают все продукты, употребленные в пищу ребёнком за весь день.
Также в дневнике отмечаются реакции больного на съеденную пищу и время их появления.
2. Соблюдение предписанных врачом элиминационных мер.
Например, у больных аллергической крапивницей детей с аллергией к домашней пыли требуется соблюдать строгий гипоаллергенный быт.
3. Исключение лекарственных препаратов.
В период разгара заболевания следует избегать употребления НПВС (Цитрамона, Парацетамола, Ибупрофена).
4. Санация хронических инфекционных очагов.
При паразитарных инвазиях, лямблиозе, гастродуодените, гепатите, хронических инфекциях необходимо активное лечение у соответствующих специалистов.
5. Исключение физических причин развития крапивницы.
Родителям рекомендуется:
- избегать переохлаждения и перегревания ребёнка;
- исключать ношение тесной и сдавливающей одежды;
- при аллергии на солнечные лучи использовать солнцезащитные средства.
6. Антигистаминные препараты.
Лечащий врач может назначить длительный или даже постоянный приём антигистаминных препаратов. Некоторые препараты могут вызывать состояние сонливости и заторможенности у ребёнка.
О побочных эффектах препарата следует обязательно сообщить доктору.
7. Глюкокортикостероиды.
К сожалению, при неэффективности антигистаминных препаратов доктор может рекомендовать приём гормональных лекарственных средств (Преднизолона, Дексаметазона). Не стоит бояться принимать назначенные препараты, так как последствия отказа могут быть очень неблагоприятными.
8. Местная терапия.
При крапивнице аллерголог может назначить крема, содержащие глюкокортикостероиды. Их необходимо наносить на участки распространения высыпаний, курсом от трёх до пяти дней.
9. Сорбенты.
Обычно приём сорбентов рекомендуется при пищевой аллергии. Энтеросгель, Смекта или Лактофильтрум назначаются курсом до десяти дней.
10. Иммунные препараты в лечении крапивницы.
Нередко применяют человеческий иммуноглобулин, Рузам и гистоглобулин. Препараты требуют парентерального введения.
Лечение
Лечением крапивницы у детей каждый врач будет заниматься по-разному. Известный педиатр Комаровский не рекомендует лечить крапивницу у детей, если нет сильного зуда и отека. Другие врачи советуют комплексную терапию, которая включает в себя соблюдение диеты, прием медикаментов и уход за кожей.
Медикаментозное
- Антигистаминные средства. Основной метод лечения крапивницы. В острой фазе эти препараты вводят внутримышечно или ингаляционно, а если симптомы крапивницы не сильно беспокоят ребенка, то препараты назначают таблетированно. К медикаментам первого–второго поколения относят Супрастин, Тавегил, Фенкарол, Лоратадин, Димедрол. Они оказывают седативное и снотворное действие, но не должны приниматься более 7-10 дней. Из препаратов нового поколения детям назначают Зиртек, Кларитин, Телфаст, Аторакс. Они почти лишены побочных эффектов.
- Гормональные средства. При тяжелых формах аллергии или развивающемся отеке назначаются кортикостероиды (Преднизолон или Дексаметазон внутримышечно).
- Энтеросорбенты. Помогают уменьшить всасывание токсинов из кишечника и ускоряют их выведение из организма. Для детей используют Энтеросгель, Полисорб, Смекту.
Народное
Облегчить состояние ребенка можно с помощью обтираний, ванн или компрессов:
- Ванночки с ромашкой, чередой, календулой. Пять ст. л. сырья заливают 1 литром кипятка, настаивают и выливают в 10 литров теплой воды.
- Ванны с толокном. Пять ст. л. овсяной муки размешивают в 1 литре прохладной воды и добавляют в ванну с теплой водой.
- Компрессы или обтирания с травами. Одну ст. л. ромашки или календулы заливают 1 стаканом кипятка, настаивают в течение 1–2 часов и используют для протирания кожи или приготовления компрессов.
Важно помнить, что использование рецептов народной медицины может привести к утяжелению аллергической реакции, поэтому обязательна предварительная консультация врача
Диета
Отказ от пищевых аллергенов является важнейшим условием лечения. Если возникла крапивница у грудничка, нужно отказаться от введения новых прикормов. При грудном вскармливании матери следует соблюдать диету или использовать гипоаллергенную смесь.
Основные принципы диеты:
- исключить все возможные аллергены из рациона;
- соблюдать строгую диету в течение 1–3 дней с минимальным количеством продуктов в рационе, а последующие 10–14 дней диету расширяют, вводя по 1–2 продукта в день;
- употреблять каши на воде (гречневая, овсяная, рисовая), кисломолочные продукты без добавок, отварные или тушенные овощи (картофель, кабачки, морковь), бездрожжевой хлеб или сухари, постные супы с нежирным мясом.
Уход за кожей
Если за кожей ребенка с крапивницей не ухаживать, то волдыри начинают мокнуть, кожа трескается и может возникнуть вторичное инфицирование тканей.
Особенно важно ухаживать за эпидермисом, если диагностируется крапивница у новорожденных и детей первого года жизни:
- Следить за чистотой кожи. Рекомендуется подсушивать кожу воздушными ваннами. У грудничков необходимо проводить профилактику опрелостей, особенно, если волдыри появились в естественных складках.
- Уменьшать зуд. У детей разрешено использовать такие крема и мази, как Адвантан, Фенистил, Элоком.
Выводы, прогнозы, профилактика
Дети наиболее подвержены воздействию вредных факторов внешних и внутренних в силу несостоятельности иммунитета. Самое частое проявление — это сыпь в виде крапивницы. У 70% детей с острой формой крапивницы при соблюдении всех предписаний наблюдется улучшение на протяжении первых трех суток, и у 30% с хронической формой крапивницы. Все зависит от степени проявляемой сыпи. Главная опасность для детей — это анафилаксия и отек гортани. Неблагоприятный прогноз для крапивницы, вызванной аутоимунными, физическими и инфекционными факторами. Для аллергических и идиопатических форм прогноз намного благоприятней
Самое важное не забывать, что организм ребенка еще не окреп и любое проявление крапивницы может привести к осложнениям, если не лечить ее. Нельзя думать, что все пройдет само собой
Профилактика будет заключаться в несложных действиях.
Важно следить за состоянием здоровья ребенка, если вы знаете, что могло передаться аллергическое заболевание по наследству. Не провоцировать проявления.
Ограничить контакты детей с животными
С рождения может не быть никаких признаков. Однако, за пару лет организм стабилизируется с аллергеном и уже в возрасте трех лет могут проявиться первые симптомы. Чаще всего, аллергию вызывают коты, вернее их эпидермис и моча, птицы, собаки редко, рыбки, то есть их корм.
Очень аккуратно нужно вводить прикорм своему ребенку. Начинать следует с минимума, и новую еду давать только с утра, а не на ночь.
Следить, чтобы ребенок меньше нервничал. Стабильное состояние нервной системы залог того, что он будет меньше болеть.
Состояние ЖКТ. Немаловажно наблюдать за стулом своего малыша. Он должен быть регулярным и соответствовать возрастным критериям. Все это должен рассказать педиатр или медсестра, чтобы при малейших нарушениях вы смогли вовремя отреагировать.
Кормящая мама тоже должна придерживаться определенных правил питания.
С рождения необходимо заниматься повышением защитных функций детского организма. Это и прогулки, и сон, и еда, своевременные и правильные гигиенические процедуры. Воздушные ванны помогут немного закалить организм. По этому вопросу тоже стоит проконсультироваться врачом. Прививки, сделанные вовремя и положенном объеме, помогут выработать нужный иммунитет к определенным заболеваниям.
Не стоит сильно расстраиваться, если у малыша крапивница. Грамотный подход к лечению и своевременное обследование и выявление проблем станет залогом удачного исхода. Можно полностью вылечить ребенка, правда иногда это требует некоторого времени.