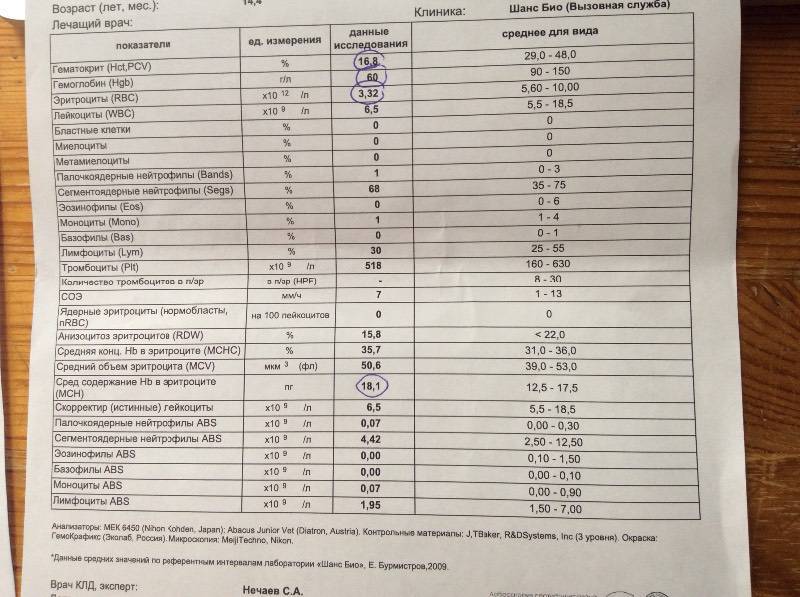
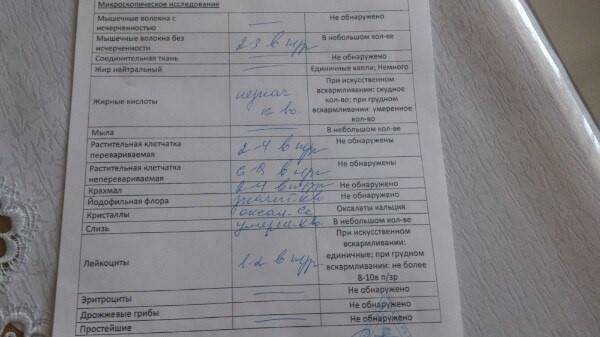
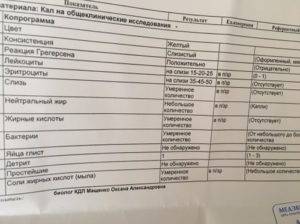
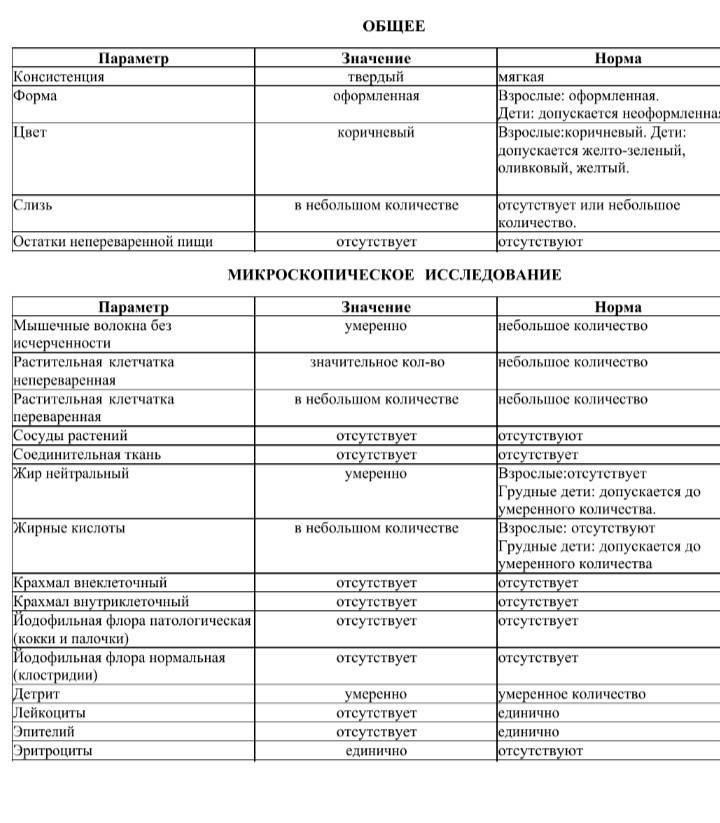
Нормальные показатели копрограммы
Иногда лейкоциты в кале у детей возникают после длительного лечения антибиотиками или другими лекарствами. В данном случае проблема устраняется после исключения или замены препарата. Превышается норма и в случае затяжной диареи. Причём этот фактор наблюдается не только у младенцев, но и у детей старше 8 лет. Родители могут не слишком волноваться о здоровье детей, если они:
- не капризничают;
- активны и веселы;
- не испытывают коликов в животе и аллергических реакций;
- хорошо себя чувствуют;
- кушают с аппетитом.
А вот возникновение противоположных признаков – повод для серьёзного беспокойства.
При запоре у детей тоже отмечается повышенное содержание лейкоцитов в копрограмме. Об этом же состоянии внутренних узлов вен кишечника сигнализируют эритроциты в кале. Данных кровяных телец, главная функция которых – перенос кислорода по организму, много в кале быть не должно. Их обилие в копрограмме свидетельствует о кровотечении в кишечнике или анальной трещине. Также эти тельца появляются в копрограмме ввиду неправильного забора анализа или помещения материала в нестерильный контейнер.
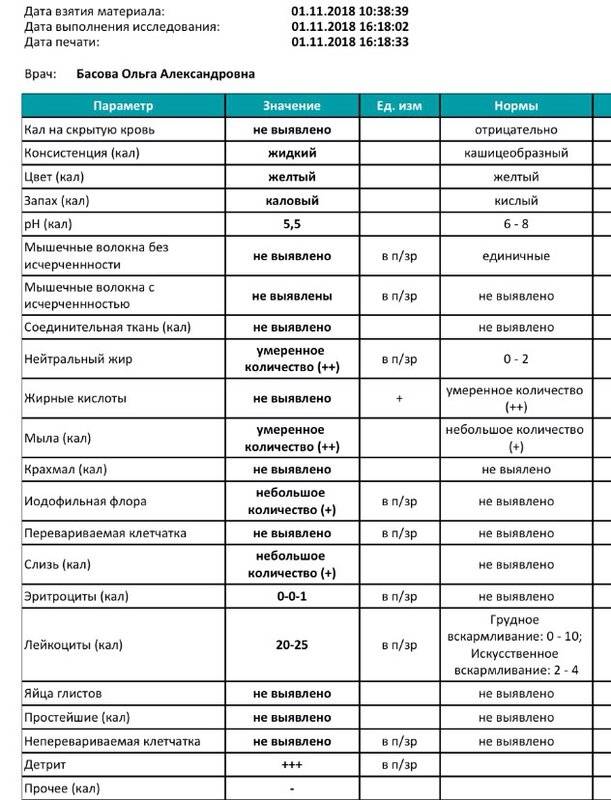
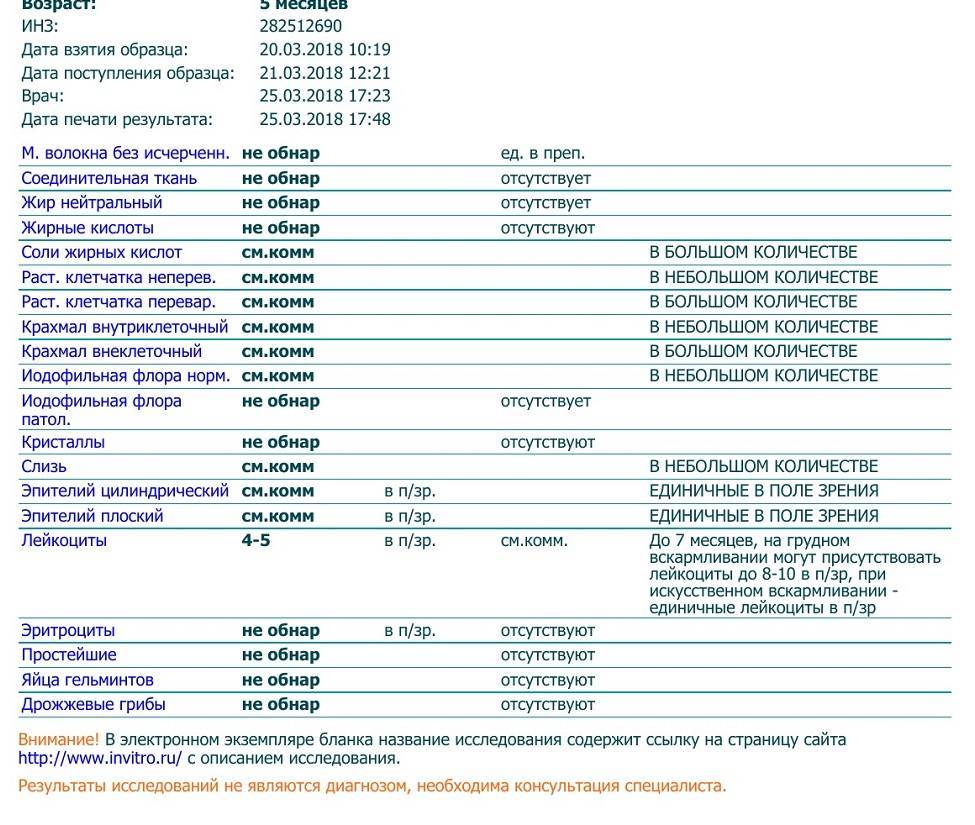
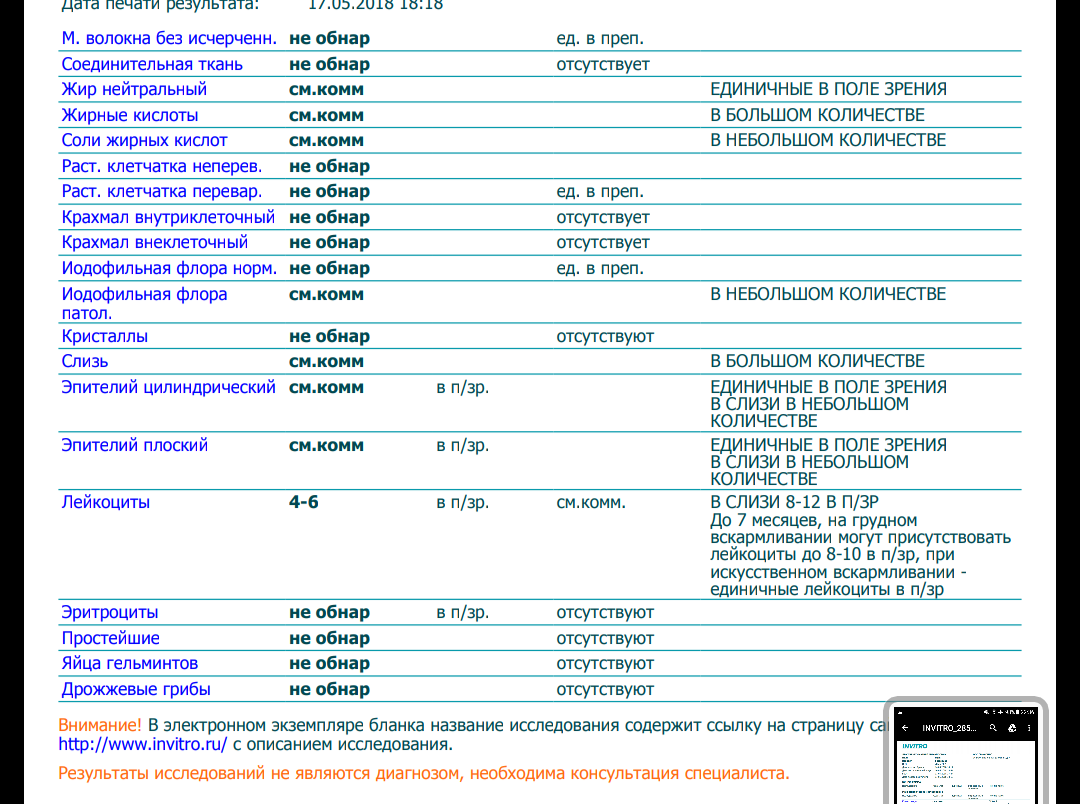
Допустимая норма для детей от 2 до 12 лет – от 8 до 109/л, у новорожденного этих телец в кале (так же, как эритроцитов и гемоглобина в крови) больше, чем у детей постарше. Конечно, норма может быть слегка превышена в том случае, если кроха недавно переболел, неправильно питается или нервничает. Стресс у ребенка происходит из-за прорезывания зубов, испуга, накалённой обстановки в семье, трудностях в школе и т. д. При прорезывании зубов родители нередко замечают изменения в кале, повышенную раздражительность малыша и слюнотечение. Но чаще всего много лейкоцитов в испражнениях — сигнал о заболеваниях.
Основные показатели
Нормальный цвет кала светло- или темно-коричневый. Изменения цвета могут свидетельствовать о проблемах в организме.
- При грудном вскармливании цвет кала зеленоватый. Кал желтого цвета означает, что малыш получает достаточное количество зрелого молока.
- Прием некоторых лекарств (антибиотиков, активированного угля) меняет цвет кала. В нем появляются черные вкрапления, ниточки, точки, песок.
- На цвет стула влияют продукты.
- Реакция на билирубин. В этом случае кал желтого или оранжевого цвета. Билирубин обнаруживается часто в первые месяцы. Билирубин в кале может повышаться при дисбактериозе. Когда билирубин повышен, ребенок выглядит вялым, плохо ест, у него наблюдается пожелтение кожных покровов и белков глаз. Нарушается флора кишечника.
- Белый цвет кала может свидетельствовать об инфекционном заболевании печени – гепатите.
Черные вкрапления и песок часто являются остатками переваренной пищи. Черные ниточки появляются от употребления банана, черные точки – от семян киви, малины, смородины. У детей, которым в первый раз предложили яблоко или грушу, в кале можно обнаружить черные точки, песок и ниточки.
Если в кале появились белые комочки, как песок, а также слизь, кровь, это свидетельствует о бактериальной инфекции. Белые вкрапления могут быть причиной дисбактериоза. Белые крупинки, похожие на песок, не свидетельствуют о патологии. Должны насторожить родителей белые прожилки, которые свидетельствуют о кандидозе.
Не следует оставлять без внимания и водянистый стул, повышение температуры, яркий желтый или зеленый цвет кала, его резкий запах.
При запоре стул отсутствует более двух суток. Консистенция кала становится твердой, сухой. Причинами того, что стул отсутствует долгое время, может стать неправильное питание мамы, нехватка жидкости, прием лекарств.
Маму должно насторожить отсутствие кала более трех суток. В этом случае необходимо прибегать к экстренным мерам.
Белые комочки могут появляться в результате свернувшегося молока. Возможно, ребенка перекармливают, и у него не успевают вырабатываться ферменты. Белые комочки, как песок, требуют лечения в том случае, когда ребенок выглядит вялым и поднимается температура.
Прожилки крови могут появиться в результате аллергической реакции на белок коровьего молока.
Запах кала у детей на искусственном вскармливании напоминает гниль, на грудном вскармливании запах кисловатый. Изменения запаха свидетельствуют о заболеваниях внутренних органов.
Зловонный запах возникает при заболеваниях толстого кишечника, поджелудочной железы. Гнилостный запах наблюдается при колите, гнилостной диспепсии. Кислый запах характерен для бродильной диспепсии.
При появлении выраженных примесей в стуле ребенка, рвоты, повышении температуры, потере аппетита и веса следует незамедлительно обратиться к врачу.
Как собрать биоматериал и сколько его можно хранить?
Для получения максимально достоверных результатов нужно не только правильно собрать необходимый биологический материал, но также своевременно доставить его в лабораторию. Поскольку анализ биоматериалов производится в утренние часы, то настоятельно рекомендуется собирать кал на углеводы в рамках первой дефекации у грудничка после пробуждения.
Использовать фекалии из памперса грудничка нельзя, поскольку они могут смешиваться с мочой, а также содержать в себе отдельные ароматические компоненты и прочие элементы структуры одноразовых подгузников.
Оптимальным вариантом станет применение чистой пеленки либо же иного материала, который не впитывает в себя экскременты. Процедуру сбора стоит осуществлять сразу после того как ребёнок опорожнил кишечник.
Для проведения анализа на содержание углеводов в кале у грудничка достаточно всего 5-7 грамм вещества, что в среднем соответствует одной чайной в мерном эквиваленте
Важное дополнение заключается в фиксации именно на максимально жидкой части фекалий, притом не находящихся внизу у поверхности материала, с которого собирается кал, а сверху
Сам процесс дефекации тут быть произвольным без использования внешних раздражителей, каких-либо анальных свечей или иных методик форсирования акта. Собранный биоматериал помещается в стерильный контейнер и плотно закрывается крышкой. Ёмкость можно легко приобрести в любой современной аптечной сети.
Согласно общим правилам собранный кал должен быть доставлен в лабораторию не позднее чем через 2 часа после акта дефекации грудничка. Однако при невозможности осуществления мероприятия по транспортировке в столь сжатые сроки, можно временно поместить контейнер в холодильник на его боковую часть.
В этом случае временной интервал возможной доставки кала к профильному специалисту, осуществляющему процедуру диагностики, увеличивается вплоть до 4 часов. Результаты анализа на углеводы у грудничка будут известны в среднем на 2 либо 3 день после сдачи биоматериала.
Расшифровка копрограммы у детей
У детей от одного года, которые уже в основном питаются твердой пищей, результат и расшифровка отличается от данных, полученных у новорожденных.
Копрограмма кала у ребенка младшего возраста:
- суточная норма – 100-250 грамм;
- кал оформленный;
- коричневый цвет;
- каловый запах;
- pH. Кислотность не должна превышать 7,5;
- слизь, кровь, растворимый белок – не обнаруживаются;
- стеркобилин. Суточный показатель – 75-150 миллиграмм;
- билирубина нет;
- аммиак. Рассчитывается на объем 1 кг – 20-40 ммоль;
- волокна: соединительнотканные, мышечные. Не обнаруживаются;
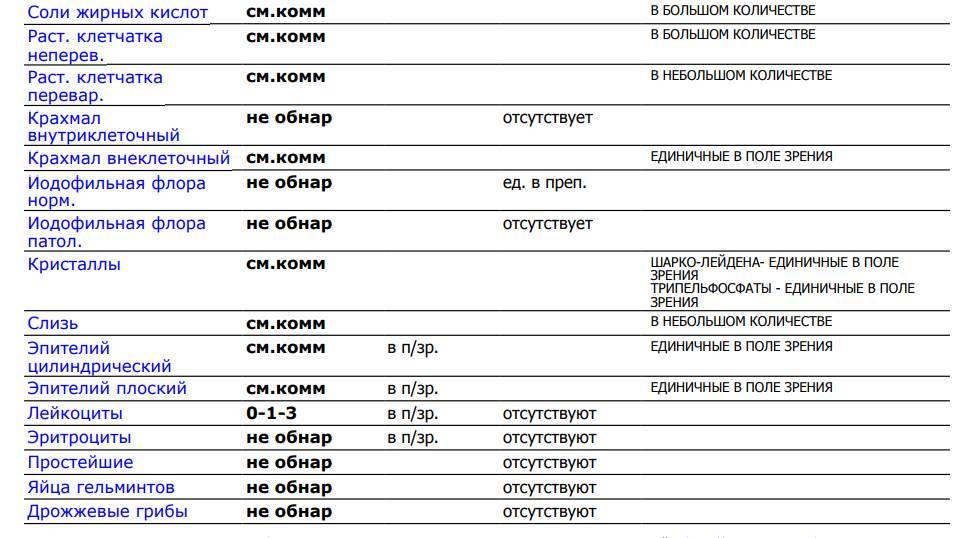
- крахмал, растительные волокна, нейтральный жир, кислоты жирные отсутствуют;
- мыла. Количество — мало;
- лейкоциты. Единичные случаи.
Подготовка к процедуре — основные правила сбора
Чтобы получить максимально точные и информативные данные лабораторного исследования, пациенту необходимо заблаговременно к нему подготовиться и выполнить ряд обязательных требований к сбору биологической жидкости:
- минимум за 10-12 часов до сбора следует прекратить прием любых лекарственных средств, и растительного происхождения;
- вечерний прием пищи не должен содержать продукты с яркой окраской, к примеру, свекла, морковь, компот из ягод;
- накануне сбора биожидкости запрещается употребление алкогольных напитков.
Основные правила сбора:
- Моча собирается только в стерильный контейнер (продается в аптеках).
- Информативной считается утреннее мочеиспускание (сбор проводится сразу после пробуждения).
- Перед сбором необходимо провести тщательную гигиену половых органов (подмываться нужно с применением нейтральных очищающих средств без красителей и ароматизаторов. Для этих целей можно использовать детское мыло или специальный гель для интимной гигиены).
- В емкость собирается средняя порция мочи.
- До сбора мочи запрещено употреблять пищу, пить воду и чистить зубы.
Требования к сбору и хранению:
- минимальное количество жидкости, которое нужно собрать для проведения полноценной диагностики — 100 мл;
- контейнер необходимо скорее доставить в лабораторию;
- от момента сбора до сдачи не должно пройти более двух часов;
- если в помещении жарко, нужно для кратковременного хранения поместить емкость в темное прохладное место (не холодильник!);
- транспортировать рекомендовано при плюсовой температуре (минимальная температура, не влияющая на достоверность результатов, +5С).
Как правильно подготовиться к анализу и собрать материал
Достоверность результатов любого анализа во многом зависит от выполнения рекомендаций по подготовке к ним и соблюдения необходимых условий сдачи. Нарушение этих правил может исказить итоговую картину и затруднить своевременную постановку диагноза.
Нужно учитывать, что материал для анализа должен поступить в лабораторию не позднее 12 часов после сбора. В течение этого времени нужно обеспечить правильное хранение, например, в холодильнике. Помешать достоверному исследованию могут и посторонние примеси, возникающие в результате использования слабительных свечей, средств с гелиевым наполнителем и ароматизаторами. Нежелательно применять клизмы для стимулирования акта дефекации.
Оптимальным будет сбор анамнеза с чистой клеенки, пеленки или в крайнем случае подгузника. Достаточно совсем небольшого количества. Собранные материал нужно поместить в специальную одноразовую тару, приобрести которую можно в любой аптеке.
Нелишне за несколько дней до сдачи анализа соблюдать специальные рекомендации по питанию. Первый вариант диеты подразумевает употребление гречневой либо рисовой каши, пшеничного хлеба, картофеля, яблок. Другой вариант — предпочтение отдается молочным продуктам, телятине, курице, индейке, яйцам.
Если малыш находится на грудном или смешанном вскармливании и мама употребляет медикаменты, требуется заранее отказаться от их приема, либо сдавать анализ после завершения курса. Если такая возможность отсутствует, нужно обязательно предупредить доктора, так как лекарственные препараты могут сказаться на полученных результатах.
Расшифровка общего анализа мочи при беременности
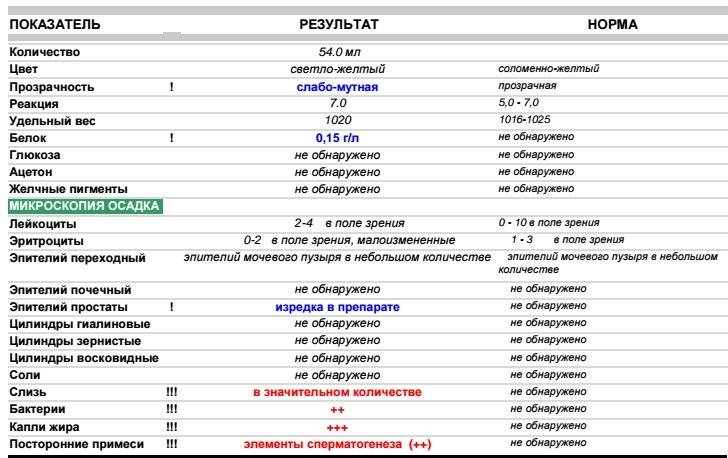
В ОАМ изучают ее физические и химические свойства, а также проводится микроскопическое исследование мочи:
Физические свойства
Для анализа производится забор утренней порции мочи. Общий ее объем в норме должен быть 150-250 мл.
Плотность мочи
Плотность мочи в норме составляет 1010-1030 г/л и зависит от содержания растворенных в ней веществ (белок, глюкоза, соли, мочевина и пр.).
Повышение плотности мочи наблюдается при гломерулонефрите, возможном сахарном диабете или при малом потреблении жидкости.
Понижение плотности присуще хронической почечной недостаточности.
Цвет и прозрачность мочи
Цвет мочи у здоровой женщины соломенно-желтый. Прозрачность мочи – в норме прозрачная, мутная наблюдается при мочекаменной болезни.
Химические свойства
Кислотность
Кислотность или рН в норме от 5 (кислая) до 8 (слабощелочная).
Кислотность может снижаться при почечной недостаточности, сахарном диабете и туберкулезе мочевыделительной системы.
Белок
Белок в моче должен отсутствовать в норме.
Обнаруженный белок в моче – протеинурия. Физиологическая протеинурия может быть обусловлена приемом белковой пищи, физической нагрузкой, стрессом.
Патологическая протеинурия свидетельствует о начинающемся гестозе. У беременных допускается количество белка в моче не более 0,033 г/л.
Глюкоза
Глюкозы в ОАМ быть не должно.
Возможно обнаружение глюкозурии при гестационном сахарном диабете. А также кратковременное присутствие глюкозы в моче может быть после употребления углеводной пищи или стресса.
Билирубина и кетоновых тел в моче нет.
Обнаружение билирубина говорит о механической желтухе или вирусном гепатите, а кетоновые тела свидетельствуют о раннем токсикозе беременных, анемии или сахарном диабете беременных.
Уробилиноген
В норме в ОАМ присутствуют следы уробилиногена.
Если их нет, значит, нарушено поступление желчи в кишечник (холестаз, камни в желчном пузыре).
Микроскопическое исследование
В общем анализе мочи выделяют организованный (эритроциты, лейкоциты, эпителиальные клетки и цилиндры) и неорганизованный осадок (соли кристаллов).
Эритроциты
Эритроциты в ОАМ либо отсутствуют, либо единичны (1-3).
Большее количество говорит о патологии мочевыделительной системы (например, при гломерулонефрите).
Лейкоциты
Лейкоциты должны быть не более 5 в поле зрения.
Лейкоцитурия может быть при воспалении органов мочевыделительной системы или асептической.
Также повышенное количество лейкоцитов наблюдается при нарушении личной гигиены или в случае попадания в мочу влагалищных белей (при кольпите).
Эпителий
Эпителий в общем анализе мочи должен быть не больше 3.
Увеличение количества плоского эпителия говорит о цистите или уретрите, а при повышении клеток переходного эпителия наблюдается при пиелонефрите, камнях в почках.
Цилиндры
Обнаружение цилиндров говорит о почечном заболевании.
В случае обнаружения гиалиновых цилиндров, возможно, что женщина занималась физической нагрузкой, и они могут быть в норме. Эпителиальные цилиндры свидетельствуют о воспалении, восковидные цилиндры признак тяжелого поражения почечной паренхимы.
Бактерии и грибы
Бактерий и грибов в нормальном ОАМ быть не должно.
Бактериурия говорит либо о пиелонефрите, либо о пренебрежении интимной гигиеной.
Соли
Из солей в моче не должно быть кристаллов мочевой кислоты (симптом почечной недостаточности), а также отсутствуют гемосидерин, гематоидин, фосфаты, холестерин, жирные кислоты.
Как понизить уровень лейкоцитов
Помните, что справиться можно с любой проблемой, если вовремя ее выявить. Что касается данной проблемы, то понизить лейкоцитарный уровень до нормы можно несколькими путями:
- приемом медикаментов;
- сбалансированным питанием.
Знаете ли вы? Нормой для грудного ребенка считает опорожнение организма от 3 раз в неделю до 3 раз за день.
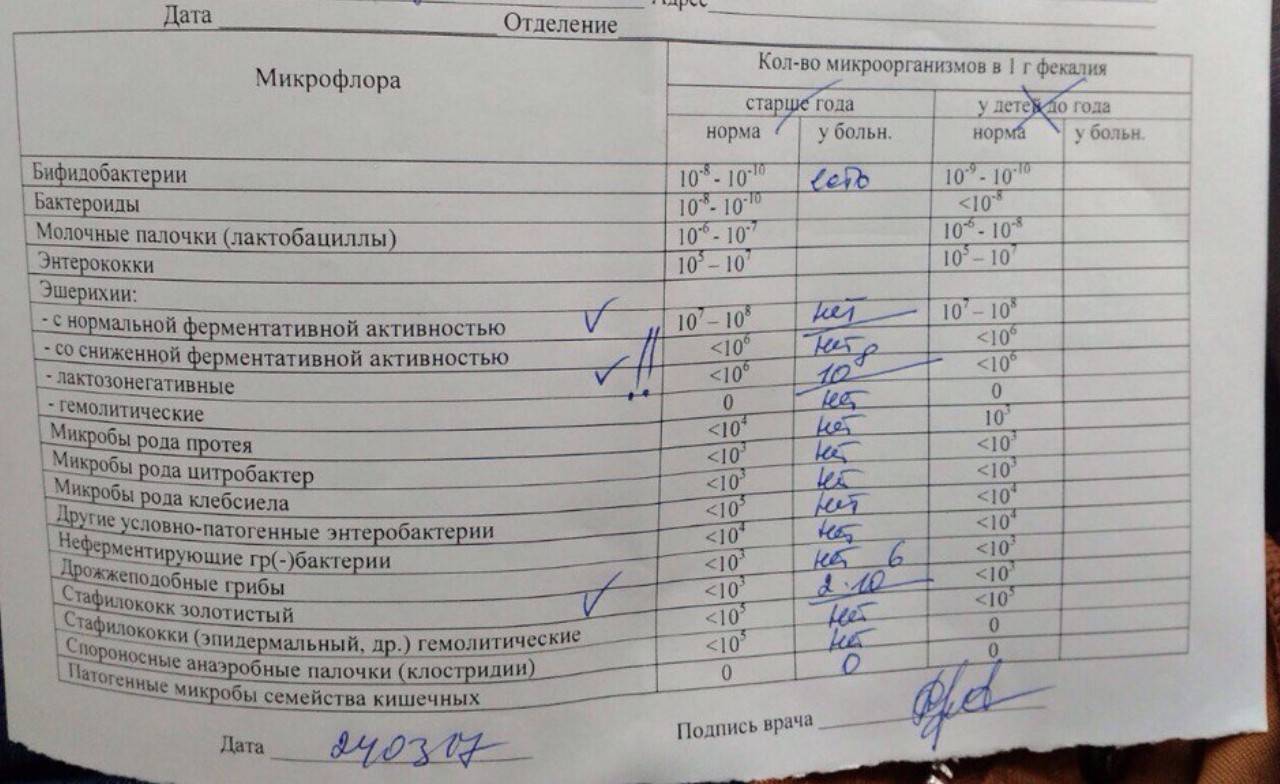
В первом случае важно понимать, что только врач может назначать медикаментозное лечение того или иного заболевания, в том числе для снижения уровня лейкоцитов в кале у грудничка. Прием пробиотиков помогает нормализовать микрофлору. К таким препаратам относятся: «Лактобактерин», «Линукс», «Бифиформ», «Бификол» и другие
Если у малыша обнаружена инфекция, врач может назначить противомикробные средства. В комплексе с этими препаратами принимают витамины и лекарства для повышения иммунитета
К таким препаратам относятся: «Лактобактерин», «Линукс», «Бифиформ», «Бификол» и другие. Если у малыша обнаружена инфекция, врач может назначить противомикробные средства. В комплексе с этими препаратами принимают витамины и лекарства для повышения иммунитета.
Во втором случае виной повышенного уровня лейкоцитов является нарушение микрофлоры кишечника. Пересмотрите рацион малыша и пройдите консультацию у врача. Если существуют какие-то проблемы с ЖКТ, обращаться необходимо к гастроэнтерологу.
Кроме того, перед применением каких-либо методов лечения нужно еще раз повторно сдать анализ кала. Возможно, изменения были связаны с эмоциональным состоянием малыша или повышенными физнагрузками.
Родители грудничков часто сталкиваются с проблемами при кормлении малыша. Узнайте, почему ребенок икает и срыгивает после кормления, как бороться с проблемой усвоения молочных продуктов и коликами у грудничков.
Причины повышения лейкоцитов в моче и как это изменить
У здоровых женщин уровень лейкоцитов повышается:
- в период, предшествующий началу менструации;
- в период беременности (независимо от триместра);
- в процессе родовой деятельности.
У здоровых мужчин частой причиной является чрезмерная физическая активность, профессиональные занятия спортом.
У детей при высоких эмоциональных перегрузках, волнениях, перепадах настроения также может быть лейкоцитурия.
Заболевания, при которых лейкоциты повышаются
Лейкоциты в анализе мочи должны стать поводом для детального обследования, дополнительного проведения других исследований и диагностики. Заболевания, при которых может наблюдаться лейкоцитурия:
- инфекции мочеполовой системы (провоцирующими факторами являются застой мочи, установленный катетер, камни или песок в почках);
- простатит (воспаление простаты у мужчин);
- воспалительные заболевания органов малого таза у женщин (выделения из влагалища попадают в мочу при ее сборе и отображаются в результатах исследования);
- гельминтоз (уже доказано, что белые кровяные тельца активно пытаются бороться с личинками гельминтов, мигрируя к «эпицентру» скопления патогенных микроорганизмов и восстанавливая поврежденные ткани);
- сахарный диабет (патологический процесс негативно сказывается на работе мочевыводящей системы в целом: содержащаяся в моче глюкоза является благоприятной средой для размножения патогенных микроорганизмов, которые провоцируют воспаление и лейкоцитный рост).
- У детей с рождения и до года помимо основных патологий (воспалительных заболеваний мочевыводящих путей) причиной повышения лейкоцитов могут быть:
- аллергический дерматит (диатез, спровоцированный внешними и внутренними аллергенами);
- опрелости;
- период активного прорезывания зубов;
- вульвит (у девочек).
У детей после года лейкоцитурию провоцируют аппендицит, травмы почек
Прием некоторых лекарственных средств (неважно — длительный или кратковременный, но в момент сбора анализа) может стать причиной повышенных лейкоцитов в анализе мочи. Поэтому, перед тем, как сдавать анализ, следует предупредить лечащего врача о принимаемых медицинских препаратах
Что делать, если лейкоциты повышены?
В обязательном порядке после получения плохого результата необходимо пересдать анализ. Женщинам рекомендовано перед сбором жидкости ввести во влагалище тампон, а мужчинам — тщательно провести гигиену половых органов. Если после повторной сдачи анализ далек от нормы, требуется проведение дополнительных исследований:
- проба Аддиса-Каковского;
- бакпосев;
- анализ мочи по Нечипоренко.
От типа воспалительного заболевания зависит дальнейший ход обследования и выбирается тактика последующей терапии. Воспалительные заболевания почек и мочевыводящих путей и требуют проведения в обязательном порядке ультразвукового исследования.
Анализ на бакпосев позволит определить разновидность патогена, спровоцировавшего повышение лейкоцитов. На основании полученных результатов врачом подбирается препарат из группы антибактериальных лекарственных средств (антибиотиков), чувствительных к патогенному микроорганизму.
Сбор биоматериала
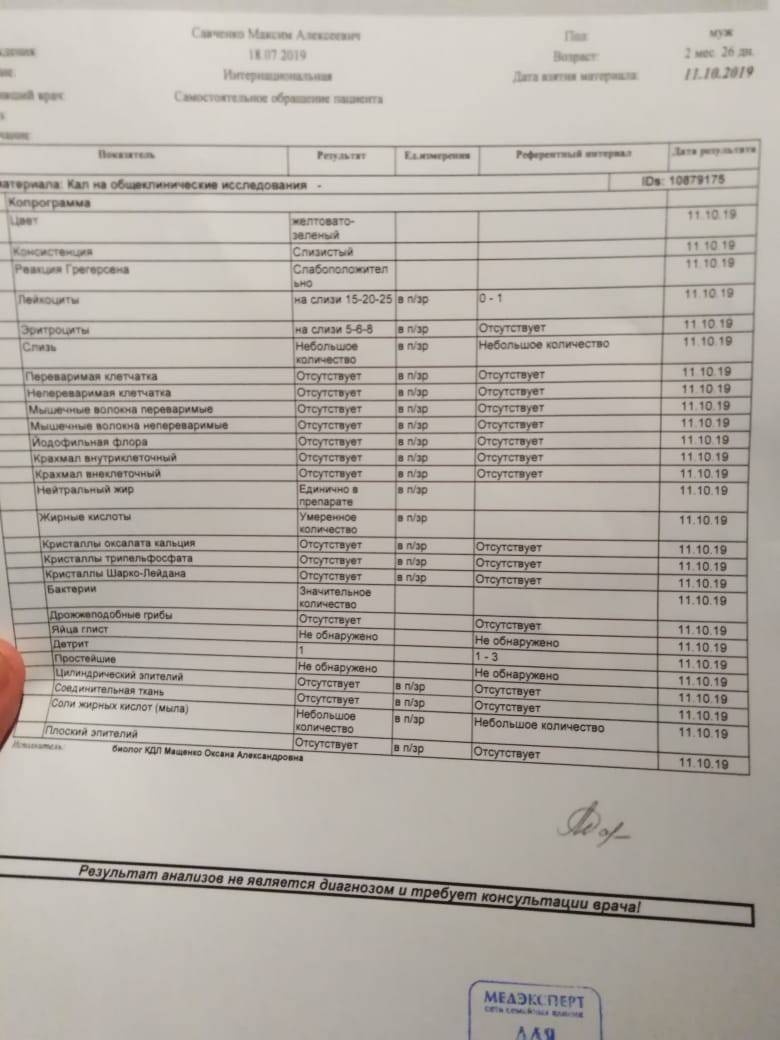
Сдавать на анализ рекомендуется биоматериал утреннего стула. Ёмкость для каловых масс приобретают в аптеке. Это герметичный контейнер со специальной ложечкой. Если у ребенка понос, брать каловые массы следует при помощи пипетки.
Чтобы в исследуемый образец не попал мусор, аэробные бактерии и другие примеси, детский горшок следует помыть и обдать кипятком. У младенцев взять биоматериал разрешается с подгузника, исключая попадание микрочастиц гигиенического материала.
Частички ткани и ароматизаторы, которыми они пропитаны, могут исказить результаты. Перед опорожнением провести гигиену аноректальной зоны теплой водой без мыла (геля), ребенку можно сделать массаж животика. После дефекации ложечкой собрать кал.
Полную информацию в лаборатории получат, если предоставить для анализа образцы фекалий, взятых с 3-х разных участков. Если в кале визуально определяется кровь, слизь и другие вкрапления, их фрагменты обязательно нужно взять для исследования. Контейнер плотно закупорить и незамедлительно доставить в медицинское учреждение.

Значение показателей
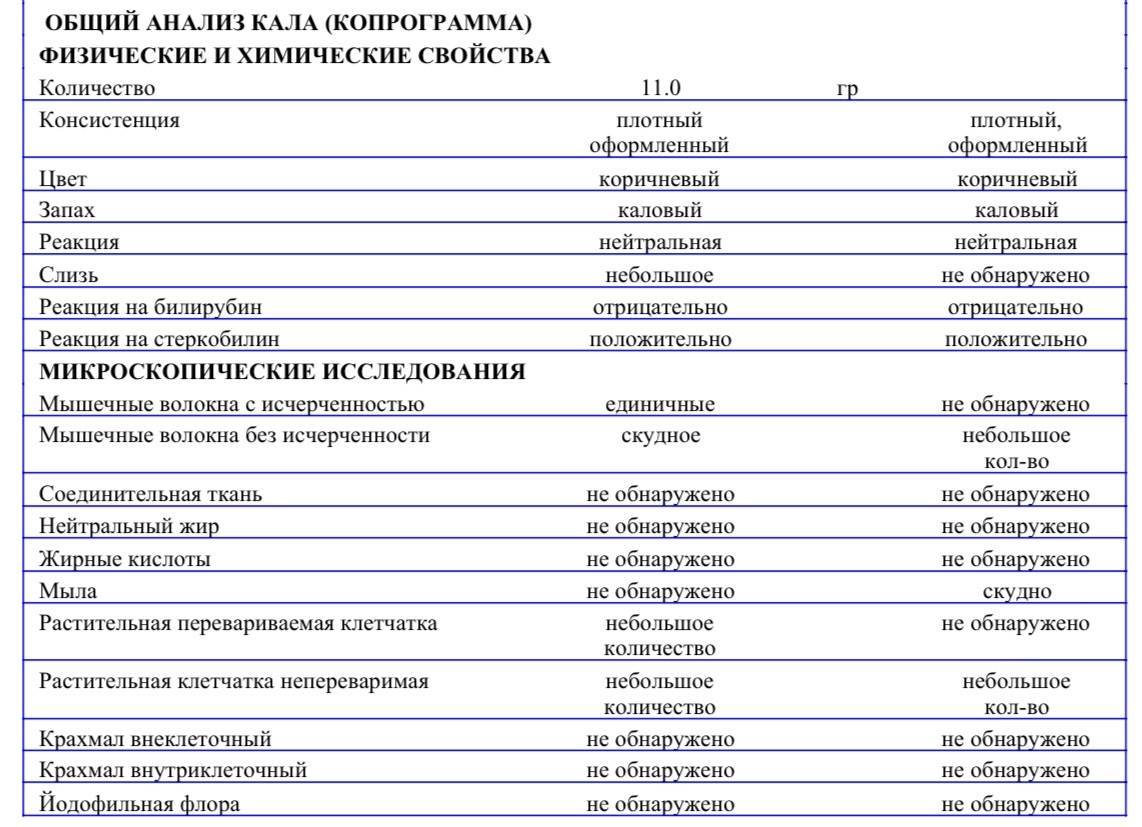
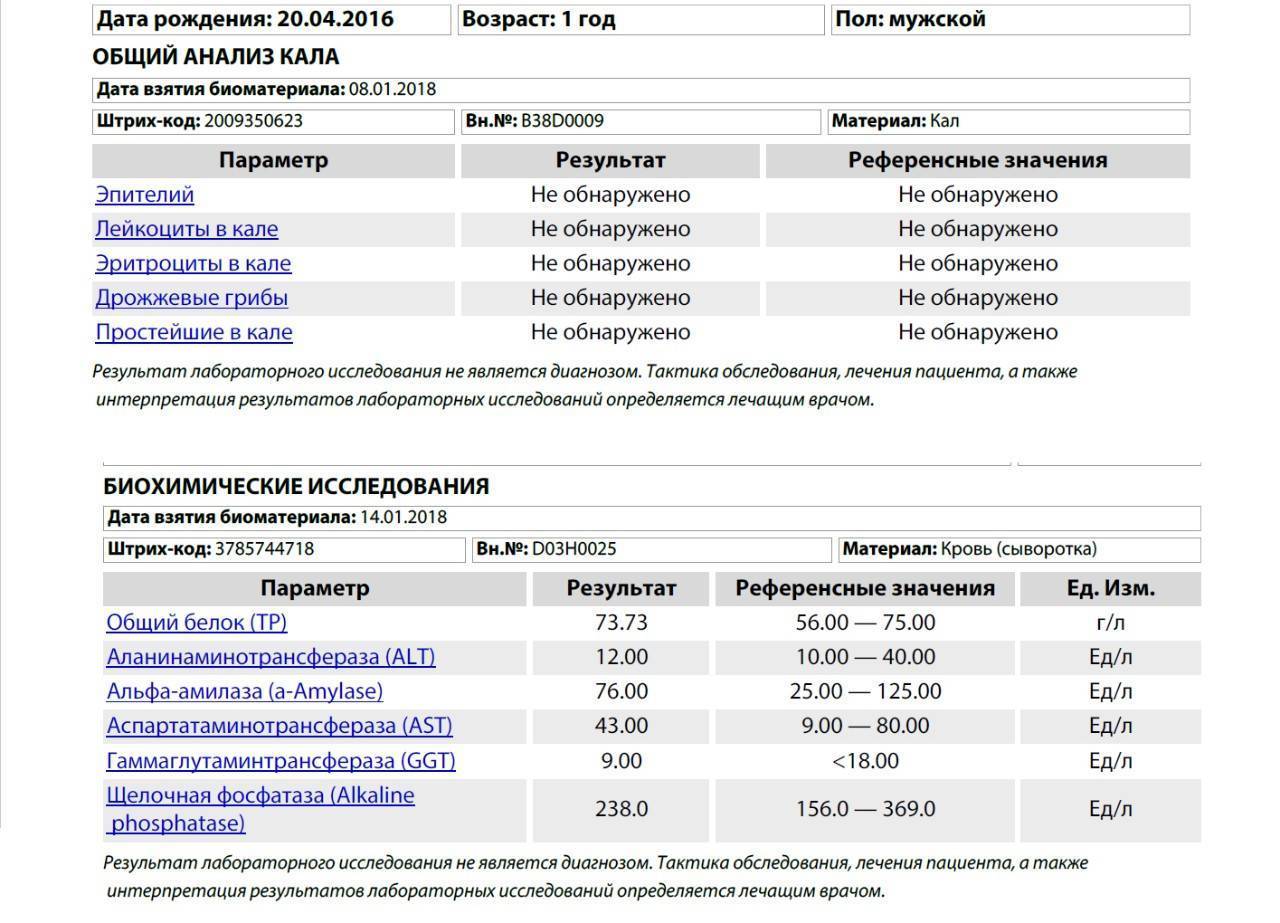
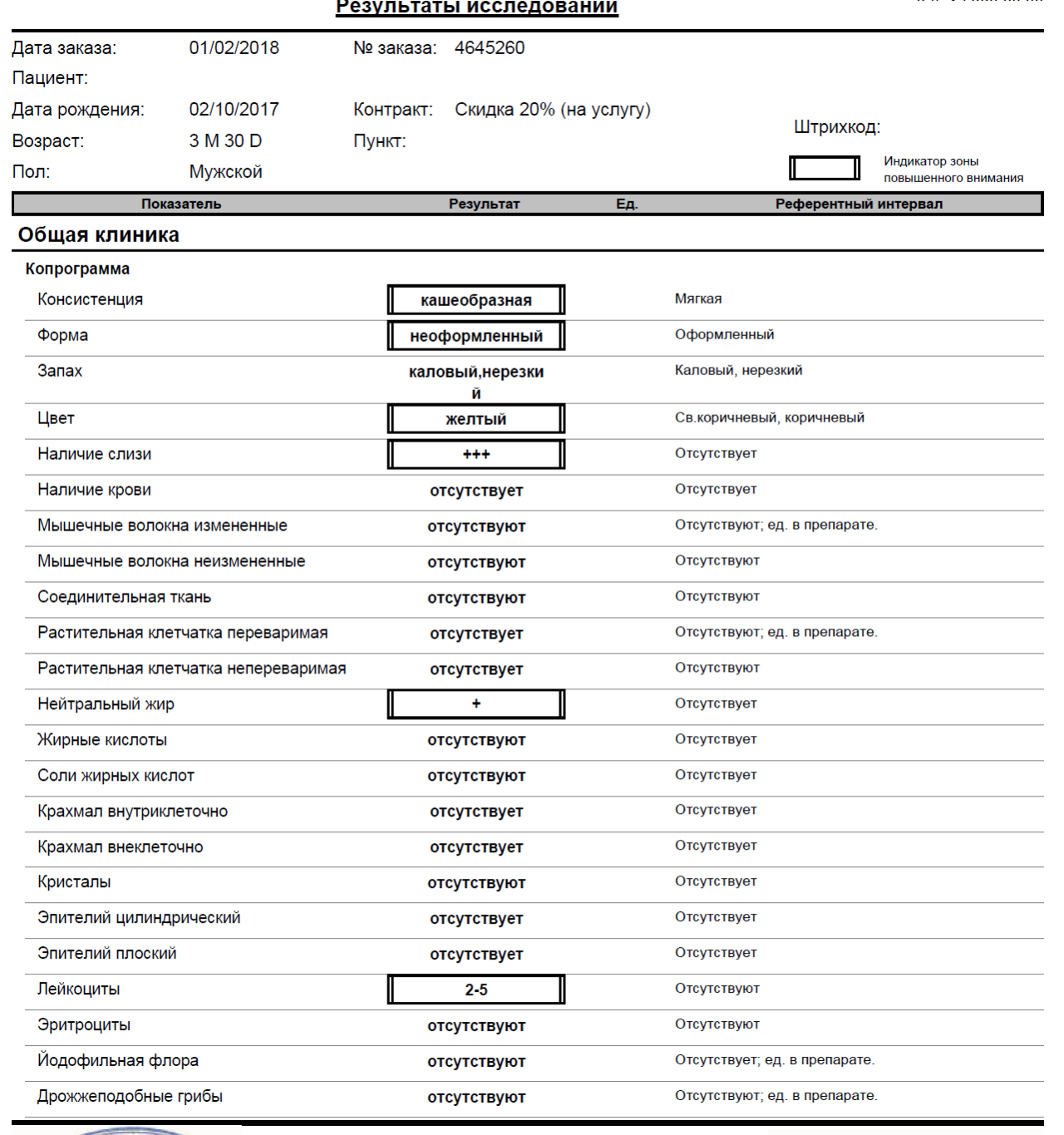
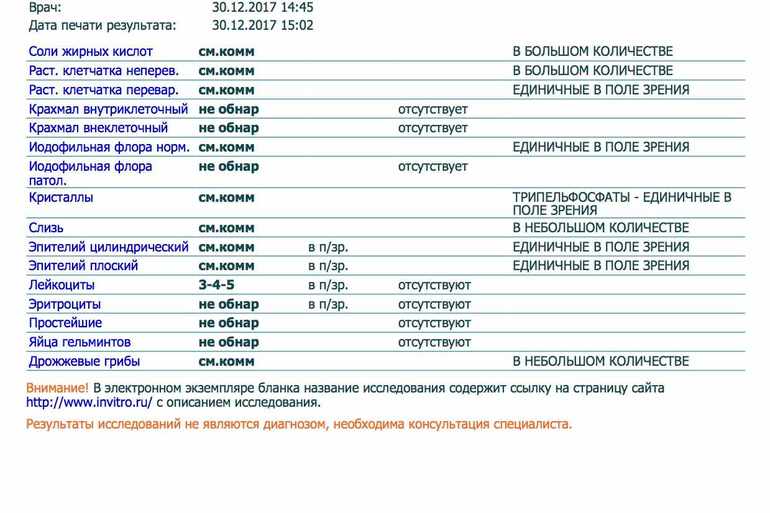
Если полученная расшифровка не соответствует норме, это говорит о нарушениях в функционировании желудочно-кишечного тракта ребенка или о протекающей болезни.
Если объем кала не совпадает, это предупреждает о склонностях малыша к диареям или запорам. Его густота показывает объем жидкости в кале: при больших показателях жидкости возникает повышенная секреция, при средних – жидкий стул и колики, при низких – запоры и спазмы кишечника.
Рацион малыша или мамы влияет на цвет каловых масс детей. Норма не допускает наличие черного или темно-коричневого цвета, говорящего о гнилостных процессах в организме. Исключением является прием железосодержащих медикаментов. Зеленый цвет указывает на повышенную перистальтику, а красный – на язвенный колит. При возникновении белесых оттенков следует бить тревогу, так как они являются следствием гепатита и панкреатита. Норма может быть представлена зелеными выделениями, если они появились в первые 4 месяца жизни малыша.
Анализ кислотности помогает определить качество микрофлоры: при высоком показателе в организме имеет место бродильный, а при низком – гнилостный процесс.
Только копрограмма может определить эритроциты и кровь в кале. Норма не подразумевает их наличия в массе, что указывает на полипы или кровотечения. Иногда у здоровых детей анализ выявляет эритроциты, но их норма будет в пределах от 2 до 3 единиц. Однако даже при таких показателях необходимо наблюдаться у врача.
Белок в биомассе должен отсутствовать. Присутствующий в результатах белок говорит о воспалении и трудностях с пищеварением.
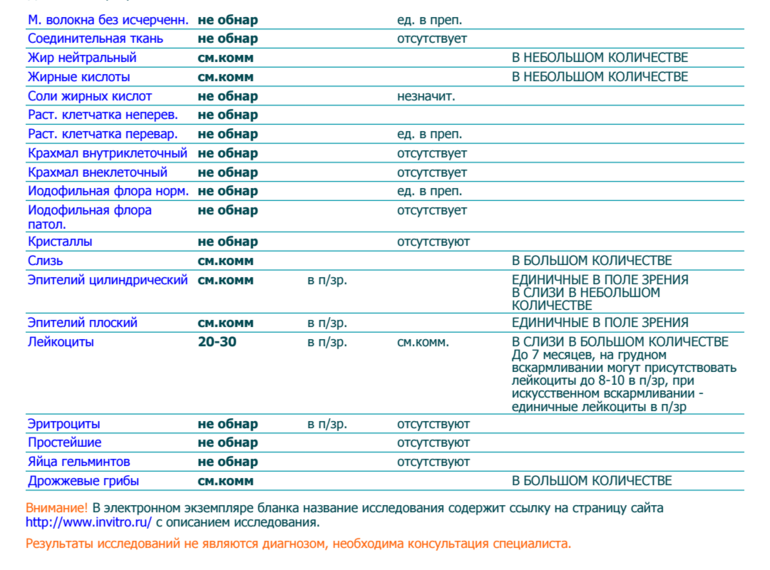
Если слизь присутствует у детей, находящихся только на грудном вскармливании и до 5 месяцев, это норма
Также здесь следует обратить внимание на содержание лейкоцитов: в норме они отсутствуют или их должно быть минимальное количество.
Если до введения прикорма анализ показывает наличие крахмала или клетчатки, это говорит о плохом усвоении пищи младенцем.
Жирные кислоты появляются при заболевании, сопровождающимся гнилостной дисперсией, а нейтральные жиры – когда идет сбой функционирования желчного пузыря или поджелудочной железы. Если анализ выявил в исследуемом материале жирные кислоты или нейтральные жиры, следует как можно быстрее обратиться к врачу.
Повышенная перистальтика кишечника проявляется наличием билирубина в каловых массах. Определение билирубина только для детей младше 8 месяцев – норма.
Отсутствие мыл у детей говорит о дисперсии.
Норма диктует, что увеличенное количество лейкоцитов может сигнализировать о колитах, дизентерии или геморрое.
Стеркобилин впервые появляется в анализе, когда в кишечнике малыша устанавливается положительная полезная микрофлора – примерно к 5-6 месяцу жизни
Поэтому у грудничков до 5 месяцев стеркобилин в каловых массах отсутствует. У детей до 8 месяцев на грудном и искусственном вскармливании уже должен обнаруживаться стеркобилин. На 8-9 месяце анализ в норме покажет только стеркобилин, а билирубин будет отсутствовать. Таким образом, стеркобилин в организме ребенка постепенно заменяет билирубин.
Определение билирубина только для детей младше 8 месяцев – норма.
Отсутствие мыл у детей говорит о дисперсии.
Норма диктует, что увеличенное количество лейкоцитов может сигнализировать о колитах, дизентерии или геморрое.
Стеркобилин впервые появляется в анализе, когда в кишечнике малыша устанавливается положительная полезная микрофлора – примерно к 5-6 месяцу жизни. Поэтому у грудничков до 5 месяцев стеркобилин в каловых массах отсутствует. У детей до 8 месяцев на грудном и искусственном вскармливании уже должен обнаруживаться стеркобилин. На 8-9 месяце анализ в норме покажет только стеркобилин, а билирубин будет отсутствовать. Таким образом, стеркобилин в организме ребенка постепенно заменяет билирубин.
Стеркобилин, присутствующий в норме, характерен для здоровых детей. Если стеркобилин показан в уменьшенных количествах, это может свидетельствовать о таких заболеваниях, как:
- механическая желтуха;
- воспаление желчных протоков;
- гепатит.
Если стеркобилин не обнаружен, это говорит о недостаточно развитых желчных протоках или их полной закупорки
В этом случае следует обратить внимание на возраст малыша
Если стеркобилин представлен в повышенном количестве, это указывает на:
- гемолитическую анемию;
- чрезмерное выделение желчи;
- повышенную функцию селезенки.
Из-за забора материала на копрограмму врач может порекомендовать особую подготовку, чтобы провести анализ верно и получить точные результаты. Анализ нужно расшифровывать только у педиатра, который при необходимости сможет назначить для грудничка эффективное лечение.
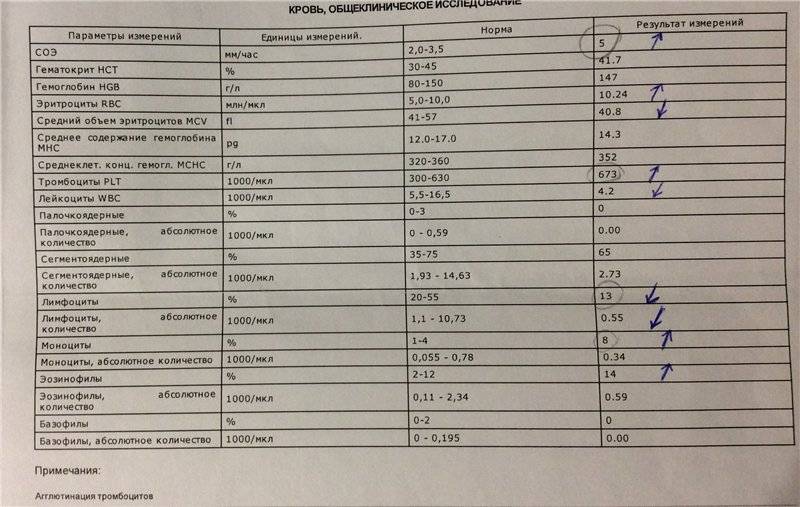
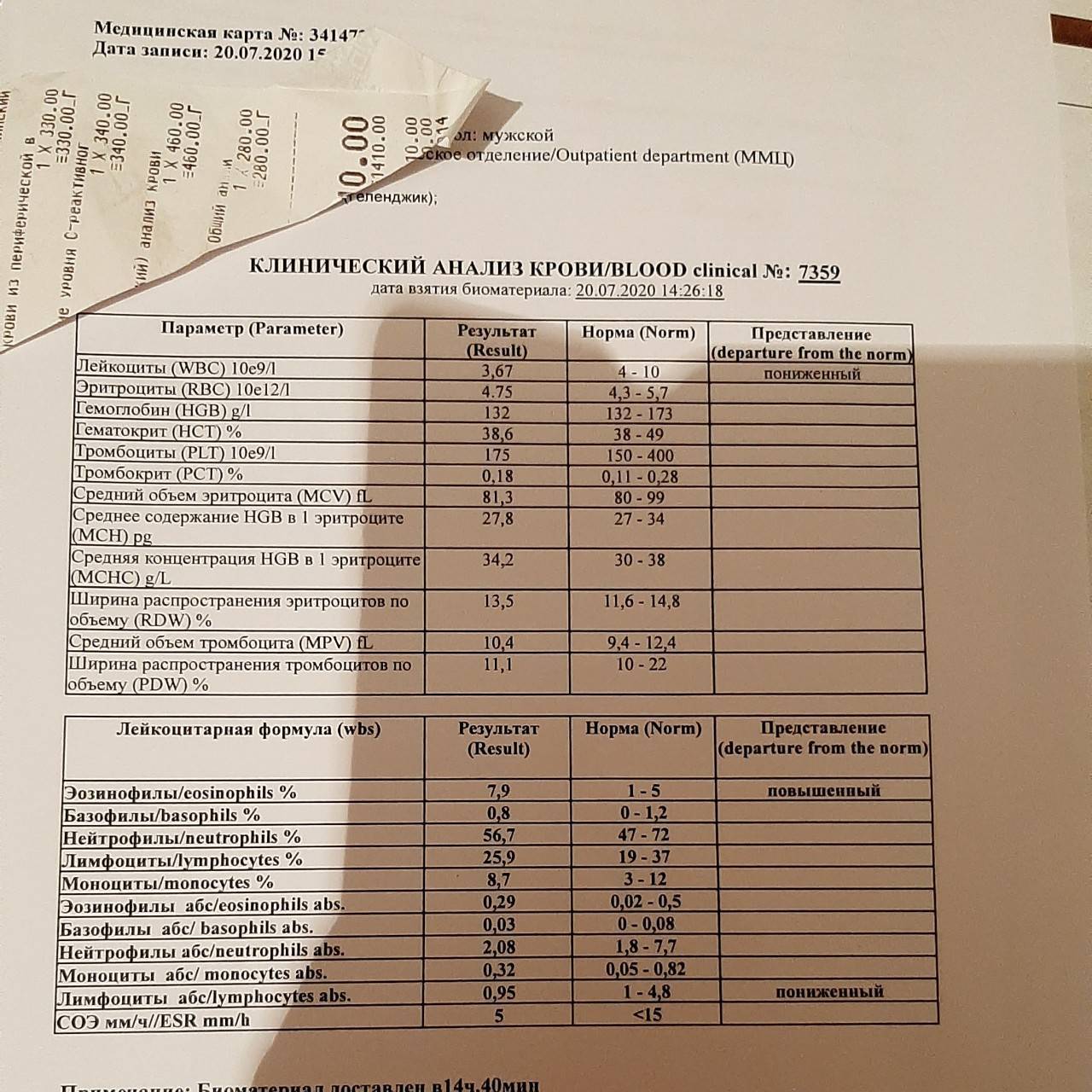
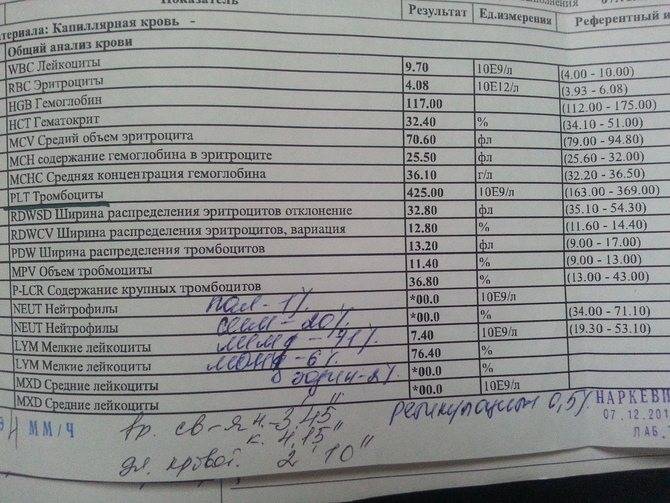
Норма лейкоцитов в крови у ребенка
Норма лейкоцитов у детей в разном возрасте неодинакова и отличается от аналогичного показателя у взрослых. У ребенка уровень белых клеток в крови обычно выше.
Их содержание показывает лейкоцитарная формула, которая меняется у ребенка в зависимости от возраста. При расшифровке результатов анализа оценивают и абсолютное количество разных видов лейкоцитов, и относительное (в %). У новорожденного в норме высокие лимфоциты (до 60%), при этом нейтрофилы снижены до 40%. К одному году происходит снижение лимфоцитов и рост нейтрофилов.
Для детей по возрастам установлена следующая норма лейкоцитов в крови:
- для новорожденных – 8-25Х10⁹/л;
- в первую неделю – 7-18Х10⁹/л;
- первый месяц – 6,5-14Х10⁹/л;
- первые полгода – 5,5-12Х10⁹/л;
- вторые полгода – 6-12Х10⁹/л;
- второй год – 6-17Х10⁹/л;
- от 2 до 12 лет – 4-5,2Х10⁹/л;
- от 12 лет – как у взрослых – 4-8,8Х10⁹/л.
Относительное содержание разных видов лейкоцитов у ребенка выглядит следующим образом:
- нейтрофилы сегментоядерные – 59%;
- нейтрофилы палочкоядерные – 2%;
- базофилы – 0-1%;
- эозинофилы – 1-4%;
- лимфоциты – 46%;
- моноциты – 8%.
При расшифровке результатов важно оценивать и общее число, и относительный уровень. Абсолютное количество может соответствовать норме, в то время как отдельные виды лейкоцитов будут от нормы отклоняться. Так, высокий уровень нейтрофилов чаще всего свидетельствует о развитии бактериальной инфекции, а повышенные эозинофилы скорее всего говорят о заражении паразитами
Каждый вид лейкоцитов выполняет свою специфическую функцию, поэтому изменение уровня конкретной разновидности может указывать на возможное заболевание и его происхождение
Так, высокий уровень нейтрофилов чаще всего свидетельствует о развитии бактериальной инфекции, а повышенные эозинофилы скорее всего говорят о заражении паразитами. Каждый вид лейкоцитов выполняет свою специфическую функцию, поэтому изменение уровня конкретной разновидности может указывать на возможное заболевание и его происхождение.
В таблице нормы представлены в зависимости от возраста (общее количество и относительный уровень (в %) разных видов белых клеток).
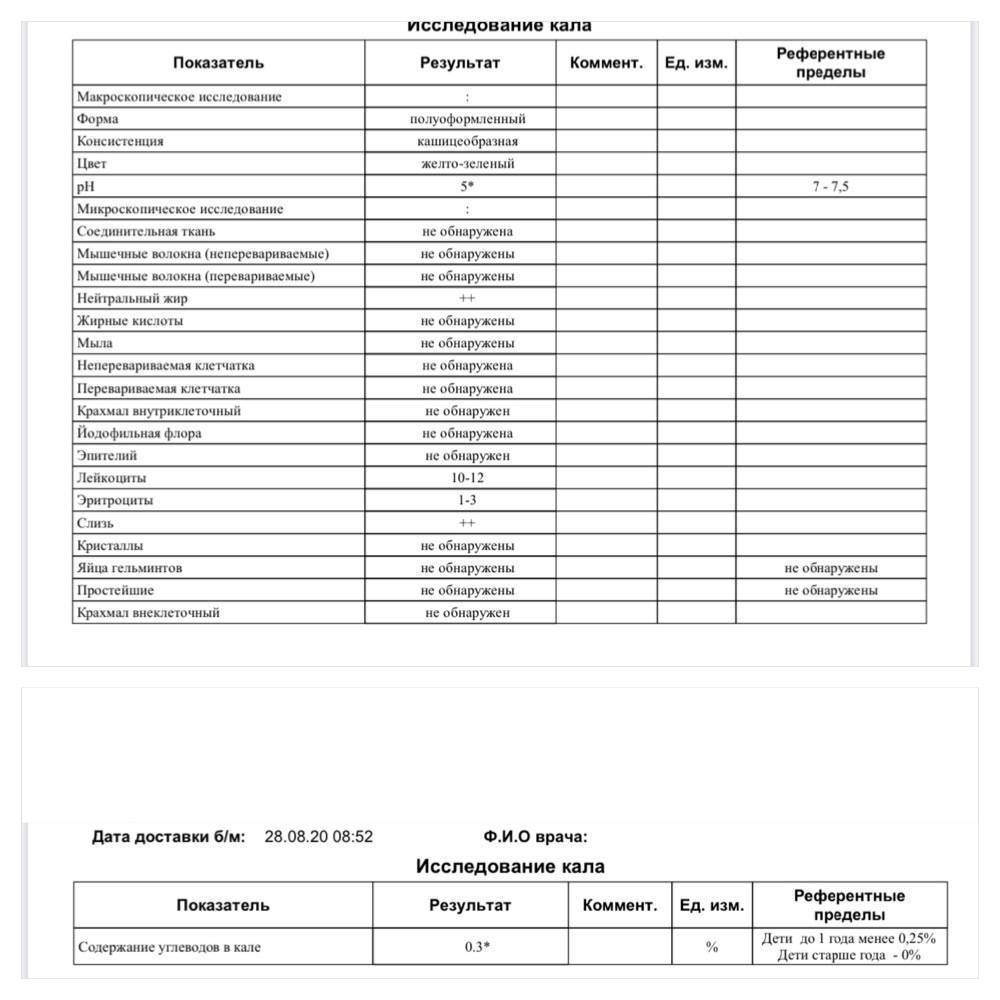
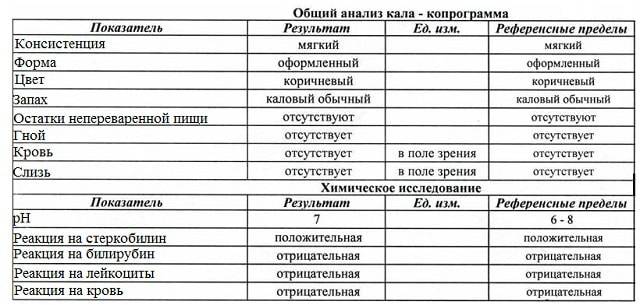
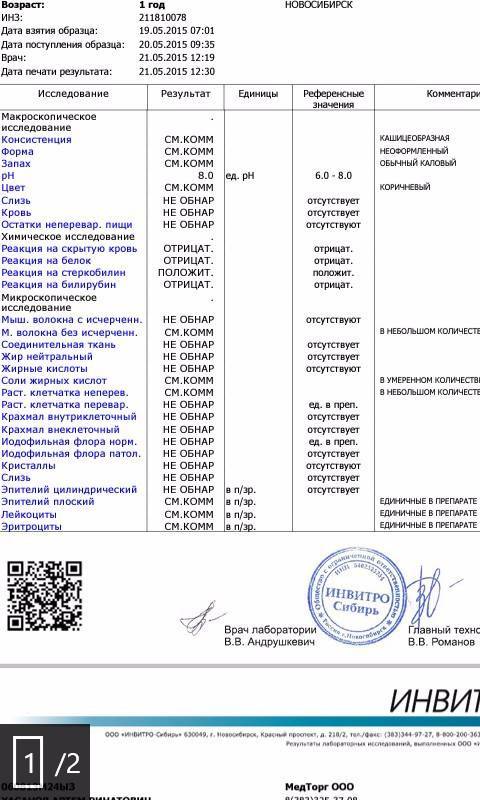
Копрограмма кала (расшифровка у детей): таблица
| Физический параметр | Норма |
| Цвет | Все оттенки коричневого. У детей до года — желтый, зеленоватый |
| Запах | Специфический. У детей до года кисловатый. |
| Консистенция | Мягкий. У детей до года может быть жидким. |
| Форма | Оформленный. У детей до полугода может быть неоформленным. |
| Примеси | Отсутствуют. У детей до года может быть слизь. |
| рН | слабокислая, слабощелочная, нейтральная, для детей до года 6.7-7 |
| Скрытая кровь, свежая кровь | отсутствует |
| Билирубин | отсутствует, для детей до полугода в норме может присутствовать |
| Стеркобилин | + |
| Микроскопия | Результат |
| Эритроциты | отсутствуют |
| Лейкоциты | отсутствуют, у детей до года их наличие — вариант нормы |
| Эпителий | единичный |
| Мышечные волокна неизмененные | отсутствуют |
| Детрит | + |
| Мыла | отсутствуют |
| Йодофильная флора | — |
| Зерна крахмала | отсутствуют |
| Жирные кислоты | отсутствуют |
| Непереваримая клетчатка | + |
| Переваримая клетчатка | Отсутствует |
| Слизь | Отсутствует, у детей до года ее наличие — вариант нормы |
| Нейтральный жир | незначительное количество |





![Лейкоциты в кале у грудного ребенка [норма, причины]](https://detivmagazine.ru/wp-content/uploads/4/4/9/44910b0aae7d58252215fcd32b81bb99.jpeg)