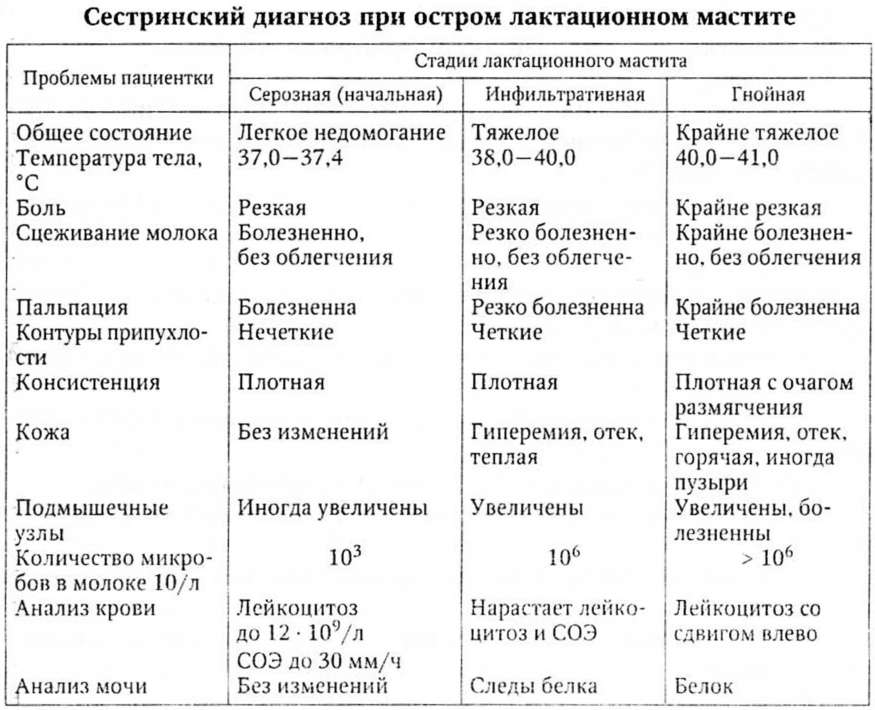
Мастопатия молочной железы: почему возникает
Точные причины мастопатии неизвестны, но обнаружено что способствует развитию болезни нарушение гормонального баланса – избыток эстрогена и пролактина, недостаток прогестерона. В результате разрастаются соединительная и жировая ткани груди, замещая железистую, что приводит к образованию уплотнений.
Известно несколько факторов, повышающих риск возникновения фиброзно-кистозных изменений в молочных железах:
Наследственная предрасположенность
Если у матери или бабушки (по материнской линии) женщины диагностировали доброкачественные или злокачественные образования в молочных железах, то у нее существует высокая вероятность развития мастопатии. Подобная ситуация объясняется передачей мутировавших генов.
Частые стрессы, депрессия, агрессия, хроническое недосыпание
Подобные состояния затормаживают выработку дофамина, из-за чего усиленно синтезируется пролактин, стимулирующий деление клеток молочной железы.
К тому же в недостаточном количестве производится прогестерон, что приводит к повышению уровня эстрогенов. В результате увеличивается количество млечных протоков и их длина.
Аборты, выкидыши, отсутствие грудного вскармливания
В начале беременности активно синтезируется пролактин – гормон, который подготавливает молочные железы к выработке молока. Но вышеперечисленные факторы резко нарушают процесс, из-за чего железистая ткань восстанавливается неравномерно и появляются уплотнения.
Поздние беременность и роды (после 30 лет)
При длительном отсутствии беременности в организме женщины повышается концентрация эстрогенов, из-за чего активно делятся клетки соединительной ткани, что способствует увеличению количества молочных протоков.
Диеты
Во время диет организм испытывает недостаток веществ, необходимых для выработки гормонов. В результате нарушается метаболизм и происходят гормональные сбои.
Воспаления женских половых желез, операции на яичниках
Понижается выработка прогестеронов, но эстрогены продолжают синтезироваться в жировой ткани, что приводит к их преобладанию над прогестероном.
Поликистоз
Несмотря на то, что яичники вырабатывают мало эстрогенов, концентрация этих гормонов повышается. Это связано с тем, что кисты способствуют усиленному синтезу андрогенов, превращающихся в эстрогены под влиянием ароматазы – фермента, вырабатываемого надпочечниками.
Травмирование молочных желез
Различные травмы (ранения, порезы, удары, ношение жестких бюстгальтеров) провоцируют местное воспаления и способствуют появлению гематом. В результате происходит активное деление клеток, из-за чего в тканях молочной железы могут образовываться уплотнения.
Хронические болезни печени
Нарушается синтез белка, связывающего эстроген, из-за чего существенно повышается концентрация гормона.
Нарушение функционирования щитовидной железы
При гипотиреозе гипофиз стимулирует синтез тиреотропного гормона, чтобы активировать синтез гормонов щитовидной железы. В то же время усиливается и выработка пролактина.
Прием лекарств
Некоторые медикаменты (Церукал, Эглонил, Резерпин) блокируют дофамин, из-за чего повышается уровень эстрогена.
Опухоли гипоталамо-гипофизарной системы
Под воздействием новообразований (как злокачественных, так и доброкачественных) гипофиз активно синтезирует гормоны: ЛГ, ФСГ, пролактин. В результате яичники активируют выработку эстрогена и уменьшают синтез прогестерона, что приводит к разрастанию тканей молочной железы.
Лишний вес
Клетки жировой ткани способны вырабатывать эстроген. Следовательно, увеличение подкожно-жировой клетчатки провоцирует повышение концентрации эстрогенов.
Сексуальная неудовлетворенность
Нарушается кровоток в области малого таза, что приводит к застою крови. В результате происходят сбои в работе яичников при выработке гормонов.
Спровоцировать развитие мастопатии молочных желез также способны ранние менструации, поздний климакс, бесплодие, прохождение заместительной гормональной терапии.
Прекращение лактации
Иногда требуется полностью прекратить лактацию, если установлена мастопатия третьей степени, когда имеется киста или жидкость внутри протоков. Во время кормления ребенок будет чувствовать привкус «отравленной» ткани, после чего и вовсе откажется от груди. Только при этом у малыша может развиться вирус иммунодефицита. Заранее нужно переводить ребенка на смесь:
- дать 30 мл смеси и 30 молока за одно кормление;
- 40 мл смеси и 15 молока;
- 50 мл смеси и 10 молока.
Затем необходимо исключить молоко навсегда. Это возможно сделать за один-два дня. Далее назначается лечение, чтобы устранить вирус и инфекцию. При повторной беременности женщина должна заранее пройти обследование, желательно до ее наступления. Поскольку имелись осложнения, они могут повториться и во второй раз. Для профилактики необходимо постоянно проходить обследования, сдавать анализы крови на биохимический, общий и др. виды, чтобы определить текущее состояние здоровья.
https://youtube.com/watch?v=JX7b1w_hoHA
Методы лечения и профилактики мастопатии кормящей женщины
Мастопатия при кормлении грудью в основном является последствием слабой подготовки будущей мамы к этому важному процессу. Поскольку пусковым механизмом этого заболевания является лактостаз, главным методом борьбы с этой патологией будет тщательное и менее травматичное опорожнение молочной железы. В первые 2-3 дня после родов процесс кормления должен обязательно проходить в присутствии медицинского работника родильного дома
Он проводит контроль за положением женщины и ребёнка во время кормления, техникой кормления и сцеживания, объясняет женщине методику ухода за молочными железами до и после кормления
В первые 2-3 дня после родов процесс кормления должен обязательно проходить в присутствии медицинского работника родильного дома. Он проводит контроль за положением женщины и ребёнка во время кормления, техникой кормления и сцеживания, объясняет женщине методику ухода за молочными железами до и после кормления.
Нужно объяснить женщине необходимость полного сцеживания молочной железы каждые два часа. Это необходимо в том случае, когда в силу каких либо причин, ребёнок не может полностью опустошить грудь во время кормления
Важно постоянно контролировать состояние сосков и ареолы молочной железы и не пропустить , и не дать процессу перейти в острую стадию
При повышении температуры тела, возникновении отёка и болезненности в молочной железе нельзя заниматься самолечением и тратить драгоценное время. Требуется обратиться за консультацией в женскую консультацию, где специалисты смогут диагностировать стадию процесса, назначить необходимую медикаментозную терапию, дадут рекомендации по уходу за пострадавшим органом и избавят женщину от возможной операции, длительного лечения и перерождения доброкачественного процесса в рак молочной железы.
Кормление ребёнка грудью, если оно не приносит болевых ощущений разрешено и даже необходимо при большинстве видов мастопатий. Исключение составляет только гнойный мастит, когда гной из молочной железы может поступать в молочные альвеолы. В этом случае кормление временно прекращается и производится тщательное опорожнение молочной железы для уменьшения отёка и создания режима покоя для больного органа.
Железисто-фиброзные изменения в молочных железах могут возникать у женщины в любом возрасте. Наиболее неприятны и опасны проблемы с грудью в перименопаузальном периоде. На фоне беременности никаких осложнений не будет. В послеродовом периоде мастопатия у кормящей мамы возникает крайне редко, что объясняется положительным действием на железистую ткань гормона пролактина. По окончании лактации надо продолжить наблюдение у маммолога.
Ответы на популярные вопросы по мастопатии:
Можно ли при мастопатии беременеть? Само по себе заболевание не является преградой к тому, чтобы зачать ребенка. При мастопатии забеременеть можно. Поэтому если женщина узнала о том, что ждет ребенка, и у нее диагностировали мастопатию – это не повод для прерывания беременности. Кроме того, повышение выработки прогестерона во время вынашивания плода положительным образом сказывается на течении заболевания, вплоть до его полного исчезновения. Однако не всегда женщинам удается зачать ребенка при мастопатии. Это обусловлено не самой болезнью, а причинами, ее вызвавшими. В первую очередь, вероятность успешного зачатия снижает гормональный дисбаланс. Поэтому оптимальным вариантом является планирование беременности с полным предварительным обследованием.
Можно ли кормить грудью при мастопатии? Врачи настоятельно рекомендуют не отказываться от грудного вскармливания при мастопатии. Если заболевание возникает в первом триместре беременности, то, скорее всего, оно вызвано гормональными изменениями в организме женщины. Отказ от кормления грудью после рождения ребенка или непродолжительное грудное вскармливание (менее 3 месяцев) может отрицательно сказаться на течении болезни. В том случае, если патология была диагностирована до беременности, но не вылечена полностью до момента появления ребенка на свет, врачи рекомендуют женщинам кормить ребенка грудью максимально продолжительное время. Тем не менее, хотя возможно уменьшение выраженности мастопатии во время лактации, гарантии полного излечения никто дать не может. Поэтому врачебное наблюдение и прохождение маммографии являются обязательными мерами.
Можно ли делать массаж спины и груди при мастопатии? Массаж спины и груди при мастопатии противопоказан. Его не следует делать при болезненности молочных желез, так как он не будет способствовать избавлению от проблемы. Мастопатия – это гормональная патология, и только коррекция гормонального фона способна привести к выздоровлению. Что касается спины, то от массажа этой зоны также стоит отказаться. Дело в том, что при воздействии на шейно-воротниковую область происходит захват большой грудной мышцы. Это, в свою очередь, может повлечь серьезные осложнения, вплоть до стремительного прогрессирования мастопатии.
Можно ли париться в бане при мастопатии? Париться при мастопатии строго запрещено. Любое механическое и тепловое воздействие на больную молочную железу способно привести к усугублению проблемы.
Можно ли загорать при мастопатии? При мастопатии загорать не следует, так как любое тепловое воздействие способствует малигнизации доброкачественного образования. Кроме того, всегда нужно помнить о риске развития рака кожи. Современная медицина установила четкую взаимосвязь между онкологическими заболеваниями дермы и воздействием на нее ультрафиолетовых лучей. Чтобы не подвергать свой организм дополнительному риску, нужно защитить кожу от прямых солнечных лучей и помнить о правилах времяпрепровождения на солнце.
Доктор Евдокименко – академик АМТН РФ, расскажет о мастопатии, как её лечить, мифы:
Гость программы: Травина Марина Львовна, доцент, к.м.н., врач-маммолог, заведующая маммологическим отделением ФГАУ НМИЦ Здоровья Детей МЗ РФ
Автор статьи:
Образование: окончил ординатуру в «Российском научном онкологическом центре им. Н. Н. Блохина» и получил диплом по специальности «Онколог»
‹
7 научных фактов о пользе употребления воды!
Как уснуть за 1-2 минуты?
›
Факторы появления
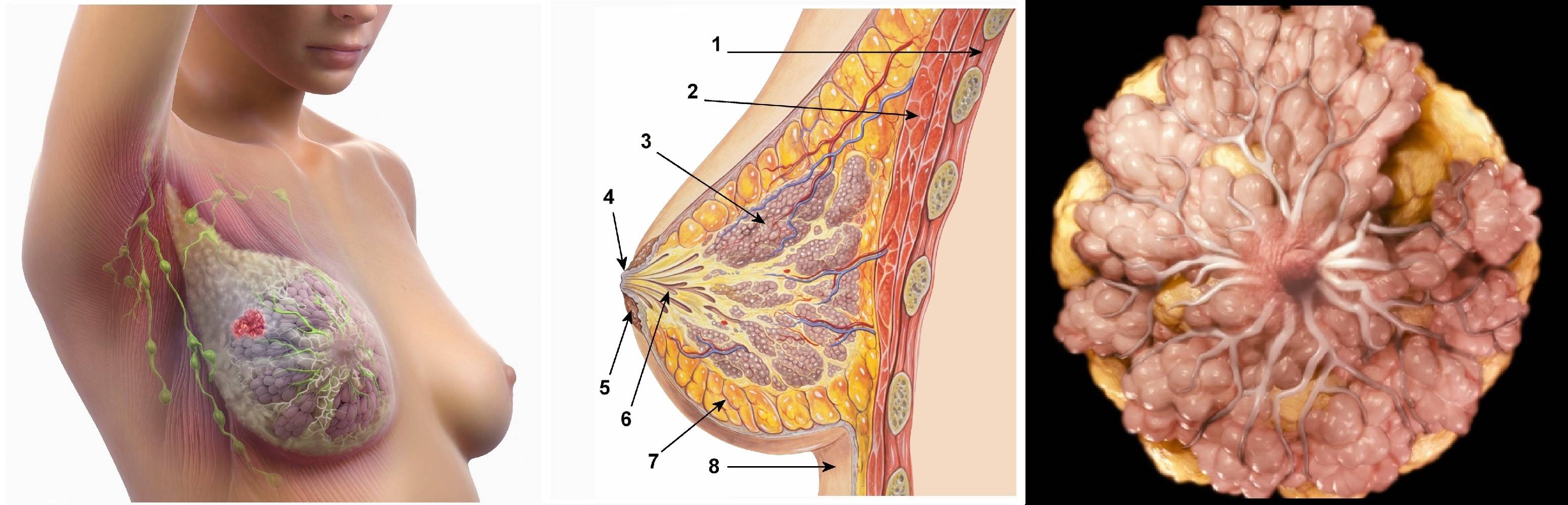
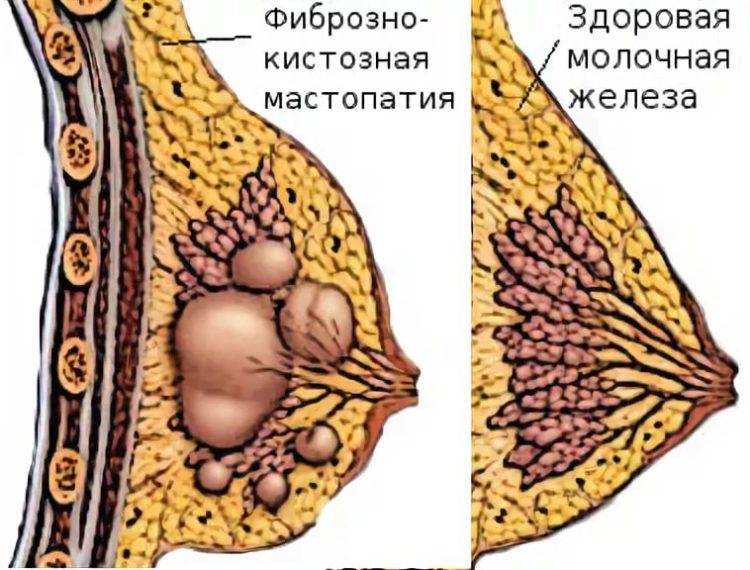
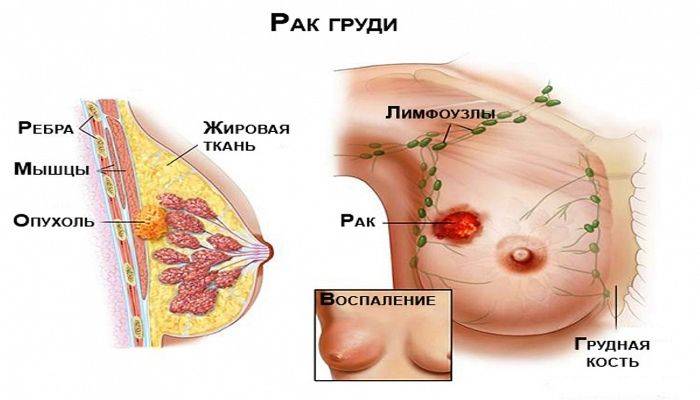
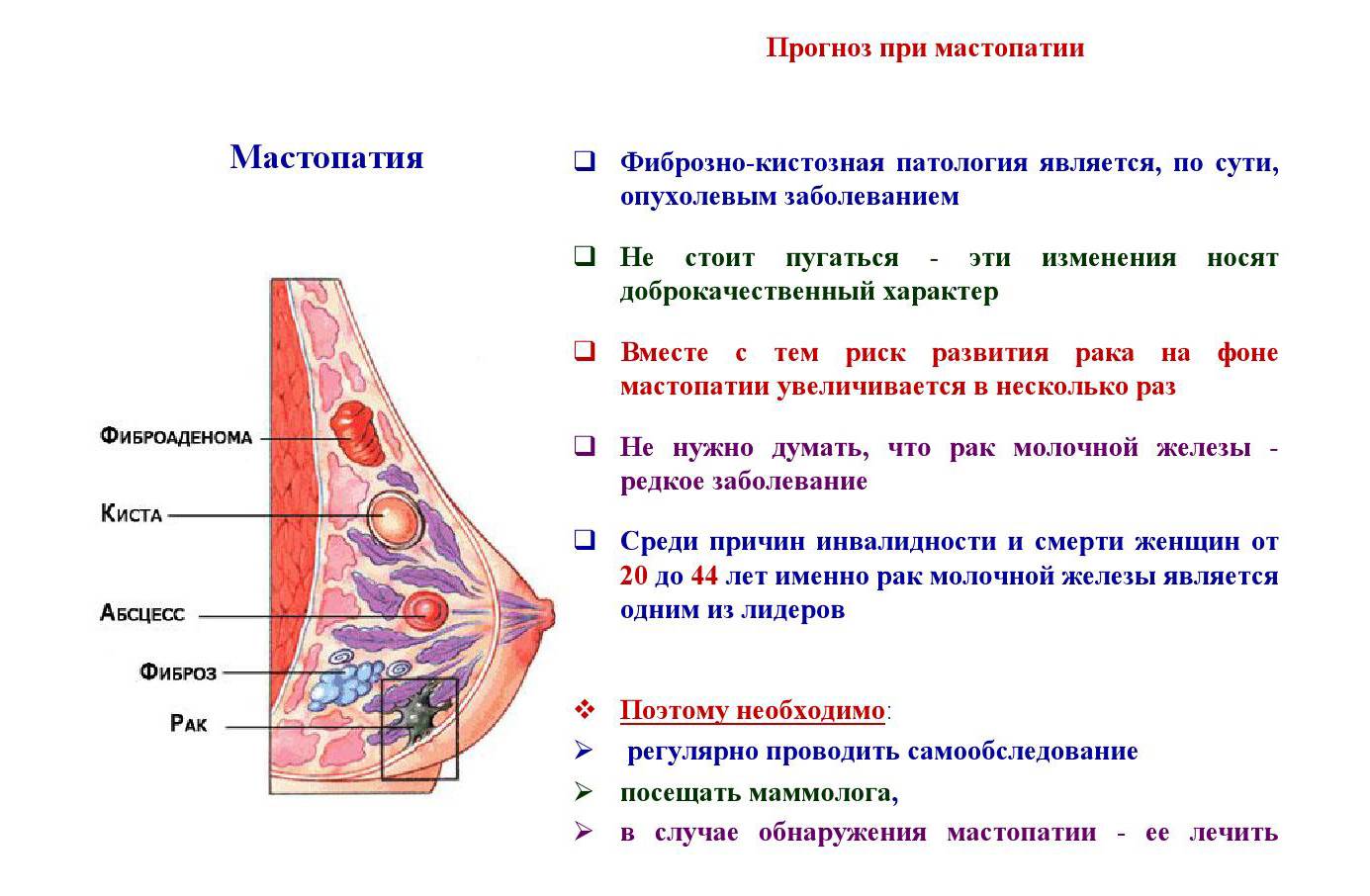
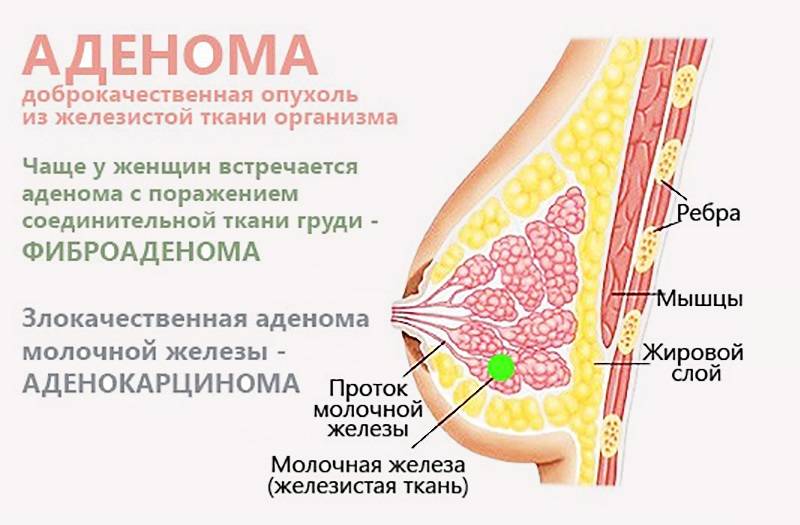
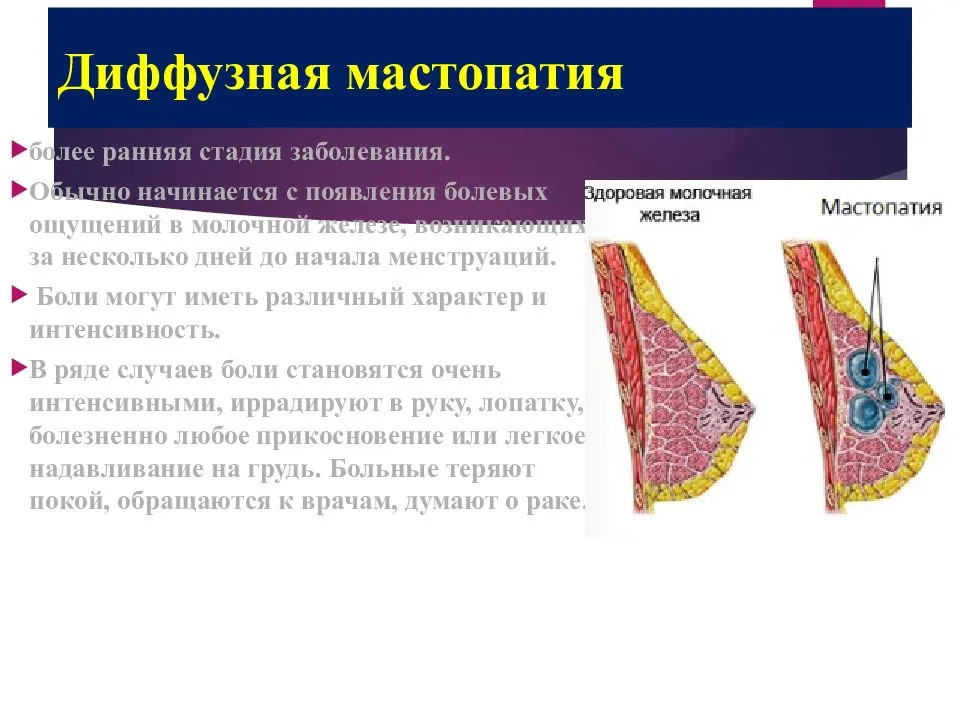
Мастопатия появляется при разбалансировке правильного соотношения тканей в груди. Молочная железа состоит из фиброзной ткани и эпителия.
При их дисбалансе фиброзная ткань начинает разрастаться быстрее, чем эпителиальная, поэтому происходит появление фиброзно-кистозных уплотнений.
Образование мастопатии молочной железы может появляться по многим причинам:
- Провоцирующим фактором для болезни являются аборты. При беременности происходит перестройка гормонального фона в организме женщины, а операция по прерыванию беременности подрывает здоровье в целом. Кроме того, эта ситуация стрессовая для психоэмоциональной сферы женщины. Получается, что сочетаются три неблагоприятных фактора и провоцируют заболевание.
- Второй причиной возникновения патологии в груди – это заболевания половой системы. Молочные железы — часть эндокринной системы, поэтому любое нарушение на уровне половой и эндокринной функции приводит к сбою, риску возникновения мастопатии.
- Заболевание печени может являться причиной болезни груди. Дело в том, что этот орган контролирует расщепление, выведение гормонов, которые уже не понадобятся организму. Если печень работает неправильно, то ненужные гормоны не найдут выход, это приведет к мастопатии.
- Стрессы, постоянное напряжение нервной системы влияют на снижение иммунитета, что провоцирует возникновение фиброзно-кистозной мастопатии.
Симптоматика
Болезненное ощущение в груди
Существуют определенные признаки, которые помогут узнать, образовалась ли мастопатия фиброзно-кистозного типа:
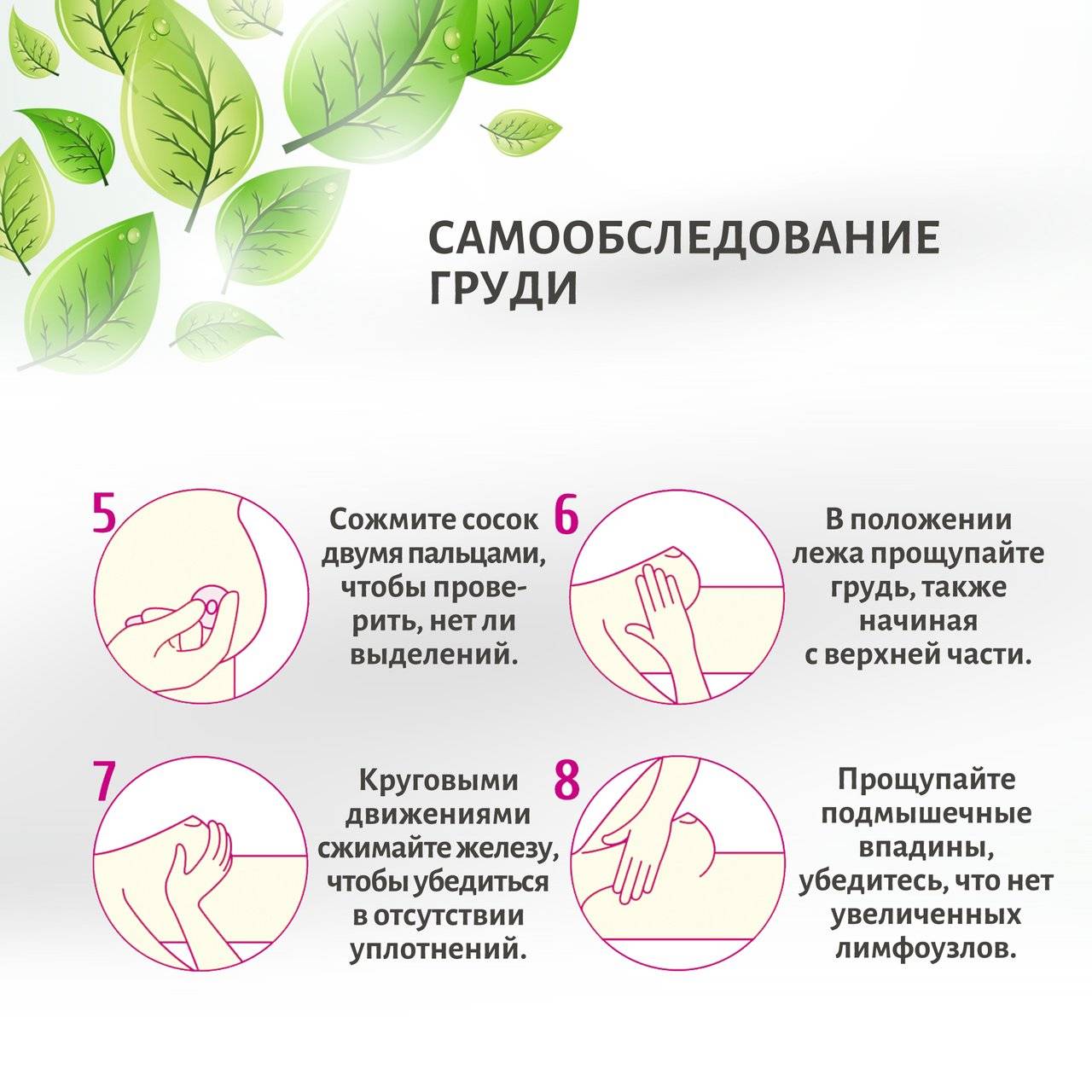
- Первый признак — уплотнение в груди. Женщина сама может нащупать один или несколько узелков. Нужно лечь на спину, поднять правую руку вверх, левой рукой тщательно исследовать правую грудь. Ту же манипуляцию проделать с противоположной грудью.
- Увеличение молочной железы, болезненные ощущения – это симптомы и проявление угрожающего заболевания.
- Выделения из сосков, они бывают разного характера — белёсые, прозрачные, коричневые или с кровью.
- Лимфатические узлы увеличиваются в размерах. В основном это наблюдается в подмышечной области. Они болезненные.
Воспалительный вид мастопатии
Мастопатия при грудном вскармливании проявляется по-разному. Есть заболевания груди, которые возникают в этот период и имеют анатомическую связь с женским организмом.
- травмированные соски;
- лактостаз;
- мастит;
- абсцесс груди.
Единственным симптомом будет болезненность в первое время кормления. Но боль приводит к тому, что мать кормит младенца в щадящем режиме, от этого происходит застой в молочных железах, который называется лактостаз.
Застойные явления опасны для кормящей женщины, но специалисты говорят, что мастопатия и кормление грудью совместимы, поэтому чтобы не вызывать таких состояний нужно:
- Правильно прикладывать младенца к груди при кормлении, чтобы он захватывал всю ореолу, а не только один сосок. Это предотвращает возникновение трещин.
- Полностью опорожнять молочные железы приемом сцеживания после кормления. Это поможет предотвратить застой молока и образование лактостаза. Быстрее исчезнет мастопатия в период лактации.
Если делать всё правильно, то молочные протоки не перекроются, застойных явлений не будет, а значит, не возникнет отека, боли и гнойного абсцесса. Мастопатия не будет развиваться, а пройдет сама вследствие правильного кормления.
Профилактика
Любую болезнь проще предотвратить, чем лечить. Профилактика послеродового мастита не требует от мамы каких-либо сложных действий, но помогает сохранить здоровье и полноценно наслаждаться процессом кормления малыша.
Самое главное средство профилактики мастита при грудном вскармливании – это правильное прикладывание ребенка к груди! В этом случае он полностью опустошает грудь и не травмирует ее.
Также рекомендуется постоянно менять позу для кормления, чтобы ребенок стимулировал разные части груди, и кормить малыша по требованию. В результате выработка молока наладиться быстрее и оно будет приходить в том количестве, которое нужно ребенку.
Некоторые врачи рекомендуют первые несколько недель после родов обязательно доцеживать молоко после кормления. Делается это для того, чтобы простимулировать выработку молока и избежать застоя. Однако специалисты ВОЗ предостерегают мам от такого шага. Сцеживание груди при ГВ действительно стимулирует лактацию, но молока приходит больше, чем нужно ребенку! Поэтому легко возникают застои, ведь малыш просто не в состоянии высосать все.
Также к профилактическим мерам можно отнести:
- своевременное лечение трещин груди, если они все же появились;
- правильная гигиена груди;
- душевное спокойствие. Не стоит в каждом приливе молока подозревать мастит.
Послеродовой мастит – серьезная болезнь, способная навредить не только маме, но и ребенку. Молодой маме стоит приложить максимум усилий, чтобы не допустить ее развития или перехода в тяжелые формы.
Сколько кормить грудью при мастопатии?
Чёт озаботилась проблемой — до скольки кормить-то? Еще до беременности слышала, что кормить при мастопатии надо как можно дольше и проблем будет меньше с грудью. Сейчас вот решаю вопрос с прерыванием лактации — заканчивать или подождать до осени — полезла искать инфу в инете на эту тему. Ничего конкретного найти не могу про длительное вскармливание, но уже нашла, что кормление больше года является фактором риска для возникновения рака груди при наличии мастопатии! А моему ребенку через 3 недели 2 года будет. Может у кого есть конкретная информация по этому поводу? На счет длительного вскармливания я пока только у специалистов по ГВ встречала, но там-то вроде медициной не пахнет.
Чёт озаботилась проблемой — до скольки кормить-то? Еще до беременности слышала, что кормить при мастопатии надо как можно дольше и проблем будет меньше с грудью.
MamArina:но уже нашла, что кормление больше года является фактором риска для возникновения рака груди при наличии мастопатии
ой, это где вы нашли? я наоборот читала что чем больше тем лучше. надо наверное с маммологом проконсультироваться. Я недавно была у онколога-маммолога (нам тогда 5 месяцев было) он сказал что мне надо как минимум еще 5 месяцев кормить. но про ограничения ничего не говорил
MamArina:. ой, это где вы нашли? я наоборот читала что чем больше тем лучше. надо наверное с маммологом проконсультироваться. Я недавно была у онколога-маммо.
MamArina:кормление больше года является фактором риска для возникновения рака груди при наличии мастопатии!
смотрите что нашла на еке (вопросы-ответы по гв):
Вопрос: До беременности обследовала грудь на УЗИ. Поставили диагноз — диффузная мастопатия. уплотнения были около подмышек. правда маммолог сказал, что ничего страшного — будете кормить и пройдет. сейчас моему ребенку 3 месяца. кормлю грудью. но время от времени возникает лактостаз в правой груди, именно в области подмышки, там где и было уплотнение раньше. подскажите, как это может быть взаимосвязано? И действительно ли мастопатия проходит потом? с левой грудью все в порядке, лактостазов не было.
Ответ: Улучшение должно наступить после 6 месяцев кормления. Действительно — вам, как никому другому, показано длительное грудное вскармливание. При мастопатии, чем больше кормишь, тем лучше состояние груди.
Можете проводить профилактику лактостаза – кормите малыша в разных положениях, включая позу из-под мышки.
Варюша Редиска КЭТ Да я-то тоже слышала только то, что надо кормить как можно дольше. А недавно стала в инете конкретную информацию искать — ну и нашла вот. Еще одну девочку знаю — кормила до 1,8, ей маммолог сказала на приеме, что не надо было так долго кормить. Вот и пойми врачей этих. А то, что консультанты говорят про длительное кормление — я знаю, но не знаю, откуда они свою информацию берут. Я пока решила не морочиться и кормить дальше, т.к. сейчас отучить дочу от груди нереально. Всё равно уже два года кормлю — еще полгода погоды не сделают))))))))
Варюша Редиска КЭТ Да я-то тоже слышала только то, что надо кормить как можно дольше. А недавно стала в инете конкретную информацию искать — ну и нашла вот. .
а вот и ответ подоспел: Добрый день, Ирина Поликарповна! Скажите пожалуйста, как грудное вскармливание малыша влияет на фиброзно-кистотную мастопатию у мамы. Дело в том, что информация на этот счет очень разнится, где то пишут, что кормить нужно как можно дольше. а где то — наоборот. Редиска КЭТ
Добрый день! Грудное вскармливание малыша не оказывает отрицательного влияния на фиброзно-кистозную мастопатию. Кормить малыша желательно, пока есть лактация. Но Ф.К.М.(фиброзно-кистозная мастопатия) имеет разные формы течения, которые диктуют индивидуальный подход. Вот почему информация на этот счет разная. Спасибо за вопрос. Иванова Ирина Поликарповна, 7 Апреля
а вот и ответ подоспел:Добрый день, Ирина Поликарповна! Скажите пожалуйста, как грудное вскармливание малыша влияет на фиброзно-кистотную мастопатию у мамы. Дел.
дуняша:Редиска КЭТ отсюда мораль — дти надо на прием и получать индивидуальную консультацию маммолога
вот вот. только я думаю, что сейчас уже поздновато идти. надо было до беременности. когда я была у маммолога, она меня даже перед месячными не смотрела, говорила не понятно, гормоны скачут — грудь вся набухает. а сейчас тем более ничего не понять dntknw у меня вот сейчас уплотнения нет.
дуняша: ,вот вот. только я думаю, что сейчас уже поздновато идти. надо было до беременности. когда я была у маммолога, она меня даже перед месячными не смотр .
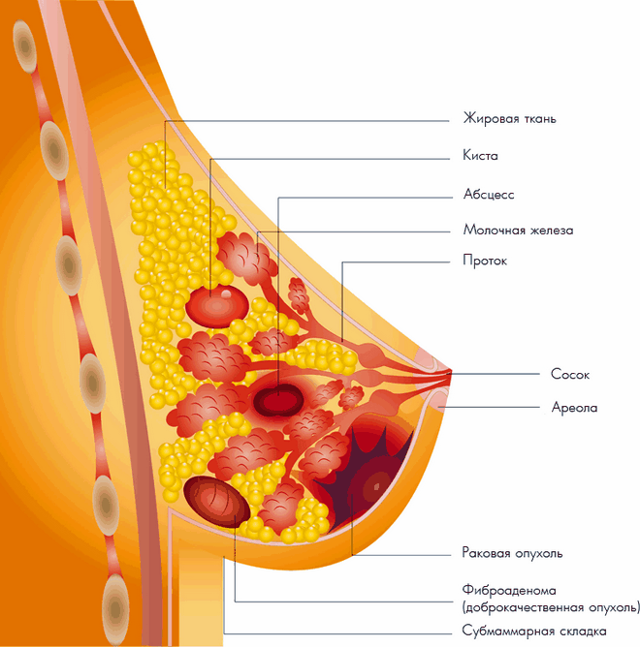
Лечение лактоцеле
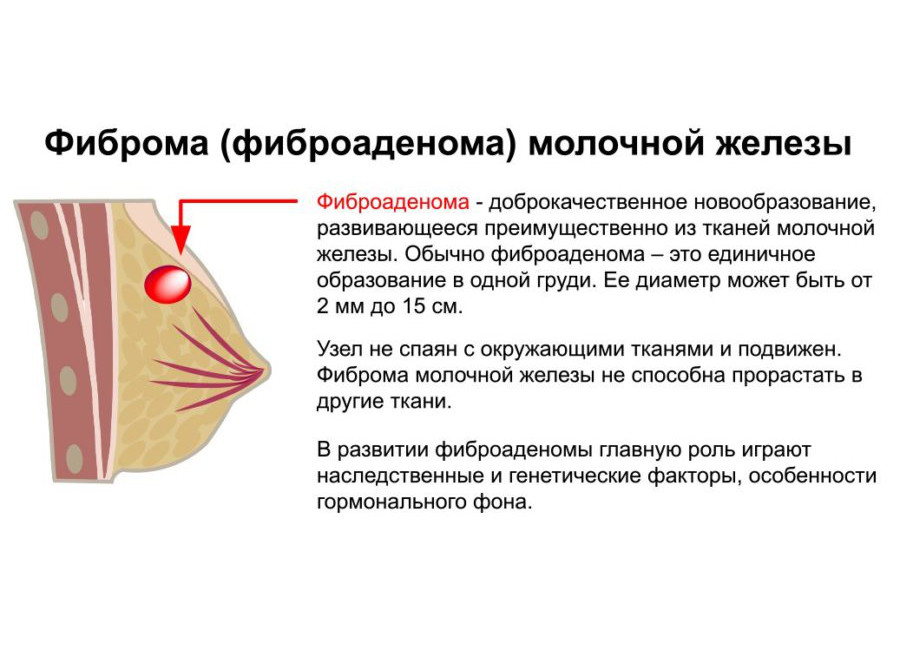
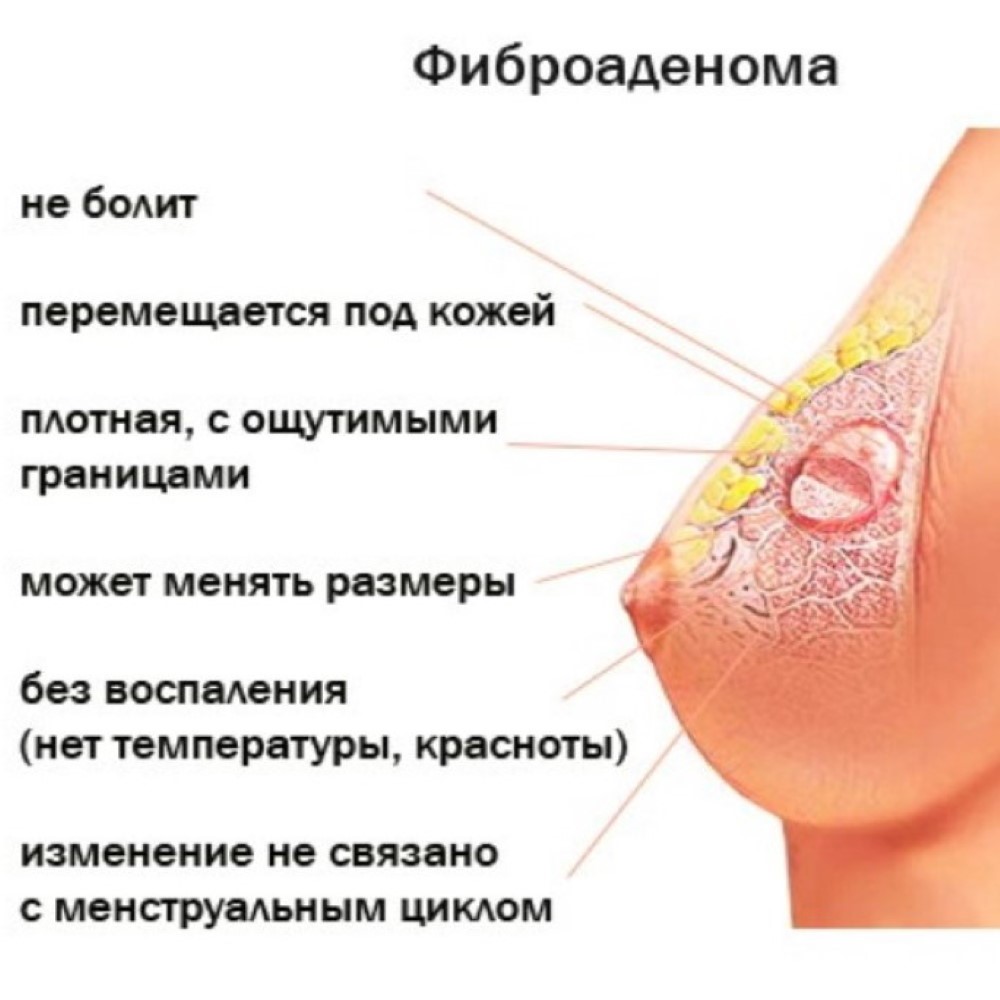
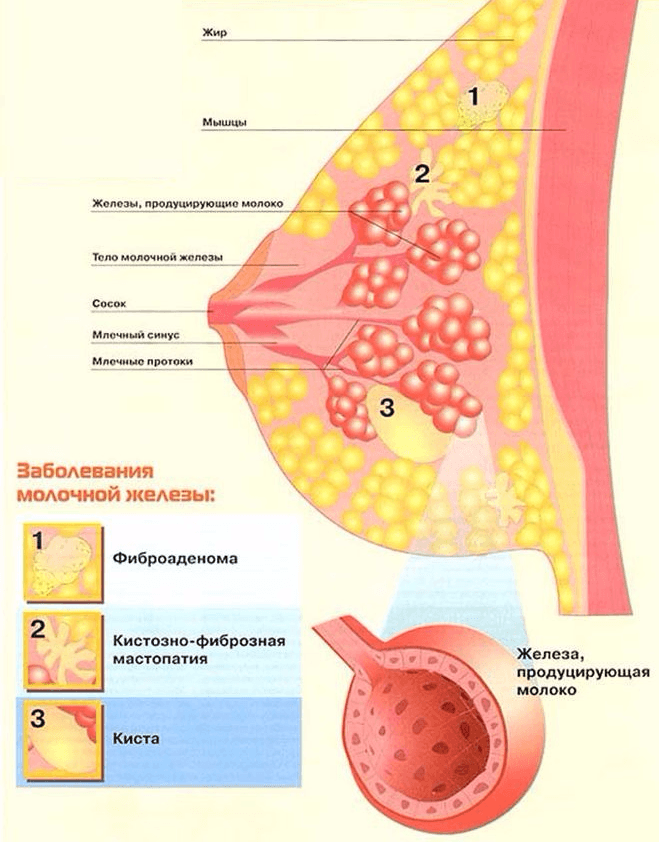
Это доброкачественные образования, и в подавляющем большинстве случаев происходит спонтанное разрешение процесса. У небольшого процента пациенток есть остаточные скопления, которые могут имитировать фиброаденому или сложную кисту.
Лечение галактоцеле проводится при:
- достаточно больших кистах (более 10 мм диаметром);
- присоединении вторичной инфекции, нагноении;
- разрыве кист.
Медикаментозная терапия с применением гормональных препаратов (используют гестагены, препараты и дозировка индивидуальны). Проводится, если причиной галактоцеле являются гормональные нарушения.
Склерозирование. Проводится только в случае неосложненных неинфицированных кист, при помощи пункционной аспирации, содержимое кист отсасывают, полость кисты склерозируют спиртом или воздухом (пневмосклерозирование). Рубцов не остается, однако, метод не всегда надежный из-за возможного рецидива.
Склерозирование
Хирургическое вмешательство. Показано при:
- кистах большого размера;
- подозрении на возможный злокачественный процесс.
Пораженную дольку иссекают вместе с кистой, содержимое которой отправляют на гистопатологическое исследование. Недостатки: проводится под наркозом, остается косметический дефект.
При развитии осложнений — мастита или абсцесса — проводят вскрытие гнойника, удаление его содержимого и ставят дренаж для оттока. Обязательно назначают противовоспалительную терапию. Позже, после купирования воспаления, кисту удаляют.
Обзор
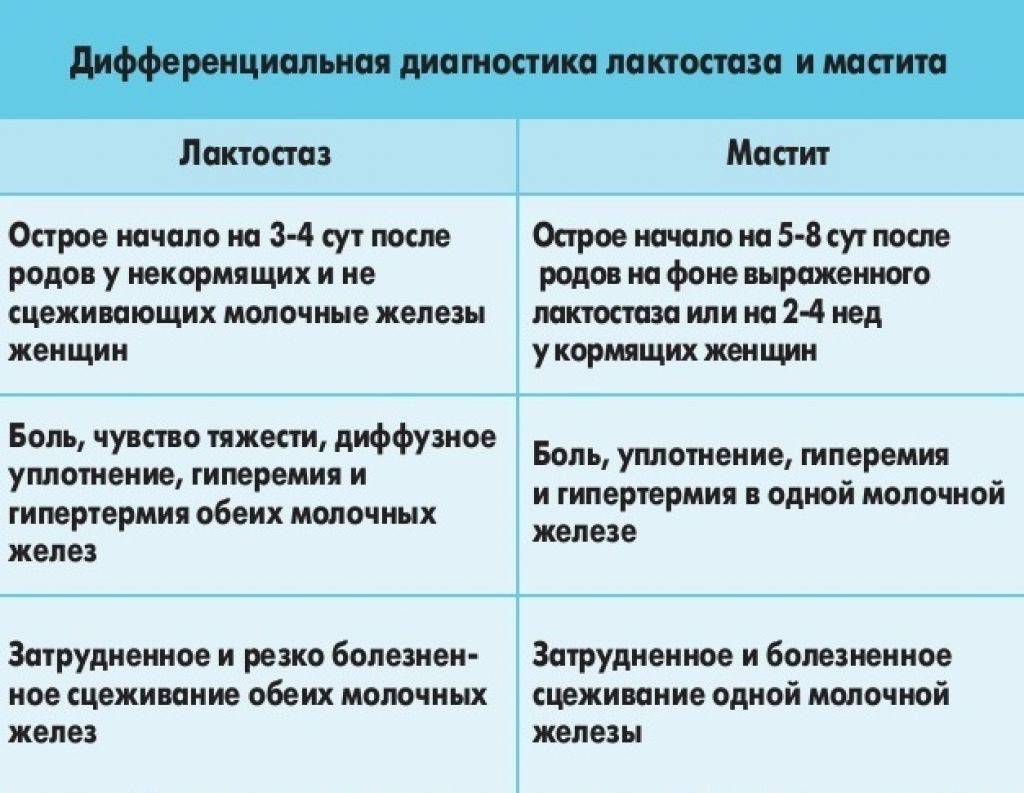
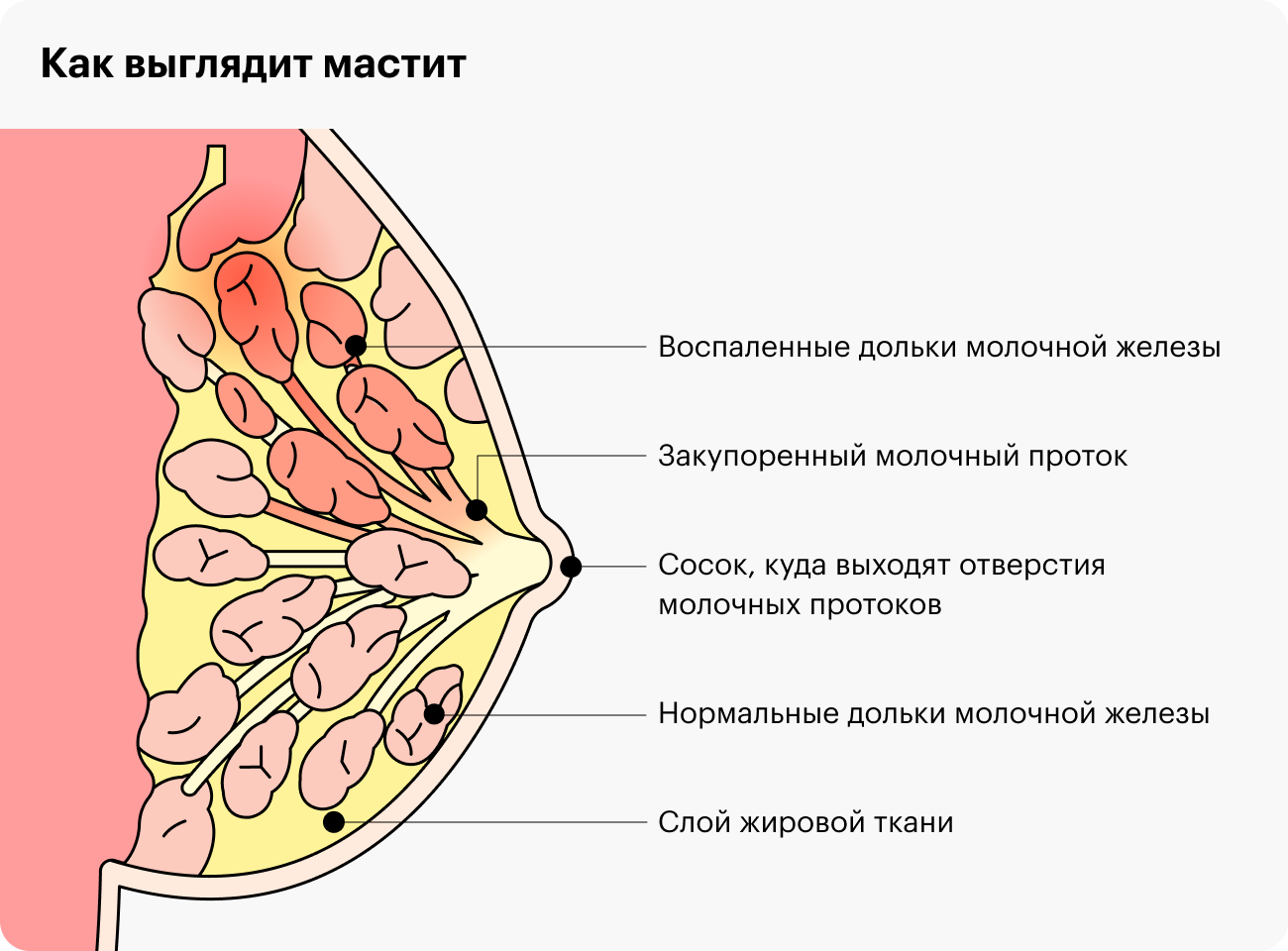
Мастит — это инфекционное воспаление молочных желез, которое чаще всего развивается у женщин после родов и связано с грудным вскармливанием.
Лактационный (связанный с грудным вскармливанием) мастит составляет 95% всех воспалительных заболеваний молочной железы у женщин. Мастит не связанный с кормлением грудью встречается значительно реже и может возникать даже у мужчин и новорожденных детей.
Чаще всего лактационный мастит развивается на 2–3 неделе после родов на фоне застоя молока в молочной железе — лактостаза. Патологический лактостаз часто рассматривают как начальную стадию мастита. Застой молока способствует развитию инфекции, которая попадает в железу через микроповреждения, а также через молочные протоки соска от новорожденного во время кормления. Если молоко долго застаивается в груди, бактерии начинают активно размножаться в нем, что приводит к развитию воспаления.
Обычно мастит развивается на 3–4 день лактостаза. При своевременном устранении застоя молока, как правило, удается предотвратить мастит.
Развитие симптомов мастита происходит быстро, в течение нескольких часов. Без лечения состояние постепенно ухудшается, симптомы усугубляются, температура становится выше.
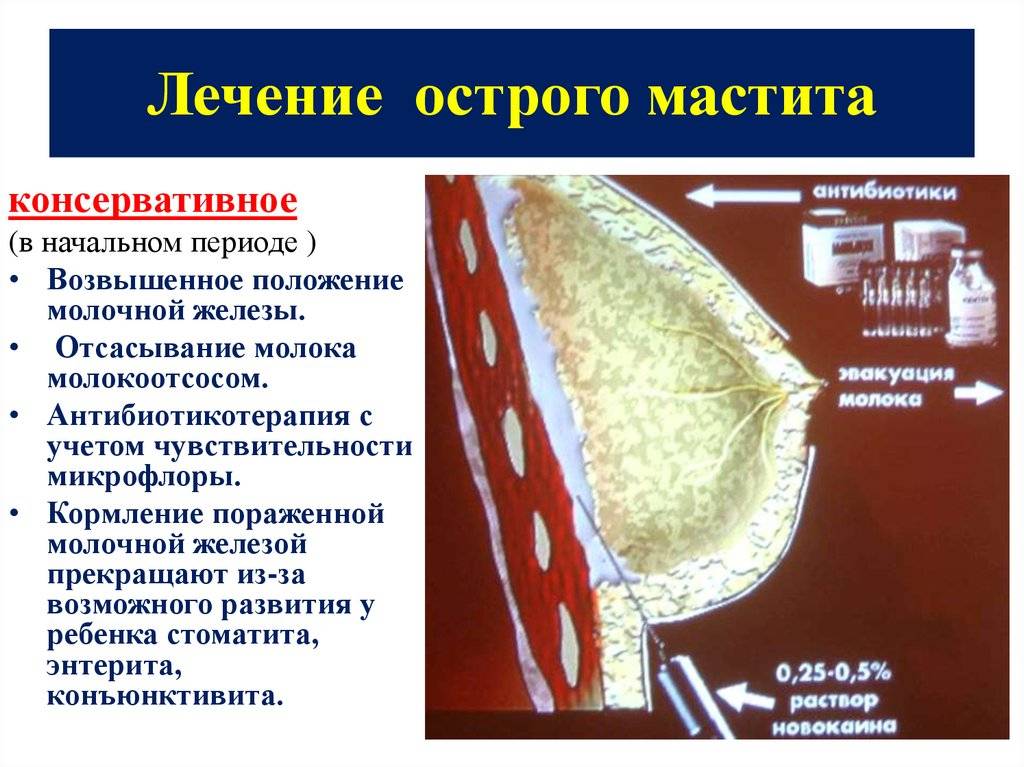
С начальными стадиями лактационного мастита обычно удается справиться с помощью простых мер: массажа, изменения техники кормления и сцеживания, физиопроцедур. Поздние стадии болезни протекают очень тяжело, требуют приема антибиотиков, отлучения ребенка от груди и оперативного вмешательства. После хирургической операции нередко остаются грубые рубцы, которые портят внешний вид молочной железы и заставляют женщину обращаться к пластическим хирургам.
Причины ларингита
Причиной крупа чаще всего становится вирусная инфекция:
| ПРИЧИНЫ | КОММЕНТАРИЙ | ||
| причины: | Инфекции | комментарий: | Причиной возникновения острого ларингита может стать инфекция, которая проникает в слизистую глотки и гортани и легко активизируется на фоне снижения общего и местного иммунитета.К основным возбудителям острого и хронического ларингита относятся преимущественно стрептококки и стафилококки, которые могут активизироваться под влиянием неблагоприятных факторов. |
| причины: | Неинфекционные причины | комментарий: | – курение и алкоголь- химический и термический ожог гортани- аллергия- сильные голосовые нагрузки |
Факторы риска развития острого ларингита:
- снижение иммунитета
- общее и местное переохлаждение
- заболевания глотки и околоносовых пазух
- влияние вредных привычек
Острое воспаление слизистой оболочки гортани может являться следствием катарального воспаления слизистой оболочки носа, околоносовых пазух (синусит) или глотки (тонзиллит, фарингит).
Среди бактерий частыми возбудителями острого ларингита являются:
- гемофильная палочка (H. Influenzae)
- хламидии пневмония (Chlamydia pneumoniae)
- моракселла (Moraxella catarrhalis)
- пневмококк (S. pneumoniae)
Основные причины мастопатии при вскармливании
Мастопатия всегда проявляется из-за избытка в женском организме эстрогена. Именно поэтому мастопатия может беспокоить и будущих мам: во время беременности концентрация эстрогена стремительно возрастает, поскольку его начинает синтезировать еще и плацента плода. Но дальше должен начать вырабатываться прогестерон, так как необходим для нормального вынашивания ребенка. При его дефиците без гормональной терапии не обойтись.
При нормальном же течении беременности эстрогено-прогестероновый баланс нормализуется, что ведет к исчезновению признаков мастопатии. Дальнейшая ситуация будет полностью зависеть от лактации. После родов происходит очередная гормональная перестройка, связанная с необходимостью выработки молока
Здесь важно не допустить застоя молока и лактостаза, поэтому малыша следует как можно скорее приложить к груди
Во время лактации снижается уровень эстрогена, а также возрастает продуцирование прогестерона и пролактина. Поэтому для избежания мастопатии следует кормить малыша грудью не менее 3 месяцев. Однако у впервые рожавших женщин мастопатия возникает именно в период грудного кормления. Это связывают с такими причинами:
- трещины на сосках;
- застой в груди и лактостаз;
- неполное опустошение молочной железы;
- неверное прикладывание младенца к груди.
Если все делать правильно, то ни один молочный проток не пострадает от закупорки, а значит, не будет ни застойных явлений, ни лимфастаза. Также не будет развиваться и мастопатия. Но даже если она была ранее, то патология пройдет самостоятельно вследствие правильного кормления грудью.