Преимущества нашей клиники
Многопрофильная клиника «Энергия здоровья» — это опытный персонал и самое современное оборудования для диагностики и лечения различных заболеваний. Мы предоставляем каждому клиенту медицинские услуги высокого качества, которые включают:
- подробное обследование для точного определения причины жалоб;
- консультации узких специалистов непосредственно в клинике, а также общение с зарубежными врачами при необходимости;
- комплексное лечение, подобранное в соответствии с показаниями и индивидуальными особенностями организма;
- малые хирургические операции непосредственно в клинике;
- собственный дневной стационар для максимального удобства;
- составление реабилитационных программ;
- доступные цены и обслуживание в рамках ДМС.
Полинейропатия – это опасное осложнение многих состояний и заболеваний. Не стоит надеяться, что симптомы ограничиваются простым покалыванием, со временем состояние будет ухудшаться. Не затягивайте с обращением к врачу, запишитесь на консультацию к неврологам клиники «Энергия здоровья».
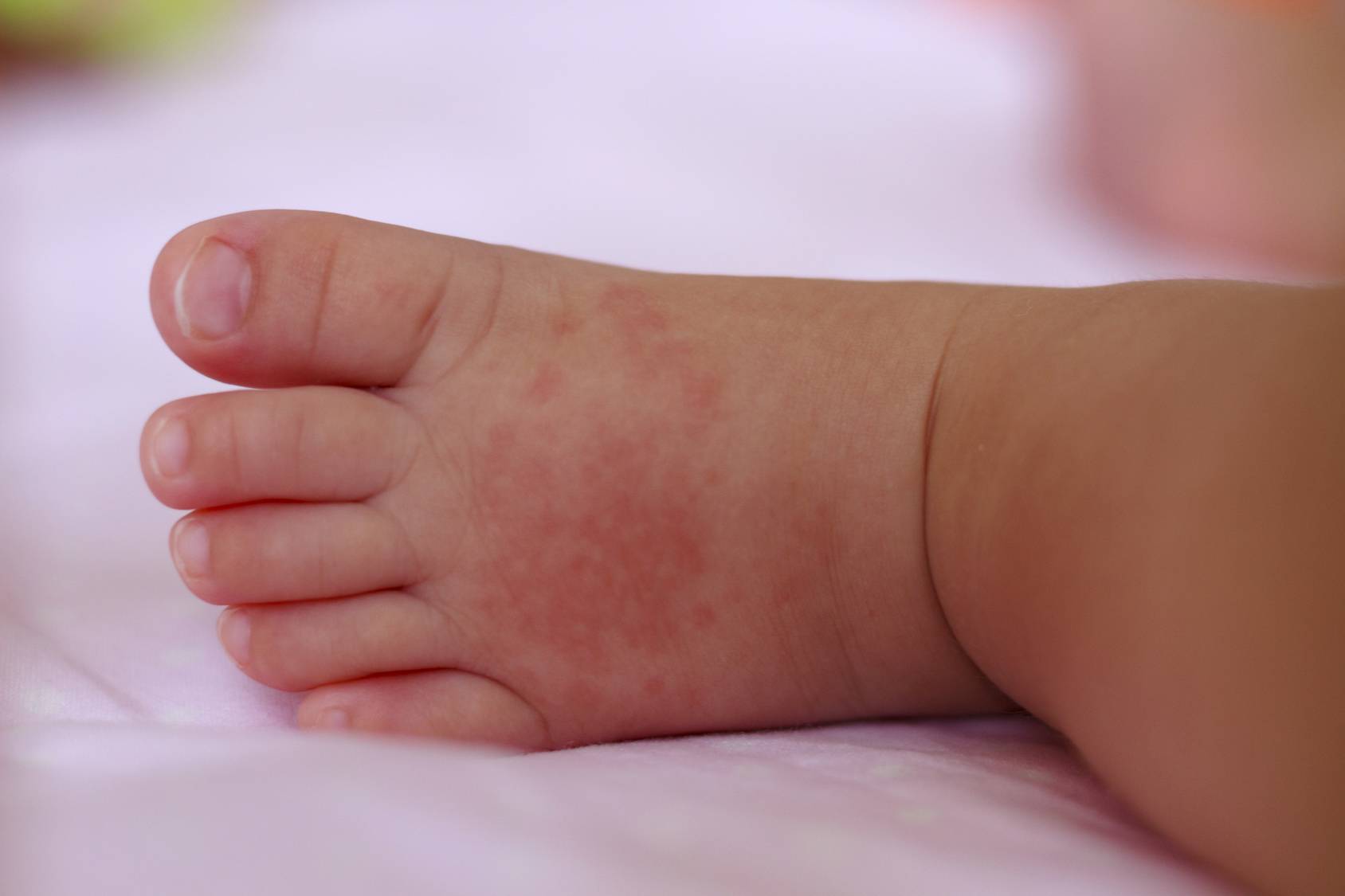
Почему возникает сыпь на стопах у ребенка?
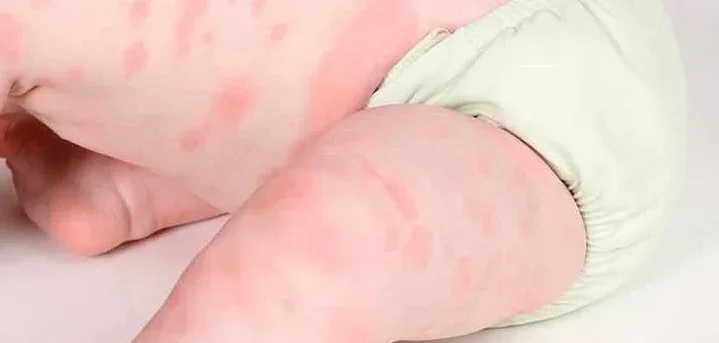
Другой распространенной причиной сыпи на стопах у детей является аллергическая реакция на различные вещества, такие как мыло, шерсть или синтетические материалы. Аллергическая реакция может вызывать покраснение, опухоль и сыпь на стопах.
Также сыпь на стопах у ребенка может быть вызвана контактным дерматитом, который может возникнуть из-за неправильного подбора обуви или носки. При натирании обувью или недостаточной вентиляции ног возникает раздражение на стопах, что приводит к появлению сыпи.
Некоторые инфекционные заболевания, такие как коклюш, герпес или розеола, также могут вызывать сыпь на стопах у ребенка. В таких случаях сыпь обычно сопровождается другими симптомами, такими как лихорадка, боль в горле или насморк.
Если у ребенка возникает сыпь на стопах, родители должны обратиться к педиатру для получения правильного диагноза и назначения соответствующего лечения. В большинстве случаев сыпь на стопах не является серьезной проблемой и может быть легко управляема с помощью регулярного ухода за ногами и применения местного лечения
Однако, в некоторых случаях сыпь может быть связана с более серьезными заболеваниями, поэтому важно получить медицинскую помощь
Виды высыпаний на ногах
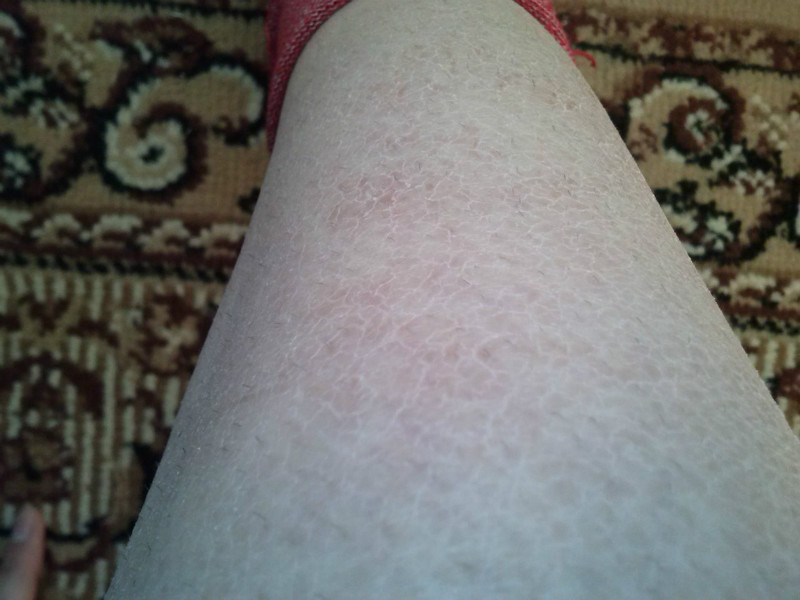
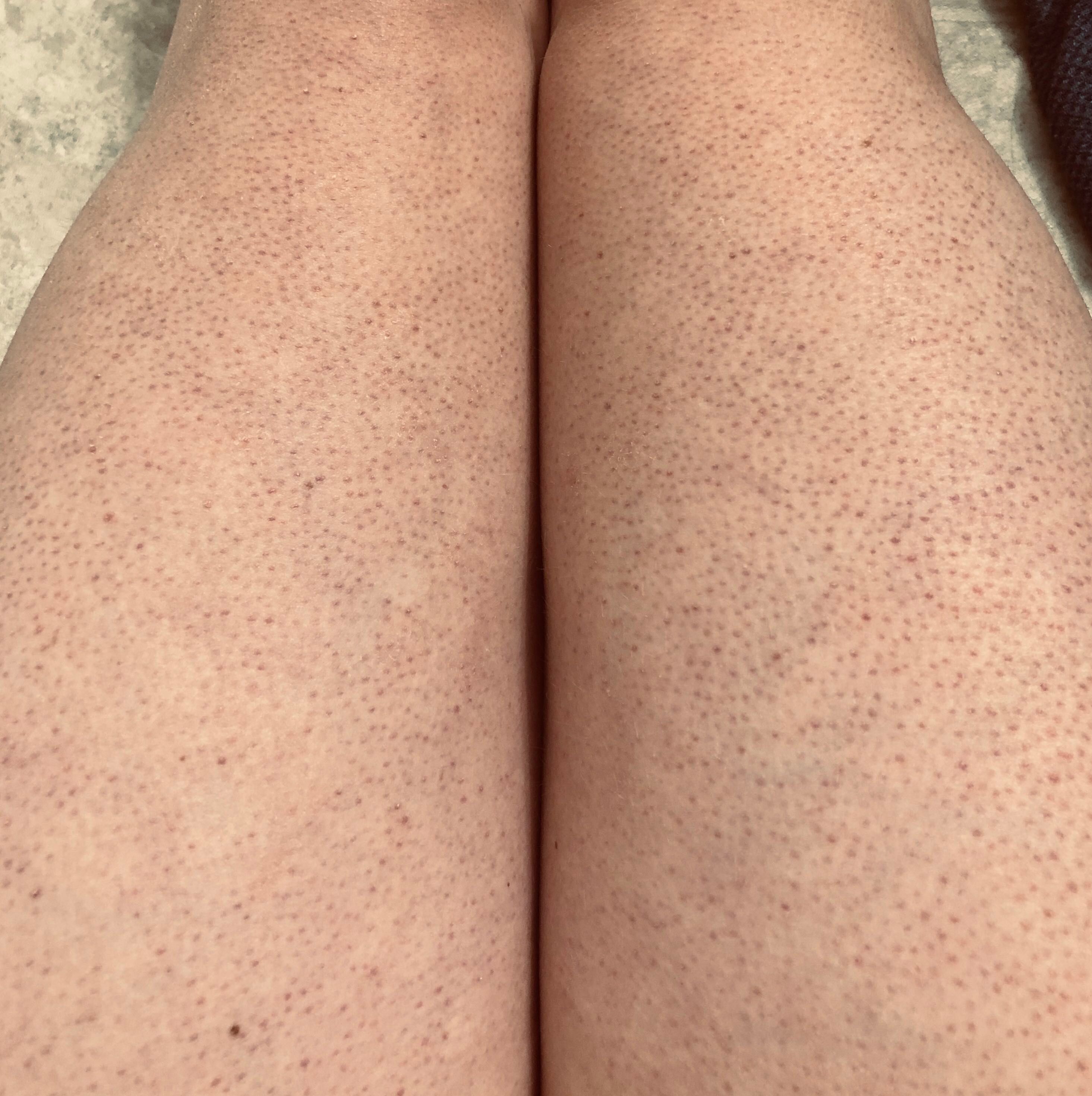
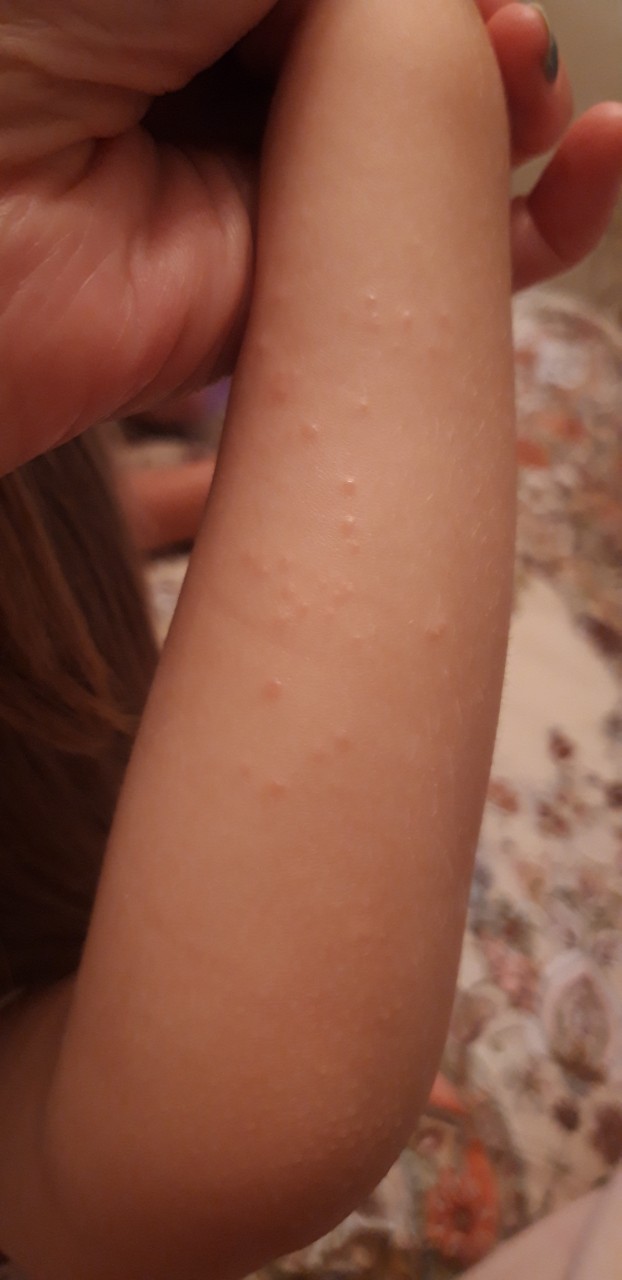
Сыпь у ребенка может локализоваться на бедрах, ступнях, голенях, пятках, икрах и под коленками. Пузырьки, пятнышки бывают единичными, но они также могут покрывать большие участки тела малыша. В некоторых случаях покраснения сопровождаются зудом и шелушением кожных покровов. Внешний вид кожи отличается в зависимости от причины возникновения сыпи. На ногах у детей встречаются следующие виды высыпаний:
ЧИТАЕМ ТАКЖЕ: сыпь на руке у ребенка в виде маленьких прыщей: фото
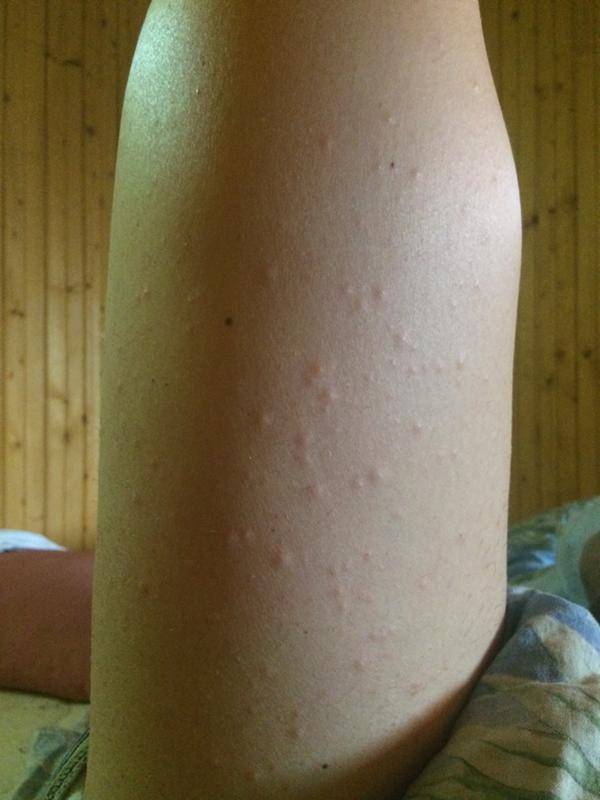
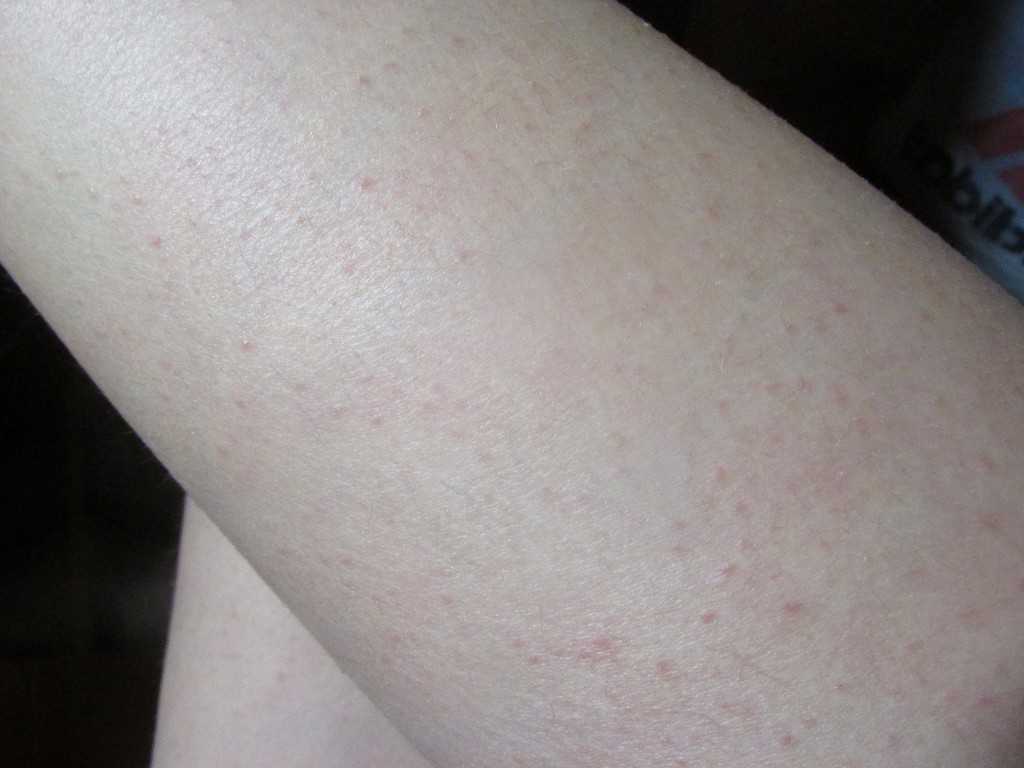
- маленькие красные точки;
- пузырьки с прозрачной жидкостью внутри;
- бесцветная белая сыпь;
- крупные пятна в форме звездочек;
- папулы под коленками;
- плотно расположенные красные шершавые пятна;
- пузырьки с красной окантовкой на ступнях и коленях;
- покраснение в форме «носков»;
- зудящая сухая сыпь;
- крупные волдыри (рекомендуем прочитать: как лечить волдыри на ногах у ребенка?);
- воспаленные внутрикожные шишки, которые чешутся;
- гнойные прыщики.
Медикаментозное лечение
В зависимости от этиологии возникновения патологических элементов на кожном покрове, рекомендуют препараты наружного и внутривенного введения. Лечить аллергическую сыпь у ребенка можно дома, однако схема терапия назначается только доктором.
Антигистаминные лекарства

Рекомендуют при острой аллергии, а также в качестве профилактики обострения. Ребенку прописывают лекарства, которые не обладают седативным свойством – не вызывают сонливость, вялость и апатию, заторможенность. Обычно это препараты второго и третьего поколения.
- Капли Фенистал для лечения крапивницы, пищевой и лекарственной аллергии, аллергического ринита у грудничка и детей старшего возраста. Можно принимать с первых дней жизни.
- Капли Зиртек избавляют от симптомов крапивницы, атопического дерматита. Допустимо использование только с полугода.
Маленьким детям чаще назначают капельки или сиропы для внутреннего применения. Ребенку старшего возраста можно давать таблетки.
Гормональные медикаменты местного применения
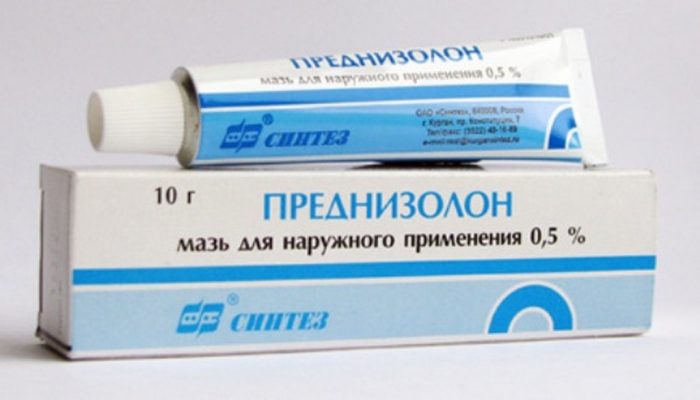
Назначаются только при обширных поражениях кожного покрова. Гормональные вещества, входящие в состав кремов и мазей, эффективно избавляют от сыпи и зуда. Улучшение наблюдается спустя 2-3 использования.
Препараты первого класса:
- Мазь Преднизолон . Показания: слабовыраженный дерматит. Применяют на любых участках кожного покрова. Противопоказание – до 2-летнего возраста;
- Крем Гидрокортизон . Показания аналогичные. Назначают с 6 месяцев.
При отсутствии терапевтического эффекта вследствие применения препаратов первого класса, назначают 2 или 3 поколение.
Другие лекарственные средства
Лекарства негормонального свойства обладают антисептическим и увлажняющим эффектом, обеспечивают регенерирующее действие. Детям назначают Гистан, Бепантен, Солкосерил, Пантодерм. Если присоединился вторичный инфекционный процесс, рекомендуют антибактериальные и противогрибковые средства. Используются только по показаниям, небольшой период времени.
Когда причиной высыпания является паразитарная болезнь, назначают противогельминтные лекарства; при интоксикации организма необходимы энтеросорбенты (активированный уголь).
Видео по теме:
Вопрос-ответ:
Какие могут быть причины появления сыпи под коленками, на ногах и в паху у ребенка?
Сыпь под коленками, на ногах и в паху у ребенка может быть вызвана различными причинами. Одной из самых распространенных причин является аллергическая реакция на пищу, контакт с аллергенами или применение некачественных косметических средств. Также, сыпь может быть связана с инфекционными заболеваниями, такими как ветрянка, краснуха или скарлатина. Другими возможными причинами являются экзема, псориаз и грибковые инфекции.
Какие симптомы сопровождают сыпь под коленками, на ногах и в паху у ребенка?
Симптомы сыпи под коленками, на ногах и в паху у ребенка могут варьироваться в зависимости от причины. Обычно сыпь сопровождается зудом, покраснением и опуханием кожи. Могут также появиться пузырьки, сухие пятна или волдыри. В случае инфекционных заболеваний, возможны лихорадка, головная боль и общая слабость.
Как можно лечить сыпь под коленками, на ногах и в паху у ребенка?
Лечение сыпи под коленками, на ногах и в паху у ребенка зависит от причины. Если сыпь вызвана аллергией, рекомендуется исключить контакт с аллергенами и применять противоаллергические средства. В случае инфекционных заболеваний, может потребоваться применение антибиотиков или антивирусных препаратов. Для смягчения симптомов зуда и воспаления можно использовать местные препараты, такие как кремы или мази.
Как можно предотвратить появление сыпи под коленками, на ногах и в паху у ребенка?
Сыпь под коленками, на ногах и в паху у ребенка может быть вызвана различными причинами. Одной из самых распространенных причин является аллергическая реакция на пищу, домашнюю пыль, животных или средства гигиены. Другой возможной причиной может быть инфекционное заболевание, такое как краснуха или ветряная оспа. Также сыпь может быть связана с экземой, псориазом или другими кожными заболеваниями.
Какие симптомы сопутствуют сыпи под коленками, на ногах и в паху у ребенка?
Симптомы сыпи под коленками, на ногах и в паху у ребенка могут варьироваться в зависимости от причины. Однако общими симптомами могут быть зуд, покраснение кожи, появление пузырьков или высыпаний. В некоторых случаях может наблюдаться отечность или шелушение кожи. Если сыпь сопровождается лихорадкой, болью или другими необычными симптомами, необходимо обратиться к врачу.
Домашние средства от сыпи
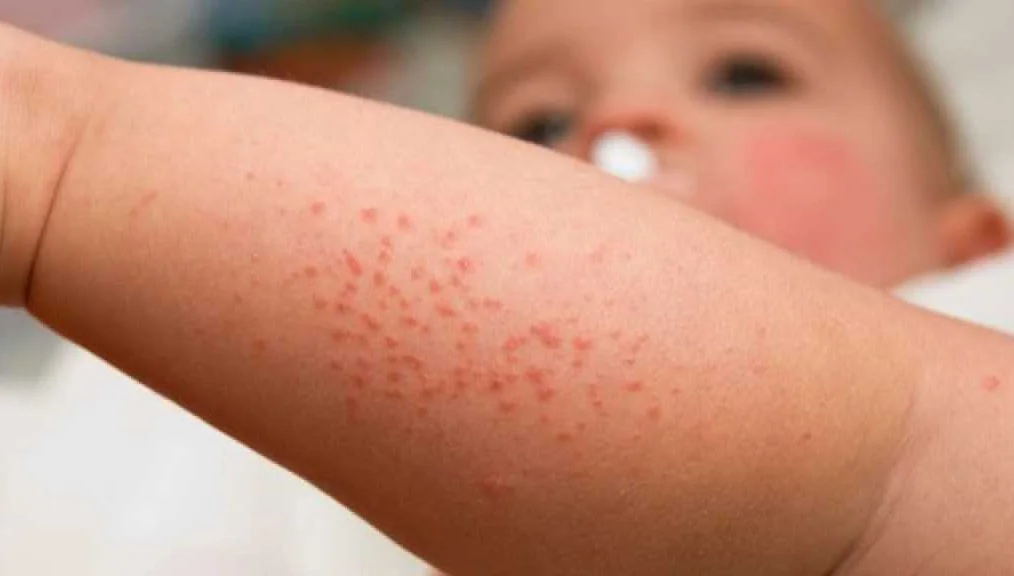
Сыпь на коже у ребенка может вызывать дискомфорт и зуд. Чтобы облегчить симптомы и ускорить процесс заживления, можно использовать домашние средства. Однако перед применением любых средств необходимо проконсультироваться с врачом, особенно если сыпь сопровождается другими симптомами или не проходит длительное время.
Вот несколько домашних средств, которые могут помочь при сыпи:
Охлаждение: Нанесите холодный компресс на сыпь, чтобы снять зуд и воспаление. Для этого можно использовать леденцы, завернутые в мягкую ткань, или просто холодную воду. Не наносите лед напрямую на кожу ребенка, чтобы избежать обморожения.
Овсяные ванны: Добавьте в теплую ванну немного овсяного отвара или овсяных хлопьев. Овсянка поможет смягчить кожу и уменьшить зуд. После ванны аккуратно вытрите кожу ребенка мягким полотенцем, не натирая.
Натуральные масла: Некоторые натуральные масла, такие как масло кокоса или оливковое масло, могут помочь увлажнить и успокоить кожу. Нанесите небольшое количество масла на сыпь и аккуратно втирайте его в кожу.
Лечебные кремы и мази: В аптеке можно приобрести специальные кремы и мази для лечения сыпи. Обратитесь к фармацевту или врачу для выбора подходящего препарата
Избегайте раздражающих средств: При сыпи важно избегать использования агрессивных средств, таких как мыло или косметика с химическими добавками
Причиной сыпи может быть аллергическая реакция, поэтому стоит обратить внимание на состав средств, которые использует ребенок
Когда обратиться к врачу
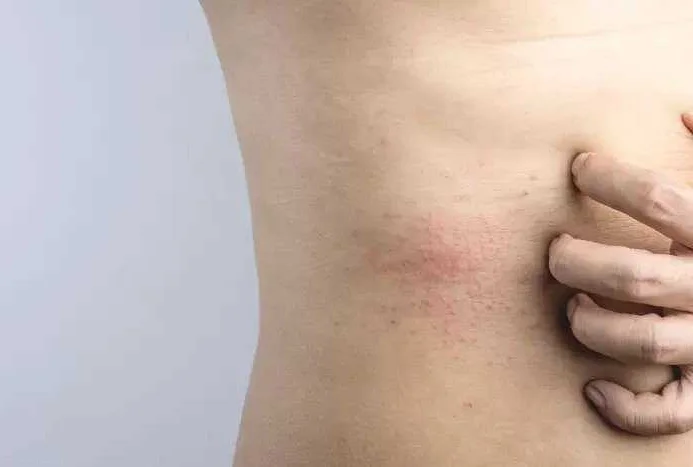
Если у ребенка появилась сыпь под коленками, на ногах или в паху, необходимо обратиться к врачу в следующих случаях:
- Сыпь не исчезает в течение нескольких дней или ухудшается.
- Сыпь сопровождается сильным зудом, болезненностью или отеком.
- Ребенок испытывает общую слабость, повышенную температуру или другие необычные симптомы.
- Сыпь появилась после контакта с возбудителем инфекционного заболевания (например, в случае ветрянки или краснухи).
- Ребенок имеет историю аллергических реакций или других кожных заболеваний.
Врач проведет осмотр, задаст вопросы о симптомах и истории заболевания, возможно, назначит лабораторные исследования или обследование кожи. На основе полученных данных врач сможет поставить диагноз и назначить соответствующее лечение.
Контагиозный моллюск
Заражение этим заболеванием, имеющим вирусную этиологию, происходит контактным способом, например, в детском саду при использовании общих игрушек, полотенец, одежды, постельного белья. Наиболее подвержены заражению в данном случае малыши 3 – 4 лет. Дети, чей возраст составляет от 7 до 10 лет заражаются значительно реже. Случаи инфицирования подростков старше 15-и лет единичны.
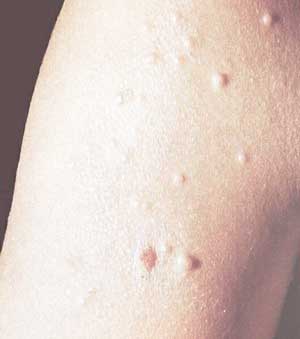 Контагиозный моллюск
Контагиозный моллюск
При проникновении в организм этой инфекции на теле ребенка начинают появляться узелки белого цвета и плотной структуры, имеющие небольшую выемку в центральной части. Образуются они на разных частях тела, нередко на руках и ногах, в области подмышек, на плечах, груди и спине. Элементы одиночные, крупные, но могут иметь разную плотность расположения. При надавливании на область кожи вокруг таких прыщей из их центральной части (углубления) происходит выделение содержимого творожистой структуры.

Импетиго
Импетиго — это бактериальная инфекция кожи, которая чаще встречается в жаркую и влажную погоду. Это вызывает сыпь, которая может иметь вид кранных пятен, переходящих в заполненные пузыри или сочащуюся сыпь, покрытую желтыми струпьями. Импетиго чаще развивается там, где есть повреждения кожи, например, вокруг укусов насекомых или в складках кожи под коленями.
Что могут сделать родители: очистите зараженный участок водой с мылом. Слегка прикройте зараженную область, чтобы предотвратить контакт, который мог бы распространить инфекцию на другие части тела. Хорошо вымойте руки после лечения ранок вашего ребенка. Обрежьте ногти вашего ребенка и не давайте царапать кожу. Ребенок может распространить инфекцию на другие части своего тела. Вы можете покрыть сыпь повязкой, чтобы отвлечь ребенка от прикосновения к сыпи, но убедитесь, что воздух может проходить через повязку, чтобы кожа зажила. Легкие случаи могут лечиться антибиотиками, кремами для кожи, либо пероральными препаратами. Ваш педиатр может назначить исследование кожной культуры (мазок и посев, тестирование микрофлоры кожи вашего ребенка), чтобы определить, какие бактерии вызывают сыпь.
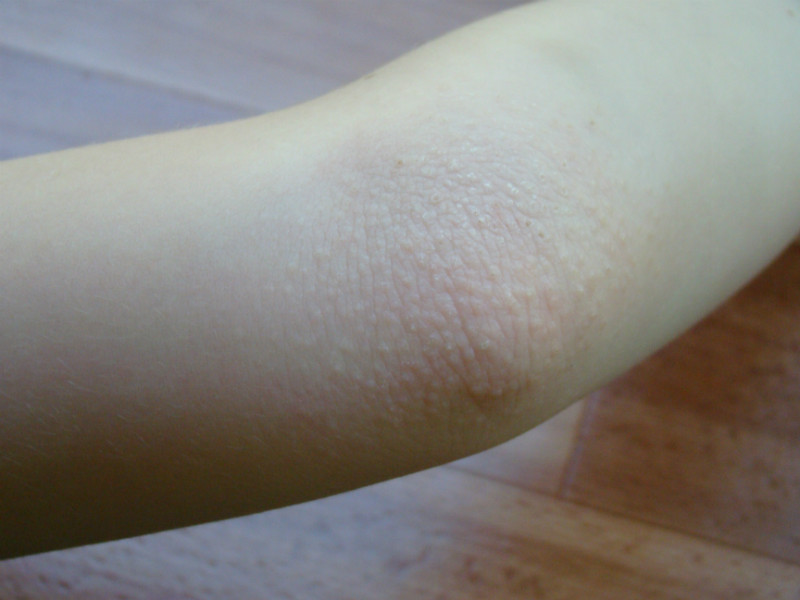
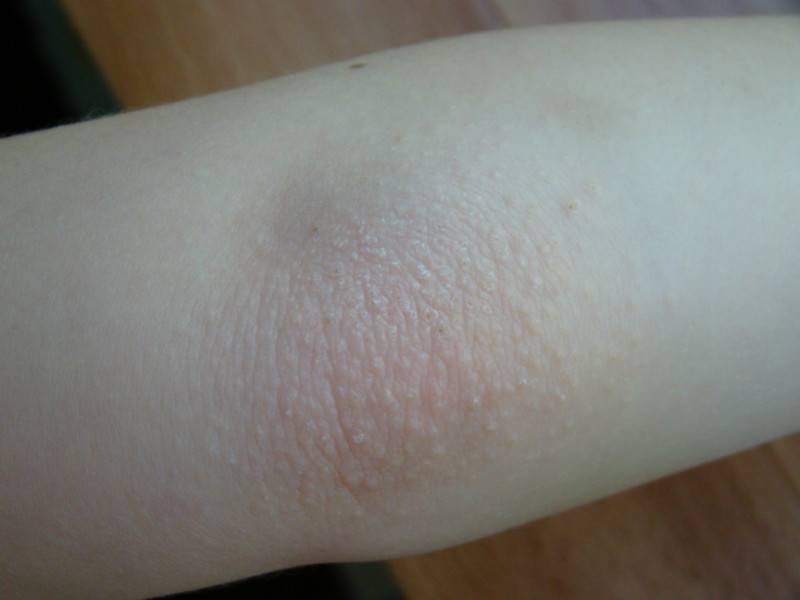
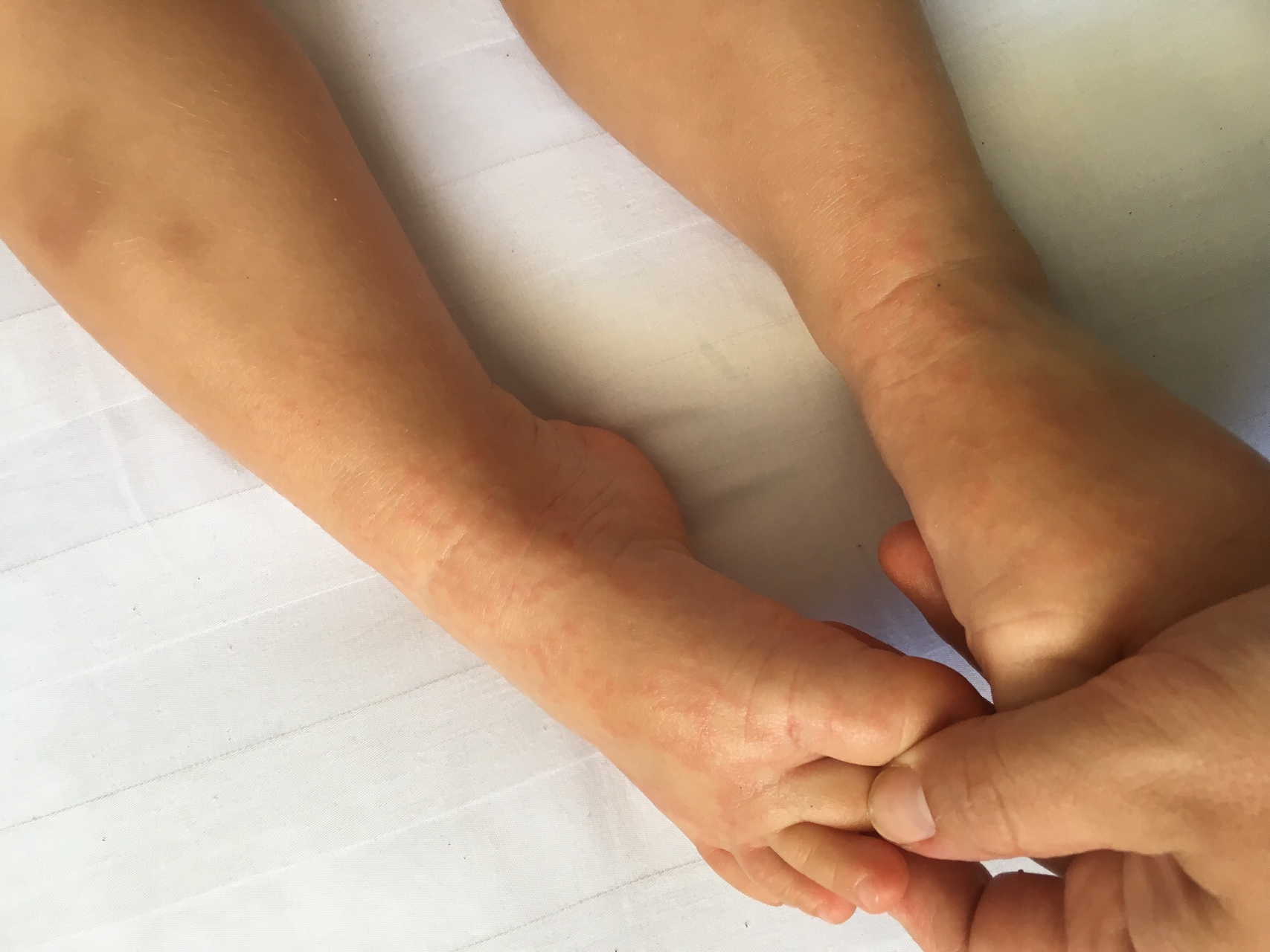
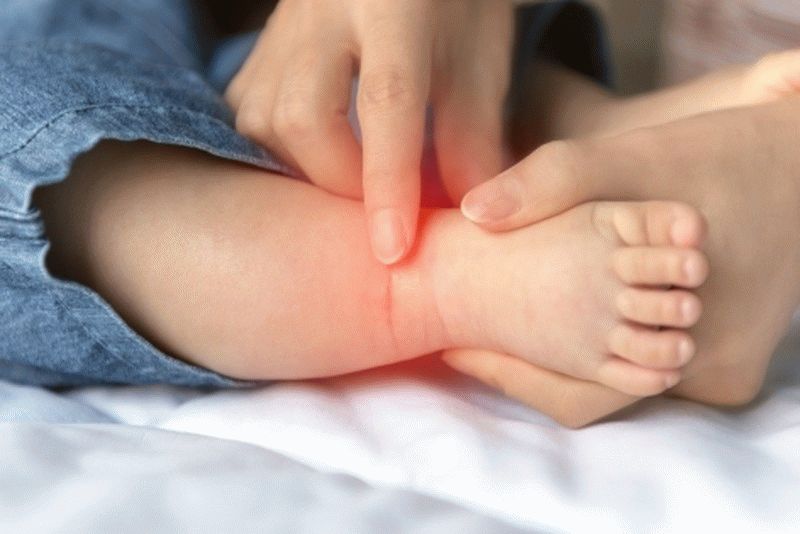
Сыпь под коленками
Сыпь под коленками у ребенка может быть вызвана различными причинами. Она может быть результатом аллергической реакции на пищу, контактного дерматита, инфекционных заболеваний или других состояний.
Симптомы сыпи под коленками могут включать покраснение, зуд, опухание, шелушение кожи, появление пузырей или высыпаний. У ребенка может быть также повышенная чувствительность или болезненность в области сыпи.
Для лечения сыпи под коленками рекомендуется соблюдать следующие меры:
- Избегайте раздражающих веществ. При аллергической реакции или контактном дерматите необходимо исключить контакт с веществом, вызывающим реакцию. Например, если сыпь вызвана аллергией на определенную пищу, следует исключить эту пищу из рациона ребенка.
- Следите за гигиеной кожи. Регулярно мойте область сыпи под коленками теплой водой и мягким мылом. После мытья тщательно высушите кожу и нанесите смягчающий крем.
- Используйте смягчающие средства. Нанесите на сыпь под коленками смягчающий крем или мазь, содержащую противовоспалительные компоненты, такие как пантенол или алоэ вера.
- При необходимости, проконсультируйтесь с врачом. Если сыпь под коленками не исчезает или ухудшается, обратитесь к педиатру или дерматологу для диагностики и назначения соответствующего лечения.
Распространенные причины
При появлении высыпаний родители должны понаблюдать за состоянием малыша и выявить сопровождающую симптоматику.
Перед визитом к педиатру необходимо выяснить следующее:
- Причиняют ли высыпания какой-либо дискомфорт (зуд, боль, шелушение и т. д.).
- Область поражения.
- Температуру тела.
- Другие жалобы ребенка.
Появление высыпаний может быть спровоцировано разными факторами, так как у детей часто отмечаются аллергические реакции, ослабление иммунной системы.
Распространенные причины появления сыпи на теле ребенка:
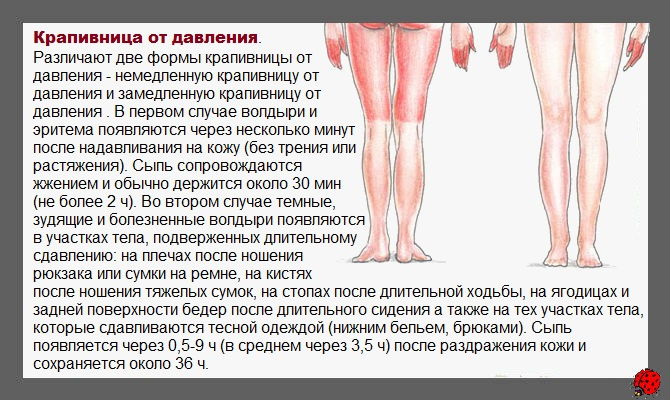
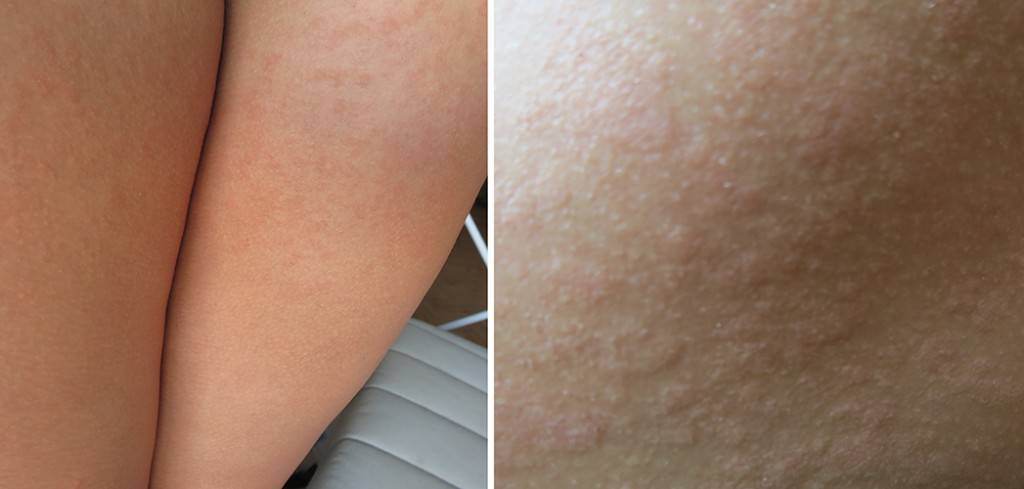
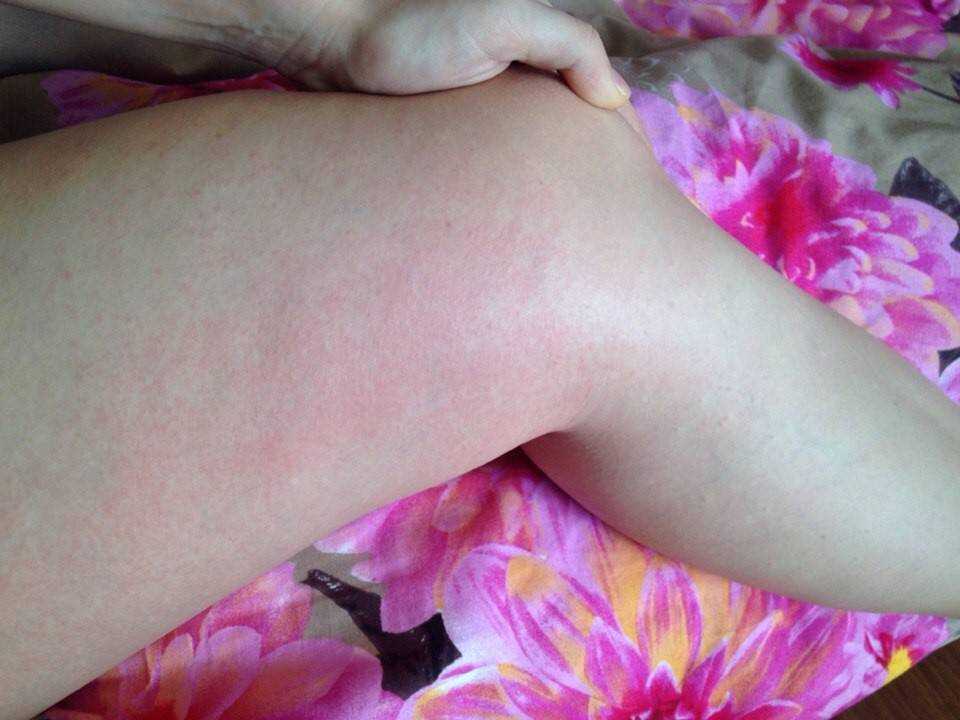
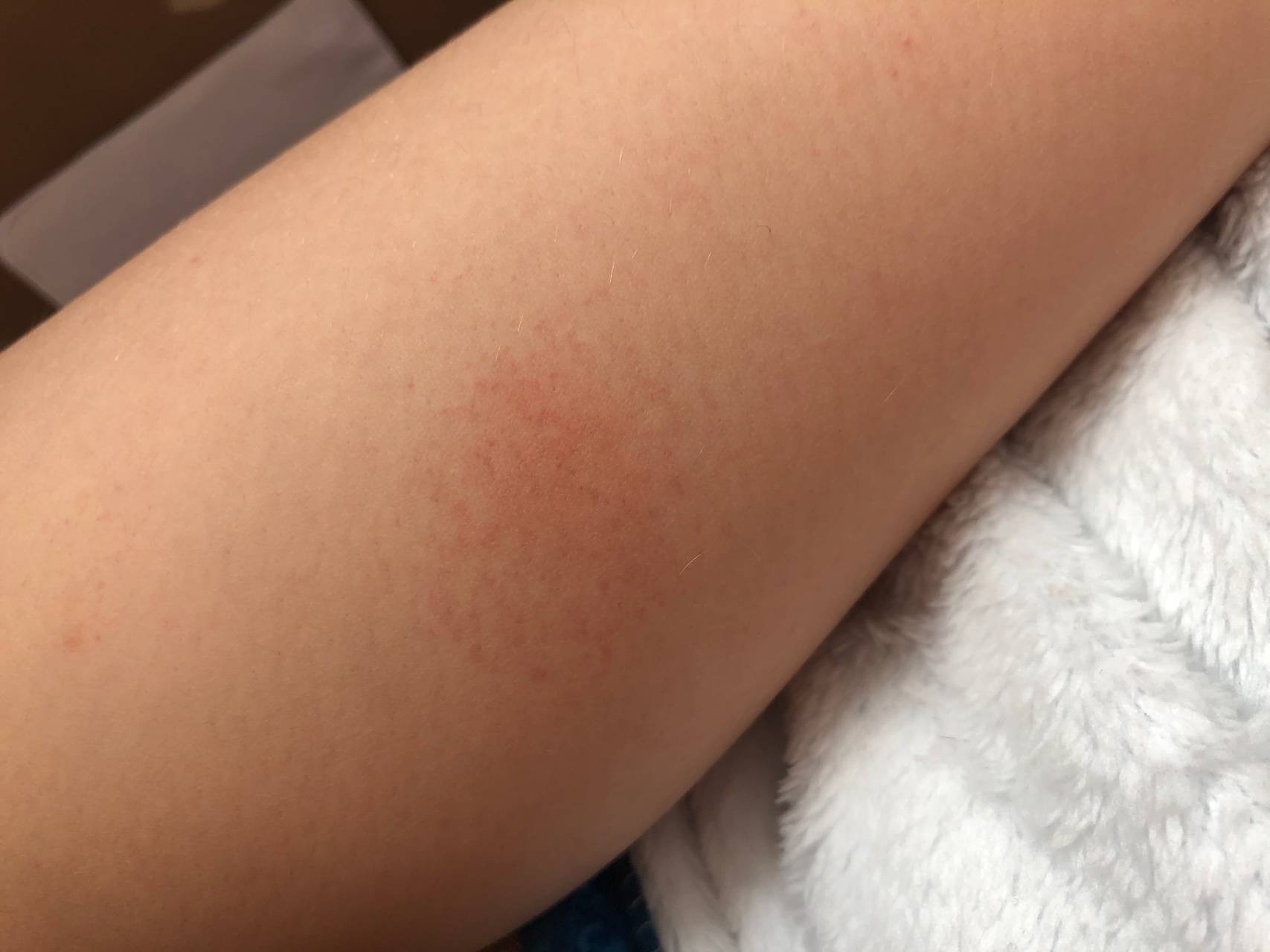
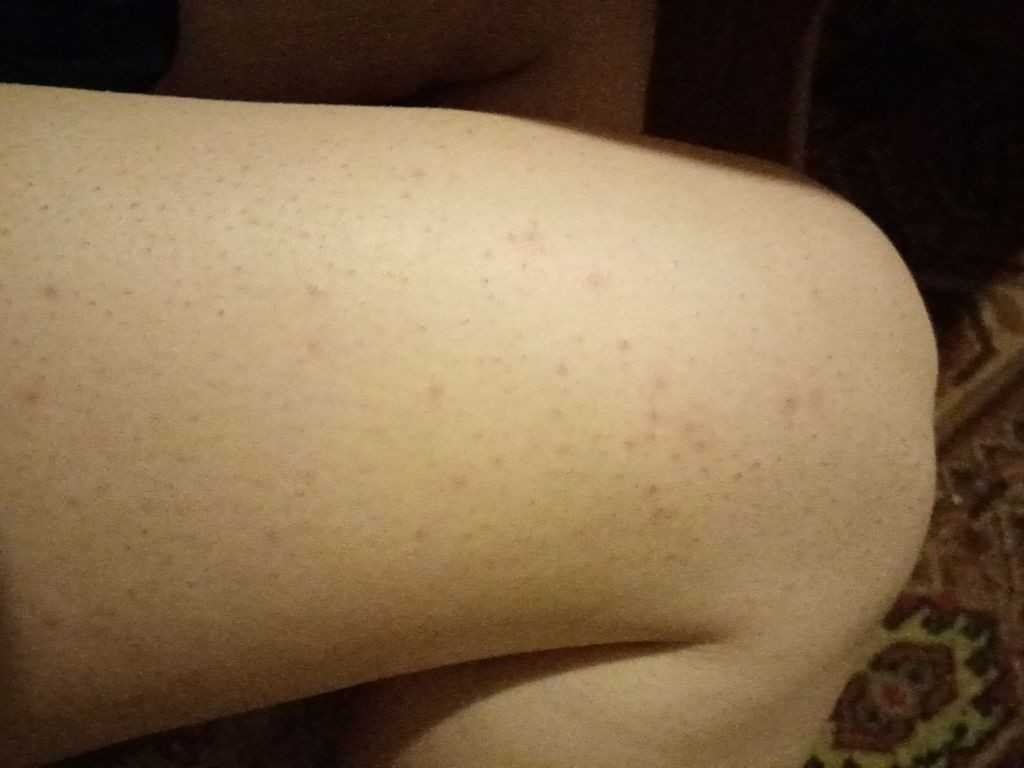
- Аллергическая реакция. Часто встречающиеся проявления – мелкие водянистые прыщики в области ног и крапивница. Дерматит аллергического происхождения сопровождается зудом пораженного участка. Существует аллергия на холод. Она проявляется красными пятнами большого размера, располагающимися на бедрах. Аллергию могут вызвать: шерсть животного, продукты, медикаменты.
- Инфекционные заболевания. Редко встречаются у детей в возрасте до 2 лет. К таким болезням можно отнести:
- корь – красные пузырьки небольшого размера, локализующиеся по всему телу; сопровождается повышенной температурой тела, насморком, кашлем;
- скарлатина – шершавая сыпь красного цвета; проявляется покраснением языка, рвотой, чувством жара;
- краснуха – мелкие розовые прыщики; сопровождаются увеличением температуры тела;
- менингококк – высыпания синего оттенка в форме звездочек; возникают совместно с болезненными ощущениями в суставах, тошнотой, повышенной температурой, обеспокоенностью, болью при глотании;
- ветряная оспа – волдыри, наполненные прозрачной жидкостью, поражающие все тело; сыпь чешется, сопровождается увеличением температуры;
- псевдотуберкулез – красная сыпь, располагающаяся на стопах; проявляется совместно с болезненными ощущениями в животе, поносом, высокой температурой;
- везилокупустулез – гнойники небольшого размера; иногда повышается температура тела до 37,3 градусов;
- везикулярный стоматит – образуются небольшие прыщики с венчиком красного цвета; поражается ротовая слизистая;
- энтеровирус — высыпания проявляются на внутренней стороне стопы; совместно возникает головная боль, тошнота, рвота, нарушение стула.
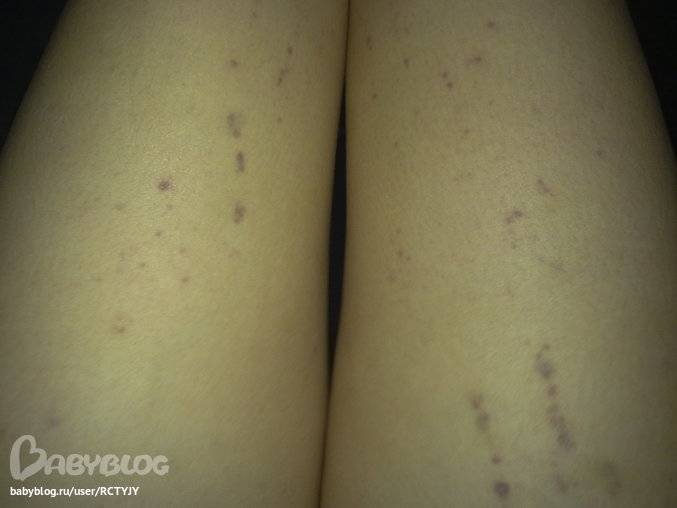
- Патологии сосудистой системы. Высыпания могут возникнуть из-за плохой свертываемости крови. Это происходит из-за пониженного уровня тромбоцитов и ломкости сосудов. Сыпь именуется геморрагической, может проявляться в виде точек, пятен, полосок от красноватого до лилового цвета. Такие высыпания не доставляют дискомфорта ребенку, но после их исчезновения появляются пятна, которые сопровождаются зудом и шелушением пораженных участков. Сыпь может возникнуть из-за заболевания васкулитом, которое поражает сосудистую систему.
- Гормональные изменения в организме.При рассматриваемой патологии образуются белые высыпания. Как правило, они имеют временный характер. Участки поражения не вызывают зуд, могут воспалиться.
- Заражение паразитами.Папулы образуются вследствие проникновения в организм чесоточного клеща, сопровождаются сильным зудом. Помимо этого, высыпания могут спровоцировать глисты. В результате жизнедеятельности паразитов в ЖКТ, появляются угри, фурункулы, крапивница. При откладывании яиц гельминтами на кожном покрове образуются твердые узелки. Заражение может произойти от укусов кошек, собак, насекомых.
- Недостаточная гигиена тела малыша. Из-за усиленного выделения пота в жару, несоблюдения правил личной гигиены, ношения синтетической одежды может возникнуть потница. Более серьезное последствие плохой гигиены – грибковая болезнь на ступнях. Заражение берет начало у пальцев ног, после чего распространяется на всю ступню. Образуется белая сыпь, которая зудит и шелушится. По истечении времени развивается неприятный запах.
Родителям следует знать всю информацию о главных признаках патологии, для того чтобы своевременно обратиться за медицинской помощью.
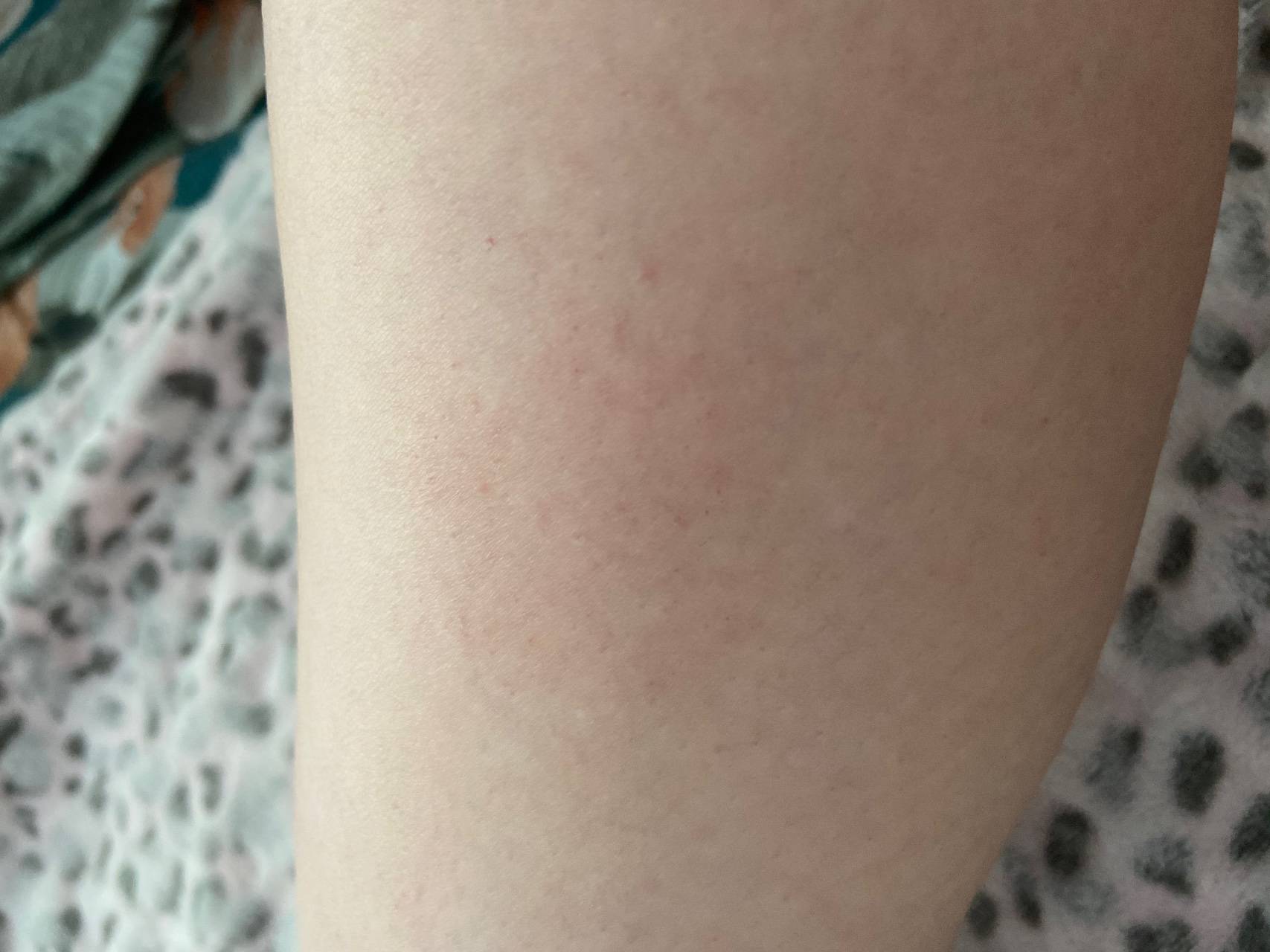
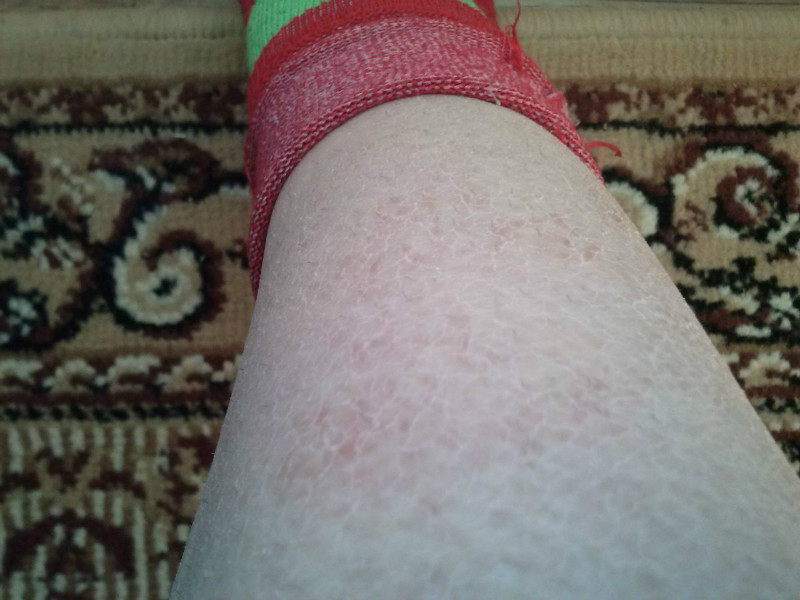
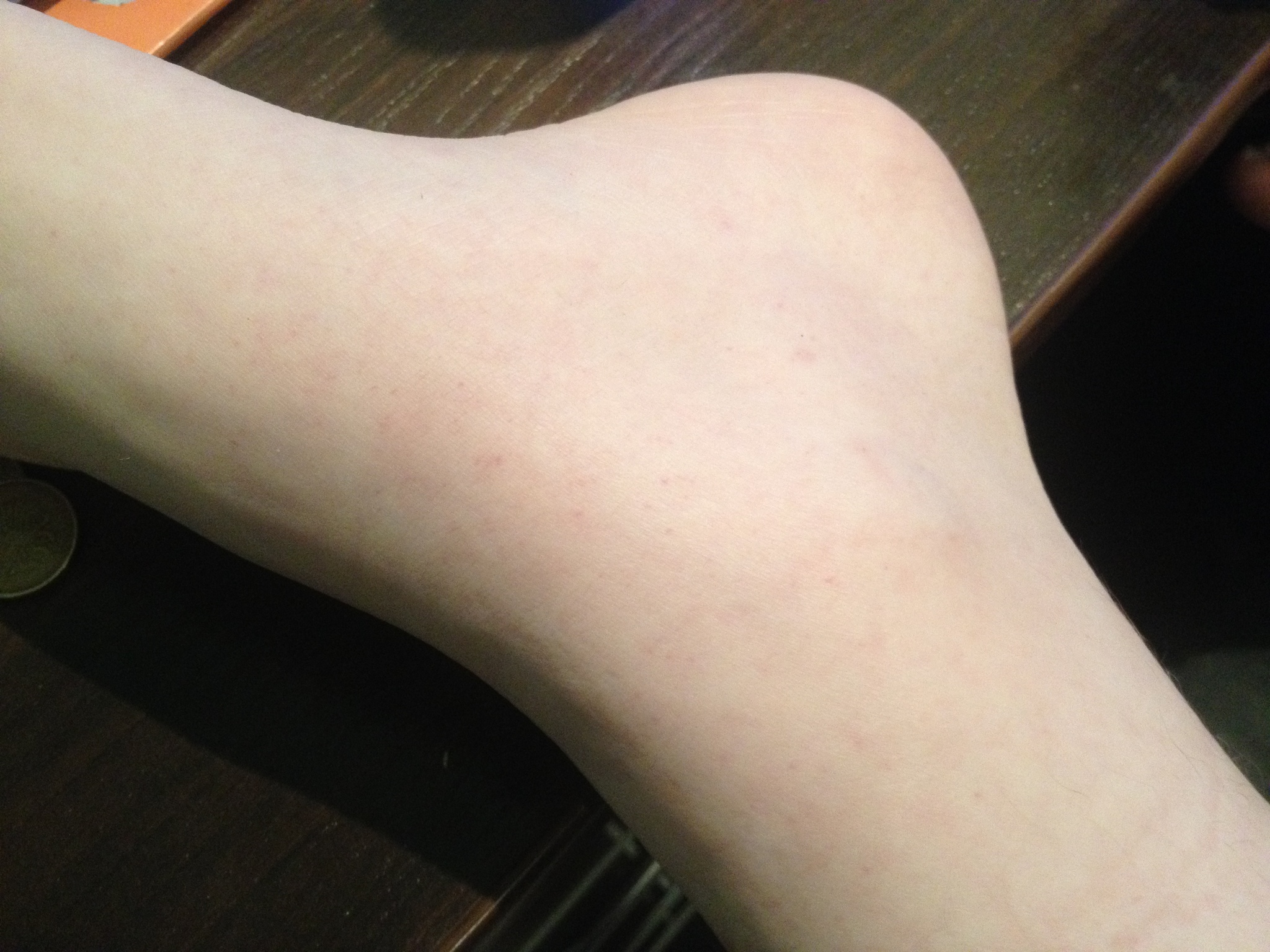
Фото некоторых видов сыпи у ребенка:
Варианты лечения
Чтобы терапия была эффективной и не повлекла за собой серьезных последствий, необходимо проконсультироваться с врачом: только он установит точный диагноз. Использование определенных медикаментов будет обусловлено причиной, вызвавшей патологию.
Если сыпь сопровождается высокой температурой, то следует незамедлительно обращаться за помощью, звонить в «скорую помощь».

С случае, если высыпания спровоцированы аллергией, можно использовать народные средства:
- отвар из ботвы молодой моркови (им обрабатывают пораженные участки кожи, пьют трижды в день по 50 мл);
- в воду для купания добавляют лавровый лист (снимает аллергические проявления) или полынь, после процедуры втирают в тело цинковую мазь;
- хорошо справляется с опрелостями и покраснениями облепиховое масло. Им смазывают проблемные участки, можно использовать под подгузник.
Чтобы прыщи на ногах у ребенка не возникали, важно соблюдать правила профилактики:
- своевременная вакцинация против инфекционных заболеваний;
- укрепление организма витаминными комплексами и закаливанием;
- недопущение перегреваний;
- обязательное соблюдение правил личной гигиены.
ПРИЧИНЫ РАЗВИТИЯ
Происхождение специфических поражений кожи, проявляющихся при беременности, продолжают представлять интерес для исследователей. Большинство акушеров-гинекологов склоняются к тому, что такие кожные заболевания возникают из-за естественной гормональной и иммунной перестройкой во время беременности.
К основным причинам дерматозов относят:
- Повышение активности Th2. Коррекция защитных сил у беременных необходимы для того, чтобы организм женщины не отторгал плод. В результате сложных механизмов иммунного ответа образуются аллерген-специфические Ig-антитела, а также увеличивается число эозинофилов. Это хорошая основа для обострения или первичного формирования атопического дерматита.
- Нарушение целостности соединительной ткани. По мере роста живота ткани растягиваются, а соединительнотканные волокна повреждаются. Иммунные клетки воспринимают фрагменты эластина и коллагена как аллергены. В результате развивается аутоиммунная реакция с появлением сыпи на коже.
- Наследственная предрасположенность. Часто атопические кожные заболевания наследуются от родителей и уже на генетическом уровне заложена возможная аллергическая реакция на ряд антигенов.
Также на беременных распространяются такие общие причины развития дерматитов: пребывание в стрессовом состоянии, механические травмы кожных покровов, попадание аллергена в системный кровоток, контактирование с внешними раздражителями.
Симптомы
Симптомы данного патологического состояния напрямую зависят от первопричины, а следовательно, типа аллергии.
Если малыш стал беспокойным, капризничает и постоянно плачет — необходимо осмотреть его кожные покровы. Аллергические высыпания подразумевают сильный зуд и ребенок не в состоянии справиться с этим самостоятельно.
В большинстве случаев, патология проявляется на стопах, под коленками, в районе икр, бедер, голеней.
Как правило, аллергические высыпания на ногах, имеют следующие симптомы:
- зуд;
- кожа «горит»;
- ярко-красные пятна всевозможных форм и размеров;
- прыщики на ногах;
- сыпь у ребенка , в виде волдырей, гнойничков и т.д.;
- нарушение текстуры кожного покрова;
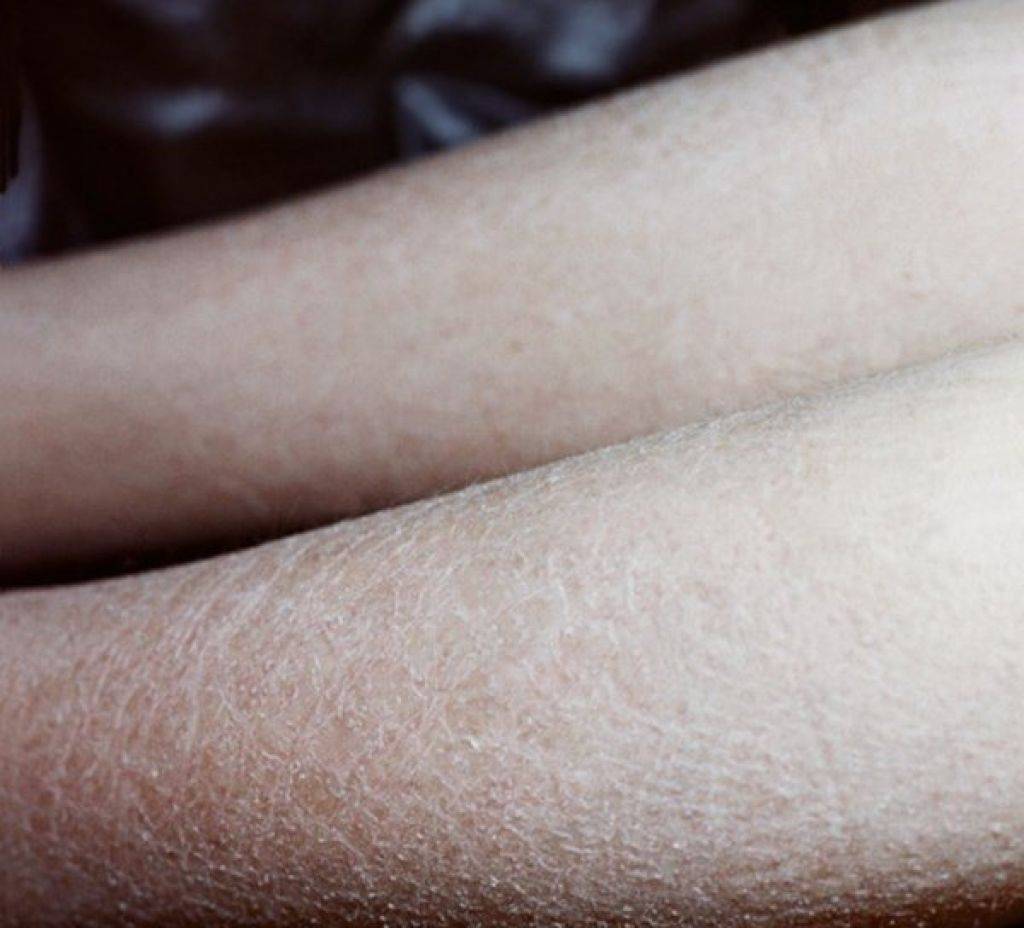
- шершавость, шелушение;
- сухость кожи, трещины;
- отек ножек или в области сыпи.
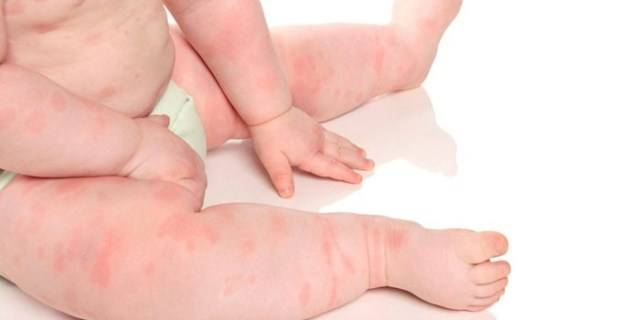
Первым «звоночком» о развивающейся аллергической реакции, являются :
- шелушения;
- сухость в конечностях;
- покраснения.
Не замеченная родителями аллергия прогрессирует, о чем говорят такие ее проявления:
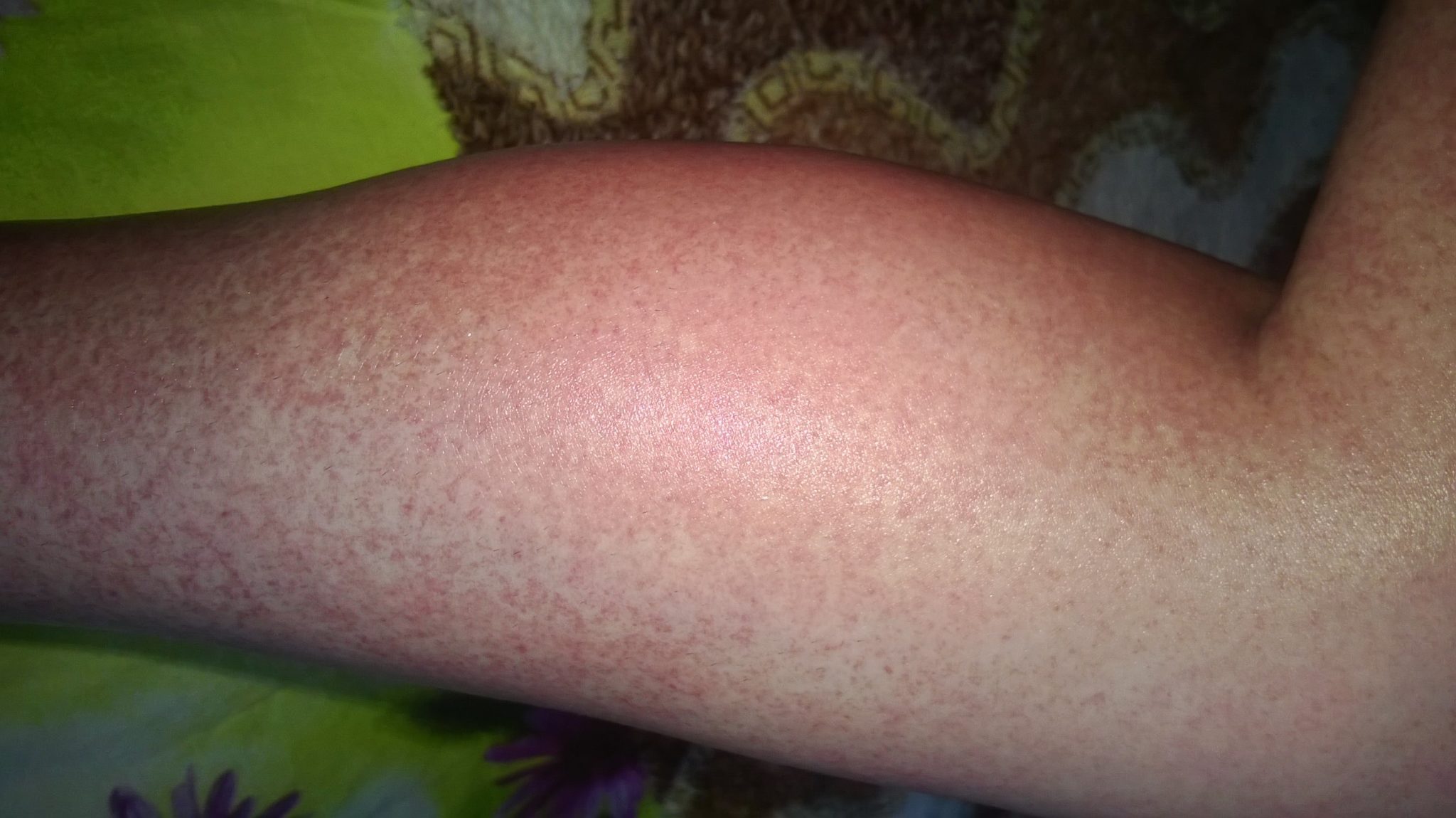
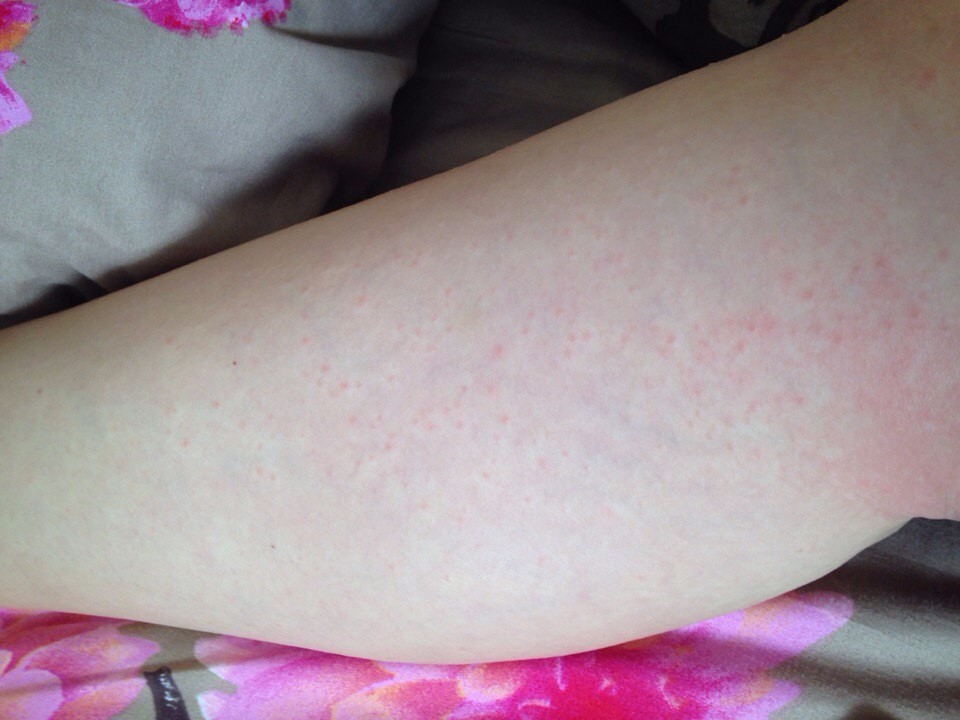
- точечные или разлитые пятна, которые возвышаются над кожей, имеют бледно-розовый либо красноватый оттенок. Сливаясь между собой, пятна могут покрывать большие участки кожи, затрагивая стопы.
- выпуклые красноватые прыщи любого размера и формы. Очень часто на них появляются гнойнички. С развитием патологии, прыщи покрываются сухой корочкой.
- отек возникает из-за скопления в подкожной клетчатке больших объемов жидкости. Выглядит, как припухлое уплотнение бледного цвета. Не причиняет ребенку беспокойства.
- зудящие волдыри — верный признак крапивницы или переохлаждения. Разрастаясь, они покрывают большие участки кожи. При длительном развитии патологии, на коже малыша образуются мокнущие пятна.
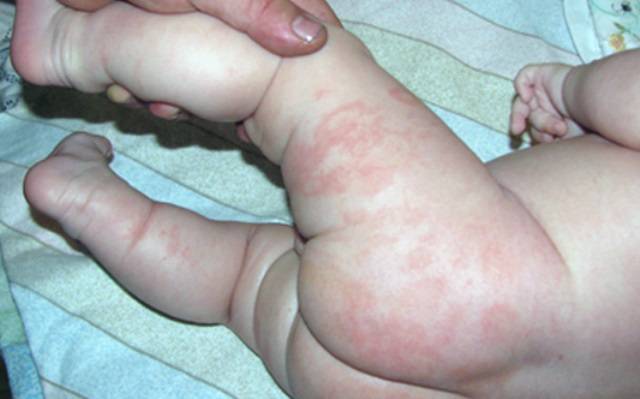
Нередко, аллергическая сыпь на ногах оккупирует детские стопы, проявляясь таким образом:
- ярко- красная кожа;
- зуд;
- жжение;
- сухость;
- образование пузырьков;
- отеками стоп.
Если аллергическая сыпь образовалась в районе голени, она проявляется покраснениями, шелушением, сухостью кожи.
Между ножками — в виде красных пятен.
Сыпь на попе и бедрах — в виде мелких зудящих прыщей и красных, шелушащихся пятнышек.
Прогрессируя, патология грозит серьезными осложнениями. Любой из вышеперечисленных симптомов-веское основание для посещения специалиста. Следует помнить, что безотлагательная, грамотная терапия -залог быстрого выздоровления.
ЛЕЧЕНИЕ ДЕРМАТИТА ПРИ БЕРЕМЕННОСТИ
Беременную пациентку с дерматитом должны совместно вести дерматолог с акушером-гинекологом. Если у больной наблюдается повышенная тревожность, то подключают психотерапевта.
Некоторые общие принципы:
- Исключают системные антигистаминные препараты во время первого триместра. На более позднем сроке, при необходимости, назначают минимально эффективные дозы.
- Для коррекции состояния ЖКТ применяют желчегонные средства, гепатопротекторы, пробиотики. В случае последних, чем дольше женщина их принимает, тем ниже риск развития АтД у ребенка.
- Назначают растительные препараты для нормализации деятельности желчевыводящих путей. При употреблении их в первом триместре также уменьшаются проявления раннего гестоза.
- При наличии запоров назначают безопасные для беременных слабительные. Дозировку подбирают индивидуально.
- Если состояние больной доходит до критического, то оправдано назначение коротких курсов топических стероидов последнего поколения в виде кремов и мазей.
- При тяжелых обострениях прибегают к инфузионной терапии. Но ее обязательно обсуждают с акушерами-гинекологами и проводят под их мониторингом.
Лечение дерматозов у беременных требует индивидуального подхода с учетом срока гестации, тяжести и распространения патологического процесса.
Причины прыщиков
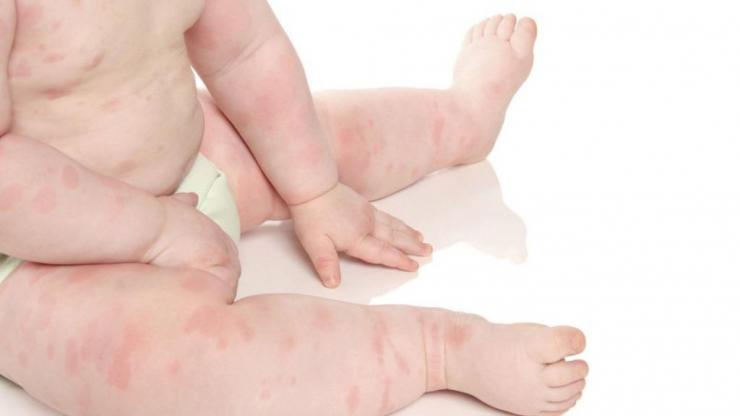
Разные высыпания на ногах вызываются:
- болезнями инфекционной или паразитарной природы: корью, ветрянкой, краснухой, скарлатиной (характерно повышение температуры, возникновение озноба, кашля, болей в животе, могут появляться приступы тошноты, сыпь располагается на конечностях и по всему телу),
- аллергией (провоцируется использованием лекарственных средств, соприкосновением с растениями-аллергенами, шерстью животных и т.д.),
- сосудистыми заболеваниями и патологиями системы кровообращения, заражением крови (пораженная область обширная, сопровождается острой лихорадкой, способна приводить к летальному исходу, требует немедленного обращения к врачу),
- неправильным питанием (частое употребление шоколада, цитрусовых, молока),
- несоблюдением правил личной гигиены (способствует развитию опрелостей, потницы, пеленочного дерматита).
Мононуклкоз
Мононуклеозу подвержены все возрастные группы, но наиболее он распространен у подростков. Распространяется через слюну, поэтому его еще иногда называют болезнью поцелуев.
Инкубационный период длится в течении 4-6 недель, после чего проявляются такие симптомы:
- Головная боль;
- Быстрая утомляемость;
- Сыпь, в виде розовых и пурпурных бляшек или дисков на коже или во рту;
- Воспаление миндалин;
- Повышенная потливость.
Симптомы наблюдаются от 1 до 2 месяцев и их иногда сложно отличить от симптомов гриппа.
Болезнь может протекать незаметно без вреда для организма, но в редких случаях может вызвать осложнения:
- Ангина;
- Тонзиллит;
- Анемия;
- Менингит.
Корь
Эта болезнь наиболее заразная. Она протекает с мучительным сухим кашлем и температурой в 38-39 °С. Дополнительными симптомами являются конъюнктивит, охриплость голоса. Возникает светобоязнь.
Сыпь на ногах может быть обильной. Иногда отдельные прыщики сливаются, и тогда образуются большие и сплошные красные пятна разных форм. В таком виде они держатся обычно 3-4 дня, затем бледнеет, причем в том же порядке, в котором появилась – сначала она проходит на лице, потом на ногах. Но после нее еще сохраняется легкая пигментация в течение пары недель. На месте сыпи остается мелкое шелушение.
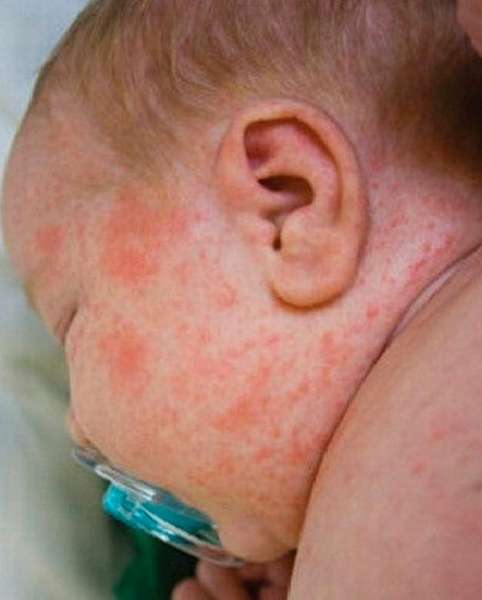
Корь
Корь нуждается в медицинской помощи. Если она протекает в тяжелой форме, то понадобится госпитализация, в клинике ребенок должен находиться до полного выздоровления. Но в нетяжелой форме можно лечить заболевание и в домашних условиях, принимая те лекарственные препараты, которые прописал врач.
Комнату, в которой находится больной ребенок, нужно постоянно проветривать, регулярно проводить в ней влажную уборку и менять постельное белье. Поскольку температуру снимают жаропонижающими препаратами, то ребенок начинает потеть. В таких случаях нужно часто протирать кожу влажными салфетками, чтобы не усугубить состояние сыпи. После процедуры нужно сразу менять малышу одежду. Когда температура нормализуется, можно выкупать ребенка.
Но даже при повышенной температуре рекомендуется полоскать горло, чистить зубы и промывать глаза, особенно если есть риск развития вторичного гнойного конъюнктивита или стоматита.
После кори, даже если сыпь полностью прошла и все другие симптомы болезни исчезли, ребенка еще нельзя считать окончательно выздоровевшим. В течение длительного времени сохраняются вялость, слабость, повышенная утомляемость и рассеянность внимания. Поэтому не нужно нагружать малыша дополнительными занятиями. Вместо этого следует дать организму возможность восстановить свои силы. Ребенку назначают природные иммуностимуляторы. Это аскорбиновая кислота, настойка элеутерококка. Надо делать витаминные коктейли, включать в рацион больше свежих фруктов и овощей.
Лечение ретикулярного варикоза вен
При лечении ретикулярной формы варикозной болезни на ранней стадии исход благоприятный.
Сначала флеболог назначает медикаментозную терапию для улучшения кровотока вкупе с компрессионной терапией.
Медикаментозная терапия включает в себя прием венотоников на основе рутозида, гепарина, троксерутина, диосмина. Они корректируют отток лимфы, укрепляют стенки сосудов, нормализуют проницаемость сосудов, повышают тонус вен, предотвращают судороги и развитие трофических нарушений.
В зависимости от количества ретикуляров врач подбирает компрессионные чулки. При подкожных венах на голенях рекомендуется ношение колгот лечебного действия. Если появились паутинки на задней стороне колен, подойдет бинтование эластичным бинтом или ношение колгот компрессии класса А.
Если увеличивается число ретикуляров и сосудистая сетка заметна даже после отдыха, то приступают к лечению нижних конечностей аппаратным методом.
Лазеротерапия заключается в воздействии пучка света на сосудистое сплетение. Лазер нагревает вену, за счет чего внутренняя поверхность сосуда разрушается. Кровь перестает поступать по этой вене. Для достижения результата требуется пройти 2-3 процедуры с интервалом в 2-3 недели. После обработки 12 часов нельзя нагружать конечность, загорать на солнце, принимать душ и ходить в баню. Лазерная коагуляция имеет недостаток. Если доктор долго будет воздействовать на один и тот же участок, можно получить ожог. Метод эффективен при диаметре сосудов меньше 1 мм.
При расширении вен более чем на 3 мм назначается склеротерапия. Она заключается во введении специального склерозанта в просвет вены под контролем УЗИ. Вещество склеивает стенки, за счет чего кровоснабжение по патологическому участку прекращается. Для лечения внутрикожного варикоза используется вещество в виде пены. Процедура безболезненна, т. к. уколы делаются тончайшими иглами. Возможно жжение в момент введения препарата. После инъекций натягивается тугая повязка. Принять прохладный душ и снять компрессионное белье разрешается этот же день.
Микрофлебэктомия не проводится при ретикулярном типе болезни.
Лечение не будет эффективным, если не устранить первопричину. Людям с ожирением нужно корректировать вес для снижения нагрузки на ноги. Офисным работникам нужно делать паузы, вставать и прогуливаться каждый час. Любителям обуви на высоких каблуках следует носить удобную обувь с широкой колодкой и высотой каблука не более 5 см.
Лечение ретикулярного варикоза в клинике доктора Груздева:
Эндовазальная лазерная коагуляция (ЭВЛК)
Если у вас варикоз, то это еще не значит, что придется делать операцию! Новые медицинские технологии позволяют избавиться от этого недуга без хирургического вмешательства.
Подробнее
Склеротерапия
Склеротерапия – это методика лечения варикоза посредством введения в пораженные вены склерозанта (специального медицинского препарата).
Подробнее
ЭХО-склеротерапия
Методика применяется в случаях, когда нужно «запаять» крупные вены.
Подробнее
Foam-form склеротерапия
Технология Foam-form (пенная склеротерапия) используется для «склеивания» варикозно-расширенных вен диаметром до 6 мм.
Подробнее
FILM-склеротерапия
Новейший и уникальный метод борьбы с варикозными изменениями сосудов любого размера.
Подробнее
Клеевая облитерация вен VenaSeal
Безоперационное лечение хронической венозной недостаточности и варикозного расширения вен с помощью биоклея VenaSeal.
Подробнее