Народные методы лечения поноса у беременных
При использовании народных средств очень важно наблюдение врача, т. к
некоторые травы способны спровоцировать выкидыш. Ниже приведены самые безопасные – как для будущей матери, так и для плода – рецепты.

Лечение народными средствами
No1. Клюквенный кисель
Для приготовления возьмите:
- чистую воду (4 стакана);
- крахмал (0,3 стакана);
- ягоды клюквы (1 стакан);
- сахар (0,75 стакана).

Клюквенный кисель
Выжмите из ягод сок. Затем разведите крахмал в воде, полученную жидкость смешайте с соком. Добавьте сахар, после чего кипятите на слабом огне. Готово!
No2. Чай гранатовый
Тщательно промойте кожуру граната, после чего, используя кофемолку, измельчите. Заваривайте, соблюдая правильные пропорции (1 ч. ложка на 200 мл кипятка)
Важно настаивать чай в течение 5-ти минут

Гранатовый чай
No3. Отвар калины
Чтобы приготовить этот отвар, сделайте следующее:
- залейте 200 мл кипятка такое же количество ягод;
- доведите до кипения, после чего кипятите приблизительно 12 минут;
- процедите, а затем добавьте 1 ч. ложку меда.

Отвар калины
Полученное средство принимайте трижды в день по 1/3 стакана. Оно отлично справляется с поносом, который вызван разного рода нервными расстройствами.
No4. Отвар из овсяных хлопьев
Вам потребуются:
- хлопья (50 г);
- холодная вода (0,5 л).
Смешайте ингредиенты и настаивайте в течение трех-четырех часов, после чего варите до загустения смеси. Принимайте 6 раз в сутки по 2 ст. ложки.

Овсяный отвар
No5. Ячменный отвар
Для приготовления этого слизистого отвара:
- залейте стаканом воды 40 г ячменя;
- настаивайте в течение 5-ти часов;
- варите еще 12 минут, после чего процедите.

Ячмень
Принимайте 6 раз в сутки по 1 ст. ложке.
Опасен ли понос при беременности
Диарея при беременности, как и головная боль, – нередкое явление. После зачатия, расстройство стула – одно из последствий гормональной перенастройки организма. В этом случае никакой опасности нет. Однако, понос сам по себе – только один из признаков кишечного расстройства. Плохо, если к нему присоединяются и другие симптомы: болезненные ощущения в области живота, вздутие, сильное повышение температуры, тошнота и даже рвота. Такое состояние может быть связано с локальным поражением какого-то органа или с опасным инфекционным заболеванием общего характера, таким, как грипп при беременности.
Понос во время беременности особенно опасен, если он возник, как следствие отравления организма токсинами. Постоянная активность кишечника может также спровоцировать излишний маточный тонус, повышая риск отторжения плода.
А вот, например, понос при беременности в третьем триместре может быть совершенно нормальным признаком, если он, конечно, не сопровождается другими симптомами нездоровья. Через расслабленный стул организм очищается перед предстоящими родами. Что бы ни стало причиной, при поносе женщина теряет жидкость, а это плохо и для нее, и для плода. Поэтому беременная должна следить за восстановлением водного баланса в организме, даже если она чувствует себя хорошо.
Для плода опасен только продолжительный понос, а незначительное расстройство приносит дискомфорт только самой женщине.
Чем опасен понос при беременности
Длительное и обильное расстройство желудка представляет угрозу для матери и ребенка на любом сроке.
На ранних сроках
В первом триместре беременности развитие диареи опасно для здоровья матери и ребенка, так как на этих неделях происходит закладка жизненно важных органов и систем малыша. Поскольку при поносе происходит обезвоживание организма женщины, то вместе с жидкостью выходят и ценные компоненты, необходимые для полноценного развития младенца в начале беременности.
Кроме этого, если происходит частое сокращение кишечника, это в первые дни после зачатия негативно влияет на матку, приводя к самопроизвольному выкидышу. Поскольку при диарее наблюдается интоксикация организма, это может привести к порокам развития эмбриона.
На поздних сроках
Со второго триместра беременности и до окончания третьего диарея, как правило, является признаком позднего токсикоза. Из-за частых позывов происходит сокращение матки, что может привести к преждевременным родам.

Обезвоживание организма вследствие поноса опасно развитием тромбоза, поэтому необходимо пить как можно больше воды. В некоторых случаях расстройство желудка свидетельствует о скором начале родовой деятельности.
Причины диареи у беременных
На развитие патологии влияют определенные факторы, в зависимости от формы расстройства стула.
Причины острой диареи:
- инфекции бактериального характера: иерсиниоз, дизентерия и др;
- вирусные инфекции: герпес, цитомегаловирус, ротавирусная инфекция;
- энтеротоксигенные факторы в виде стафилококков;
- грибковые и паразитарные инфекции;
- проникновение в организм токсикантов, например, уремия или алкогольная интоксикация;
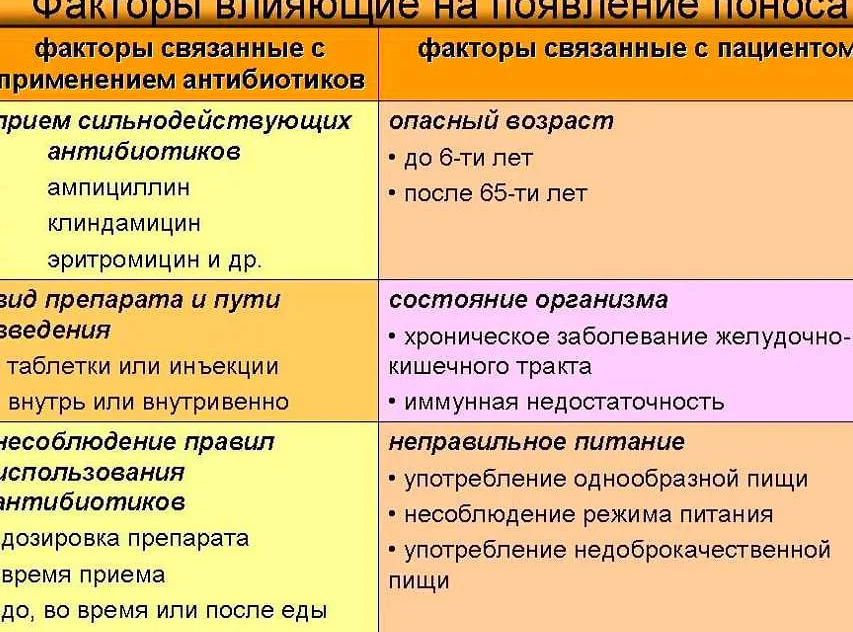
- прием некоторых лекарств, например, антибиотиков, а также побочные действия от них.
Причины хронического поноса:
- эндокринные заболевания: сахарный диабет, болезнь Аддисона;
- хронический панкреатит;
- гастрогенные факторы в виде атрофических гастритов, резекции желудка и пр;
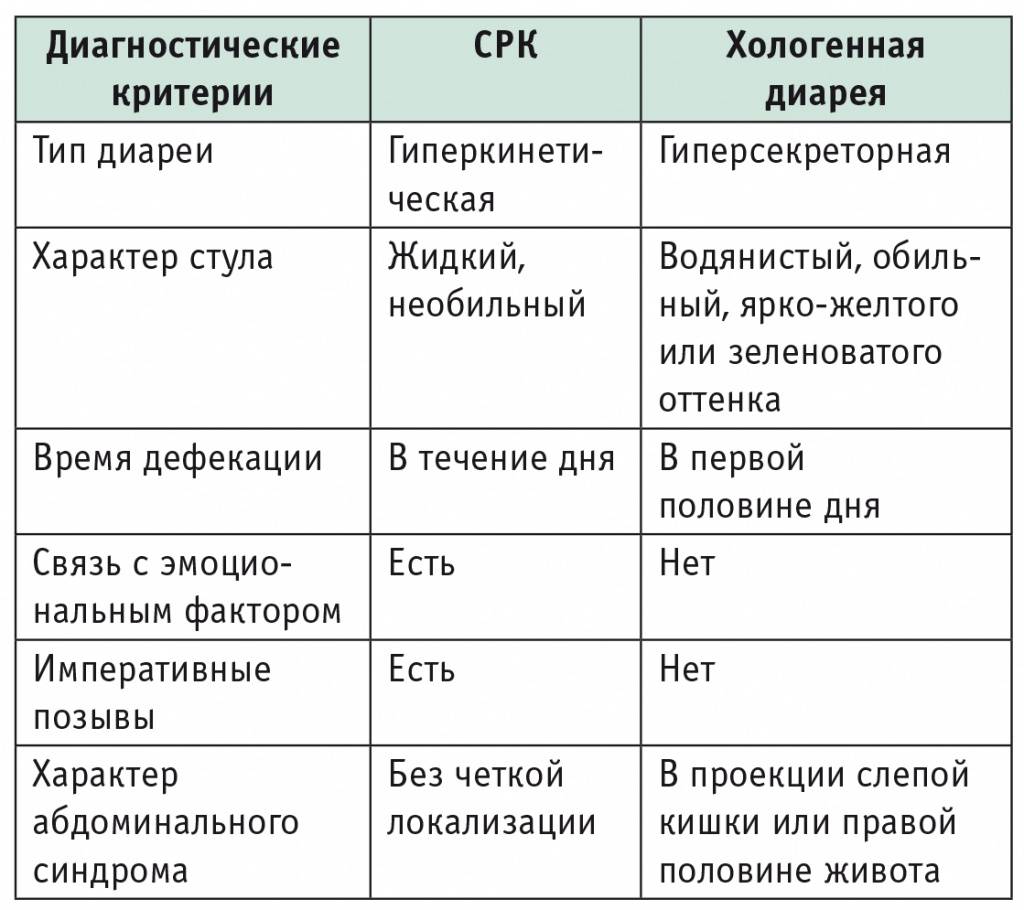
- синдром раздраженного кишечника;
- сбои в деятельности толстого и тонкого кишечника;
- проблемы с печенью;
- некоторые сосудистые патологии (васкулиты, ишемия тонкого кишечника);
- гормональноактивные опухоли.
Среди других причин появления поноса во время беременности можно отнести такие:
- На сроке до 12 недель, то есть, в первом триместре, расстройство стула может начаться на фоне токсикоза. В это время у будущей мамочки наблюдается нарушение пищеварительной системы, она старается исключить из рациона вредные продукты, а в некоторых случаях меняются предпочтения в еде. Может наблюдаться повышенная тяга к кислой, соленой продукции, а ежедневный рацион пополняться обилием продуктов, содержащих растительную клетчатку. Иногда организм начинает необычно реагировать на употребление экзотических фруктов, например, киви. Нередко все это приводит к ослаблению и расстройству стула. В случае, когда диарея при беременности не вызывает сильного дискомфорта, не сопровождается дополнительными симптомами, достаточно скорректировать рацион, чтобы избавиться от поноса.
- Понос у будущих мамочек часто возникает на фоне гормональных изменений. На поздних сроках беременности происходит интенсивная выработка простагландинов, благодаря чему происходит самостоятельная подготовка организма к предстоящим родам. Это выражается в виде полного очищения кишечника с помощью поноса. Такое явление вполне нормально для последних недель беременности, но на ранних сроках при появлении диареи со спазмами и болями в нижней части живота нужно как можно быстрее посетить врача, так как это может стать причиной самопроизвольного аборта.
- Во время беременности женский организм испытывает двойную нагрузку, а также дефицит витаминов и полезных веществ. Именно поэтому будущим мамочкам назначают прием специальных поливитаминов, фолиевой кислоты для поддержания работы организма и правильного формирования плода. Нередко у таких лекарств есть побочные эффекты, которые проявляются в виде тошноты и поноса. Если расстройство стула возникло после приема витаминов, то нужно их заменить другими.
- По мере роста живота происходит увеличение давления на органы ЖКТ. Быстро увеличивающаяся в размерах матка начинает давить на соседние органы, что приводит к болям, затрудненному дыханию, тошноте, рвоте, поносу, а в некоторых случаях к развитию различных заболеваний. Если у будущей мамочки до зачатия были хронические болезни, то в период вынашивания ребенка они могут обостриться.
- Иногда жидкий стул у беременных возникает по причине заражения патогенными микробами. В таких случаях диарея становится сильной и протекает сложно.
- Некоторые будущие мамочки жалуются на появление жидкого стула от Мальтофера, папаверина, Допегита, Дюфалака, Утрожестана, Курантила. Такое состояние может быть связано с индивидуальной реакцией на действие препаратов.
Применение ферментных препаратов при постхолицистэктомическом синдроме
В некоторых случаях ПХЭС может сопровождаться нарушениями со стороны пищеварительной системы. Это связано с тем, что сигналом для выработки желчи и панкреатических ферментов становится приём пищи. Если сигнал не поступает или поступает с перебоями, последующие события также нарушаются. В результате пища не обрабатывает должным образом, и организм недополучает полезные вещества. Это может сказываться на общем состоянии организма и проявляться тяжестью после еды, дискомфортом, вздутием или диареей.
Препарат выпускается в форме капсул, содержащих сотни маленьких частиц – минимикросфер. Они не превышают по размеру 2-х мм, который зафиксирован как рекомендованный в мировых и российских научных работах9,10. Маленький размер частиц позволяет препарату Креон воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым справляться с неприятными симптомами. Дозировки препарата обычно подбираются врачом, однако, в соответствии с современными рекомендациями стартовой дозировкой считается 25 000 единиц10.
Узнать больше
Важным этапом лечения ПХЭС является ферментотерапия, т.к. во многих случаях ПХЭС имеет место нарушение функции поджелудочной железы и возникновение ферментной недостаточности11. Из-за этого возникают проблемы с пищеварением, проявляющиеся в виде неприятных симптомов, таких как боль в животе, тяжесть в желудке, метеоризм и диарея. Кроме того, нехватка ферментов сказывается на качественном усваивании питательных веществ: организм не получает необходимые витамины и минералы.
Креон – современный ферментный препарат, восполняя дефицит собственных ферментов способствует лучшему усваиванию пищи и улучшению пищеварения. Подробнее о препарате можно узнать здесь.
Запор
Как понять, что у новорожденного запор
В течение первого месяца жизни малыш способен опорожнять кишечник после каждого кормления. Однако уже к 4-му месяцу частота стула снижается до 2 – 4 раз в сутки. При этом «грудничок» пачкает подгузники чаще, чем «искусственник», так как материнское молоко усваивается быстрее. Случается, однако, и так, что малыш, находящийся на грудном вскармливании, испражняется через день, а то и реже. Если при этом его стул мягкий и ничего не тревожит малыша, то причин для беспокойства нет. Это значит, что молоко хорошо усваивается его организмом.
Симптомы:
- Ребенок много капризничает, плачет;
- Малыш часто тужится, но «результат» нулевой;
- Любая попытка опорожнить кишечник сопровождается криком;
- Кал твердый, либо имеет вид горошка, либо первая его порция похожа на «пробку», а за ней следует кашицеобразная масса.
Причины запора у грудничка
- При грудном вскармливании запоры может вызвать пристрастие мамы к белковой пище (творог, мясо), к мучным изделиям (белый хлеб, выпечка), к кофе или чаю;
- При искусственном вскармливании — неправильный выбор или неправильное приготовление смеси.
Как помочь малышу:
- Маме следует свести к минимуму потребление перечисленных выше продуктов (кроме мяса, которое необходимо съедать в количестве не меньше 100 г в сутки);
- Есть больше продуктов с клетчаткой (овощи и зелень);
- Делать массаж животика;
- Если причина в смеси — согласовать новую с педиатром;
- Изредка ребенку можно ставить клизму. А вот слабительное — даже в минимальных дозах — давать младенцам нельзя! В любом случае, если состояние малыша вызывает у вас беспокойство, следует проконсультироваться с врачом.
Когда следует беспокоиться:
- Уменьшается количество мокрых подгузников;
- Уменьшается вес ребенка.
Все это говорит о том, что малыш не получает питания в достаточном количестве.
Последствия диареи у беременных
Диарея в 1 и 2 триместре из-за гормональных изменений обычно бывает выражена слабо1. Однако, постоянная диарея во время беременности без надлежащего лечения приводит к обезвоживанию, нехватке питательных веществ, дисбалансу минералов и потере веса. Все это может стать угрозой для здоровья вашего ребенка1. Опасна для беременной женщины острая диарея с интоксикацией или обезвоживанием средней и тяжелой степени1,3,4. В любом случае не затягивайте с визитом к врачу: даже небольшое расстройство пищеварения нужно устранить быстрее, чтобы не возникло угрозы прерывания беременности4.
Причины возникновения
Почему начался понос? Причин недуга бесчисленное множество:
В первую очередь, заболевания желудочно-кишечного тракта.
Нарушение работы нервной системы (стресс) и для обычных людей может закончиться длительным времяпрепровождением в туалете, а во время беременности усиливающаяся восприимчивость тем более сыграет роль в развитии диареи.
Недостаточная выработка необходимых организму ферментов для нормального процесса пищеварения.
Токсикоз.
Инфекционные болезни (дизентерия, тиф, холера и т. д.). Диарея, которая возникает в результате инфекции, является наиболее опасной для женщины. Состояние при таком поносе ухудшается крайне резко. И опасность идёт с двух сторон, так как помимо диареи, есть ещё и возбудители инфекции, которые в это время находятся в крови и лишь добавляют осложнений
Здесь важно в кратчайшие сроки попасть к врачу, и определить, какая именно присутствует инфекция, чтобы назначить лечение.
Одной из причин может быть применение каких-либо препаратов, у которых присутствуют побочные эффекты в виде тошноты и диареи
Из этого следует вывод, что нужно крайне осторожно принимать лекарственные средства.
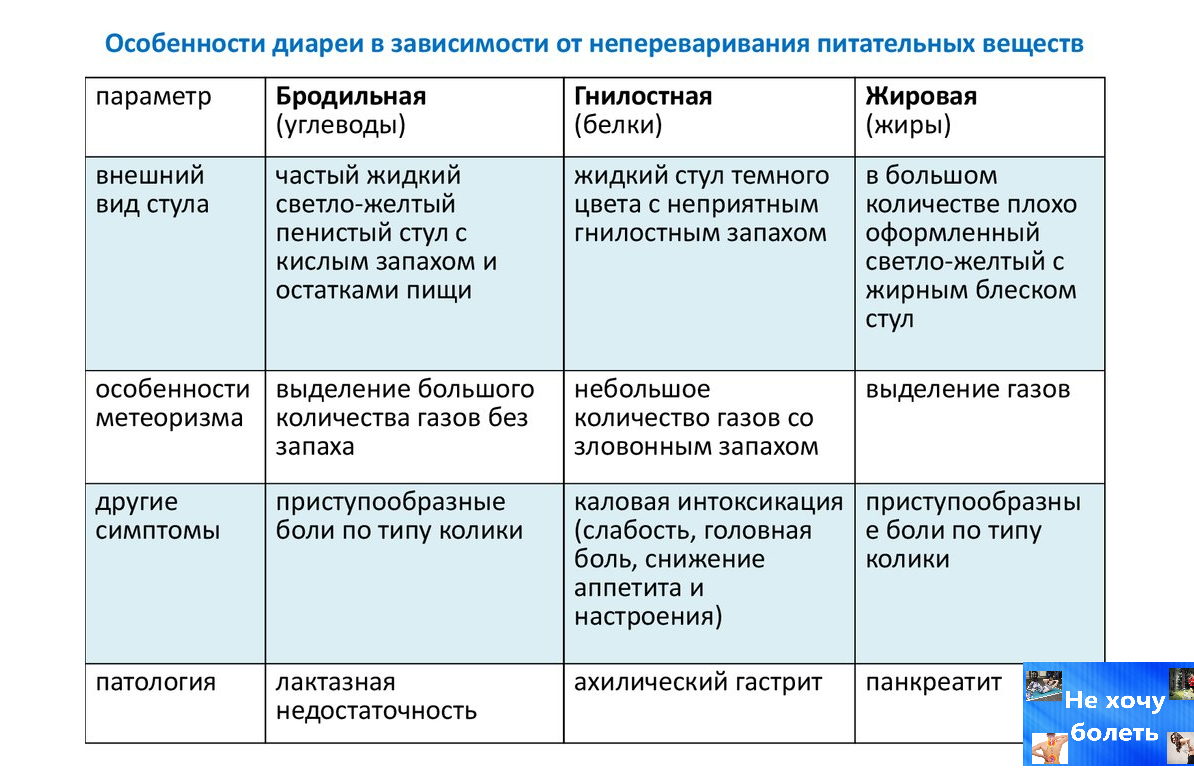
Чтобы понять, что ещё могло повлиять на возникновение диареи, следует вспомнить, что употреблялось в пищу накануне. Очень часто беременной женщине тяжело соблюдать предписанный ей режим и сдерживать свои желания заесть солёный огурец шоколадным мороженым. Именно из-за этого проблема жидкого стула может появляться на протяжении всего срока вынашивания ребёнка. Но из-за погрешностей в питании диарея кратковременная, и проходящая сама собой.
Что можно есть
Оптимальный продукт – рис. Лучше кушать рисовую кашу, сваренную на воде, без использования вкусовых добавок. Из питья, кроме воды, разрешен черный крепкий чай.
Свежий белый хлеб нежелателен – при лечении пищевых расстройств приемлемые варианты — подсушенный хлеб или сухари.
Помимо вышеперечисленных продуктов, допустимо и потребление следующих:
- Молочные изделия. Обычным молоком лучше только «закрашивать» каши при варке. При постепенном убывании острых стадий расстройства можно постепенно переходить на творог с низким процентом жирности.
- Каши. Разрешается употребление всех видов каш, кроме перловой.
- Яйца. Количество — не больше двух штук в сутки, лучше употреблять их в виде омлета.
- Рыба и мясо. Выбираются только нежирные сорта. Разрешается есть птицу.
Диета при диарее у беременных включает в себя только два вида фруктов – бананы и яблоки. Яблоки употребляются в тертом или печеном виде. Бананы при сильном обезвоживании съедаются поштучно каждые четыре часа для восстановления нормального водного баланса.
Чем опасен понос на последних стадиях беременности
С 35 до 40 недели понос может свидетельствовать о том, что начались роды. Причем на 35, 36, 37 недели это достаточно опасно, так как ребенок родиться недоношенный и слабый. Нужно обязательно следить за своим питанием и ограничить посещение общественных мест, где могут встретиться вирусные заболевания. 35, 36, 37 неделя еще опасны и тем, что организм матери итак достаточно устал от беременности, плод уже большой и давит на внутренние органы. Часто это ухудшает моторику желудочно-кишечного тракта и как последствия у беременной возникают запоры или диарея.
35, 36, 37 недели опасны еще и тем, что двигаться будущая мама начинает мало и при поносе наступает быстрое обезвоживание. А питательные вещества уже нужны плоду в большом количестве. Организм обезвоженной матери не справляется с такими функциями и наступает голодание плода. Опасно так же и тромбозность которая на 35, 36, 37 может возникнуть.
Если понос возник на 38, 39, 40 недели беременности и сопровождается схваточными болями, это значит, пора ехать в роддом. В природе все предусмотрено и на 38, 39, 40 недели перед родами организм просто самоочищается. Врачи спокойно реагируют на диарею в этот период.
Вообще понос на поздних сроках беременности уже не так опасен. Только если наступает сильнейшее отравление организма и таксоны могут попасть к плоду вместе с питательными веществами. В легких случаях уже допускается медикаментозное лечение. Да и сама диарея на сроке 38, 39, 40 недель уже не такая страшная и пройдет так же быстро, как и началась. Главное вовремя обратиться к врачу и получить нужные рекомендации.
Клиническая картина диареи во время беременности

Обезвоживание в результате поноса может негативно повлиять и на плод
Не стоит забывать, что понос — это не самостоятельное заболевание, а только проявление основного патологического процесса. Зачастую он сопровождается и другими симптомами:
- общая слабость;
- повышение температуры;
- тошнота и головокружение;
- озноб;
- головная боль;
- обезвоживание;
- отсутствие аппетита или ощущение тяжести в желудке;
- метеоризм.
Когда стоит обращаться к врачу в срочном порядке:
- в кале есть слизь с кровяными прожилками;
- диарея сопровождается высокой температурой и рвотой (тошнотой);
- сильное головокружение;
- цвет кала — темный, почти черный.
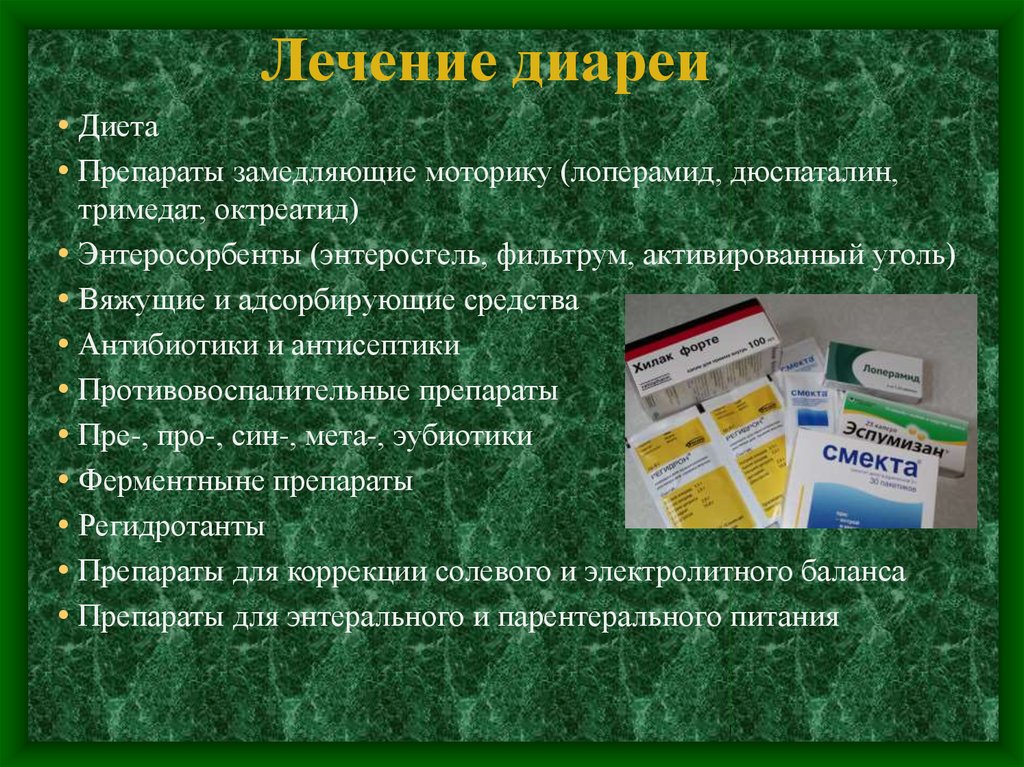
Лекарственные препараты
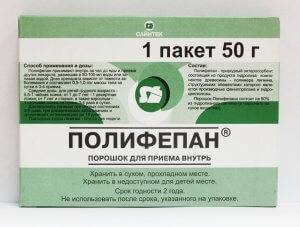
Полифепан — препарат от диареи.
Список антидиарейных препаратов, которые разрешены к назначению во время беременности, узок. Все медикаментозные средства делят на следующие группы:
Энтеросорбенты – принимают следующим образом:
- активированный уголь – 1 таблетка на 10 кг массы;
- энтеросгель – 1,5 столовые ложки 3раза с день;
- полифепан – 15 г или 1столовая ложка на 1 прием – 4 раза в сутки;
- энтеродез – 5 г на 100 мл воды – по 100 мл приготовленного раствора 3 раза в сутки.
- Препараты для гидротации – «регидрон», «трисол» – для профилактики обезвоживания.
- Препараты лоперамида – антидиарейное средство не использует в первом триместре беременности. Во втором и третьем – эти медикаментозные средства разрешены. Далее по принципу польза для матери выше, чем риск для младенца. Не применяют эти препараты при подозрении на глистную инвазию, поражение сальмонеллой, другими инфекционными агентами.
- Антибактериальные препараты и антибиотики – строго по показаниям и по назначению врача. Многие современные препараты класса «антибиотики» разрешены к использованию у беременных и не оказывают тератогенного влияния на будущего малыша. Из антибактериальных средств врач назначит «нифуроксазид» или «нифуратель». Они разрешены во время беременности. Подавляют большинство видов возбудителей кишечных заболеваний. Нифуратель назначают при подтвержденном энтеробиозе и лямблиозе.
- Препараты для нормализации микрофлоры – любые по выбору пациента. Они все не запрещены к назначению при беременности.
- Спазмолитики – «Но-шпа», «Папаверин» – только по согласованию с врачом.
Чем опасен понос для беременных?
Диарея опасна не столько для будущих мам, сколько для ребенка. Осложнения развиваются из-за обезвоживая и вымывания микрофлоры из кишечника. Последствия для малыша зависят от срока беременности.
- До 12–14 недели диарея провоцирует нарушения работы печени и поджелудочной железы. Для ребенка жидкий стул грозит кислородным голоданием и задержкой развития.
- 14–16 недели — время окончательного формирования плаценты, поэтому начиная с этого времени понос, особенно вызванный патогенными организмами, представляет наибольшую опасность для плода. У женщины обезвоживание чревато возвращением токсикоза и ухудшением самочувствия.
- На 21 неделе завершается формирование нервной системы плода, любой стресс для организма (диарея относится к их числу), вызывает повышение активности ребенка. Уменьшение количества околоплодных вод из-за потери жидкости увеличивает риск внутриутробного травматизма и обвития пуповиной.
- После 21 недели начинается укрепляться и формироваться скелет малыша, вымывание минералов и витаминов из организма матери приводит к недостатку кальция, задержке развития плода.
- На 25 неделе беременности все основные органы ребенка сформированы, он начинает расти значительно быстрее. Матка сдавливает не только кишечник, вызывая диарею, но и кровеносные сосуды. Именно с этого момента у женщин усиливаются отеки, что повышает риск гипоксии.
Что есть при диарее во время беременности
Диарея при беременности может быть неприятным и изнурительным состоянием. Хорошая новость заключается в том, что в большинстве случаев она проходит самостоятельно без медицинского вмешательства. Здоровое питание и употребление жидкости на протяжении дня — это наиболее эффективные способы помочь своему организму справиться с этим состоянием.
Беременные женщины могут употреблять легкоусвояемые продукты, такие как бананы, яблоки, крекеры и печенье. Можно также употреблять кисломолочные продукты, такие как йогурт и кефир, поскольку они могут помочь нормализовать работу кишечника. Рекомендуется употреблять достаточное количество жидкости в течение дня, также можно принимать коктейли и негазированную минеральную воду.
Важно помнить, что если диарея длится более двух дней или сопровождается другими симптомами, такими как жар или кровь в стуле, стоит обратиться к врачу, чтобы он прописал адекватное лечение
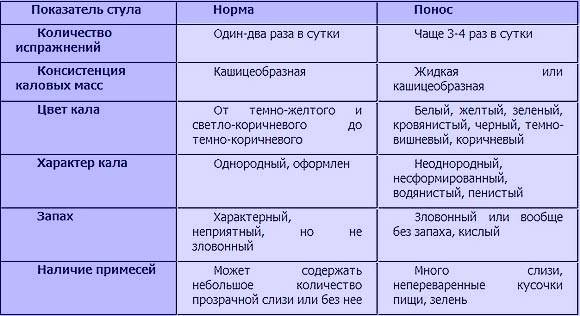
Цвет кала при беременности
При беременности значительно меняется работа всех органов и систем будущей мамы. Из-за близости к репродуктивным органам по-другому начинает функционировать и ЖКТ.
Все изменения могут отражаться на цвете и форме фекалий. Рассмотрим подробнее, каким цветом может быть кал при беременности.
Светло-коричневый
Физиологической причиной появления светлых фекалий, в том числе и поноса, может быть употребление в большом количестве бесцветных продуктов: картофель, репа, редька, белое мясо птицы. Также кал может светлеть при приеме некоторых лекарственных средств и витаминно-минеральных комплексов, например, препаратов от подагры, некоторых антибиотиков и противовоспалительных средств.
Патологические причины появления светло-коричневого кала возникают из-за растущего давления матки на окружающие органы. Как следствие, могут обостряться хронические заболевания ЖКТ, в том числе и связанные с проблемами с выработкой ферментов, это холецистит, холангит, панкреатит и другие.
Зеленый

При употреблении в пищу большого количества зеленых овощей кал беременной женщины может приобретать характерный оттенок. Это не является патологией, перед тем, как начать паниковать по поводу позеленения фекалий, необходимо оценить свой рацион. Чрезмерное увлечение овощами и фруктами может изменять не только оттенок, но и консистенцию стула – вызывать понос.
В то же время зеленый кал может стать первым признаком развития инфекционной патологии в полости кишечника. Также зеленые прожилки в кале могут быть признаком обострения хронического заболевания – целиакии.
Красный
В случае появления красных прожилок в кале при поносе нужно обязательно сообщить об этом врачу. Покраснение фекалий может быть признаком развития кровотечения в нижних отделах пищеварительного тракта.
Однако, есть и физиологическое объяснение появления красного кала. Такой цвет испражнений может появиться у беременной после употребления в пищу красящих продуктов – томатов, свеклы, граната, красной смородины.
Также покраснение кала может быть вызвано употреблением продуктов, в составе которых имеются красители.
Черный
Многие будущие мамы сталкиваются с почернением кала. Самая распространенная причина – прием препаратов железа для лечения анемии беременных. Неусвоенные остатки железа могут выделяться с фекалиями. Также черный кал может быть следствием приема активированного угля.
Появление в кале небольших черных прожилок может быть связано с гельминтозом. Наличие в полости ЖКТ паразитов приводит к недостаточному усвоению питательных веществ из употребляемой пищи. Большинство противоглистных препаратов противопоказаны при беременности, поэтому следует обследоваться на наличие паразитов и пройти лечение еще на этапе планирования.
Одна из грозных причин черного кала при поносе и не только – кровотечение в верхних отделах ЖКТ. Если фекалии беременной женщины внезапно становятся равномерно окрашеными в черный цвет, следует обратиться к специалисту.
Физиологической причиной почернения кала является употребление в пищу определенных продуктов: печени, колбасы с кровью, черники и черной смородины.
Вопросы по теме
Можно ли принимать стимбифид постоянно?
Да, можно принимать длительно.
Какой состав препарата? В том числе с вспомогательными веществами?
Стимбифид Плюс состоит из двух компонентов – пребиотического и метабиотического
Узконаправленный пребиотический компонент – природные фруктоолигосахариды (ФОС) и фруктополисахариды (ФПС) с оптимизированным соотношением коротких (GFn, n = 2-8) и длинных (GFn, n = 2-60) цепочек, что обеспечивает снабжение бифидобактерий эксклюзивным питанием по всей длине толстой кишки
Метабиотический компонент – лактат кальция. Является мощным стимулятором роста и размножения нормобиоты
У меня изжога, но я пью чай с молоком, так как чай не возможно пить, одна краска
Добрый день! Да, если в пакетиках, то к сожалению, красителя там много. Чтобы убрать изжогу попробуйте Стимбифид Плюс. Он способствует оперативному выводу всех токсинов и враждебных пищеводу бактерий, которые попадают в желудок с едой или напитками
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Можно ли применять ИМОДИУМ® Экспресс на ранних сроках беременности
ИМОДИУМ Экспресс – противодиарейный препарат в форме таблеток для рассасывания. Активным веществом средства является лоперамид, данные о тератогенном или эмбриотоксическом действии которого отсутствуют. Тем не менее препарат можно применять не на любом сроке беременности. Согласно инструкции, в I триместре и при грудном вскармливании применение не допускается1. Во II и III триместрах ИМОДИУМ Экспресс можно принять только по рекомендации врача1. Средство от диареи назначается только в том случае, если ожидаемая польза для женщины превышает риск для плода. Перед применением необходимо проконсультироваться со специалистом и ознакомиться с инструкцией.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
1 Согласно инструкции по медицинскому применению препарата ИМОДИУМ Экспресс.
Понос: причины неприятности во время беременности

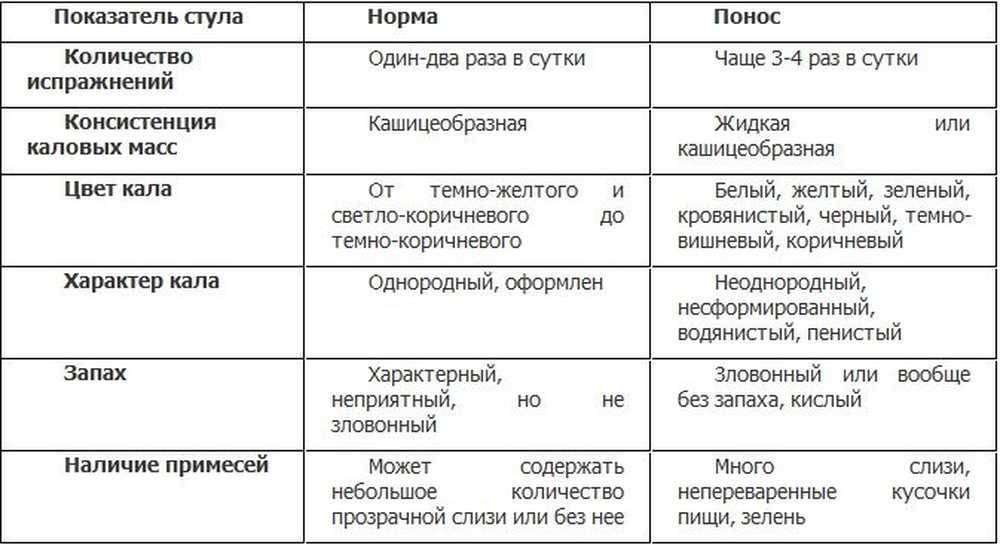
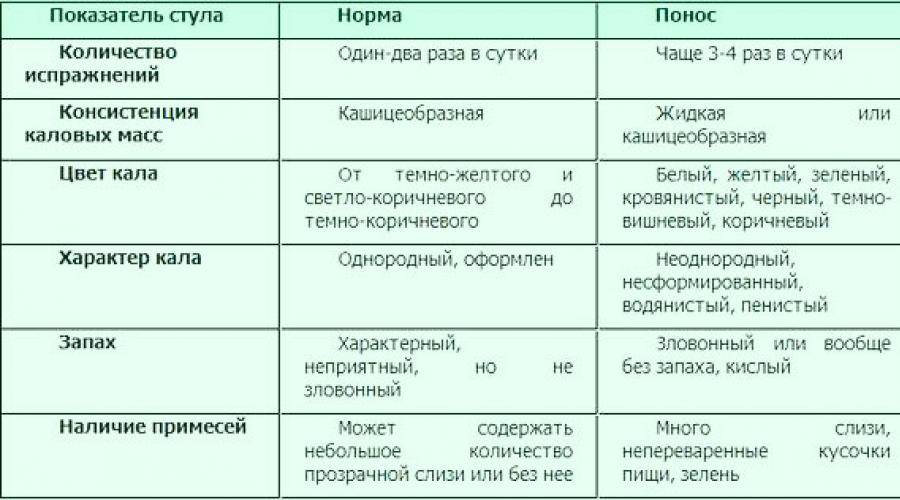
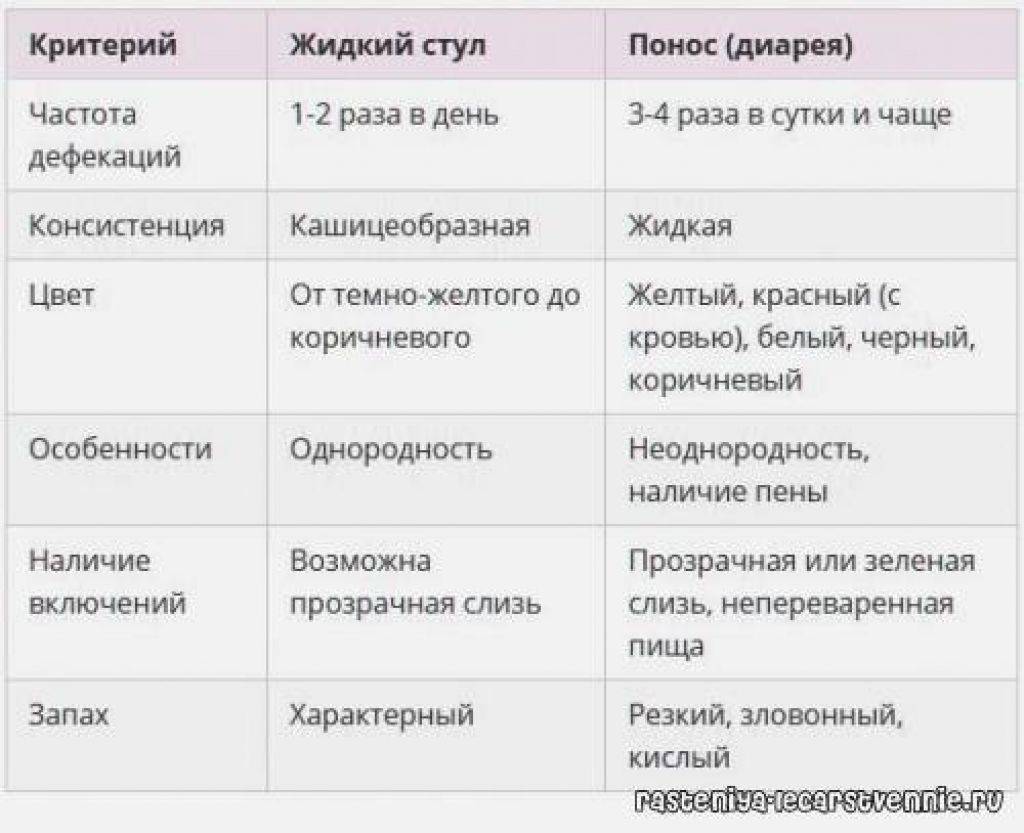
Понос — частое испражнение.
Диарея – это частые испражнения. Отличие этого состояния от просто частных походов в туалет в том, что каловые массы при поносе содержат 90% воды.
Зачастую, процесс сопровождается неконтролируемыми позывами, спазмами кишечника, нередко болями.
При тяжелом течении способен вызвать обезвоживание организма и закончиться печально.
Кроме этого, диарея является симптомом многих опасных для жизни и здоровья человека заболеваний. Девушки в положении внимательно следят за своим рационом. Но это не гарантирует, что расстройства пищеварения обойдут вас стороной.
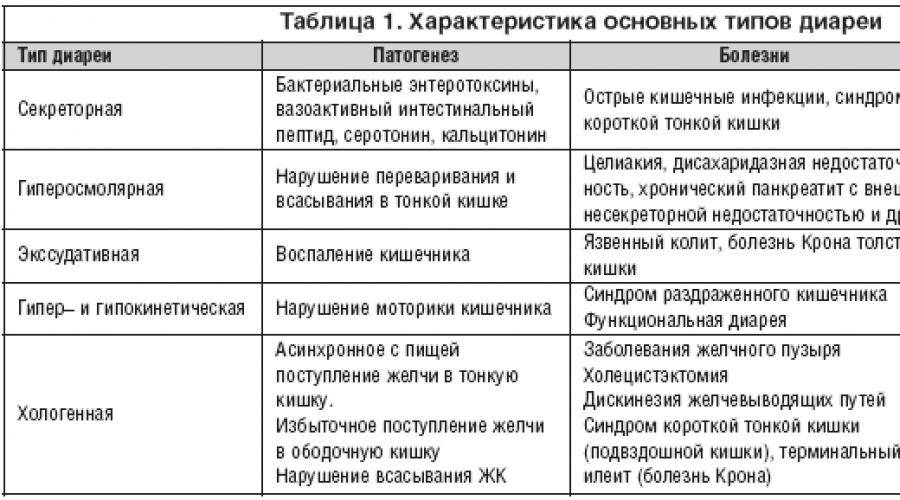
Активность микробов
Диарея может быть вызвана воздействием патогенных организмов. При этом ведущим симптомом, свидетельствующим о бактериальном заражении, является высокая температура. Инфекционные патологии пищеварительного тракта могут сопровождаться тошнотой, рвотой, слабостью и неприятными ощущениями в области живота. Стул бывает очень частым и жидким.
Диарею могут вызвать такие заболевания:
- дизентерия;
- сальмонеллез;
- ротавирусы;
- энтеровирусы.
При дисбактериозе нарушается баланс полезной и вредной микрофлоры в кишечнике.
В результате размножения патогенных бактерий повышается количество токсинов, которые раздражают кишечные стенки и вызывают понос. Как правило, он устраняется после нормализации баланса.