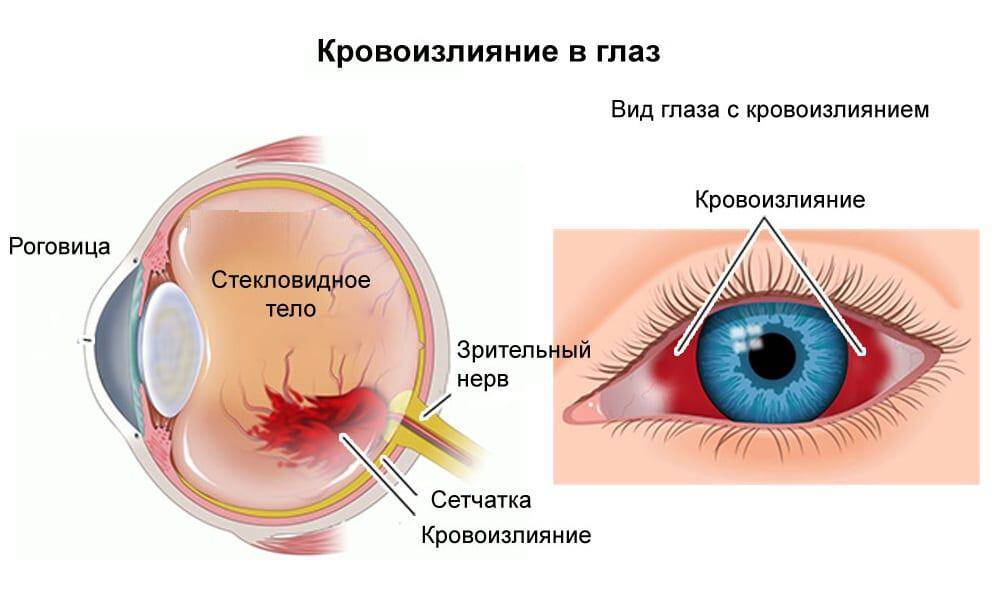
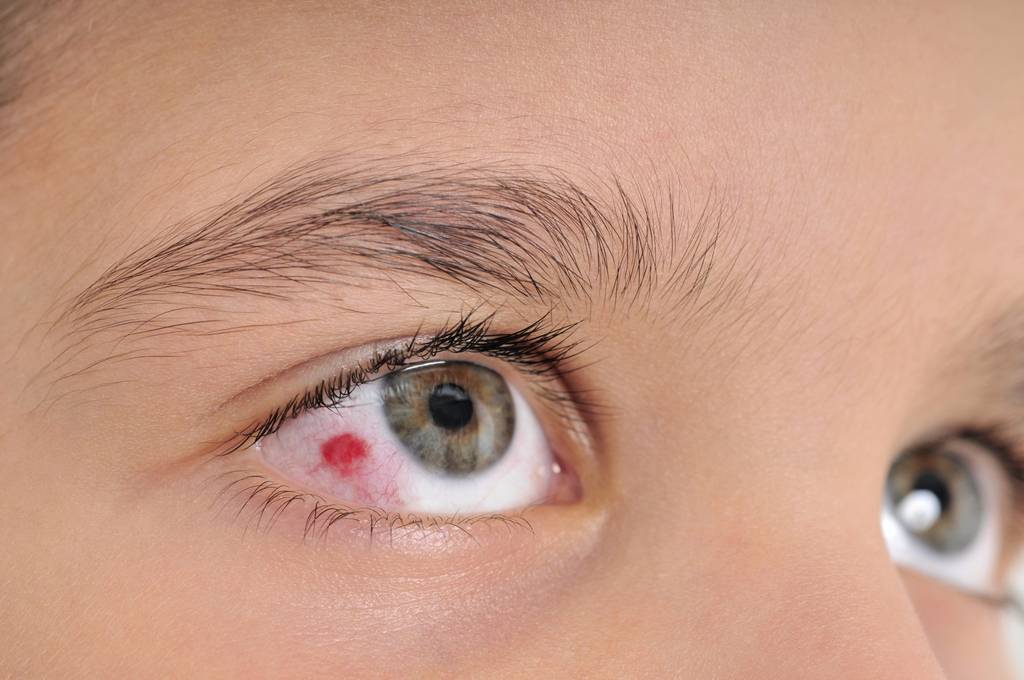
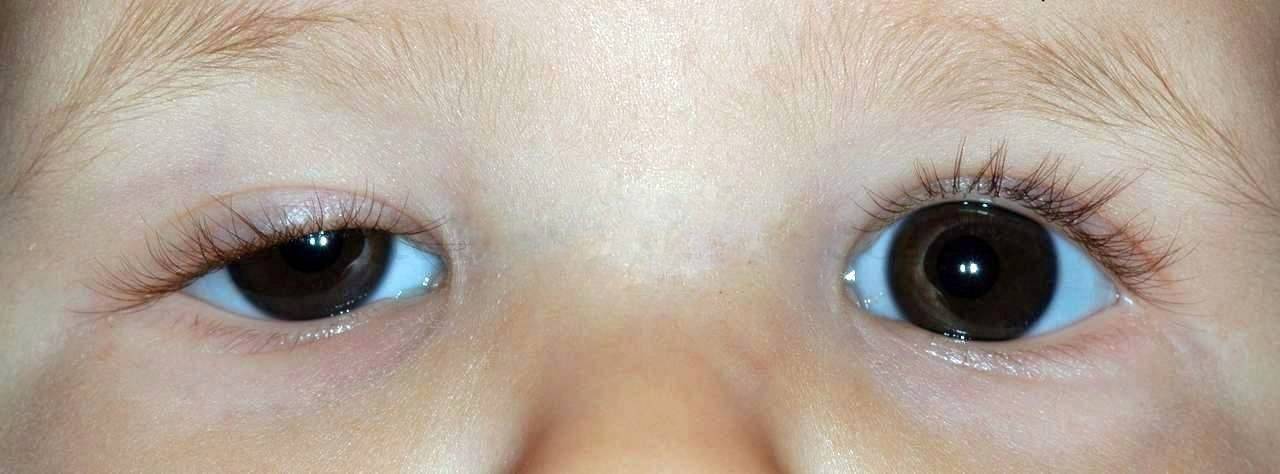
Что делать, если сосуды лопаются в глазах?
Любые изменения, происходящие в организме, требуют особого внимания, впрочем как и лопнувшие сосуды. Что нужно делать, если произошло кровоизлияние в глазу:
Если разрыв сосуда произошел от физического перенапряжения, переутомления, бессонницы, чрезмерном приеме алкоголя, то достаточно хорошо отдохнуть либо провести время на свежем воздухе. Отличный эффект можно получить, если использовать глазные капли.
Постараться несколько дней не подходить к телевизору или компьютеру. Если это невозможно, то необходимо делать перерывы.
Умывать лицо холодной водой, в области вокруг глаз, благодаря которой улучшается циркуляция крови, восстанавливается глазное яблоко.
Закрывайте глаза очками, когда на улице слишком солнечно или ветрено.
Проветривайте помещение, поставьте тазики с водой, дабы увеличить влажность воздуха, или приобретите увлажнитель воздуха.
Чтобы повысить эластичность и упругость сосудов, необходимо рационально питаться, регулярно принимать комплекс поливитаминов, не запускать простудные заболевания, избегать любых повреждений глаз. Если сосуды периодически лопаются, тогда следует прийти на прием к офтальмологу для диагностического обследования.
Капли для лечения
Капли способны восстановить поверхность глазных яблок. Применяется каждый вид препарата в определенных случаях, так как нередко капли в состоянии избавить от факторов, способствующих разрыву капилляров. Например, сужающие капли лучше капать при давлении, простуде или переутомлении. Лопнувшие сосуды в глазу могут появиться по причине серьезных заболеваний.
В этом случае помимо применения капель необходимо комплексное лечение основного недуга. Ниже мы рассмотрим, если лопаются сосуды в глазах какие капли для лечения можно и нужно применять.
- Айсотин. Это биологически активный препарат на основе аюрведических трав. Его направленность в укреплении и восстановлении стенок сосудов, улучшении кровоснабжения и профилактики различных болезней офтальмологического плана. Состав капель: односемянная бутея, пунарвана, ахирантес, мята. Препарат переносится хорошо, без побочных эффектов. Единственным условием приема является отсутствие аллергических реакций на компоненты Айсотина.
- Визин. Данное средство применяется, если имеются не масштабные поражения. Визин оказывает увлажняющее и противовоспалительное действие. Лечебное воздействие продолжается 12 часов. Допустимо капать капли только 2 раза в день, в другом случае вы только навредите своим глазам.
- Эмоксипин. Это синтетическое антиоксидантное средство, действующим веществом которого является метилэтилпиридинол. Основное направление Эмоксипина: укрепление сосудистой стенки в глазу; рассасывающее действие уже на образованные разрывы; сужение сосудов; снижение давления внутри глаза и т.д.
Народные методы лечения
Человек, страдающий от покраснения глаз, начинает всерьез задумываться о том, как вернуть зрение. При помощи траволечения можно как подлечить свои сосуды, так и избавиться от «мушек», если они беспокоят. С этой целью рекомендуется прием настойки красного клевера.
Приготовление:
- Емкость объемом 0,5 литра наполнить сырьем доверху, не сминая цветки.
- Положить туда же гвоздику – 10 штук.
- Залить содержимое водкой доверху.
- Настаивать в течение трех недель и процедить.
Настойку принимают по 10 капель. Курс лечения составляет 1 месяц. После чего делают перерыв на 10 суток, а затем повторяют. Для профилактики повреждений склеры нужно вводить в меню продукты, в состав которых входит рибофлавин. Дело в том, что при нехватке витамина B2 наблюдается эффект «красных глаз». При участии этого витамина клетки лучше усваивают кислород, а глазные мышцы получают дополнительный заряд.
Развитие косоглазия в раннем детском возрасте: причины
Развиться косоглазие может в любом возрасте, как у взрослых, так и у детей. Причины такого состояния разные, в том числе и травматического характера. Оно появляется вследствие травм глаза, головного мозга, шейного отдела позвоночника или же на фоне стресса, инфекционных, воспалительных заболеваний.

Лечение косоглазия детей зависит от особенностей патологии. Болезнь может быть связана с нервной системой, инфекциями или травмой. По типу различают врожденное заболевание и приобретенное. Рано приобретенная патология развивается у детей от одного года до трех-пяти лет. Как вылечить косоглазие в домашних условиях? Прежде всего, необходимо знать причину патологии, а затем приступать к ее лечению.
Причины косоглазия детей до года:
- физиологические — состояние связано со слабостью глазных мышц, лечение косоглазия детей при этом не требуется, так как оно обычно проходит к четвертому месяцу жизни младенцев;
- наследственные — болезнь передалась по наследству, связана с врожденными патологиями строения органов зрения;
- аккомодационные, нарушение рефракции — присутствует ярко выраженная аметропия, сильное различие в остроте зрения;
- внутриутробные инфекции, родовые травмы;
- менингит, энцефалит, опухолевые процессы.
С чего начинают лечение косоглазия детей? С постановки точного диагноза. Затем врачи составляют схему лечения, в которую входят: оптическая коррекция, окклюзия, упражнения для глаз, аппаратные методы терапии. Причины косоглазия детей от одного года и старше, обычно связаны с увеличенной нагрузкой на органы зрения. В группе риска дети, чьи родители имеют офтальмологические проблемы, а также часто болеющие малыши со слабым иммунитетом.
Причины косоглазия детей старше года:
- неврологические патологии;
- дальнозоркость, близорукость, астигматизм, анизометропия;
- высокое внутричерепное давление;
- инфекционные заболевания глаз;
- длительное зрительное напряжение;
- травмы, интоксикация.
Провоцирующим фактором для развития косоглазия у детей могут стать: испуг, травма, длительные вирусные, простудные болезни, которые сопровождаются высокой температурой. Вот почему важны постоянные осмотры у специалистов — врачи могут обнаружить патологию на раннем этапе, а ребенок своевременно получит квалифицированную помощь. Многие виды косоглазия у детей успешно корректируются методами, доступными для выполнения в домашних условиях.
Профилактика косоглазия: можно ли предотвратить его развитие?
Важным элементом профилактики косоглазия является своевременное выявление первых симптомов заболевания. В связи с этим рекомендуется регулярно (раз в полгода) посещать офтальмолога, который во время обследования ребенка сможет определить возможную патологию. 
При этом первый осмотр окулиста желательно запланировать в 3-месячном возрасте, следующий – в полгода. Другие меры профилактики развития заболевания у детей:
- Следить за тем, чтобы ребенок не подносил интересующие его предметы слишком близко к глазам. Расстояние от игрушки до зрачков не должно быть менее 20–30 см.
- При наличии близорукости или дальнозоркости нужно носить очки – отсутствие коррекции может спровоцировать косоглазие, особенно если острота зрения обоих глаз разная.
- К мерам профилактики можно отнести иммунизацию против пневмококковой инфекции, которая может стать причиной менингита.
- Защищать голову от травм – при велопрогулках или катании на роликах дети должны использовать шлем.
- Соблюдать зрительный режим – следить за освещением в детской комнате, ограничивать просмотр мультфильмов и время игры на компьютере.
- При выявлении признаков косоглазия следовать рекомендациям доктора и выполнять предписания. При последовательном лечении некоторых видов заболевания прогноз благоприятный – косоглазие пройдет, если родители будут делать то, что советовал офтальмолог.
- В период беременности следует избегать влияния тератогенных факторов – применения некоторых лекарственных препаратов, негативно влияющих на плод, заражения вирусными заболеваниями, нахождения в экологически неблагоприятных условиях.
Лечение аллергического конъюнктивита у детей
Для лечения аллергии у детей применяются антигистаминные препараты: сиропы, таблетки, капли, а также лекарства местного действия: гели и мази. Лекарственные средства II и III поколения не имеют седативного эффекта, не оказывают влияния на сердце и нервную систему, поэтому дети не замечают побочного действия препарата. Облегчение симптомов после применения антигистаминных лекарств происходит в течение нескольких часов после их приема.
В помещении, где будет находиться ребенок, необходимо провести уборку, проветрить и увлажнить комнату.
Можно использовать приборы для увлажнения и очищения воздуха от мелкой пыли — благоприятный микроклимат поможет быстрее справиться с заболеванием. Чем лечить аллергический конъюнктивит у ребенка:
исключить контакт с аллергеном — важное условие при лечении конъюнктивита из-за аллергии, если это невозможно, нужно минимизировать взаимодействием с аллергеном;
увлажняющие глазные капли с гиалуроновой кислотой — аллергический конъюнктивит у детей лечится с применением увлажняющих капель, потому что нередко сопровождается сухостью глаз, равномерный слой слезной жидкости восполнит необходимый объем влаги;
противоотечные, противовоспалительные средства — с осторожностью стоит лечить воспаление, используя отвары трав для промывания глаз и для компрессов, потому что может появиться аллергия на один из растительных компонентов травяного сбора;
витамины для укрепления защитных функций организма (индивидуально подбираются лечащим врачом).
В качестве профилактической меры, предупреждающей развитие аллергии, могут применяться иммуномодуляторы, их подбирает врач для каждого конкретного случая. Широко используется при профилактике аллергических реакций у детей глюконат кальция, недостаток которого сказывается на обменных процессах и состоянии иммунной системы.
Применяют глюконат кальция при лечении поллинозного конъюнктивита, крапивницы, но только по медицинским показаниям. Чтобы снизить вероятность появления аллергического конъюнктивита впоследствии, необходимо закалять ребенка, приучать к активному образу жизни и здоровому питанию.
Гидроцефалия – причины, проявления, последствия
Часто выпуклые вены на голове у новорожденного являются признаком гидроцефалии. Ликвор, который образуется спинным мозгом, скапливается в мозговых желудочках, давит на череп, кровеносные сосуды.
Это явление является следствием внутриутробных инфекций и преждевременных родов. Чем раньше выявлен синдром, тем проще с ним бороться, и тем меньше последствия недуга.
Диагностируют гидроцефалию при помощи УЗИ. Пока у младенца не закрылся родничок, это делается быстро и дает отличные результаты. Позже такие методы исследования не применяются, потому что кости черепа отражают ультразвуковые волны.
Назначается медикаментозная терапия, которая способствует снижению выработки ликвора и его скопления. Ребенку выписывают антибиотики, потому что в спинномозговой жидкости нередко развиваются патогенные микроорганизмы.
Иногда одними лишь лекарствами добиться позитивного результата нельзя. Тогда делается пункция, излишки ликвора выводятся через специальный зонд.
Если у ребенка на голове сильно заметны вены – это повод нанести визит неврологу. Велика вероятность, что доктор вас успокоит, доказав, что подобные явления физиологические, но в некоторых случаях такое проявление может быть одним из симптомов тяжелых заболеваний, требующих срочного лечения.
Своевременные профилактические визиты к неврологу уменьшают вероятность развития тяжелых последствий.
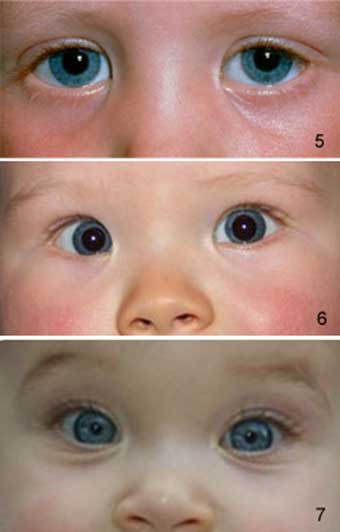
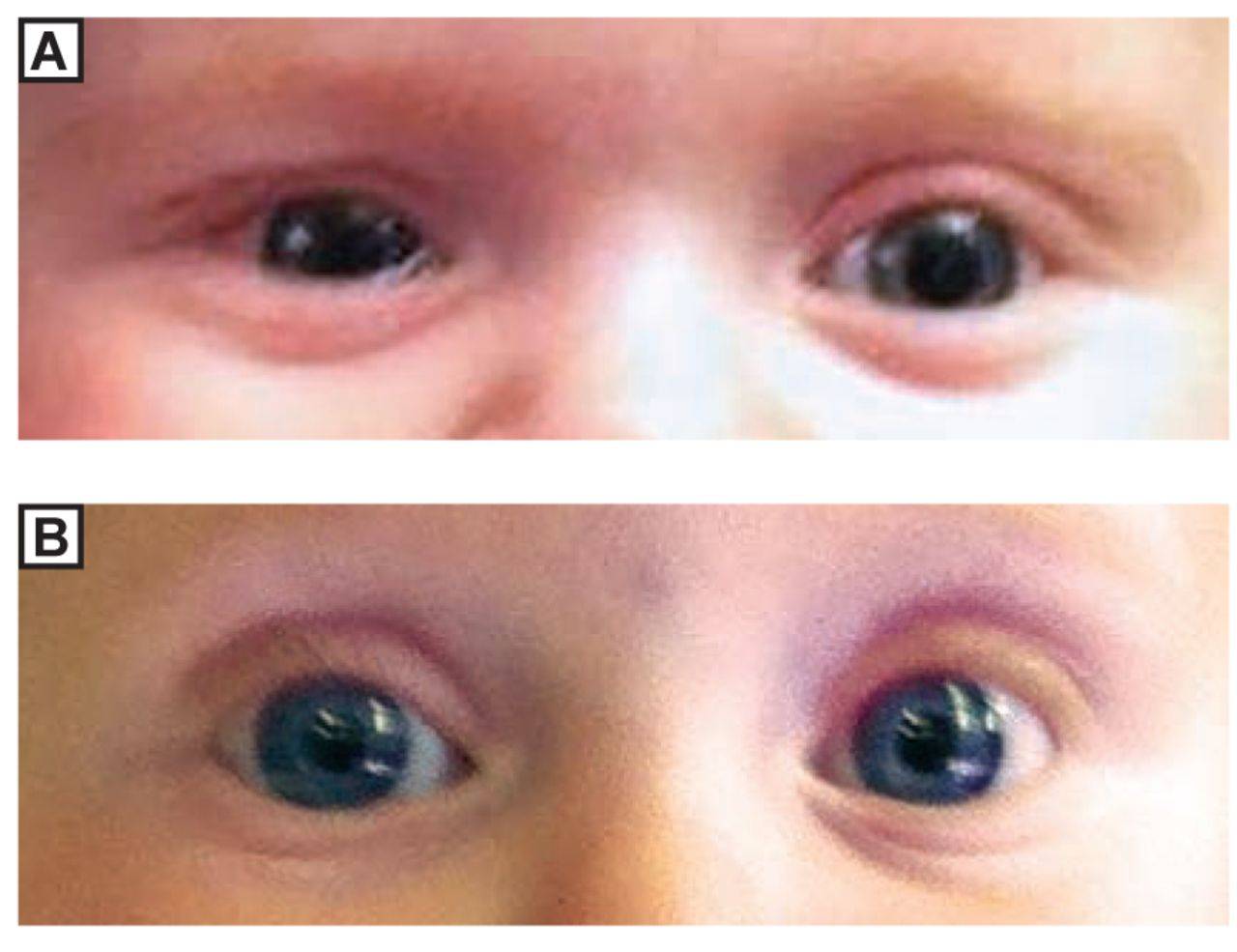
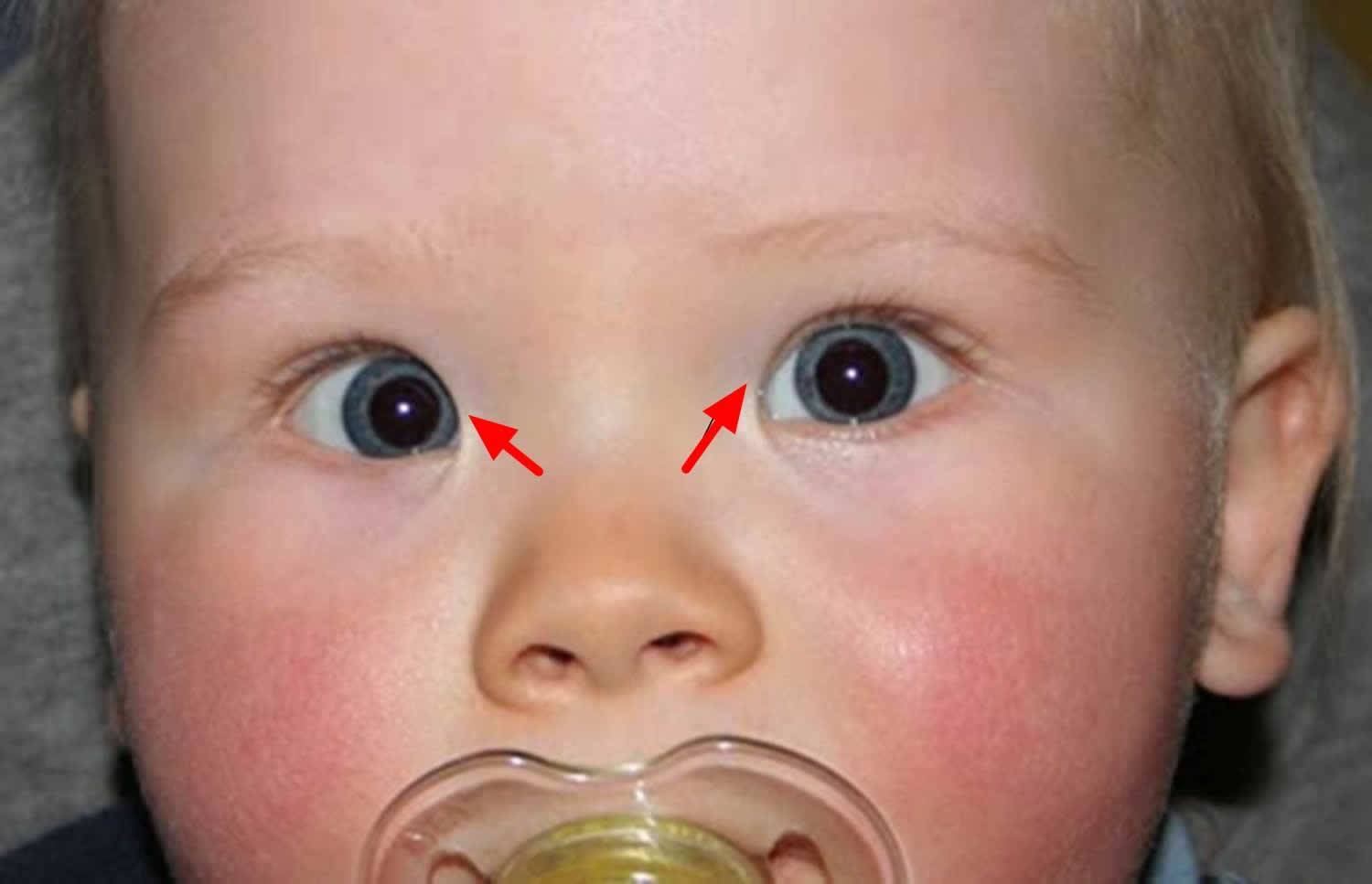
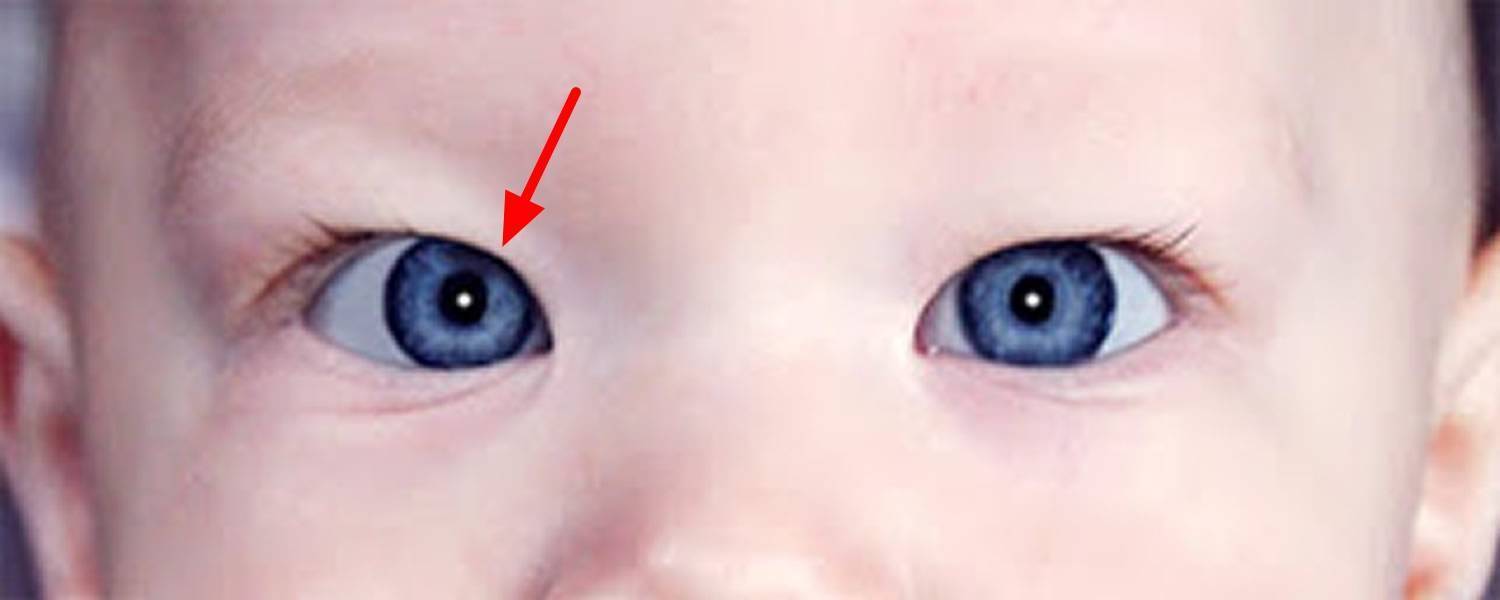
Признаки истинного косоглазия у новорожденного
Еще до 6-ти месяцев можно заметить: ребенок часто скашивает глаза, повторяется такое положение глаз как сходящееся косоглазие или расходящееся косоглазие. Это уже повод для беспокойства. Если после 6-ти месяцев малыш не может удержать взгляд на предмете, и один или оба глаза отъезжают в сторону, если глаза не могут двигаться синхронно при наблюдении за движущейся игрушкой, или ребенок поворачивает не глаза, а голову, то это не повод, а необходимость записаться на прием к детскому офтальмлогу.
Существуют сроки плановых проверок зрения детей до года. В 1 месяц врач смотрит правильность строения зрительного аппарата и отсутствие родовых патологий. В 3 месяца контролирует развитие глазных яблок и глазодвигательных мышц. В 6 месяцев проверяет способности рефракции (преломления света), выявляет дальнозоркость или склонность к близорукости. В 12 месяцев, на основании предыдущих проверок, офтальмолог может определить динамику развития зрения у ребенка. Каждый из этих этапов очень важен, т.к. выявление патологии на ранней стадии позволяет наиболее успешно ее корректировать.
Профилактика блефарита у новорожденных
Главным правилом, которое необходимо соблюдать родителям для того, чтобы избежать возникновения блефарита у ребенка, — это тщательно следить за его гигиеной
Не менее важно соблюдать чистоту и порядок в квартире или доме, где проживает малыш. Необходимость влажной уборки очень важна
Нужно ежедневно протирать пыль, особенно в детской комнате
Ребенка с детства следует приучать к соблюдению правил личной гигиены и контролировать их выполнение в дальнейшем
Очень важно всячески оздоравливать организм. Это способствует укреплению иммунной системы
Лечение, которое назначит окулист, можно дополнить приемом витаминов
Нужно ежедневно протирать пыль, особенно в детской комнате. Ребенка с детства следует приучать к соблюдению правил личной гигиены и контролировать их выполнение в дальнейшем
Очень важно всячески оздоравливать организм. Это способствует укреплению иммунной системы. Лечение, которое назначит окулист, можно дополнить приемом витаминов
Лечение, которое назначит окулист, можно дополнить приемом витаминов.
Внимание стоит обращать на любые появляющиеся у ребенка симптомы. Лечение стоит начинать незамедлительно
Так удастся выявить хронические заболевания на ранних стадиях и не дать им развиваться в дальнейшем
Ослабленный болезнями иммунитет является идеальной средой для развития бактерий. А они, в свою очередь, становятся причинами появления блефарита. Огромную роль в профилактике такого офтальмологического заболевания, как блефарит, играет предотвращение развития его хронической формы
Так удастся выявить хронические заболевания на ранних стадиях и не дать им развиваться в дальнейшем. Ослабленный болезнями иммунитет является идеальной средой для развития бактерий. А они, в свою очередь, становятся причинами появления блефарита. Огромную роль в профилактике такого офтальмологического заболевания, как блефарит, играет предотвращение развития его хронической формы.
Лечение косоглазия консервативными методами
Глаза детей дошкольного возраста продолжают активно расти. К семи-восьми годам глазное яблоко приближается к параметрам глаз взрослого человека, но оптическая система формируется вплоть до 20-21 года
В период роста особенно важно следить за уровнем зрительной нагрузки, даже если у ребенка нет никаких офтальмологических патологий. Если же есть косоглазие одного глаза или сразу двух, амблиопия, астигматизм, близорукость или дальнозоркость, то, кроме обязательных профилактических мероприятий, в ежедневном плане дня должны присутствовать и лечебные процедуры. Избавиться от дефекта небольшой степени вполне реально, регулярно выполняя специальные упражнения для глаз и следуя всем пунктам комплекса лечения, назначенного профильным специалистом
Для лечения косоглазия широко применяются аппаратные методики. Не стоит игнорировать занятия, даже если у ребенка патология сильной степени и все равно предстоит оперативное вмешательство
Избавиться от дефекта небольшой степени вполне реально, регулярно выполняя специальные упражнения для глаз и следуя всем пунктам комплекса лечения, назначенного профильным специалистом. Для лечения косоглазия широко применяются аппаратные методики. Не стоит игнорировать занятия, даже если у ребенка патология сильной степени и все равно предстоит оперативное вмешательство.
Косоглазие: основные методы лечения детей:
- упражнения для глаз, укрепляющие глазодвигательные мышцы, улучшающие обмен веществ, положительно влияющие на аккомодационные возможности глаз и процессы восстановления зрения;
- аппаратные процедуры — при косоглазии эффективны занятия на синоптофоре, магнитотерапия, электростимуляция и вакуумный массаж;
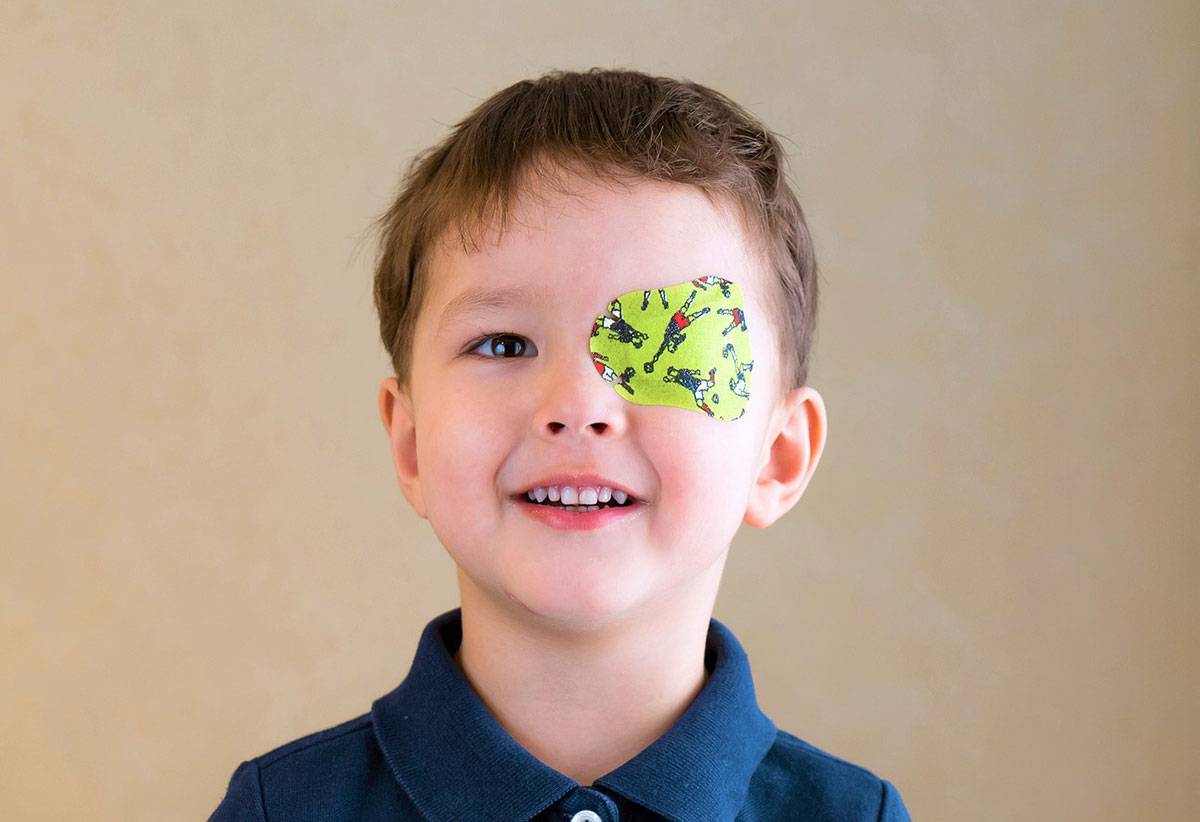
- коррекция очками, ношение специальной повязки.
Дети младшего возраста неохотно надевают очки, также возникают трудности и с ношением повязок, которые нужны при амблиопии. Что такое амблиопия? Это состояние, симптомы которого похожи на признаки косоглазия. При этом мозгом не воспринимается информация от глаза, который плохо видит, и он начинает косить
Родителям детей с косоглазием, амблиопией, крайне важно найти подходящий способ и заинтересовать ребенка в лечебном процессе, если он слишком мал, чтобы понять мотивацию терапии
Перед началом коррекции необходимо предложить ребенку, у которого диагностировано косоглазие, поиграть с яркими оправами, что поможет не бояться малышу очков с линзами. Также, если предложить ему на выбор несколько интересных наклеек для окклюзии с разнообразными сюжетами, то вероятность сопротивления лечению снизится в разы.

Что дает ношение повязки? Такое лечение обладает высокой эффективностью при амблиопии. Если регулярно применять этот метод окклюзии, то плохо видящий глаз быстро включится в работу и острота зрения будет постепенно восстанавливаться. Главное — это не просто пассивное ношение повязки, а активная зрительная работа при этом. Очень важна работа открытого глаза. Малыш может собирать кубики, конструктор, продевать шнуровку и т.д. К сожалению, не все виды косоглазия поддаются консервативному лечению, и иногда операция — это единственный выход для того, чтобы избавиться от дефекта.
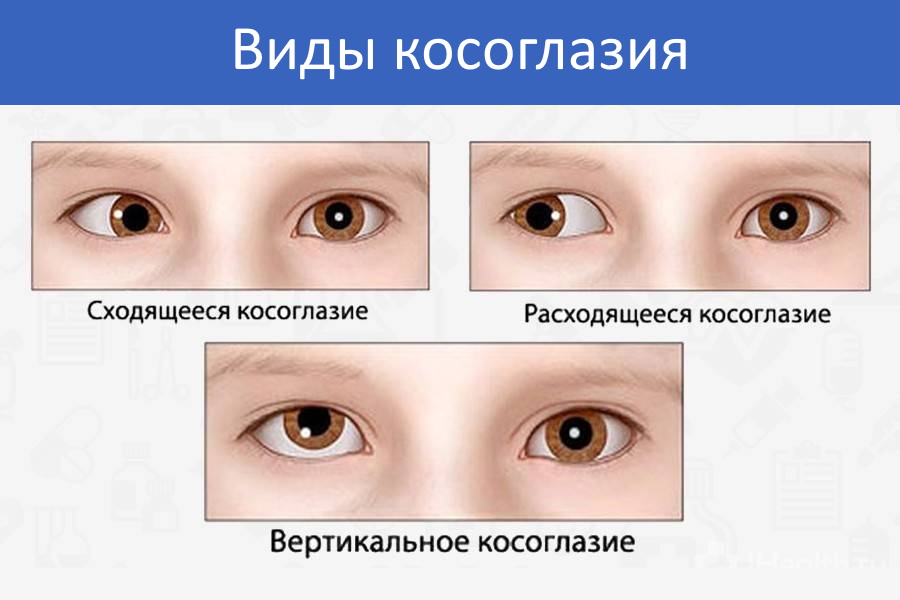
Виды
Существует два вида косоглазия: содружественное и паралитическое. Их особенности рассмотрены ниже.
- Содружественное косоглазие у детей до года встречается довольно часто. Его характерными чертами являются отклонение глаза от единой точки и ухудшение бинокулярного зрения. Существуют несколько видов содружественного косоглазия: 1) сходящееся (направлено к носу), расходящееся (направлено к виску); 2) монолатеральное (косит только один глаз), альтернирующее (когда косят два глаза, но попеременно); 3) аккомодационное (болезнь полностью устраняется с помощью очков без дополнительного лечения), частично аккомодационное (очки только уменьшают косоглазие у детей до года, но не избавляют от него); неаккомодационное (не лечится с помощью очков, нужно прибегать к хирургическому вмешательству).
- Паралитическое косоглазие у грудных детей наблюдается гораздо реже. Оно связано с парезом, отрывом или параличом глазодвигательных мышц. Его отличительной особенностью является малоподвижность косящего глаза в сторону парализованной мышцы. Лечат данную патологию в основном хирургическим методом.

Что провоцирует / Причины Повреждения роговицы у детей:
Эрозии роговицы
Эрозии роговицы возникают как результат нарушения целостности эпителия роговицы после механических повреждений. Глаз может быть поврежден частичками растительной шелухи, кусочками металла, песчинками и проч., а также токсическими и химическими факторами. Эрозии могут стать результатом воспалительных, отечных и дегенеративных изменений роговицы.
Инородные тела в роговице
По оттенку ткани рядом с инородным телом в роговице можно судить о химическом составе металлических осколков. Ободок роговицы вокруг инородного тела приобретает ржаво-буроватый, если в глаз попало железо. Если инородное тело это медь, то оттенок нежный желтовато-зеленый. При аргирозе обнаруживают некрупные точки беловато-желтого или серо-коричневого оттенка, расположенные, как правило, в задних слоях роговицы.
После удаления металлического инородного тела может остаться буроватое кольцо, тогда его нужно тщательно удалить, так как раздражение глаза может продолжаться.
Ожоги роговицы
Ожоги глаз составляют 6,1—38,4% всех глазных повреждений, более 40% больных с ожогами становятся инвалидами (среди взрослых и детей). Если случилось значительное повреждение, в глазу развивается сложный многокомпонентный процесс, распространяющийся на роговицу, конъюнктиву, склеру, сосудистый тракт. Во многих случаях такое ожоговое повреждение приводит к тяжелым осложнениям и неблагоприятным исходам, даже если проводится активная патогенетическая терапия.
Классификация
Виды ожогов глаза:
- термические
- химические (кислотные и щелочные)
- лучистой энергией.
Кислотные ожоги роговицы у детей приводят к коагуляции ткани, в итоге образовавшийся струп в большей или меньшей мере препятствует проникновению кислоты в толщу ткани и внутрь глазного яблока. В отличие от кислотных, щелочные ожоги растворяют тканевый белок и вызывают колликвационный некроз, быстро проникают в глубину тканей и полость глаза, поражая его внутренние оболочки. Некоторые щелочи врачи могут обнаружить в передней камере глаза через 5-6 мин после их попадания в конъюнктивальную полость.
В последние годы часто случается сочетание термических и химических ожогов глаз, что случается в результате поражения из газового пистолета. Также могут быть сочетания химических ожогов с проникающими ранениями глазного яблока в результате выстрела из газового пистолета, заряженного дробью.
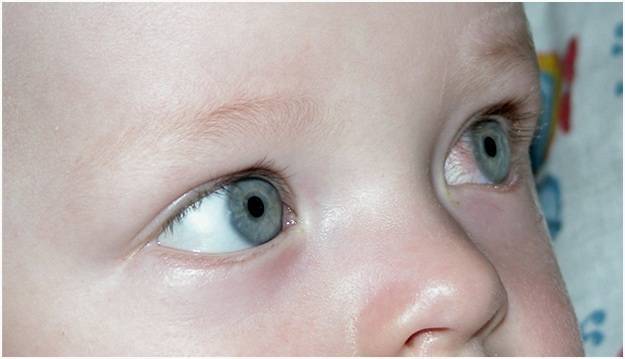
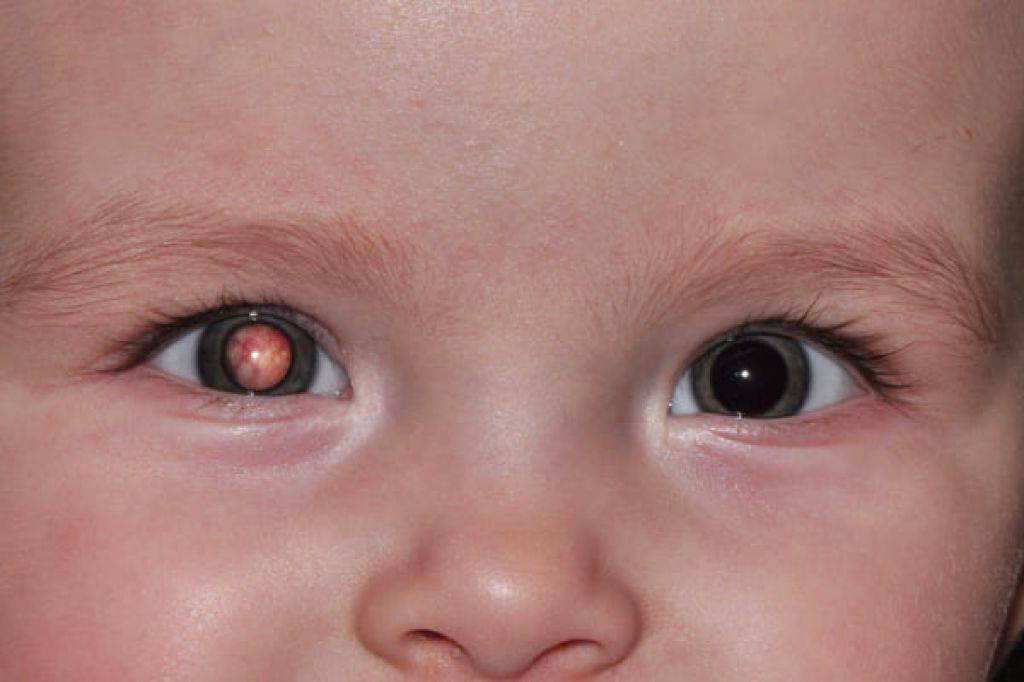
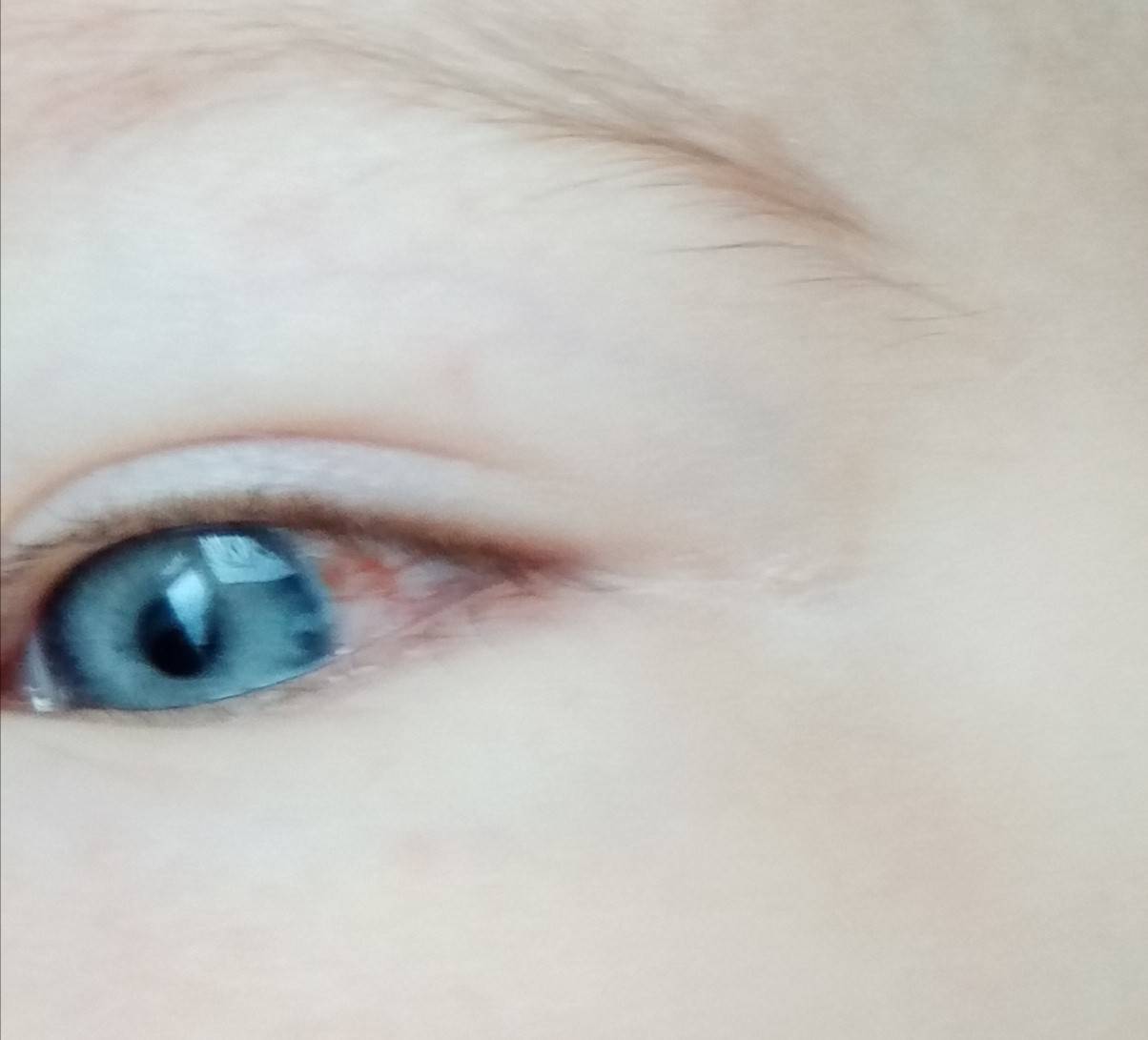
Причины красных сосудов на белках в глазах у детей
Существует множество причин, по которым краснеют сосуды в глазах: инфекционные заболевания, аллергические реакции, травмы и инородные предметы, повышение внутриглазного давления, а у детей старшего возраста — банальное переутомление.
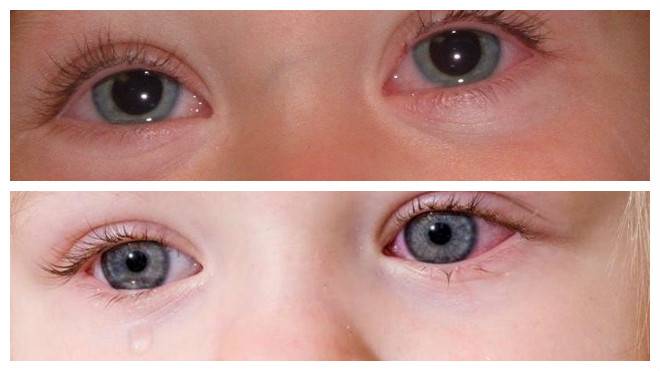
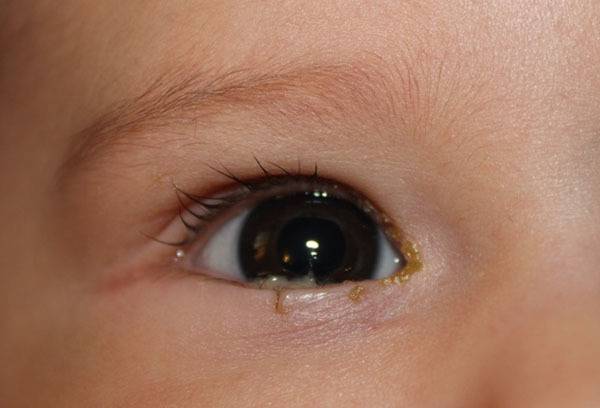
Конъюнктивит у ребенка
Следствием воспаления слизистой оболочки глаз чаще всего становится недостаточная гигиена рук ребенка, особенно в жаркий период, благоприятный для быстрого размножения возбудителей.
Основным патогеном бывает стафилококк, попадающий на слизистую глаза с рук вместе с уличной пылью, когда ребенок начинает тереть орган зрения.
Кроме бактериального, встречается вирусный и аллергический конъюнктивит глаз.
Главные симптомы:
- покраснение слизистой оболочки глаза;
- отёчность век;
- появление видимых мелких сосудиков в зрительном органе;
- обильная слезоточивость с примесью гноя.
Иногда воспаление слизистой оболочки глаз сопровождается болью в горле, увеличением шейных лимфоузлов, лихорадкой. Ребёнок становится вялым, его раздражает дневной свет, вызывающий боль в глазах.
Аллергия с покраснением сосудиков у грудничка
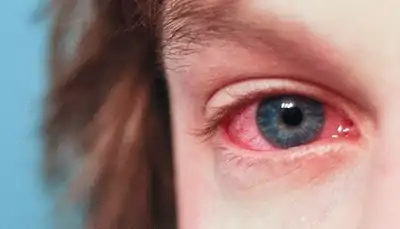
Другой причиной возникновения красных сосудов в глазах у детей становится аллергическая реакция.
В этом случае специфическое лечение, как правило, не требуется, достаточно устранить аллерген.
Аллергия может быть вызвана пылью, пыльцой растений, шерстью домашних животных, лекарствами, стиральным порошком, бытовой химией.
У грудничков иногда возникает аллергическая реакция на никотин, особенно если курят в помещении, или на отдушки, входящие в состав присыпок, мыла и другой детской косметики. В случае если не удаётся самостоятельно определить тип аллергена, необходимо обратиться к специалисту.
Инородные предметы и травмы
Травма или попадание в зрительный орган инородного объекта также являются причиной покраснения у ребенка. Дискомфорт, который испытывает малыш от ощущения чужеродного тела, заставляет ребёнка непрерывно тереть глаза, что и вызывает покраснение сосудов.
Если ребенок жалуется на неприятные ощущения, следует внимательно осмотреть органы зрения и белки, отодвигая поочерёдно верхние и нижние веки. Обнаруженный инородный предмет можно попытаться удалить промыванием прохладной кипячёной водой или уголком чистого носового платка, предварительно проглаженного утюгом и смоченного в кипячёной воде. При неудачной попытке необходимо обратиться к врачу.
Повышенное внутриглазное давление

Напряжение глазных яблок во время продвижения по родовым путям иногда вызывает разрыв зрительных сосудов у новорождённого.
По статистике, при нормально протекающих родах, 20% малышей появляются на свет с такой проблемой, а при проблемных — уже 40%. В роддоме офтальмолог даст необходимые рекомендации.
Повреждение сосудов возникает у грудничка при сильном плаче или кашле, в этом случае малыша обязательно следует показать врачу.
Повышение внутриглазного давления у ребёнка служит показателем некоторых форм первичной закрытоугольной глаукомы.
Если, помимо покрасневших сосудов в глазах, малыш жалуется на глазную и головную боль, мельтешение радужных кругов, незначительное снижение зрения, необходимо как можно быстрее обратиться к врачу для постановки точного диагноза и скорейшего начала лечения.
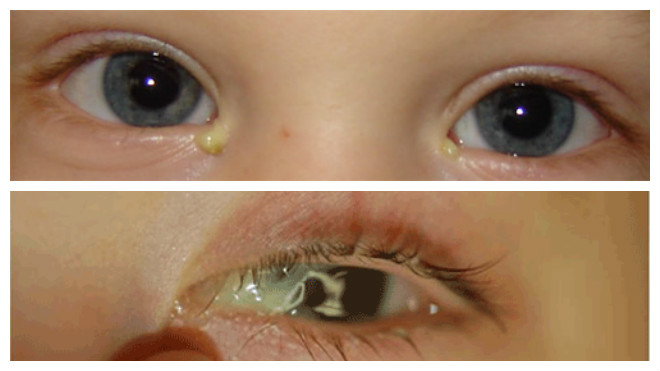
Дакриоцистит
Это воспаление слёзных мешочков, представляющих собой верхнюю часть слёзных протоков, проходящих изнутри угла глаза вниз к носовым проходам.
Слезы, смывающие грязь с поверхности органа зрения, проходят через слёзные каналы и появляются свежие слёзы.
Если же в слёзных мешках или слёзных протоках происходит закупорка, процесс нарушается, слёзы не могут течь, и через некоторое время начинают размножаться бактерии.
Справка! Дакриоцистит у новорождённых возникает из-за сохранения желатинозной пробки, защищавшей нижнюю часть слёзного канала во время пренатального периода. Как правило, она разрывается при первом вдохе ребенка, иногда разрыв происходит в течение 2 недель после рождения.
Дакриоцистит неонатальной инфекционной этиологии встречается гораздо реже.
Аппаратное лечение косоглазия у детей
Оно направлено на развитие бинокулярного зрения. Сегодня применяются такие методы, как ортоптика и диплоптика. Цель первого — развить фузионный рефлекс, то есть способность соединять в голове две картинки в одно изображение. В ортоптике используется синоптофор — специальный прибор, разделяющий поля зрения левого и правого глаз. Он демонстрирует больному две части какого-либо рисунка, стимулируя головной мозг и глазные яблоки объединять их в одно целое. Когда больной научится это делать, начинается следующий этап лечения — диплоптика. Она помогает закрепить достигнутый результат.
В данном случае разделения зрительных полей не происходит. При диплоптике искусственно вызывается двоение одного изображения. Пациент должен собственными усилиями соединить раздвоившуюся картинку. Диплопия провоцируется призматическим стеклом, оптическая сила которого постепенно корректируется.
Ортоптика и диплоптика применяются только при наличии двух условий:
- пациенту больше 2 лет;
- угол косоглазия не превышает 7 градусов.
Причины появления нарушений
После рождения организм ребенка еще в течение долгих 12 месяцев приспосабливается к условиям окружающей среды, учится работать в новом режиме. Глазные яблоки в нормальном положении удерживают мышцы, которые находятся под контролем головного мозга. У новорожденных эта функция слабо развита.
Поэтому глазные яблоки двигаются иногда в хаотичном направлении, что пугает окружающих. Особенно четко наблюдается, как косит глаз, когда ребенок спит. Через несколько месяцев ситуация меняется. Выделяют еще несколько причин того, что развивается косоглазие у ребенка.
Осложнения, возникающие во время беременности или родов, могут привести к локальным кровоизлияниям в головном мозге ребенка. В результате развивается стойкое косоглазие не только, когда ребенок спит. Исправить ситуацию без оперативного вмешательства в данном случае невозможно.
Перенесенные вирусные или бактериальные инфекции (грипп, корь, ОРВИ, дифтерия) являются причиной того, что косит один или оба глаза
Очень важно во время болезни обеспечить ребенку полный покой, исключить лишнюю нагрузку на глаза.
Стресс, волнение. Косоглазие в этот период является временным явлением
Как только малыш успокаивается, проблема исчезает.
Повышенное внутричерепное давление.
Физическая травма головы.
В группу риска также входят недоношенные и дети, имеющие наследственную предрасположенность к заболеваниям глаз.
Существуют еще и другие особенности, связанные со строением глаз у малышей. Можно наблюдать, как ребенок закатывает глаза. Это явление патологическое или временное.
Ребенок закатывает глаза вверх в течение первого месяца жизни, и это является нормой. Особенно это заметно при засыпании. Закатывание глаз вверх может быть признаком заболевания, которое появилось после высокой температуры.
Если малыш закатывает глаза вниз, то в большинстве случаев является причиной неврологических заболеваний или повышенного внутричерепного давления. Когда малыш закатывает глаз книзу, при этом он косит, следует пройти обследование для исключения гидроцефального синдрома.
Когда грудничок спит, он не владеет мышцами глазного яблока и века. Поэтому можно наблюдать, как глазки косят, или малыш спит с приоткрытыми глазами. Состояние, когда малыш спит с незакрытыми полностью глазами, называется «лагофтальм».
Если ребенок спит с приоткрытыми глазами после двух лет, нужно обратиться к специалистам. Потребуется консультация невролога, офтальмолога, психолога. Причинами того, что ребенок спит с открытыми глазами, могут быть параличи или укороченное веко. Влияет и наследственный фактор. Если родители спали с приоткрытыми глазами, то дети тоже будут спать, не полностью смыкая веки.
Как лечить косоглазие
Заметив у своего малыша признаки страбизма, покажите его врачу-офтальмологу. Прежде чем назначить лечение, специалист проведет диагностику, которая включает сбор анамнеза, осмотр маленького пациента и аппаратное обследование.
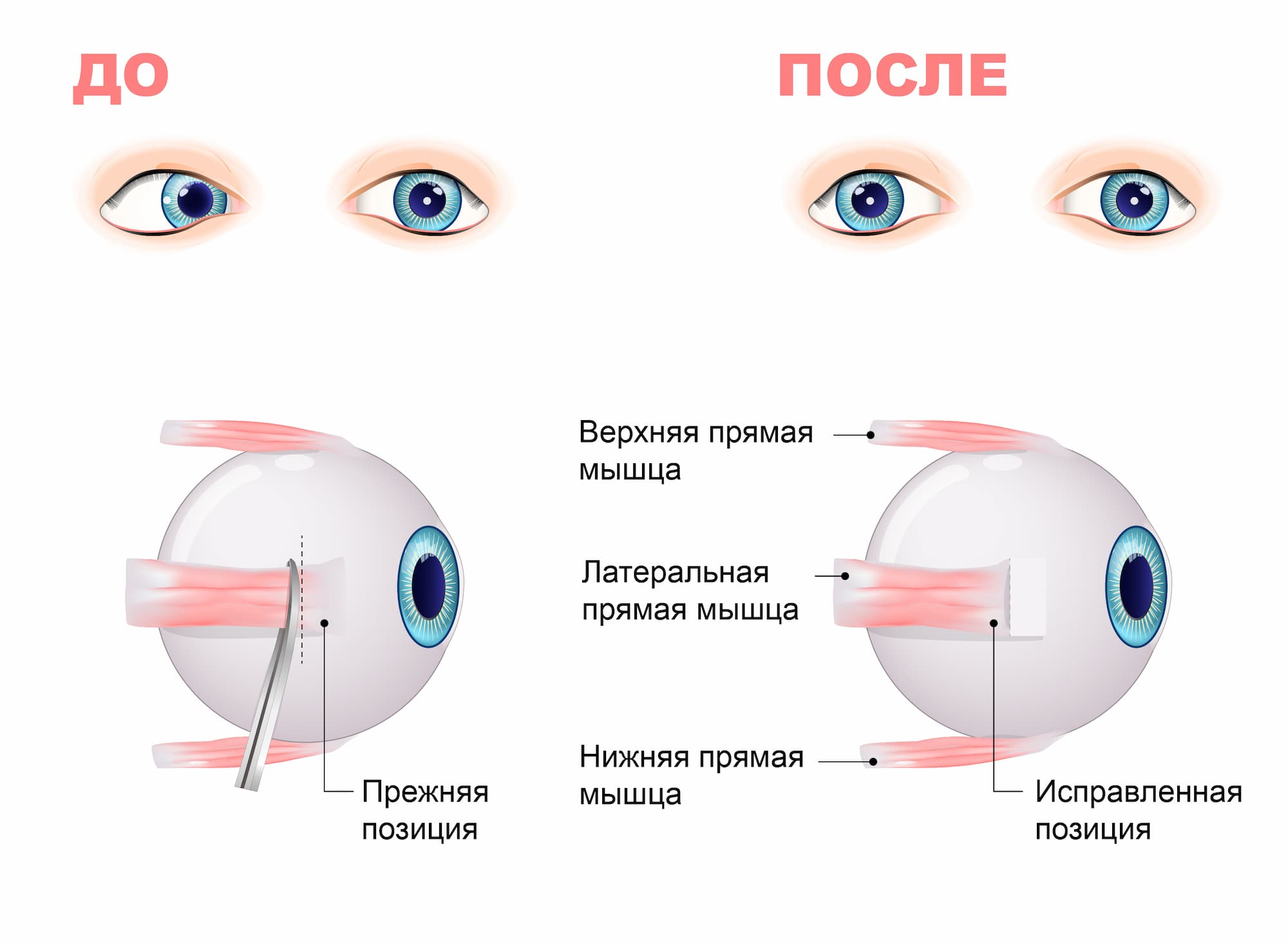
Тактику лечения детского косоглазия подбирают индивидуально, учитывая вид болезни и сопутствующие недуги. Назначением лечения занимается офтальмолог, либо страбизмолог — врач, специализирующийся на косоглазии.
Может быть предложено три типа лечения: консервативное, аппаратное или оперативное.
Консервативные методы предполагают коррекцию зрения с помощью очков или мягких контактных линз. Правильно подобранных корригирующих средств может быть достаточно для того, чтобы маленький пациент смог фокусироваться на объектах и видеть двумя глазами. Также применяют временную окклюзию, то есть заклеивание здорового глаза, чтобы развить способности косящего органа зрения.
Аппаратное лечение проводят с использованием ортоптики и диплоптики. С помощью специальных устройств пациентов учат видеть двумя глазами, сливая изображения, полученные от разных органов зрения, в одну картинку.
Хирургическое вмешательство, как правило, требуется при сильном отклонении зрительной оси (от десяти градусов), также его применяют при врожденном косоглазии.
Причины появления нарушений
После рождения организм малыша долгие 12 месяцев приспосабливается к условиям окружающей среды, учится работать по-новому. Глазные яблоки в их нормальном положении удерживают мышцы, находящиеся под контролем мозга. У младенцев эта функция развита недостаточно.
Поэтому глазные яблоки иногда движутся в хаотичном направлении, что пугает окружающих. Особенно хорошо видно, как прищуривается глаз, когда малыш спит. Через несколько месяцев ситуация меняется. Есть много других причин, по которым у ребенка развивается косоглазие.
Осложнения во время беременности или родов могут привести к локальному кровотечению в головном мозге ребенка. В результате стойкое косоглазие развивается не только во время сна. Исправить ситуацию без хирургического вмешательства в данном случае невозможно — перенесенные вирусные или бактериальные инфекции (грипп, корь, ОРВИ, дифтерия) являются поводом для покоса одного или обоих глаз
Очень важно обеспечить ребенку полноценный отдых во время болезни, исключить излишнюю нагрузку на глаза, стрессы, волнение. Косоглазие в этот период носит временный характер
Как только ребенок успокаивается, проблема исчезает. Повышенное внутричерепное давление. Физическая травма головы.
Есть и другие особенности, связанные со строением глаз у детей. Вы можете наблюдать, как ребенок закатывает глаза. Это явление патологическое или временное.
Малыш закатывает глаза в течение первого месяца жизни, и это норма. Особенно это заметно при засыпании. Закатанные глаза могут быть признаком болезни, появившейся после высокой температуры.

Если ребенок опускает глаза, в большинстве случаев это причина неврологических заболеваний или повышения внутричерепного давления. Когда ребенок закатывает глаза, прищурившись, следует провести обследование, чтобы исключить гидроцефальный синдром.
Если через два года ребенок спит с приоткрытыми глазами, необходима консультация специалиста. Потребуется консультация невролога, офтальмолога, психолога. Причинами, по которым малыш спит с открытыми глазами, может быть паралич или укороченное веко. Сказывается и наследственный фактор. Если родители спали с открытыми глазами, младенцы также будут спать, не закрывая веки полностью.