Что представляют собой судороги, каковы причины их появления
Судорога – это непроизвольное сокращение мышечной ткани, которое причиняет человеку дискомфорт и боль.
Больше всего судорожным припадкам подвержены икроножные мышцы, чуть менее – мышцы бедер, шеи, живота, спины. Нередко случаются приступы, охватывающие группу мышц.
Боль имеет ноющий, тянущий или режущий характер. Мышца при этом словно каменеет, а вовлеченная конечность перестает слушаться.
Механизм формирования спазма происходит по цикличной схеме: так как кровь не поступает в мышцу, в ней возникает ишемия. Человек ощущает боль, еще сильнее напрягает мышцу, чтобы ее ослабить, а в результате только провоцирует неприятные ощущения.
Почему возникают судороги? Сам механизм развития приступа может зависеть от разнообразных факторов, однако причина их формирования – недостаток кровообращения в мышечной ткани, связанный с интенсивным напряжением. Усилению судорожной активности мышц могут способствовать уколы острыми предметами, внезапные громкие звуки, прием алкогольных напитков.
У спортсменов, из-за постоянно повышенного потоотделения, в организме может формироваться недостаток солей, что также является причиной появления судорог.
Однообразные, повторяющиеся в течение длительного времени движения негативно сказываются на состоянии мышц, создают в них напряжение, которое вызывает судорожные сокращения. Примером таких движений является печатание на клавиатуре, или управление компьютерной мышью.
Медики отмечают, что ночные судороги появляются в результате соединения стресса, как психического явления, с пониженным кровообращением – физиологическим фактором.
Если одни и те же группы мышц долгое время ощущают постоянную нагрузку, они более подвержены появлению судорожных приступов, чем другие мышцы – так, например, люди, работающие стоя, отмечают у себя появление судорог в ногах.
Кроме нарушений кровообращения, стрессов и физических нагрузок, судороги могут проявляться на фоне некоторых болезней нервно-психического характера – столбняка, неврозов, эпилепсии. Отравления, интоксикации, нарушения работы эндокринной системы, а также расстройства обмена веществ также могут быть причиной судорог.
Почему судороги появляются у детей? Медики связывают это явление с недостаточностью развития головного мозга и волокон нервных клеток, а также слабо развитыми тормозными механизмами. Развитию судорожных приступов могут способствовать вредные привычки матери во время беременности, родов и кормления грудью, токсикоз, внутриутробные инфекции, прием токсичных лекарственных препаратов, повреждение головного мозга малыша во время родов, после родов – инфекционные болезни и нарушения обмена веществ, последствия вакцинации ребенка.
Судорожные приступы в икроножных мышцах не всегда можно рассматривать как отдельное явление, самостоятельную болезнь – спазмы этой части тела могут сопутствовать некоторым другим заболеваниями, например, варикозному расширению вен.
После купания в холодной воде, переохлаждения организма, резких движений после отдыха, из-за переутомления и резкого повышения температуры тела в разных областях туловища могут появляться спазмирующие ощущения, которые неприятно сказываются на общем самочувствии человека.
Частые приступы судорог могут свидетельствовать о наличии тромбоза – закупорки вен в результате неравномерного кровотока в них. Также судорожные припадки могут сигнализировать о том, что организму не хватает ионов магния, кальция и калия, которые принимают участие в процессах расслабления мышечной ткани.
Формированию нарушений кровоснабжения мышечной ткани способствует и общее переутомление организма. Это состояние может быть временным, или иметь накапливающийся характер. Временное переутомление может быть связано, например, с летним сезоном, когда организм тратит большое количество сил на потоотделение и охлаждение. Из-за этого мышцы подвергаются более сильному износу при обычных нагрузках, мышечный белок быстрее распадается. Продукты распада миоглобина становятся токсичными для организма, и даже могут вызывать болевые ощущения. Так как кровоснабжение уменьшается, токсины не выводятся из мышц в полном объеме, и провоцируют судороги в них.
Часто на появление спастических сокращений в ногах жалуются люди, больные сахарным диабетом. Особенно чувствительны такие больные к жаре, так как из-за нее уровень сахара у них в крови резко возрастает, и развивается сосудистая недостаточность и судороги.
Срочное купирование судорожного синдрома у детей
Независимо от вида и типа судорог нужно очистить дыхательные пути от слизи, наладить ингаляцию увлажненного кислорода, при необходимости провести ИВЛ. При необходимости показаны проведение реанимационных мероприятий (ABC), мониторинг основных показателей жизнедеятельности.
Первоочередной задачей остается срочное купирование судорожного синдрома у детей: для этого в экстренных случаях используют 0,5 % раствор седуксена по 0,1 -0,2 мл/кг внутримышечно или внутривенно, медленно на изотоническом растворе натрия хлорида. Быстрое действие оказывают барбитураты: внутривенно ввести 1% раствор фенобарбитала по 10-15 мг/кг, 1% раствор гексенала по 3-5 мг/кг (при необходимости дозу увеличивают, но не более 15 мг/кг), внутримышечно 5% раствор гексенала по 3-5 мг/кг. Противосудорожный эффект при его внутривенном введении развивается «на конце иглы». Из-за возможного угнетения дыхательного центра гексенал лучше применять при наличии аппарата ИВЛ.
В качестве средств первой, но кратковременной помощи при судорожном симптоме у детей можно использовать 25% раствор магния сульфата внутримышечно по 0,2 мл/кг, 0,25% раствор дроперидола по 0,3-0,5 мг/кг внутримышечно и внутривенно. Повторное введение противосудорожных средств возможно через 15-25 мин, так как более раннее применение ведет к их кумуляции и последующему угнетению дыхания.
При тяжелой ДН на фоне гипоксии противосудорожные средства могут вызвать остановку дыхания. В этом случае единственным способом борьбы с судорогами становится перевод ребенка на ИВЛ с внутривенным введением тубокурарина в дозе 0,2 мг/кг или пипекурония бромида в дозе 0,04-0,06 мг/кг внутривенно. Расслабление мышц при введении тубокурарина длится 20-25 мин. При повторных введениях дозу уменьшают в 2 раза. Действие пипекурония продолжается 40-60 мин.
При фебрильных судорогах, а они чаще всего кратковременны и быстро проходят, назначают антипиретики: 50% раствор метамизола натрия, папаверин с дибазолом. Если после проведенной терапии судороги не купированы, то применяют бензодиазепины (мидазолам, седуксен), и детей до одного года жизни госпитализируют в стационар по характеру основного заболевания.
При упорных судорогах показан ингаляционный наркоз закисью азота с последующим внутривенным введением кетамина в дозе 1,5 мг/кг (противопоказан при отеке мозга и эпилепсии!). При лечении судорожного синдрома обязательно проводят дегидратационную терапию. С этой целью внутривенно вводят концентрированную плазму (разведенную бидистиллированной водой в соотношении 2:1) из расчета 5-10 мл/кг, 20% раствор глюкозы (20-40 мл), реополиглюкин (10 мл/кг), маннитол или сорбитол (1 г/кг), лазикс (1-2 мг/кг). С целью дегидратации в желудок через зонд вводят глицерин из расчета 0,5-1,5 г/кг. Применяют преднизолон в дозе 1-3 мг/(кг • сут), в исключительных случаях дозу можно увеличить до 5-10 мг/(кг•сут). С целью уменьшения сосудистой проницаемости показано внутривенное введение 5 % раствора аскорбиновой кислоты (1-2 мл), препаратов кальция (10% раствор кальция глюконата в дозе 1 мл/год жизни, но не более 10 мл).
Оказывая первую помощь при судорожном синдроме у детей с подозрением на отек мозга с диагностической и лечебной целью делают спинномозговую пункцию. Одновременно проводят мероприятия по восстановлению жизненно важных функций. При расстройстве деятельности сердечно-сосудистой системы применяют сердечные средства; при необходимости — ИВЛ.
Необходимо лечение основного заболевания, обусловившего судорожный синдром (антибактериальные препараты и др.). Если судорожный синдром развился вследствие спазмофилии, сопровождающейся снижением уровня кальция в крови, то наряду с использованием противосудорожных препаратов необходимо внутривенное введение 10% раствора кальция глюконата в дозе 1 мл/(кг•сут) — не более 10 мл на 2-3 введения. По мере улучшения состояния ребенка препараты кальция назначают внутрь по 3-5 г/сут. Через 2-3 дня после купирования судорожного синдрома в терапевтический комплекс добавляют витамин D2 по 4000-8000 МЕ/сут для усиления реабсорбции кальция из кишечника.
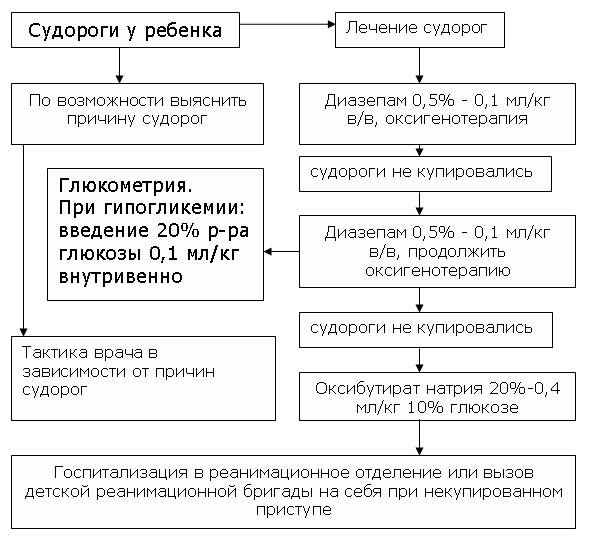
При наличии гипогликемии вводится глюкоза внутривенно или внутрикостно: у грудных детей — 10% раствор в дозе 4-5 мл/кг, у детей более старшего возраста — 20% раствор в дозе 2 мл/кг.
Нетипичная картина
Наряду с типичной формой заболевания, описанной выше, встречаются и атипичные формы. Они имеют свои особенности, от которых зависит тяжесть заболевания.
- Zapella – форма синдрома с неярко выраженными признаками. Речь частично сохранена, умеренно выражен сколиоз, умственная отсталость средней степени тяжести. Физически развиваются нормально.
- Hanefeld – в клинической картине преобладает раннее развитие судорожных приступов. Часто они случаются даже до появления умственной деградации.
- Rolando – на первый план выходят признаки задержки психомоторного развития. Ребенок теряет возможность передвигаться, нарастает стереотипия движений, его беспокоят дыхательные нарушения.
Синдром Ретта – сложное генетическое заболевание. Прежде всего, его сопровождает полная умственная деградация и психоневрологические нарушения, влекущие за собой многочисленные патологии других систем организма.
К сожалению, в мире еще не существует способа кардинального искоренения болезни, хотя ученые ведут постоянные разработки в этом направлении.
Лечение синдрома сводится к трем основным направлениям. Медикаментозная терапия назначается для купирования судорожных припадков и стимуляции работы головного мозга.
Диетотерапия включает в себя контроль массы тела, употребление в пищу высококалорийных, витаминизированных продуктов.
Однако наибольшее внимание уделяется реабилитационным мероприятиям, направленным на укрепление опорно-двигательного аппарата и поддержание умственного, психомоторного развития
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них. Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них. Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них. Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию.
Рекомендации родителям по профилактике
Для предупреждения судорог у детей доктор Комаровский советует:
- избегать переохлаждения или перегрева малыша;
- оградить от ушибов, способных вызвать сотрясение мозга;
- не допускать при вирусных инфекциях поднятия температуры выше 38 градусов;
- предотвращать стрессовые ситуации.
При первых проявлениях синдрома необходимо пройти обследование. Если приступы повторяются, устранить причину. Рекомендуется создать спокойную обстановку в месте нахождения малыша, исключить громкие звуковые сигналы, мерцающий свет, цветовые вспышки и блики. В комнате ребенка не должно быть работающего телевизора или компьютера. Будущим родителям не пренебрегать перинатальной диагностикой.
Диагностика
Диагностикой и лечением эпилепсии занимаются неврологи. Некоторые из них специально расширяют свою квалификацию именно в этом направлении, что позволяет им действовать еще более эффективно.
Обследование больного с подозрением на эпилепсию включает в себя следующие методики:
сбор жалоб и анамнеза: врач подробно расспрашивает пациента о беспокоящих его симптомах, выясняет время и обстоятельства их возникновения; характерным признаком эпилепсии является появление приступов на фоне резких звуков, яркого или мигающего света и т.п.; особое внимание уделяется наследственности, перенесенным травмам и заболеваниям, образу жизни пациента и его вредным привычкам; неврологический осмотр: врач оценивает мышечную силу, кожную чувствительность, выраженность и симметричных рефлексов; ЭЭГ (электроэнцефалография): процедура регистрации электрической активности мозга, позволяющая увидеть характерную активность эпилептогенного очага; при необходимости врач может попытаться спровоцировать перевозбуждение с помощью вспышек света или ритмичных звуков; МРТ головного мозга: дает возможность выявить патологические участки и образования: опухоли, трещины, очаги ишемии, последствия перенесенного инсульта и т.п.; ангиография сосудов головы: введение в кровь контрастного вещества с последующей рентгенографией; позволяет увидеть участки сужения сосудов и ухудшения кровотока; УЗИ головного мозга (Эхо-энцефалограмма): используется у детей первого года жизни, у которых еще не закрылся родничок; визуализирует опухоли и другие объемные образования, скопление жидкости и т.п.; реоэнцефалография: измерение электрического сопротивления тканей головы, с помощью которого можно диагностировать нарушения кровотока; общие обследования: общие анализы крови и мочи, биохимия крови, тесты на инфекции, ЭКГ и т.п. для комплексной оценки состояния пациента; консультации узких специалистов: нейрохирурга, токсиколога, нарколога, психиатра и т.п. (назначается в зависимости от предполагаемой причины приступов)
(назначается в зависимости от предполагаемой причины приступов).
Список исследований может меняться в зависимости от возраста больного, вида приступов, наличия хронических патологий и других факторов.
Неотложная помощь
Общие мероприятия:
- обеспечение проходимости дыхательных путей;
- ингаляция увлажненного кислорода;
- профилактика травм головы, конечностей, предотвращение прикусывания языка, аспирации рвотными массами;
- мониторинг гликемии;
- термометрия;
- пульсоксиметрия;
- при необходимости — обеспечение венозного доступа.
Медикаментозная помощь
- Диазепам из расчета 0,5% — 0,1 мл/кг внутривенно или внутримышечно, но не более 2,0 мл однократно;
- при кратковременном эффекте или неполном купировании судорожного синдрома — ввести диазепам повторно в дозе, составляющей 2/3 от начальной через 15-20 мин, суммарная доза диазепама не должна превышать 4,0 мл.
Лиофизат вальпроата натрия (депакин) показан при отсутствии выраженного эффекта от диазепама. Депакин вводят внутривенно из расчета 15 мг/кг болюсно в течение 5 минут, растворяя каждые 400 мг в 4,0 мл растворителя (вода для инъекций), затем препарат вводят внутривенно капельно по 1 мг/кг в час, растворяя каждые 400 мг в 500,0 мл 0,9% раствора натрия хлорида или 20% растворе декстрозы.
- Фенитоин (дифенин) показан при отсутствии эффекта и сохранении эпилептического статуса в течение 30 мин (в условиях работы специализированной реанимационной бригады СМП) — внутривенное введение фенитоина (дифенина) в дозе насыщения 20 мг/кг со скоростью не более 2,5 мг/мин (препарат разводят 0,9% раствором натрия хлорида):
- по показаниям — возможно введение фенитоина через назогастральный зонд (после измельчения таблеток) в дозе 20-25 мг/кг;
- повторное введение фенитоина допустимо не ранее чем через 24 ч, с обязательным мониторингом концентрации препарата в крови (до 20 мкг/мл).
- Тиопентал натрия применяют при эпилептическом статусе, рефрактерном к вышеперечисленным видам лечения, только в условиях работы специализированной реанимационной бригады СМП или в стационаре;
- тиопентал натрия вводят внутривенно микроструйно 1-3 мг/кг в час; максимальная доза — 5 мг/кг/час или ректально в дозе 40-50 мг на 1 год жизни (противопоказание — шок);
При нарушении сознания для предупреждения отека мозга или при гидроцефалии, или гидроцефально-гипертензионного синдрома назначают лазикс 1-2 мг/кг и преднизолон 3-5 мг/кг внутривенно или внутримышечно.
При фебрильных судорогах вводят 50% раствор метамизола натрия (анальгин) из расчета 0,1 мл/год (10 мг/кг) и 2% раствор хлоропирамина (супрастин) в дозе 0,1-0,15 мл/год жизни внутримышечно, но не более 0,5 мл детям до года и 1,0 мл — детям старше 1 года жизни.
При гипогликемических судорогах — внутривенно струйно 20% раствор декстрозы из расчета 2,0 мл/кг с последующей госпитализацией в эндокринологическое отделение.
При гипокальциемических судорогах внутривенно медленно вводят 10% раствор кальция глюконата — 0,2 мл/кг (20 мг/кг), после предварительного разведения 20% раствором декстрозы в 2 раза.
При продолжающемся эпилептическом статусе с проявлениями тяжелой степени гиповентиляции, нарастания отека мозга, для мышечной релаксации, при появлении признаков дислокации головного мозга, при низкой сатурации (SpO2 не более 89%) и в условиях работы специализированной бригады СМП — перевод на ИВЛ с последующей госпитализацией в реанимационное отделение.
Надо отметить, что у детей грудного возраста и при эпилептическом статусе противосудорожные препараты могут вызвать остановку дыхания!
Показания к госпитализации:
- дети первого года жизни;
- впервые случившиеся судороги;
- больные с судорогами неясного генеза;
- больные с фебрильными судорогами на фоне отягощенного анамнеза (сахарный диабет, ВПС и др.);
- дети с судорожным синдромом на фоне инфекционного заболевания.
В. М. Шайтор
2015 г.
Виды
Судороги у детей классифицируют по нескольким критериям:
- область распространения;
- характер напряжения;
- особенности протекания;
- причины возникновения.
Классификация по области распространения
В зависимости от области распространения говорят о парциальных и генерализованных судорогах. Парциальные (локальные) возникают при повышении электрической активности определенной области коры головного мозга. Проявляются как подергивание отдельных мышц стопы, рук, языка, в том числе во сне.
Генерализованные конвульсии захватывают все тело. Характерным признаком является натяжение туловища в струнку. При этом голова откинута назад, ноги разогнуты, руки согнуты к груди, зубы сжаты, зрачки не реагируют на свет, кожа бледнеет, синеет. В большинстве случаев происходит потеря сознания. Это свойственно эпилептическим припадкам, истерии, столбняку, острой интоксикации или инфекции, нарушениям кровообращения мозга.
Перед приступом возможно появление галлюцинаций, непосредственно судорогам предшествует нечленораздельный крик. При эпилепсии возникают несколько приступов подряд. Одна атака длится до 20 секунд.
Классификация по характеру напряжения
В зависимости от характера проявления говорят о клонических, тонических и атонических судорогах. Клонический спазм носит пульсирующий характер, мышцы сокращаются, а потом расслабляются. Свойственно хаотическое движение конечностей. Малыш может проснуться и заплакать. Для тонических судорог характерно сильное, продолжительное мускульное напряжение. Конечности как бы застывают на неопределенное время. Появляются медленно. Малыш не произносит ни звука. Выделяют также тонико-клонические конвульсии.
К этой же группе судорог можно отнести атонические. Они характеризуются отсутствием напряжения. Происходит быстрое расслабление всех мышц. Возможна непроизвольная дефекация или мочеиспускание. Часто причиной атонических спазмов является синдром Леннокса-Гасто, проявляющийся у детей в возрасте от 1 года до 8 лет.
Классификация по особенностям протекания
В зависимости от особенностей развития судорог говорят о миоклонических, флексорных, инфантильных спазмах и абсансе.
Миоклонические судороги возникают у грудных детей и мгновенно захватывают одну или несколько мышц. Не вызывают боли. Со стороны напоминают тики или подергивания. Основные причины – нарушение обмена веществ, патологии головного мозга. Приступ длится в течение 10-15 секунд.
Инфантильные судороги во время сна у ребенка в возрасте 6-12 месяцев. Возникают во сне или после пробуждения из-за резких движений и при кормлении. Проявляются криком, как гримаса, закатывание глаз, увеличение размера зрачков. Считается, что судороги у детей этого типа являются свидетельством задержки психического развития. Они также могут быть начальным симптомом паралича, микроцефалии или косоглазия.
Флексорные судороги характерны для детей до 4 лет. Происходит ни с чем не связанное сгибание или разгибание тела, шеи, конечностей, повторяющееся несколько раз. Длительность – от нескольких секунд до половины часа. На короткое время возможна потеря сознания. Причины возникновения неизвестны.
У детей в возрасте от 4 до 14 лет развивается абсанс, характеризующийся остановкой взгляда, отсутствием реакции на внешние стимулы, обездвиживанием. В некоторых случаях возникают непроизвольные жевательные движения, причмокивания. В основе этого – стресс, усталость, черепно-мозговые травмы, инфекции головного мозга. По данным ЭЭГ, электрическая активность увеличивается в затылочной области.
Классификация по причинам возникновения
Наиболее часто у детей выделяют фебрильные, эпилептические и респираторно-аффективные судороги.
Фебрильные судороги у ребенка возникают до 6 лет с наибольшей частотой проявления в возрасте от 6 до 18 месяцев. Случившись однажды, судороги при температуре появляются у 30% детей. Патология охватывает как единичные мышцы, так и отдельные группы. Возможно напряжение лица, запрокидывание подбородка. Кожа синеет, малыш сильно потеет. В какой-то миг может быть отмечена потеря сознание и остановка дыхания. Затем следует расслабление.
Без температуры судороги возникают у ребенка по причине эпилепсии. В этом случае приступ носит генерализованный характер.
Респираторно-аффективные возникают из-за переизбытка эмоций у детей от полугода до 3 лет. Характерны для недоношенных детей.
Симптомы Спазмофилии у детей:
Формы явной спазмофилии у детей:
- эклампсические судороги,
- тетания,
- ларингоспазм.
Эклампсические судороги проявляются подергиваниями лицевых мышц, потом мышц шеи, рук, ноги. Потом подергивается всё тело. Малыш теряет сознание, его лицо приобретает багровый оттенок, появляется тахикардия, прерывистое учащенное дыхание, вероятны непроизвольные мочеиспускание и дефекация, выделение пены изо рта. Из-за того, что внутричерепное давление повышенное, фиксируют напряжение большого родничка.
Тетания проявляется карпопедальным спазмом, длящимся 2-3 часа и даже несколько суток. Судорожные сокращения часто приводят к сильной боли. Из-за длительного течения спазма стопы ребенка могут отекать.
Ларингоспазм — это судорога голосовой щели. Возникает она резко, начинается «петушиным» криком. Дальше появляется стенотическое дыхание, инспираторная одышка, втяжение уступчивых мест грудной клетки.
Остановка дыхания может быть резкой. Отмечают такие симптомы:
- цианоз губ
- резкая бледность
- застывание с запрокинутой головой
Конец приступа отмечается тем, что ребенок делает 2-4 поверхностных свистящих вдоха. Свистящие они, потому что воздух проходит через суженную щель. После этого дыхание возвращается в норму. Но приступ может кончиться и летальным исходом.