Причины
Почему возникает данная болезнь, неизвестно. Врачи говорят о наследственной предрасположенности и негативном действии следующих факторов:
- бактериальные и вирусные инфекции;
- прививки;
- избыточное облучение солнечной радиацией (инсоляция);
- общее переохлаждение организма;
- некоторые медикаменты («Индометацин», «Фуросемид»).
На поверхности тромбоцитов имеются молекулярные комплексы — антигены. Если в организм попадает чужеродный антиген, иммунная система тут же начинает вырабатывать специфические антитела. Взаимодействуя с антигенами, они разрушают клетки, на поверхности которых находятся.
При эссенциальной тромбоцитопении в селезенке вырабатываются антитела к антигенам своих тромбоцитов. Они фиксируются на тромбоцитных мембранах и как бы помечают их. При прохождении через селезенку форменные элементы крови захватываются и разрушаются.
Из-за уменьшения количества тромбоцитов печень начинает их усиленного вырабатывать. Скорость созревания мегакариоцитов и образования из них тромбоцитов в красном костном мозге значительно увеличивается. Но постепенно компенсаторные возможности костного мозга истончаются, болезнь дает о себе знать.
Если диагностируется аутоиммунная тромбоцитопения при беременности, это значит, что антитела к собственным тромбоцитам проходят через плацентарный барьер и разрушают нормальные тромбоциты плода. В итоге ребенок может родиться больным.
Тромбоцитопения потребления
Тромбоциты активируются в сосудистом русле, запускается механизм свертывания крови. Из-за усиленного потребления тромбоцитов красный костный мозг начинает их активно продуцировать, и если причина патологии вовремя не будет устранена, их уровень в крови уменьшится до критической отметки.
К активации форменных элементов приводят:
- Тромботическая тромбоцитопеническая пурпура. Вызвана недостаточным количеством в крови простациклина. Данный противосвертывающий фактор вырабатывается эндотелием и не дает тромбоцитам склеиваться друг с другом. Когда нарушается его выделение, происходит местная активация тромбоцитов, формируются микротромбы. Сосуды повреждаются, развивается внутрисосудистый гемолиз.
- Синдром диссеминированного внутрисосудистого свертывания. Появляется вследствие сильного повреждения внутренних органов или тканей (инфекции, ожоги, травмы, операции и пр.), из-за чего свертывающая система крови истощается. В сосудистом русле образуются многочисленные тромбы. Они закупоривают мелкие сосуды, препятствуют нормальному кровоснабжению почек, мозга и других органов. В ответ активируется противосвертывающая система, нацеленная на восстановление кровотока путем разрушения тромбов. Со временем кровь полностью утрачивает способность сворачиваться. Могут возникнуть сильные внутренние кровотечения, которые приводят к летальному исходу.
- Гемолитико-уремический синдром. Связан с кишечными инфекциями, наследственной предрасположенностью, системными заболеваниями и приемом некоторых медикаментов. В кровь выделяются бактериальные токсины. Они повреждают эндотелий сосудов, активируют тромбоциты путем присоединения их к поврежденным участкам. В результате образуются микротромбы, микроциркуляция внутренних органов нарушается.
Тромбоцитопения перераспределения
В норме в селезенке откладывается около 30% всех тромбоцитов. При некоторых заболеваниях орган сильно увеличивается в размерах, из-за чего в нем депонируется до 90% форменных элементов крови. Заболевание может быть вызвано циррозом печени, красной системной волчанкой, инфекциями, опухолями, алкоголизмом.
Тромбоцитопения разведения
Развивается у больных, которым переливают большие объемы плазмы, жидкостей, эритроцитарной массы, плазмозаменителей, не возмещая при этом тромбоциты. В итоге концентрация последних снижается до такого уровня, что даже их выброс из депо не способен поддержать нормальную работу свертывающей системы.
Лучшие врачи по лечению тромбоцитопении (пурпуры)
9
Гематолог
Файнберг Марина Рафаиловна
Стаж 19 лет
К+31 на Лобачевского
г. Москва, ул. Лобачевского, д. 42, стр. 4
Проспект Вернадского 1.3 км
Медицинский центр К+31 Петровские ворота
г. Москва, 1-й Колобовский пер., д. 4
Чеховская 690 м
Трубная 680 м
Цветной бульвар 730 м
8 (499) 519-34-12
8 (499) 519-34-15
9.9
Гематолог Врач высшей категории
Кузнецов Сергей Вадимович
Стаж 35 лет
Медицинский центр К-Медицина
г. Москва, Проспект Мира, д. 105, стр. 1
ВДНХ 730 м
Алексеевская 790 м
8 (499) 519-38-31
9.5
Акушер Гинеколог Гематолог
Ковалев Максим Владимирович
Стаж 14 лет
ЭммаКлиник
г. Москва, ул. Щукинская, д. 2
Щукинская 1.3 км
8 (499) 116-77-12
Симптомы тромбоцитопенической пурпуры
Характерный симптом тромбоцитопенической пурпуры – это хорошо заметные мелкие или крупные кровоизлияния на кожных покровах и слизистых оболочках ребенка.
Если число тромбоцитов падает ниже 30 тысяч, ребенок подвергается опасности кровоизлияния в головной мозг. В группу риска входит 1-2% детей. Наибольшая опасность грозит маленьким пациентам, у которых отмечены следующие нарушения:
- кровоизлияния на слизистых оболочках;
- кровоизлияния в глазу (в склере или сетчатке);
- долгий прием Аспирина и других лекарств группы салицилатов;
- обширные высыпания на кожных покровах;
- травма головы.

Высыпания на слизистых и коже при тромбоцитопенической пурпуре различают по размеру, форме, цвету и несимметричному расположению. Виды высыпаний хорошо показаны на фото.
Наряду с симптомами на коже, болезнь может проявиться и другими признаками:
- сильным и долгим кровотечением после удаления зуба;
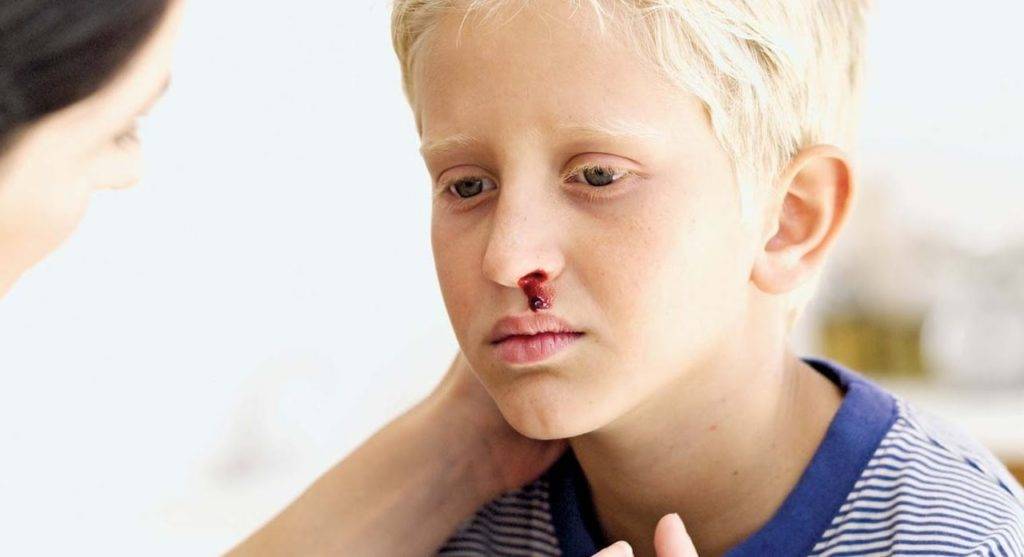
- беспричинными носовыми кровотечениями;
- частой кровоточивостью десен;
- появлением крови в моче ребенка;
- продолжительными и обильными менструациями у девочек.
Причины развития и классификация тромбоцитопенической пурпуры
Различают первичную и вторичную тромбоцитопеническую пурпуру.
Первичная тромбоцитопеническая пурпура. Идиопатическая тромбоцитопеническая пурпура, или болезнь Верльгофа (см. ниже).
Врожденная иммунная тромбоцитопеническая пурпура. Болезнь связана с несовместимостью крови плода с кровью матери. У матери вырабатываются антитела, разрушающие тромбоциты плода внутриутробно.
Характеризуется появлением на коже и слизистых кровоизлияний, желудочно-кишечными, носовыми, пупочными кровотечениями в первые дни жизни. Встречается очень редко (1 случай на 5-10 тысяч младенцев).
Течение болезни обычно благоприятное и заканчивается полным выздоровлением новорожденного к 3—4 месяцу жизни.
Наследственные тромбоцитопенические пурпуры — большая группа заболеваний, при которых имеет место либо недостаточное образование тромбоцитов, либо их повышенное разрушение. Дефект передается по наследству, кто-то из родственников ребенка страдает подобным недугом.Тромбоцитопеническая пурпура, развившаяся после переливания крови.
Вторичная тромбоцитопеническая пурпура. Обычно является следствием какой-либо болезни или токсического воздействия на тромбоциты. Встречается при следующих состояниях:
- Инфекционные болезни.
- Внутриутробная инфекция.
- Злокачественные заболевания крови (лейкоз и др.).
- Цирроз печени.
- Наследственные заболевания обмена веществ и др.
Идиоматическая тромбоцитопеническая пурпура
Это заболевание с наследственной предрасположенностью, у больных есть врожденный дефект в тромбоцитарном звене, только до поры до времени при полном благополучии здоровья он не проявляется.
Спровоцировать обострение болезни может любой травмирующий фактор:
- Вирусные (ОРВИ, краснуха, герпес и др.) и бактериальные инфекции.
- Прием лекарств.
- Прививки.
- Резкая смена климата, долгое пребывание на солнце.
- Физические или психические травмы и другие воздействия.
Симптомы идиопатической тромбоцитопенической пурпуры у детей
Для болезни характерна «синячковая» кровоточивость и кровотечение со слизистых.
Синяки. На коже появляются множественные синячки. Поскольку они возникают неодномоментно, то и вид у кожи будет «пестрый»: синие, фиолетовые, зеленые, желтые элементы (этапы преобразования синяков). У больных на коже остаются следы от тугой одежды (от резинок), синяки после уколов.
Кровотечения со слизистых, носовые, маточные, желудочные, кишечные кровотечения, повышенная кровоточивость десен, «кровавые» слезы и др.
Если у ребенка есть только сыпь на коже, то пурпура имеет название «сухая», если присоединяются кровотечения — «влажная». Течение болезни может быть острым и хроническим. Прогноз обычно благоприятный. Считается, что до 75 % больных острой формой выздоравливают сами безо всякого лечения.
Тромбоцитопеническая пурпура лечение

Заболевания крови требуют серьезного отношения, ведь от этого во многом зависит здоровье пациента в любом возрасте. Лечение тромбоцитопенической пурпуры проводится как в условиях стационара (при фазе обострения), так и дома. Обязательно обеспечить больному максимальный покой и постельный режим для минимизации количества травмирующих моментов. На фоне этого используются традиционные медикаментозные методы совместно с народной медициной
Очень важно придерживаться определенной диеты
Насколько излечима болезнь Верльгофа?
В зависимости от того, в каком возрасте и на какой стадии была диагностирована болезнь Верльгофа, будет стоять вопрос о ее излечимости. В детском возрасте прогноз положительный, если у малыша выявили заболевание рано и его удалось победить за полгода. По прошествии этого времени диагноз переходит в разряд хронических, и звучит как геморрагическая тромбоцитопения.
Взрослым повезло меньше – это состояние может сопровождать их на протяжении всей жизни с промежутками ремиссии и обострения. В некоторых случаях хроническая тромбоцитопеническая пурпура может быть излечима, при удалении селезенки, хотя и это не дает гарантии на 100%. Этот орган разрушает тромбоциты и он является врагом организма. Метод применяют в качестве последнего аргумента, когда остальные виды лечения оказались недейственными. Оперируют как полостным способом, так и при помощи лапараскопии.
Тромбоцитопеническая пурпура – препараты

Целью курса лечения болезни Верльгофа, является поддержание уровня тромбоцитов в крови на необходимом уровне. Лечится идиопатическая тромбоцитопеническая пурпура, в большинстве случаев удачно, что позволяет достичь стойкой ремиссии на долгие годы. Если же ни лечение, ни операция не помогли, то схему приема медикаментов меняют на новую. Для этого используют:
- Преднизолон (Метилпреднизолон) – это стероидный гормоносодержащий препарат, для снижения активности иммунитета. Его используют на первых этапах лечения, до удаления селезенки.
- Интерферон a2 применяют для угнетения собственных антител, когда стероидные препараты бессильны.
- Иммуноглобулин G используется перед оперативным вмешательством для повышения уровня тромбоцитов.
- Иммунодепрессанты (Циклофосфамид, Винкристин и Азатиоприн) используют тогда, когда другое лечение организм пациента не воспринимает. Происходит угнетение антител в крови, приводящее к увеличению количества тромбоцитов.
- Препарат Даназол, стимулирующий гипофиз при длительном приеме положительно влияет на картину крови.
Тромбоцитопеническая пурпура – лечение народными средствами
Острая тромбоцитопеническая пурпура – это заболевание крови, и потому для ее лечения с успехом применяются травяные лекарственные сборы (отвары), имеющие кровоостанавливающие свойства:
- двудомная крапива;
- кровохлебка;
- кора калины;
- черноплодная рябина;
- пастушья сумка;
- ромашка;
- тысячелистник.
Каким симптомами проявляется тромбоцитопеническая пурпура?
Заболевание может начинаться постепенно или остро с геморрагического синдрома.
Патогномоничные симптомы – кожные геморрагии, кровоизлияния в слизистые оболочки, кровотечения. Характерными чертами являются: полихромность (геморрагии на коже одновременно в разной стадии развития – от красных до зеленоватых), полиморфность высыпаний (от петехий до крупных кровоизлияний), несимметричность, спонтанность возникновения (вне связи с серьезными травмами, преимущественно ночью), безболезненность.
Нередко возникают кровотечения из лунки удаленного зуба, носовые и десневые, возможны кровоизлияния во внутренние органы.
Во время клинической ремиссии геморрагический синдром исчезает, время кровотечения сокращается, изменения в свертывающей системе крови купируются. При этом тромбоцитопения в большинстве случаев сохраняется.
Количество экхимозов варьирует от единичных до множественных. Основные характеристики кожного геморрагического синдрома при ТП следующие:
- Несоответствие выраженности геморрагии степени травматического воздействия; возможно их спонтанное появление (преимущественно ночью).
- Полиморфизм геморрагических высыпаний (от петехий до крупных кровоизлияний).
- Полихромность кожных геморрагии (окраска от багровой до синезеленоватой и жёлтой в зависимости от давности их появления), что связано с постепенным превращением, но через промежуточные стадии распада в билирубин.
- Асимметрия (нет излюбленной локализации) геморрагических элементов.
- Безболезненность.
Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твёрдого нёба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно. Лечение нужно начинать оперативно.
Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжёлого и опасного осложнения тромбоцитопенической пурпуры – кровоизлияния в головной мозг. Как правило, оно возникает внезапно и быстро прогрессирует. Клинически кровоизлияние в головной мозг проявляется головной болью, головокружением, судорогами, рвотой, очаговой неврологической симптоматикой. Исход кровоизлияния в мозг зависит от объёма, локализации патологического процесса, своевременности диагностики и адекватной терапии.
Заболевание характеризуется кровотечениями из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжёлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дёсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием. Кровотечение после удаления зуба при данном заболевании возникает сразу же после вмешательства и не возобновляется после его прекращения в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжёлые мено и метроррагии. Реже бывают желудочнокишечные и почечные кровотечения.
Характерные изменения внутренних органов при ТП отсутствуют. Температура тела обычно нормальная. Иногда выявляют симптомы тахикардии, при аускультации сердца – систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезёнки нехарактерно и скорее исключает диагноз ТП.
Течение тромбоцитопенической пурпуры у детей
По течению выделяют острые (длительностью до 6 мес) и хронические (продолжительностью более 6 мес) формы заболевания. При первичном осмотре установить характер течения заболевания невозможно. В зависимости от степени проявления геморрагического синдрома, показателей крови в течении заболевания выделяют три периода: геморрагический криз, клиническая ремиссия и клиникогематологическая ремиссия.
Геморрагический криз характеризуется выраженным синдромом кровоточивости, значительными изменениями лабораторных показателей.
Во время клинической ремиссии исчезает геморрагический синдром, сокращается время кровотечения, уменьшаются вторичные изменения в свёртывающей системе крови, но тромбоцитопения сохраняется, хотя она менее выраженная, чем при геморрагическом кризе.
Клиникогематологическая ремиссия подразумевает не только отсутствие кровоточивости, но и нормализацию лабораторных показателей.
Выработка антитромбоцитарных антител – путь к иммунной тромбоцитопении
Иммунная тромбоцитопеническая пурпура имеет несколько видов:
- Изоиммунная (аллоиммунная) тромбоцитопения, возникающая часто при внутриутробном развитии. Это происходит, если антитромбоцитарные антитела транспортируются ребенку от матери (снижение тромбоцитов наблюдается у малыша и в первый месяц жизни), или антитела против тромбоцитов появляются в результате переливания крови. А ввиду того, что антитела тромбоцитов относятся к нециркулирующим, они тут же приклеиваются к тромбоцитарным антигенам.
- Гетероиммунная (гаптеновая) тромбоцитопения формируется при образовании антител, которые вырабатываются как ответная реакция на измененную антигенную структуру тромбоцитов (изменяются антигены тромбоцитов и они становятся «чужими» для собственной системы иммунитета), что иногда случается после перенесенных респираторных вирусных заболеваний или после приема некоторых медикаментозных средств. Тромбоцитопения, связанная с вирусами и лекарствами может наблюдаться до полугода, но если за этот промежуток времени она не исчезает, то ее переименовывают и считают уже аутоиммунной.
-
Аутоиммунная тромбоцитопения (АИТП), включает наибольшее количество форм, к которым отнесена и так называемая идиопатическая тромбоцитопеническая пурпура, причина которой неизвестна. Идиопатическая форма любого происхождения раньше называлась болезнью Верльгофа, что не применимо к иммунной форме. Болезнью Верльгофа теперь именуют только тромботическую тромбоцитопеническую пурпуру, которая также является идиопатической, но носит неиммунный характер.
Аутоиммунная тромбоцитопения тоже имеет свое деление в зависимости от направленности антител и причины возникновения. Аутоиммунный тромбоцитолиз идиопатическим называют тогда, когда причина агрессии против собственных клеток не установлена, симптоматическим, если удается установить, почему кровяные пластинки вдруг начинают разрушаться. Симптоматическая тромбоцитопеническая пурпура зачастую является спутницей хронических патологических состояний:
- СКВ (системная красная волчанка);
- Ревматизма;
- Склеродермии;
Геморрагический диатез при АИТП
- Хронических форм лейкозов (чаще хр. лимфолейкоза);
- Воспалительных заболеваний печени и почек;
При АИТП иммунная система вдруг начинает не узнавать свой родной вполне нормальный во всех отношениях тромбоцит и, принимая его за «чужака», отвечает выработкой на него антител.
Иммунная тромбоцитопеническая пурпура встречается в любом возрасте, начиная с неонатального периода, поэтому у детей она далеко не редкость. Поражает болезнь преимущественно лиц женского пола. Течение патологического процесса часто приобретает хроническую рецидивирующую форму, особенно это касается идиопатической тромбоцитопенической пурпуры, поскольку существующие гипотезы ее возникновения так и не объясняют истинную причину появления болезни.
Лечение
Если у пациента нет кровотечения из слизистых, синяки при ушибах умеренные, уровень тромбоцитов в крови не менее 35х109/л, то лечение обычно не требуется. Рекомендуется избегать возможной травматизации, и отказаться от занятий контактными видами спорта (любые виды борьбы).
Лечение идиопатической тромбоцитопенической пурпуры направлено на уменьшение выработки антитромбоцитарных антител и предупреждение их связывания с тромбоцитами.
Диета при тромбоцитопенической пурпуре
Как правило, специальной диеты не требуется. Рекомендовано исключение из рациона бобовых, так как есть мнение, что при их употреблении возможно уменьшение уровня тромбоцитов в крови. При наличии кровотечений в ротовой полости пища подается в охлажденном виде (не в холодном), чтобы уменьшить риск травматизации слизистой оболочки.
Медикаментозная терапия
1. Глюкокортикостероиды. Через рот назначают гормональные препараты следующим образом:
- В общей дозе — преднизолон в дозе 1-2 мг/кг в сутки на протяжении 21 дня, затем дозу постепенно снижают до полной отмены. Возможен повторный курс через месяц.
- В высоких дозах – преднизолон в дозе 4-8 мг/кг в сутки принимают неделю, или метилпреднизолон в дозе 10-30 мг/кг в сутки, с быстрой последующей отменой препарата, повторный курс проводят через 1 неделю.
- «Пульс-терапия» гидрокортизоном — 0,5 мг/кг в сутки, принимают 4 дня через 28 дней (курс составляет 6 циклов).
Метилпреднизолон вводят внутривенно — 10-30 мг/кг в сутки, от 3 до 7 дней при тяжелом течении заболевания.
При длительном приеме и индивидуально у каждого пациента могут проявляться побочные эффекты от приема глюкокортикоидов: увеличение уровня глюкозы крови и снижение уровня калия, язва желудка, снижение иммунитета, увеличение артериального давления, задержка роста.
2. Иммуноглобулины для внутривенного введения:
- Иммуноглобулин нормальный человека для в/в введения;
- Интраглобин Ф;
- Октагам;
- Сандоглобулин;
- Веноглобулин и др.
При острой форме иммуноглобулины назначаются в дозе 1 г/кг в сутки на 1 или 2 дня. При хронической форме в последующем назначают единичное ведение препарата для поддержания необходимого уровня тромбоцитов.
На фоне применения иммуноглобулинов возможно появление головной боли, аллергической реакции, повышение температуры тела до высоких цифр и озноб. Для уменьшения степени выраженности нежелательных эффектов назначают Парацетамол и Димедрол внутрь, и Дексаметазон внутривенно.
3. Интерферон альфа. Показан при хронической форме пурпуры в случае неэффективности лечения глюкокортикоидами. Под кожу или в мышцу вводят 2х106 ЕД интерферона-альфа на протяжении месяца 3 раза в неделю, через день.
Нередко во время лечения интерфероном появляются симптомы, схожие с гриппом (повышение температуры тела и озноб, боль в мышцах, головная боль), признаки токсического влияния на печень, у подростков могут быть симптомы депрессии. Применение парацетамола до начала лечения помогает уменьшить выраженность симптомов, свойственных гриппу.
4. Алкалоиды розового барвинка. Винкристин и Винбластин вводятся в течение месяца, 1 раз в неделю. Необходимо помнить о возможности появления некрозов тканей при введении алкалоидов розового барвинка подкожно. Возможно нарушение нервной проводимости, появление очагов облысения (алопеции).
5. Даназол. Применяют препарат через рот, в дозе 10-20 мг/кг в сутки. Необходимо разделить дозу на 3 приема, курс составляет 3 месяца. Проявляет токсическое влияние на печень, возможно увеличение веса на фоне лечения, появление излишнего оволосения (гирсутизм).
6. Циклофосфан. Назначается через ротг, в дозе 1-2 мг/кг в сутки. Лечебный эффект проявляется через 7-10 дней. Как и Даназол, этот препарат токсичен для клеток печени, может привести к увеличению веса и алопеции. У некоторых пациентов вызывает геморрагический цистит.
7. Азатиоприн. Принимают по 200-400 мг в сутки, на протяжении от 3 месяцев до полугода, после окончания лечения необходима поддерживающая терапия. На фоне приема препарата больных беспокоит тошнота, снижение аппетита, рвота.
Инфузия (вливание) тромбоцитов
Показаниями к данной манипуляции являются возможное кровоизлияние в головной мозг при наличии неврологических симптомов, предстоящая операция у пациентов с выраженной тромбоцитопенией. Лечебный эффект — временный.
Спленэктомия
Под спленэктомией понимают хирургическое удаление селезенки. Показания – отсутствие ожидаемого эффекта от терапии лекарственными препаратами, выраженная тромбоцитопения и наличие риска опасных кровотечений.
Причины
Этиологические факторы
Точная причина ТП неизвестна, поэтому её иногда называют идиопатической. Болезнь не заразна, то есть ребёнок не может «подхватить» её, играя с другими детьми с ТП.
Часто у ребёнка может быть вирусная инфекция за три недели до развития ТП. Считается, что организм, создавая антитела против вируса, «случайно» также продуцирует антитело, которое прилипает к тромбоцитам.
Иммунная система идентифицирует любые клетки с антителами как инородные тела и уничтожает их.
Инфекция Helicobacter pylori ассоциируется с аутоиммунными заболеваниями, в том числе и с ТП, патология может также возникать при ВИЧ и других гематологических расстройствах, в том числе при хроническом лимфоцитарном лейкозе, лимфогранулематозе, неходжкинской лимфоме.
Генетические вариации в нескольких генах обнаружены у некоторых пациентов с ТП и могут увеличить риск развития аномальных иммунных реакций. Однако вклад этих генетических изменений в развитие иммунной тромбоцитопении неясен.
Были исследования, связанные с изучением некоторых лекарств, вызывающих ТП. Некоторые лекарства могут привести к изменению функции тромбоцитов. В настоящее время никакой прямой связи с каким-либо конкретным лекарством, которое может вызвать ТП, не было обнаружено.
У новорождённых ТП может быть вызвана материнскими антителами, перенесёнными на эмбриональные тромбоциты. Различия эмбриональных и материнских тромбоцитарных антигенов могут приводить к разрушению тромбоцитов плода.
Предрасполагающие факторы развития хронической ТП у детей
Они таковы:
- частые и упорные кровотечения, наблюдаемые за полгода до обострённой ТП;
- отсутствует связь между обострением и воздействием каких-нибудь провоцирующих критериев;
- наличие у пациента хронических очагов инфекции;
- развитие ТП у девочек в период полового созревания.





































