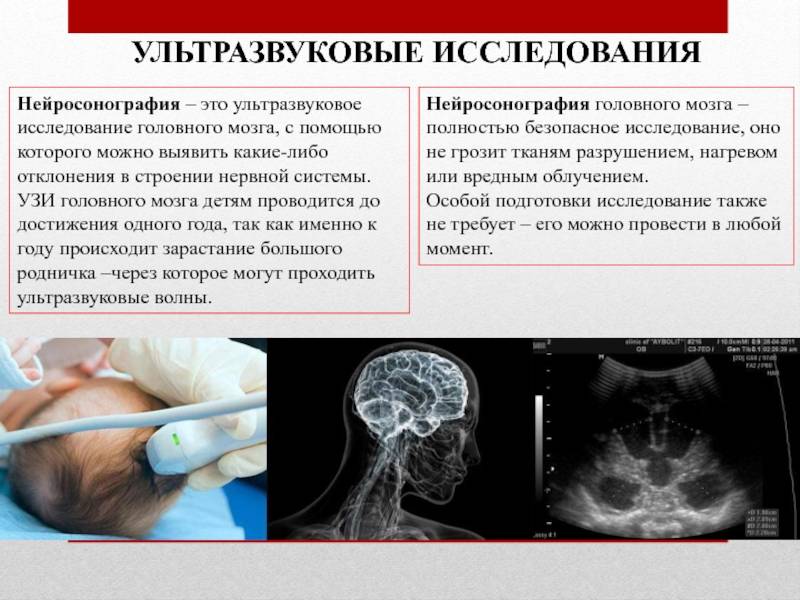
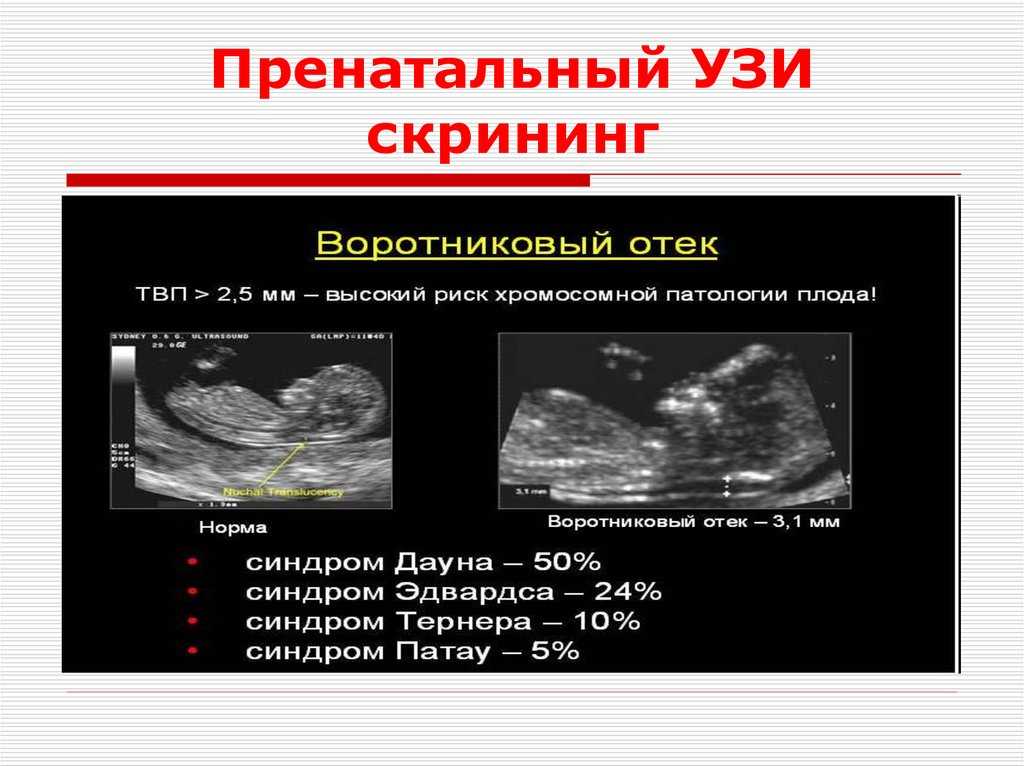
Что включает в себя скрининг I триместра
В течение всего периода вынашивания малыша рекомендуется пройти 3 полных диагностических обследования, каждый из которых проводится в определенные сроки и для разных целей. Скрининг 1 триместра включает в себя УЗИ и биохимический анализ крови, взятый из вены.
УЗИ. Данный способ позволит определить точный срок развития малыша, оценить его телосложение, работу и симметричность расположения некоторых органов, а также количество околоплодных вод, состояние плаценты, матки матери.
Биохимический анализ крови. Позволяет определить уровень гормонов b-ХГЧ и PAPP-A. Превышение или недостаток первого гормона может говорить как о многоплодной беременности, так и о наличии серьезных патологий или пороках развития. PAPP-A вне пределов нормы указывает на хромосомные сбои, гибель плода, неправильное развитие, дефицит массы тела и другие нарушения. Учитывая все факторы в совокупности, можно избежать серьезных осложнений во втором и третьем триместрах. Одним из таких осложнений является преэклампсия и эклампсия — опасное состояние, которое развивается у 5-8 женщин из 100, угрожающее жизни не только малыша, но и матери.
Полученные в результате всех манипуляций данные помещаются в специальную программу ASTRAIA или PRISCA. Данные программные обеспечения обрабатывают информацию и с высокой точностью вычисляют вероятность наличие у малыша врожденных патологий, таких как синдромы Дауна, Эдвардса, Патау; дефект нервной трубки плода и другие.
Возможности эхокардиографии для детей
Проведение ультразвукового обследования малышу позволяет полностью изучить работу детского сердечка, определить его соответствие норме, наличие и характер патологий. Лежащий в основе процедуры эффект Допплера позволяет увидеть и изучить не только анатомические и физиологические особенности сердечной мышцы, но также и все характеристики кровотока в самом органе и близлежащих сосудах.
Так, в процессе проведения УЗИ сердца детям оцениваются следующие параметры:
- КДД ЛЖ – конечно-диастолический левожелудочковый диаметр;
- ТМЖП – толщина межжелудочковой перегородки;
- ДЛП – диаметр левого предсердия;
- ТПП – толщина правого предсердия;
- ПЖ – правый желудочек;
- ФВ – фракция выброса;
- скорость кровотока в клапане легочной артерии.
Нормальные показатели существенно различаются в зависимости от возраста, пола ребенка и его веса тела. Но независимо от этих параметров детское УЗИ сердца зачастую показывает патологические изменения, которые не удалось обнаружить врачам при общем осмотре, аускультации, перкуссии, пальпации и чтении результатов электрокардиограммы. Процедура позволяет диагностировать большое количество сердечных патологий у детей, таких как:
- врожденные пороки сердца: дефект МЖП, открытый артериальный проток, порок аортального или митрального клапана;
- приобретенные в процессе жизни пороки сердца, нарушение ритма, природу сердечных шумов, увеличение камер сердца;
- гипер-, гипотрофию сердечной мышцы, тромбы в сердечных камерах, новообразования, миокардит, перикардит, эндокардит;
- малые аномалии в строении сердца: нетипично расположенная хорда ЛЖ, открытое овальное окно и другие.
Как выглядят патологии при ультразвуковом обследовании сердца ребенка?
Обычно расшифровка материалов, полученных в ходе эхокардиографии, не занимает много времени, и минут через 20 у родственников на руках оказывается полное описание состояния сердца их малыша. Исключением являются лишь особые спорные случаи, когда могут потребоваться собрать консилиум либо дополнительные диагностические методы. Чаще всего у детей наблюдаются пороки сердца различного характера. К ним относятся стенозы и недостаточность клапанного аппарата и крупных сосудов.
Довольно распространено неполное заращение (присутствует отверстие) межжелудочковой перегородки. При нем на УЗИ отмечается увеличение толщины стенок и размеров полостей. Дефект перегородки между предсердиями (наличие отверстия). В таком случае при ЭхоКГ наблюдается утолщение стенок предсердий и, иногда, просматривается само отверстие.
Стеноз митрального клапана (сужение отверстия, служащего для перехода крови между левыми камерами сердца). Диагностируется при утолщении створок клапана и стенок ЛП и ПЖ. Недостаточность митрального клапана. При процедуре видно, что проход между ЛП и ЛЖ расширен свыше нормы, и створки клапана недостаточно плотно сомкнуты. В диастолу происходит фракция выброса из ЛЖ в предсердие.
Стеноз аорты. Наблюдается сужение просвета аорты и утолщение стенок левых сердечных камер. Недостаточность аортального клапана выглядит на УЗИ как утолщение левого и правого желудочков, при этом клапанные створки закрыты недостаточно плотно. Инфаркт миокарда определяется по отсутствию сократительной деятельности пораженного участка сердечной мышцы либо слабой сократительной способностью. Миокардит характеризуется расширением всех камер сердца и сниженной фракцией выброса. Эндокардит диагностируется по наличию разрастаний внутренней оболочки на клапанном аппарате сердечной мышцы.
Какие виды УЗИ делают всем детям
Существуют 3 вида УЗИ, которые нужно сделать ребенку в 1 месяц:
- головного мозга;
- тазобедренного сустава;
- органов брюшной полости.
Почему исследуют именно эти органы? Потому что их патологии диагностируют в первый год жизни чаще всего. Именно в 1–1,5 месяца обнаруживают те заболевания, которые не удалось выявить при рождении.
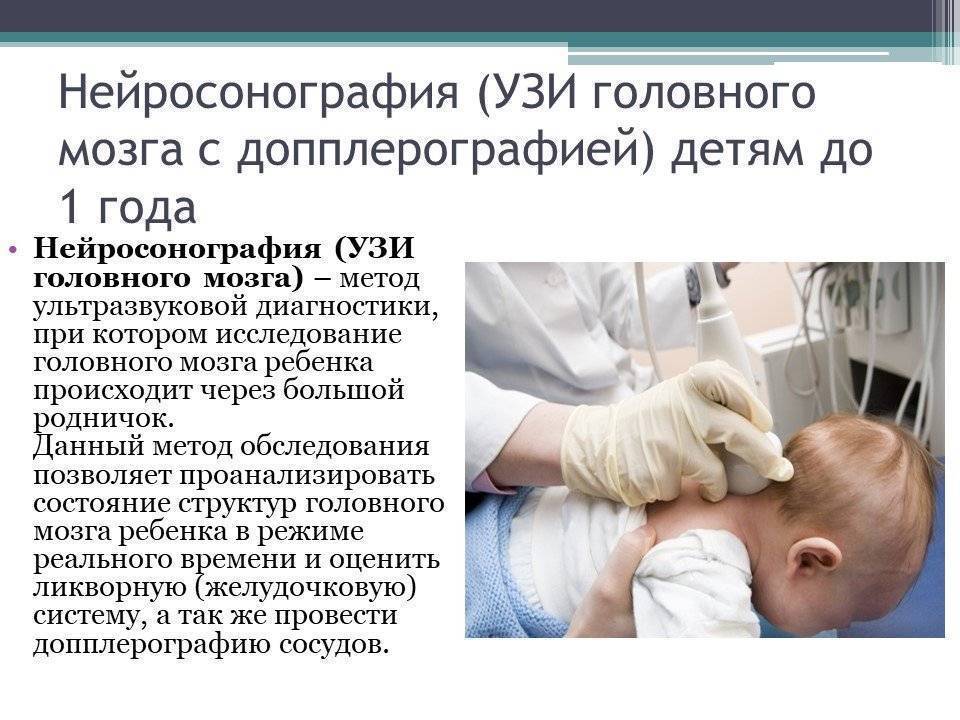
УЗИ головного мозга

УЗИ позволяет выявить врожденные и приобретенные патологии головного мозга. Особенность этого вида обследования в том, что его можно проводить только в младенческом возрасте, пока не закрылся родничок.
У некоторых детей он закрывается к 3–4 месяцам, у других этот процесс длится до 10–12 месяцев. Это единственный период в жизни ребенка, когда можно будет исследовать головной мозг с помощью ультразвуковых волн, поэтому не стоит его упускать.
Процедура проста и безболезненна. Проводится без наркоза, без какой-либо подготовки. На область родничка наносят специальный гель, затем с помощью УЗ-датчика исследуют мозговые структуры. Дополнительно изучают височную и затылочную области.
С помощью УЗИ можно обследовать все структуры головного мозга, оценить состояние сосудов и выявить нарушение кровообращения.
В ходе обследования удается обнаружить такие патологии:
- аномалии развития головного мозга;
- кисты, опухоли и другие новообразования;
- участки кровоизлияния;
- ишемическое поражение;
- повышенное внутричерепное давление;
- гидроцефалию;
- воспалительные процессы.
УЗИ мозга у 1-месячного новорожденного рекомендуется проводить при ОРВИ и других перенесенных болезнях во время беременности, при гипоксии или асфиксии в процессе родов, при глубокой недоношенности крохи или слишком крупном весе.
Обследование также назначают, если в 1 месяц у малыша окружность головы не соответствует возрасту или другим параметрам тела, или же есть признаки неврологических заболеваний.
Расшифровка результатов производится исключительно врачом. Отклонение от нормы основных показателей указывает на патологию. Например, увеличение полостей желудочков свидетельствует о гидроцефалии, рахите. Уменьшение указывает на недоразвитость мозговых структур.
Нормы для новорожденных по результатам УЗИ головного мозга:
| Анатомическое образование | Параметры для новорожденного, мм2 |
|---|---|
| Боковые желудочки | 23,5+/- 6,8 |
| Большая затылочная цистерна | 44,9+/- 9,5 |
| Мозговой плащ | 29,4+/- 5,7 |
| III желудочек | 2,3+/- 0,8 |
Исследование тазобедренных суставов
Этот вид УЗИ назначают ребенку в возрасте 1 месяца, если есть подозрение на патологии тазобедренного сустава, например, врожденный вывих бедра
Важно выявить это заболевание в первые месяцы жизни, поскольку лечение будет более эффективным и менее продолжительным
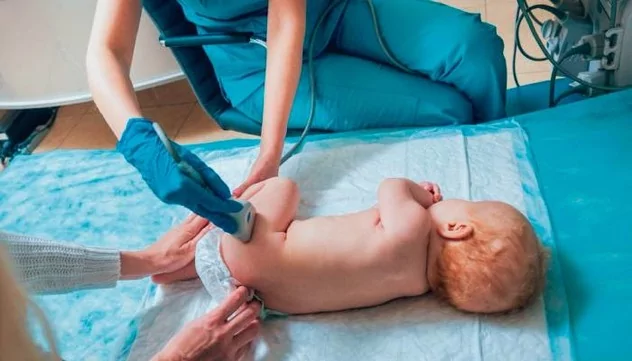
Показания к обследованию в возрасте 1 месяца:
- вывих или подвывих бедра;
- задержка развития сустава;
- дисплазия или недоразвитие.
Если начать лечение до появления признаков, можно избежать оперативного вмешательства.
В ходе обследования оценивают состояние хрящевой ткани, суставных щелей, синовиальной оболочки, связок и сухожилий. Любые отклонения от нормы дают повод заподозрить патологию.
Нормативные показатели УЗИ тазобедренных суставов для новорожденных первого месяца жизни:
| Параметры | Нормы |
|---|---|
| Толщина гиалинового хряща | 9+/- 0,2 мм |
| Толщина суставной капсулы | 14+/- 0,3 мм |
| Костный выступ | Прямоугольный, сглаженный |
| Хрящевая часть крыши | Охватывает головку бедра |
| Угол альфа | более 60⁰ |
| Угол бета | Менее 55⁰ |
УЗИ брюшной полости
Это еще один важнейший вид УЗИ, который назначают грудничкам в 1 месяц. С его помощью можно оценить состояние поджелудочной железы, селезенки, печени, желчного пузыря.
В ходе обследования можно обнаружить такие патологии:
- врожденные пороки развития или отклонения от возрастных норм органов брюшной полости;
- кисты, опухоли и другие новообразования;
- воспалительные процессы;
- травматические повреждения;
- паразитарные инвазии;
- камни в желчном пузыре и протоках.
УЗИ брюшной полости назначают, если есть патологии развития, у малыша болит живот, есть боль в боку, вздутие, тошнота или рвота, отсутствует аппетит, присутствует желтизна кожного покрова.
Расшифровкой анализов занимается гастроэнтерологи или специалист УЗ-исследования. Отклонения размеров и структуры органов от нормальных показателей указывают на патологию.
Нормы для УЗИ брюшной полости у ребенка в возрасте 1 месяц:
| Орган | Размеры, мм |
|---|---|
| Поджелудочная железа: | |
| головка | 10+4 |
| тело | 6+2 |
| хвост | 10+4 |
| Селезенка: | |
| длина | 40 |
| ширина | 38 |
| Печень: | |
| длина | 42 |
| ширина | 22 |
| толщина | 18 |
| Желчный пузырь: | |
| длина | 11,4-25,2 |
| ширина | 5,7-9,7 |
Развитие малыша к 4 месяцам
В 4 месяца главным для ребенка становится координация движений глаз и рук. Хватательный рефлекс постепенно ослабевает, движения рук становятся осознанными, приобретают смысл, особенно когда нужно до чего-нибудь дотянуться, хватательный рефлекс постепенно угасает. Именно собственные ручки (а иногда уже и ножки) становятся самыми любимыми игрушками для малыша.
Может появиться активное слюноотделение — так начинают прорезываться зубки. Не удивляйтесь, если произойдет это только через пару месяцев и больше.
Физическое развитие в 4 месяца:
- Самостоятельно или при помощи взрослого, придерживающего его за одну руку, переворачивается со спины на живот (а иногда и с живота на спину);
- Тянется за предметами, ощупывает их;
- Облизывает пальцы, сосет кулачок, с этой же целью пытается дотянуть до рта ножки;
- Ритмично дрыгает ножками и переносит на них вес;
- Исчезает гипертонус ног.
Психоэмоциональное развитие в 4 месяца:
- В общении отдает предпочтение маме, узнает ее, радуется при ее появлении, может капризничать, когда она ненадолго отходит;
- «Воркует» с родителями, когда у него хорошее настроение;
- Активно улыбается, смеется, визжит от восторга;
- Реагирует на звук своего имени;
- Долго может заниматься висящими над кроваткой игрушками;
- Появляется лепет и первые слоги — «ма», «ба», «па».
Обследование других органов
К обязательным обследованиям новорожденного относится и УЗИ органов брюшной полости. Благодаря осмотру можно оценить их состояние, взаимное размещение, изменение размеров и структуры, обнаружить воспалительные образования, доброкачественные и злокачественные опухоли. Специалист не оставит без внимания пороки развития селезенки (например, ее неверное расположение), панкреатит (воспаление поджелудочной железы, которое нередко бывает у грудных детей из-за дисбактериоза и по другим причинам), изменения формы и размера печени и желчного пузыря.
Чтобы исследование получилось действительно информативным, делать его нужно натощак. Конечно, ребенка, которому только исполнился месяц, сложно держать голодным. Но желательно постараться покормить его за 3 часа до осмотра. И быть готовой дать малышу грудь или бутылочку сразу после. Пока переваривается пища, меняется вид органов. Из-за этого сложно оценить их размер и общее состояние.
Обследование почек и мочевыводящих путей также надо проводить грудничкам в 1 месяц. Особенно если у кого-то из родителей есть хронические заболевания этих органов. С помощью процедуры можно сделать вывод о работе мочевыделительной системы новорожденного и общем состоянии почек и мочевого пузыря. Если были замечены проблемы с мочеиспусканием, то нужно найти их причину. При осмотре желательно, чтобы мочевой пузырь был наполнен. Поэтому стоит покормить ребенка незадолго до похода к врачу.
Если специалист заподозрит нарушения в работе других органов ребенка, то он может назначить и другие обследования. Например, чтобы исключить порок сердца при шумах. Часто это просто особенности развития, которые с возрастом исчезают. Но надо в этом убедиться. Процедура для его осмотра называется эхокардиография. Иногда требуется исследование пахово-мошоночной области: при паховой грыже или если у мальчика в месяц еще не опустилось яичко. Это поможет оценить необходимость хирургического вмешательства.
Ультразвуковое исследование – незаменимый способ диагностики различных заболеваний и патологий в современной медицине. Обследование ребенка в 1 месяц позволит вовремя выявить нарушения в работе организма и увеличит шанс на излечение. Родителям, которые заботятся о здоровье своего новорожденного малыша, не стоит избегать этой процедуры. Тем более, она безопасна и не занимает много времени. При необходимости ее можно проводить часто. Надо только помнить, что делать любые назначения должен врач.
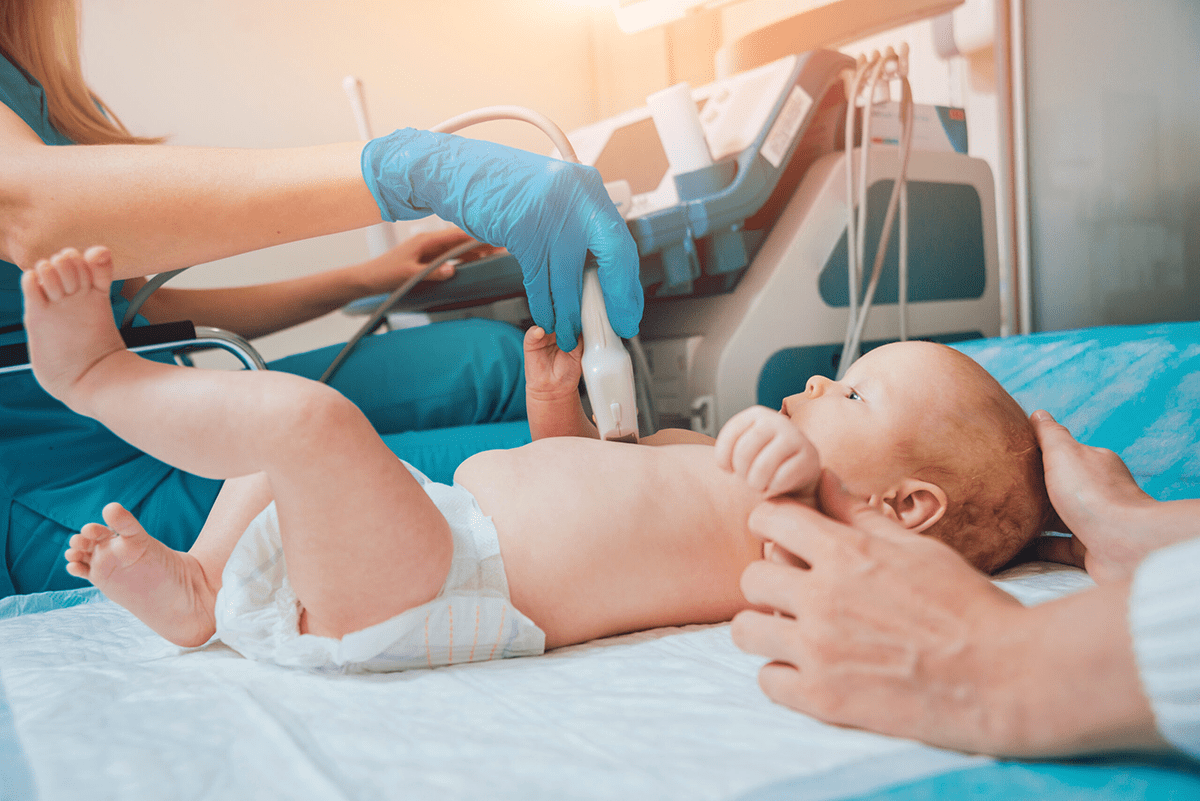
УЗИ — это метод исследования организма, который обладает высокой достоверностью и абсолютной безопасностью для ребенка, особенно если ему еще не исполнился один год. Метод ультразвукового исследования построен на принципе эхолокации. Датчик излучает сверхзвуковые волны, которые являются совершенно безопасными, они отражаются от органов и фиксируются аппаратом.
Видео: УЗИ в детском медицинском центре “Колыбель Здоровья”
После получения показаний врач расшифровывает их, устанавливает диагноз и дает рекомендации по лечению. Данный метод исследования считается очень безопасным и достоверным. Такой метод исследования можно делать сразу после рождения малыша, если на это есть причины. Ультразвуковое исследование позволяет на ранних стадиях диагностировать множество патологий
, распознать аномалии и диагностировать большое количество заболеваний.
УЗИ головного мозга
На 3-5 день жизни малыша (еще в роддоме) проводят УЗИ головного мозга или нейросонографию. У новорожденного ребенка кости черепа смыкаются неплотно, между ними остаются пространства – роднички, через которые могут проходить ультразвуковые волны. Чаще всего УЗИ головного мозга проводят через большой родничок – его могут легко найти на головке младенца даже родители. В норме полушария мозга и все его структуры должны быть симметричными. Не должно быть посторонних образований или изменений в желудочках головного мозга.
Желудочки – это несколько полостей в головном мозге, которые сообщаются между собой и спинным мозгом. В них содержится спинномозговая жидкость, которая питает мозг и предохраняет от повреждений.
С помощью УЗИ могут быть выявлены такие заболевания мозга, как кисты (полости, заполненные жидкостью), гидроцефалия (водянка мозга), внутричерепные кровоизлияния, ишемические поражения мозга (возникают при недостатке кислорода), врожденные нарушения развития мозга. В зависимости от типа и тяжести обнаруженного заболевания врач спланирует дальнейшее лечение ребенка, решит, требуется ли операция или просто необходимо наблюдение за состоянием малыша.
Врожденные заболевания почек встречаются довольно часто – примерно у 5% новорожденных. Одной из самых распространенных проблем является пиелоэктазия – расширение почечной лоханки. Довольно часто почки приходят в норму без дополнительных вмешательств, но необходимо наблюдение специалиста и повторное УЗИ в последующие месяцы жизни ребенка.
Если при осмотре в роддоме детский врач-неонатолог выявит шумы в сердце малыша, ребенку сделают электрокардиограмму и при необходимости (и возможности) проведут УЗИ сердца. Пока ребенок не родился, его легкие находятся в нерабочем состоянии, и кислород он получает из крови матери, поэтому сердце плода работает не так, как сердце ребенка. В нем есть дополнительное отверстие (овальное окно) и сосуды, которые через несколько дней после рождения ребенка должны зарасти. Иногда этого не происходит.
Часто в течение долгого времени овальное окно остается открытым и это можно обнаружить только на УЗИ. В дальнейшем ребенок должен находиться под наблюдением кардиолога и регулярно проходить повторные исследования, чтобы удостовериться, что его жизни ничто не угрожает.
Если в роддоме был обнаружен более серьезный порок развития сердца, ребенка направят на лечение в специализированный центр. В случаях, когда в роддоме нет возможности выполнить УЗИ мозга и сердца, эти обследования проведут на базе поликлиники.
Когда вы придете на первый прием в поликлинику (обычно это случается в возрасте 1 месяца), лечащий врач должен направить ребенка на УЗИ тазобедренных суставов. Основная цель – выявить дисплазию тазобедренного сустава. Это заболевание развивается, если кости, образующие сустав, не формируются должным образом. В результате возникает подвывих или вывих сустава.
Точные причины развития заболевания до конца не установлены. Дисплазия встречается у 1 – 3% новорожденных. Чаще – у девочек. Первые признаки дисплазии может выявить врач при осмотре. Например, ножки младенца различаются по длине или складки на ножках несимметричны. Позднее выявление заболевания суставов очень затрудняет лечение и уменьшает шансы на его успешное завершение
В этих случаях особую важность приобретает ранняя УЗИ-диагностика
Лечат дисплазию тазобедренного сустава, в первую очередь, с помощью различных ортопедических приспособлений. Кроме того, проводят лечебную гимнастику, физиотерапию и массаж.
УЗИ – один из самых безопасных, доступных и информативных методов диагностики, который применяется в современной педиатрии. Данный метод основан на свойствах ультразвука отражаться при прохождении границ между различными средами. На основании данных, полученных с помощью отраженных волн, создается изображение внутренних органов ребенка, по которому врач может судить об их состоянии.
УЗИ детям проводится при помощи специального датчика, которым водят по коже пациента. Такой метод обследования является абсолютно безболезненным и безопасным. В отличие от рентгена, который негативно влияет на растущие ткани и может применяться только по строгим показаниям, ультразвуковое исследование можно проводить даже несколько раз в день без риска для здоровья малыша.
Что может выявить
 С помощью нейросонграфии можно вовремя выявить различные нарушения работы и строения головного мозга ребенка.
С помощью нейросонграфии можно вовремя выявить различные нарушения работы и строения головного мозга ребенка.
НСГ способно выявлять такие проблемы:
- Пороки развития и структурные изменения мозга в целом;
- Различные кисты (жидкостные образования), которые сдавливают участки мозга и влияют на его работу;
- Инфекционно-воспалительные заболевания мозга (например, менингит);
- Кровоизлияния;
- Опухоли (бывают очень редко);
- Ишемию мозга;
- Травмы, гематомы, повреждение костей.
Результаты
Расшифровка полученных на НСГ данных делается только врачом.
Чтобы правильно оценить результат, необходимы и другие сведения: вес ребенка при рождении, как протекали роды (продолжительность, сложность, обвитие пуповиной, родовые травмы), особенности внутриутробного развития и прочее.
Оценивают такие данные:
- Симметричность мозга младенца.
- Четкость извилин головного мозга.
- Желудочки головного мозга (в норме симметричны, однородны, анэхогенны)
- Сосудистые сплетения (норма – сплетения однородны и гиперэхогенны);
- Присутствие патологических образований.
Нормальные значения
В норме все структуры мозга  симметричны, отсутствуют кисты, пороки развития, признаки кровоизлияния, очаги лейкомаляции и ишемии.
симметричны, отсутствуют кисты, пороки развития, признаки кровоизлияния, очаги лейкомаляции и ишемии.
Нормальные размеры основных анатомических образований головного мозга:
- Ширина субарахноидального пространства – не более 3 мм;
- Межполушарная щель – до 4 мм;
- Третий желудочек – не более 6 мм;
- Глубина переднего рога бокового желудочка – до 4 мм
- Глубина затылочного рога бокового желудочка – до 15 мм
- Глубина тела желудочка – до 4 мм
- Большая затылочная цистерна – от 44 до 85 кв. мм;
Патологии
НСГ самый информативный метод диагностики мозга  новорожденного. Чаще всего обнаруживают такие патологии:
новорожденного. Чаще всего обнаруживают такие патологии:
- Гидроцефалия – поражение мозга, при котором в расширенных желудочках скапливается жидкость. При выявлении в ходе НСГ расширения желудочков головного мозга, предполагается обструктивная форма гидроцефалии.
- Голопрозэнцефалия – передний мозг не разделен на полушария.
- Порэнцефалия – присутствие полости в средних отделах полушарий большого мозга (истинные кисты). На НСГ эти кисты видны в виде округлых образований, которые имеют четкую стенку.
- Различные кисты: сосудистого сплетения (не требует вмешательства, рассасываются), субэпендимальные, арахноидальная (требуют наблюдения врача и лечения).
- Геморрагические изменения – гематомы, кровоизлияния. Часто наблюдаются у недоношенных детей из-за гипоксии.
А вы знаете из-за чего у новорожденных бывает желтуха? И почему малыши часто икают после кормления?
Опасен ли зеленоватый стул и стоит ли паниковать из-за золотистого стафилококка в кале?
Что делать при обнаружении патологий
Если вдруг у малыша обнаружили патологию, не нужно паниковать. Вовремя обнаруженная болезнь – половина успеха на пути к ее излечению.
К тому же, некоторые нарушения функционирования головного мозга младенца, проходят самостоятельно и требуют не лечения, а наблюдения за малышом у специалиста.
Поэтому в любом случая, прежде всего, проконсультируйтесь с врачом и не пренебрегайте дополнительными обследованиями.
Ребенок ходит на носочках – причины (Комаровский) и возможные последствия.
Вдруг пропало молоко – как возобновить лактацию? Как должен набирать вес новорожденный – таблица по месяцам.
Если возник вопрос, где можно сделать нейросонографию младенцу, то сначала проконсультируйтесь со своим врачом.
Если возникнет такая необходимость, то лучше всего сделать НСГ в специализированном диагностическом центре.
window.yaContextCb.push(()=>{ Ya.Context.AdvManager.render({ renderTo: ‘yandex_rtb_R-A-279546-53’, blockId: ‘R-A-279546-53’ })})
window.yaContextCb.push(()=>{ Ya.Context.AdvManager.render({ renderTo: ‘yandex_rtb_R-A-279546-32’, blockId: ‘R-A-279546-32’ })})
Правила подготовки
Большинство видов УЗИ не требует специальной подготовки, но чтобы ребенку в месяц жизни облегчить прохождение этой процедуры, следует воспользоваться несколькими советами.
- Родители должны знать точную массу и рост малыша, чтобы медик мог сразу же произвести пропорциональные расчеты внутренних органов в соответствии со стадией развития крохи.
- Одеть ребенка нужно в удобную одежду, которая легко снимается.
- Если малышу всего месяц, обязательно нужно взять с собой соску и его любимую игрушку.
- Если грудничок начинает плакать, его нужно постараться успокоить до приема врача.
- Родители должны проявлять спокойствие, чтобы переживания не передались ребенку и не потребовалось больше времени на исследование.
- Если крохе месяц, диагностику можно делать во время сна.
- Скрининг почек и мочеполовой системы проводится только при наполненном мочевом пузыре. Поэтому за 40 минут следует напоить малыша. Также вместо воды можно покормить кроху грудью. Через 40 минут, к началу диагностической процедуры, мочевой пузырь ребенка должен наполниться.
- Скрининг желудка делают не менее чем через 3 часа после кормления. Стоит учесть, что после процедуры грудничка следует сразу же накормить. При грудном вскармливании кормление происходит сразу же, в кабинете врача. Если ребенок питается смесью, родителям следует обязательно взять с собой бутылочку.
Остальные исследования не требуют дополнительной подготовки. Соблюдение этих простых правил позволит родителям облегчить процесс исследования, а также сохранит хорошее настроение и эмоциональный покой ребенка.
Размеры на УЗИ у детей: норма
В протоколе исследования врач-диагност отмечает стандартные параметры органа. Изменение расположения, формы, границ и размеров анатомического образования говорит о возможных заболеваниях и аномалиях развития.
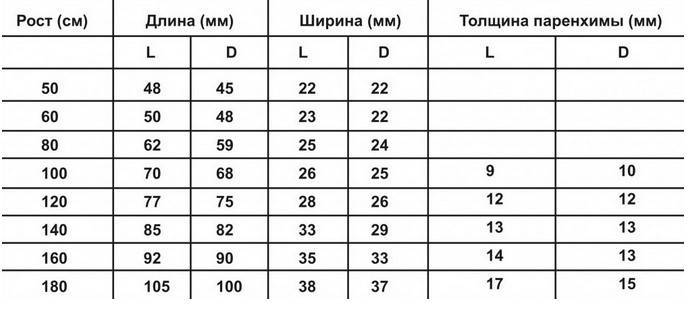
Размеры почек у детей в зависимости от роста
Результатом, свидетельствующим об отсутствии патологии, считают следующие критерии:
- стенки кровеносных сосудов сохраняют структуру на всем протяжении, просвет не изменен, отсутствуют тромбы;
- паренхиматозные органы имеют однородную структуру;
- отсутствуют новообразования, очаги воспаления, полости и конкременты;
- размеры изучаемых анатомических образований соответствуют возрастным табличным нормам;
- полые органы без воспалительного экссудата, диаметр соответствует возрастным нормам;
- нет врожденных пороков.
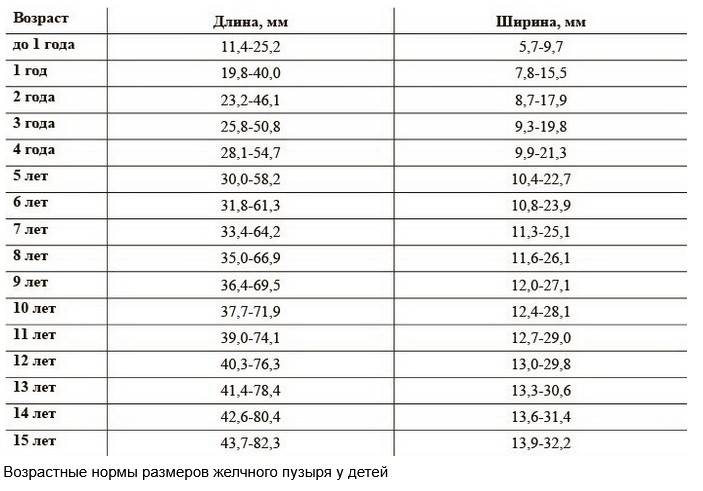
Возрастные нормы размеров желчного пузыря у детей
Размеры внутренних структур ребенка зависят от возраста и внешних антропометрических признаков. Существует ряд общепринятых методов определения норм УЗИ.
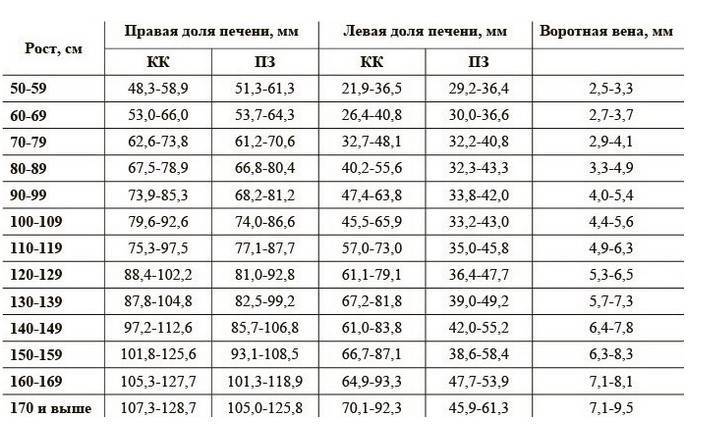
Размеры печени (КК – кранио-каудальный, ПЗ – передне-задний) ребенка в зависимости от роста (по Пыкову)
Как подготовить малыша к ультразвуковой диагностике?
На УЗИ родителям следует принести выписку из медицинской карты ребенка, направление лечащего врача, результаты предыдущих обследований. Для малыша можно взять одноразовые пеленки, влажные салфетки.
Ультразвуковое исследование органов брюшной полости и малого таза требует предварительной подготовки. Необходимо принять меры по снижению газообразования в кишечнике. Метеоризм влияет на результаты сканирования, снижая информативность метода.
За 2-3 дня до процедуры из рациона малыша исключают:
- бобовые (горох, фасоль, сою);
- блюда из цельного молока;
- свежие фрукты, овощи;
- капусту, репу в любом виде;
- кондитерские изделия.
Ребенок не должен употреблять газированные сладкие напитки и соки, можно пить воду, чай, компоты. Если малыш находится на грудном вскармливании, мама должна соблюдать перечисленные ограничения. В случае метеоризма лечащий врач поможет подобрать медикаментозные средства (сорбенты).

Исследование брюшной полости ребенка
УЗИ органов брюшной полости проводят натощак, последний прием пищи возможен за 3-8 часов до процедуры (в зависимости от возраста).
Перед сонографией органов малого таза требуется опорожнение кишечника. Исследование проводят при наполненном мочевом пузыре, для чего за 30-60 минут до сканирования ребенку предлагают 0,5-1 литр чистой негазированной воды.
Перед эхокардиографией малыша рекомендуют покормить и успокоить.
Сканирование шеи, головы, церебральных структур не требуют предварительной подготовки, достаточно рассказать ребенку о процедуре УЗИ. Малыши проходят обследование в присутствии родителей.