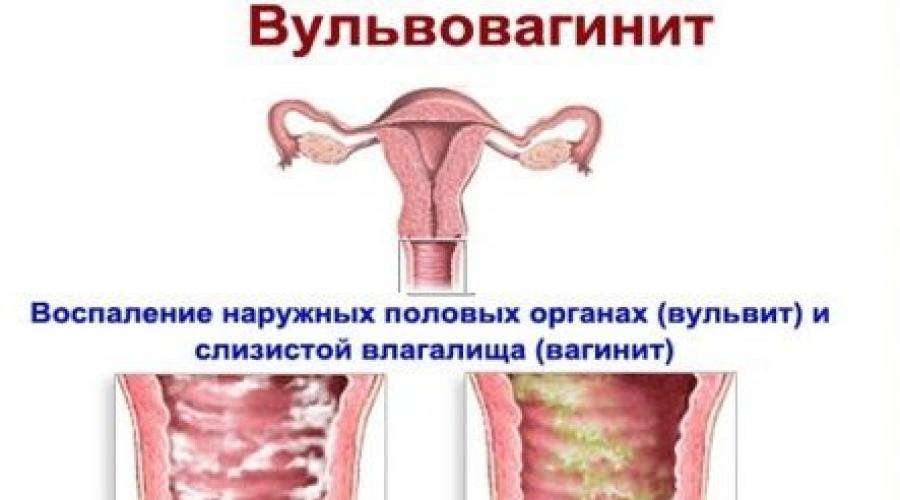
Что какое вульвит и вульвовагинит?
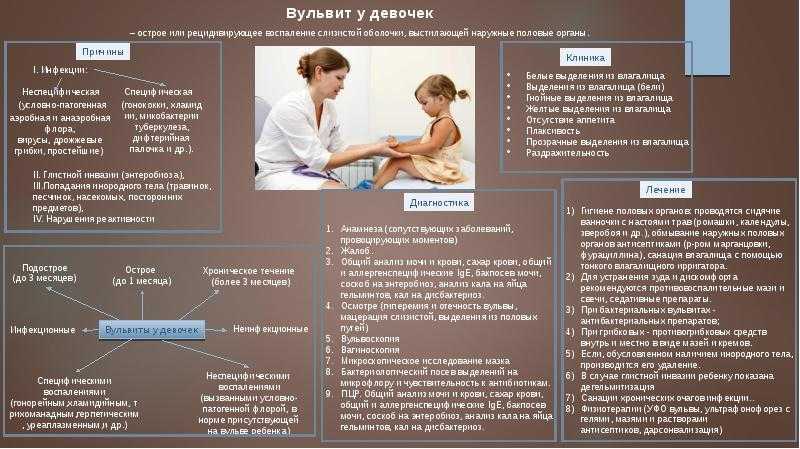
Вульвит – это воспалительный процесс в наружных половых органах у девочек. Вульвовагинит у детей возникает, когда воспаление захватывает влагалище, отсюда происходит и название патологии. В детской диагностике эти заболевания встречаются достаточно часто, им подвержены дети с рождения и до совершеннолетия. В основной зоне риска находятся девочки от 1 года до 9 лет.
Причины возникновения вульвита у ребенка:
- Несоблюдение гигиенических правил. Случайно попавшие фекалии и грязь способны вызвать воспаление слизистой.
- Аллергическая реакция (атопический вульвит). Может возникнуть из-за использования мыла, специальных моющих средств, кремов, которые в своем составе содержат красители и отдушки.
- Пеленочный дерматит. У грудничка появляется опрелость из-за чрезмерной влажности внутри пеленок или подгузника при несвоевременной их замене (рекомендуем прочитать: ). Максимальное время ношения подгузника – 6 часов в ночное время, днем – не более 3 часов.
- Использование неудобных тампонов, прокладок, нижнего белья. Они травмируют слизистую и приводят к вульвиту.
- Инфекции, попавшие во влагалище извне. Патогенные микробы быстро размножаются при ослабленной иммунной системе.
Вульвит и вульвовагинит у девочек возникают по разным причинам. В зависимости от источника воспалительного процесса, его делят на виды, которые подлежат особому лечению и имеют различия в симптоматике. Общие признаки вульвита:
- сильный зуд в области половых органов;
- жжение и покраснение слизистой вульвы, половых губ;
- необычные выделения;
- болевые ощущения при мочеиспускании;
- раздражительность, капризность, нервозность, нарушения сна.

Острый, подострый и хронический
Вульвит в зависимости от течения заболевания делится на:
- Острый. Для этой формы характерен сильный зуд и жжение, которые усиливаются при мочеиспускании и передвижении. Слизистая отекает, становится красного цвета, появляется налет. Лимфатические узлы в паховой области увеличиваются, наблюдается гипертермия и болевые ощущения в пояснице. Нарушается сон, девочка становится раздражительной, нервной. Длится острый вульвит 1 месяц, затем переходит в подострое состояние.
- Подострый. Он протекает с постоянными рецидивами. То есть симптомы на время затихают, затем возвращаются снова. Инфекция распространяется во внутренние половые органы, появляется незначительное количество выделений, ощущается несильный зуд и жжение. На вульве присутствуют небольшие области покраснений. Часто при исчезновении признаков возникает ложное ощущение выздоровления, однако болезнь просто затихает на время.
- Хронический. Подострый вульвит приводит к хронической форме заболевания в среднем через 3 месяца. Больную беспокоят боли при мочеиспускании и рецидивы острого вульвита. Лечить его становится значительно труднее. Именно хроническая форма болезни приводит к таким тяжелым осложнениям, как синехии (рекомендуем прочитать: ).
Первичный и вторичный
- Первичный вульвит вызывается внутренними сбоями в организме девочки и внешними факторами: гормональными нарушениями, болезнями, несоблюдением гигиены, травмированием слизистой вульвы. Он встречается только у детей и пациенток преклонных лет – женщины репродуктивного возраста этим видом вульвита не страдают. Это связано с малым содержанием половых гормонов в детском возрасте.
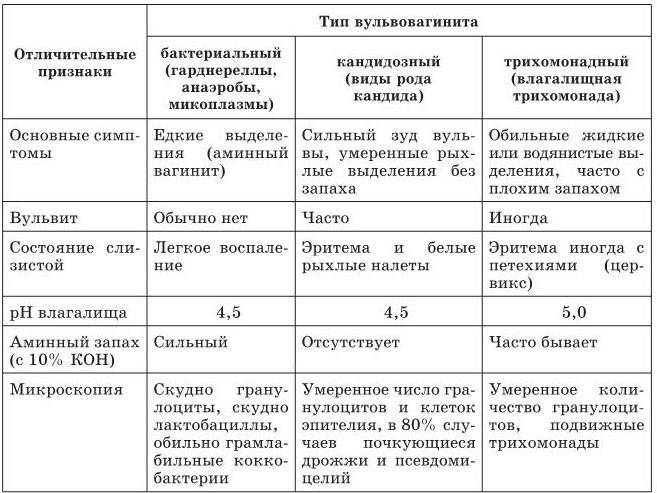
- Вторичный вульвит возникает при инфицировании болезнетворными микроорганизмами. По типу возбудителя он делится на кандидозный и бактериальный.
Аллергический, бактериальный, кандидозный и атрофический
- Аллергический. Он возникает по причине аллергии на продукты, гигиенические средства, гели для душа, мыло, синтетическую одежду и пр. Признаки заболевания могут быть выражены не так сильно, как при других видах вульвита.
- Бактериальный. Его провоцируют бактерии (гонококки, трихомонады, хламидии, герпес, бактерии туберкулеза), и он может быть вызван снижением защитных сил организма. В зоне риска оказываются девочки с избыточным весом и больные сахарным диабетом.
- Кандидозный. Вызывается грибками. Для него характерно возникновение симптомов перед менструацией, затем они исчезают. Зуд и жжение сопровождаются появлением маленьких пузырьков и творожистыми выделениями. Случается, что новорожденный ребенок заражается грибком от матери при родах.
- Атрофический. Такой вид вульвита встречается у пациенток, больных диабетом. У детей он бывает нечасто. При нем происходит истончение слизистой оболочки вульвы, впоследствии образуются эрозии.

Какие заболевания вызывают зуд вульвы
Зуд – прежде всего признак воспаления. Чаще это выражается в таких формах вагинального воспаления, как:
- кандидоз;
- бактериальный вагиноз;
- аэробный вагинит.
Неприятные ощущения в вульве в виде зуда могут появиться по разным причинам.
Основные из них:
- инфекционные патологии органов мочеполовой системы (сифилис, гонорея, хламидиоз, папилломавирус и т.д.);
- паразитарные и другие заболевания (лобковые вши, чесотка, платяные вши);
- неинфекционные заболевания (плазмоклеточный вульвит, атрофический вульвит, онкозаболевание, полипы, фибромы и миомы матки, киста мочеиспускательного канала);
- механические повреждения (белье из грубых тканей, синтетическое белье, узкие брюки, частое мытье гениталий парфюмированными средствами, спринцевание);
- заболевания кожи (генитальный псориаз, красный плоский лишай, склерозирующий лишай, розовый лишай, экземы, склероатрофические изменения вульвы);
- заболевания крови и внутренних органов (патологии щитовидной железы, гепатит, цирроз, хроническая почечная недостаточность в запущенной стадии, сахарный диабет, недостаток железа в организме, избыток витамина D, лейкоз, лимфогранулематоз, подагра, аутоиммунные заболевания);
- психические нарушения, стрессы;
- аллергические проявления (чаще на некоторые средства интимной гигиены);
- химические и физические раздражители (в том числе загрязнение половых органов мочой или калом);
- дисбаланс женских половых гормонов.
Зуд может также возникать за неделю до месячных или спустя два-три дня после них.
Причина в том, что во время менструации снижаются защитные функции организма, меняется влагалищная среда за счет изменения соотношения прогестерона и эстрогенов.
Защелачивание среды позволяет грибкам, вирусам размножиться. То же самое может произойти, если не соблюдать правила интимной гигиены. Условно-патогенная микрофлора в этом случае может привести к бактериальному вагинозу. А он сопровождается зудом вульвы.
Способствовать сухости влагалища и, как следствие – зуду может также нехватка эстрогенов во время грудного вскармливания, а также климакс.
Зуд вульвы может появиться даже при использовании некоторых ежедневных прокладок, на которые у женщины появляется аллергическая реакция.
В редких случаях причина зуда вульвы остается невыясненной.
Ответы на часто задаваемые вопросы:
- Как провериться на гинекологические заболевания?
- Какие болезни лечит гинеколог?
- Какие анализы можно сдать у гинеколога?
- Как подготовиться к приему гинеколога?
- Куда обратиться с гинекологической проблемой?
- С какими симптомами нужно обратиться к гинекологу?
- Как часто нужно посещать гинеколога?
- Какую диагностику может провести гинеколог у вас в клинике?
- Какое гинекологическое оборудование есть у вас в клинике?
- Гинекологическая помощь в клинике
- Гинекологическая помощь на дому
- Как вызвать гинеколога на дом?
- Как записаться на прием к гинекологу?
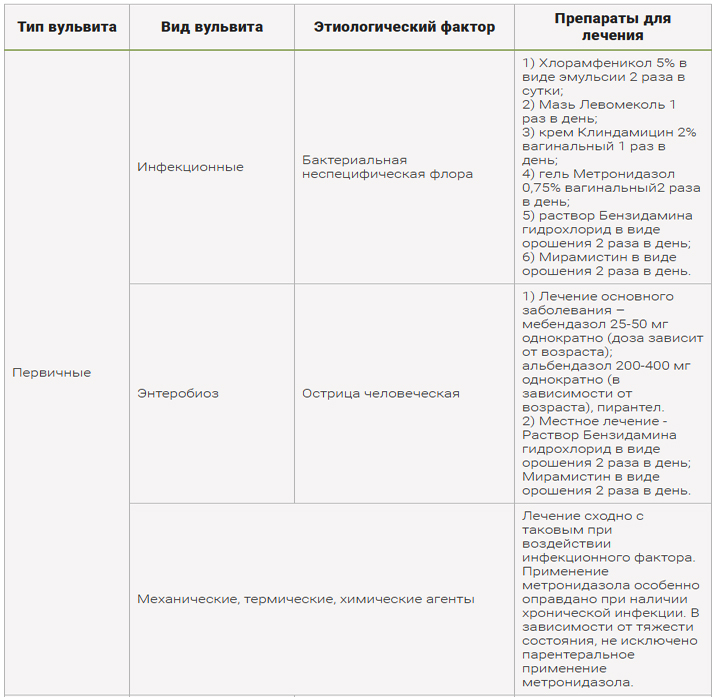
Лечение вульвита
При обнаружении тревожных симптомов следует незамедлительно обратиться к врачу. Только специалист может диагностировать причину и назначить правильное и быстрое лечение, включающее комплекс мероприятий: снятие воспаления, устранение факторов, являющихся катализаторами процесса.
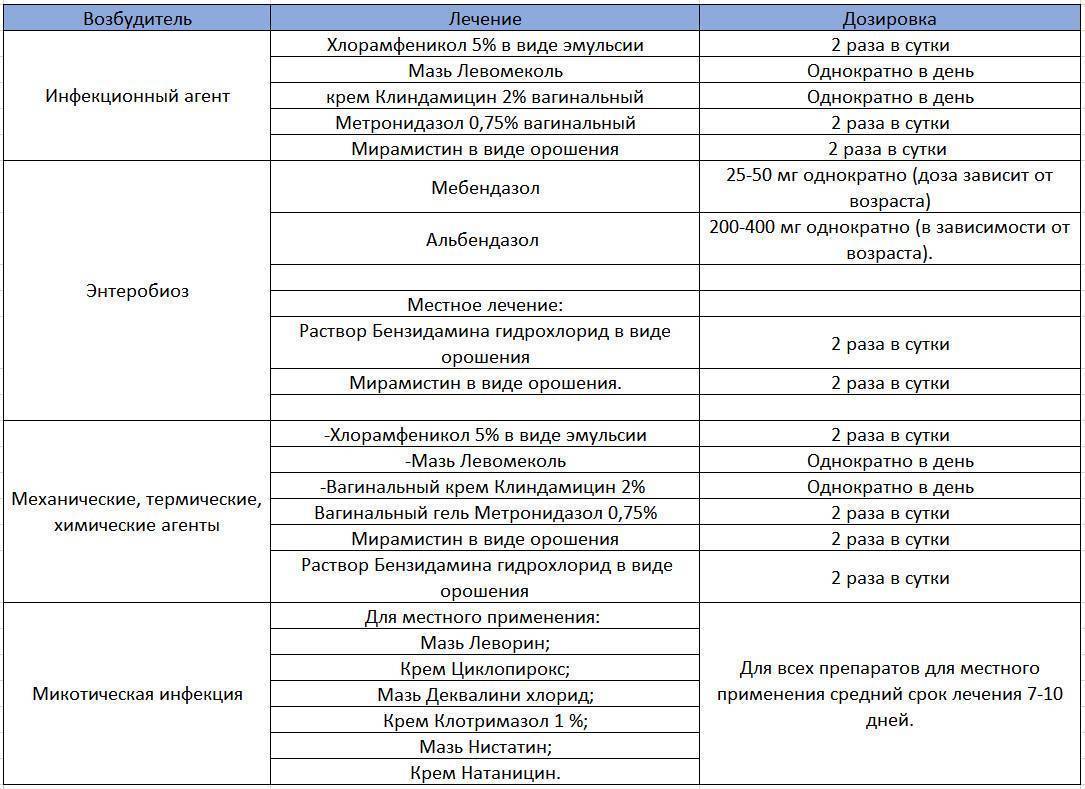
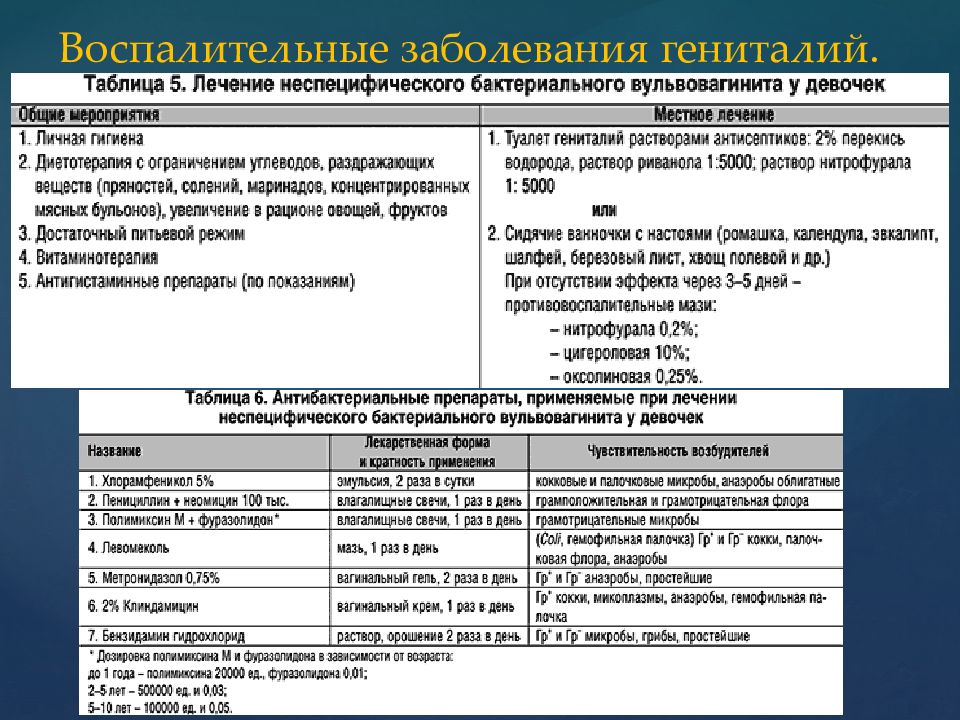
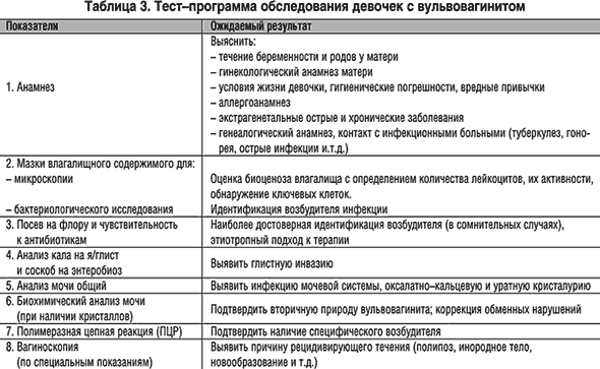
Основа лечения вульвита – это устранение причин воспалительного процесса и лечение сопутствующих заболеваний, к которым может относиться сахарный диабет (Diabetes mellītus), гонорея (Gonorrhoea), дифтерия (Diphtheria), гельминтоз. После получения данных исследований мазка и проверки чувствительности возбудителя инфекции, врач может назначить медикаментозное лечение, чаще всего это антибактериальные препараты. Вульвит отлично поддается лечению местными средствами, к которым относятся всевозможные мази, гели и свечи.
Параллельно в курсе лечения вагинита могут назначаться витаминные комплексы, включающие витамин А для эффективной защиты эпителиального слоя, а также витамины Е и С, известные своими антиоксидантными свойствами.
Для борьбы с ярко выраженными симптомами могут назначаться другие препараты:
- Антигистаминные, помогающие устранить зуд.
- Гормональные, имеющие место при атрофическом вульвите в постменопаузном периоде.
- Анестетики, устраняющие болевой синдром.
Помимо назначенных врачом лекарственных препаратов, можно использовать Восстанавливающий гель Гинокомфорт. Это средство было создано специалистами фармацевтической компании ВЕРТЕКС и прошло клинические исследования на кафедре дерматовенерологии с клиникой ПСПбГМУ. В ходе апробации геля было доказано, что он является весьма эффективным дополнительным средством в составе комплексной терапии воспалительных процессов женских половых путей.
В качестве дополнительных лечебных мер, которые могут применяться в домашних условиях, стоит упомянуть теплые ванночки с настоем трав.
Отличными противовоспалительными свойствами обладает ромашка, календула, череда, окопник аптечный.
Ванночки помогут не только уменьшить воспаление, но и снять такие симптомы, как зуд, жжение и боль.
Лечение
Вульвит – опасная болезнь, которая может повлечь печальные последствия. При обнаружении первых признаков стоит немедленно обратиться к врачу. В ином случае патология может перейти в хроническую форму, вызвать ряд осложнений.
Как лечить вульвит у девочек? Стоит отметить, что лечить пациента самостоятельно категорически запрещается. Во многих случаях необходимо амбулаторное лечение. Лечение в домашних условиях возможно, если заболевание в легкой форме, но только под контролем врача.
Лечение любой формы патологии (хронический, острый вульвит, подострый вульвит) проводится комплексно. Во многих ситуациях назначается постельный режим. Выбор тех или иных мероприятий напрямую зависит от причины, вызвавшей проблему.
Лечение включает комплекс мероприятий:
- Коррекция питания. При остром течении требуется изменить пищевой режим. Необходимо снизить прием продуктов, способствующих образованию кислот (жареные, жирные, копченые, кислые блюда). Рацион должен состоять из ощелачивающих продуктов: молоко, вареные, свежие овощи. Если патология развилась вследствие аллергии, необходимо исключить яйца, цитрусовые, мед, шоколад. По окончанию острого периода можно постепенно добавлять в меню кисломолочные продукты.
- Местное лечение. Терапия призвана убрать отечность, гиперемию половых органов, облегчить состояние больной. Используют дезинфицирующие препараты в виде мазей, ванночек, а также настои трав.
- Системная терапия. Медикаментозное лечение назначается с учетом вида возбудителя. Для каждого из них предназначен определенный препарат.
- Нормализация состояния больной. Для снятия неприятных симптомов используются десенсибилизирующие средства, препараты для нормализации пищеварения, иммуномодуляторы, витаминные комплексы и другие.
Лечение кандидозной формы (поражение половых органов грибками) проводится средствами для приема внутрь и местными антигрибковыми. При специфических формах патологии необходим прием антибактериальных препаратов. При аллергических формах назначаются антигистаминные препараты. Также антигистаминные средства выписываются при сильном зуде, отечности для облегчения состояния.
Лечение пациентов старше 4 лет необходимо осуществлять очень осторожно, не смущая их. Нельзя самостоятельно использовать мази или отвары лечебных трав
Все действия необходимо согласовывать со специалистами. Вытираться полотенцем стоит очень осторожно, не раздражая кожу. Можно промокнуть гениталии салфеткой, затем смазать мазью.
Лечение кольпита у женщин
Непосредственно лечение воспаления влагалища слагается из местного и общего с учетом причины его возникновения и результатов анализов. В схеме используются препараты – антибиотики, разные лекарственные препараты, физиотерапия, травяные отвары, ванночки с кислой средой, мазевые аппликации. При гипофункции яичников необходимо провести коррекцию их деятельности, направленную на восполнение дефицита их гормонов в организме.
Следующим обязательным моментом, который необходимо строго соблюдать при лечении кольпита, является полное прекращение интимной жизни, то есть нужен половой покой две недели, если болезнь не запущена. Если она протекает с осложнениями, то период воздержания необходимо продлить.

Медикаментозная терапия
Подбор лекарственных препаратов и сопутствующих средств при лечении острого и хронического кольпитов проводится индивидуально, с учетом свойств выявленного возбудителя, стадии и формы заболевания. Соответственно подбирается и антибиотик, который уничтожает патогенного микроба. Для этого предварительно проводят посев выделений из влагалища с определение антибиотикочувствительности.
При выраженных симптомах кольпита или в случае хронизации процесса назначаются средства для лечения, применяемые внутрь или внутримышечно. В случае специфического гонококкового кольпита показано внутримышечное введение антибиотиков цефалоспоринового ряда в рекомендованной дозировке. При трихомонадной кольпите эффективны нитроимидазолы. Осложненное течение неспецифического кольпита требует назначения антибиотиков широкого спектра действия. В лечении кандидозного процесса используются препараты и свечи антимикотической направленности.
Средства для местного лечения
Локальная терапия заключается в назначении сидячих теплых ванн с настоем трав, спринцеваний, противомикробных свечей и мазей. Но эти средства, в том числе и народные, применяются строго по назначению врача-гинеколога. Ведь даже ромашка, всеобщая любимица россиянок, способна навредить.
Курс лечения кольпита полезно завершать спринцеванием слабокислым раствором. Для этого может быть использован лимонный сок (одна столовая ложка на литр теплой кипяченой воды) или 6 – 9 процентный уксус (две столовые ложки столового уксуса на 1 л воды). Таким образом женщина поможет палочке Дедерлейна набрать силу для защиты слизистой, а уж потом та сама, самостоятельно, будет бороться с щелочной средой и непрошеными гостями извне.
Одновременно применяются общеукрепляющие средства – витаминно-минеральные комплексы, физиотерапия, фитотерапия, иммуномодуляторы. В случае недостаточной эффективности, склонности кольпитов к рецидивам и при выраженной гипофункции яичников рекомендуется местное применение эстрогенных гормонов в виде эмульсий. После окончания курса сдать контрольные анализы следует через 7-10 дней.
Как лечить атрофический кольпит
В случае старческого вагинита часто назначается заместительная гормонотерапия. Развитие этой патологии связано с тем, что с наступлением климакса уровень половых гормонов в организме снижается, соответственно деятельность яичников становится все менее активной. Поскольку эту форму заболевания вызывают подобные возрастные изменения гормонального фона, то лечение атрофического кольпита в менопаузе и у пожилых женщин будет направлено прежде всего на выравнивание уровня того или иного гормона. Терапия назначается гинекологом и может быть как местной, так и системной. Для местной терапии в этом возрасте используются препараты эстрогенов в виде вагинальных свечей или мазей.

Профилактика
При своевременном и правильном лечении болезнь не представляет серьезной угрозы
Для поддержания женского здоровья важно не только предупредить кольпит, но и устранить факторы риска развития и обострения воспалительного процесса во влагалище. Поэтому полезно следовать советам гинеколога и выполнять определённые профилактические мероприятия:
- Регулярно посещать своего врача, в т.ч. для профосмотров;
- Соблюдать правила интимной гигиены;
- Антибиотики и препараты – только по рецепту врача;
- Использовать средства барьерной контрацепции;
- При первых признаков кольпита срочно посетить гинеколога;
- Поддерживать иммунитет, отказаться от вредных привычек.
Цены у гинеколога Записаться к врачу

Прививка от инфекций
Существует современное средство для терапии и профилактики ряда инфекций, восстановления и поддержания микрофлоры влагалища – вакцина Солкотриховак и её аналог «Гинатрен» (ФРГ). Сейчас в РФ они не поставляются.
Болезни, вызывающие пятна на половых органах мужчины
- Аллергический дерматит – одно из проявлений аллергии. Возникает как реакция на интимную смазку, латекс презерватива, различные парфюмерные средства. Высыпания также вызываются аллергией на лекарства и продукты питания. Тяжесть аллергических проявлений может быть различной – от мелких красных пятнышек до пузырьковых очагов, называемых крапивницей. Аллергическая сыпь может появляться на коже и слизистых, захватывая не только интимную зону, но и другие участки тела.
- Контактный дерматит, вызванный раздражением кожи гелями, мылом, синтетикой. Сыпь в виде красных пятен чешется и болит. В отличие от аллергии, при этом типе дерматита нет высыпаний на других участках кожи. Она возникает только там, где есть контакт с раздражающим веществом.
- Нейродермит – зудящий дерматоз, вызванный неправильной работой иммунной системы, гормональными нарушениями, проблемами с обменом веществ и некоторыми хроническими заболеваниями. На коже возникают высыпания в виде красных шелушащихся зудящих участков. Из-за расчесов высыпания инфицируются и гноятся. Пятна распространяются по коже интимной зоны, захватывая половые органы и область заднего прохода.
- Баланопостит – воспаление головки и крайней плоти. Причиной сыпи могут стать стафилококки, стрептококки, кишечная палочка. Баланит может быть вызван гарднереллезом. Хотя эта болезнь не считается венерической, возбудителем мужчина заражается от своей партнерши. Баланит и баланопостит, вызванные венерическими инфекциями, как правило, сопровождаются уретритом – воспалением уретры. Красные пятна на слизистой головки могут возникать при различных половых инфекциях – гонорее, хламидиозе, трихомониазе. У больного наблюдаются выделения из мочеиспускательного канала, жжение и резь при мочеиспускании, частые позывы в туалет.
- Молочница – вызывается грибком candida, сопровождается появлением на половых органах и области заднего прохода белых пятен, под которыми обнаруживается красная воспаленная слизистая. Рецидивирующий кандидоз часто наблюдается при сахарном диабете, поэтому при повторяющихся случаях молочницы нужно сдать кровь на сахар.
- Экзема – при этом заболевании на половых органах возникают отечные зудящие красные пятна, папулы и бляшки, покрытые трещинами и корочками. Отличительные черты сыпи – распространение за пределы интимной зоны.
- Паховая эпидермофития – при этом недуге, вызываемом грибком эпидермофитоном, в области паховых складок образуются красные зудящие пятна. В отличие от других заболеваний, высыпания при эпидермофитии не возникают на мошонке и половом органе. Грибок может распространяться по телу, вызывая поражение кожи, ногтей, волосистой части головы.
- Облитерирующий ксеротический баланит (склерозирующий лихен) сопровождается появлением беловато-розовых и красных пятен на головке полового члена и крайней плоти. Заболевание сопровождается сморщиванием тканей и сужением уретры. У пациентов часто возникают проблемы с эрекцией и задержка мочи.
- Витилиго – заболевание, проявляющееся нарушением пигментации. При его возникновении на коже выступают белые пятна. Высыпания безболезненны, не чешутся и не воспаляются.
- Лейкоплакия – сопровождается появлением белых пятен на слизистой половых органов. Болезнь вызывается ороговением (уплотнением) слизистой, причины которого до конца не ясны. Лейкоплакия опасна перерождением в рак, поэтому такие больные требуют врачебного наблюдения.
- Псориаз. Появляющаяся при этой болезни шелушащаяся сыпь сопровождается зудом, воспалением, болезненностью. Псориатические очаги склонны к самопроизвольному исчезновению и последующему повторному рецидиву. Высыпания при псориазе возникают не только в интимной зоне, но и на других участках тела.
Классификация вульвитов и симптоматика
Проявления и лечение вульвита во многом зависят от формы патологии. Классификация базируется на разных принципах. По механизму развития вульвит разделяют на первичный и вторичный. Первичный вульвит чаще всего диагностируется у девственниц или женщин в постменопаузе, для него характерно изолированное поражение наружных половых органов. Причиной заболевания могут быть механические повреждения вульвы. При снижении уровня эстрогенов в период климакса возникает первичный атрофический вульвит. Для него характерно истончение и пересыханием слизистой оболочки. На этом фоне вульва легко травмируется, инфицируется и воспаляется.
У здоровых женщин репродуктивного возраста инфекция развивается довольно редко, так как гормоны обеспечивают естественную защиту слизистой гениталий. Во влагалище в норме обитают лактобактерии, которые повышают кислотность и противодействуют развитию патогенной и условно патогенной флоры. Потому в молодом возрасте первичный вульвит – довольно редкое явление. Чаще всего у таких женщин возникает вторичный процесс, связанный с воспалениями во влагалище (вагинит) и канале шейки матки (цервицит). Заболевания могут спровоцировать уретриты и циститы разной этиологии. В зависимости от особенностей течения, вторичный вульвит бывает:
Острым и подострым. Развивается очень быстро, на протяжении недели, симптомы ярко выражены.
Хроническим. Чаще всего возникает на фоне неправильной терапии или ее полного отсутствия при остром вульвите. Хронический процесс может длиться годами, ремиссии чередуются с периодами обострения. Во время ремиссии признаки патологии практически не выявляются, а при обострении они бывают слабыми или умеренно выраженными.
Патология может вызываться разными возбудителями, чаще всего диагностируют бактериальные либо грибковые вульвиты. Во втором случае причиной инфекции, в большинстве случаев, является кандида. Патология может быть одним из проявлений аллергии. У девочек подростков нередко развивается неспецифический вульвит, спровоцированный резкими гормональными изменениями в организме.
В зависимости от морфологических изменений в слизистых оболочках различают такие формы вульвита:
- Язвенный. На половых органах появляются эрозии и язвы, которые часто инфицируются.
- Атрофический. Развивается в период климакса, особенно часто у женщин с ожирением, сахарным диабетом.
- Слипчивый. Связан с гормональными нарушениями, проявляется слипанием и даже сращиванием половых губ.
- Лейкоплакический. При этой форме возникает ороговение клеток слизистых оболочек.
- Гнойный. Является инфекционным осложнением любой другой формы вульвита.
- Плазмоклеточный. В подслизистом слое скапливаются плазматические клетки. Причина состояния неизвестна, диагностируется при гистологическом исследовании.
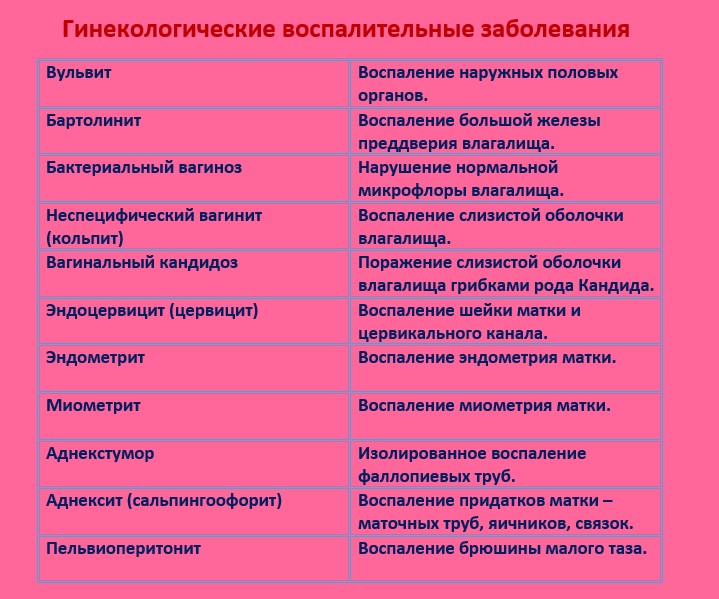
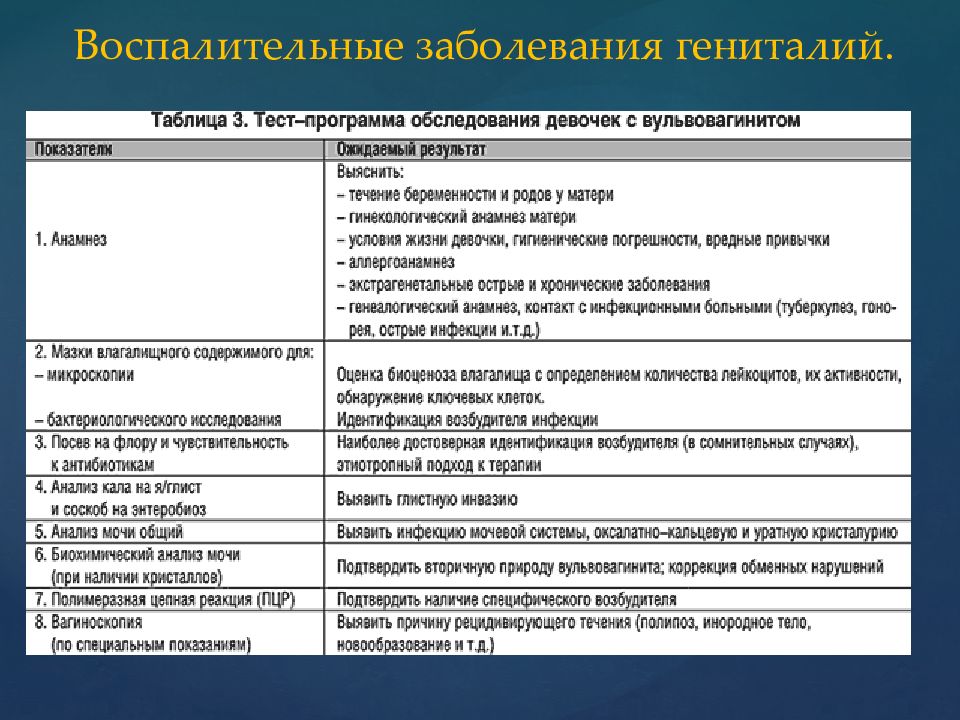
Ниже в таблице представлены симптомы вульвита, в зависимости от его формы.
ФОРМЫ ПАТОЛОГИИ | СИМПТОМАТИКА |
Острый вульвит. | Жжение и зуд в области гениталий, боли при движении. На осмотре выявляют отек тканей, покраснение в области паховых складок, обильные слизистые либо гнойные выделения. При острой форме могут увеличиваться паховые лимфатические узлы. В подострой стадии иногда наблюдается патологическое разрастание тканей. |
Хроническая. | При хроническом вульвите также возникает жжение, зуд, дискомфорт при движениях, но эти симптомы не так ярко выражены, как при острой форме. Основным признаком является зуд. При осмотре выявляется диффузная гиперемия, через некоторое время она переходит в локальную (крупные красные пятна). Поверхность слизистой оболочки шероховатая, иногда с мелкими желтыми узелками. |
Атрофическая форма. | При атрофическом вульвите у женщин возникает сильный зуд, жжение при мочеиспускании, ходьбе, половом акте, в момент трения белья. На осмотре выявляют отек, гиперемию тканей, увеличение лимфатических узлов. В некоторых случаях отмечается локальное повышение температуры. |
Практически при каждой форме вульвита пациентки жалуются на зуд и жжение, а на осмотре выявляется гиперемия. Половые губы и клитор могут увеличиваться в размерах, даже во время обычного подмывания возникает дискомфорт. При хроническом процессе у некоторых женщин появляются головные боли, общая слабость и недомогание.
При подостром и хроническом вульвите очень часто наблюдаются бели разного цвета и консистенции. Если гинекологическое заболевание вызвано кишечной палочкой, выделения обретают желто-зеленый оттенок и неприятный запах. При инфицировании стафилококком выделения густые, бело-желтого цвета. При грибковых поражениях на внешних половых органах и во влагалище появляется белый налет.