Почему ребенок редко какает? (видео)
Опорожнение кишечника является важным фактором в оценке состояния здоровья ребенка. И регулярности этого процесса придают большое значение
Если месячный ребенок не какал сутки, то родители, как правило, начинают суетиться. При задержке стула, в первую очередь, следует обратить внимание на общее состояние крохи. Когда месячный ребенок не какает, но не проявляет при этом признаков беспокойства (плач, сучение ножками), у него нет температуры и не нарушено отхождение газов, то тревожиться не стоит. Вероятнее всего, это временное явление (Ознакомьтесь со статьей: Сколько обычно какают новорожденные)
Вероятнее всего, это временное явление (Ознакомьтесь со статьей: Сколько обычно какают новорожденные).
У каждого малыша, по мере развития пищеварительной системы, вырабатывается свой собственный ритм опорожнения кишечника. Нормой будет считаться и стул несколько раз в день, и стул несколько раз в неделю (на ГВ все усваивается и малышу просто нечем какать)
Если у вас ребенок какает каждый день, но вдруг перестал какать ежедневно, то тогда стоит обратить на это внимание, если нарушен привычный график дефекации более чем на сутки. Подобные задержки могут быть вызваны следующими факторами:
- Слабость передней брюшной стенки;
- Слабость перистальтики кишечника;
- Психологические факторы;
- Неправильное питание кормящей матери.
Эти состояния не требуют назначения слабительных средств и проходят со временем. Как правило, справиться с ними несложно:
- Необходимо регулярно массировать животик малыша поглаживающими движениями по часовой стрелке.
- Постараться исключить события, которые могут напугать или обеспокоить кроху.
- Ввести в рацион матери продукты богатые клетчаткой (См питание кормящей матери).
Если же данные меры не помогают и месячный ребенок не какает в течение нескольких суток, то стоит обратиться к врачу, даже если отсутствуют признаки беспокойства.
Как распознать запор у грудничка
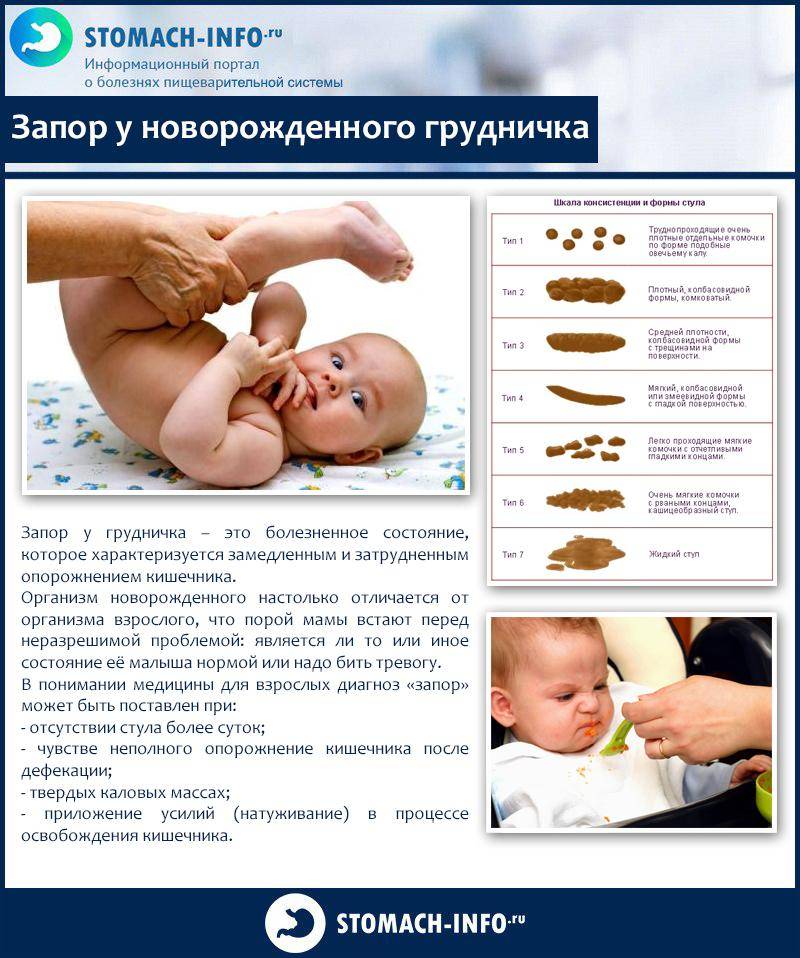
Не все задержки стула у малышей считаются запорами. О запоре можно говорить, когда грудной ребенок плохо какает и стул у него при этом твердый, в виде горошков. Ребенок в таких ситуациях чувствует себя не комфортно и это заметно по его состоянию:
- Часто плачет;
- Тужится, пытаясь опорожнить кишечник, иногда с криками;
- Сучит ножками;
- Плачет при прикосновении к животику;
- Беспокоен во время кормлений;
- У него не отходят газы.
Запоры могут быть связаны с нарушениями здоровья матери или ребенка. Если признаки запора наблюдаются у малыша регулярно, то обязательно следует посетить врача и пройти назначенное обследование.
Кроме того, если новорожденный ребенок не какал больше суток, стоит обратить внимание на лекарства, которые давали крохе (если давали) или если лекарства принимала мама кормящая грудью. Успокоительные препараты, в том числе и травяные, и препараты от кашля могут стать причиной запора. Стоит отдельно отметить, что дети на искусственном вскармливании обычно испражняются реже питающихся материнским молоком
Стоит отдельно отметить, что дети на искусственном вскармливании обычно испражняются реже питающихся материнским молоком.
В целом, процесс опорожнения кишечника происходит в индивидуальном для каждого ребенка графике. Поэтому маме не стоит терзаться, если их грудной ребенок вдруг не покакал за целый день ни разу. Смотрите самое главное за общим состоянием ребенка. И не нужно бить тревогу, только из-за того что другие дети ходят «по большому» чаще.
Если вы уверены что у ребенка запор и он не может сходить в туалет, не какает больше суток, то стоит попробовать поставить клизму — клизму грудному ребенку Перед тем как сделать клизму, желательно проконсультироваться в педиатром.
Подробная статья о запорах у грудного ребенка — Запор у грудничка — признаки, причины, как лечить
Видео: что делать если малыша мучают запоры?
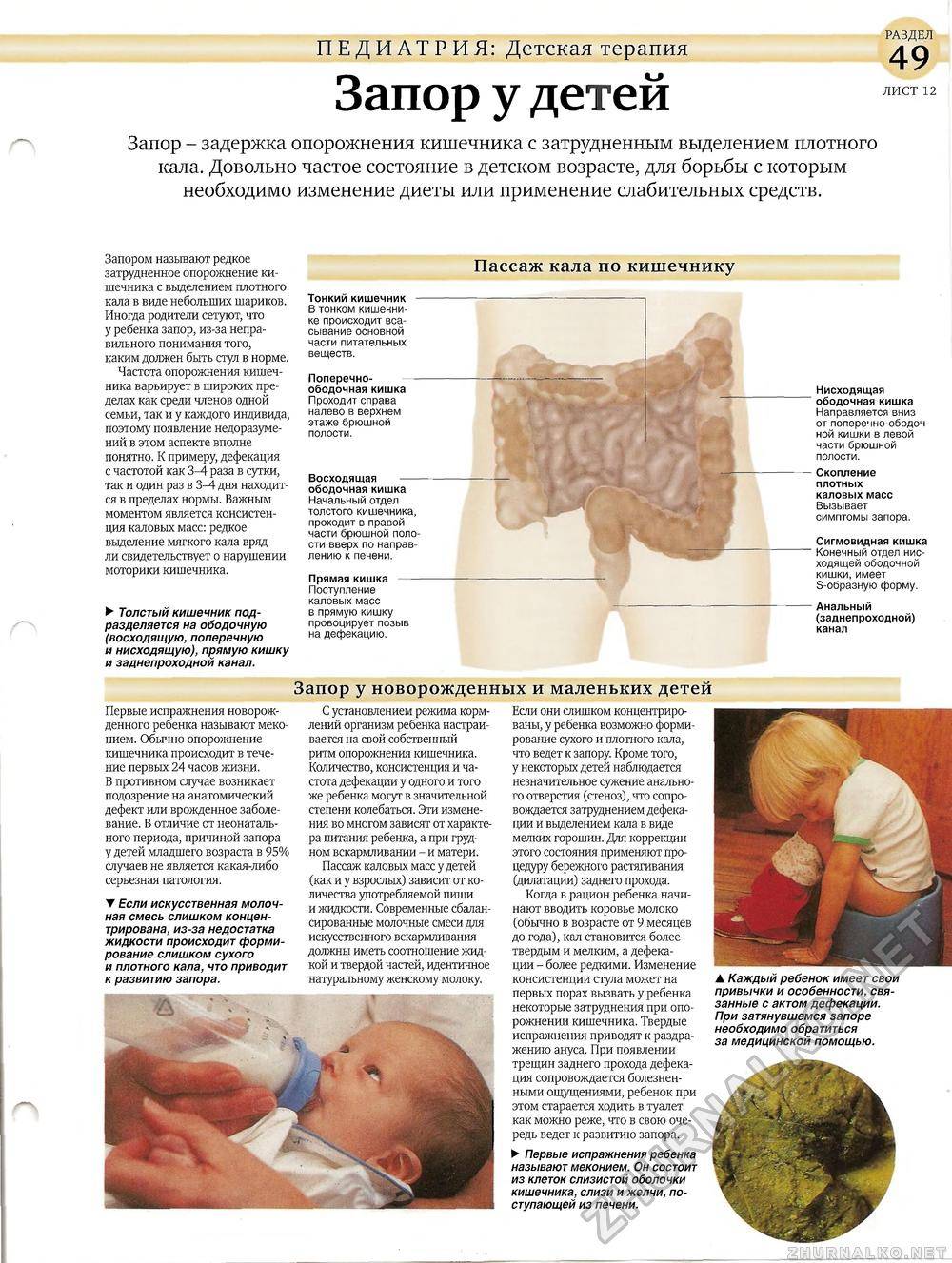
В первые месяцы жизни у ребенка еще только формируются многие естественные реакции организма. Мочеиспускание, дефекация пока еще являются произвольными и выполняются организмом тогда, когда степень давления экскрементов на стенки кишечника и мочевого пузыря становится предельной. Функционирование желудочно-кишечного тракта грудного ребенка имеет свою специфику и сильно отличается от деятельности организма взрослого человека.
Что предпринять?
Мама может предпринять следующие действия:
Маме следует тщательно проанализировать рацион и устранить продукты, которые могут вызвать запор у грудного ребенка или поспособствовать этому. В первую очередь – кондитерские изделия, свежий хлеб, крахмалсодержащие продукты и даже мясо. Полезно есть много фруктов и овощей, в достаточном количестве употреблять питьевую воду. Помогут устранить симптомы нарушения пищеварения курага, чернослив, изюм, их употребление в пищу очень полезно для детей до года.
Часто запор у ребенка до года может быть обусловлен недостаточным количеством поступающей воды, особенно если малыш на искусственном вскармливании или уже введен прикорм. Чаще запор у грудничков встречается в жаркий сезон, особенно когда родители одевают малыша «не по погоде». В такой ситуации избавиться от запоров поможет обычная вода. Грудничкам от запоров и газиков полезно пить укропную водичку
Соблюдать питьевой режим важно для любого ребенка – и в 5, и в 10 лет.
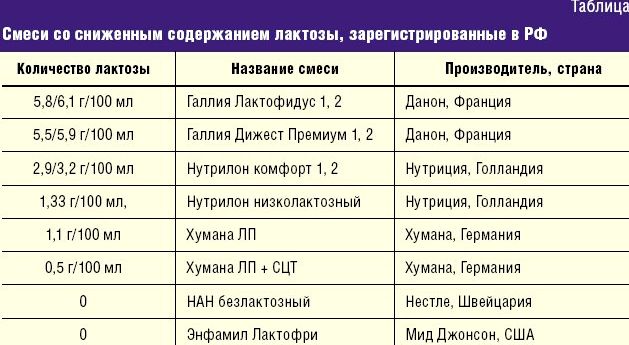
Часто нарушения стула могут вызывать искусственные смеси, если по каким-то причинам грудное вскармливание невозможно. В таких случаях, чтобы избавиться от запоров, необходимо поменять смесь.
Малышам, особенно склонным к запорам, важно регулярно делать массаж животика
Это абсолютно несложная процедура поможет бороться и с повышенным газообразованием у детей до года. Для начала необходимо легкими массажными движениями погладить животик. Затем без усилия помассировать его, начиная справа снизу, продолжая по ходу часовой стрелки до левого нижнего угла. Делать это желательно несколько раз в день, обычно до 3–4 месяцев, но можно продлить и до 10 или 12 месяцев. Важно выкладывать новорожденного на живот для того, чтобы он самостоятельно стимулировал деятельность своего кишечника.
Сколько бы лет или месяцев ни было малышу, некоторые лекарственные препараты могут вызвать запоры у практически здорового ребенка. К таким лекарствам относятся препараты железа, некоторые витамины и антибиотики. Поэтому при запоре лучше прекратить применение этого лекарства у детей, заменить его аналогом по возможности.
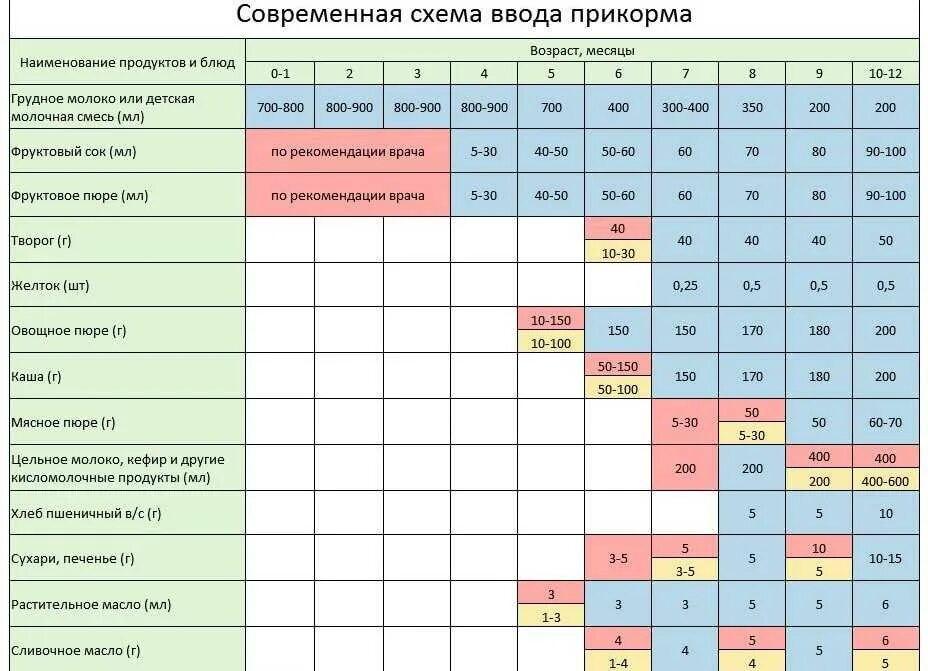
Зачастую молодая мама может не совсем корректно вводить ребенку прикорм. Малышу на искусственном вскармливании прикорм можно вводить с четырех месяцев, а на грудном – не ранее чем с шести месяцев. Иначе запор у ребенка будет обусловлен недостаточной зрелостью организма и его неспособностью к перевариванию пищи. Лучше начинать прикорм с овощных и фруктовых пюре, постепенно переходя на обычные зерновые каши. Кушать пюре в первый месяц прикорма малыш должен один раз в сутки, во второй – два, и так далее, постепенно замещая грудное молоко и смеси. Если есть возможность, лучше использовать продукты, выращенные на собственном огороде. Спровоцировать запор при прикорме у грудничков может введение одномоментно большого количества новой еды, поэтому любой продукт следует начинать давать с одной чайной ложки, доводя до максимума на 10-й день.
Виновными просим считать
К сожалению, запор у грудного ребенка — не редкость. Наиболее точные причины запора профессионально способен выявить только педиатр. Но и бдительная мама может догадаться о факторах, которые могут являться возбудителями задержки стула у грудничков.

Какие могут быть возможные причины:
Среди самых распространенных причин врачи отмечают недостаток жидкости. Это частая проблема для малышей на искусственном вскармливании или же следствие сухого воздуха, характерного во время жаркого лета или же зимой при агрессивной работе отопительных приборов
Педиатр Евгений Олегович Комаровский в этом случае рекомендует обеспечить оптимальное количество питья в рационе новорожденного.
Часто имеет место быть голодный запор у грудничка, который, как понятно из названия, говорит о дефиците молока у мамы или о неправильной технике грудного кормления.
Если у грудничка запор, и он находится на грудном вскармливании, имеет смысл обратить внимание на свое меню. Если в ее рационе присутствует большое количество мучных изделий, рис, мясные полуфабрикаты и другие потенциальные возбудители задержки стула, то практически всегда пищеварение новорожденного реагирует на это «бунтом».
Высокая температура как симптом простудного заболевания и вследствие другой проблемы часто влекут за собой затрудненный стул у грудничка
Это механизм, который работает в обе стороны: возможна температура при запоре и запор из-за температуры.
Многие родители жалуются на запор у грудничка после введения прикорма. Это происходит, если переход был довольно резким, или выбор первого продукта пал на неподходящий вариант. Запор при прикорме также возможен, если знакомство с новой пищей произошло слишком рано. Чтобы запор у грудничка при введении прикорма миновал, следует подойти к изменению рациона очень ответственно. Если кроха находится на искусственном вскармливании, его кишечник может отреагировать запором при переходе с одной смеси на другую.
Иногда в решении, как помочь новорожденному при запоре, стоит исключить любые стрессы и беспокойства из детской жизни. Переезды, напряженная психологическая обстановка в семье или депрессия мамы с легкостью могут спровоцировать запор у младенца. Дети ведь все чувствуют и если что-то не так, чуткого ребенка провести не получится.
Запор и зеленый стул — распространенная реакция на различные медикаменты. Если у новорожденного есть трудности со здоровьем, которые требуют обязательного приема серьезных лекарств, то это довольно часто может быть причиной проблем со стулом. Спазмолитики, антибиотики, противосудорожные препараты — наиболее частые виновники неприятности. Иногда имеет место быть запор от витамина D.
После выявления причины, вас наверняка будет волновать, как вылечить запор у грудничка. Мы предлагаем помогать своему крохе по универсальному сценарию, который спасет почти любого ребенка при неприятной проблеме.
Что нужно делать при гипотонических запорах у детей
Для размягчения каловых масс детям первого полугодия жизни дают 20-30 %-ный сахарный сироп — по 1-2 чайные ложки перед каждым кормлением.
Увеличить в 2-3 раза против обычного потребление фруктовых и овощных соков. C 4-месячного возраста вводят овощные пюре, с
5-6 месяцев — каши.
Утром натощак и перед сном рекомендуются разнообразные, умеренно охлажденные сырые фруктовые и ягодные соки. Возбуждают перистальтику кишечника мед, варенье, виноградный и морковный соки. Детям более старшего возраста рекомендуются хорошо выпеченный черный хлеб, хлеб из муки грубого помола, хлеб с отрубями, капуста, свекла, морковь, винегреты, фрукты, виноград, чернослив, курага, арбузы. Особенно усиливают перистальтику кишечника квашеные, соленые, маринованные овощи и фрукты. Полезны свежие кисломолочные продукты.
Необходимо принимать пищу, богатую пищевыми волокнами, и опорожнять кишечник в определенное время, лучше после завтрака.
Не слабительными в строгом смысле слова, но хорошими средствами для налаживания регулярного стула являются содержащие клетчатку набухающие вещества, такие как льняное семя, семя подорожника, пшеничные отруби. Попадая в кишечник, они не
участвуют в процессе обмена веществ, а достигают прямой кишки почти без изменений. За счет воды, содержащейся в пищевой кашице, они набухают в кишечнике, увеличивая объем его содержимого. Повысившийся объем каловых масс сильнее растягивает стенку кишечника и побуждает его мышцы активизировать свою деятельность. Помните, что при использовании набухающих средств следует давать ребенку пить больше жидкости, и противном случае запор может только усугубиться.
Безвредную помощь при запоре может оказать молочный сахар, который содержится в молоке и кисломолочных продуктах. Молочный сахар в неизмененном виде достигает нижнего отдела кишечника, где бактерии микрофлоры превращают его в молочную кислоту, которая оказывает сильное слабительное действие и положительно влияет на кишечную флору. При стойких запорах молочный сахар можно принимать в порошке как дополнение к обычной пище или в виде препаратов (лактулоза, дюфалак).
Что может говорить о том, что у малыша запор
Выявить запор у новорожденного при искусственном вскармливании позволяют следующие признаки:
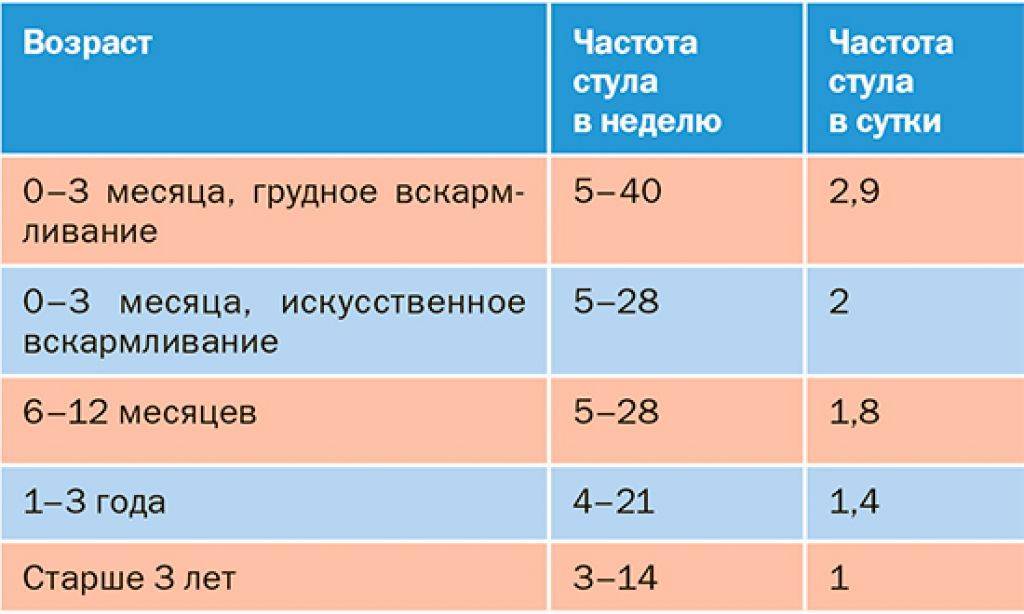
- редкие акты дефекации (реже 6 раз в неделю и 1 раза в сутки);
- слишком плотная консистенция кала (в виде шариков или колбаски);
- метеоризм (живот становится тугим и вздутым, что легко проверить при помощи легкого массажа, грудничок при этом прижимает ножки к животу и сучит ими);
- боли и дискомфорт при опорожнении (ребенок сильно тужится, краснеет и плачет);
- раздражительность и капризность;
- потеря аппетит, плохой сон;
- высыпания на теле (могут возникнуть вследствие интоксикации организма, вызванной накоплением каловых масс в кишечнике).
Профилактика диареи при антибиотикотерапии
Для предупреждения диареи во время приема антибиотиков важно придерживаться нескольких рекомендаций:
- строго соблюдать дозировку и схему терапии, предписанную врачом;
- использовать пробиотики, рекомендованные специалистом;
- соблюдать диету для профилактики нарушений работы ЖКТ;
- поддерживать оптимальный питьевой режим;
- принимать средства, защищающие оболочку желудка и весь пищеварительный тракт. При наличии хронических недугов необходимо сообщить о них врачу, чтобы он подобрал индивидуальную схему защиты системы пищеварения от действия антибиотиков.
При необходимости приема антибиотиков важно учесть предыдущие реакции организма на антибактериальную терапию. Так, у некоторых пациентов антибиотик-ассоциированная диарея развивается в ответ на воздействие той или иной группы препаратов либо конкретного средства
Показатели нормального стула у новорожденных
К главным признакам, по которым можно определить, что стул малыша в порядке, относятся частота кала и консистенция дефекаций. Их нормы для разных возрастных категорий могут достаточно сильно отличаться. Например, задержка испражнений на одни сутки у новорожденного-искусственника уже считается запором. Сам кал должен быть кашеобразным. Более плотные фекалии свидетельствуют о склонности ребенка к запорам (рекомендуем прочитать: виды и формы запоров у ребенка). Если малыш испытывает регулярные трудности с процессом дефекации и они длятся дольше 3 месяцев, это уже первый признак хронического запора. В такой ситуации родителям стоит более пристально следить за частотой самостоятельных испражнений крохи.
Для детей 4-6 месяцев в пределах нормы ходить в туалет до двух раз в сутки, а вот малышам постарше достаточно 1-2 раз. Что касается консистенции стула, она может продолжать иметь кашеобразный вид вплоть до двух лет. После достижения двухлетнего возраста фекалии должны стать оформленными.
Как помочь ребенку
Часто для того, чтобы избавить малыша от запора, матери достаточно изменить его или свой рацион. Также врачи рекомендуют:
- делать ребенку массаж живота круговыми движениями по часовой стрелке;
- выполнять упражнения с попеременным подъемом ног;
- теплые расслабляющие ванны;
- больше подвижных игр, соответствующих возрасту.
При отсутствии противопоказаний для облегчения состояния малыша можно применять микроклизмы однократного действия МИКРОЛАКС. Входящие в их состав вещества воздействуют только на каловые массы, способствуя их размягчению. МИКРОЛАКС не оказывает вредного влияния на организм ребенка и может использоваться уже с первых дней жизни.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Что нужно делать при гипертонических (спастических) запорах
Детям раннего возраста дают овсяную кашу, кефир, укропную воду.
Детям старшего возраста в меню вводят кисломолочные продукты, яйца, белый хлеб, мясо, соки (морковный, абрикосовый, яблочный, апельсиновый, вишневый).
Следует ограничить продукты с большим содержанием клетчатки.
Показаны успокаивающие процедуры и средства (теплые ванны, теплый душ, грелки, настойка валерианы).
При отсутствии эффекта от вышеуказанных средств попробуйте давать ребенку картофельный сок
по 1/4-1/2 стакана.
В тяжелых случаях иногда можно применять отвар ревеня, сенны или александрийского листа.
Очистительные клизмы можно применять только при наличии симптомов каловой интоксикации в случае отсутствия эффекта от применения перечисленных выше средств.
Устранение болезненности при дефекации, ведущей к страху и подавлению позывов, — важная задача лечения спастических и условно-рефлекторных запоров. С этой целью в начале лечения можно какое-то время использовать клизмы в определенное время (утром после завтрака), затем можно провести курс лечения с применением ректальных свечей с противовоспалительным, антиспастическим, обезболивающим и заживляющим (при трещинах заднего прохода) действием (анузол, бетиол, свечи с анестезином, метилурацилом, облепиховым маслом и др.).
Если мероприятия по изменению образа жизни и питания не дают желаемого результата, обратитесь к врачу. Если в течение месяца консервативное лечение запора не дает результата, то ребенка надо обследовать в условиях стационара для исключения органической природы запора (долихосигма, долихоколон, мегаколон, болезнь Гирширунга и др.). При выявлении органической природы запора необходимо всеми возможными консервативными методами стараться нормализовать функцию кишечника.
Показаниями к оперативному лечению являются:
– упорные запоры;
– боли в животе;
– нарушения функционального состояния толстой кишки;
– хроническая кишечная интоксикация;
– безуспешность консервативного лечения в течение 0,5-1 года.
Оптимальным для операции является возраст 5-6 лет.
Диагностика
Диагностику проводят в две стадии.
Первый этап
На первой стадии врач тщательно собирает и анализирует анамнез, уточняет факторы и соматические расстройства, способствующие формированию болезни, проводит физикальный осмотр.
Сбор анамнеза
Сбор анамнеза часто помогает отличить функциональный запор от болезни Гиршпрунга.
Особенно важно выяснить, когда у ребёнка впервые был стул после рождения. У большинства детей с болезнью Гиршпрунга возникают запоры сразу или вскоре после появления на свет
У более чем половины младенцев с этой патологией отсутствует меконий (первородные фекалии) в первые 36 часов жизни.
Также врач должен задать вопросы о специфических симптомах запора у ребёнка, о начале и их продолжительности, есть ли болезненность и кровотечение, ассоциированные с дефекацией.
У грудничков функциональный запор часто развивается из-за диетических изменений (например, смена грудного молока на смесь, добавление твёрдых продуктов в меню, замена смеси на цельное молоко).
У детей до 3 лет идиопатический запор возникает во время приучения к горшку. У ребёнка раннего и дошкольного возраста задержка стула может развиваться после пелёночного дерматита или обезвоживания.
У старших детей функциональный запор не редко развивается при поступлении в школу, потому что они отказываются опорожнить кишечник, пока находятся в школе.
Физикальный осмотр
Самой важной частью физикального осмотра является ректальное исследование. Врач должен его провести у любого ребёнка с хроническим запором, независимо от возраста, чтобы исключить основные анатомические аномалии, которые могут обуславливать запор, такие как:
- анальная атрезия (заращение отверстия) и уретроперинеальный свищ (полый канал на коже промежности);
- непроходимость кишечника (эффект калового завала);
- болезнь Гиршпрунга.
Также следует обратить внимание на размер анального канала, размер прямой кишки и наличие каких-либо внутриректальных масс. Если прямая кишка заполнения стулом, необходимо отметить его консистенцию.. Среди детей с болезнью Гиршпрунга прямая кишка, как правило, довольно мала и пуста
После обследования у младенца может возникнуть жидкий стул, поскольку функциональная обструкция временно ослаблена
Среди детей с болезнью Гиршпрунга прямая кишка, как правило, довольно мала и пуста. После обследования у младенца может возникнуть жидкий стул, поскольку функциональная обструкция временно ослаблена.
У ребёнка с функциональным запором прямая кишка, как правило, увеличена, а стул присутствует только за анальным краем.
Важно подтвердить наличие анального (кожного) рефлекса. Чтобы его вызвать, врач штифтом погладит кожу на промежности
В ответ на поглаживание внешний анальный сфинктер будет сжиматься. Отсутствие этого рефлекса может указывать на аномалию с периферическими сенсорными или двигательными нервами, или центральными связями, опосредующими рефлекс.
Второй этап
Второй этап обследования инструментальный. Его инициируют в том случае, если назначенная терапия не оказала достаточного эффекта, клиническая картина сохраняется, а врач сомневается в функциональном характере патологии, подозревая наличие аномалий дистального отдела ЖКТ, болезни Гиршпрунга. Применяют ректоромано- или колоноскопию и ирригографию.
Римские критерии
В соответствии с Римскими критериями II, функциональный запор диагностируют, если у пациента есть не менее двух из приведённых проявлений:
- отсутствие дефекации не менее 25 % обычного времени испражнения;
- запор продолжается не менее года без использования слабительных;
- потребность чрезмерного натуживания;
- стул комковатый или твёрдый;
- ощущение не полного опорожнения (этот критерий не может быть применим для детей грудного и раннего возраста);
- менее двух актов дефекации в неделю.
Если имеется только нерегулярная дефекация, а перечисленные критерии запора отсутствуют, диагностируется функциональная задержка стула.
У пациентов грудного возраста в большинстве случаев наблюдают функциональную задержку стула, а в раннем возрасте – чаще функциональный запор.