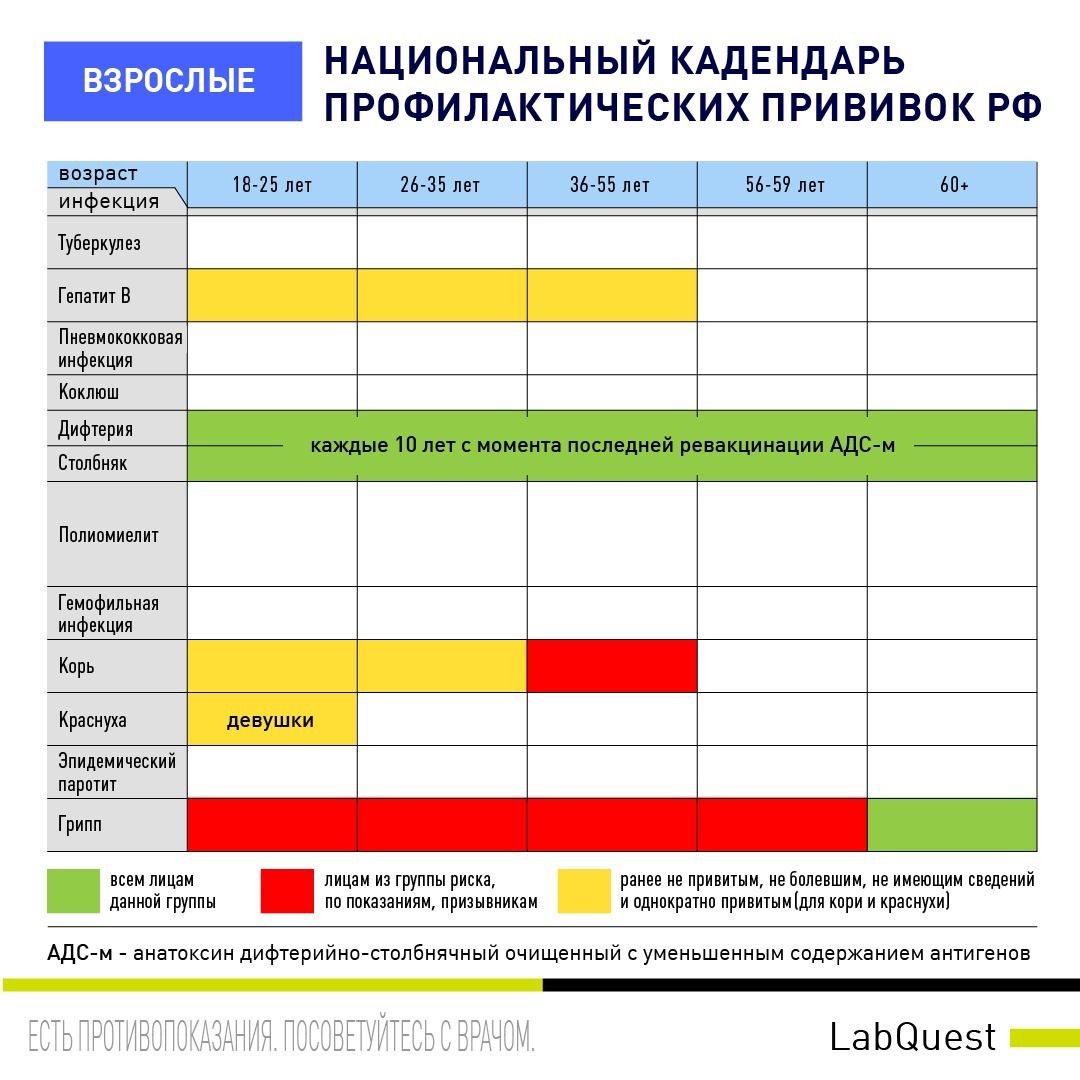
Природа вакцинальных реакций
- Введение в организм человека как живых, так и инактивированных бактериальных или вирусных вакцин приводит к развитию вакцинального процесса, нередко сопровождающегося стереотипными клиническими проявлениями, протекающими в виде общих (повышение температуры, недомогание, головная боль др.) и местных (гиперемия, болезненность, инфильтрат) реакций.
- Вакцинальные реакции для инактивированных вакцин, как правило, однотипны, а для живых вакцин специфичны. Они характеризуются кратковременным и нередко циклическим течением и обычно не вызывают серьезных расстройств жизнедеятельности организма. Однако в тех случаях, когда вакцинальные реакции проявляются в виде выраженного патологического процесса, их называют поствакцинальными осложнениями.
- Различия между постпрививочными реакциями и поствакцинальными осложнениями весьма условны. Поэтому оба типа реакций объединяют термином «побочные реакции».
- Помимо «истинных» поствакцинальных осложнений, в постпрививочном периоде могут наблюдаться патологические процессы, возникающие в результате провоцирующего действия прививок. Речь идет об обострении хронических болезней и оживлении латентной инфекции у привитых. при этом прививки являются скорее не причиной, а скорее условием, благоприятствующим развитию указанных процессов.
Нужно ли делать прививки детям в роддоме
О целесообразности прививок родители начинают задумываться еще до появления малыша на свет. Это объясняется тем, что первая вакцина вводится ребенку уже в роддоме через 1-2 суток после рождения.
Чтобы выяснить, нужно ли прививать детей с рождения, необходимо понять, каким инфекциям подвержен маленький организм. Под иммунизацией принято понимать процесс введения антигенного материала, который способствует стимулированию синтеза антител. Эти частички в последующем борются с определенными видами возбудителя.
В период выработки иммунитета организм немного ослабевает. Поэтому в течение первых 2 месяцев ребенок больше подвержен заражению различными болезнями. Но в период новорожденности об этом переживать не стоит, ведь если он находится на грудном вскармливании, то ему передается иммунитет от мамы.
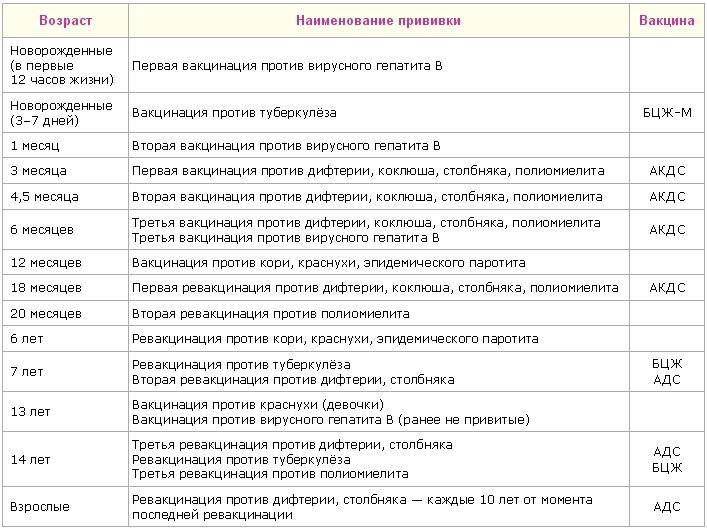
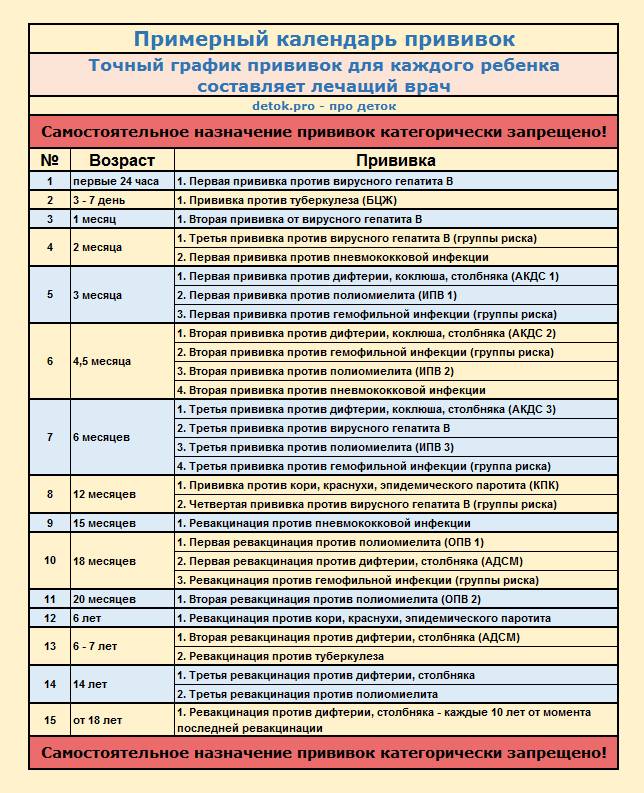
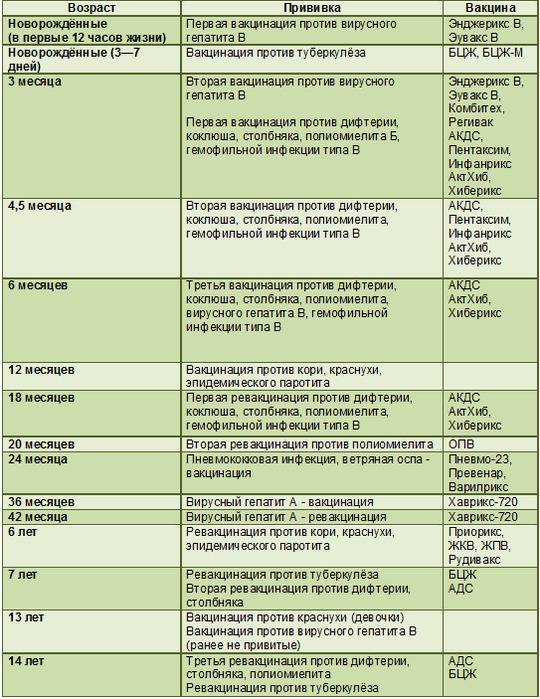
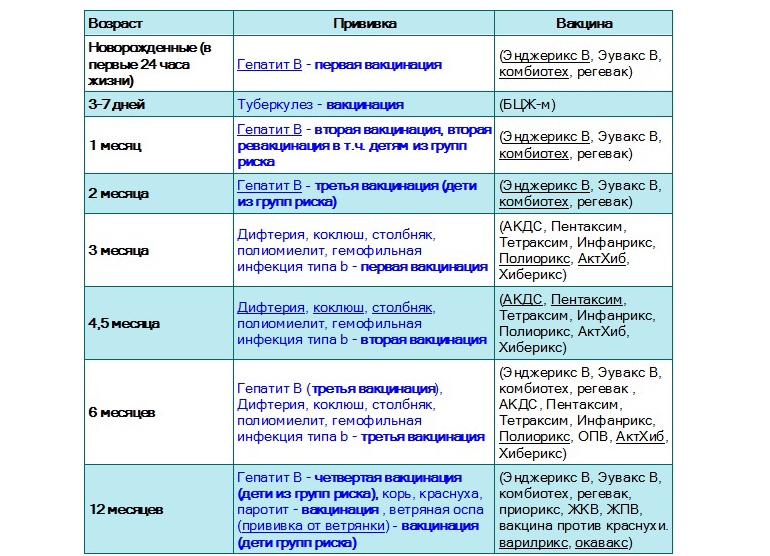
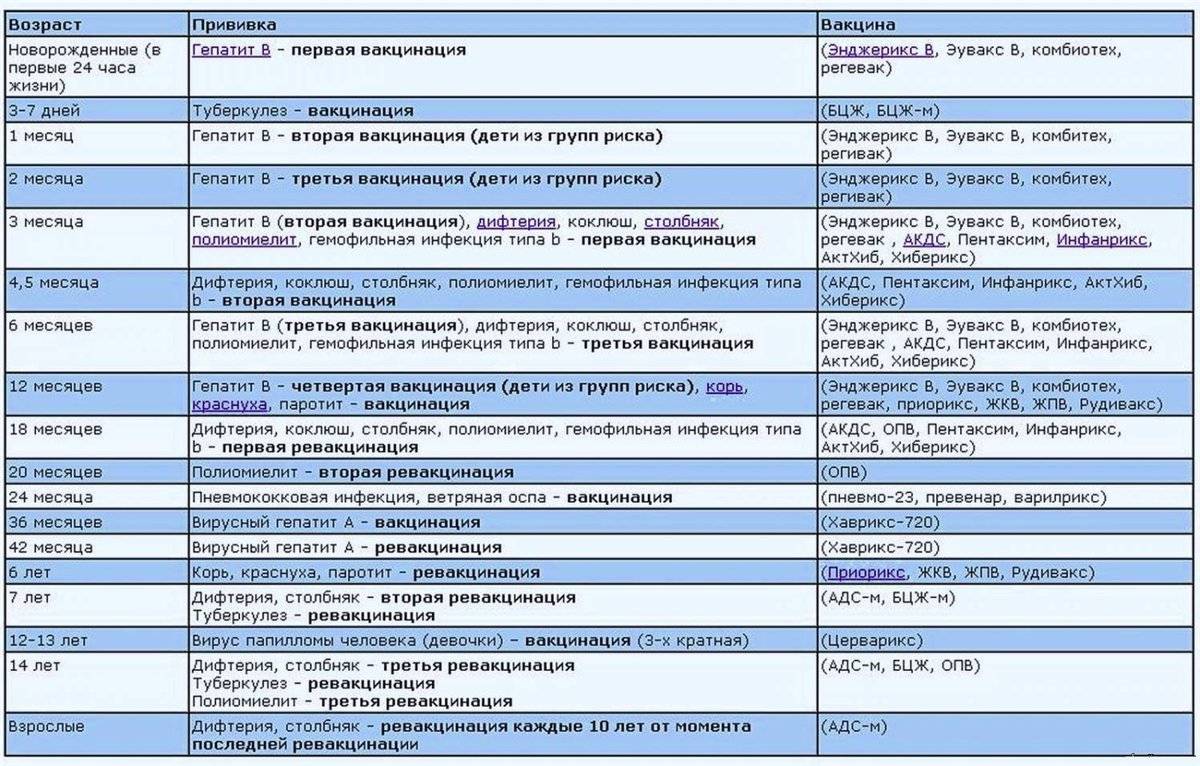
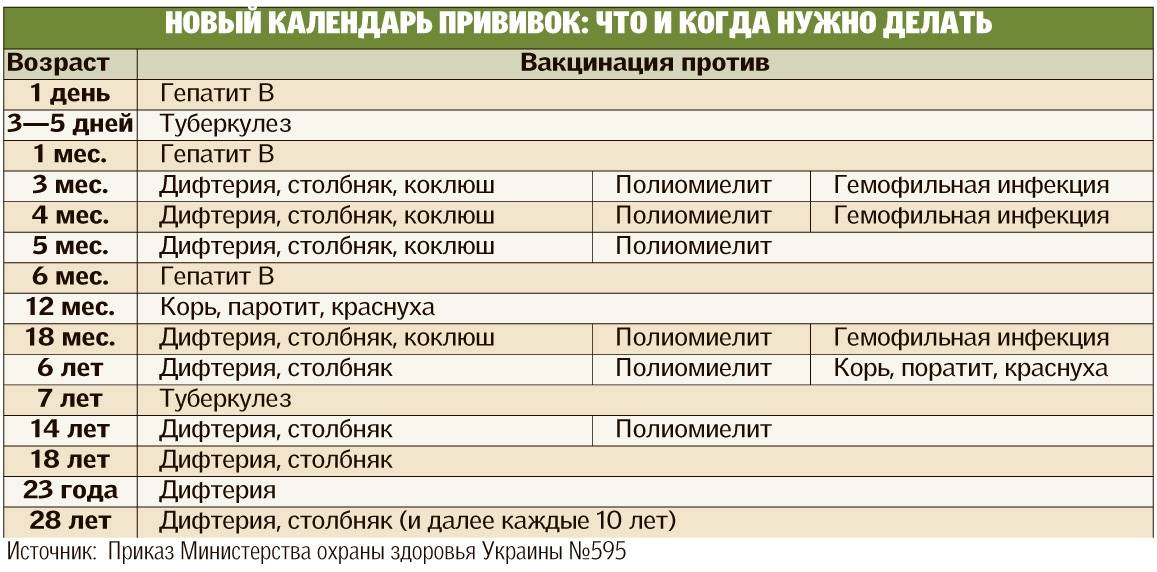
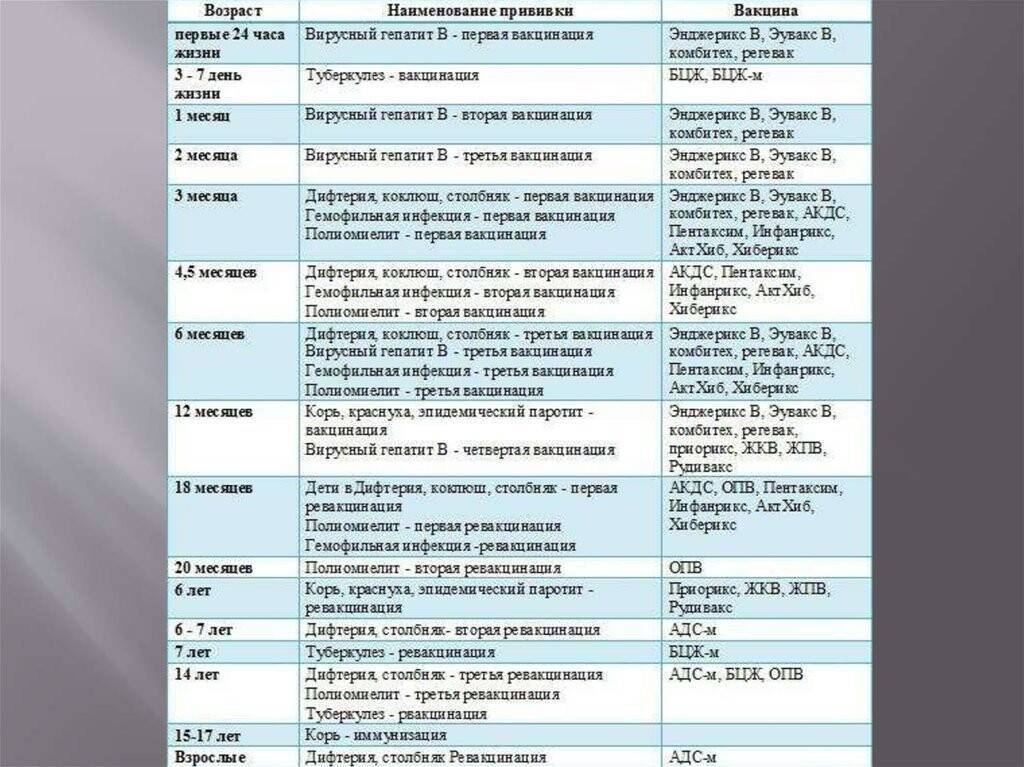
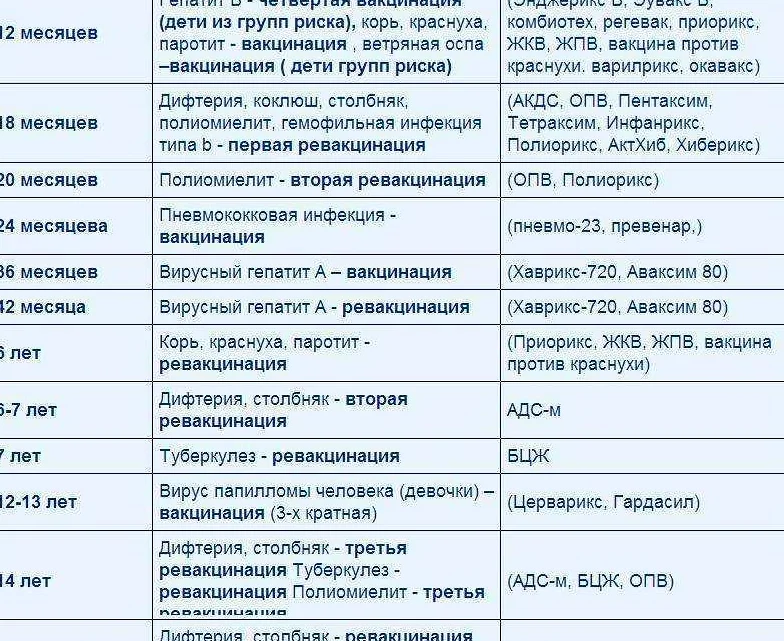
Существует определенный календарь прививок. Придерживаясь его, удается ввести в организм ряд вакцин в течение года. Иммунопрофилактика подразумевает постановку вакцины от гепатита В, туберкулеза, столбняка, полиомиелита, дифтерии и коклюша.
Если малыш находится в группе риска, то его вакцинируют от пневмококковой инфекции. С 6 месяцев грудничкам начинают ставить прививки против гриппа.
Иммунитет у новорожденного еще недостаточно сформированный. Это происходит в течение первого года, когда ребенок употребляет грудное молоко. Вроде бы как вакцинация выступает в качестве защиты организма от серьезных заболеваний, то в период новорожденности это создает дополнительную нагрузку на организм.
Большинство родителей отказываются от введения вакцины в роддоме. Новоиспеченные мамы стараются как можно дальше отодвинуть это время. Но делают это зря. За состоянием ребенка после прививок, сделанных в роддоме, наблюдает детский врач. Если что-то пойдет не так, новорожденного сразу же отправят на обследование и окажут первую помощь.
Лучше четко следовать календарю прививок, что позволит ребенку быть максимально защищенным. Придерживаясь всех мероприятий, организм малыша к 3 годам уже будет окрепшим.
Можно ли отказаться от прививки: законодательство РФ
Не все родители согласны с доводами специалистов, они не готовы рисковать, вакцинируя ребенка. Законодательство Российской Федерации позволяет родителям отказаться от прививки, предоставив в медицинское учреждение свое письменное заявление. Таким образом, представитель ребенка берет на себя ответственность за жизнь и здоровье малыша. В будущем у ребенка не будет защиты против кори, краснухи, полиомиелита, гепатита В и других инфекционных заболеваний.
Прежде чем написать отказ, родители должны хорошо обдумать свое решение. Правильно проведенная процедура крайне редко приводит к осложнениям, а ребенку, находящемуся в садике, школе и любом другом учебном учреждении будут не страшны заразные заболевания.
Итак, чтобы отказаться от вакцинации родителям надо:
- мотивировать свое решение;
- предоставить письменное заявление;
- оповестить персонал роддома или детской поликлиники об отказе от прививки (рекомендуем прочитать: какие прививки делают в роддоме новорожденным малышам?);
- в предоставляемых документах на подпись вычеркнуть пункты о вакцинации.
Порой медицинские учреждения отказывают в написании отказа, нарушая тем самым гражданские права представителей ребенка. В таком случае родителям надлежит написать на имя главврача претензию в двух экземплярах. Один экземпляр нужно передать в медицинское учреждение, другой с проставленным числом, подписью и пометкой «принято» оставить у себя. Не позднее месяца на жалобу должен прийти официальный ответ, почему родителям отказано в законных правах. Если доводы медицинского учреждения будут не убедительными, можно подать жалобу в вышестоящие инстанции.
Противопоказания к прививкам у детей
Временные противопоказания — острые заболевания и состояния, при которых нужна отсрочка на проведение прививки. Временными противопоказаниями для вакцинации могут выступать:
- острые респираторные инфекции;
- распространенная аллергическая сыпь или проявления атопического дерматита в период обострения;
- признаки внутриутробной инфекции;
- родовая травма с неврологическими симптомами;
- кишечная инфекция;
- гемолитическая болезнь новорожденных средней или тяжелой степени (в виде желтухи и отечного синдрома).
Абсолютные противопоказания к определенным препаратам иммунопрофилактики — сильные реакции или осложнения на предшествующие введения тех же вакцин. К ним относятся:
- повышение температуры более 40°С и покраснение в месте инъекции площадью более 8 см;
- анафилактический шок и тяжелые аллергические состояния (отек Квинке, генерализованная сыпь с пузырями);
- появление судорог и признаков поражения нервной системы после предыдущей аналогичной прививки;
- поражение кожи и подкожной клетчатки, увеличение лимфоузлов и формирование келоидных рубцов более 10 мм в диаметре при БЦЖ-вакцинации.
Иммунодефицитные состояния — относительные противопоказания для вакцинации. В каждом конкретном случае только опытный педиатр может принимать решение о необходимости специфической профилактики той или иной инфекции.
Детям, рожденным от ВИЧ-позитивных матерей, прививки живыми вакцинами (БЦЖ, ОПВ) проводят после исключения диагноза ВИЧ-инфекции.
Для получения БЦЖ временными медотводами выступают:
- недоношенность с массой тела при рождении менее 2000 г;
- иммунодефицитные состояния у ребенка;
- наличие генерализованной туберкулезной инфекции у других детей в семье.
Индивидуальные противопоказания для прививок от кори, краснухи и паротита — тяжелая аллергия на аминогликозиды и яичный белок, которые входят в состав этих вакцин. Иммунопрофилактика гриппа при непереносимости яичного белка тоже не показана.
Введение иммуноглобулинов и препаратов крови с лечебной целью, оперативное вмешательство незадолго до прививки — тоже повод отложить вакцинацию.
Важно! Чтобы избежать ложного медотвода, можно самостоятельно ознакомиться с противопоказаниями для вакцинации на сайте Роспотребнадзора
Поствакцинальные осложнения
Крайне редко, но и это случается
И родителям очень важно знать, когда стоит бить тревогу:. местные осложнения
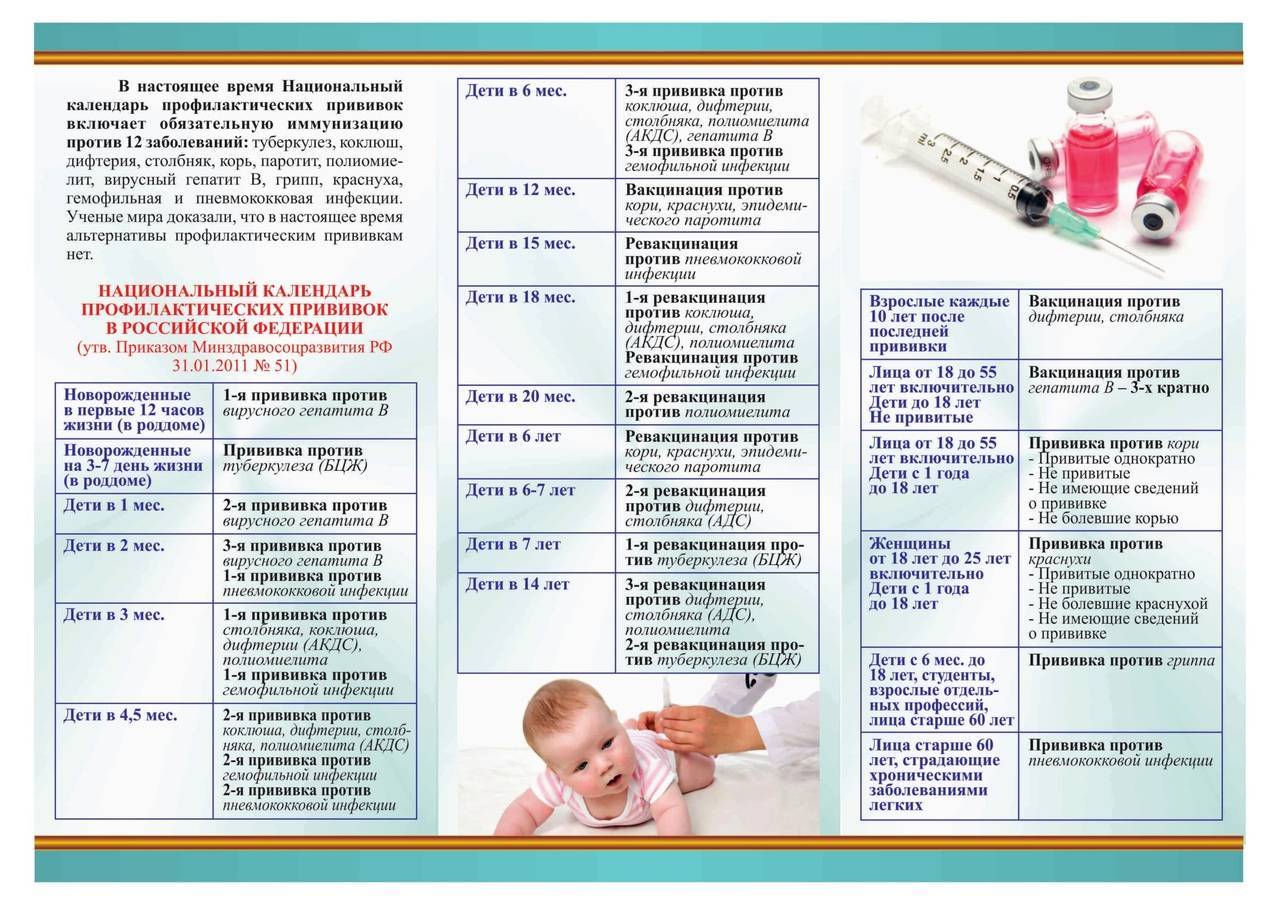
Проявляются в виде воспаления в месте инъекции. Кожа на ощупь горячая, припухшая, покрасневшая, прикосновение к ней болезненно
местные осложнения. Проявляются в виде воспаления в месте инъекции. Кожа на ощупь горячая, припухшая, покрасневшая, прикосновение к ней болезненно.
Такая инфильтрация может в дальнейшем развиться в абсцесс или даже в рожистое воспаление. Возникает как следствие нарушения техники проведения процедуры и правил асептики;
тяжёлые аллергические реакции. Это очень серьёзно. При их возникновении счёт идёт на минуты. Могут развиться в течение суток после прививки, а анафилактический шок уже в первые часы.
Внимательно следите за состоянием ребёнка. При первых жалобах на зуд, затруднённое дыхание, бледность, отёк кожи и более глубоких слоёв — немедленно обратитесь за медицинской помощью.
судороги и поражения нервной системы (энцефалиты, менингиты, невриты и полиневриты). В большинстве случаев провоцируется вакциной АКДС. Чаще всего не возникают на ровном месте.
У ребёнка в анамнезе могут отмечаться энцефалопатии или другие нарушения в работе центральной нервной системы;
вакциноассоциированный полиомиелит. Встречается после прививки живой оральной вакциной – ОПВ.
На сегодня большинство стран исключили эту вакцину из своего национального календаря прививок, оставив ИПВ – инактивированную полиомиелитную вакцину. Вводится она внутримышечно и в большинстве случаев неприятностей не приносит;
генерализованная инфекция после введения вакцины БЦЖ — в виде остеомиелитов и оститов. Описание этих осложнений, конечно, многим родителям внушают тревогу и страх перед прививками.
Одна только лихорадка у трехмесячного ребёнка в течение нескольких дней после вакцинации АКДС может стать причиной последующих отказов, не говоря уже о большем.
Многие родители скажут, что не прививали своего ребёнка, ничем при этом не болели и не «грузили» иммунитет малыша. Но этим самым создается неиммунизированная прослойка в детском и взрослом населении, что в будущем может повлечь вспышку эпидемии, как было в допрививочную эру.
Да, риск при проведении вакцинации есть. Но в каждом отдельном случае он разновелик. Ежедневно прививается огромное количество детей. У подавляющего большинства всё проходит гладко. Но, к глубочайшему сожалению, случаются и смертельные исходы.
Весть о них со скоростью света разносится по всем источникам массовой информации, их во всех подробностях обсуждают на форумах, а противники вакцинации получают новый стимул к своей борьбе. Обвиняют врачей, плохие вакцины и систему здравоохранения в целом…
Я не ставлю целью этой статьи склонить к обязательному прививанию вашего ребёнка. У этого метода активной профилактики есть свои плюсы и свои минусы. Всё очень индивидуально. Но риск развития осложнений и летального исхода при заболевании у не привитого ребёнка на порядок выше, чем у привитого.
В то же время, если есть сопутствующая патология, будь то аллергические заболевания, нарушения иммунитета, наследственные заболевания или реакция на предыдущую прививку, не забудьте рассказать доктору во всех подробностях, если он об этом не знает.
Возможно, потребуется консультации специалистов, дополнительные анализы. Обязательно выполните все назначения и рекомендации врача. Каждый раз перед прививкой вы даёте своё согласие. И в вашей власти, чтобы оно было как можно более информированным и осознанным.
Будьте здоровы!
Необходимые условия для введения вакцин
Вакцина – препарат сильного действия. Эдвард Дженнер, автор первой в мире вакцины утверждал, что поголовная иммунизация населения необходима только в случаях эпидемии конкретной болезни.
Введение вакцин должно быть при наличии показаний и противопоказаний, которые являются индивидуальными для каждого ребенка. Многие врачи, ученые, родители выступают против идеи массовой и бездумной вакцинации детей. Значимость прививок и их необходимость при вспышках заболеваний не оспаривается.
Такое заболевание, как туберкулез активно завоевывает пространство. Даже несмотря на то, что защиту дают с самого рождения. На данный момент заболеваемость в России туберкулезом в 10 раз превышает страны, в которых в роддомах БЦЖ не прививают. Защита не срабатывает по нескольким факторам: большему числу детей подобная прививка с рождения не нужна, так как они не восприимчивы к нему. У 1 процента могут развиваться осложнения в виде вакциноассоциированного туберкулеза.
Для того, чтобы понять готов ребенок к иммунопрофилактике или нет, необходимо сделать:
- генетический скрининг;
- определить иммунологический статус ребенка.
По полученным результатам принимается решение о введении тех или иных видов вакцин.
Важно! Генетический или неонатальный скрининг должен осуществляться сразу же после первого введения вакцин против гепатита В и БЦЖ.
В сад без Манту и БЦЖ
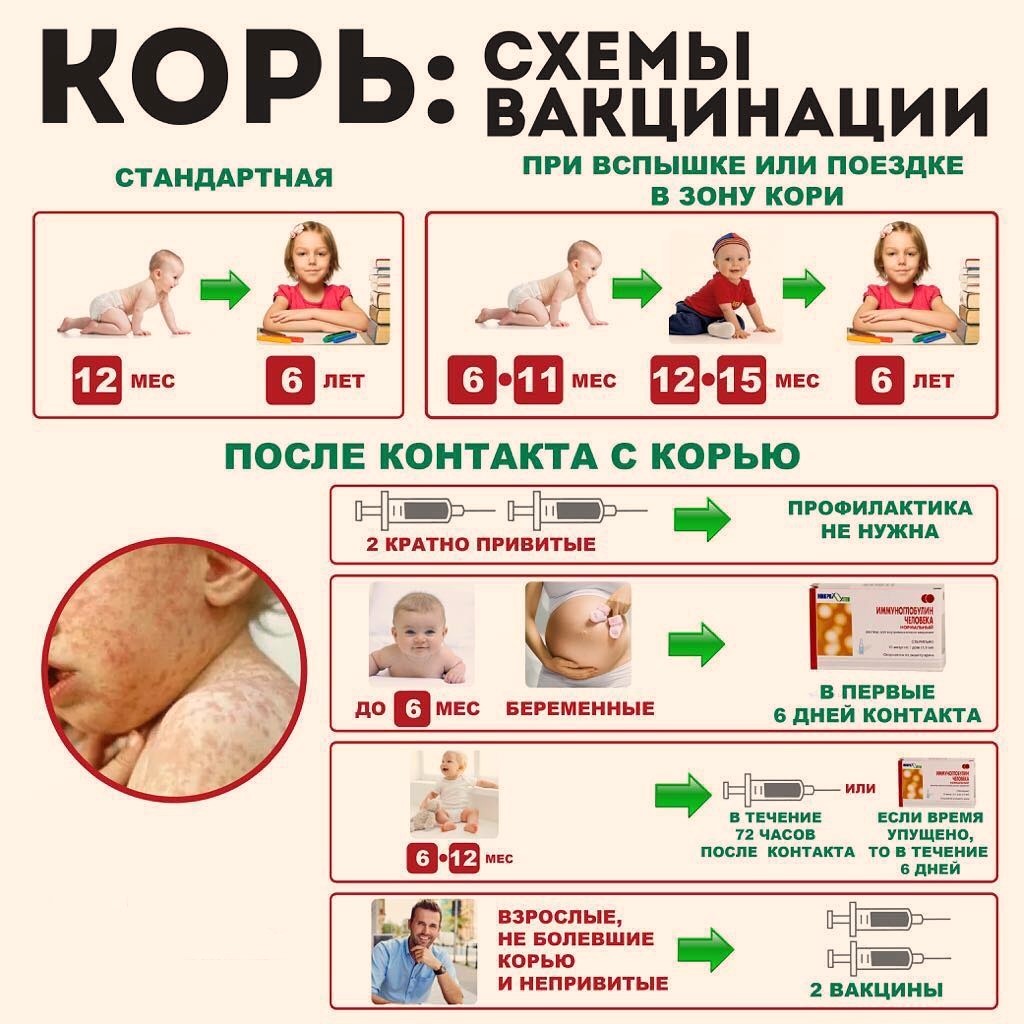
В первые дни или месяцы жизни ребенка обычно прививают от туберкулеза вакциной БЦЖ, а через год ставят Манту. Проба Манту — это не прививка, а диагностический тест. Его главная цель — среди здоровых деток выявить тех, кто возможно болен туберкулезом. Для этого детям до 7 лет включительно проводят пробу Манту ежегодно.
Если ваш малыш не привит от туберкулеза — это не помешает ему пойти в сад на общих основаниях, только Манту придется делать не один, а . А вот если у него по какой-то причине нет пробы Манту — это серьезная проблема: не обследованного на туберкулез ребенка в детский сад не примут . Что делать?
Если не сделана проба Манту, необходимо получить заключение фтизиатра, что у ребенка нет признаков активного туберкулеза. Для этого нужны:
- результаты флюорографии родителей;
- Диаскинтест или рентгеновское исследование грудной клетки ребенка.
При отказе от стандартных проб и рентгена можно сделать ребенку T-SPOT.TB тест, результаты которого считаются равнозначной заменой пробы Манту или Диаскинтеста. Однако T-Спот тест — анализ платный, по полису ОМС его сделать нельзя.
Страшная АКДС
Прививка АКДС (Адсорбированная Коклюшно-Дифтерийно-Столбнячная вакцина) – одна из самых «скандальных» для родителей и медиков
Педиатры всегда обращают особое внимание мам на то, что после этой прививки нужно внимательно следить за состоянием ребенка. В организм малыша вводятся сразу три вакцины, задача которых – создать иммунитет против этих трех болезней
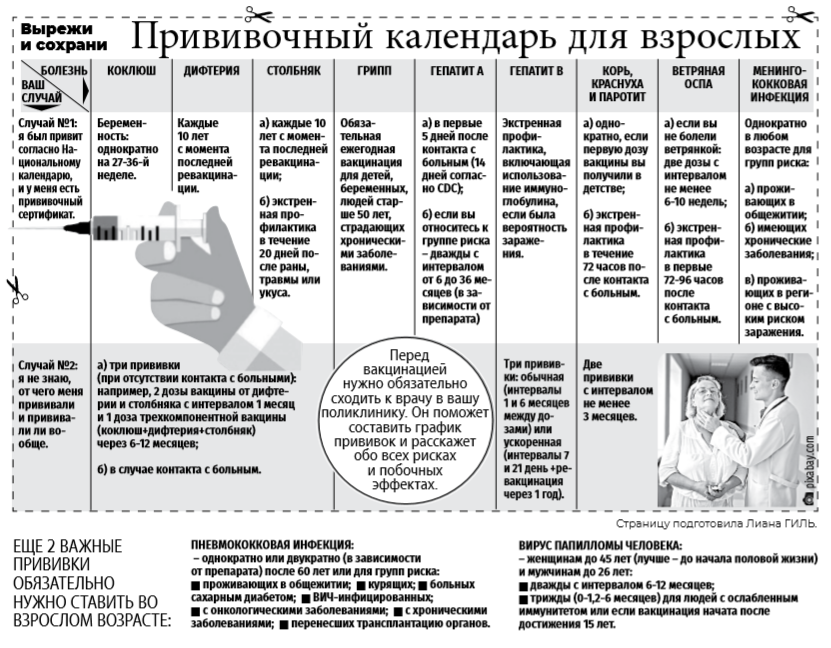
Прививку АКДС, согласно календарю прививок, делают малышу четыре раза: в первый раз – в три месяца, затем, если нет противопоказаний – еще две с интервалом в 45 дней. И последнюю прививку АКДС, которая называется уже ревакцинацией, ставят в полтора года.
Жительница Нягани поделилась своим печальным опытом. Ребенку поставили прививку АКДС, а через какое-то время он заболел: начал задыхаться, и врачи долго не могли определить причину. В результате родителям пришлось обратиться в платную клинику в Тюмени, где ребенку поставили диагноз – паракоклюш. После этого случая родители отказались ставить следующую вакцину. На этот счет врачи говорят, что паракоклюш – это не сам коклюш, от которого прививают, а его разновидность, и советуют не отказываться от продолжения вакцинации.
Вопрос-ответ
Можно ли ставить прививку от клеща беременным, детям и пожилым людям?
«Мы отказались от традиционной вакцины АКДС и купили Пентаксим. Но в аптеке было лекарство только на две вакцинации. Сейчас не знаем, придет ли препарат по срокам к третьей прививке. Правильно ли мы сделали?», – спрашивает молодая мама из Ханты-Мансийская Анастасия Чупрова.
Пентаксим – это зарубежная 5-ти-компонентная вакцина, вводится в одном шприце, и ее преимущество в том, что количество инъекций для основной группы здоровья детей сокращается до трех раз.
«Мы всегда приветствуем, если у родителей есть возможность самостоятельно купить вакцину. Ее детки переносят лучше, и она, в отличие от традиционной АКДС, направлена на профилактику 5 инфекционных заболеваний – дифтерии, столбняка, коклюша, полиомиелита и заболеваний, вызванных гемофильной инфекцией. Лекарственное обеспечение аптек у нас на контроле, и препарат скоро завезут, либо родители всегда могут перейти на традиционную АКДС», – пояснила заведующая детским инфекционным отделением ОКБ Ханты-Мансийска Алена Курганская.

Мифы о прививках пугают родителей Фото: АиФ/ Эдуард Кудрявицкий
Иммунитет ребенка. Как он формируется и развивается?
Прежде, чем решать, делать прививки ребенку или отказаться от них, нужно разобраться, а что же такое «иммунитет» и как он работает?
Иммунитет – это защитная функция организма, позволяющая избавляться от всех чужеродных микробов и вирусов, поступающих извне.
Иммунитет бывает врожденным и адаптивным. Врожденный передается по наследству от родителей и формируется еще в утробе матери. Он обеспечивает невосприимчивость организма к определенным вирусам. Именно поэтому некоторые люди, например, никогда не болели ветрянкой, даже после контакта с больными. При этом стойкость к вирусам может быть абсолютной или относительной. В первом случае человек не может заразиться ни при каких условиях, а во втором заражение может наступить, если организм ослаблен.

Адаптивный иммунитет не передается по наследству, а формируется в течение всей жизни. Иммунная система учиться защищать организм от тех или иных вирусов.
После того, как вирус попадает в организм, он распознается иммунным механизмом, определяются его слабые места, и начинается выработка антител. Они быстро размножаются и побеждают вирус. Несколько таких антител остаются в организме до конца жизни. Это так называемые «клетки памяти». Если этот вирус опять попадет в организм, антитела начнут мгновенно размножаться и уничтожат вирус. Человек не заболевает повторно. Однако, если организм ослаблен, то возможность заболеть есть, но в легкой форме.
Одним из главных аргументов противников прививок является высказывание, что у ребенка от рождения есть иммунитет, а химическое вмешательство (вакцинация) разрушает его. Они отчасти правы, врожденный иммунитет действительно есть. Однако вакцинация как раз таки направлена на формирование адаптивного иммунитета, и никак не влияет на врожденный. Разобравшись в принципе работы иммунной системы, можно смело этот аргумент вычеркивать.
Как появились прививки?

До момента разработки первых вакцин множество людей погибало от заразных болезней. Из-за эпидемии пустели улицы и целые города. Болезни кочевали из страны в страну, распространяясь по континентам. Ни о каком спасении не могло быть и речи, как только чума или оспа заявляли о себе.
С появлением первых вакцин у человечества появилась надежда, что сделанные прививки помогут избежать летального исхода. Действительно эпидемии пошли на спад, а случаи заражения смертельно опасными заболеваниями стали фиксироваться все реже.
Первая вакцина была создана английским врачом Э. Дженнером в 18 веке. К этому моменту еще ничего не было известно о существовании вирусов, бактерий и других микроорганизмов. Никто не знал, как иммунитет человека реагирует на проникновение в организм возбудителей заразных заболеваний.
Э. Дженнером было доказано, что ослабленная патогенная микрофлора стимулирует организм на выработку особых веществ (антител), что в свою очередь способствует предотвращению развития смертельных заболеваний. Доктор заметил, что работники коровников менее подвержены заболеванию черной оспой. Среди тех, кто постоянно контактировал с больными животными, никто не заболевал.
На основании полученных данных, ученый разработал специальную вакцину, в которую входил ослабленный возбудитель черной оспы. Доктор начал делать прививки здоровым людям, доказав, что введение мизерного количества патогенной микрофлоры позволяет человеку выработать иммунитет к болезни.
Мнение доктора Комаровского
Нужно ли обязательно делать прививки своим детям? На этот вопрос известный доктор Комаровский отвечает очень подробно. По его мнению, после любой вакцинации остается небольшая вероятность заболеть. Однако исход заболевания не будет таким плачевным, и малыш перенесет болезнь в легкой форме. Главное – следовать определенному графику, который можно составить индивидуально с учетом особенностей организма ребенка.

Чтобы иммунная система правильно отреагировала на прививку и смогла выработать нужное количество антител, малыш должен быть полностью здоров. Какие моменты нужно учесть родителям? Комаровский дает несколько полезных советов:
- не экспериментировать с новой едой, не вводить прикорм за несколько дней до прививки;
- сутки перед вакцинацией ребенка выдержать на диете, чтобы не перегрузить пищеварительный тракт;
- не употреблять пищу за час до и через час после вакцинации;
- обеспечить правильный питьевой режим в количестве 1-1,5 л воды в сутки, чтобы вымыть из организма токсины от вакцины;
- после прививки нельзя посещать места скопления людей, не находиться на палящем солнце и остерегаться сквозняков.
Категории
- Анализы и диагностика(0)
- Беременность и роды(88)
- Бесплодие(3)
- Болезни сосудов(1)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(20)
- Глазные болезни(0)
- Диетология(5)
- Диетология и грудное вскармливание(49)
- Иммунология(4)
- Инфекционные болезни(1)
- Кардиология(3)
- Кожные болезни(7)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(12)
- Маммология для Пап(2)
- Наркология(4)
- Нервные болезни(0)
- Онкология(10)
- Онкология для Папы(3)
- Ортопедия(3)
- Педиатрия(79)
- Первая помощь(0)
- Пластическая хирургия(4)
- Половые инфекции(4)
- Проктология(1)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(1)
- Ревматология(2)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(1)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(2)
- Эндокринология(1)
Прививки – за и против
Вакцинация предохраняет ребенка от заражения серьезными инфекциями, такими как:
- дифтерия;
- столбняк;
- коклюш;
- гепатит В;
- туберкулез;
- полиомиелит;
- пневмококк;
- корь;
- краснуха;
- паротит;
- грипп.
Вакцинация детей от последней инфекции не обязательна. Врачи рекомендуют ее в период эпидемий детям, которые постоянно находятся в большом коллективе (тем, кто ходит в сад, школу, училище), где риск заражения инфекцией очень велик. Вирус гриппа постоянно видоизменяется, поэтому вакцинация требуется ежегодно и поможет избежать тяжелого течения болезни. Отказ от вакцин нежелателен, так как многие из перечисленных выше заболеваний смертельны. И даже если вам кажется, что ребенку просто неоткуда ими заразиться, то учитывайте, что возбудители этих недугов по-прежнему живут в окружающей среде, а другие дети не болеют именно потому, что они привиты.
Это интересно!
Как подготовить ребенка к медкомиссии=””>
Обязательная процедура перед первым посещением детского учреждения – прохождение медкомиссии ребенком. Как пройти обследование без хлопот, чтобы для маленького пациента это не стало неприятным сюрпризом?
Возможные побочные эффекты от вакцинации
Детские прививки могут вызывать побочные эффекты, так как попадание в кровь чужеродных белков сопровождается реакцией иммунитета
Важно понимать разницу между побочными реакциями (местными и общими) и осложнениями (при соблюдении всех правил вакцинации, возникают крайне редко)
Возможные побочные реакции от введения вакцин
| БЦЖ | Язвочка более 1 см в месте введения, воспаление ближайшего лимфоузла. |
| АКДС | Уплотнение, покраснение, болезненность в месте введения, повышение температуры тела до 39 градусов. |
| ИПВ | Недомогание, слабость, температура тела до 38 градусов. |
| Корь | Увеличение лимфоузлов, насморк, кашель. |
| Паротит | Те же. |
| Краснуха | Небольшое повышение температуры, недомогание, увеличение лимфоузлов, припухлость суставов. |
| Гепатит В | Аллергические реакции. Возникают редко. |
Побочные эффекты проходят за пару дней и при необходимости легко устраняются современными медикаментами
Некоторые из них (например, сильные местные реакции) могут быть вызваны неправильным введением вакцины, поэтому так важно обращаться за вакцинацией к высококвалифицированным специалистам
Опасные последствия отказа от прививок
Непривитый ребенок может заболеть серьезным заболеванием, таким как:
- коклюш, провоцирующий страшный удушающий кашель с рвотой и кислородным голоданием во время приступа;
- краснуха, протекающая у невакцинированных детей очень тяжело, вызывающая в качестве осложнения воспаление оболочки головного мозга;
- полиомиелит – заболевание, поражающее нервную систему и вызывающее паралич мышц, при распространении на дыхательные центры продолговатого мозга провоцирует летальный исход;
- гепатит В – тяжелое поражение печени;
- столбняк, вызывающий тяжелые судороги и смерть, если возникнет спазм дыхательных мышц.
Массовый отказ от прививок приводит к возвращению забытых болезней. Так, в 1990-х годах в странах СНГ была эпидемия дифтерии, из-за которой погибло более 5 тысяч человек. А в последние годы на территории России участились случаи кори.
Что лучше – пережить несколько дней плохого самочувствия после прививки или подвергнуть ребенка опасности заразиться смертельной инфекцией не оставив шансов – решать только вам.
Причины, по которым родителям стоит отказаться от иммунизации
Отказаться от иммунизации ребенка родителям стоит в случае наличия у него абсолютных противопоказаний. в число таковых входят:

- серьезные осложнения после предыдущей вакцинации (повышение температуры до 40 С и более, покраснение и припухлость места прививки величиной до 8 см, судороги и некоторые другие);
- иммунодефицитные состояния, врожденные или приобретенные после перенесенных болезней или приема медикаментов;
- вес новорожденного менее 2 кг;
- развитие заболеваний нервной системы;
- тяжелые формы аллергии, вызванные лекарственными препаратами;
- аллергия на пекарские дрожжи и белок куриного яйца.
В перечисленных случаях вакцинация ребенку строго противопоказана, а ее возобновление и проведение должно происходить только под строгим руководством врача.
Также родители имеют право отказаться от прививки при наличии у ребенка временных противопоказаний к проведению вакцинации:

- ОРВИ;
- насморка;
- кишечной инфекции;
- незначительного повышения температуры.
В подобной ситуации возможен отказ от вакцинации до тех пор, пока состояние здоровья не нормализуется.
Несмотря на то, что специалисты настоятельно рекомендуют подвергать детей иммунизации, заставить сделать ребенку прививку не может никто (даже если она входит в число обязательных и упомянута в Национальном календаре). В случае полного отказа от вакцинации родители ребенка подписывают соответствующую бумагу, которая прикладывается к медицинской карте малыша.
Что такое вакцинация? Виды вакцин
Вакцинация — это способ приобретения активного иммунитета к определённым заболеваниям, путём введения в организм специальных препаратов – вакцин.
С помощью вакцин была нейтрализована натуральная оспа и значительно уменьшена заболеваемость и смертность от таких заболеваний, как корь, дифтерия и коклюш.
Что же происходит в организме после поступления в него вакцинального препарата? Иммунитет начинает реагировать выработкой защитных факторов – антител. Их можно обнаружить уже через несколько недель. Затем, в течение месяца, количество их растет, достигает своего максимума и начинает снижаться.
Для защиты от бактериальных инфекций производится серия из трёх инъекций с промежутком не менее месяца.
Для большей устойчивости и эффективности иммунной защиты проводят ревакцинацию, вследствие которой уровень антител быстро повышается и держится на должном уровне в течение определённого количества лет.
В настоящее время применяются следующие виды вакцин:
- живые вакцины. Изготовлены на основе живых ослабленных микроорганизмов. К ним относятся: вакцина против туберкулеза (БЦЖ), оральная полиомиелитная вакцина, живые вакцины от кори, от паротита и против краснухи. В большинстве стран из этого списка используется только БЦЖ;
- убитые вакцины. Получаются путём обезвреживания возбудителей. Это инактивированная вакцина от полиомиелита (ИПВ) и коклюшная вакцина, входящая в состав поливакцины АКДС;
- вакцины, полученные в результате генноинженерного синтеза. Это вакцины против гепатита В;
- анатоксины. Получены путем обезвреживания токсинов возбудителей. В основном это происходит при использовании формалина в качестве обезвреживающего агента. Так получают столбнячный и дифтерийный компоненты АКДС;
- поливакцины. С их помощью проводится вакцинация сразу от нескольких возбудителей. При этом достигается уменьшение числа инъекций. Примерами являются: АКДС (прививка от коклюша, дифтерии, столбняка), Тетракок (от коклюша, дифтерии, столбняка и полиомиелита), Приорикс или КПК (от кори, краснухи и паротита).
В каждой стране есть национальный календарь профилактических прививок, на основании которого составляется индивидуальный план вакцинация детей и взрослых. Он может изменяться с течением времени или с разработкой и регистрацией новых вакцин.
В основном в настоящее время вакцинируют от следующих заболеваний: туберкулёз, гепатит В, коклюш, столбняк, дифтерия, полиомиелит, корь, краснуха, эпидемический паротит, гемофильная инфекция.
Вакцины бесплатные, но в большинстве случаев имеется коммерческий аналог, который родители могут приобрести за свои деньги. Во многих странах, а некоторые теперь и в России, в календарь входят прививки от гемофильной палочки, разработаны вакцины от гепатита А, ротавирусной инфекции, ветряной оспы и пневмококковой инфекции.
Помимо плановых профилактических прививок, существуют вакцины, которые используют по эпидемическим показаниям. К ним относятся прививки от гриппа, бешенства, жёлтой лихорадки, брюшного тифа, чумы и холеры.
Узнайте о том, когда и как ставится прививка от такого заболевания, как коклюш у детей, из материала детского врача.
О том, можно ли предупредить паротит у детей с помощью профилактической вакцинации, рассказывает специалист.
Откуда взялось антипрививочное движение, и к чему оно ведёт
Антипрививочное движение появилось одновременно с появлением вакцинации. Первые прививки стали делать в 19-м веке, тогда же люди начали стали сопротивляться этому явлению. Такая реакция была ответом на появление новых, неизведанных и «страшных» манипуляций с человеком. После обыватели стали спокойно относиться к вакцинам и даже радоваться их появлению, ведь они спасали от опасных болезней. Благодаря прививкам дети получили возможность спокойно ходить в школу, не опасаясь заразиться полиомиелитом, корью или дифтерией.
В России антипрививочное движение начало набирать обороты в 1980-х годах. В популярной газете «Комсомольская правда» напечатали статью Галины Червонской, знаменитой противницы вакцинаций. Тысячи читателей поверили сведениям, представленным в материале, отрицательное мнение о прививках росло как снежный ком. Большинство приверженцев антипрививочного движения не являются медиками, не оперируют достоверными фактами, опираются лишь на недоказанные гипотезы.
В зарубежных странах антипрививочное движение появилось после того, как вакцинацию сделали обязательной для всех. Один врач-гастроэнтеролог выступил с речью о том, что прививки способствуют развитию аутизма. Люди поверили этому аргументу. После учёные многократно проводили исследования, чтобы подтвердить или опровергнуть эту информацию. Подтверждения она не получила.
Когда люди начинают массово отказываться от прививок, это может вызвать серьёзные последствия. Если число непривитых превышает число привитых, увеличивается риск «вспышки» заражений, как в 1980-х в России из-за отказа от вакцинации произошло массовое распространение дифтерии. Такие события очень опасны для жизни людей, они грозят развитием серьёзных патологий в организме или даже летальным исходом. Под удар, прежде всего, попадают маленькие дети, люди с ослабленным иммунитетом и старики. Поэтому всем матерям стоит очень внимательно взвесить все за и против прививок детям.