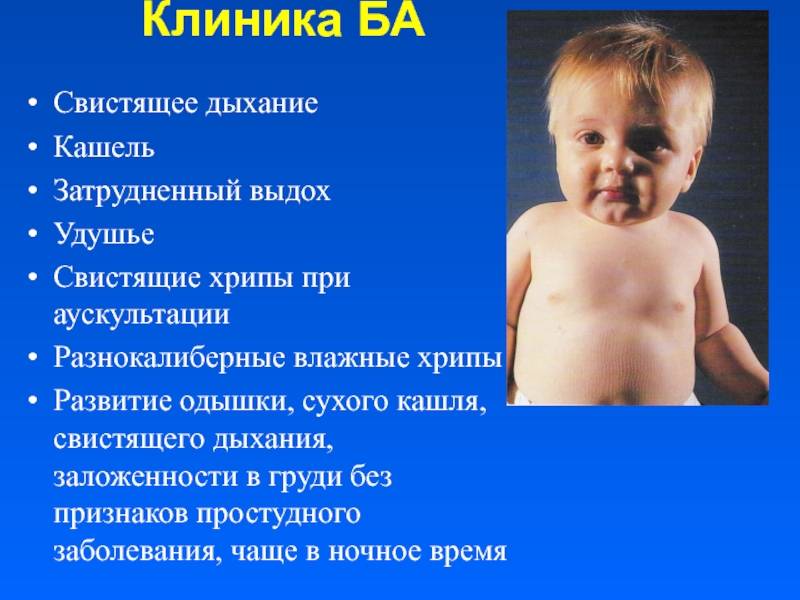
О чем может сказать ночной кашель
Данный симптом может свидетельствовать о множестве заболеваний, однако, опытный врач может по звучанию определить, что переносится ребёнком сейчас или же на что стоит обратить внимание. Этот список стоит знать и родителям, чтобы своевременно обратиться в ближайшую поликлинику за консультацией:
- частое покашливание – страдает плевра;
- звонкий кашель отрывистого типа – подозрение на ларингит;
- приступообразный, часто повторяющийся – возможен коклюш;
- ночные покашливания – подозрения на неполадку с сердечно-сосудистой системой;
- если приступ случается после перемены положения тела – возможен синусит/тонзиллит;
- сухой и сильный приступ – проблемы с бронхами.
Стоит отметить, что если больной страдает от кашля после еды, то стоит проверить ребенка на наличие патологии пищевода
Важно и то, что причиной надсадного кашля может стать аллергия. Особенно подвержены этому дети, поэтому стоит сразу определить природу симптома. Не исключено, что провокатором могут стать:
Не исключено, что провокатором могут стать:
- пыль;
- домашние животные;
- перьевые подушки.

Исключать такой вариант нельзя, так как аллергические реакции могут быть не менее жесткими и опасными, чем инфекционные или вирусные заболевания. В тяжелых случаях подверженные этому люди задыхались от кашля.
Кашель при заболеваниях сердца
При сердечных недугах, когда трудно дышать, — кашель сухой, и отсутствует повышенная температура тела. Одышка появляется после чрезмерных физических нагрузок на организм. К таким симптомам добавляется общая слабость, которая длится на протяжении долгого времени.
Затягивать с болезнями сердца ни в коем случае нельзя. Если ребенку тяжело дышать и не хватает кислорода, необходимо посетить врача и пройти диагностическое обследование. Самолечение недопустимо. Терапия сердечного кашля предполагает применение лекарственных средств и в индивидуальных случаях — методику оперативного вмешательства.
Кашель, сопровождающийся тяжелым дыханием, требует срочного лечения. Не нужно полагаться на случай и затягивать болезнь. Сильные приступы чреваты осложнениями и ухудшением состояния маленького пациента.
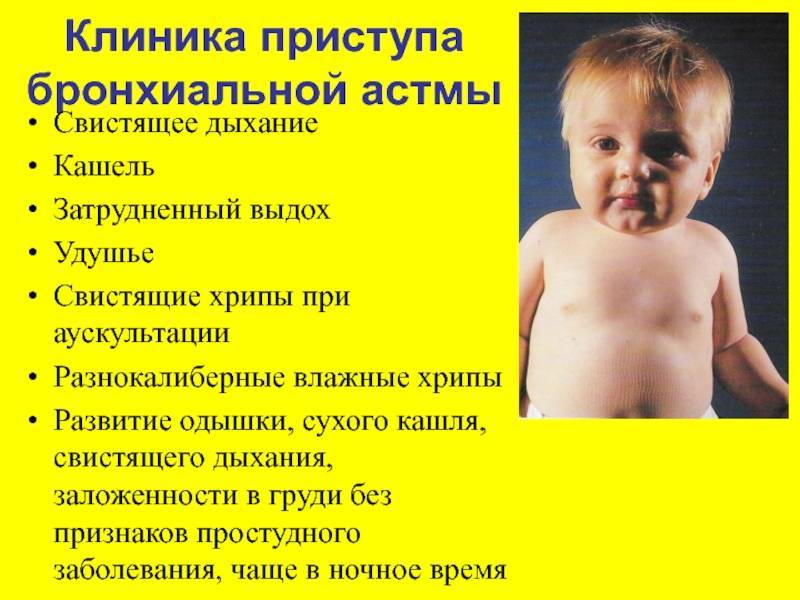
Симптомы обструктивного бронхита у детей
Рецидивирующая обструкция поражает пациентов любого возраста. Развивается под воздействием вирусов: герпеса, цитомегаловируса, Эпштейна-Барра и микоплазмы. Обструктивные проявления нарастают постепенно. Температура тела в норме или немного повышена. Наблюдается заложенность носа, редкий кашель. Присутствует умеренная одышка.
Клиническая картина обструктивного бронхита включает в себя повышение температуры тела (37-390С), заложенность носа, насморк, нечастый кашель. У малышей до 3-х лет наблюдаются расстройства работы органов ЖКТ (отрыжка, диарея). Такие проявления держатся на протяжении 1-3 дней.
Обструктивный бронхит в некоторых случаях развивается внезапно. Чаще всего симптомы появляются в вечернее или ночное время. Ребенок просыпается от грубого кашля, присутствует шум во время дыхания, выдох затруднен. Через 1-3 дня появляется одышка, во время дыхания работают плечи и шея, диафрагма. Ребенок может испытывать беспокойство, возбуждение. Кожные покровы бледнеют, область носогубного треугольника приобретает синюшный оттенок, кожа – мраморный окрас.
Первые дни заболевания чаще всего проявляются симптомами ОРВИ. Обструкция присоединяется чаще всего через сутки и проявляется характерными симптомами:
- учащенное дыхание (около 60-ти вдохов в минуту);
- продолжительный выдох;
- шум и свист во время дыхания;
- одышка;
- участие вспомогательных мышц во время дыхания;
- увеличение грудной клетки;
- кашель с небольшим отхождением мокроты, приступообразный;
- бледность кожных покровов;
- посинение губ и носогубного треугольника;
- лимфаденит в области шеи.
Обструктивные проявления наблюдаются на протяжении недели. После купирования воспаления медленно стихают. При остром бронхолите, особенно у детей до полугода, возникает тяжелая дыхательная недостаточность.
Диагностика
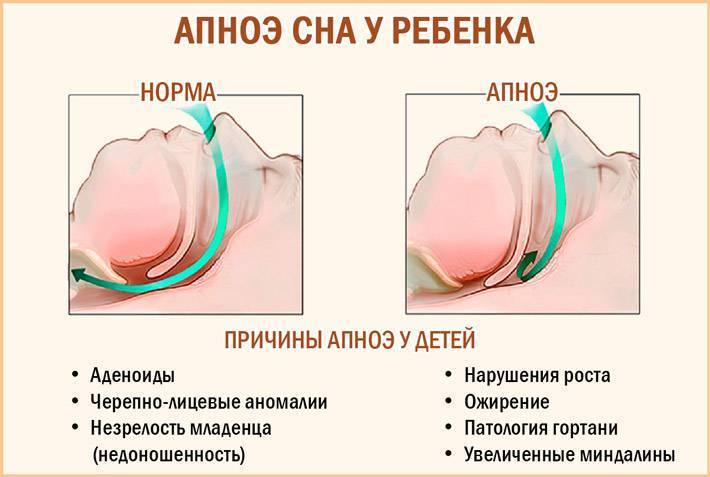
Ночное апноэ – не приговор, и чтобы понять, как его лечить, достаточно обратиться к врачу. Родителям недоношенного малыша следует записаться на прием к неонатологу. Остальным – к педиатру, который направит к узкому специалисту. Задачей отоларинголога, невролога, пульмонолога, кардиолога станет выявление причин, спровоцировавших нарушения.
У новорожденных
Полисомнография – основной метод, помогающий выявить патологию у детей, рожденных в срок Диагностика осуществляется во сне. К телу малыша подсоединяются электроды и датчики, которые фиксируют работу органов дыхания. Врач визуально контролирует остановки дыхания, их количество, частоту и продолжительность.
Для выявления причин проводятся дополнительные обследования. Например, при подозрении:
Также врач может назначить МРТ, КТ, энцефалограмму мозга и другие обследования.
У недоношенных
При выявлении отклонений назначается люмбальная пункция. С ее помощью в мозге ищут кровоизлияния или воспаления.
Причины одышки у ребенка
Многие мамочки интересуются, почему ребенок страдает от одышки? На это состояние влияют различные факторы. Это может быть связано как с патологией, так и с физиологией. Для того чтобы в домашних условиях попытаться вычислить всю тяжесть состояния малыша, рекомендуется сделать подсчет дыхания за минуту. Выражаться одышка может различными способами. На нее влияют такие причины:
- быстрая ходьба или бег малыша. Ребенок, как только он встал на ноги, начинает активно развиваться, бегать, прыгать, ползать, перекатываться и т.д. С увеличением физических нагрузок ребенка учащается и дыхание, поскольку организм нуждается в большей дозе кислорода;
- перенесенная инфекция. Малыши, особенно новорожденные, болеют очень часто. Как правило, из-за высокой температуры ребенок начинает дышать в несколько раз чаще. Иногда все переходит в лихорадочное состояние. Различные бактерии и вирусы вызывают у ребенка интоксикацию, а это влияет на дыхание;
- патологическое заболевание легких. Причина может быть вызвана и здоровьем, к примеру, если у ребенка обнаружена кислородная гипоксия или дыхательная недостаточность;
- проблемы с сердцем. Заболевания сердечно-сосудистой системы вызывают различные последствия. В их числе может быть и учащенное дыхание из-за повышенного требования организмом кислорода;
- ожирение. Несмотря на то, что дети активно двигаются, наследственность или неправильное питание могут привести к тому, что малыш обзаведется лишним весом. Ожирение влияет на дыхание и при передвижении увеличивает его частоту;
- опухоль. Доброкачественные и злокачественные новообразования появляются даже у детей. Стоит отметить, что их рост требует большого количества кислорода, что проявляется стойкой одышкой и постоянными трудностями с дыханием;
- травматическое повреждение. Дети постоянно двигаются и не сидят на месте. Иногда их игры бывают травмоопасными, к примеру, повреждением органов дыхания может стать причиной для одышки.
Особенности определения тахипноэ у деток
Когда у ребенка высокая температура, то определить это не составляет труда. Достаточно прикоснуться к лобику, чтобы понять, что у малыша жар. Каким же образом можно определить у крохи нарушение дыхательных функций? Для того чтобы подсчитать количество вдохов и выдохов, необходимо следить за движением грудной клетки. С каждым ее поднятием грудной клетки осуществляется вдох, а при ее опускании происходит выдох углекислого газа.
Врачи рекомендуют проводить подсчет вдохов в то время, когда ребенок спит. Сон – это лучший способ когда требуется проводить измерение температуры, а также подсчитывать тахипноэ. Во сне результаты подсчетов являются максимально правдоподобными и на их основании следует делать соответствующие выводы. Врачи осуществляют измерение дыхания при помощи фонендоскопа. При этом малыш должен находиться в состоянии покоя, для чего родителям следует отвлекать его, вести беседу или рассказывать сказку. Если малыш будет бояться, то результаты подсчетов будут недостоверными и завышенными, делать заключение на них нельзя.

У ребенка во сне нормальными значениями показателей «вдох-выдох» являются следующие значения:
- для новорожденных данный показатель составляет 50-60 вдохов и выдохов за минуту;
- для малышей от 1 до 6 месяцев значение составляет 40-50 вдохов/выдохов за минуту;
- у детей от 6 месяцев до 1 года – 35-45;
- в возрасте от 1 до 4 лет – 25-35;
- у детей постарше – 20-30.
Родителям самостоятельно не составит большого труда выполнить подсчеты тахипноэ у своего карапуза. Если малыш в возрасте старше 10 лет дышит учащенно 60 вдохов в минуту, то – это прямой повод для того, чтобы ребенка показать врачу.
Чего нельзя делать
При учащении дыхания у ребенка нужно исключить то, что малыш проглотил посторонний предмет. Если кроха подавился, необходимо помочь ему откашляться.
Обратите внимание! Стоит исключить тугое пеленание. Сдавливание грудной клетки только вредит малышу. Не нужно во время сна класть кроху на живот, лучше следить, чтобы грудничок лежал на боку
Не нужно во время сна класть кроху на живот, лучше следить, чтобы грудничок лежал на боку.
Если у ребенка частое дыхание, и начинается кашель, нельзя поить его лекарствами, не проконсультировавшись с врачом. Не запрещается использовать антигистаминные препараты. Если у малыша поднялась температура, посинели губы, он не может плакать, ему требуется неотложная помощь. Никогда нельзя нервничать. Беспокойство только усугубит ситуацию и ухудшит состояние младенца.

Спокойная мама
Молодые родители должны знать, что новорожденные дети дышат часто
Важно, чтобы при этом не было тревожных симптомов, не появлялись посторонние звуки, в частности, хрипы, температура малыша оставалась в норме. Чтобы удостовериться, что кроха здоров, нужно обратиться к педиатру
Симптомы недуга
Затрудненное дыхание и недостаток воздуха могут иметь различные причины, но прежде всего необходимо разобраться с симптомами. Проблемы с дыханием могут быть разного рода. Некоторые люди просто испытывают дефицит кислорода, из-за чего им трудно сделать полноценный вдох или выдох. Это состояние может иметь серьезные последствия, вплоть до возникновения удушья.
Все эти неприятные признаки становятся более выраженными под воздействием определенных условий:
- человек испытывает сильное беспокойство;
- напряженная ситуация;
- воздух в помещении очень плотный;
- человек находится в горизонтальном положении;
- быстрая походка;
- интенсивный кашель;
- ощущение комка в горле, начинается тошнота;
- одежда ограничивает движения в области груди.
Если у человека возникают затруднения с дыханием, это является патологией, которая может представлять угрозу для его жизни. Это состояние известно как удушье, и при недостатке кислорода организм начинает компенсировать его частыми вдохами и выдохами, что называется диспноэ. Этот симптом часто является следствием серьезных заболеваний внутренних органов. Однако это не относится к больным астмой, для которых существует специальный ингалятор
Важно отличать такие случаи от ситуаций, когда у ребенка возникает удушье из-за задыхания, поскольку причины здесь совершенно разные

Когда организму не хватает кислорода, это приводит к нарушениям в процессе дыхания. Удушье может быть как острым, так и хроническим. Недостаток кислорода может вызвать проблемы с общением и привести к ослаблению мышц. Кроме того, затрудненное дыхание может мешать нормальной работе мозга, затрудняя концентрацию. Физическое состояние больного сильно страдает: даже легкая физическая нагрузка вызывает быструю усталость. Недостаток кислорода также может вызвать боль в правом подреберье и сильные боли в боку.
При усугублении заболевания появляются болевые ощущения в области грудной клетки, словно она сжимается. Проблемы с дыханием возникают даже в состоянии покоя, сменяясь приступами одышки. При вдохе и выдохе слышны свистящие и хриплые звуки. Возможно повышение температуры, затрудненное глотание и ощущение комка в горле. Лежать становится неприятно, поэтому человек предпочитает полусидячее положение для сна.
Насморк и заложенность носа
Если для взрослого человека это вызывает дискомфорт, то для младенца заложенный нос — серьезная проблема. Поскольку у грудного ребёнка отсутствует навык дыхания через рот, заложенность носа может привести к отказу от грудного вскармливания, беспокойству и нарушению сна.
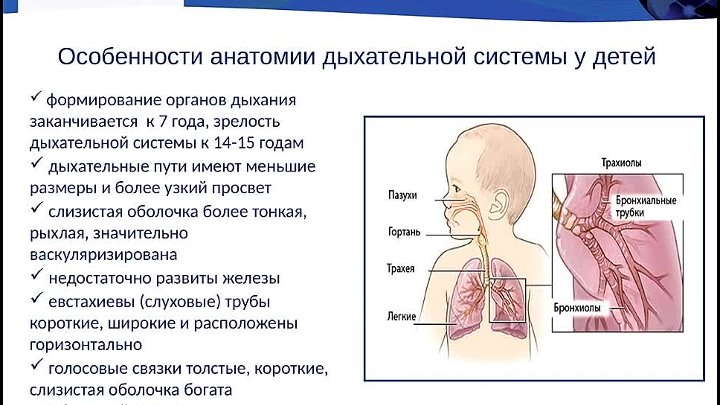
Заложенность носа и насморк у младенцев могут быть вызваны различными причинами, такими как аллергия, прорезывание зубов, сухой и пыльный воздух, но наиболее распространенной причиной является ОРВИ. У грудных детей анатомические особенности также могут усугублять ситуацию. Их носовая полость короче и уже, чем у взрослых, носовые ходы резко сужены, а слизистая оболочка носа нежная и легко раздражимая.
У ребёнка заложен нос — что делать?
Какие инструменты будут нужны:
1. Регулярно промывайте нос каждые 2 — 3 часа. Для этой процедуры подходит любой солевой раствор (например, физиологический раствор, Ринорин, Аквалор беби, Отривин беби). Если ваш малыш младше года, лучше использовать капли.
2. Аспиратор. Этот прибор доступен для приобретения в аптеке и имеет множество различных вариантов:
- аспиратор в форме спринцовки – это старое, но надежное устройство, которое знакомо многим, включая наших мам и бабушек. Однако, к сожалению, они не всегда эффективны и не обладают высокой стоимостью;
- механические аспираторы включают в себя трубку, контейнер для сбора слизи и сменный фильтр;
- электрические аспираторы – это самые удобные в использовании. Просто введите трубку в нос ребенка, нажмите кнопку, и аспиратор справится со всем самостоятельно.
Что делать:
- Рекомендуется промывать нос солевым раствором каждые 2 — 3 часа, закапывая по 7 — 8 капель в каждую ноздрю.
- Детям, способным сморкаться, необходимо объяснить, как это делать. Малышам, не умеющим сморкаться, следует удалить слизь аспиратором или ватной турундой.
- Помещение, где находится ребёнок, должно быть проветрено, хорошо убрано, увлажнено, и не должно быть посторонних запахов.
- Рекомендуется спать ребёнку с приподнятым изголовьем.
- Обратитесь к своему врачу для осмотра и получения дальнейших рекомендаций.
Если вам порекомендовали использовать эти капли, обязательно следуйте инструкциям врача относительно их применения.
Одышка
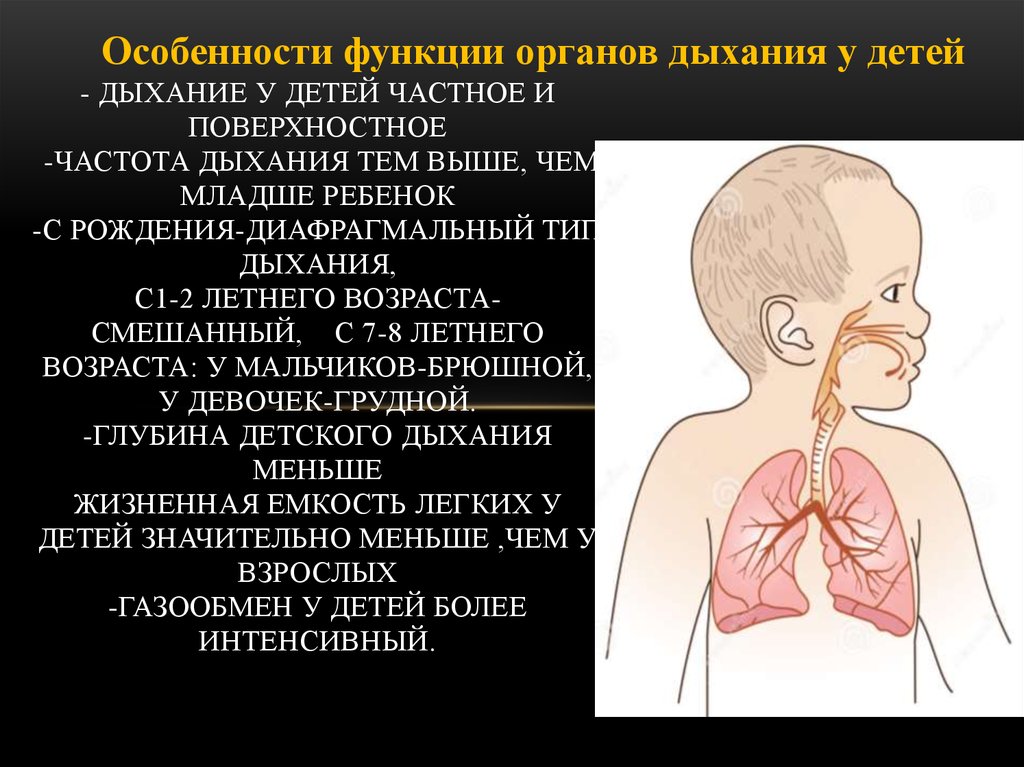
Одышкой, следует считать увеличение в покое частоты дыхания выше физиологической. Одышка характеризуется преобладанием либо вдоха (инспираторная) либо выдоха (экспираторная). Частота и легкость возникновения одышки у детей раннего и дошкольного возраста вызвана патологическим процессом и определяется анатомо-физиологическими особенностями:
- гортань воронкообразной формы с податливыми хрящами и узкой голосовой щелью, что обусловливает быстрое развитие стенотического дыхания;
- дыхательные пути узкие, слизистые оболочки полнокровные, что приводит к отеку;
- хрящевой каркас трахеи и бронхов мягкий, податливый, что часто приводит к смешанному типу затрудненного дыхания.
Инспираторная одышка сопровождается втяжением подложечной области, межреберий, надключичной и яремной ямок при вдыхании. Эти втяжения могут наблюдаться как физиологическое явление у грудных детей при крике и сосании груди. Патологическими причинами, вызывающими инспираторную одышку, могут быть воспаления гортани и трахеи. Этот тип нарушения дыхания называют стенотическим (стридорозным, крупозным) дыханием.
Чем опасно учащенное дыхание ребенка
Состояние, при котором наблюдается частые ритмы дыхание у малыша без увеличения его глубины, именуется как тахипноэ. Чем вызвано такое состояние?
Причины
Частое дыхание становится результатом гипервентиляции, возникающей из-за пониженного наличия в крови необходимого углекислого газа. Уменьшается естественная амплитуда выполняемых вдохов, детский организм страдает из-за гипоксии.
Одновременно сокращаются артерии, поэтому уменьшается перегоняемое внутри тела количество крови. Из-за этого наблюдается некий кислородный дефицит.
Обычно тахипноэ может наблюдаться при наличии разных заболеваний, поэтому болезнь сопровождается также иными характерными симптомами. Но при диагностике определенных патологических состояний такое дыхание является самым характерным симптомом.
Это наблюдается при тромбоэмболии легких. В моменты истерии частота вдохов у ребенка достигает значения, выражающегося так именуемым «собачьим дыханием». Часто тахипноэ напоминает по симптомам одышку, разница только в том, что при тахипноэ дыхание поверхностное, оно не меняет ритм.
Когда диагностировано тахипноэ, из-за гипервентиляции уменьшается наличие в крови объема углекислого газа. Происходит гипокапния, выражающаяся головокружением, возможны обмороки.
Учащенные вдохи вызываются патологией нервов. Обычно у ребенка их частота четко зависит от различных факторов. Следует учитывать:
- Индивидуальные особенности малыша;
- Массу его тела;
- Детскую активность;
- Самочувствие;
- Возраст.
Присутствие частых вдохов — важный критерий при диагностировании разных детских заболеваний, поскольку ребенок самостоятельно редко может жаловаться на недомогание взрослым. Учащенное ночное дыхание может вызываться повышением температура тела.
Бывает, что стрессовая ситуация приводит к проявлению подобного расстройства. Ребенок дышит часто, он не в состоянии говорить, появляется тяжесть в конечностях. После приступа, схожего с паникой, ребенка мучает головная боль и учащенное ночное дыхание.
При наличии приступов истерии также возможно «собачье дыхание». Помимо этого в такой ситуации отмечается нестабильность эмоций, приступы ярости.
Сопутствующий учащенному дыханию утренний влажный кашель может свидетельствовать — присутствует хронический бронхит. Когда ребенок, пытаясь вдохнуть глубоко, ощущает боль внутри легких, возможно наличие пневмонии. Помимо этого учащенное дыхание сопутствует плевриту. Если имеется туберкулез, то учащенное дыхание сопровождается:
- Температурой;
- Некоторой слабостью;
- Неважным аппетитом;
- Частым покашливанием.
Также тахипноэ вызывается проблемами с сердечнососудистой системой.
Обычно по поводу учащенного дыхания беспокоятся новоиспеченные родители. Они замечают, что у малыша происходит чередование неглубоких, а затем глубоких вдохов, появляются нехарактерные для нормального дыхания звуки. Чаще всего это не свидетельствует, что присутствует патология.
Такое дыхание новорожденного вызывается слишком малыми дыхательными путями, вынужденными постоянно пропускать много воздуха. Поэтому такое дыхание для грудничка естественно, оно отмечается только вначале его жизни, затем, при взрослении, процесс дыхание нормализируется, становится редким и глубоким.
Дольше происходит адаптация у недоношенных детей. Родители должны понимать, что им жизненно требуется кислород, чтобы насытить им органы. Поэтому новорожденный способен дышать почти ежесекундно и всегда нужно знать, как устранить заложенность носа у грудничка.
Лечение
Самое главное — лечение тахипноэ непременно необходимо привязывать к проявлениям вызывающего его основного заболевания. Когда у ребенка наблюдаются приступообразные всплески учащенного дыхания, никак не вызванные естественными причинами, нужно посетить врача, особенно, когда одновременно проявляется:
- Общая слабость;
- Сухость в полости рта;
- Определенный дискомфорт, а также грудные боли;
- Ощущение паники, а также иные симптомы.
В подобных ситуациях тахипноэ может вызываться развитием какого-то определенного заболевания, поэтому его лечение необходимо выполнять одновременно с терапией болезни.
Молодым родителям обязательно нужно знать, чем опасен отек гортани малыша.
Непременно прочитайте познавательный материал о правильном лечении ларингита.
Вздохи ребенка: нормально ли это?
Вздохи ребенка могут наблюдаться довольно часто, что может вызвать беспокойство у родителей. Однако, в большинстве случаев, это является нормальным проявлением дыхательной функции.
Выделяют несколько типов вздохов у детей: поверхностные, глубокие, регулярные и нерегулярные. Каждый из них может свидетельствовать об определенных физиологических процессах в организме ребенка.
Глубокие вздохи могут быть связаны со стрессом, усталостью или перенапряжением. Нерегулярные вздохи могут быть проявлением апноэ сна, которое часто наблюдается у младенцев.
Однако, если вздохи сопровождаются симптомами такими как кашель, короткое дыхание, задержка дыхания или грудная боль, необходимо обратиться к врачу.
В целом, если ни один из указанных симптомов не наблюдается, то вздохи ребенка можно считать нормальным проявлением дыхательной функции и не вызывать беспокойство.
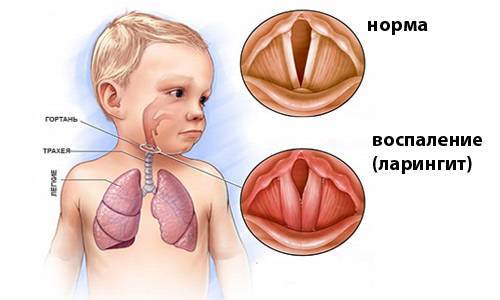
Ложный круп (стенозирующий ларинготрахеит)
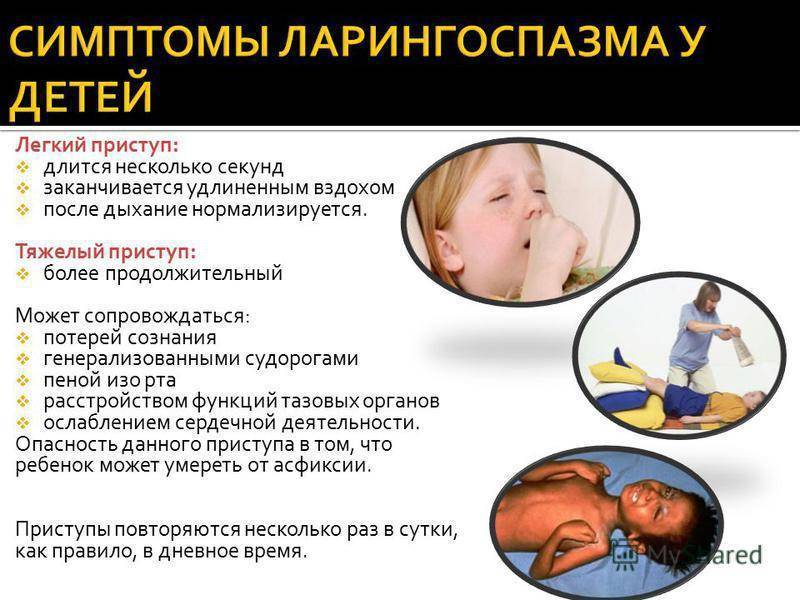
Наиболее часто встречается у детей младше 7 лет. Обычно всё начинается с банальной респираторной инфекции. Ничто не предвещает беды, под вечер ребёнок становится беспокойным, необычайно подвижным, затем родители начинают замечать осиплость голоса.
Ребёнок бледный, постоянно кашляет, кашель, как правило, сухой и напоминает лай собаки. Постепенно состояние малыша ухудшается, появляется чувство затруднения дыхания, оно становится свистящим, кашель усиливается.
Если отёк нарастает быстро или родители затянули с лечением, состояние ребёнка ухудшается, появляется одышка, кожные покровы становятся резко бледными, холодными. Дальнейшее промедление может привести к летальному исходу.
Что делать:
- Вызвать врача.
- Ребёнок должен находиться в положении полусидя, это облегчит дыхание.
- Открыть окно.
- Увлажнить воздух в помещении. Для этого подойдет увлажнитель воздуха. Если его нет, берите полотенца, мочите их и кладите на батареи.
- Если у вас есть небулайзер, сделайте ингаляцию с физраствором или минеральной водой.
- Дайте ребёнку сладкий тёплый чай.
- Если у ребёнка температура, дайте жаропонижающие средство в соответствии с возрастом.
- Не закапывайте сосудосуживающие капли в нос ребёнка. Если они у вас есть, лучше сделайте с ними ингаляцию, предварительно разведя капли физраствором.
Помните, что концентрация и доза должны соответствовать возрасту ребёнка. Не берите капли для взрослых, это может привести к передозировке.
К сожалению, ложный круп — это состояние, которое может развиться при любом простудном заболевании ребёнка. Родителям нужно быть готовыми к этому. Профилактических мер нет, потому нужно внимательно слушать и выполнять все рекомендации лечащего врача.
Подытоживая всё вышесказанное, обращу ваше внимание на то, что при всех состояниях желательно:
- хорошо проветривать помещение;
- увлажнять воздух в помещении;
- придать ребёнку полусидячее положение;
- успокоиться и успокоить ребёнка.
Это половина успеха. Вторая половина — чёткое выполнение назначений лечащего врача. Берегите себя и своих близких.
Как выявляется
При возникновении проявлений одышки следует обратиться к врачу. В первую очередь, он должен проверить, не является ли симптом признаком физической патологии. Для этого врач проводит опрос пациента, а после приступает к объективному обследованию: осматривает, прослушивает больного.
Чтобы исключить болезни внутренних органов, назначается ряд обследований:
- рентгенография;
- аллергопробы;
- КТ или МРТ;
- ЭКГ, УЗИ сердца;
- ОАК.
Не выявив патологию, врач отправляет больного к неврологу или психотерапевту.
Психотерапевт собирает психогенный анамнез, куда входят сведения о наличии психических расстройств, возможного психотравмирующего фактора, а также особенности развития в детстве.
Психологический анализ подразумевает исследование личности, в том числе — с помощью тестирования. Особенно эффективен Наймигенский опросник, который результативен в 90% случаев. Он был разработан голландскими пульмонологами. Включает в себя 16 позиций, характеризующих признаки ГВС. Их выраженность оценивается в пределах 0-4 балла.
В процессе неврологического осмотра проверяются неврологические симптомы, определяют повышенную потливость ладоней и стоп. Возможно проведение электромиографии.
Среди дополнительных обследований выделяют гипервентиляционную пробу, кислотно-основное обследование крови, а также баланс электролитов. Как правило, при неврогенной одышке выявляется дефицит магния и кальция в крови.
Что делать?
Если у ребенка появились симптомы одышки, то в первую очередь малышу необходимо оказать первую медицинскую помощь. Если приступ повторяется, то для выяснения его причины необходимо в кратчайшие сроки пройти обследование в медицинском учреждении.
Одышка опасна для жизни малыша. Если не предпринять мер по ее устранению или лечению заболеваний, которые ее спровоцировали, то маленький пациент может погибнуть от удушья и нехватки кислорода.
Действия при одышке:
- обеспечение доступа свежего воздуха;
- освобождение груди, живота и шеи от тесной одежды;
- согревание конечностей (если нет высокой температуры);
- теплое питье (при отсутствии затрудненного глотания);
- ингаляция содовым раствором.
Чего родителям делать нельзя
Запомните:
Нельзя пытаться вылечить ребенка с изменившимся характером дыхания народными средствами самостоятельно. Это опасно уже по той причине, что используемые в нетрадиционной медицине травы и вещества природного происхождения могут вызвать у ребенка сильную аллергию. А при аллергическом изменении дыхания, при крупе, при стенозе любого отдела дыхательных путей это может оказаться смертельным.

Даже если дома имеются ингалятор и небулайзер, не стоит делать ингаляции самостоятельно, без назначения врача. Не всегда ребенку идут на пользу паровые ингаляции, иногда они вредят. Небулайзером вообще следует пользоваться только по рекомендации специалиста, поскольку этот прибор предназначен для создания мелкодисперсной взвеси лекарственных препаратов, а не для распыления отвара ромашки или эфирного масла. От неуместных и неправильных ингаляций дети страдают сильнее, чем от бронхита или фарингита.


Нельзя игнорировать симптомы нарушения дыхания и развития дыхательной недостаточности, даже если иных очевидных признаков болезни нет. Во многих случаях ребенку даже с тяжелыми патологиями можно помочь, если своевременно вызвать врача.
Детская смертность в результате развития дыхательной недостаточности, по статистике, имеет место быть в основном при запоздалом обращении в медицинское учреждение.
Патологических причин для появления затрудненного или хриплого дыхания в природе существует значительно больше, чем причин естественные и безобидных, а потому не стоит надеяться, что все «рассосется» само собой. В ожидании врача или «Скорой помощи» нельзя оставлять ребенка ни на минуту без внимания. Чем труднее и тяжелее дыхание, тем более бдительным должен быть контроль.
- Нельзя применять без согласования с врачом любые лекарственные препараты. Особенно это касается широко разрекламированных спреев и аэрозолей, которые, если верить телерекламе «мгновенно облегчают дыхание». Такие препараты могут вызвать мгновенный спазм гортани у детей, которым еще не исполнилось 3 лет.
- Еще одна распространенная родительская ошибка, которая дорого обходится детям, — давать при появлении кашля «что-нибудь от кашля». В результате при мокром кашле ребенку дают противокашлевые средства, подавляющие работу кашлевого центра в головном мозге, а это приводит к застою мокроты, воспалению легких и развитию дыхательной недостаточности.
Чтобы не допустить тотальной ошибки, лучше не давать никаких лекарств при нарушении дыхания вплоть до прибытия врача.
Что делать родителям при тяжелом дыхании
Если маленький ребенок тяжело дышит во сне (апноэ), необходимо встряхнуть малыша, дунуть ему на лицо, чтобы активировать работу дыхательного центра. Если действия оказались бесполезны, необходимо приступить к реанимационным мероприятиям (искусственное дыхание и непрямой массаж сердца).
Если причиной того, что ребенок тяжело дышит, явилась заложенность носа, пазухи нужно прочищать ватными фитильками, смоченными растительным маслом (глубина введения – 1,5-2 см). При насморке носик закапывают специальными каплями, а также регулярно прочищают от соплей (для этого можно воспользоваться клизмочкой). Также рекомендуется чаще поить ребенка, поскольку потребление жидкости способствует освобождению носоглотки от слизи.

Прочищение носа у грудничка
Как измерить частоту дыхания у новорожденных
Самый надежный способ измерить частоту дыхания новорожденного — подсчитать количество вдохов за 60 секунд. Следующие методы могут помочь с измерением дыхания новорожденного:
Осторожно положите руку на живот или грудь ребенка. Каждый подъем груди или живота считается за один вдох. Поместите руку в нескольких сантиметрах от ноздрей ребенка
Каждый выдох из носа считается за один вдох
Поместите руку в нескольких сантиметрах от ноздрей ребенка. Каждый выдох из носа считается за один вдох.
Спящие дети дышат медленнее, со скоростью 30 вдохов в минуту. Во время сна ребенок может дышать нерегулярно или дыхание может останавливаться на несколько секунд. Если у ребенка нет других признаков дыхательного расстройства, то слегка замедленное или нерегулярное дыхание во время сна обычно не вызывает беспокойства.